отхаркиваются и откашливаются ли шарики изо рта, находящиеся на миндалинах и гландах, лечение гнойных выделенений, фото
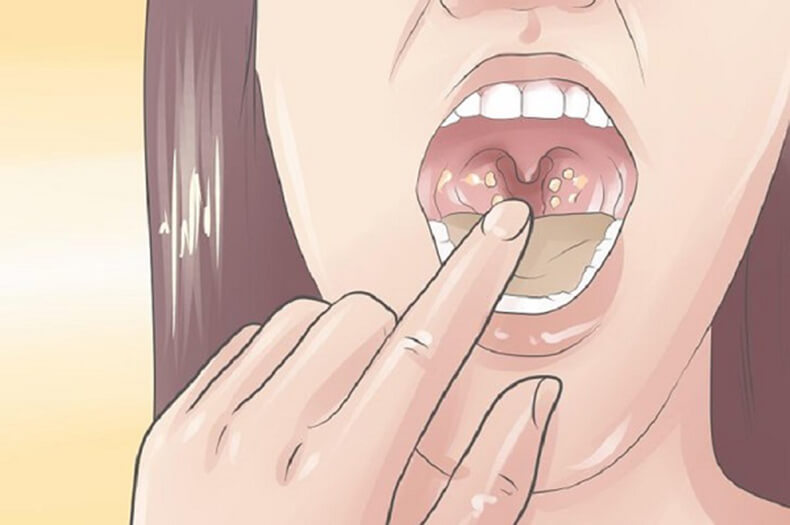
Белые комочки в горле представляют собой скопления кальцинированного вещества, которые образуются в трещинах миндалин. Хотя они чаще всего встречаются в небных миндалинах, также могут появляться на языковых гландах.
Они состоят в основном из кальция, но также содержат фосфор и магний, аммиак и карбонат. Нездоровая диета вызывает это заболевание, но причиной его появления также может стать одна из приведённых ниже патологий.
Внимание! Патология проявляется наличием зернистых тканей, расположенных в задней части рта. Со временем эти крошечные комочки могут образовывать меньшие, более видимые «белые полипы, обычно характеризуемые неприятным запахом.
Вонючие комочки из горла имеют довольно нерегулярную округлую форму, пастообразную консистенцию, желтый или беловатый цвет. Внешне они напоминают скопления беловатого сыра.
Белые неприятно пахнущие шарики в миндалинах
Это тонзиллярные пробки или камни, они формируются в лакунах – углублениях миндалин. Цвет, величина, форма, консистенция их зависит от состава. Чаще всего наблюдаются белые комочки мягкой консистенции, в некоторых случаях, если в составе есть соединения кальция, комочки могут быть плотными.
Белые комочки в лакунах образуются из отшелушившихся старых клеток слизистой, бактерий и незначительного количества остатков еды. Иногда в состав комочков входит гной, и тогда они приобретают неприятный запах и желтоватый оттенок.
Следует знать! Когда белые и желтые комочки появляются, у человека наблюдается ощущение присутствия инородного тела в области гланд, першение в горле и неприятный запах изо рта.
Причины появления
Специалисты утверждают, что появление белых комочков в горле – это следствие воспалительного процесса, например, хронического тонзиллита.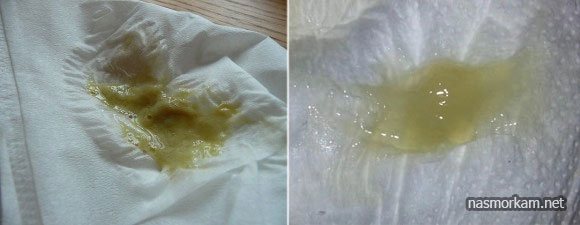 Это инфекционная патология, которая развивается на фоне слабого иммунитета.
Это инфекционная патология, которая развивается на фоне слабого иммунитета.
Провокаторами могут выступать:
- не долеченные до конца ангины;
- частое употребление холодных напитков;
- ОРВИ и ОРЗ;
- курение;
- алкоголизм;
- стрессы;
- отсутствие режима труда и отдыха;
- плохая экология;
- работа на вредном производстве.
Хронический тонзиллит вызывают в основном стрептококки и стафилококки, но иногда этот процесс могут спровоцировать:
- хламидии;
- микроплазмы;
- вирусы;
- грибки Кандида.
Однако точные причины появления в горле белых комочков до конца не известны, так как у одних людей они появляются в период обострения тонзиллита, а у других нет.
Согласно статистике, чаще белые комочки возникают в горле у мужчин.
Диагностика. Когда нужно обращаться к врачу?
В целом периодически формироваться во рту белые комочки с неприятным запахом способны у любого человека. Когда подобное не сопровождается дискомфортом или образованием стойкого налета и это не комочки гноя, специфического лечения не требуется.
Когда подобное не сопровождается дискомфортом или образованием стойкого налета и это не комочки гноя, специфического лечения не требуется.
Желтая мокрота — причины, диагностика и лечение
Желтая мокрота образуется при патологии бронхолегочной системы: остром и хроническом гнойном бронхите, хронической обструктивной болезни легких, абсцессе легкого и бронхоэктатической болезни. К редким причинам симптома относят легочные эозинофилии, попадание инородных тел в дыхательные пути, онкологические и врожденные заболевания. План диагностики включает рентгенографию и КТ ОГК, бронхоскопию, спирометрию, пикфлоуметрию. Из лабораторных методов применяют исследование мокроты, клинические и биохимические анализы крови. Лечение в основном медикаментозное — антибиотики, отхаркивающие препараты, бронходилататоры и гормоны. При необходимости проводятся операции.
При необходимости проводятся операции.
Причины появления желтой мокроты
Гнойный бронхит
Острый процесс характеризуется частым влажным кашлем, который сопровождается отхаркиванием мокроты грязно-желтого цвета. Отделяемое бронхов жидкое, с неприятным запахом, изредка в нем попадаются отдельные желто-зеленые комочки. Откашливание усиливается по утрам, после проведения ингаляций. Больные испытывают боли в области грудной клетке, одышку, повышение температуры тела.
При хроническом бронхите вне периода обострения человек изредка отхаркивает желтую мокроту, но преимущественно кашель завершается отхождением мутной слизи. Учащение кашлевых приступов и увеличение количества гнойного отделяемого желтой окраски отмечается при обострении воспаления. Симптом сочетается с признаками интоксикации, снижением работоспособности. При большом стаже бронхита развивается бронхообструктивный синдром.
Абсцесс легкого
Выделение желтой зловонной мокроты характерно для второго периода заболевания — прорыва абсцесса в дренирующий бронх. Это происходит внезапно: сухой кашель сменяется влажным, затем отхаркивается большой объем жидких гнойных выделений «полным ртом». С учетом размеров инфицированной полости за сутки после вскрытия гнойника может выделяться до 0,5-1 литра желтой мокроты.
Это происходит внезапно: сухой кашель сменяется влажным, затем отхаркивается большой объем жидких гнойных выделений «полным ртом». С учетом размеров инфицированной полости за сутки после вскрытия гнойника может выделяться до 0,5-1 литра желтой мокроты.
Прослеживается четкая связь между началом откашливания гноя желтой цвета и общим состоянием пациента. В первом периоде человек страдает от гектической лихорадки, ознобов, сильных болей в груди и мучительного непродуктивного кашля. После отхождения мокроты самочувствие быстро улучшается, нормализуется температура тела, исчезают признаки интоксикации.
Бронхоэктатическая болезнь
Появление густой желтой мокроты типично для легких и среднетяжелых форм патологии, тогда как при тяжелом течении наблюдаются зеленые выделения с гнилостным запахом. Откашливание гноя желтого цвета происходит в период обострения бронхоэктатической болезни (1-4 раза за год). За день человек выделяет до 200 мл желтой мокроты, основной объем которой приходится на утро — после пробуждения происходит отхаркивание гноя «полным ртом».
На протяжении дня возникают приступы кашля при накоплении секрета в бронхах. Во время пароксизмов выделяется небольшое количество желтой мокроты, смешанной со слизью. При травмировании бронхиальных капилляров из-за сильного кашлевого приступа в гнойном отделяемом заметны прожилки крови. Пациента беспокоит одышка и симптомы дыхательной недостаточности, интоксикация, истощение организма.
Желтая мокрота
Хроническая обструктивная болезнь легких
Выделение при кашле желтоватой мокроты свидетельствует об обострении заболевания и присоединение бактериальной инфекции. Больные жалуются на усиление кашлевых пароксизмов в течение дня, после чего отхаркивается густая мокрота. Специфические изменения в бронхолегочной системе и нарушения вентиляции способствуют размножению микроорганизмов, поэтому гнойные процессы при ХОБЛ наблюдаются несколько раз в год.
Легочные эозинофилии
Патогномоничный симптом этой группы патологий — появление ярко-желтой (канареечной) мокроты, которая обусловлена повышенным содержанием эозинофилов в слизи. Симптом встречается при различных по этиологии болезнях: паразитарных легочных инвазиях (аскаридоз, анкилостомоз, стронгилоидоз), аспергиллезе, острой и хронической эозинофильной пневмонии. Изредка желтая мокрота отходит при приступе атопической бронхиальной астмы.
Симптом встречается при различных по этиологии болезнях: паразитарных легочных инвазиях (аскаридоз, анкилостомоз, стронгилоидоз), аспергиллезе, острой и хронической эозинофильной пневмонии. Изредка желтая мокрота отходит при приступе атопической бронхиальной астмы.
Синдром Картагенера
Врожденная аномалия строения эпителия дыхательных путей проявляется у детей с первых месяцев жизни. Цилиарная дискинезия приводит к рецидивирующим бактериальным инфекциям, сопровождающимся гнойными желтыми выделениями. Сначала мокрота откашливается только в периоды обострения. После 2-3 летнего возраста происходит хронизация процесса, поэтому скудные желтые выделения при кашле становятся привычным симптомом.
Инородное тело бронхов
Отхаркивание желтой мокроты возможно при длительном пребывании постороннего предмета в дыхательных путях, что способствует развитию вокруг него гнойного воспаления. Процесс вялотекущий, поэтому при кашле выделяется скудное количество гноя. Болезнь протекает по типу хронической пневмонии с чередованием периодов обострений и ремиссии, когда мокрота прекращает отхаркиваться.
Болезнь протекает по типу хронической пневмонии с чередованием периодов обострений и ремиссии, когда мокрота прекращает отхаркиваться.
Рак легких
Появление желтых гнойных выделений типично для раковой пневмонии — серьезного осложнения злокачественных неоплазий, которое обусловлено гиповентиляцией или ателектазом участка легочной ткани. В дополнение к болям в грудной клетке и синдрому интоксикации у человека повышается температура до фебрильных цифр, отмечается частый влажный кашель с желтой мокротой. Подобная клиническая картина наблюдается при легочных метастазах.
Диагностика
При наличии желтой мокроты больному требуется помощь врача-терапевта или пульмонолога. При физикальном осмотре пациента обращают внимание на участие грудной клетки в дыхании, втяжение межреберных промежутков, локальные зоны болезненности при пальпации. Ценную информацию дает аускультация легких — по наличию хрипов, жесткого или амфорического дыхания ставят предварительный диагноз.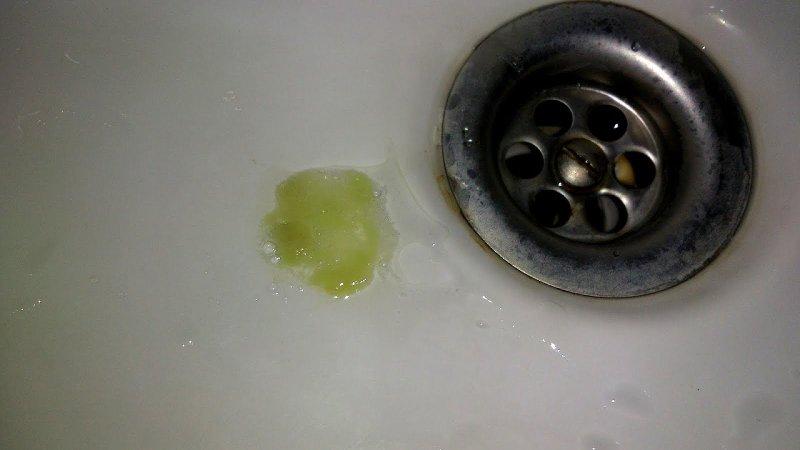 В схему диагностики включаются следующие методы:
В схему диагностики включаются следующие методы:
- Рентгенологические исследования. На обзорной рентгенографии ОГК в двух проекциях можно увидеть участки инфильтрации в легких, округлую тень с горизонтальным уровнем жидкости, локальное уплотнение. Для диагностики опухолей проводится КТ органов грудной клетки. Чтобы подтвердить хронический бронхит, выполняют бронхографию.
- Эндоскопия бронхиального дерева. Бронхоскопия с визуальным осмотром бронхов крупного и среднего калибра — информативный метод диагностики хронических воспалительных и фиброзных процессов, обнаружения злокачественных опухолей. При исследовании берут биоптаты подозрительных участков ткани для осмотра под микроскопом.
- Функциональные методики. При хронически протекающих болезнях бронхолегочной системы нарушается внешнее дыхание. Чтобы обнаружить патологию, назначается спирометрия, при помощи которой оценивают объем форсированного выдоха, жизненную емкость легких, другие показатели.
 Для экспресс-исследования показана пикфлоуметрия.
Для экспресс-исследования показана пикфлоуметрия. - Анализы мокроты. Цитологический метод направлен на выявление эозинофилов и нейтрофилов, специфических кристаллов и спиралей муцина в трахеобронхиальном секрете. Бакпосев с антибиотикограммой используется для определения вида бактериального возбудителя, вызвавшего заболевание.
К дополнительным методам диагностики относят гемограмму, в которой определяют лейкоцитоз с повышением СОЭ, эозинофилию, лимфопению, а также биохимический анализ крови, где определяют острофазовые показатели, соотношение белков плазмы. При хронических бронхолегочных процессах зачастую нарушается работа сердца, поэтому в план обследования включают ЭКГ и ЭхоКГ.
Анализ мокроты
Лечение
Помощь до постановки диагноза
Откашливание желтой мокроты указывает на серьезное поражение органов дыхания, поэтому нельзя откладывать визит к врачу. Чтобы облегчить симптомы, следует обеспечить беспрепятственное отхождение гноя.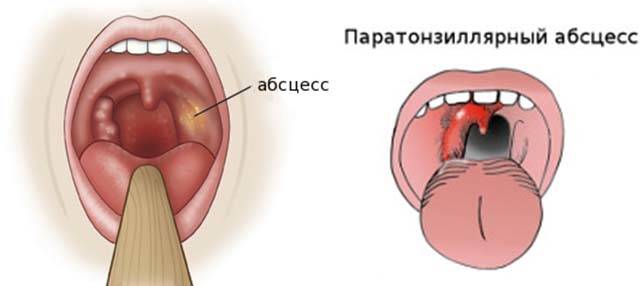 Для этого рекомендовано принимать специальные дренажные положения, делать массаж грудной клетки. Запрещено использовать противокашлевые препараты, которые способствуют застою патологического секрета в бронхиальном дереве.
Для этого рекомендовано принимать специальные дренажные положения, делать массаж грудной клетки. Запрещено использовать противокашлевые препараты, которые способствуют застою патологического секрета в бронхиальном дереве.
Консервативная терапия
В большинстве случаев желтая мокрота имеет гнойный характер, поэтому больным необходима этиотропная антибактериальная терапия. Лекарства подбирают эмпирическим путем сразу же после диагностики заболевания, а после получения результатов антибиотикограммы план терапии корректируют. На фоне уничтожения патогенных бактерий гнойная мокрота перестает выделяться. Для патогенетического и симптоматического лечения используют:
- Отхаркивающие средства. Усиливают отхождение густой мокроты и разжижают ее, ускоряют санацию бронхиального дерева. Благодаря приему муколитиков и секретомоторных препаратов выздоровление происходит быстрее.
- Кортикостероиды. Проведение гормональной терапии оправдано при эозинофильном поражении легких.
 Препараты быстро купируют воспалительную реакцию, уменьшают явления аллергии. Глюкокортикостероиды применяются в виде аэрозолей или парентерально.
Препараты быстро купируют воспалительную реакцию, уменьшают явления аллергии. Глюкокортикостероиды применяются в виде аэрозолей или парентерально. - Бронходилататоры. Выделение желтой мокроты при бронхоэктазах или ХОБЛ требует назначения бета-адреномиметиков, холинолитиков. Они вводятся с помощью небулайзеров или спейсеров, чтобы обеспечить целенаправленную доставку препарата к бронхам.
Хирургическое лечение
При бронхоэктатической болезни и других хронических патологиях, когда консервативные меры неэффективны, прибегают к лечебной бронхоскопии и санации бронхиального дерева. После промывания и удаления гноя состояния больных улучшается. При осложнении заболеваний легких плевритом проводится пункция для удаления экссудата, целенаправленного введения лекарственных препаратов.
Оперативному удалению подлежат крупные абсцессы, локализованные бронхоэктазы, участки нагноения при осложненном течении синдрома Картагенера. При своевременной диагностике рака легкого выполняется радикальная операция в сочетании с лучевой или химиотерапией. Для облегчения состояния онкологических пациентов на 3-4 стадии показаны паллиативные вмешательства.
При своевременной диагностике рака легкого выполняется радикальная операция в сочетании с лучевой или химиотерапией. Для облегчения состояния онкологических пациентов на 3-4 стадии показаны паллиативные вмешательства.
Определение, цвета, причины и когда обратиться к врачу
Организм вырабатывает слизь, также известную как мокрота или мокрота, для защиты чувствительных тканей дыхательных путей. Изменения цвета, густоты или количества мокроты могут указывать на проблемы со здоровьем.
Слизь состоит из муцинов и других белков. Организм вырабатывает слизь, чтобы тонкие, нежные ткани чувствительных областей, таких как дыхательные пути, оставались влажными.
Слизь выстилает и защищает чувствительные поверхности внутри тела, а также помогает улавливать и удалять мелкие частицы инородных тел, которые могут представлять угрозу.
Иногда в легких образуется слишком много слизи. Организм пытается избавиться от этого излишка, отхаркивая его в виде мокроты или мокроты.
Здесь вы узнаете, что могут означать изменения мокроты и что делать, если они произошли.
Различные цвета мокроты могут указывать на наличие у человека проблем со здоровьем и их характер. Вот некоторые из цветов, которые могут присутствовать.
| Цвет | Причина |
| прозрачный, белый или серый | обычно указывает на здоровые легкие, но большое количество мокроты может указывать на заболевание легких, аллергию или вирусную инфекцию |
| темно-желтый или зеленый инфекция, такая как пневмония или кистозный фиброз, наследственное состояние, которое включает избыточное накопление слизи | |
| коричневый | часто возникает у курящих людей и у людей с болезнью черных легких, состоянием, возникающим в результате воздействия угольной пыли |
| розовый | может указывать на отек легких (жидкость в легких) вследствие застойной сердечной недостаточности ТЭЛА), который представляет собой сгусток крови в легком, требующий немедленной медицинской помощи |
Существует множество причин, по которым организм вырабатывает избыточную мокроту или мокроту необычного цвета или текстуры.
К ним относятся:
Курение
Курение увеличивает риск различных заболеваний, включая рак легких, хронический бронхит и хроническую обструктивную болезнь легких (ХОБЛ).
Одной из причин избыточного образования слизи может быть защита легких от повреждения частицами.
Тем не менее, одно более раннее исследование 2011 года показало, что курение может подавлять белок, известный как Bik, в легких курильщиков с хроническим бронхитом. Обычно этот белок убивает нежелательные клетки слизи. Однако кажется, что курение может предотвратить это, уменьшая действие Бика, что приводит к избыточному образованию слизи.
Что нужно знать о кашле курильщика.
Астма
У людей с астмой дыхательные пути чувствительны к аллергенам, таким как пыльца и загрязнение воздуха. Они также имеют более высокий риск респираторных инфекций.
Эти факторы могут привести к воспалению дыхательных путей и вызвать дополнительную выработку слизи в дыхательных путях, поскольку они пытаются защитить себя.
Варианты лечения включают выявление и предотвращение триггеров, а также использование ингаляторов для контроля или предотвращения приступов.
Кистозный фиброз
Человек с кистозным фиброзом (МВ) унаследовал генетические особенности, которые заставляют организм вырабатывать густую слизь. Эта необычно густая слизь может блокировать дыхательные пути и вызывать затруднения дыхания.
Густая слизь при муковисцидозе становится идеальной средой для размножения бактерий, увеличивая риск инфекции.
Врачи часто диагностируют муковисцидоз при рождении, поскольку он является частью процесса скрининга новорожденных. Человек с муковисцидозом, скорее всего, получит постоянный последующий уход.
Варианты лечения включают:
- препараты, которые помогают изменить белок, вызывающий сгущение слизи
- механическое удаление мокроты
- вспомогательное дыхание опасны для жизни у людей с муковисцидозом.
Инфекции дыхательных путей
Мокрота, цвет которой отличается от цвета слюны, может быть признаком инфекции нижних дыхательных путей (ИДП), поражающей легкие.
 Примеры включают бактериальную или вирусную пневмонию и бронхит.
Примеры включают бактериальную или вирусную пневмонию и бронхит. При бактериальных ИРТ мокрота также может иметь густую консистенцию и неприятный запах.
На ранних стадиях ИРТ мокрота может быть темно-зеленой или желтой. По мере отступления инфекции цвет становится светлее. Именно присутствие фермента, называемого миелопероксидазой, придает мокроте зеленый цвет во время инфекции.
Вот несколько примеров ИРТ, которые могут влиять на мокроту.
COVID-19
У некоторых людей с COVID-19 бывает сухой кашель, но около 30% имеют кашель с выделением мокроты. Это может усугубить проблемы с дыханием.
Одно исследование показало, что у людей с проблемами дыхания на ранних стадиях заболевания симптомы могут быть более серьезными, а исход может быть хуже, чем у тех, у кого впервые появились лихорадка, боль и диарея.
Другие симптомы COVID-19 включают:
- потерю обоняния или вкуса
- заложенность носа или насморк
- утомляемость
- головную боль
- боль в горле 902 90993 тошноту, рвоту0 или и то, и другое Варианты лечения включают:
- изоляция
- отдых дома
- использование безрецептурных (OTC) обезболивающих
- затрудненное дыхание
- постоянное давление или боль в груди
- спутанность сознания
- трудности с пробуждением или бодрствованием
- бледные или синие ногтевые ложа или губы, что указывает на низкий уровень кислорода У больного гриппом может быть зеленая или желтая мокрота.
Другие симптомы включают в себя:
- A Fever
- отклады.0003
- отдыхать дома
- избегать других людей
- принимать безрецептурные обезболивающие
- принимать противовирусные препараты, если их прописал врач
Вакцины могут помочь предотвратить грипп.
Бронхит
Бронхит — это инфекция основных дыхательных путей легких: бронхов. Они воспаляются и производят дополнительную слизь. Человек может откашлять прозрачную, серую или зеленоватую мокроту.
Острый бронхит длится около 3 недель и обычно проходит без лечения.
 Лечение включает отдых, обильное питье и прием нестероидных противовоспалительных препаратов (НПВП) для облегчения боли.
Лечение включает отдых, обильное питье и прием нестероидных противовоспалительных препаратов (НПВП) для облегчения боли. Хронический бронхит длится не менее 3 месяцев и рецидивирует. Это симптом других заболеваний легких, включая эмфизему и ХОБЛ. Отказ от курения может помочь справиться с этим.
Если симптомы ухудшаются или не улучшаются, следует обратиться к врачу. Следующие группы имеют повышенный риск развития пневмонии:
- пожилые люди
- курильщики
- люди с ослабленной иммунной системой или другими заболеваниями
Пневмония
У человека с пневмонией может быть сухой кашель или кашель с выделением густой мокроты желтого, зеленого, коричневого цвета или с примесью крови.
Это вирусная или бактериальная инфекция, которая приводит к отеку легочной ткани.
Другие распространенные симптомы включают:
- затрудненное дыхание
- боль в груди
- учащенное сердцебиение
- лихорадка и озноб
- общее недомогание
- плохой аппетит
Если кто-то считает, что у него пневмония, ему следует обратиться к врачу.
 Любой, кто не может дышать или кашляет кровью, должен обратиться за неотложной помощью.
Любой, кто не может дышать или кашляет кровью, должен обратиться за неотложной помощью. Варианты лечения включают отдых, обильное питье и прием антибиотиков, если инфекция носит бактериальный характер. Некоторым людям может потребоваться провести некоторое время в больнице.
Туберкулез
Туберкулез (ТБ) – это бактериальная инфекция. Обычно он поражает легкие, но может возникать и в других частях тела, например в желудке.
Больной туберкулезом легких может отхаркивать кровь или мокроту с прожилками крови.
Другие симптомы включают:
- сильный кашель, продолжающийся 3 недели и более
- боль в груди
- слабость и утомляемость
- плохой аппетит и потеря веса
- лихорадка и озноб
- ночная потливость курс антибиотиков в течение нескольких месяцев, но некоторые виды туберкулеза становятся устойчивыми к антибиотикам.
Человеку следует обратиться к врачу, если он подозревает, что у него может быть:
- астма
- туберкулез
- бронхит
- пневмония
Лучше обратиться к врачу, если у человека:
- сильный кашель 9009 или не проходит
- следы крови в мокроте
- беспокойство по поводу каких-либо симптомов
Любой человек со следующими симптомами должен обратиться за неотложной медицинской помощью:
- затрудненное дыхание
- боль в груди
- учащенное сердцебиение
- кашель с кровью
- спутанность сознания
- высокая температура
Если у человека есть признаки COVID-19, ему следует оставаться дома и избегать контактов с другими людьми.
 Тем не менее, любой человек с сопутствующим заболеванием или ослабленной иммунной системой должен обратиться за медицинской помощью.
Тем не менее, любой человек с сопутствующим заболеванием или ослабленной иммунной системой должен обратиться за медицинской помощью. Те, у кого проблемы с дыханием, нуждаются в неотложной медицинской помощи.
Как остановить насморк?
Врач может порекомендовать провести культуральное исследование мокроты людям с изменениями в мокроте.
Это может помочь:
- определить причину изменений в мокроте
- контролировать эффективность лечения существующего состояния
- показать, ухудшается ли состояние
прополоскать рот водой, глубоко вдохнуть, а затем покашлять в контейнер.
Чтобы облегчить выделение мокроты, врач может:
- постучать по груди человека, чтобы отделить мокроту
- попросить человека вдохнуть соленый пар
- провести бронхоскоп — тонкую освещенную трубку с маленькой щеточкой на конце — через рот и в дыхательные пути, чтобы взять образец
Человеку может потребоваться воздержаться от еды или пить за 2 часа до теста.

Врач может также порекомендовать дополнительные анализы для выявления бактерий, которые могут быть причиной проблемы.
Вот несколько ответов на вопросы, которые люди часто задают о мокроте.
Является ли мокрота тем же, что и мокрота?
Мокрота — это другое название мокроты. Оба термина относятся к слизи, которую люди отхаркивают из легких. Ученые также могут называть это «поверхностной жидкостью дыхательных путей». Слизь присутствует и в других частях тела.
Что вызывает мокроту?
Организм вырабатывает слизь для защиты легких и удаления мусора. Иногда организм может выделять дополнительную слизь, например, в случае инфекции.
Люди с муковисцидозом имеют генетическую особенность, которая заставляет их организм вырабатывать дополнительную слизь. Кровь в слизи может быть результатом повреждения ткани дыхательных путей.
Что означают разные цвета?
Слизь обычно прозрачная, серая или белая. Зеленая или желтая слизь может быть признаком инфекции.
 Коричневая слизь может появиться у курящих людей и у людей с черным заболеванием легких, которое возникает в результате воздействия угольной пыли. Слизь, содержащая кровь, может быть розовой или красной.
Коричневая слизь может появиться у курящих людей и у людей с черным заболеванием легких, которое возникает в результате воздействия угольной пыли. Слизь, содержащая кровь, может быть розовой или красной. Слизь — это важная жидкость, которая помогает защитить чувствительные ткани внутри организма. Он состоит из белков и других веществ. Слизь в дыхательных путях, известная как мокрота или мокрота, помогает удалять пыль и мусор и очищать легкие.
Иногда возникают проблемы, связанные с изменением густоты, количества или цвета слизи. Любой, кто беспокоится об изменениях мокроты или мокроты, должен обратиться за медицинской помощью.
Если человек кашляет кровью или ему трудно дышать, ему требуется неотложная медицинская помощь.
Бронхоэктазы – Симптомы – NHS
Наиболее распространенным симптомом бронхоэктатической болезни является постоянный кашель, который ежедневно вызывает большое количество мокроты.
Мокрота может быть прозрачной, бледно-желтой или желто-зеленоватой окраски.
 Некоторые люди могут лишь изредка отхаркивать небольшое количество мокроты или не отхаркивать ее вообще.
Некоторые люди могут лишь изредка отхаркивать небольшое количество мокроты или не отхаркивать ее вообще. Другие симптомы могут включать:
- одышку
- свистящее дыхание
- кашель с кровью или кровянистой мокротой
- боль в груди
- боль в суставах луковичные
Признаки легочной инфекции
Если у вас развивается легочная инфекция, ваши симптомы обычно ухудшаются в течение нескольких дней. Это известно как инфекционное обострение.
Это может вызвать:- кашель с еще большим количеством мокроты, которая может быть более зеленой, чем обычно, или иметь неприятный запах
- усиление одышки
Вы также можете: если вы еще этого не сделали
- испытываете острую боль в груди, усиливающуюся при дыхании (плеврит)
- плохое самочувствие
Когда следует обратиться к врачу
Если у вас ранее не диагностировали бронхоэктазы и у вас появился постоянный кашель, обратитесь за консультацией к врачу общей практики.

Хотя постоянный кашель не обязательно может быть результатом бронхоэктатической болезни, он требует дальнейшего изучения.
Если у вас ранее диагностировали бронхоэктазы и вы начинаете испытывать симптомы, указывающие на легочную инфекцию, обратитесь к врачу общей практики.
Обычно вам требуется лечение антибиотиками.
Некоторым людям с бронхоэктазами дают запас антибиотиков в качестве меры предосторожности на случай, если у них внезапно разовьется легочная инфекция.
Когда следует немедленно обратиться к врачу
У некоторых людей с бронхоэктазами развивается тяжелая легочная инфекция, которая может нуждаться в лечении в больнице.
Признаки и симптомы серьезной легочной инфекции включают:
- синеватый оттенок кожи или губ (цианоз)
- спутанность сознания
- высокая температура
- учащенное дыхание (более 25 вдохов в минуту)
- сильная боль в груди, которая делает слишком болезненным кашель и очищение легких
Если вы испытываете что-либо из вышеперечисленного, немедленно позвоните лечащему врачу.

Врач может прописать противовирусные препараты, если у человека высокий риск тяжелой инфекции из-за другого состояния здоровья.

Человеку требуется неотложная медицинская помощь, если у него есть:
