Операция удаления зуба: показания и противопоказания
Самое распространенное хирургическое вмешательство в стоматологии — это операция по удалению зуба. В современной стоматологии все усилия специалистов направлены на сохранение зуба и восстановление его функциональности. Однако, зуб не всегда удается спасти, и в некоторых случаях удаление неизбежно.
Показания для проведения операции по удалению зуба
Как правило, удаление зуба показано в следующих случаях:
- Хронический периодонтит. При данном заболевании характерен сильный воспалительный процесс, который поражает десны, костные ткани и даже может затронуть соседние здоровые зубы. При неэффективности консервативного лечения хронического периодонтита, показано удаление зуба.
- Непроходимость корневых каналов, либо сильное разрушение коронковой части зуба.
- Сильная подвижность зубов при запущенном пародонтите.
- Сильные механические повреждения зуба и корня зуба.

- Нетипичное расположение, либо неполное развитие зуба.
- Если это требуется для ортодонтического (исправление прикуса) или ортопедического лечения (протезирования).
Операция по удалению зубов может быть как плановой, так и срочной. Срочное удаление применяется в тех случаях, когда операцию откладывать нельзя. К таким случаям, как правило, относятся серьезные воспалительные процессы, а также перелом зуба вследствие механических травм. По остальным показаниям удаление зубов производится планово.
Есть ли противопоказания для удаления зубов?
Абсолютных противопоказаний для удаления зубов нет. Но операцию по удалению зубов лучше отложить в следующих случаях:
- При наличии инфекционных заболеваний в стадии обострения.
- Первый и третий триместр беременности.
- Эндокринологические, неврологические, сердечно-сосудистые, психические заболевания в стадии обострения и декомпенсации.
- Системные заболевания крови, либо прием антикоагулянтов.

- Стоматиты, гингивиты, грибковые инфекции и опухоли в зоне зуба, требующего удаления.
Если удаления зуба избежать нельзя, лучше довериться опытному стоматологу, который проведет операцию качественно, безболезненно, без неприятных последствий и осложнений. Специалисты стоматологии “Holident” имеют большой опыт удаления зубов любой сложности. Удаление зубов в стоматологии “Holident” быстро и безопасно для пациента!
Каковы абсолютные противопоказания к удалению зубов?
К таким противопоказаниям принято относить любые серьезные нарушения в работе сердечно-сосудистой системы, а также проблемы с нервной и дыхательными системами. Кроме того, причиной отказа от удаления зубов может послужить выявление нарушений свертываемости крови. Сегодня удаление зубов – самая распространенная процедура, применяемая в стоматологической практике.Показания
Основными показаниями к удалению одного или нескольких единиц зубного ряда являются:- Серьезное поражение кариесом.
 Иногда зубы разрушены настолько сильно, что не подлежат восстановлению.
Иногда зубы разрушены настолько сильно, что не подлежат восстановлению. - Выявление некроза пульпы, то есть ее полное отмирание.
- Сильный воспалительный процесс в тканях.
- Повышенная подвижность зуба.
- Отсутствие достаточного места для проведения эффективного ортодонтического лечения.
- Зубы расположены таким образом, что это приводит к частым травмам мягких тканей, слизистой и повышенной стираемости эмали.
- Крупная трещина, которая доходит до корня зуба.
- Некоторые зубы могут мешать правильной установке протеза.
- Наличие непрорезавшихся единиц.
- Наличие большего числа зубов, чем положено. Это приводит к неправильному развитию челюсти и нарушению прикуса.
- При выявлении новообразований в полости рта рекомендовано удаление зуба и проведение лучевой терапии.
- Травма или серьезный перелом челюсти. В данном случае рекомендовано удаление с целью предотвратить дальнейшее развитие инфекции.

- Удаление зубов по эстетическим причинам также является довольно часто причиной.
Удаление при болезнях сердца и нервной системы
Наличие данных заболеваний является довольно серьезным противопоказанием к проведению операции по удалению зубов:- Хроническая сердечная недостаточность, частые приступы астмы и прочие отклонения.
- Аневризма желудочка.
- Эндокартит, а также склонность к образованию тромбов.
- Психозы.
- Истерии.
- Эпилепсия. В данном случае пациенту следует выпить специальные медикаменты за 30 минут до проведения операции.

- Нарушения свертываемости крови.
Местные и относительные противопоказания
К ним можно отнести наличие следующих патологий:- Появление вторых молочных зубов.
- Болезни и воспаления слизистой.
- Молочные клыки в верхней челюсти. Их удалять не рекомендуется из-за их значимости для правильного формирования прикуса.
- Злокачественное новообразование в месте удаления.
- Наличие гамангиомы.
- В первом и последнем триместрах беременности.
- Во время критических дней.
- Во время грудного вскармливания.
- При простуде или гриппе.
Варианты удаления
Несмотря на то, что показаний для удаления зубов может быть достаточно много, вариантов проведения этой операции всего два. Рассмотрим случаи, в которых может применяться каждый из них:- Стандартный метод. Для извлечения врачу требуются лишь специальные щипцы. Подходит для однокоренных или слишком подвижных единиц, в которых отсутствует воспаление и какие-либо стоматологические заболевания.

- Хирургический. Как правило, применяется для извлечения сломанного зуба или же восьмерки. В данном случае доступ к единице может быть затруднен, он может быть слишком хрупким.
Показания к удалению молочных зубов.Показания к экстракции (удалению) зуба могут быть абсолютными и относительными. Абсолютные показания:
Относительные показания:
Противопоказания к удалению молочных зубовАбсолютных противопоказаний к удалению молочных зубов нет. К относительным противопоказаниям относится общее состояние здоровья ребёнка, аллергия на местные анестетики. Последствия раннего удаления молочных зубов.Молочный зуб cчитается преждевременно удалённым в случае, если до появления постоянного остался год. Потеря зуба раньше положенного времени чревата многими последствиями:
В случае, если удаление молочного зуба неизбежно, то врачи прибегают к использованию протезов – специальной пластинки с искусственным зубом или удерживателя пространства, которые устанавливаются до начала прорезывания постоянного зуба. |
Показания и противопоказания к удалению зубов
Показания к удалению зубов
Достаточно частым показанием к удалению зуба бывает необходимость санации полости рта при наличии хронического периодонтита в стадии обострения, когда нельзя ликвидировать воспалительный очаг у верхушки зуба.
В некоторых случаях удаление зуба проводится для того, чтобы избежать более серьезных осложнений. Например, при наличии зубов, которые могут быть причиной кисты, воспаления или неврита тройничного нерва. Если зуб постоянно травмирует язык или слизистую оболочку щеки, а также мешает нормальному прикусу, такой зуб тоже лучше удалить.
Удаляются многокорневые зубы, являющиеся причиной одонтогенного остеомиелита. При подгонке съемного зубного протеза иногда возникает необходимость в удалении зубов, но для этого должны быть строгие показания.
При подгонке съемного зубного протеза иногда возникает необходимость в удалении зубов, но для этого должны быть строгие показания.
Хирургические операции по удалению зуба проводятся под эффективным обезболиванием с учетом всех противопоказаний.
Зубы удаляют когда они сильно разрушены кариесом, поражены запущенной болезнью пародонта («больные десны»), были сломаны так, что их уже нельзя восстановить, неправильно расположены во рту (например, погруженный зуб мудрости) или при подготовке к ортодонтическому лечению.
Прежде, чем начать удаление зубов, врач-стоматолог осматривает полость рта, делает рентгеновские снимки больных зубов, оценивает их состояние.
Перед операцией удаления зуба операционное поле обрабатывают антисептиком. Проводится анестезия. Затем врач-стоматолог отделяет круговую связку от зуба, накладывает щипцы на корень зуба, расшатывает зуб и извлекает его. Далее производится ревизия лунки, сдавливаются края, чтоб уменьшить размер послеоперационной раны и накладывается марлевый шарик на 15-20 мин.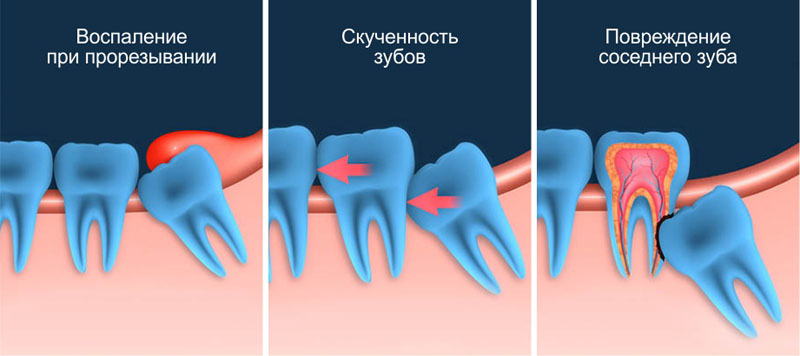
После удаления зуба, соседние с ним зубы начинают постепенно смещаться, иногда весьма существенно, а это может сильно отразиться на общем состоянии зубов. Удаление даже одного-единственного зуба может создать серьезные проблемы с жеванием. Чтобы избежать этих осложнений врач-стоматолог порекомендует заменить удаленный зуб на искусственный.
Учитывая все достижения оперативной хирургии, имеющие место на сегодняшний день, большинство пациентов предпочитают заместить имеющийся дефект зубного ряда путем постановки зубного имплантата (преимущества использования зубных имплантов), мостовидных зубных протезов или съемных частичных протезов.
Противопоказания к удалению зуба
- Сердечно-сосудистые заболевания (гипертоническая болезнь в период криза, стенокардия в период обострения заболевания, ревматизм в период обострения, септический эндокардит в период обострения, выраженная декомпенсация сердечной деятельности, выраженные нарушения темпа и ритма сердечных сокращений — мерцательная аритмия, пароксизмальная тахикардия, сопровождающаяся сердечной недостаточностью).

- Заболевания почек.
- Инфекционный гепатит в острой стадии.
- Острый лейкоз, агранулоцитоз.
- Гемаррогические диатезы.
- Психические заболевания в период обострения.
- Острое нарушение мозгового кровообращения.
- Острые инфекции (грипп, острый катар верхних дыхательных путей), в том числе высококонтагиозные и особо опасные.
- Гнойно-воспалительные процессы (абсцессы, флегмоны не челюстно-лицевой локализации, рожистое воспаление).
- Острая летучая болезнь.
- 1, 2, 9-й месяцы беременности.
- Стоматиты.
- Лучевая терапия, проводимая по поводу новообразований челюстно-лицевой локализации.
Показания и противопоказания к удалению зубов
25.05.2015
Показания к удалению зубов
- Хронический периодонтит в стадии обострения, когда без удаления нельзя ликвидировать воспалительный очаг у верхушки зуба. Непроходимость корневых каналов, выраженная подвижность зубов III и IV степени, гнойное воспаление в периодонте.

- Острая стадия одонтогенного остеомиелита (как неотложная ситуация), одонтогенные гнойные периоститы, флегмоны, околочелюстные абсцессы, гнойные лимфадениты, гаймориты в острой стадии, гнойные лимфадениты, синуситы верхнечелюстных пазух
- Удаляют корни зубов, если их нельзя использовать при протезировании, поскольку они могут рассматриваться как хронический очаг одонтогенной инфекции.
- Образование кист и гранулем на корнях зубов при осложнении кариозного процесса.
- Удаляют зубы, атипично расположенные (например, дистопированные зубы мудрости) и сверхкомплектные, значительно выдвинутые из лунки с обнажением корней, а также зубы, сильно разрушенные, которые нельзя использовать в качестве опоры при протезировании.
- Удаляют зубы, постоянно вызывающие травму языка и слизистой полости рта (если это нельзя устранить механическим подтачиванием).
- При ортодонтическом лечении неправильного прикуса в целях освобождения места для перемещения зубов.

- Безуспешность лечения многокорневого зуба, осложненного острым воспалением периодонта.
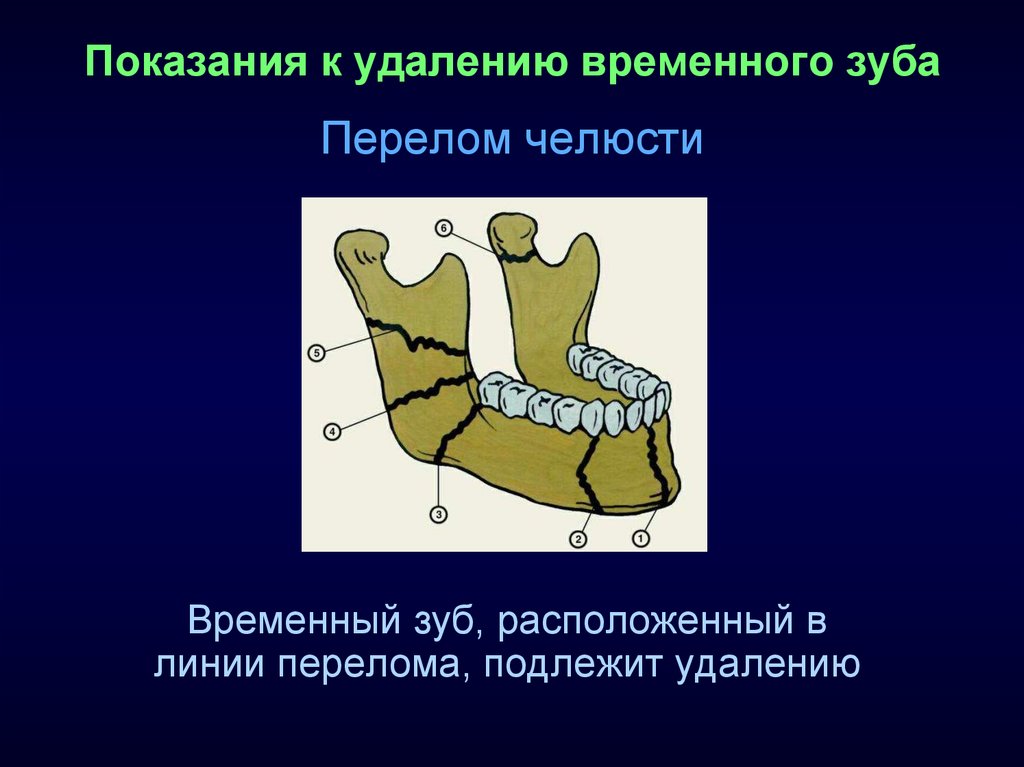
- Зубы, находящиеся в области перелома челюсти или альвеолярного отростка, которые являются проводниками инфекции и препятствуют репозиции обломков.
- У детей удаляют молочные зубы, разрушенные при периодически обостряющемся воспалительном процессе (молочный зуб, который вызывает обострение при его герметическом закрытии; зубы у ребенка, родившегося с зубами).
Все показания к удалению зуба, когда имеются нарастания симптомов воспаления в периодонте и костях, являются абсолютными, остальные – относительными.
Противопоказания к удалению зубов
- Сердечно-сосудистые заболевания в период обострения. Хроническая сердечная недостаточность с частыми приступами стенокардии и сердечной астмы. Первые дни после инфаркта миокарда, а также последующие дни с повторяющимися приступами стенокардии. Хроническая аневризма желудочка сердца.
 Подострый септический эндокардит с наклонностью к тромбоэмболиям.
Подострый септический эндокардит с наклонностью к тромбоэмболиям. - Острые респираторные вирусные заболевания, грипп, острые инфекционные заболевания другой этиологии.
- Злокачественные опухоли, гемангиомы.
- Стоматиты, язвенные поражения слизистой полости рта.
- Органические или функциональные поражения центральной нервной системы (эпилепсия, психозы, истерия и т.п.).
- Перед менструацией, во время и через 2-3 дня после менструации. На 1-2 и 8-9 месяцах беременности.
- Не удаляют молочные зубы у взрослых людей, если на рентгенограмме нет смены их постоянными.
- Особая подготовка к удалению зубов необходима больным гемофилией. Накануне операции и за 1-1,5 часа перед операцией необходимо переливание гемофильной плазмы, а также ежедневно проводить контроль за свертываемостью крови.
- Острая почечная недостаточность, острый инфекционный гепатит, острый лейкоз, гемморагические диатезы, острые нарушения кровообращения, обморок, коллапс, шок, гипертонический криз.

Подготовка к операции удаления зуба
Прежде всего, больного необходимо предупредить о предстоящем хирургическом вмешательстве. Затем производится предоперационная подготовка полости рта: предварительное излечение язвенно-некротических поражений в полости рта, перед удалением зуба необходимо прополоскать полость рта дезинфицирующими растворами, снять зубные отложения, смазать удаляемый зуб и прилегающую слизистую оболочку спиртовым раствором йода. При проведении обезболивания необходимо учитывать общее состояние пациента. Так, например, нежелательно применение адреналина при удалении зубов у больных с сердечными заболеваниями. У сердечных больных желательно проводить премедикацию.
Удаление зубов в Перми. Удаление под наркозом. Низкая цена!
Удаление зубов в Перми
Обычно потребность в удалении зуба возникает из-за того, что он может стать причиной занесения инфекции в организм человека. Это приводит к эрозии зуба, даже если вы инициативно занимаетесь лечением.
Показания к удалению зуба:
Имеются две категории показаний к извлечению зуба: относительные и абсолютные.
Абсолютные или срочные показания к удалению зубов:
- нарастающий периодонтит, не уступающий домостроевской терапии;
- рецидивирующие синуситы, поводом для которых служит зараженный зуб;
- абсцессы и флегмоны нижней челюсти одонтогенного возникновения;
- рассекание зубов мудрости, если недостаточно пространства;
- переломы нижней челюсти, при обнаружении зубов на месте травмы.
Относительные или плановые показания к удалению зуба:
- гранулематозный периодонтит, не имеющий возможности быть ликвидированным иным хирургическим способом – резекцией верхушки корня, гемисекцией или удалением корня зуба;
- проблемы, появляющиеся, когда используется другой способ лечения зубов, – порча инструмента в зубе, перфорация зубов полости верхней челюсти;
- невозможность пустить в ход остатки зуба и его корни для протезирования;
- дистопированные и ретинированные зубы, которые заставляют человека чувствовать дискомфорт;
- сверхкомплектные, дивергирующие и конвергирующие зубы, которые не дают возможность откорректировать прикус;
- лабильность зубов 3 степени;
- исправление неправильного прикуса – извлекаются доставляющие неудобства зубы;
- удаляют молочные зубы, которые являются поводом для воспалительных процессов, в такой ситуации, неоднократные заболевания молочных зубов нарушают задатки постоянных, это приводит к скарификации рассекания;
- извлекают молочные зубы, препятствующие прорезыванию неизменных зубов;
- временами у детей удаляют поломанные «шестерки» – это постоянные шестые зубы, когда они не дают прорезаться постоянным «семеркам».

Если вы бы хотели удалить зуб, приходите на консультацию в клинику «Зубной стандарт», мы расскажем вам о данной процедуре подробнее и запишем вас на прием.
Удаление коренных зубов под наркозом срочно в СПБ. Клиника Атрибьюти — опытные врачи и безболезненные процедуры
Операция удаления зуба производится в тех случаях, когда зуб невозможно сохранить. Причины, приводящие к удалению зубов:
- Периодонтит – хронический очаг воспаления в области корня зуба (кисты, гранулёмы)
- Кариес корня
- Ортодонтические показания (если на зубной дуге недостаточно места для всех зубов, удаляются менее ценные зубы)
- Дистопированный зуб (прорезавшийся в неправильном положении). Чаще всего это восьмые зубы, так называемые «зубы мудрости». Удалять их необходимо в тех случаях, если происходит постоянное травмирование слизистой оболочки щёк и языка.
- Сильно разрушенная коронковая часть зуба и её невозможно использовать как опору для протезирования.
- При пародонтите третьей степени (когда костная ткань разрушена более чем на ½ длины корня)
Необходимо понимать, что удаление зуба является хирургическим вмешательством, причём наиболее распространённым среди всех проводимых операций. Все манипуляции проводятся под местным обезболиванием с применением соответствующих инструментов.
Существуют относительные и абсолютные показания и противопоказания к удалению зубов.
- Относительные показания – хронический периодонтит, кариес корня, дистопированный зуб, ортодонтические показания
- Абсолютные показания – обострение хронического периодонтита, хронические околокорневые процессы у больных, страдающих заболеваниями, в которых преобладает аллергический фактор (ревматизм, миокардит и эндокардит, хронический нефрит, иридоциклит и др.) Остеомиелит челюстей (возникший как осложнение периодонтита) Продольный перелом корня зуба.
- Относительные противопоказания – гипертоническая болезнь сердца, ишемическая болезнь сердца, респираторные заболевания, некоторые нервные болезни и т.
 д.
д. - Абсолютные противопоказания – при заболеваниях сердечнососудистой системы, дыхательных органов.
В современной стоматологии удаление зуба часто сопровождается с одномоментной имплантацией. Это позволяет сохранить костную ткань на прежнем уровне и, несомненно, положительно влияет на функциональность имплантата. При этой процедуре важно провести щадящее удаление зуба. Суть этого метода заключается в том, что многокорневые зубы удаляются не одномоментно, а с применением сепарирования корней (их разделения). После чего хирург производит экстракцию (удаление) каждого корня отдельно.
Рекомендации после удаления зуба:
- Самое главное сохранить кровяной сгусток в лунке удалённого зуба (не полоскать полость рта, не трогать лунку языком)
- Не заниматься спортом в течение недели
- Спать на противоположной стороне, относительно удаленного зуба
- Не принимать горячую ванну
- Не употреблять алкогольных напитков
- Соблюдать назначения лечащего врача-стоматолога
Цена операции
Цена удаления будет определена на приеме у стоматолога, в зависимости от сложности случая пациента.
Запишитесь на прием по телефону +7 (812) 249-94-08.
Чарльз Х. Генри, D.D.S. | Хирургия полости рта и челюстно-лицевой хирургии
Зубы мудрости или третьи моляры — последние зубы, которые развиваются, и могут прорезаться или не прорезаться во рту. Когда они правильно выровнены и окружающая ткань десен здорова, их не нужно удалять. К сожалению, это не обычное дело. Когда зуб мудрости не может полностью прорезаться во рту, считается, что он ретинирован. В общем, ретинированные третьи моляры могут быть частично или полностью ретинированы, как правило, из-за того, что за вторыми коренными зубами недостаточно места для прорезывания зуба мудрости.У большинства людей есть как минимум один ретинированный зуб мудрости.
Клиническая и рентгенографическая информация для каждого пациента применяется для критического взвешивания вариантов лечения. Будет обсужден курс действий, который наилучшим образом соответствует потребностям вас, пациента. Соответствующие варианты лечения могут включать удаление, частичное удаление (коронэктомия) или оставление зуба мудрости на месте.
Полностью прорезавшиеся и функциональные зубы мудрости, безболезненные, без кариеса, со здоровой тканью десен и без других сопутствующих патологических состояний могут не требовать удаления.Однако они требуют соблюдения гигиены и периодического клинического и рентгенологического наблюдения, если их оставить на месте.
Почему я должен удалять зубы мудрости?
Удаление третьих коренных зубов всегда целесообразно при наличии признаков патологических изменений, таких как заболевание десен, не поддающиеся восстановлению кариозные поражения, инфекция, кисты, опухоли и повреждение соседних зубов. Медицинская необходимость удаления прорезавшихся, частично видимых и полностью ретинированных третьих коренных зубов, которые протекают бессимптомно, также может быть оправдана, поскольку болезнь все еще может протекать без симптомов или для предотвращения будущих проблем.
Исследования документально подтвердили наличие заболеваний десен даже в области бессимптомных третьих моляров. Исследования показывают связь между третьими коренными зубами и заболеванием десен как у молодых, так и у пожилых пациентов. Пациенты старше 25 лет имели большие карманы десен, связанные с их третьими коренными зубами.
Исследования также показали, что прорезавшиеся третьи моляры с такой же вероятностью имеют более высокую частоту заболеваний десен, как и прорезавшиеся третьи моляры. Эти и другие исследования показывают, что пациенты с зубами мудрости, у которых отсутствуют симптомы, на самом деле могут иметь активное воспалительное заболевание пародонта.Имеются подтверждающие доказательства того, что после того, как поражение десен или перикоронарное заболевание установлено в области третьих моляров, проблема может быть стойкой и прогрессирующей, но улучшается после удаления зубов мудрости.
Инфекции перикорональных десен обычно возникают вокруг зубов мудрости, в которых застрявшие остатки пищи способствуют росту бактерий и инфицированию. Возникающая в результате этих инфекций боль заставляет пациентов обращаться за помощью. Наличие симптоматической или бессимптомной перикорональной инфекции является абсолютным показанием к удалению третьих коренных зубов.Пародонтальные карманы и наличие перикорональной инфекции — все это признаки того, что болезнь существует.
Удаление зубов мудрости после 25 лет может быть фактором риска неполного заживления и необходимости дополнительного лечения. Исследования поддерживают хирургическое вмешательство или удаление третьих коренных зубов на ранней стадии, до развития заболевания десен, когда послеоперационное заживление является оптимальным и риск послеоперационных осложнений минимален.
Избирательное терапевтическое удаление ретенированных зубов мудрости рекомендуется для зубов, которые вряд ли прорезываются в положение, свободное от болезни, и желательно до начала заболевания десен.Есть и другие условия, при которых рекомендуется удаление, например, третий коренной зуб, который расположен неправильно, что предотвращает прорезывание соседнего зуба или вызывает повреждение соседнего зуба.
В одном исследовании было обнаружено, что изменения кистозной болезни присутствуют примерно в одной трети пораженных третьих моляров. Зубные кисты, связанные с ретинированными третьими коренными зубами, обычно протекают бессимптомно. В этих случаях третий коренной зуб может протекать бессимптомно, но в целом состояние не является благополучным.
Рост челюсти и характер прорезывания третьих коренных зубов нельзя полностью предсказать. Может быть, а может и не хватить длины челюсти для размещения третьих моляров. Было показано, что зубы мудрости со временем продолжают меняться в положении в нижней челюсти, как правило, в менее благоприятное положение с точки зрения сложности удаления и риска интраоперационных осложнений. Также необходимо учитывать состояние развития корня, поскольку частота повреждений нервов статистически связана с возрастом пациента.Более высокая частота повреждения нерва у пожилых пациентов объясняется более развитым корнем третьего моляра и третьими молярами, корни которых расположены близко к нижнему альвеолярному нерву. У пожилых пациентов наблюдается снижение регенерации нервов или нейрональной пластичности. Поэтому более раннее удаление третьих моляров обычно является лучшим вариантом лечения.
Доктор Генри оценит положение ваших зубов мудрости клинически с помощью стоматологического и рентгенологического обследования. Он обсудит с вами, есть ли проблемы с вашими третьими молярами в настоящем или будущем.Пациенты обычно сначала проходят обследование в подростковом возрасте.
Удаление зубов мудрости
Удаление зубов мудрости может быть выполнено с использованием различных анестезиологических техник, включая местную анестезию, с седативным эффектом, связанным с закисью азота, или без него, и / или внутривенными анестетиками. Эти варианты, а также риски хирургического вмешательства и анестезии будут обсуждены с вами перед проведением процедуры.
Доктор Генри и его сотрудники прошли обучение и имеют опыт проведения различных видов анестезии для максимального комфорта.Хирургическое вмешательство обычно проводится в офисе с соответствующим контролем анестезии для обеспечения безопасности пациента. Амбулаторная хирургия в Чеширском медицинском центре в Кине, штат Нью-Хэмпшир, также может быть оправдана в отдельных случаях по разным причинам и может быть организована для обеспечения безопасности пациента и лечения.
После удаления зубов будут пересмотрены письменные инструкции по уходу на дому, касающиеся послеоперационного восстановительного ухода, включая диету, активность, гигиену полости рта и лекарства. На любые послеоперационные вопросы или опасения по поводу выздоровления ответят во время операции, по телефону или при последующем посещении послеоперационного кабинета.
Раннее удаление зубов мудрости рекомендуется для минимизации осложнений в виде инфекций десен, кариеса или повреждения соседних зубов, а также развития других патологических состояний, таких как кисты или опухоли. Послеоперационное восстановление также может быть более трудным с возрастом, и было показано, что риск осложнений более высок у пожилых пациентов.
Таким образом, решение о том, почему, когда и как лечить зубы мудрости, имеет много соображений.Эти соображения включают наличие третьих коренных зубов, их положение в челюстях, состояние зубов и соседних зубов и структур, а также наличие или возможность инфекции или патологии.
Таким образом, решение об удалении зуба мудрости принимается, чтобы облегчить текущее заболевание или предотвратить проблемы в будущем.
% PDF-1.4 % 24 0 объект > эндобдж xref 24 84 0000000015 00000 н. 0000001970 00000 н. 0000002263 00000 н. 0000065452 00000 п. 0000065286 00000 п. 0000065369 00000 п. 0000064713 00000 п. 0000064795 00000 п. 0000064877 00000 п. 0000064958 00000 п. 0000065040 00000 п. 0000065121 00000 п. 0000065204 00000 п. 0000062535 00000 п. 0000003553 00000 н. 0000064258 00000 п. 0000064309 00000 п. 0000115189 00000 н. 0000112741 00000 н. 0000112864 00000 н. 0000112987 00000 н. 0000113110 00000 н. 0000113233 00000 н. 0000113356 00000 н. 0000070699 00000 п. 0000070736 00000 п. 0000113519 00000 н. 0000113603 00000 н. 0000089320 00000 п. 0000089730 00000 п. 00000
00000 п. 0000076928 00000 п. 0000077719 00000 п. 0000078289 00000 п. 0000073491 00000 п. 0000074002 00000 п. 0000074361 00000 п. 0000113689 00000 н. 0000114112 00000 н. 0000118591 00000 н. 0000103729 00000 н. 0000104380 00000 н. 0000104793 00000 п. 0000114412 00000 н. 0000114581 00000 н. 0000114810 00000 н. 0000115125 00000 н. 0000094048 00000 п. 0000065908 00000 п. 0000066507 00000 п. 0000070576 00000 п. 0000073409 00000 п. 0000091697 00000 п. 0000091962 00000 п. 0000092222 00000 п. 0000093263 00000 п. 0000093437 00000 п. 0000093660 00000 п. 0000093984 00000 п. 0000094545 00000 п. 0000095148 00000 п. 0000099812 00000 н. 0000099935 00000 н. 0000100058 00000 н. 0000100180 00000 н. 0000100303 00000 н. 0000100426 00000 н. 0000100550 00000 н. 0000063698 00000 п. 0000100674 00000 н. 0000103482 00000 н. 0000103606 00000 п. 0000063006 00000 п. 0000063206 00000 п. 0000111943 00000 н. 0000112056 00000 н. 0000112153 00000 н. 0000112190 00000 н. 0000112297 00000 н. 0000112442 00000 н. 0000112549 00000 н. 0000112645 00000 н. 0000112683 00000 н. 0000062115 00000 п. трейлер > startxref 0 %% EOF 25 0 объект > / Контуры 106 0 R / PageMode / UseOutlines >> эндобдж 26 0 объект [27 0 р ] эндобдж 27 0 объект > / Ж 28 0 Р >> эндобдж 28 0 объект > эндобдж 29 0 объект > эндобдж 30 0 объект > эндобдж 31 0 объект > эндобдж 32 0 объект > эндобдж 33 0 объект > эндобдж 34 0 объект > эндобдж 35 0 объект > эндобдж 36 0 объект > эндобдж 37 0 объект > / ExtGState> / Шрифт> >> / TrimBox [9 9 603 801 ] / Тип / Страница / ArtBox [9 9 603 801 ] / Родитель 71 0 R >> эндобдж 38 0 объект > поток HVm yg «> !.dE | _
Какие показания к удалению третьего моляра? — Обсуждения Oasis
Это резюме основано на статье, опубликованной в Журнале Американской стоматологической ассоциации: Показания к удалению третьего моляра (июнь 2014 г.)
Мартин Б. Стид, DDS
Контекст
Определение показаний для удаления третьего моляра продолжает оставаться предметом споров.
Лечение третьих моляров стоматологом обычно зависит от выявления симптомов или заболевания, которые явно связаны с третьим моляром.Было рекомендовано использовать шаблон, который служит систематическим и однозначным способом классификации третьих моляров.
В многочисленных исследованиях исследователи обсуждали эпидемиологию и лечение так называемых бессимптомных третьих моляров. Термин «бессимптомный» недостаточно описывает клинический статус третьего моляра. Как и при многих других заболеваниях, таких как диабет и сердечно-сосудистые заболевания, отсутствие симптомов на третьем моляре не всегда отражает истинное отсутствие заболевания.
Третьи моляры группы А: Пациенты с третьими молярами группы А имеют такие симптомы, как сильная боль, отек или тризм. Результаты физикального и рентгенологического обследования могут выявить острый перикоронит, кариес зубов, локализованную или распространяющуюся инфекцию фасциального пространства или их комбинацию.
Третьи моляры группы B: наблюдаются реже, и их сложнее поместить в эту группу. Клинические примеры включают нечеткую боль в задней части грудной клетки от надвигающегося прорезывания в условиях достаточного пространства для прорезывания третьего моляра в полезное функциональное положение.Другие третьи моляры, классифицируемые по номеру
в группу B, расположены в квадрантах, к которым относится миофасциальная или деафференцированная (атипичная) боль.
Третьи моляры группы C: Пациенты с третьими молярами в группе C не имеют симптомов, связанных с третьим моляром, но заболевание присутствует: пародонтит, кааэс и киста или опухоль, связанная с зубом.
Третьи моляры группы D: Симптомы и заболевание отсутствуют. Принятие клинического решения для пациентов с третьими молярами в группе D остается сложной задачей.Пациенты с четырьмя бессимптомными третьими молярами без заболевания встречаются нечасто.
Ключевые сообщения
- Доказательные клинические данные, собранные в результате проспективных исследований, показывают, что бессимптомный третий моляр не обязательно отражает отсутствие заболевания.
- Практикующим врачам обычно следует рассмотреть возможность удаления прорезавшихся и ретинированных третьих моляров, когда они:
- Причиняет сильную боль,
- Заражены,
- связаны с патологией разрушения костей, а
- Кариозные или отрицательно влияют на здоровье соседних зубов.
- Практикующие должны удалить третьи моляры, которые, как ожидается, будут проблематичными под протезами, расположены в местах планируемой остеотомии или мешают запланированным ортодонтическим движениям.
- Текущих данных недостаточно, чтобы опровергнуть или поддержать профилактическое удаление третьих моляров в группе D по сравнению с активным наблюдением. Хотя лечение третьего моляра обычно несложно, доказательств в пользу удаления и сохранения бессимптомных, свободных от болезни (группа D) третьих моляров недостаточно.
У вас есть вопросы по этой теме? Есть ли у вас какие-либо комментарии или предложения? Напишите нам по адресу [email protected]
Вам предлагается прокомментировать этот пост и предоставить дополнительную информацию, разместив сообщение в поле для комментариев, которое вы найдете, нажав на «Опубликовать ответ» ниже. Вы можете оставаться анонимным, и ваш адрес электронной почты не будет опубликован.
Удаление зуба | UT Dentistry
Вы и ваш врач можете решить, что вам необходимо удаление зуба по любому количеству причин.Некоторые зубы удаляются, потому что они сильно разрушены; у других может быть запущенное заболевание пародонта или его поломка, которая не подлежит восстановлению. Другие зубы могут нуждаться в удалении, потому что они плохо расположены во рту (например, ретинированные зубы) или в процессе подготовки к ортодонтическому лечению.
Удаление одного зуба может привести к проблемам, связанным с вашей жевательной способностью, проблемами с челюстным суставом и смещением зубов, что может серьезно повлиять на здоровье ваших зубов.
Чтобы избежать этих осложнений, в большинстве случаев мы обсуждаем альтернативы удалению, а также замену удаленного зуба.
Процесс извлечения
Во время удаления врачу нужно будет обезболить ваш зуб, кость челюсти и десны, окружающие эту область, с помощью местного анестетика.
В процессе извлечения вы почувствуете сильное давление. Это происходит из-за того, что зуб сильно раскачивают, чтобы расширить лунку для удаления.
Вы чувствуете давление без боли, поскольку анестетик обезболил нервы, остановив передачу боли, но нервы, передающие давление, не пострадали.
Если вы почувствуете боль в любой момент во время удаления, немедленно сообщите нам об этом.
Разделение зуба
Некоторые зубы требуют рассечения. Это очень распространенная процедура, выполняемая, когда зуб настолько прочно закреплен в лунке, или если корень изогнут, и лунка не может расшириться настолько, чтобы удалить его.Врач просто разрезает зуб на части, а затем удаляет каждую часть по очереди.
После удаления зуба
После удаления зуба важно, чтобы сгусток крови остановил кровотечение и начал процесс заживления. Прикусите марлевую салфетку на 30-45 минут сразу после приема. Если кровотечение или мокнутие все еще сохраняется, поместите еще один марлевый тампон и плотно прикусите еще 30 минут. Возможно, вам придется сделать это несколько раз, чтобы остановить кровоток.
После того, как сгусток крови образуется, важно не потревожить и не удалить сгусток. Не полоскать, не сосать соломинку, не курить, не употреблять алкоголь и не чистить зубы рядом с местом удаления в течение 72 часов. Эти действия могут сместить или растворить сгусток и помешать процессу заживления. Ограничьте энергичные упражнения в течение следующих 24 часов, так как это повышает артериальное давление и может вызвать усиление кровотечения из места удаления.
После удаления зуба вы можете почувствовать боль и отек.Пакет со льдом или закрытый пакет с замороженным горошком или кукурузой, приложенный к пораженному участку, сведет отек к минимуму. Принимайте обезболивающие в соответствии с предписаниями. Отек обычно проходит через 48 часов.
Используйте обезболивающие, как указано. Позвоните в наш офис, если лекарство не подействует. Если прописаны антибиотики, продолжайте принимать их в течение указанного периода времени, даже если признаки и симптомы инфекции исчезли. В день удаления пейте много жидкости и ешьте питательную мягкую пищу.Вы можете нормально есть, как только почувствуете себя комфортно.
Важно вернуться к обычному стоматологическому распорядку через 24 часа. Это должно включать чистку зубов щеткой и зубной нитью не реже одного раза в день. Это ускорит заживление и поможет сохранить свежесть и чистоту во рту.
Через несколько дней вы почувствуете себя хорошо и сможете вернуться к своей обычной деятельности. Если у вас сильное кровотечение, сильная боль, отек, продолжающийся в течение 2-3 дней, или реакция на лекарство, немедленно позвоните в наш офис.
Гипербарическая кислородная терапия для пациентов с облучением головы и шеи с особым вниманием к лечению полости рта и челюстно-лицевой области
Лучевая терапия является распространенным методом лечения рака головы и шеи. Однако лучевая терапия высокими дозами вызывает множество побочных эффектов, таких как ксеростомия, дисгевзия, дисфагия, мукозит, лучевой кариес, фиброз, уменьшение открывания рта и кандидоз. 1 Хирургические вмешательства на облученных полях также могут привести к инфекциям, задержке заживления и расхождению швов.Одним из наиболее серьезных осложнений лучевой терапии является остеорадионекроз (ОРН), который может возникнуть во время или после лечения. Для его профилактики и лечения требуются специальные меры, и в этом контексте часто упоминается гипербарическая оксигенотерапия. В этой статье мы представляем обзор литературы по гипербарической оксигенотерапии у пациентов с облучением головы и шеи, уделяя особое внимание пероральному и челюстно-лицевому лечению.
Лучевая терапия головы и шеи
Цель лучевой терапии — уничтожить опухолевые клетки.Клетки умирают в результате прямого повреждения своего генетического материала, но в основном из-за действия свободных радикалов (в основном гидроксильных радикалов), образующихся в результате облучения, которые также повреждают ДНК клеток в результате окислительных реакций. 1 Свободные радикалы взаимодействуют с липидами, а также влияют на белки, изменяя их структуру и проницаемость мембран. 2 Хотя быстро делящиеся клетки больше всего страдают от радиации, необратимые повреждения также наблюдаются в окружающих нормальных тканях.Последние достижения в лучевой терапии уменьшили повреждение окружающих здоровых тканей, но не устранили его полностью. 1
Основная проблема, возникающая в результате лучевой терапии, — это гипоксия тканей, которая вызвана постепенной потерей микрососудов. 3 В 1983 году Маркс представил концепцию 3-H, согласно которой прогрессирующий фиброз и облитерирующий эндартериит приводят к гиповаскулярной, гипоцеллюлярной и гипоксической среде (отсюда и название 3-H). 4 В такой среде может произойти «раннее» и «позднее» повреждение тканей: раннее повреждение, происходящее от нескольких недель до нескольких месяцев после воздействия, и позднее повреждение, которое является более серьезным и считается необратимым, происходящее от нескольких месяцев до нескольких лет после облучение. 3
Другими известными эффектами лучевой терапии на ткани являются снижение пролиферации костного мозга, уменьшение количества периостальных и эндотелиальных клеток и выработка внеклеточного матрикса, в основном состоящего из коллагена. 5 Наконец, лучевая терапия, по-видимому, оказывает прямое воздействие на остеобластоподобные клетки, изменяя их пролиферацию, дифференцировку и чувствительность к апоптогенам. 6
Остеорадионекроз
Впервые описано Regaud в 1920 г., 5 Клинически ORN обычно определяется как наличие «облученной костной ткани, которая не заживает в течение 3 месяцев без остаточной или рецидивирующей опухоли.» 7 Маркс дает аналогичное определение, но с периодом заживления в 6 месяцев. 4,8 Распространенность ОРН колеблется от 0,9% до 35% среди пациентов, подвергшихся облучению головы и шеи, и в 3 раза чаще у мужчин, чем у женщин. 5
Клинические признаки ОРН: обнаженная некротическая кость, секвестры, изъязвление, боль, гнойные выделения, отек, тризм, парестезия, кожно-ротовые свищи и патологический перелом. 8,9 ОРН чаще наблюдается в нижней челюсти, чем в верхней, так как первая более кортикальная и менее сосудистая и часто подвергается большему облучению, чем вторая. 10 ОРН в основном возникает от 4 месяцев до 2 лет после завершения лучевой терапии. 7
Факторы, влияющие на развитие ORN, являются первичным очагом опухоли; стадия опухоли; вид операции; поле, вид и доза излучения; время с момента облучения; химиотерапия; преморбидное состояние зубных рядов; хроническая травма протеза; хирургическое вмешательство на челюсть; статус питания; и употребление алкоголя и табака. 5,9-11
Согласно теории Маркса, кость, пораженная лучевой терапией, представляет собой гиповаскулярную, гипоцеллюлярную гипоксическую ткань.Попав в ротовую полость после удаления зуба или любой другой травмы, эта кость имеет плохой потенциал заживления и более склонна к некрозу. Дисбаланс между нормальным гомеостазом восстановления клеток и гибелью клеток, синтезом коллагена и распадом коллагена может быть причиной этого явления. 8
Вторая теория постулирует, что подавление остеокластов радиацией напрямую влияет на метаболизм костей. 11 Считается, что это изменение происходит раньше, чем повреждение сосудов.
Кроме того, фибро-атрофическая теория предполагает, что именно сниженная способность фибробластов вырабатывать коллаген делает ткани слабыми и хрупкими. 1,7,11,12
Лечение
Основными целями лечения ОРН являются восстановление васкуляризации, обеспечение возможности процесса заживления ран и, как следствие, поддержание нормального гомеостаза тканей. Критериями успеха являются стабильное бессимптомное состояние, нормальное функционирование, нормальный костный контур, поддержание вышележащей слизистой оболочки полости рта и хороший эстетический вид. 8
Выбор лечения определяется тяжестью ОРН. Консервативное лечение состоит из санации (удаление всех некротических тканей, что важно для самовосстановления), орошения и профилактической антибактериальной терапии для предотвращения вторичной инфекции. Такой консервативный подход применяется для появляющихся или локализованных поражений. 9 Пациенты с патологическим переломом, кожно-орто-фистулой или омертвевшей костью на всю толщину не отвечают на это лечение. 8,13 Хирургические подходы, такие как резекция, реконструкция костным трансплантатом и фистулэктомия, показаны в этих более тяжелых случаях.
Гипербарическая кислородная терапия
Более широко применяемая для лечения воздушной эмболии, отравления угарным газом и компартмент-синдрома, гипербарическая кислородная терапия (ГБО) также используется в качестве адъюванта как при консервативном, так и при хирургическом лечении ОРН. Он заключается в вдыхании 100% кислорода при повышенном давлении (выше 1,5 атмосферы).Протокол Маркса для лечения ОРН состоит из 90-минутного сеанса при 2,4 атмосфер, один раз в день в течение 30 дней до операции и 10 дней после операции 4 , и если терапия ГБО используется в качестве профилактического метода, протокол ежедневный. сеансов за 20 дней до операции и 10 после. 11,14
Лечение ГБО приносит кислород в гипоксические ткани за счет увеличения кислородного градиента крови и ткани; это способствует процессу заживления ран, облегчая восстановление облученных тканей и предотвращая некроз. 8 Кроме того, ГБО обладает бактериостатическим и бактерицидным действием для многих микроорганизмов. 13
Краткосрочные эффекты терапии ГБО включают сужение сосудов, уменьшение отека, активацию фагоцитоза и противовоспалительный эффект. Долгосрочные эффекты включают стимуляцию выработки коллагена фибробластами, остеонеогенез и, что наиболее важно, неоваскуляризацию. 3,13 Индуцированный ангиогенез становится заметным после 8 сеансов. На 20 сеансах он достигает плато при 80-85% васкуляризации необлученных тканей.Изменения давления кислорода в тканях, вызванные терапией ГБО, по-видимому, в значительной степени постоянны, так как через 3 года после завершения лечения ГБО давление кислорода в ткани, по наблюдениям, составило 90% от того, что было в конце лечения. 3
Относительными противопоказаниями к терапии ГБО являются клаустрофобия, судорожные расстройства, инфекции верхних дыхательных путей, хронический синусит и спонтанный пневмоторакс в анамнезе. 3 Абсолютными противопоказаниями являются неврит зрительного нерва, буллезная болезнь легких в анамнезе, врожденные легочные пузыри, нелеченый пневмоторакс и плохо контролируемая хроническая сердечная недостаточность. 3,11,15 Наличие активной опухоли когда-то было противопоказанием, 15 , но Фельдмайер и его коллеги, 16 после анализа доступных клинических данных пришли к выводу, что нет доказательств того, что терапия ГБО вызывает рост опухолевых клеток.
Известные осложнения терапии ГБО, с глобальной распространенностью 7,8%, включают преходящую миопию, баротравму среднего уха, пневмоторакс, артериальную воздушную эмболию, приступы кислородного отравления, обострение острой вирусной инфекции, кислородное отравление легких и острый отек легких. 1,11,15
Основными недостатками, связанными с терапией ГБО, являются ее высокая стоимость, ограниченное количество доступных мест для лечения, тот факт, что она требует много времени (что затрудняет соблюдение пациентом режима лечения) и может отсрочить окончательное лечение. 8
Рекомендации по лечению полости рта и челюстно-лицевой области
Удаление зуба
Поскольку стоматологическая хирургия, по-видимому, является одним из наиболее важных факторов, влияющих на ОРН, последующее наблюдение является важной профилактической мерой.Перед лучевой терапией следует удалить все инфицированные или не подлежащие восстановлению зубы. Экстракцию следует проводить как минимум за 21 день до начала лучевой терапии, чтобы позволить начальному процессу заживления и дать возможность вновь сформированным тканям лучше противостоять облучению. В противном случае, но менее оптимально, зубы должны быть удалены в течение 4 месяцев после завершения терапии, после чего риски ORN увеличиваются. Вне этих периодов предпочтительны альтернативы, такие как восстановление или лечение корневых каналов.Согласно Марксу, ГБО-терапию следует применять, когда необходимо удалить зубы вне этих периодов. 11
В недавнем систематическом обзоре 15 сделан вывод, что терапия ГБО показана после удаления зубов нижней челюсти, расположенных в области облучения, у пациентов, получивших дозу облучения более 60 Гр. Однако, несмотря на терапию ГБО, у облученных пациентов все еще может развиваться ОРН. В исследовании с участием 40 облученных пациентов, получавших профилактическое лечение ГБО, 6 из 371 участков экстракции (1.6%) не заживали через 1 год. 17 В другом исследовании с участием 20 пациентов, получавших до- и послеоперационное лечение ГБО, распространенность ОРН составила 15,8% через 6 месяцев после удаления. 18
К сожалению, большинство исследований представляют собой когортные исследования, а не рандомизированные контролируемые исследования, что затрудняет оценку реального воздействия терапии ГБО на ОРН. В единственном рандомизированном исследовании, о котором сообщалось до сих пор, было обнаружено, что лечение ГБО превосходит профилактическую терапию антибиотиками.Среди пациентов, получавших пенициллин до и после экстракции или профилактическое лечение ГБО без антибиотиков, была отмечена значительная разница в пользу лечения ГБО: 5,4% против 29,9% ОРН через 6 месяцев после операции. 14 Это исследование подтверждает эффективность терапии ГБО в снижении ORN.
На основании всех имеющихся данных в недавнем Кокрановском обзоре сделан вывод о том, что лечение ГБО помогает предотвратить ОРН после удаления зубов. 19
Зубные имплантаты
Зубные имплантаты улучшают качество жизни облученных пациентов, особенно беззубых или плохо сидящих зубных протезов.К счастью, лучевая терапия больше не является абсолютным противопоказанием к операции по имплантации зубов. 20,21
В 16-летнем исследовании 78 пациентов, которым потребовались дентальные имплантаты, Гранстрём и его коллеги 22 наблюдали частоту отказов имплантатов 13,5% у необлученных пациентов, 53,7% у облученных пациентов и 8,1% у облученных пациентов, получающих терапию ГБО, что свидетельствует о том, что положительный эффект лечения ГБО на выживаемость дентальных имплантатов.
С другой стороны, в рандомизированном исследовании, сравнивающем профилактическую терапию антибиотиками с терапией ГБО и без нее среди 26 пациентов, нуждающихся в дентальных имплантатах, Schoen и его коллеги 21 не обнаружили статистической разницы между двумя протоколами в отношении выживаемости имплантата, периимплант. потеря костной массы и развитие ОРН.
Таким образом, нет единого мнения о том, следует ли проводить терапию ГБО перед установкой дентальных имплантатов пациентам, подвергшимся облучению в области головы и шеи. 23-25
Улучшение качества жизни облученных пациентов
Используя различные анкеты для измерения качества жизни облученных пациентов, получающих терапию ГБО в качестве лечения ОРН или в качестве профилактической меры, Хардинг и его коллеги 26 наблюдали значительное уменьшение боли и ксеростомии, улучшение жевательной способности и глобального здоровья.Они пришли к выводу, что терапия ГБО улучшает качество жизни этих пациентов. Однако в их исследование не была включена контрольная группа.
Schoen et al. 21 также проанализировали влияние терапии ГБО на качество жизни пациентов, сравнивая тех, кто лечился профилактическими антибиотиками с ГБО или без него. Оценка с использованием различных анкет показала, что группа, получавшая только профилактические антибиотики, имела лучшее общее качество жизни. Тот факт, что терапия ГБО требует времени и могут возникнуть осложнения, связанные с лечением, может изменить общее качество жизни пациентов.
Эффективность терапии ГБО
Хотя HBO-терапия используется для профилактики и лечения ORN на основе теории Маркса, недавние теории о происхождении ORN вызывают сомнения в уместности терапии HBO. Рандомизированное плацебо-контролируемое двойное слепое исследование было проведено для оценки влияния терапии ГБО на ORN. 27 Группа лечения получила 30 сеансов ГБО до и 10 после операции, когда такое лечение было необходимо. Контрольную группу лечили таким же образом, но с газом, аналогичным по составу обычному комнатному воздуху.Исследование было остановлено после включения 68 пациентов, когда промежуточный анализ показал более низкую скорость выздоровления в группе ГБО (19,3%) по сравнению с группой плацебо (32,4%).
Эти результаты ставят под сомнение теорию Маркса, объясняющую ORN с точки зрения гиповаскулярности, гипоцеллюлярности и гипоксии. Тот факт, что терапия ГБО, по-видимому, подавляет рост остеобластов за счет увеличения апоптоза и потенцирования остановки клеточного цикла, представляет собой важный элемент, который следует учитывать при попытке найти альтернативное объяснение. 6
Споры в литературе
Сегодня широкое использование ГБО для лечения ОРН, по-видимому, основано на личных убеждениях и опыте, а не на убедительных научных доказательствах. В литературе, состоящей в основном из плохо контролируемых испытаний и когортных исследований, нет единого мнения о его эффективности. 28 Единственное доступное рандомизированное контролируемое исследование (без группы плацебо), проведенное Марксом, демонстрирует преимущество терапии ГБО по сравнению с терапией антибиотиками в предотвращении ОРН после удаления зубов. 14 Эти результаты контрастируют с результатами Annane et al., 27 , которые показали отрицательный эффект терапии ГБО при лечении ОРН. Однако пациенты, включенные в это исследование, получали ГБО или плацебо два раза в день, что отличается от обычного протокола 1 сеанса в день. В целом, оба исследования касались относительно небольших когорт (около 30 пациентов), и ни одно из них не принимало во внимание предыдущее стоматологическое состояние пациента или тяжесть ORN, что привело к низкому уровню доказательности.Таким образом, с этими противоречивыми исследованиями невозможно сделать выводы об эффективности терапии ГБО в профилактике и лечении ОРН.
В последние годы в качестве альтернативного лечения ОРН были протестированы различные вещества, а именно пентоксифиллин (периферическое вазодилататор), витамин Е и клодронат (бисфосфонат). 7,8,13 Эти методы лечения основаны на различных патофизиологических теориях ОРН: подавление остеокластов или фиброатрофический процесс. Тот факт, что эти подходы дают положительные результаты, вызывает сомнения в правдивости теории, лежащей в основе лечения ГБО, и, следовательно, в эффективности самого лечения ГБО.
Заключение
Этот обзор литературы показывает, что необходимы дополнительные рандомизированные контролируемые испытания для оценки истинного воздействия лечения ГБО на пациентов, подвергшихся облучению головы и шеи. Нет четких позиций относительно использования ГБО в качестве профилактического или лечебного лечения ОРН. Необходимы более фундаментальные исследования, чтобы прояснить патофизиологию ОРН, которые помогли бы определить соответствующие рекомендации по лечению.
АВТОРЫ
|
Др.Chouinard — челюстно-лицевой хирург, частнопрактикующий, Монреаль, Канада. |
|
|
Д-р Гиассон — доцент стоматологического факультета Университета Лаваль, Квебек, Канада. |
|
|
Д-р Фортин — адъюнкт-профессор и директор программ по челюстно-лицевой стоматологии, факультет стоматологии, Университетский госпитальный центр больницы новорожденных в Квебеке, Квебек, Канада |
|
Для корреспонденции: Др.Anne-Frédérique Chouinard, 975 rue Notre-Dame, Lachine, Quebec, Canada, H8S 2C1. Почта: [email protected]
У авторов нет заявленных финансовых интересов.
Эта статья прошла рецензирование.
Список литературы
- Бук Н., Робинсон С., Порседду С., Батстон М. Стоматологическая помощь пациентам, облученным по поводу рака головы и шеи. Ост Дент Дж. 2014; 59 (1): 20-8.
- Chuai Y, Qian L, Sun X, Cai J. Молекулярный водород и радиационная защита.Free Radic Res. 2012; 46 (9): 1061-7.
- Mayer R, Hamilton-Farrell MR, Van der Kleij AJ, Schmutz J, Granström G, Sicko Z, et al. Гипербарическая кислородная и лучевая терапия. Strahlenther Onkol. 2005; 181 (2): 113-23.
- Маркс РЭ. Остеорадионекроз: новая концепция его патофизиологии. J Oral Maxillofac Surg. 1983; 41 (5): 283-8.
- Reuther T, Schuster T., Mende U, Kübler A. Остеорадионекроз челюстей как побочный эффект лучевой терапии пациентов с опухолями головы и шеи — отчет о тридцатилетнем ретроспективном обзоре.Int J Oral Maxillofac Surg. 2003; 32 (3): 289-95.
- Wong AK, Schönmeyr BH, Soares MA, Li S, Mehrara BJ. Гипербарический кислород подавляет рост, но не дифференциацию нормальных и облученных остеобластов. J Craniofac Surg. 2008; 19 (3): 757-65.
- Lyons A, Ghazali N. Остеорадионекроз челюстей: современное понимание его патофизиологии и лечения. Br J Oral Maxillofac Surg. 2008; 46 (8): 653-60.
- Pitak-Arnnop P, Sader R, Dhanuthai K, Masaratana P, Bertolus C, Chaine A и др.Ведение остеорадионекроза челюстей: анализ доказательств. Eur J Surg Oncol. 2008; 34 (10): 1123-34.
- Oh HK, Chambers MS, Martin JW, Lim HJ, Park HJ. Остеорадионекроз нижней челюсти: результаты лечения и факторы, влияющие на прогрессирование остеорадионекроза. J Oral Maxillofac Surg. 2009; 67 (7): 1378-86.
- Дэвид Л.А., Сандор Г.К., Эванс А.В., Браун Д.Х. Гипербарическая оксигенотерапия и радионекроз нижней челюсти: ретроспективное исследование и анализ результатов лечения.J Can Dent Assoc. 2001; 67 (7): 384.
- Якобсон А.С., Бухбиндер Д., Ху К., Уркен М.Л. Сдвиг парадигмы в лечении остеорадионекроза нижней челюсти. Oral Oncol. 2010; 46 (11): 795-801.
- Delanian S, Lefaix JL. Радиационно-индуцированный фиброатрофический процесс: терапевтическая перспектива через антиоксидантный путь. Радиотренажер Oncol. 2004; 73 (2): 119-31.
- Teng MS, Futran ND. Остеорадионекроз нижней челюсти. Curr Opin Otolaryngol Head Neck Surg. 2005; 13 (4): 217-21.
- Маркс Р.Э., Джонсон Р.П., Клайн С.Н.Профилактика остеорадионекроза: рандомизированное проспективное клиническое исследование гипербарического кислорода по сравнению с пенициллином. J Am Dent Assoc. 1985; 111 (1): 49-54.
- Набиль С., Самман Н. Заболеваемость и профилактика остеорадионекроза после удаления зубов у облученных пациентов: систематический обзор. Int J Oral Maxillofac Surg. 2011; 40 (3): 229-43.
- Feldmeier J, Carl U, Hartmann K, Sminia P. Гипербарический кислород: способствует ли он росту или рецидиву злокачественных новообразований? Undersea Hyperb Med. 2003; 30 (1): 1-18.
- Чавес Дж. А., Адкинсон CD. Дополнительный гипербарический кислород у облученных пациентов, нуждающихся в удалении зубов: исходы и осложнения. J Oral Maxillofac Surg. 2001; 59 (5): 518-22; обсуждение 523-4.
- Heyboer M 3rd, Wojcik SM, McCabe JB, Faruqi MS, Kassem JN, Morgan M, et al. Гипербарический кислород и удаление зубов у облученных пациентов: краткосрочные и отдаленные результаты. Undersea Hyperb Med. 2013; 40 (3): 283-8.
- Беннетт М.Х., Фельдмайер Дж., Хэмпсон Н., Сми Р., Милросс К.Гипербарическая оксигенотерапия при позднем лучевом поражении тканей. Кокрановская база данных Syst Rev.2012; 5: CD005005.
- Гранстрём Г. Установка дентальных имплантатов в облученную кость: случай использования гипербарического кислорода. J Oral Maxillofac Surg. 2006; 64 (5): 812-8.
- Schoen PJ, Raghoebar GM, Bouma J, Reintsema H, Vissink A, Sterk W. и др. Реабилитация оральной функции у пациентов с раком головы и шеи после лучевой терапии с использованием протезов на имплантатах: эффекты гипербарической оксигенотерапии.Oral Oncol. 2007; 43 (4): 379-88.
- Granström G, Tjellström A, Brånemark PI. Остеоинтегрированные имплантаты в облученной кости: контролируемое исследование с использованием дополнительной гипербарической оксигенотерапии. J Oral Maxillofac Surg. 1999; 57 (5): 493-9.
- Чамброн Л., Мандиа Дж. Мл., Шибли Дж. А., Ромито Г. А., Абрахао М. Зубные имплантаты, установленные в облученных челюстях: систематический обзор. J Dent Res. 2013; 92 (12 доп.): 119-30С.
- Donoff РБ. Лечение облученного пациента дентальными имплантатами: аргументы против лечения гипербарическим кислородом.J Oral Maxillofac Surg. 2006; 64 (5): 819-22.
- Эспозито М., Уортингтон, HV. Вмешательства по замене отсутствующих зубов: гипербарическая оксигенотерапия для облученных пациентов, которым требуются дентальные имплантаты. Кокрановская база данных Syst Rev.2013; 9: CD003603.
- Harding SA, Hodder SC, Courtney DJ, Bryson PJ. Влияние периоперационной гипербарической оксигенотерапии на качество жизни челюстно-лицевых пациентов, перенесших операции на облученных полях. Int J Oral Maxillofac Surg. 2008; 37 (7): 617-24.
- Аннан Д., Депонд Дж., Обер П., Вильяр М., Геханно П., Гайдос П. и др. Гипербарическая кислородная терапия радионекроза челюсти: рандомизированное плацебо-контролируемое двойное слепое исследование из группы исследования ORN96. J Clin Oncol. 2004; 22 (24): 4893-900.
- Chuang SK. Ограниченные доказательства того, что использование гипербарической кислородной терапии (ГБО) снижает частоту остеорадионекроза у облученных пациентов, которым требуется удаление зубов. J Evid Based Dent Pract. 2012; 12 (3 доп.): 248-50.
— mtvernonoralsurgery
Ссылки
Информационный документ о доказательствах в области защиты интересов
Хирургия третьего моляра
Американская ассоциация челюстно-лицевых хирургов (AAOMS) является сторонником практики доказательной медицины и стоматологии. AAOMS настоятельно рекомендует, чтобы при рассмотрении вопроса о лечении пациентов хирург-стоматолог и челюстно-лицевой хирург применил соответствующие доступные научные данные к каждому отдельному случаю, критически взвесил варианты лечения и выбрал курс действий, который наилучшим образом соответствует потребностям пациента, не забывая при этом финансовые последствия для пациента, а также затраты для общества.Ведение третьих коренных зубов — сложная тема: подходящие варианты лечения включают удаление, частичное удаление (коронэктомию) или ретенцию с последующим клиническим и рентгенологическим наблюдением и поддержанием гигиены.
В медицине и стоматологии существует общее мнение о том, что удаление третьих коренных зубов всегда целесообразно при наличии признаков патологических изменений, таких как пародонтоз, неизлечимые кариозные поражения, инфекции, кисты, опухоли и повреждение соседних зубов. .Существует также общее мнение, что третьи моляры, которые полностью прорезаны и функциональны, безболезненны, не имеют кариеса, находятся в гигиеническом положении со здоровым пародонтом, без других сопутствующих патологических состояний, являются здоровыми зубами, которые могут не требовать удаления, но требуют соблюдение гигиены и периодическое клиническое и рентгенологическое наблюдение, если оно сохранено.
Медицинская необходимость удаления прорезавшихся, частично (или видимых) ретенированных и полностью ретинированных третьих коренных зубов недавно была оспорена некоторыми политическими группами и сторонними носителями.Споры относительно медицинской необходимости удаления третьих коренных зубов, по-видимому, связаны с использованием термина «бессимптомное» при описании состояния третьих коренных зубов или когда удаление указанных зубов описывается как «профилактическое».
Термин «бессимптомный» использовался некоторыми для описания состояния прорезавшихся, ретинированных или частично прорезавшихся третьих коренных зубов. Слово «бессимптомный» — это прилагательное, обозначающее существительное, к которому оно относится (в данном случае третьи моляры), не вызывает и не проявляет симптомов болезни.Это слово не означает, что болезни нет — просто нет симптомов. Однако существует значительная разница между «без болезни», как описано выше, и «бессимптомным».
Начавшиеся почти пятьдесят лет назад исследования документально подтвердили наличие пародонта вокруг бессимптомных третьих моляров.1 Два очень крупных эпидемиологических исследования показывают связь между третьими коренными зубами и патологией пародонта как у молодых, так и у пожилых пациентов.2 3 Недавно
— значительное число — почти 25% пациентов с сохраненными бессимптомными третьими коренными зубами имели исходную глубину зондирования 5 мм или больше на дистальной части второго моляра или вокруг третьего моляра.Если глубина зондирования в этой области была равна или больше 5 мм, то у 80/82 пациентов также наблюдалась связанная потеря прикрепления
более 2 мм. В том же исследовании сообщалось, что более высокая доля пациентов с глубиной зондирования, равной или превышающей 5 мм, была старше 25 лет.4 Другое исследование показало, что у 38% пациентов с глубиной зондирования больше или равной 4 мм во втором исследовании. / область третьего моляра после включения в исследование, глубина зондирования увеличилась за относительно короткий период времени со средним периодом наблюдения 2.2 года. Исследование также пришло к выводу, что вопреки ожиданиям общественности и врачей, прорезавшиеся третьи моляры
имеют такую же вероятность увеличения глубины зондирования, как и ретинированные третьи моляры.5 Эти и другие исследования показывают, что пациенты с прорезавшимися и поврежденными третьими коренными зубами, которые не имеют симптомов, связанных с их третьими молярами, могут на самом деле иметь активный воспалительный периодонтит
Исследования также связали наличие зубов мудрости с прогрессированием заболеваний пародонта.6 Многочисленные исследования в области стоматологии изучали микробный состав биопленки в зубном налете и ответных медиаторов воспаления, вызывающих заболевания пародонта, а также взаимосвязь этих факторов с другими системными заболеваниями. Биопленки образуются, когда свободно плавающие бактерии прикрепляются к поверхностям, образуя внеклеточный матрикс, который служит для улавливания питательных веществ из окружающей среды и обеспечивает сцепление скоплений микробов.7 Передача генетической и сигнальной информации между микробами внутри биопленок приводит к устойчивости микробная популяция к антибактериальным средствам.8 Появляется все больше свидетельств того, что биопленки являются возбудителями многих инфекций у людей, 9 включая пародонтит и хронические инфекции легких у пациентов с цистис-фиброзом, инфекции стационарных медицинских устройств, одонтогенные инфекции и остеомиелит челюстей, связанный с бисфосфонатами. общие характеристики; Бактерии в биопленках вторгаются в защитные механизмы организма хозяина, выдерживают противомикробную терапию и сохраняются до тех пор, пока колонизированная поверхность не будет удалена хирургическим путем из организма.12
Уайт изучил микробные комплексы, обнаруженные в поддесневой бляшке в пародонтальных карманах размером 5 мм и более вокруг третьих моляров, и обнаружил, что присутствуют микроорганизмы, ответственные за инициирование и распространение заболеваний пародонта, включая Bacteroides forsythus, Prevotella gingivalis, Treponema
Показано, что действует группами как возбудители пародонтита. 14 Доказано, что жидкость десневой щели в карманах вокруг третьих коренных зубов, даже в карманах размером менее 5 мм, содержит медиаторы воспаления.15 Было показано, что эти медиаторы воспаления
увеличивают системные риски для здоровья, такие как сердечно-сосудистые заболевания16 17 18, негеморрагический инсульт19, преждевременные беременности с низкой массой тела20 и заболевания почек.21
Имеются подтверждающие данные о том, что после того, как заболевание пародонта или перикорональное заболевание установлено в области третьих моляров, проблема становится стойкой и прогрессирующей, 22 но может улучшиться после удаления зубов. Показатели зубного налета и десен, два принятых критерия для определения статуса
здоровья полости рта и десен, показали, что они увеличиваются в зубах, прилегающих к частично ретинированным третьим молярам.23 24. Giglio et.al. сообщили об улучшении показателей индекса зубного налета и десен на ретенированных зубах с симптомами и без симптомов после удаления.25 Перикорональные инфекции, связанные с эктопически прорезавшимися, частично прорезавшимися и поврежденными третьими коренными зубами, являются частыми жалобами, заставляющими людей обращаться за помощью к челюстно-лицевым хирургам. Наличие симптоматической или бессимптомной перикорональной инфекции, безусловно, является абсолютным показанием для удаления третьих коренных зубов.
Пародонтальные карманы, повышенные индексы зубного налета и десен, наличие перикорональной инфекции — все это указывает на то, что существует заболевание, связанное с третьими коренными зубами.Удаление третьих коренных зубов после 25 лет само по себе является фактором риска неполного заживления и необходимости дополнительного лечения
26. Это новое актуальное исследование поддерживает хирургическое вмешательство или удаление третьих коренных зубов до
операционных осложнения минимальны. AAOMS полностью поддерживает плановое терапевтическое удаление ретенированных третьих моляров, которые вряд ли прорезываются в свободное от болезни положение, независимо от того, проявляют ли третьи моляры симптомы или нет, и предпочтительно до начала пародонта или перикоронарного заболевания.
Существуют и другие состояния, которые могут не вызывать боли или других симптомов, например, когда ретинированный или частично ретинированный третий коренной зуб располагается эктопически и предотвращает прорезывание соседнего зуба или вызывает повреждение соседнего зуба. В одном исследовании было обнаружено, что оккультное кистозное заболевание присутствует примерно в одной трети из
пораженных третьих моляров27. Гистопатологическое исследование рентгенологически нормальных фолликулов пораженных третьих моляров показало наличие кистозных изменений у 50% пациентов старше 20 лет. лет.28 Другое исследование показало, что 42% зубных кист, связанных с ретинированными третьими коренными зубами, были
бессимптомными. Исследователь предположил, что наличие симптомов само по себе является плохим показателем наличия зубных кист, связанных с ретинированными третьими коренными зубами.29 В этих случаях третий коренной зуб может протекать бессимптомно, но в целом состояние не является «свободным от болезни». Избирательное терапевтическое удаление третьего моляра может потребоваться для поддержания безболезненной среды полости рта.
Термин «профилактический» по определению указывает на то, что состояние, свободное от болезни, уже существует, и что для предотвращения возникновения заболевания используется курс действий, такой как лекарство или хирургическая процедура. В некоторых случаях здоровые зубы без симптомов требуют удаления, чтобы предотвратить развитие патологии в результате наличия, расположения или состояния третьих коренных зубов. Например, зубы могут потребовать удаления для ортодонтических целей или для подготовки к ортогнатической хирургии.Длина зуба
может не соответствовать прогнозируемой длине челюсти для размещения третьих коренных зубов.30 31 32 Однако рост челюсти и характер прорезывания третьих коренных зубов не совсем предсказуемы.33 34 Было показано, что третий коренной зуб продолжает изменяться в положение с течением времени в пределах нижней челюсти35, как правило, в менее благоприятное положение по сравнению с
трудностями при извлечении и риском интраоперационных осложнений. Также необходимо учитывать состояние развития корня, поскольку частота повреждений нервов статистически связана с возрастом пациента.Более высокая частота повреждения нервов у пожилых пациентов связана с более развитыми третьими коренными зубами и
третьими коренными зубами из
пластичность у пожилых пациентов.36 37 Для этих и других пациентов удаление третьих коренных зубов является лучшим вариантом лечения.
Заболеваемость, связанная с хирургическим лечением третьих коренных зубов, а также риск осложнений возрастают с возрастом 38 39 40 Хотя частота невысока, осложнения в виде одонтогенных кист и опухолей, повреждение соседних зубов , и скученность зубов, и изменение положения соседних зубов можно предотвратить, удалив третьи коренные зубы раньше.41 Литература изобилует сообщениями о случаях тяжелых инфекций мультифасциального пространства головы и шеи, некротического фасциита, остеомилелита и смерти, наступающей, когда третьи коренные зубы, которые не прорезались в функциональное, свободное от болезней положение, сохраняются и становятся инфицированными. Лечение этих состояний особенно сложно у пожилых людей. Это остро описывается в редакционной статье доктора Леона Ассаэля, в то время редактора журнала «Оральная и челюстно-лицевая хирургия», где он представляет рентгеновский снимок пациента с двусторонним ретинированием третьих моляров нижней челюсти с большими двусторонними зубными кистами и остеомиелитом.Он сообщает, что это рентгеновский снимок пациента «60 лет, принимавшего бисфосфонаты, перенесшего химиотерапию, замену аортального и митрального клапанов». У нее был острый целлюлит. Для восстановления ее здоровья потребовались дни госпитализации, операции и реабилитации ». 42
В 2008 году Американская ассоциация общественного здравоохранения (APHA) приняла политику, направленную против «профилактического» удаления зубов мудрости.43 Эта политика, похоже, основана на ненаучной экстраполяции данных.В научной литературе, упоминаемой в этом и других документах, действительно поддерживается выборочное удаление
зубов мудрости в случаях, когда патология может возникнуть в результате сохранения третьих коренных зубов. AAOMS выступает за доступ к медицинской помощи для пациентов на всех фронтах. AAOMS осмотрительно относится к любому заявлению о политике, например о политике APHA, которая может ограничить доступ пациента к информации о характере любых текущих или
потенциальных патологических состояний, которые у них могут быть, и о выборе доступных им вариантов лечения.
, которая является общепринятой в отношении процесса принятия решений. Необходимо тщательно учитывать наличие третьих коренных зубов, их положение в челюстях и / или зубных дугах, состояние зубов и связанных с ними зубов и структур, наличие или возможность патологии, связанной с третьими коренными зубами. Необходимо взвесить риски осложнений, связанных с ранним лечением третьих коренных зубов
, которые могут вызвать проблемы, по сравнению с болезнью, вызванной сохраненными третьими коренными зубами и последующим лечением у пожилого пациента.Практикующий OMS должен попытаться, насколько это возможно, основывать клинические решения на научных доказательствах того, что существует патологическое состояние, которое существует или может развиться
, и что предлагаемое лечение улучшит или предотвратит это состояние. Оказываемая помощь должна быть предсказуемо эффективной для достижения желаемого результата. AAOMS твердо поддерживает хирургическое лечение прорезавшихся и ретинированных третьих моляров, даже если зубы бессимптомны, если есть
или разумный потенциал того, что патология может возникнуть, вызванная или
иракских академических научных журналов — IASJ
Абстрактные
Введение Третьи моляры являются наиболее часто поражаемыми зубами в ротовой полости человека.Непрорезавшиеся зубы сами по себе не являются патологическим поражением, но могут вызывать патологию. Воздействие может проявляться в разных формах и на разных уровнях. Решение об удалении или сохранении ретинированного зуба является предметом обсуждения. Цель. Целью настоящего исследования было оценить распространенность импакции, угловое положение затронутой мудрости, уровень импакции, агенезию и показания для удаления. Материалы и методы. Выборка из 880 пациентов (498 мужчин и 382 женщины) в возрасте от 18 до 40 лет со средним значением 28.8. Исследование проходило в больнице хирургической специализации, в которой все пациенты прошли клиническое и рентгенологическое обследование с помощью OPG. Из 880 пациентов у 411 пациентов было выявлено поражение как минимум одного зуба (таблица 3). Общее количество ретенированных зубов в выборке составило 1100 и 57 зубов отсутствовали (таблица 4). Результат Из 880 пациентов у 411 (46,7%) пациентов выявлено неприкосновение хотя бы одного зуба, общее количество импакций составило 1100 зубов мудрости. из которых 428 (38,9%) приходились на верхнюю челюсть и 672 (61.09%) находились в нижней челюсти. Наиболее распространенным угловым положением было вертикальное угловое положение (59,81%), за которым следовало мезиоугловое положение (18,45%). Что касается степени импакции, уровень C был наиболее распространенным в верхней и нижней челюсти. Агенезия третьего моляра отмечена у 57 зубов (1,61%). Из 1100 ретинированных третьих моляров 663 были подвергнуты хирургическому удалению. Наиболее частыми «показаниями» для направления пациента в наше хирургическое отделение были ортодонтические причины, за которыми следовал перикоронит, а самой низкой — перелом нижней челюсти.Заключение: импакция нижней челюсти более распространена, чем верхняя челюсть с вертикальной импакцией, за которой следует мезиоугловая импакция, в то время как перевернутая импакция незначительна. Импакция уровня C наиболее распространена как на верхней, так и на нижней челюсти. Что касается показаний для удаления, наиболее частым показанием было ортодонтическое лечение, за которым следовали перикорониты, кариесом с наименьшей распространенностью были переломы нижней челюсти и поражения, даже когда поражение представляло собой абсолютное показание для удаления.Хирург-стоматолог должен строить свое решение об удалении или не удалении третьих моляров на основе самых канонических научных рекомендаций и того, что лучше всего для каждого конкретного случая.
Статья добавлена в IASJ от 14.06.2016
712 Всего загрузок полного текста с даты добавления
| Год | Всего | Янв | февраль | мар | апр | май | июн | июл | августа | сен | октябрь | ноя | декабрь |
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 2021 | 60 | 15 | 17 | 11 | 10 | 7 | |||||||
| 2020 | 247 | 9 | 15 | 13 | 6 | 37 | 83 | 41 | 15 | 10 | 1 | 8 | 9 |
| 2019 | 125 | 16 | 27 | 24 | 7 | 3 | 10 | 3 | 6 | 9 | 5 | 6 | 9 |
| 2018 | 163 | 12 | 10 | 14 | 7 | 7 | 3 | 7 | 8 | 29 | 40 | 26 | |
| 2017 | 76 | 3 | 8 | 8 | 5 | 7 | 1 | 2 | 8 | 4 | 7 | 10 | 13 |
| 2016 | 41 | 1 | 3 | 4 | 2 | 7 | 12 | 12 |
Информация об использовании обновляется ежемесячно.


