Воспаление надкостницы зуба: причины, лечение
Найти:
Причины воспаления надкостницы зуба
Что делать при воспалении надкостницы зуба?
Что делать не рекомендуется?
Воспаление надкостницы зуба (периостит) – очень болезненное явление, которое в простонародье часто называют флюсом. Обычно оно начинается с боли в области конкретного зуба, которая сначала проявляется при накусывании, а потом приобретает постоянный характер. После этого на десне появляется небольшая припухлость и уплотнение, в котором скапливается гной. При этом больной может почувствовать общее ухудшение состояния: у него может подняться температура, ухудшиться сон и аппетит, появиться сильная слабость. При первых же признаках надкостницы пациент должен сразу же обратиться к врачу, иначе воспаление может распространиться на близлежащие ткани, перейти в хроническую стадию или даже вызвать отравление организма продуктами гниения.
Причины воспаления надкостницы зуба
К основным причинам воспаления надкостницы зуба относятся:
- Незалеченный кариес. При прогрессирующем кариесе разрушение постепенно доходит до пульпы зуба, периодонтальных тканей, а потом переходит на надкостницу.
- Плохо запломбированные корневые каналы. В этом случае периостит развивается по причине того, что врач плохо обработал или запломбировал канал.
- Обострение хронического пародонтита. Зачастую воспаление десны вокруг зуба, лечение которого не было начато вовремя, может перейти на надкостницу.
- Осложнения после удаления зуба.
В редких случаях периостит возникает как следствие мягких травм лица в области щек и подбородка или общих инфекционных заболеваний.
Что делать при воспалении надкостницы зуба?
Тактика лечения флюса зависит от стадии заболевания, его местоположения и других факторов. На ранних стадиях, когда в десне еще не скопился гной, воспаление еще можно вылечить антибактериальными препаратами, которые назначаются в комплексе с обезболивающими.
А вот при гнойном воспалении обойтись без хирургического вмешательства не получится. Под местной анестезией врач вскрывает гнойник, вымывает его содержимое, после чего обрабатывает пораженную область антисептиками. После этого в рану устанавливается дренаж, чтобы обеспечить постоянный отток гноя, а врач назначает больному лечение антибиотиками и противовирусными препаратами. Через некоторое время боль и припухлость должны исчезнуть, а еще спустя несколько дней заживает сделанный надрез. Правда, иногда периостит может прогрессировать, постепенно перерастая в абсцесс – в таких ситуациях лечение следует продолжать дальше.
Что делать не рекомендуется?
- К месту воспаления нельзя прикладывать горячие компрессы, так как это способствует скоплению гноя.
- Не нужно принимать какие-либо препараты без назначения врача.
- Если врач уже сделала разрез на десне, не следует использовать аспирин в качестве обезболивающего – он может спровоцировать сильное кровотечение.

Воспаление надкостницы зуба — Центр Семейной Стоматологии в Кожухово, Москва
Главная Статьи Воспаление надкостницы зуба
Многим людям знакомо такое явление, как флюс. Возникает, когда щека рядом с больным зубом распухает буквально на глазах и обезболивающие препараты не спасают от острых болевых ощущений. Это воспалилась надкостница зуба, или же, как говорят медики, развился одонтогенный периостит челюстей. Данное заболевание само по себе является осложнением стоматологических проблем (пародонтита, периодонтита), но при отсутствии правильного лечения такое воспаление также может стать причиной развития еще более серьезных осложнений.
Почему воспаляется надкостница зуба
Наиболее часто распространенные заболевания зубов – это периостит, гингивит, запущенный кариес, пульпа и периодонт. Если все эти заболевания не лечить, то они могут стать причиной воспаления надкостницы зуба.
Виды воспаления
Симптомы воспаления надкостницы зуба зависят от формы течения процесса.
Хроническая форма может беспокоить пациента несколько месяцев. Симптомы более умерены, возможно появление свища — отверстия, через которое воспаленные ткани избавляются от гнойного содержимого.
Также выделяют два вида и острых, и хронических воспалений:
- серозное — чаще провоцируется травматическим повреждением, отек формируется быстро, но боль более умеренная и терпимая, облегчение наступает, в среднем, уже через 5 суток;
- гнойное — более опасно, характеризуется сильной пульсирующей болью, выраженным отеком и краснотой мягких тканей, более высокой температурой тела.
И в том, и в другом случае обратиться к врачу нужно обязательно, поскольку риск осложнений очень велик.
Симптомы
Болевые ощущения на участке воспаления, припухлость, отек, изменение цвета десны, наблюдаются подвижные зубы. Острая форма заболевания может проходить и на верхней и на нижней челюсти. Сопровождается покраснением слизистой оболочки рта, повышенной температурой тела.
Острая форма заболевания может проходить и на верхней и на нижней челюсти. Сопровождается покраснением слизистой оболочки рта, повышенной температурой тела.
При острой гнойной форме у пациента развивается сильная боль, нарушается сон и аппетит.
Хроническая форма заболевания встречается довольно редко и обычно она развивается на нижней челюсти.
Диагностика
Врач визуально осматривает полость рта и состояние зубов, затем пациент должен сдать анализ крови и сделать рентгеноскопию. На основе полученных данных врач диагностируется наличие воспаления надкостницы зуба.
Лечение
Для лечения надкостницы используется комплексное лечение, в которое входит:
- Медикаментозное лечение назначением антибиотиков и других противовоспалительных препаратов.
- Хирургическое, которое предусматривает вскрытие гнойного нарыва, тщательное его очищение от гноя и дезинфекция с применением антибиотиков.
- Физиотерапевтическое лечение предусматривает процедуры ультразвуком, лазером и инфорезом.

Доврачебная помощь больному
При воспалении надкостницы челюсти стоит забыть о таких народных методах, как прогревание: любые горячие компрессы усугубят ситуацию. Если вскрывать образование, пить антибиотики без назначения врача, удалять гной самостоятельно, это может привести к печальным последствиям.
Облегчить свое состояние можно следующим образом:
- прополоскать рот слабо-солевым раствором комнатной температуры или антисептическим средством с обезболивающим эффектом;
- сделать прохладный компресс на щеку со стороны воспаления;
- принять безрецептурное обезболивающее средство.
Эти меры помогут облегчить боль и немного уменьшить отек, однако обратиться к специалисту необходимо при первой же возможности. В качестве антисептического средства для ополаскивания можно использовать ополаскиватель для рта, который не содержит спирта, поэтому отсутствует риск ожога воспаленных тканей, а хлоргексидин и бензидамин в составе помогут облегчить состояние до того, как вы попадете на прием к врачу.
Чего нельзя делать
При воспалении надкостницы зуба нельзя прикладывать теплые согревающие компрессы и пить горячее. Самостоятельно назначать себе какие-либо медицинские средства, то есть заниматься самолечением, также крайне не рекомендуется. Все процедуры и терапевтическое лечение должно назначаться только лишь врачом-специалистом.
2022-09-23
Вернуться к спискуКак выполнить биопсию челюстной кости
Что такое биопсия челюстной кости?
Когда вы используете термин «биопсия кости», это может означать, что вы берете кусочек кости или ткань, которая находится внутри кости.
Существует два подхода к биопсии кости. Закрытая/игольная биопсия кости включает введение иглы через кожу/слизистую оболочку непосредственно в кость, а открытая биопсия кости требует выполнения разреза для обнажения участка кости.
На челюстях использование большой иглы для биопсии центральной части кости для получения образца кости не требуется, поскольку челюстная кость в большинстве областей покрыта только слизистой оболочкой, и вы можете легко получить доступ к кости через процедуру слизисто-десневого лоскута.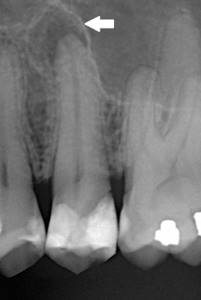
После того, как кость обнажена, вы можете удалить кусок кости для анализа или просверлить или высверлить вышележащую кость, чтобы добраться до оболочки кисты или опухолевой ткани в случаях, когда внутри кости имеется образование или поражение.
Нравится то, что вы изучаете? Загрузите брошюру о нашей онлайн-программе последипломного образования по лечению орофациальной боли и оральной медицины.
Показания- Любое рентгенопрозрачное поражение кости (обычно периапикальное просветление), которое не поддается лечению корневых каналов
- Любое внутрикостное поражение, не связанное с зубом
- Воспалительные изменения неизвестной причины, сохраняющиеся в течение длительного времени
- Рентгенопрозрачные или рентгеноконтрастные поражения костей, увеличивающиеся в размерах, смещающие нормальную анатомию (расширение кости или смещение или эрозия зубов)
Дополнительная литература: Как выполнить инцизионную биопсию полости рта
Противопоказания и побочные реакции- Удаление кисты или новообразования на нижней челюсти может привести к повреждению нижнего альвеолярного нерва.

- Удаление кисты или новообразования с неба может привести к небно-носовому свищу.
- Удаление кисты или новообразования в задней части верхней челюсти может привести к свищу верхнечелюстной пазухи.
- Отсрочка биопсии показана пациенту с серьезными медицинскими проблемами до их разрешения.
- Синяки и дискомфорт
- Перелом кости
- Костная инфекция (остеомиелит)
- Повреждение окружающих тканей
- Чрезмерное кровотечение*
- Инфекция вблизи участков биопсии
*Примечание: Некоторые люди с заболеваниями костей также имеют нарушения свертываемости крови, которые могут увеличить риск кровотечения0010
Планирование биопсии твердых тканей
Перед процедурой вы должны иметь представление о том, как, где и какую процедуру вы собираетесь выполнять.
1. Определите место биопсии Для внутрикостных поражений цель состоит в том, чтобы исследовать и взять образец содержимого поражения и/или слизистой оболочки. Если поражение расширяется и создает тонкие участки на кости, доступ к биопсии следует проводить из этой области. Если поражение не образует тонких областей, биопсию следует проводить ближе к центру поражения (рентгенологически).
Если поражение расширяется и создает тонкие участки на кости, доступ к биопсии следует проводить из этой области. Если поражение не образует тонких областей, биопсию следует проводить ближе к центру поражения (рентгенологически).
Для открытого поражения кости (например, некроза кости) цель состоит в том, чтобы взять образец аномального сегмента кости.
2. Подготовьте инструментыОсновные инструменты, необходимые для биопсии твердых тканей, включают:
- Картридж с местным анестетиком и шприц
- Скальпель: ручка лезвия с одноразовым лезвием или одноразовый скальпель
- Во рту чаще всего используются лезвия №15 и №12
- Пинцет без зубцов
- Ретрактор
- Периостальный элеватор
- Ложковый экскаватор
- Круглый бор для низкоскоростного углового наконечника
- Костный файл
- Костяной кусачок
- Иглодержатель и шовный материал: обычно используются шелковые шовные материалы 4-0
- Ножницы
- Марля
- Изогнутые щипцы и накусочная пластина (при необходимости)
- Флакон для образцов с фиксирующим раствором и паспорт биопсии
- Физиологический раствор и шприц для охлаждения бора и кости во время процедуры
 Введение анестезии
Введение анестезии Обычно пациенты боятся любых хирургических процедур и нервничают. Чем больше контроля над болью вы добьетесь, тем больше вероятность того, что процедура будет успешной.
Используйте как местную, так и местную анестезию, чтобы уменьшить или полностью устранить боль для пациента во время процедуры. При внутрикостных поражениях рекомендуются анестезиологические блокады.
Во время инфильтрации под местной анестезией оцените толщину кости с помощью иглы для анестезии. Это даст более точную информацию, чем пальпация пальцем.
Если есть области, где кость расширена и истончена, вам может потребоваться выполнить аспирацию иглой перед процедурой с помощью иглы 20-22G (если вы уже не выполнили ее и не получили содержимое поражения в другое посещение). Это даст информацию о поражении: сосудистое это поражение или нет, консистенция поражения (жидкость, твердая опухоль, пустая полость).
Примечание: Не спешите переходить к следующему шагу. Потратьте достаточно времени, чтобы местная анестезия подействовала.
Потратьте достаточно времени, чтобы местная анестезия подействовала.
Дополнительная литература: Руководство для стоматолога по патологии полости рта при везикулярно-язвенных состояниях
Нет времени читать Руководство для стоматолога по патологии полости рта при везикулярно-язвенных состояниях? Скачайте контрольный список!
Процедура биопсии кости челюсти 1. Выберите соответствующий лоскут слизингаMucoperiosteal Lop Wrected, чтобы обеспечить достаточный доступ для биопсии. Обычные лоскуты, используемые для костных поражений, включают трапециевидные лоскуты, треугольные лоскуты, огибающие лоскуты и полулунные лоскуты.
A. Трапециевидный лоскут Горизонтальный разрез вдоль десневой борозды с двумя косыми вертикальными послабляющими разрезами, доходящими до преддверия щеки. Этот тип лоскута используется при больших хирургических вмешательствах, обеспечивая адекватный доступ.
Горизонтальный разрез вдоль десневой борозды с одним косым или вертикальным разрезом, образующим L-образный разрез. Этот тип лоскута используется при небольших поражениях или для инцизионной биопсии при больших поражениях, которые распространяются на области, где будет трудно сшить швы, если будет выполнен задний вертикальный разрез.
C. Лоскут-конвертРасширенный горизонтальный разрез вдоль пришеечной борозды зубов. Длина обычно включает 3-4 зуба, но она должна быть достаточной, чтобы обеспечить адекватный доступ к интересующей области без необходимости чрезмерной ретракции.
D. Полулунный лоскут Изогнутый разрез, начинающийся сразу над вестибулярной складкой и имеющий дугообразный ход выпуклой частью к прикрепленной десне. Самая нижняя точка должна находиться на расстоянии не менее 0,5 см от края десны, чтобы не нарушилось кровоснабжение. Каждый конец разреза должен выходить как минимум на один зуб за каждую сторону области удаления кости.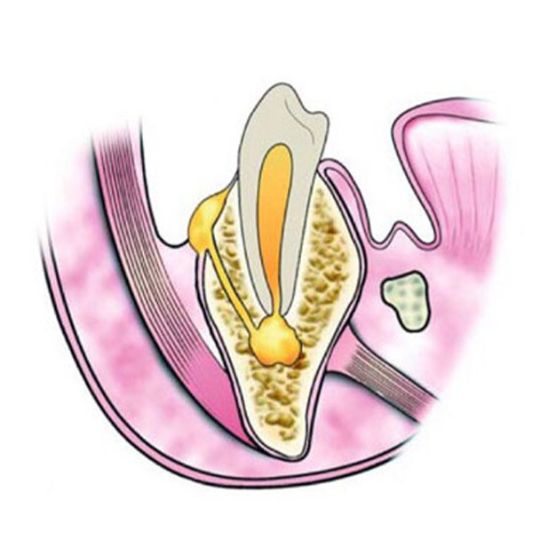 Этот тип лоскута используется для апикоэктомии и удаления небольших кист возле корня зуба.
Этот тип лоскута используется для апикоэктомии и удаления небольших кист возле корня зуба.
Разрезы должны быть над здоровой костью, а не над костным дефектом или жизненно важными структурами (например, подбородочным отверстием, язычным нервом). Твердое непрерывное должно быть выполнено. Удерживая палец на соседнем зубе, пока вы надрезаете слизистую оболочку, вы сможете надрезать надкостницу.
Вертикальные разрезы всегда должны проходить от межзубного сосочка (мезиальный или дистальный угол линии зуба) и никогда от центра зуба и не должны доходить до слизисто-щечной складки. Этот интактный сосочек служит точкой крепления швов и имеет наименьшее стягивание раны при закрытии. Горизонтальные разрезы должны продолжаться не менее чем на 1-2 зуба с каждой стороны от удаления кости, а основание лоскута должно быть не менее (или шире), чем отражённый свободный край, чтобы обеспечить надлежащее кровоснабжение отражённого мягкого салфетка.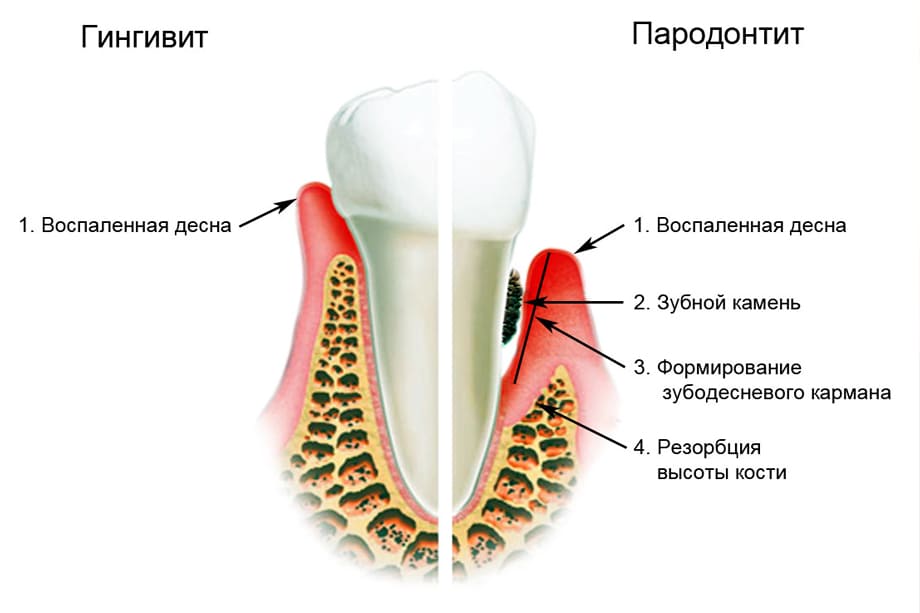
После того, как вы сделаете разрез, вставьте надкостничный элеватор между костью и лоскутом. Лоскуты должны быть полной толщины с вовлечением надкостницы для поддержания кровоснабжения лоскута.
Затем отогните лоскут с силой от легкой до умеренной. Прохождение слизисто-десневой складки с помощью элеватора позволит полностью отогнуть лоскут. После того, как лоскут будет отогнут, часто промывайте стерильным физиологическим раствором, чтобы сохранить ткань увлажненной, уменьшить контаминацию и улучшить видимость.
Примечание: Работайте от мезиального направления к дистальному, чтобы избежать ненужной травмы прилегающих тканей.
3. Удаление кости (формирование окна) Удаление альвеолярной кости должно быть максимально консервативным; удалите только ту сумму, которая необходима для доступа. Для вскрытия пораженного участка следует использовать вращающийся бор с низкоскоростным наконечником. Во время этой процедуры необходимо проводить непрерывное орошение стерильным физиологическим раствором, чтобы уменьшить травму кости из-за тепла. Если кость уже тонкая, вы можете использовать экскаватор-ложку или костный кусачок, чтобы открыть окно для доступа. Старайтесь не перфорировать пораженный участок при удалении надлежащей кости.
Во время этой процедуры необходимо проводить непрерывное орошение стерильным физиологическим раствором, чтобы уменьшить травму кости из-за тепла. Если кость уже тонкая, вы можете использовать экскаватор-ложку или костный кусачок, чтобы открыть окно для доступа. Старайтесь не перфорировать пораженный участок при удалении надлежащей кости.
Костные окна должны быть отправлены на патологию. Иногда кистозная стенка может быть очень тонкой и прикрепленной к кости, и вы не можете ее четко визуализировать.
Консистенция ткани и характер поражения определяют простоту удаления и вариант лечения. Имея предоперационную дифференциальную диагностику и точные объективные данные, вы можете изменить план лечения (инцизионный или эксцизионный) во время процедуры.
Нравится то, что вы изучаете? Загрузите брошюру о нашей онлайн-программе последипломного образования по лечению орофациальной боли и оральной медицины.
5. Перенесите образец кости и ткани в фиксирующий раствор
Перенесите образец кости и ткани в фиксирующий раствор Используйте одну бутылку на образец. Не смешивайте образцы, если это не соединительнотканная масса, которая вышла из нескольких частей. Отправьте костное окно вместе с содержимым поражения.
- Объем формалина должен как минимум в 20 раз превышать объем образца.
- На каждом контейнере должны быть указаны имя пациента, имя врача, дата и место проведения биопсии.
- Немедленно поместите образец в транспортную среду, а не на марлю или хирургический лоток, где ткань может высохнуть или подвергнуться значительному аутолизу, и убедитесь, что крышка плотно закрыта, чтобы она не пролилась во время транспортировки.
- Заполните лист данных биопсии.
Предоставить патологоанатому клиническую информацию и предысторию, включая клинические проявления, продолжительность, симптомы, соответствующий анамнез, факторы риска и клинический дифференциальный диагноз.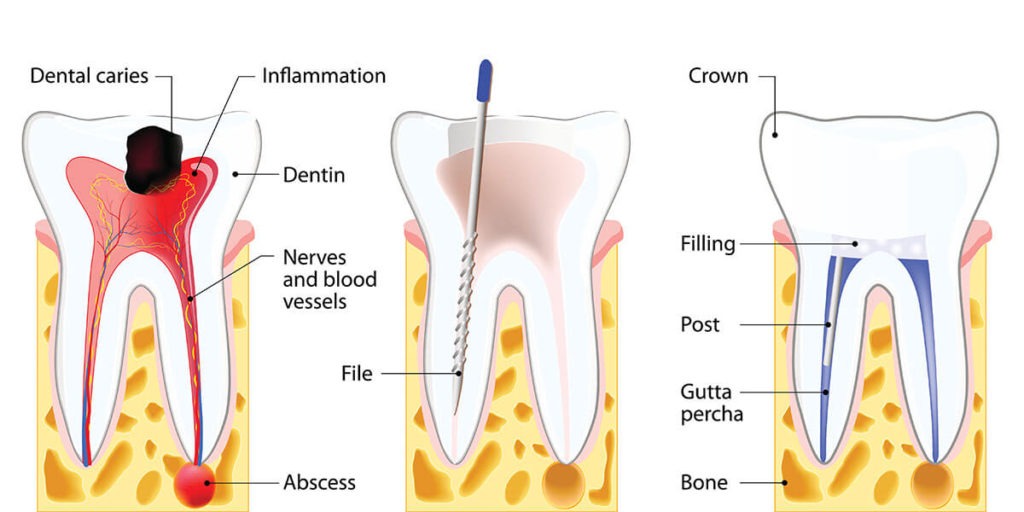
Предоставьте копии клинических/рентгенографических изображений вместе с биопсией, если это возможно, чтобы патологоанатом мог сопоставить клинические, рентгенографические и гистопатологические данные, но не обводите или обводите поражение на фотографиях или рентгенограммах – патологоанатом сможет видеть аномалию без вашего указания на нее и, возможно, искажения изображения.
После получения образца или удаления всего поражения тщательно промойте операционное поле стерильным физиологическим раствором. Костные окна должны быть оценены пальцами, а все острые края должны быть сглажены костным файлом, а область после использования костного файла должна быть промыта.
7. Закройте рану Мягкие ткани, лежащие над поражением, должны быть повторно аппроксимированы. Если вы сделали вертикальный разрез, закрытие лоскута должно начинаться с угла лоскута. Лоскут не следует закрывать плотно, так как это уменьшит послеоперационный отек и боль. В отдельных случаях рана не будет полностью закрыта (например, установка дренажа, техника марсупиализации).
В отдельных случаях рана не будет полностью закрыта (например, установка дренажа, техника марсупиализации).
Инструкции по послеоперационному уходу
БольНазначьте НПВП или более сильные анальгетики (например, викодин) для биопсии твердых тканей, особенно при удалении кости. Пациент может также прикладывать пакеты со льдом, когда боль очень сильная. При любой биопсии рекомендуется проинструктировать пациента принять одну таблетку анальгетика до того, как пройдет действие анестезии. Если в вашем кабинете нет анальгетиков, вам следует посоветовать пациенту взять с собой лекарство, которое он обычно принимает при появлении боли в день биопсии.
АнтибиотикиВ зависимости от объема процедуры следует назначить антибиотики. Антибиотики должны определяться спектром лекарств и анамнезом аллергии пациента.
Кровотечение Кровотечение может наблюдаться в течение нескольких дней после процедуры. Попросите пациента оказывать прямое давление в течение 15 минут с помощью марли или ткани, чтобы остановить кровотечение. Если кровотечение продолжается, проинструктируйте пациента обратиться в клинику.
Попросите пациента оказывать прямое давление в течение 15 минут с помощью марли или ткани, чтобы остановить кровотечение. Если кровотечение продолжается, проинструктируйте пациента обратиться в клинику.
Отек возникает как часть процесса заживления. Объясните пациенту, что пик отека обычно наступает через 3–4 дня после процедуры, а затем он постепенно спадает. По мере уменьшения отека пациент заметит синяк на лице. Объясните пациенту, что это может иметь изменение цвета (от красного до пурпурно-синего, зеленого, коричневато-желтого и желтого) и может распространяться на шею.
Имейте в виду, что если вы отправили образец кости, патологоанатому обычно требуется больше времени для его оценки. Вы должны сообщить об этом пациенту. Наконец, курильщикам следует научить их бросить курить в период заживления тканей. В частности, курение может осложнить заживление (например, остит).
Получите степень магистра в области орофациальной боли и оральной медицины онлайн
Нравится то, что вы изучаете? Рассмотрите возможность зачисления в Школу стоматологии Германа Остроу Университета Южной Калифорнии, основанную на годичной онлайн-программе сертификации или трехлетней магистерской программе по орофациальной боли и оральной медицине.
Остеомиелит | Экзодонтия
Нижняя челюсть из-за снижения васкуляризации (кровоснабжение и кровоток) поражается в 6 раз чаще, чем верхняя челюсть (верхняя челюсть).
Нижняя челюсть имеет относительно ограниченное кровоснабжение и плотную кость с толстыми костными (кортикальными) пластинками. Инфекция вызывает острое воспаление в мягких тканях медуллярного (костного мозга) и воспалительный экссудат (жидкость с высоким содержанием белка и клеточного дебриса, которая вышла из кровеносных сосудов и отложилась в тканях или на тканевых поверхностях, как правило, в результате воспаление (может быть септическим или несептическим) распространяет инфекцию через костномозговые пространства. Он также сдавливает кровеносные сосуды, заключенные в жестких границах сосудистых каналов.
Тромбоз (образование или наличие тромба [сгусток свернувшейся крови, прикрепленный к месту его образования] в кровеносном сосуде) и закупорка затем приводят к дальнейшему некрозу кости.
Омертвевшая кость распознается под микроскопом по лакунам (полости, пространству или углублению, особенно в кости, содержащих хрящевые или костные клетки), пустым от остеоцитов (клеток, характерных для зрелой костной ткани. Они происходят из остеобластов и внедряются в костную ткань). кальцифицированный матрикс кости Остеоциты находятся в небольших круглых полостях, называемых лакунами, и имеют тонкие цитоплазматические ответвления), но заполнены нейтрофилами (лейкоцитами) и колониями бактерий, которые размножаются в мертвой ткани.
Гной, образованный разжижением некротизированных мягких тканей и воспалительных клеток, продвигается по мозговому веществу и в конечном итоге достигает поднадкостничной области за счет резорбции (органический процесс, при котором вещество некоторой дифференцированной структуры, вырабатываемое организмом, подвергается лизис и ассимиляция) кости. Растяжение надкостницы гноем стимулирует образование поднадкостничной кости, но перфорация надкостницы гноем и образование синусов на коже или слизистой оболочке полости рта в настоящее время наблюдаются редко.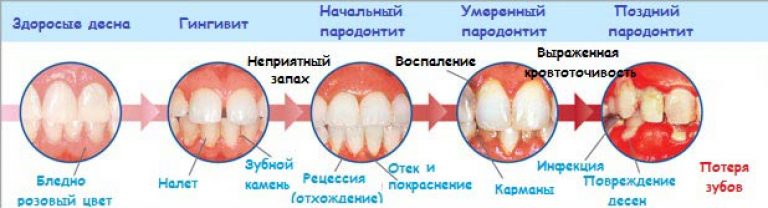
На границе между инфицированной и здоровой тканью остеокласты (специализированные костные клетки, поглощающие кость) резорбируют периферию мертвой кости, которая со временем отделяется в виде секвестра (фрагмент мертвой кости, отделившийся от здоровой кости в результате травмы или заболевания). Как только инфекция начинает локализоваться, вокруг нее формируется новая кость, особенно субпериостально.
Если кость умерла и была удалена, заживление происходит путем грануляции с образованием грубоволокнистой кости в разрастающейся соединительной ткани. После разрешения фиброзная кость постепенно заменяется компактной костью и ремоделируется для восстановления нормальной костной ткани и структуры (и функции).
В клинической картине у взрослых преобладает пронзительная, глубокая и постоянная боль, также могут отмечаться субфебрильная или умеренная лихорадка, флегмона, лимфаденит или даже тризм.
На нижней челюсти заболевание может сопровождаться изменением чувствительности нижней губы (парестезия или дизестезия нижней губы).