Воспаление надкостницы зуба: причины, симптомы, лечение
Какие симптомы? Воспаление надкостницы зуба (периостит, флюс) – заболевание, с которым сталкивались многие в своей жизни. Мучительная острая боль, распухшая щека, иногда повышенная температура не дают вести привычный образ жизни.
Как лечить? Несмотря на то что причины воспаления могут быть различными, лечение, как правило, потребуется комплексное: хирургическое вмешательство обычно сопровождается медикаментозной терапией. Важно не заниматься самолечением, а вовремя обратиться в клинику, чтобы избежать осложнений.
В этой статье:
- Причины воспаления надкостницы зуба
- Виды и симптомы периостита
- Возможные осложнения и диагностика
- Методы лечения воспаления надкостницы
- Периостит у детей
Причины воспаления надкостницы зуба
Надкостница представляет собой соединительную ткань, покрывающую наружную сторону кости. Она является связующим звеном между зубом и его связочным аппаратом.
Иногда в надкостнице зуба может развиваться воспаление. Это заболевание носит название «периостит». Оно довольно опасно, поскольку воспалительный процесс может затрагивать кость. Если периостит вовремя не лечить, он нередко переходит в воспаление костной ткани или флегмону, которая в тяжелых случаях приводит к сепсису и отмиранию тканей.
Народное название периостита — «флюс». Его характерный симптом — асимметрия лица, возникающая из-за развития отека мягких тканей в полости рта.
Основная причина заболевания — инфекция, которая попадает в организм различными способами. В зависимости от пути проникновения различают несколько форм периостита:
- одонтогенная — воспаление начинается с пораженного зуба или тканей вокруг него;
- гематогенная — при наличии хронических или системных болезней инфекционной природы патоген попадает в будущий очаг воспаления вместе с кровью;
- лимфогенная — воспаление развивается при патологиях лимфатической системы;
- травматическая — инфекция проникает в ткани из-за повреждения надкостницы при переломах челюсти.

Начать можно с изучения бесплатной подборки материалов, которую подготовили специалисты нашей клиники для спасения ваших зубов от разрушения:
- 7 критических ошибок, которые приводят к потере зубов Ценные рекомендации наших специалистов, о которых вы даже не догадывались
- 10 советов по выбору клиники Основные критерии, которые нужно обязательно соблюдать
- 3 симптома, которые указывают на проблемы с зубами и деснами Подробно рассказываем про симптомы и к каким проблем они приводят
- 5 последствий, которые могут возникнуть, если не лечить заболевания полости рта И о чем постоянно забывают сказать стоматологи
Не мечтайте, а действуйте: сохраните свои зубы здоровыми, порадуйте себя и окружающих привлекательной улыбкой! Успейте скачать подборку материалов бесплатно, скоро мы уберем ее из открытого доступа:
DOC 2,3 мб
PDF 46,4 мб
Уже скачали 12 381
Наиболее распространена одонтогенная форма периостита. Она может появляться на фоне осложнений периодонтита, если воспаление со связочного аппарата зуба переходит на соседние ткани, а также при пульпитах, остром течении альвеолита, при воспалении зубной кисты или тяжелом прорезывании так называемого зуба мудрости.
Она может появляться на фоне осложнений периодонтита, если воспаление со связочного аппарата зуба переходит на соседние ткани, а также при пульпитах, остром течении альвеолита, при воспалении зубной кисты или тяжелом прорезывании так называемого зуба мудрости.
У детей чаще встречаются лимфогенная и гематогенная формы периостита, развивающиеся из-за недавно перенесенных болезней, таких как ОРВИ, грипп, тонзиллит, ангина, скарлатина, корь, отит. Травматическая форма заболевания может быть осложнением после неудачного удаления зуба, травм челюсти и отдельных зубов, хирургической операции, а также инфицирования поврежденных мягких тканей лица.
Очень часто периостит ассоциирован с негативными внешними факторами, такими как переохлаждение или перегрев организма, физическое или эмоциональное истощение. При анализе гноя, взятого из воспаленного участка, микрофлора, как правило, смешанная, в основном представленная анаэробами, но содержащая и аэробные микроорганизмы. Обнаруживают стафилококки, стрептококки, грамотрицательные и грамположительные палочки, гнилостные бактерии.
Виды и симптомы периостита
Бывают острая и хроническая формы периостита. Он может быть как инфекционным, так и асептическим. В зависимости от того, как протекает заболевание, выделяют несколько его видов, характеризующихся определенной симптоматикой. Периостит может затрагивать любые кости, но чаще всего локализуется в нижнечелюстном отделе.
Простой
Простой периостит — воспаление надкостницы зуба асептической природы после получения травмы или в связи с воспалительным процессом окружающих тканей. Отек при этом умеренный. Воспаленные ткани при касании болезненны, они возвышаются над соседними здоровыми участками. Как правило, эта форма заболевания хорошо поддается лечению. Воспаление удается купировать через 5-6 дней.
Фиброзный
На фоне длительного воспалительного процесса возможно постепенное развитие фиброзного периостита. Обычно он имеет хроническое течение, но иногда возможны переходы в острую форму. При фиброзном периостите на поверхности челюсти появляются новообразования.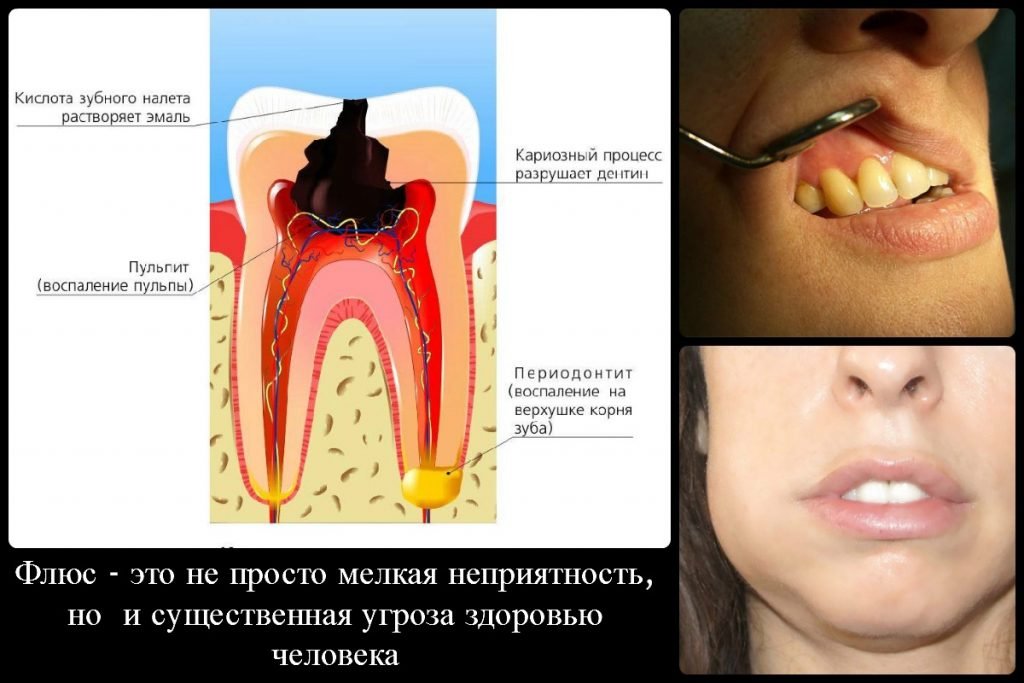
Серозный
Серозное воспаление надкостницы зуба имеет характерный симптом — образование в воспаленном очаге серозного экссудата. Если заболевание вовремя не лечить, оно может перейти в гнойную форму с более тяжелой симптоматикой и сложным лечением.
Для вас подарок! В свободном доступе до 20.04
3 ошибки в уходе за зубами, которые портят всё
Из-за этих ошибок зубы начинают разрушаться на 12 лет раньше
Чтобы получить файл, укажите e-mail: Введите телефон для доступа к файлу:
Файл скачали 100 500 человек
Я подтверждаю согласие на обработку персональных данных
Гнойный
Гнойный периостит имеет инфекционное происхождение. Патогенные микроорганизмы проникают в организм через повреждения надкостницы в результате травмы или при распространении воспалительного процесса из других тканей (например, при флегмоне).
Патогенные микроорганизмы проникают в организм через повреждения надкостницы в результате травмы или при распространении воспалительного процесса из других тканей (например, при флегмоне).
Симптомы заболевания ярко выражены, болезненны, сопровождаются повышением температуры. Могут образовываться свищи, через которые гнойный экссудат вытекает в полость рта. При таких прорывах наступает временное облегчение, но это не означает, что болезнь ушла.
Хронический
Хроническая форма заболевания встречается редко и в основном является осложнением хронического периодонтита при невылеченном остром периостите или хроническом остеомиелите челюсти. Нередко возникает у лиц с иммунодефицитом.
Встречается также острейшая, бурно протекающая форма периостита. При этом наблюдаются активные процессы гниения. Надкостница разбухает, гной распространяется в мягкие ткани, попадает к кости, что приводит к тяжелым последствиям.
В зависимости от формы заболевания, общего состояния организма, возраста пациента, наличия в анамнезе хронических патологий признаки периостита могут быть разными, но есть несколько типичных симптомов:
- болезненность, обостряющаяся при нажиме на ткань, пережевывании пищи, употреблении горячих напитков;
- покраснение и отечность десен;
- повышение температуры тела;
- опухание щеки, асимметрия лица;
- появление белого налета на языке, деснах, слизистых оболочках;
- набухание лимфатических узлов под челюстью, за ушами, в районе шеи;
- подвижность зуба, изменение его положения;
- общая интоксикация (головокружение, головная боль, сухость во рту, слабость, упадок сил).

Гнойная форма периостита протекает интенсивнее по сравнению с хронической. Она сопровождается более сильной болью, отдающей в уши, виски, повышением температуры, интоксикацией организма. Нередко в воспаленном участке наблюдается пульсация.
Возможные осложнения и диагностика
Если при воспалении надкостницы зуба лечение не было проведено или было некорректным, могут развиться тяжелые осложнения: флегмона (обширное нагноение тканей вокруг очага воспаления, при котором необходимо экстренное хирургическое вмешательство), остеомиелит (воспаление костной ткани с выделением гноя и высоким риском некроза тканей), сепсис (общее поражение организма инфекцией, способное привести к смерти пациента).
При всех этих состояниях необходима скорейшая медицинская помощь во избежание самых печальных последствий. Лечение при этом будет сложным и длительным. Чтобы ситуация не обернулась таким образом, нужно сразу же при возникновении воспаления обратиться в стоматологическую клинику.
Симптомы и клиническая картина периостита весьма специфичны, поэтому при постановке диагноза спутать его с другим заболеванием сложно.
Изучив анамнез, врач почти всегда сразу может определить причины, вызвавшие периостит: пациент рассказывает, что ранее уже проходил стоматологическое лечение, или описывает симптомы, указывающие на наличие у него периодонтита.
Почти всегда можно без дополнительных обследований выявить очаг воспаления (больной зуб) и накопление инфильтрата, а в более тяжелых случаях — начавшийся абсцесс под надкостницей. Пациенты с периоститом имеют характерный внешний вид: с асимметрией лица, выпирающей слизистой. К тому же заболевание развивается стремительно, поэтому диагноз ставится легко.
Проводить исследование рентгеновским методом целесообразно, если нужно определить, как поступить с причинным зубом. Дело в том, что каких-то характерных для острого периостита признаков увидеть на рентгеновском снимке не удастся. Можно обнаружить очаг разрушения костной ткани в области больного зуба, но это косвенный признак начавшегося воспалительного процесса.
При исследовании крови выявляются повышенное число лейкоцитов и большая скорость оседания эритроцитов, что является нормой при воспалительном процессе в организме. Как правило, в анализе крови нет необходимости, тем более что лечение должно быть проведено как можно быстрее.
Итоговый диагноз ставят после изучения анамнеза, осмотра полости рта пациента и рентгена. Чаще всего с помощью визиографа выполняют прицельный снимок. Если стоматологическая клиника оснащена компьютерным томографом или ортопантомографом, то полость рта обследуют с помощью этих приборов. Картина заболевания при этом более ясная, а решение по поводу удаления или лечения зуба принять проще.
Дифференциальная диагностика требуется, если есть подозрение на обострение хронического периодонтита. При этом под надкостницей может не быть очага с гноем, не проявляется флуктуация (состояние, при котором есть ощущение жидкости в отекших тканях), а заметны только небольшой отек в проекции корня и покраснение слизистых оболочек.
Точный диагноз нужно поставить в любом случае, чтобы определить тактику лечения, поскольку запущенный периодонтит может привести к воспалению надкостницы.
При наличии новообразований, которые проявляются в виде выпирания слизистой, также проводят дифференциальную диагностику. Впрочем, благодаря сбору анамнеза и пальпации набухших тканей опухоль вычислить нетрудно. Новообразования не разрастаются резко, в течение 2-3 дней, а при пальпации ткани не так болезненны, как при периостите.
Методы лечения воспаления надкостницы
При воспалении надкостницы лечение для обеих челюстей практически одинаковое, несмотря на небольшие различия в симптоматике и расположении очагов. Необходимо проводить комплексную терапию, чтобы быстро нейтрализовать инфекцию, купировать воспаление и не допустить того, чтобы оно возникло вновь.
Хирургическое лечение
Под местным обезболиванием обязательно вскрывают гнойный мешок, удаляют его содержимое и тщательно вычищают остатки гноя. Часто для вытекания остаточного экссудата в образовавшуюся полость закладывают дренаж — небольшую резиновую ленту. Она противостоит преждевременному срастанию ранки и является профилактическим средством рецидива образования гноя.
Часто для вытекания остаточного экссудата в образовавшуюся полость закладывают дренаж — небольшую резиновую ленту. Она противостоит преждевременному срастанию ранки и является профилактическим средством рецидива образования гноя.
Через несколько дней дренаж удаляют. Лучше, если это сделает врач. Заодно он проверит, весь ли экссудат вышел из полости. Швы, как правило, накладывать не требуется, спустя некоторое время рана срастается. Если заболевание не успело перейти из серозной в гнойную форму, то можно обойтись без разрезания десны.
Стоматолог осуществляет эндодонтическое лечение: удаляет зубной нерв, санирует каналы, назначает антибактериальную терапию. Иногда при воспалении надкостницы необходимо причинный зуб удалить. После удаления лечение сводится к обработке лунки антисептическими растворами.
Медикаментозная терапия
При повышенной температуре, отечности, гиперемии назначают антибиотики и противовоспалительные средства для снятия воспаления и блокировки развития микробов.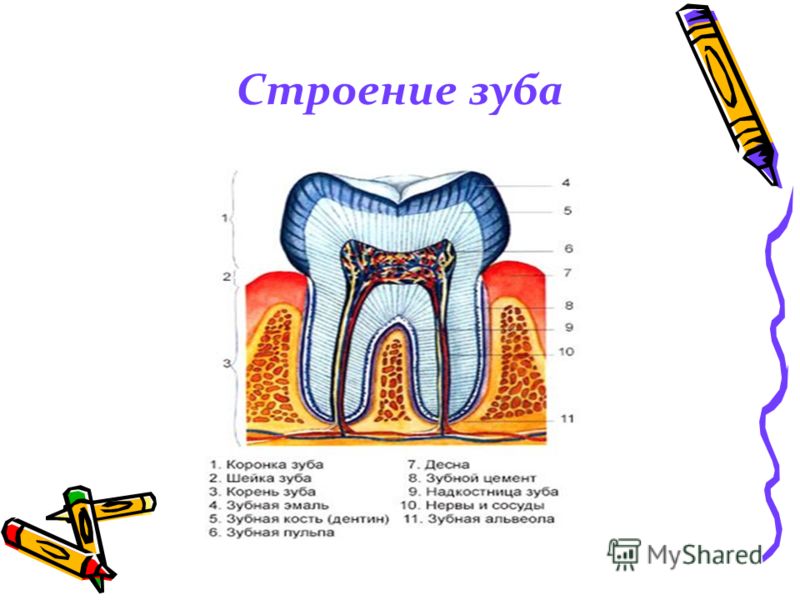
Физиотерапевтические процедуры
Их цель — рассасывание уплотнений, которые образуются при воспалениях. Используют электро- и ионофорез, лазерную и ультразвуковую обработку, парафинотерапию. Эти процедуры эффективны при хроническом течении периостита, но могут назначаться в составе комплексного лечения при острых формах с образованием гноя.
При воспалении надкостницы зуба врач посоветует, какие антибиотики лучше использовать. Они помогут устранить источник инфекции, которая провоцирует воспаление и нагноение. Врач подбирает препарат в зависимости от общего состояния пациента, стадии развития периостита, сопутствующих недугов.
Помимо антибактериальных препаратов назначают антигистаминные. Они помогают уменьшить отек, а главное, снижают нагрузку, оказываемую лекарственными средствами на организм. Также в список рекомендуемых входят препараты кальция.
Залог успеха при лечении — своевременное обращение за медицинской помощью и корректно подобранные методы и средства. Первый фактор полностью зависит от пациента и его отношения к собственному здоровью.
Первый фактор полностью зависит от пациента и его отношения к собственному здоровью.
Второй фактор успешного лечения определяется опытом врача и его квалификацией. При обращении к проверенному, грамотному специалисту очень высока возможность того, что он быстро справится даже с таким непростым случаем, как, например, воспаление надкостницы после удаления зуба мудрости.
При возникновении гнойных процессов ни в коем случае нельзя пытаться вылечить их самостоятельно. При первых же симптомах нужно обратиться в клинику. Впрочем, можно использовать некоторые средства, чтобы облегчить состояние перед посещением врача. Например, приложить холодный компресс к щеке, прополоскать рот теплым (не горячим!) антисептическим средством (хлоргексидином, содо-солевым раствором, отваром шалфея или ромашки).
Некоторые манипуляции категорически запрещены, например:
- самостоятельное накладывание любых повязок или прием медикаментов без санкции врача;
- прикладывание согревающих компрессов, употребление горячих напитков;
- прием анальгетиков;
- при планируемом хирургическом вмешательстве (вскрытии гнойного мешка) нельзя пить аспирин, поскольку он изменяет некоторые свойства крови и может спровоцировать кровотечение.

Периостит у детей
У детей периостит возникает очень редко. Обычно он является следствием перенесенных инфекций, таких как грипп, ангина, скарлатина, корь и др. Основное лечение состоит в общем укреплении организма. Если есть необходимость, проводят манипуляции по устранению абсцесса, удалению гноя, обычному лечению зубов.
Если периостит в острой форме возник у ребенка до 5 лет, рисковать нельзя и нужно как можно скорее обеспечить госпитализацию маленького пациента. У малышей гнойное воспаление надкостницы выражается очень ярко, протекает стремительно, сопровождается жаром, поэтому лечить их лучше в стационаре, где все необходимое всегда под рукой, а врачи ведут постоянное наблюдение за пациентом.
У детей в возрасте 3-5 лет кости челюсти находятся в стадии активного роста, поэтому периостит протекает бурно, возникают реакции на любые раздражители. Если сразу же не вылечить острое воспаление надкостницы, со временем оно может перейти в оссифицирующий периостит (в хронической форме).
При этом на месте разрушения надкостницы будет наблюдаться сильное костеобразование, что приведет к деформации челюсти. Проблема в том, что удалить такое новообразование можно будет только при полноценном формировании прикуса, то есть в возрасте не моложе 16 лет.
Особо опасен периостит верхней челюсти, возникающий в детском возрасте. Очаг воспаления может находиться в районе неба и не проявит себя в виде асимметрии лица. Отек будет формироваться внутри полости рта, определить его можно только по распухшему небу. Абсцесс разливается постепенно, затрагивая слизистую поверхность глотки, язык, провоцируя сильную болезненность при глотании и пережевывании пищи.
Если у ребенка повысилась температура, он плохо ест, жалуется на боль при глотании, рекомендуется обратиться к стоматологу, чтобы исключить возможность скрытого периостита и при необходимости начать лечение.
Прислушивайтесь к своему организму. При возникновении неприятных симптомов не откладывайте визит к врачу, так как на ранней стадии нередко лечат воспаление надкостницы, даже не удаляя причинный зуб, а риск осложнений при этом снижается.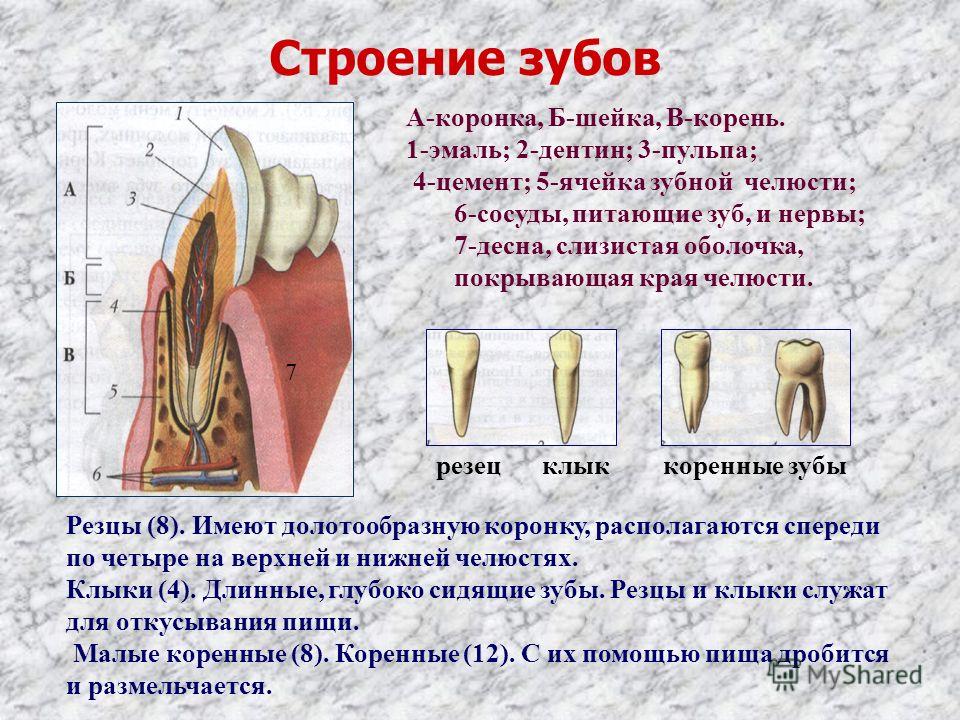
Материал основан на исследованиях:
- В.Л. Параскевич. Дентальная имплантология. Основы теории и практики
- Джованни Зуккелли. Пластическая хирургия мягких тканей полости рта
- Ральф Беллиззи/ Роберт Лушин. Клинический атлас эндодонтической хирургии
Острый гнойный периостит лечение в клинике You-Ai Китай
Периостит — это достаточно неприятное заболевание, которое сопровождается множеством симптомов, последствий и проблем. Ухудшаются все впечатления от приема пищи, так как жевать становится сложнее и больнее. А также наблюдается ряд других проблем. Как и все заболевания, периостит был поделен на разные типы. Сегодня рассмотрим острый гнойный периостит, его особенности и лечение.
Что такое периостит
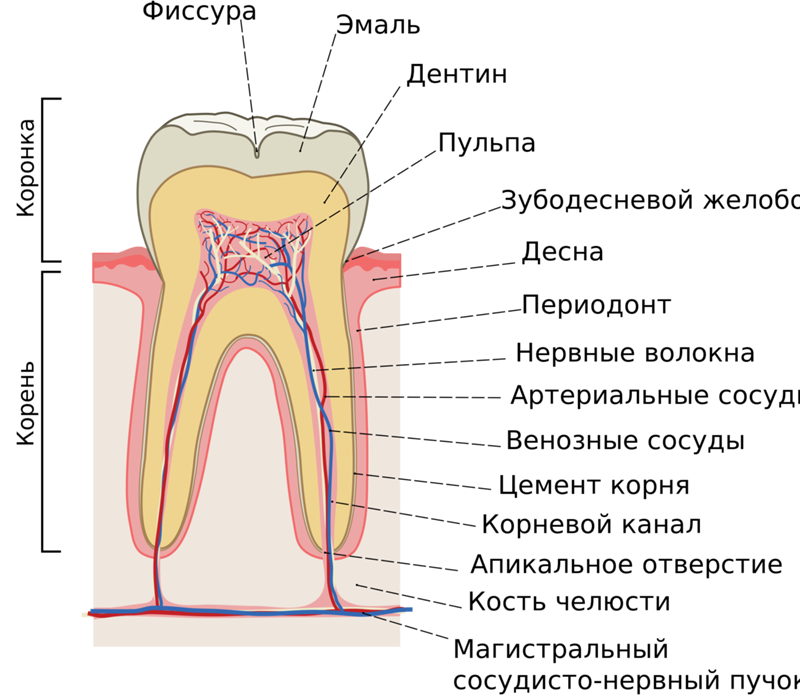
Как вы, наверное, уже знаете, периостит — это воспаление надкостницы. Надкостница — это соединительная ткань покрывающая кость, в данном случае обволакивающая зуб. Изначально, отекание зарождается в пульпе или периодонте зуба и со временем переходит в надкостницу.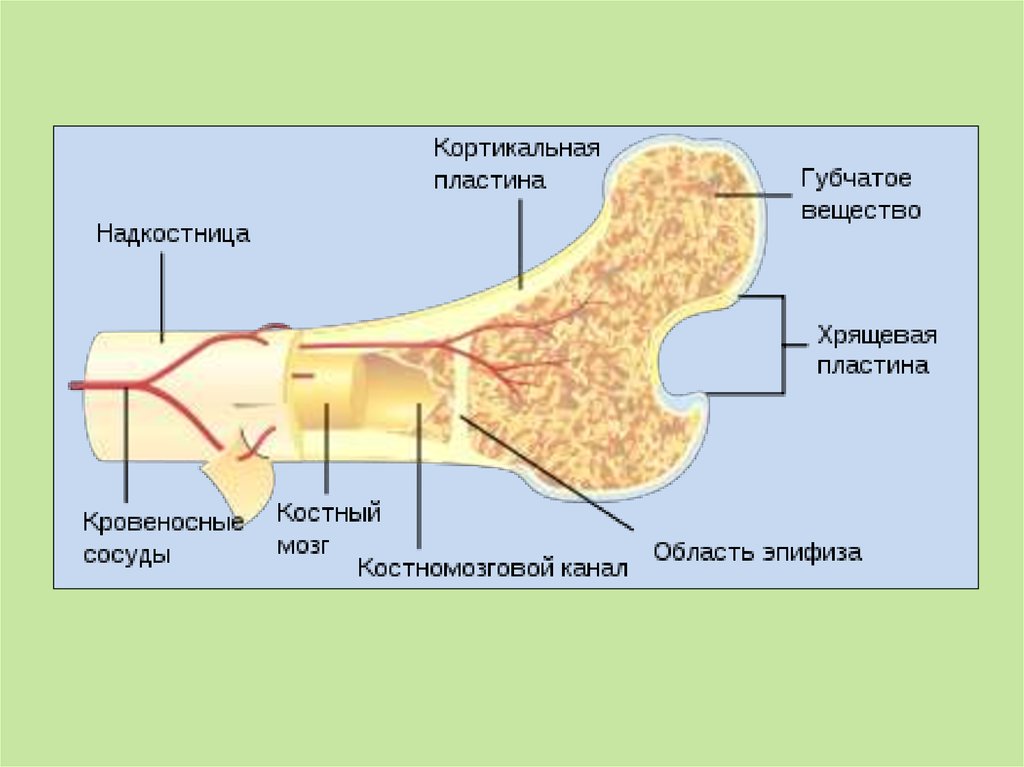 Таким нехитрым образом и появляется периостит ротовой полости.
Таким нехитрым образом и появляется периостит ротовой полости.
Острый гнойный периостит развивается из ОСП и является довольно разрушительным процессом. Происходящее во время течения болезни, можно описать как два противоположных процесса.
- Во-первых, происходит деструкция воспалённой надкостницы и переход гнойной массы под слизистую оболочку и соприкосновение его с костным веществом. В этом месте, костная масса также подвергается неполной деструкции.
- Во-вторых, организм создает в области касания с гнойным веществом новую костную ткань, тем самым защищая ее от полной деструкции.
Интересное замечание, если ОГП (острый гнойный периостит) проходит спокойно и безболезненно, то пластические эффекты выражены заметнее. При этом, если ОГП протекает болезненно, то деструктивные эффекты выражены заметнее.
Как уже было сказано выше, очагом воспаления ОГП является пульпа или периодонт зуба, таким образом хронические заболевания зубов являются основными причинами этой болезни. ОГП чаще всего располагается с вестибулярной части зуба (с той, что ближе к щекам), в то время как острый остеомиелит может располагаться с обеих сторон.
ОГП чаще всего располагается с вестибулярной части зуба (с той, что ближе к щекам), в то время как острый остеомиелит может располагаться с обеих сторон.
Развитие болезни у детей протекает очень остро и быстро. Болезнь имеет возможность достичь своей кульминации меньше, чем за четверть суток. Наблюдается подъем температуры тела, а также интоксикация.
Симптомы периостита
При локализации ОГП на верхней челюсти из видимых эффектов можно описать отек щеки и области между носом и губой, отек подглазничной области и верхней губы, глазная щель сужается или, вообще, закрывается. В случае локализации ОГП на нижней челюсти отек масштабируется на площадь под нижними челюстными костями. В месте соприкосновения щеки с воспаленной областью развивается гиперемия, а также ряд других заболеваний (лимфаденит, периаденит, инфильтрация).
Симптомы данного периостита для постановления диагноза:
- Имеется разрушенный кариесом зуб «виновник».
- Опухание складки на месте перехода.
- Воспаленная или, наполненная кровью, область радиусом 2-3 зуба.
- Расположение отека только с вестибулярной стороны челюсти.
- Переменное явление гноения.
Конечный вывод следует делать только после строгого осмотра общего состояния пациента, степени его интоксикации, проявления диагностических симптомов. Это все вышеперечисленные признаки. В случае же если степень заболевания пациента выходит за рамки нормы, то следует рассмотреть больного на предмет развития ОГП в острый остеомиелит.
После комплексного и оперативного лечения пациента, он начинает приходить в норму, больше не выделяется гной, ничего не разрушается и постепенно все начинает приходить в норму.
У детей же процесс протекания болезни краткосрочен и при наличии адекватного и своевременного лечения, ребенок в течение 3-4 суток приходит в норму и жизнь продолжает идти своим чередом. Но если же условия не были соблюдены, наиболее вероятным является прогрессия у ребенка острого одонтогенного остеомиелита.
Санация ОГП — это гибрид оперативного вмешательства, лечебных препаратов, прием средств для укрепления иммунитета.
Быстро среагированное диагностирование заключается в своевременном хирургическом лечении зуба, что включает в себя удаление «причинного» зуба, будь то молочный или даже постоянный зуб. А также для слития гноя требуется разрез надкостницы.
Неосторожное хирургическое вмешательство может привести к непоправимым последствиям, таким как повреждения челюсти или нарушение прикуса и т. д. Следует помнить, что молочные зубы в данном случае удаляются во всех без исключения случаях, в то время как постоянные зубы удаляются лишь в острой необходимости.
Не исключается вариант после хирургической санации. Осуществляется антибиотикотерапия в разных ее формах. В соответствии с формой лечения (амбулаторная, стационарная), возрастом пациента (ребенок, подросток, взрослый) и степенью влияния недуга применяют различные антибиотики и другие лекарства в различных дозировках.
Повторно подчеркивается, что деградация болезни должна начаться в периоде 3-4 сут. Иначе, следует готовиться к прогнозированию остеомиелита.
Кости и зубы | Стоматологический центр Pi, Форт Вашингтон, Пенсильвания
-
- Что такое кость?
- Ремоделирование костей
- Как функционирует кость?
- Из каких частей состоят кости?
- Что такое остеогенез?
- Как происходит заживление костей?
- Качество костей и количество костей
- Удаление и сохранение кости
- Что происходит с окружающими зубами и костью при удалении зуба?
Что такое кость?
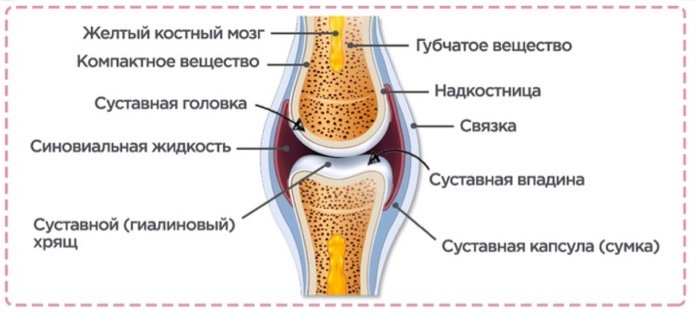
Вопреки распространенному мнению, кость — это не безжизненная структура, а живая растущая ткань. На протяжении всей жизни происходит динамический процесс, называемый «ремоделированием», при котором старая кость удаляется (резорбция) и закладывается новая кость (формирование). Во время фазы резорбции клетки, удаляющие кость (остеокласты), вырезают полости на поверхности кости, а в фазе формирования кости, формирующие клетки (остеобласты), заполняют полости новой костью до тех пор, пока поверхность кости не восстановится. Начиная с детства и продолжаясь во взрослом возрасте, костеобразование обычно происходит быстрее, чем удаление кости, поэтому кости становятся больше, тяжелее и плотнее. В возрасте от 30 до 35 лет удаление кости опережает замену кости, что приводит к чистой потере костной ткани.
Во время фазы резорбции клетки, удаляющие кость (остеокласты), вырезают полости на поверхности кости, а в фазе формирования кости, формирующие клетки (остеобласты), заполняют полости новой костью до тех пор, пока поверхность кости не восстановится. Начиная с детства и продолжаясь во взрослом возрасте, костеобразование обычно происходит быстрее, чем удаление кости, поэтому кости становятся больше, тяжелее и плотнее. В возрасте от 30 до 35 лет удаление кости опережает замену кости, что приводит к чистой потере костной ткани.
Ремоделирование кости
|
1. Поверхность кости в состоянии покоя Фаза-А покрыта защитным слоем костных клеток, называемых выстилочными клетками. |
|
2. Резорбция. Во время резорбции остеокласты внедряются в поверхность кости и разрушают ее, растворяя минерал и матрикс. |
|
| 3. Полная резорбция – на поверхности кости образуется небольшая полость – резорбция завершена. | |
| 4. Восстановление образования. Клетки, образующие кость, называемые остеобластами, начинают заполнять полость новой костью. | |
| 5. Полное восстановление. Наконец, поверхность кости полностью восстановлена. |
Как функционирует кость?
Кость представляет собой специализированную соединительную ткань, которая вместе с хрящом составляет костную систему. Тело человека состоит из 206 костей, выполняющих три основные функции.
1) Механический: опора и место прикрепления мышц для передвижения
2) защитный: для жизненно важных органов и костного мозга
3) Метаболический: запас ионов для всего организма, особенно кальция и фосфата. Образование клеток крови Хранение неорганических солей
Индивидуальная кость состоит из хрящей, волокнистой соединительной ткани, крови и нервной ткани. Большая часть кости состоит из неорганических солей.
Большая часть кости состоит из неорганических солей.
Из каких частей состоят кости?
На длинных костях, таких как кости рук и ног, большие расширенные участки называются эпифизами. Это области костей, которые сочленяются с другими костями. Стержень костей между эпифизами называется диафизом. За исключением суставного хряща, который покрывает эпифии, вся кость покрыта прочной сосудистой тканью, называемой надкостницей. Волокна надкостницы переплетаются с волокнами сухожилий и мышц, которые связаны с костью. Стенка диафиза состоит из прочной, плотно упакованной, устойчивой к изгибу ткани, называемой компактной костью. Эпифизы, с другой стороны, образованы в основном губчатой костью. Губчатая кость состоит из множества мелких костных пластин, которые имеют неравномерно соединенные между собой промежутки, которые помогают сохранить кости легкими, но очень прочными. Компактная кость в диафизе длинных костей образует трубку или канал, называемый костномозговой полостью.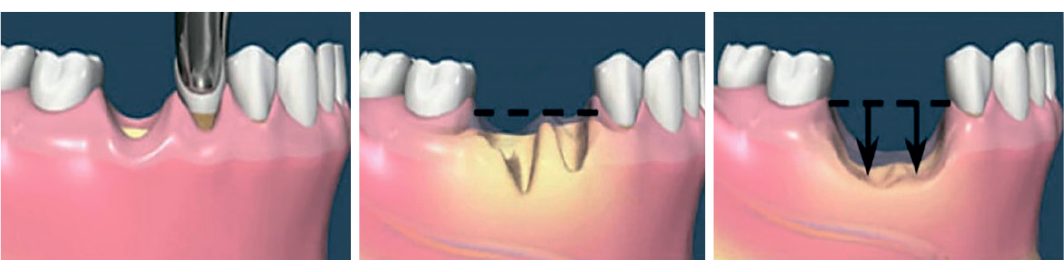 Эта полость продолжается по всей длине диафиза и затем плавно переходит в губчатую кость. Медулярная полость заполнена особым типом мягкой соединительной ткани, называемой костным мозгом.
Эта полость продолжается по всей длине диафиза и затем плавно переходит в губчатую кость. Медулярная полость заполнена особым типом мягкой соединительной ткани, называемой костным мозгом.
В кости, как и во всех соединительных тканях, основными составляющими являются клетки и внеклеточный матрикс. Последний особенно распространен в этой ткани и состоит из коллагеновых волокон и неколлагеновых белков. Однако матрица кости, а также матрица хряща и ткани, образующие зубы, обладают уникальной способностью кальцифицироваться.
Анатомически в скелете есть два типа костей:
1) Плоские кости включают череп, лопатку, нижнюю челюсть и подвздошную кишку
2) Длинные кости включают большеберцовую, бедренную и плечевую кости.
Остеокласт — это клетка выстилки кости, ответственная за резорбцию кости.
Что такое остеогенез?
Формирование костей (остеогенез) начинается во время внутриутробного развития и продолжается на протяжении всей взрослой жизни. Кости младенцев и детей мягче, чем у взрослых, потому что они еще не окостенели (процесс синтеза хряща в кость).
Кости младенцев и детей мягче, чем у взрослых, потому что они еще не окостенели (процесс синтеза хряща в кость).
Остеогенез происходит двумя путями: внутримембранозная оссификация и эндохондральная оссификация. Оба типа формируются путем замены существующего хряща, однако различаются методом, которым они это делают. Два типа клеток, которые имеют большое значение в этом процессе, — это остеобласты и остеокласты. Остеобласты, используемые в основном при внутримембранной оссификации, представляют собой специализированные клетки костной ткани, которые откладывают кальций в белковый матрикс кости (коллаген). Остеокласты, используемые при эндохондральной оссификации, растворяют кальций, ранее хранившийся в костях, и при необходимости переносят его в ткани.
Коллаген составляет одну треть всех компонентов кости; гибкая желатиноподобная матрица. Кости, образованные во время внутримембранозного образования, называются перепончатыми костями или иногда кожной костью, а кости, образованные во время эндохондрального образования, называются хрящевой костью.
Как происходит заживление кости?
Один из самых распространенных мифов о костях состоит в том, что это мертвая, неизменная материя. Тем не менее, ваша кость постоянно меняется каждую секунду дня, поскольку новые костные клетки заменяют старые клетки, точно так же, как ваши мертвые клетки кожи счищаются, но постоянно заменяются.
Процесс заживления сломанных костей также очень похож на процесс заживления кожи. Как только кость ломается, вокруг перелома (сломанной кости) образуется оболочка из клеток, называемая мозоль, точно так же кожа образует корку из новых клеток вокруг сломанной кожи. К сожалению, мозоль обеспечивает только защиту от инфекций и тому подобного, но можно нанести дополнительный ущерб, если не держать его в гипсовой повязке. Накладывают гипс, чтобы кость оставалась прямой во время заживления, а также говорят, что при надавливании кость заживает быстрее. Много раз гипс будет наложен таким образом, что вы все еще сможете его использовать.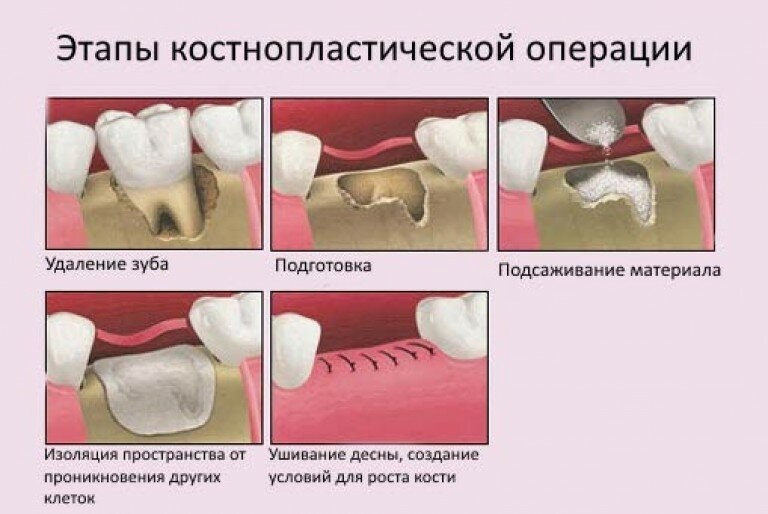 Это связано с тем, что кости, как и мышцы, увеличиваются в толщине и выносливости при использовании.
Это связано с тем, что кости, как и мышцы, увеличиваются в толщине и выносливости при использовании.
Хотя костные клетки воспроизводятся быстрее при восстановлении, все же для полного заживления требуется много времени. У маленьких детей, пока кости еще развиваются, восстановление и заживление происходят довольно быстро. Однако с возрастом заживление занимает больше времени. К подростковому возрасту кости затвердевают до такой степени, что становятся более полными. Для восстановления у подростков требуется 6-8 недель в гипсовой повязке, в то время как после 60 лет разрывы случаются гораздо легче. Иногда малейшая нагрузка на кость может сломать ее, и тогда восстановление происходит медленно и иногда несовершенно. Однако, когда переломы в костях заживают с нужным количеством времени и питательными веществами, чтобы помочь в этом, перелом или переломы кости невозможно увидеть даже с помощью рентгеновского снимка.
Удаление зубов и удаление кости
Ежегодно удаляются тысячи зубов, только в Соединенных Штатах, главным образом из-за кариеса, тяжелых заболеваний пародонта, инфекций или травм. Челюстная кость, поддерживающая зубы, «альвеолярная кость», которая обычно мягкая и снабжена сосудами, часто тает или резорбируется после удаления зуба. Такая резорбция кости может привести к значительным косметическим или функциональным дефектам, включая потерю окружающей ткани десны. Однако сегодня биоинженерия привела к простым, но эффективным хирургическим методам, которые могут либо полностью предотвратить, либо значительно уменьшить потерю кости и мягких тканей, которая обычно происходит после экстракции.0029
Челюстная кость, поддерживающая зубы, «альвеолярная кость», которая обычно мягкая и снабжена сосудами, часто тает или резорбируется после удаления зуба. Такая резорбция кости может привести к значительным косметическим или функциональным дефектам, включая потерю окружающей ткани десны. Однако сегодня биоинженерия привела к простым, но эффективным хирургическим методам, которые могут либо полностью предотвратить, либо значительно уменьшить потерю кости и мягких тканей, которая обычно происходит после экстракции.0029
Удаление зубов является одной из наиболее распространенных стоматологических процедур. Заживление образовавшейся экстракционной лунки обычно происходит без осложнений. Однако даже при полностью нормальном заживлении часто наблюдается некоторая резорбция или расплавление окружающей кости. В результате высота и ширина меньше, чем до удаления зуба. Кроме того, по мере резорбции кости ткань десны, покрывающая ее, также имеет тенденцию терять как объем, так и свою нормальную анатомическую форму. Эти изменения могут произойти в любом месте рта, но наиболее серьезная потеря костной ткани и ткани десны, как правило, возникает после удаления резцов, расположенных в передней части рта.
Эти изменения могут произойти в любом месте рта, но наиболее серьезная потеря костной ткани и ткани десны, как правило, возникает после удаления резцов, расположенных в передней части рта.
Что происходит с окружающими
зубами и костью при удалении зуба?
Перед:
после:
Список литературы:
- Medications и Soste Foundation Foundation.
- Учебник по метаболическим заболеваниям костей и нарушениям минерального обмена, [под редакцией] Фавуса Мюррея Дж. Второе издание, Американское общество исследований костей и минералов. Опубликовано Lippincott — Raven 1993.
- Bio-Oss производится компанией Osteohealth Co.
Преимущества периостальных элеваторов в стоматологической хирургии
Стоматологические элеваторы используются для приложения силы к зубам или мягким тканям для извлечения или удаления зуба.
Для процедур удаления зубов лучшими считаются надкостничные элеваторы. Эти стоматологические инструменты обеспечивают максимальный рычаг и оптимальное усилие для применения во время процедуры удаления зуба. Вы ищете, чтобы увидеть подробные примечания по этому инструменту?
Вот эта краткая информация дает краткий обзор преимуществ этих элеваторов для удаления зубов!
Периостальные элеваторы — это стоматологические инструменты, используемые в стоматологии для облегчения процедур удаления зубов. Это длинные и тонкие инструменты. Они используются для поднятия мягких тканей перед экстракцией. Мягкие ткани приподнимают в шейном направлении, чтобы обнажить область экстракции.
Первым шагом при удалении зуба является рассечение мягких тканей, окружающих зуб. Этот стоматологический элеватор отделяет надкостницу от кости. Обычно это следует после разреза. Элеватор для удаления зубов также отделяет десну вокруг шейки зуба. Это для легкого применения экстракционных щипцов.
Надкостничный элеватор может быть двусторонним или односторонним. Один конец круглый и тупой, а другой конец может быть заостренным. Наконечники этих элеваторов должны быть острыми и заостренными.
Типы надкостничных элеваторов
Оральные хирургические инструменты бывают разных типов и моделей, чтобы стоматологи могли использовать их в самых разных областях.
Приобретение лучших инструментов для операций сделает вашу процедуру эффективной и быстрой
Элеватор линьки периостальный
Линька надкостничного элеватора имеет острый заостренный конец, который отделяет слизистую оболочку от кости. Следовательно, он отделяет слизистую оболочку от кости. Он также отражает лоскут между зубами. Круглый тупой конец предназначен для подъема лоскута из кости. Таким образом, надкостница и слизистая оболочка разделяются как единый слой.
Другие типы надкостничных элеваторов в стоматологии:
Периостальный элеватор отделяет мягкие ткани от подлежащей кости. Толкающий ход элеватором должен выполняться вдоль кости. Периостальный элеватор доступен во многих различных вариантах. Лезвия и размеры инструментов бывают разных размеров. Лопасти ложкообразные или изогнутые, плоские или долотовидные. Некоторые важные типы:
Толкающий ход элеватором должен выполняться вдоль кости. Периостальный элеватор доступен во многих различных вариантах. Лезвия и размеры инструментов бывают разных размеров. Лопасти ложкообразные или изогнутые, плоские или долотовидные. Некоторые важные типы:
- · Периостальный элеватор Allen
- · Периостальный элеватор Bennett
- · Периостальный элеватор Benque
- · Периостальный элеватор Buser
- · Периостальный элеватор Goldman
- · Надкостничный элеватор Хопкинса
- · Периостальный элеватор Howard
- · Периостальный элеватор Kramer
- · Периостальный элеватор Mead
О чем следует помнить при использовании периостальных элеваторов:
Перед использованием надкостничных элеваторов необходимо помнить о некоторых вещах.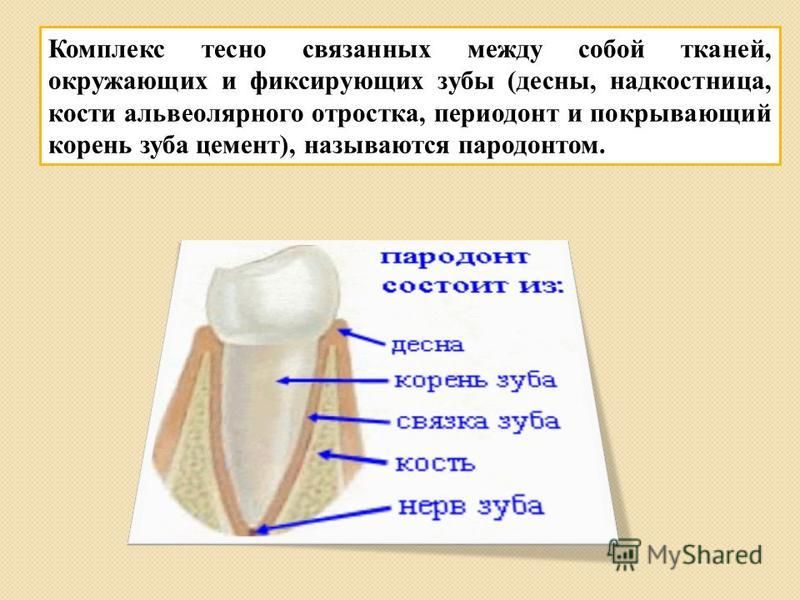 Оператор должен быть осторожным, чтобы защитить соседний зуб от повреждения. Кроме того, избегают применения большей силы.
Оператор должен быть осторожным, чтобы защитить соседний зуб от повреждения. Кроме того, избегают применения большей силы.
Это связано с тем, что возможен перелом верхней или нижней челюсти. Поэтому необходимо проводить тщательные манипуляции с тканями в области верхних клыков. Кроме того, следует избегать чрезмерного применения силы. Это потому, что это может сломать альвеолярную кость. Кроме того, необходимо избегать случайного попадания корня в антральный отдел.
Некоторые шаблоны могут иметь зазубрины для предотвращения соскальзывания инструмента. Инструмент используется для подъема закрылков, и любое усилие может привести к его соскальзыванию. На рукоятке имеются поперечные насечки для надежного захвата инструмента.
Техническое обслуживание стоматологических надкостничных элеваторов
Необходимо техническое обслуживание хирургических инструментов. Стоматологи и их персонал должны проводить регулярный осмотр инструментов. Эти инструменты проверяются на остроту и эффективность.