Киста зуба и флюс
18.02.2018Киста зуба и флюс
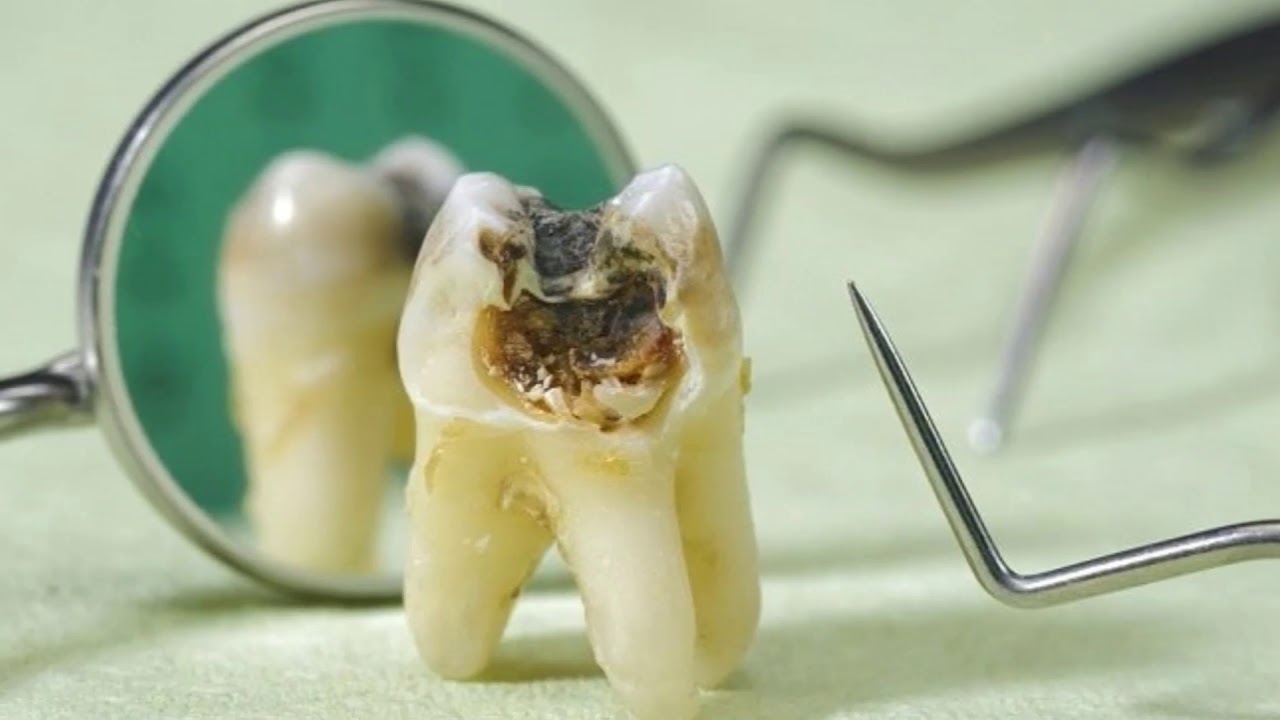
Киста зуба – это воспалительное околокорневое новообразование в десне. Кистозный пузырь имеет плотную оболочку, заполнен гноем или экссудатом (воспалительной жидкостью).
Флюс – одно из наиболее распространённых осложнений кисты. На языке профессионалов это заболевание носит название «одонтогенный периостит».
Как и где образуется киста зуба?
Кистозное образование развивается в результате инфекции, запущенного кариеса, при плохо пролеченных зубных каналах, а также вследствие травмирования зуба.
Киста любого размера может располагаться в дёснах, между зубами, у корней, под коронками и пломбами, а в отдельных случаях – в гайморовых пазухах. Чтобы обнаружить кисту, нужно сделать панорамный снимок зубочелюстной системы.
Среди основных причин образования кисты – отклонения в развитии зуба или формировании твёрдых и мягких тканей в период смены молочных зубов у детей и роста зуба мудрости у взрослых, а также осложнения после различных видов стоматологического вмешательства, в том числе и удаления зуба.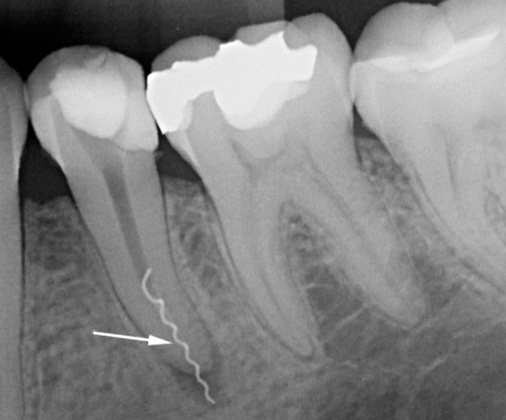
Самая распространённая разновидность околокорневой кисты – одонтогенная или радикулярная – следствие невылеченной гранулёмы, поэтому не стоит затягивать с посещением стоматолога.
Признаки формирования кисты
В хронической стадии киста характеризуется неприятными ощущениями при жевании. Зуб, у которого образовалась киста, часто темнеет или слегка смещается.
В острой стадии развивается гнойное воспаление. Кистозное образование начинает болеть, появляется отёчность, в запущенных случаях – свищи и гнойные каналы. Пациент испытывает слабость, головные боли; у него повышается температура тела, увеличиваются лимфатические узлы. При появлении данных симптомов нужно немедленно обратиться в стоматологию.
Лечение кисты зуба
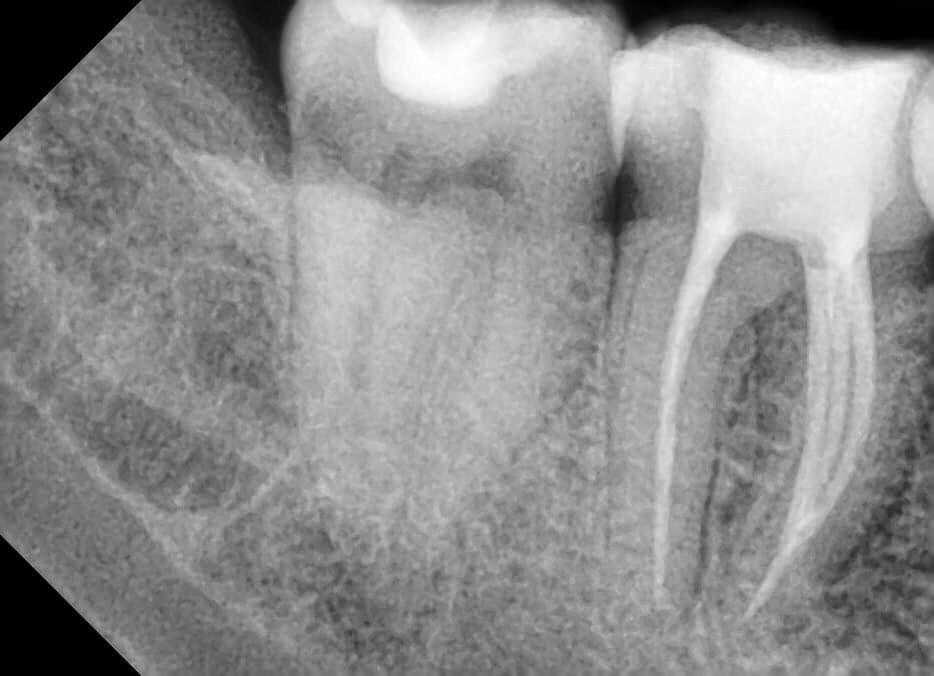
Если гранулёма поддаётся лечению без операции, то кисту зуба можно удалить лишь хирургическим путём. Однако отличить истинную кисту от гранулёмы сложно. Для того чтобы выяснить, требуется ли пациенту полноценная стоматологическая операция, его отправляют на рентген и/или на компьютерную томографию (КТ), а также берут анализ тканей на исследование. В зависимости от расположения кисты или гранулёмы на снимках врач выбирает методику лечения.
В зависимости от расположения кисты или гранулёмы на снимках врач выбирает методику лечения.
Когда кистозное образование обнаруживается у корня зуба, проводят эндодонтическое лечение каналов. Врач обеспечивает доступ к каналам, вычищает кариозные полости, стерилизует зуб ультразвуком, обрабатывает лазером и озоном, а затем пломбирует.
Если после лечения каналов воспаление сохраняется, пациента отправляют к хирургу на процедуру удаления кисты или апикальную хирургию – иссечение верхушки корня зуба с последующим пломбированием и зашиванием десны.
К сожалению, чаще всего даже этот метод оказывается малоэффективен, и киста продолжает рост. В таком случае зуб подлежит удалению, а на его место устанавливают имплант.
Киста зуба у беременных женщин
Во время беременности стоматологические процедуры проводятся лишь в экстренных случаях, обязательно после консультации с гинекологом. Беременным противопоказан рентген, поэтому если зуб не болит и не вызывает беспокойства, то узнать о развитии хронической кисты нельзя.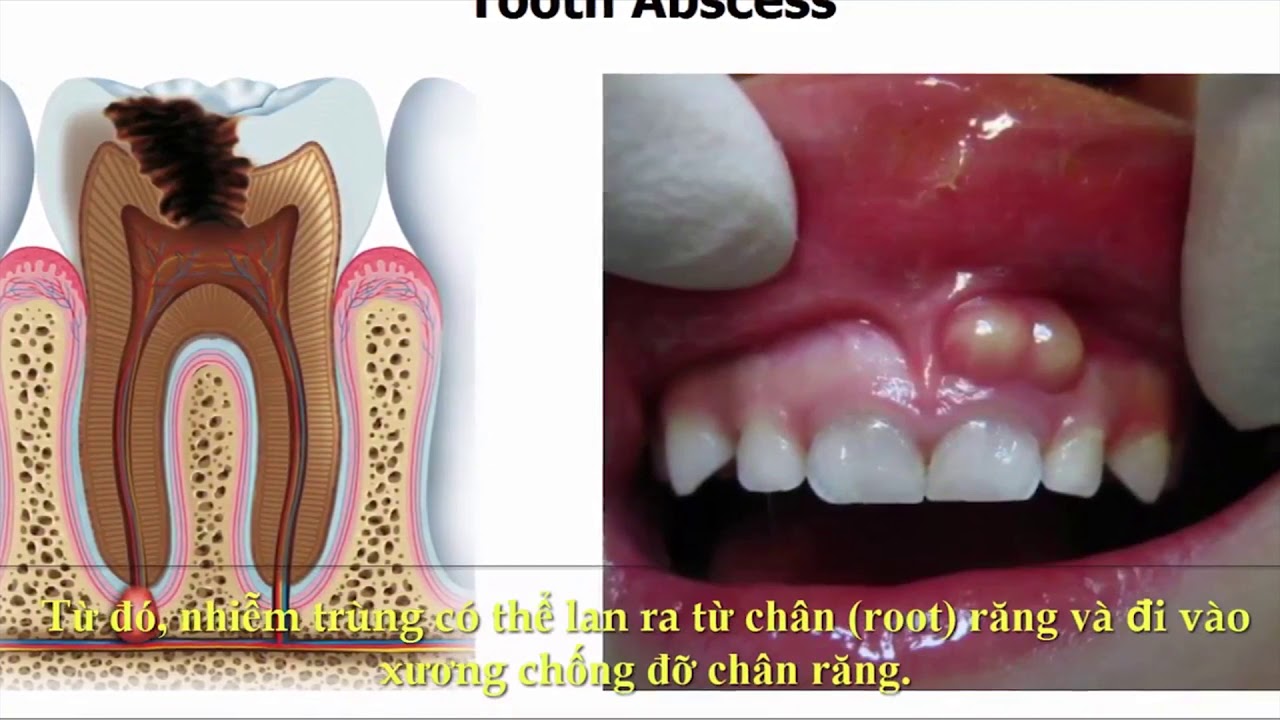 В стадии острого воспаления поражённый зуб лечат с применением щадящей анестезии или удаляют.
В стадии острого воспаления поражённый зуб лечат с применением щадящей анестезии или удаляют.
Можно ли вылечить флюс в домашних условиях?
Киста зуба или флюс сами по себе являются осложнением заболевания зубов. Дальнейшие манипуляции с флюсом без участия врача, в том числе и лечение народными средствами, опасны развитием гнойных воспалений, таких как периостит, абсцесс и флегмона. Все эти стадии чреваты попаданием инфекции в прилегающие ткани и кровоток, и могут привести к сепсису и даже остановке сердца.
Профилактика появления кисты
Тщательный уход за состоянием полости рта и регулярные профилактические осмотры у стоматолога помогут избежать неприятных сюрпризов и выявить кисту или гранулёму на ранней стадии.
лечение, причины зубного флюса и в десне
Содержание статьи:
1. Причины появления флюса.
2. Разновидности флюса.
3. Как диагностировать флюс.
4. Признаки флюса.
5. Симптомы флюса на разных стадиях и лечение.
6. Профилактика возникновения флюса.
Флюс – это абсцесс десны, то есть это гнойное воспаление. Зубной флюс характеризуется скоплением гноя возле корней зубов. Флюс зубной – это дискомфортное явление, которое сопровождается болевыми ощущениями в десне над зубом, появлением отека. Также могут возникать неприятные ощущения во время жевания пищи, боль при накусывании на зуб.
Гнойный флюс со временем начинает нарывать, в это время происходит распространение гноя по полости рта, и этот гной попадает вместе со слюной в желудочно-кишечный тракт. Образовывается флюс в десне из-за попадания в нее какой-либо инфекции.
Какие бывают причины появления флюса
Важно понимать, почему появился флюс. Причины могут быть следующие:
1. Повреждение десны (либо из-за твердости пищи, либо из-за травмы, либо из-за открывания различных бутылок, раскалывания орехов).
2. Несоблюдение правил гигиены полости рта.
3. Вследствие использования каких-либо медицинских препаратов (в случае, если вы надолго оставили медицинскую пасту на десне).
4. При неполном прорезывании зуба мудрости и образовании над ним капюшона, под которым образовывается гной.
5. Попадания в десну различных бактерий и микроорганизмов через не леченный канал зуба.
Попадая в ткани десны, инфекция запускает воспалительный процесс. В некоторых случаях организм может справиться с такой инфекцией. Если организм не справляется, то в результате этого возникает флюс в зубе.
Какие могут быть разновидности флюса
Флюс фото:
Флюс может быть:
1) Обыкновенным, то есть бактерии и микроорганизмы не участвуют в формировании флюса, но при этом наблюдается инфильтрация надкостницы, то есть возникает флюс без гнойника.
2) Фиброзным, то есть он появляется в результате влияния различных раздражителей на ткань десны. При этом происходит утолщение надкостницы, и возникает хронический флюс.
При этом происходит утолщение надкостницы, и возникает хронический флюс.
3) Гнойным, то есть он возникает вследствие появления ранок на десне, в том месте, где присутствуют различные бактерии и микроорганизмы. Такая разновидность может сопутствовать гнойный остеомиелит.
4) Серозным альбумиозным, то есть такая разновидность характеризуется воспалительными процессами без нагноения.
5) Оссифицирующим, то есть характеризуется длительным раздражением надкостницы, и может принимать хроническую форму заболевания.
Также в зависимости от причины появления флюса, он может быть:
1) воспалительным;
2) специфическим;
3) травматическим;
4) токсическим;
5) ревматическим;
6) аллергическим.
Как диагностировать флюс
Многие люди спрашивают, как понять, что у меня вылез флюс?
Диагностика флюса происходит на осмотре у стоматолога, и проводиться с помощью таких процедур:
1) Проведение тщательного осмотра полости рта. Во время осмотра специалист выявляет характерные для воспаления признаки.
Во время осмотра специалист выявляет характерные для воспаления признаки.
2) Проведение пальпации, а также перкуссии зуба, возле которого образовался флюс. Следует отметить, что может образоваться флюс под коронкой, а также флюс под мостом как следствие некачественного лечения каналов зуба перед протезированием, или разрушения зуба под коронкой вследствие неплотного прилегания коронки к зубу.
3) Проведение рентгенологического исследования. С помощью этой процедуры возможно уточнение причинного зуба, а также зубов, которые располагаются по соседству. При рентгенологическом исследовании выявляется, в каком состоянии находится надкостница и челюсть.
Какие выделяют признаки флюса
Флюс фото:
Нужно знать симптомы заболевания, для того чтобы определить, что у вас именно флюс. Признаки могут быть следующими.
Наиболее распространенными симптомами появления флюса могут быть:
1. Появление боли в десне, там, где расположен воспалительный очаг.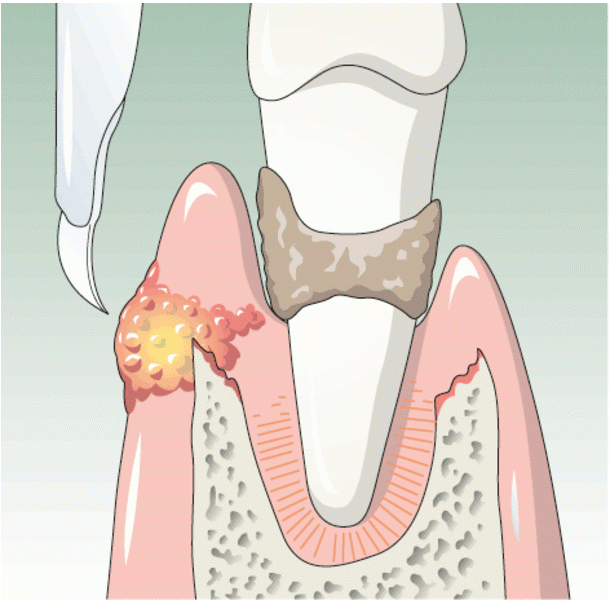
2. Образование гноя в том месте, где расположен воспалительный очаг.
3. Боль может отдавать в области уха, виска, шеи, глаза.
4. Возможное усиление боли при жевании, либо же при надавливании в том месте, где расположен воспалительный очаг.
5. Возможно также повышение температуры.
6. Наличие гиперемии и отечности в пораженной области, после чего могут появиться точки из гноя.
Соответствие симптомов флюса стадиям заболевания и лечение
Фото флюса:
И так, опасен ли флюс? Многие думают, что появление флюса – это не опасное заболевание, которое может пройти без врачебного участия. Но все же полость рта — это часть головы и гной в этой зоне может тянуть за собой серьезные осложнения. При этом следует различать стадии заболевания, и характерные для этой стадии признаки.
Многие также задают вопрос, сколько дней держится флюс? Чтобы ответить на этот вопрос, необходимо определить стадию заболевания. Чем более запущенная форма болезни, тем дольше флюс будет держаться.
Выделяют три стадии возникновения флюса, и для каждой стадии характерными являются свои признаки и симптомы. Ниже рассмотрим более подробно каждую стадии.
1. Первая стадия является наиболее безопасной, так как флюс в это время только начинает принимать свою форму.
Симптоматика в этот период минимальная. Если ваш организм здоровый и крепкий, отсутствует недостаток витаминов и минеральных веществ, то возможно, что воспалительный процесс прекратится. Многие спрашивают, бывает ли флюс без боли? На этой стадии заболевания у вас может быть флюс без боли.
Симптомами на первой стадии являются:
– незначительные болевые ощущения;
– возможно покраснение ткани десны;
– легкий дискомфорт во время употребления еды и напитков.
В это время образуется небольшое уплотнение – своеобразная красная или белая шишечка на десне.
Что делать, если у вас только появился флюс? Лечение подразумевает
 Это может быть полоскание полости рта растворами с антисептиками. Важно следить за развитием заболевания, чтобы не допустить развитие болезни. Во время лечения на этой стадии не приходится затрагивать зуб, возле которого образовался флюс.
Это может быть полоскание полости рта растворами с антисептиками. Важно следить за развитием заболевания, чтобы не допустить развитие болезни. Во время лечения на этой стадии не приходится затрагивать зуб, возле которого образовался флюс.
2. Вторая стадия заболевания характеризуется активным накоплением гноя возле корня зуба, и развитие болезни усиливается. Важно не медлить с посещением стоматолога, так как достаточно быстро развивается зубной флюс. Лечение подразумевает посещение стоматолога-хирурга, который делает небольшой надрез в месте образования флюса. Этот надрез способствует освобождению от гноя. Затем специалист обрабатывает ротовую полость антисептиком. Также возможно назначение специалистом антибиотиков, для того чтобы предотвратить развитие инфекции. Длительность лечения и препараты определяет только специалист. Наиболее часто лечение длится 3 дня.
Симптоматика на этой стадии следующая:
– возникновение достаточной боли во время употребления пищи и напитков, а также ощущение дискомфорта;
– появление воспаления и отека ткани десны;
– гной собирается в так называемый «мешочек», то есть флюс;
– появление головных болей;
– повышение температуры тела;
– нарывание флюса.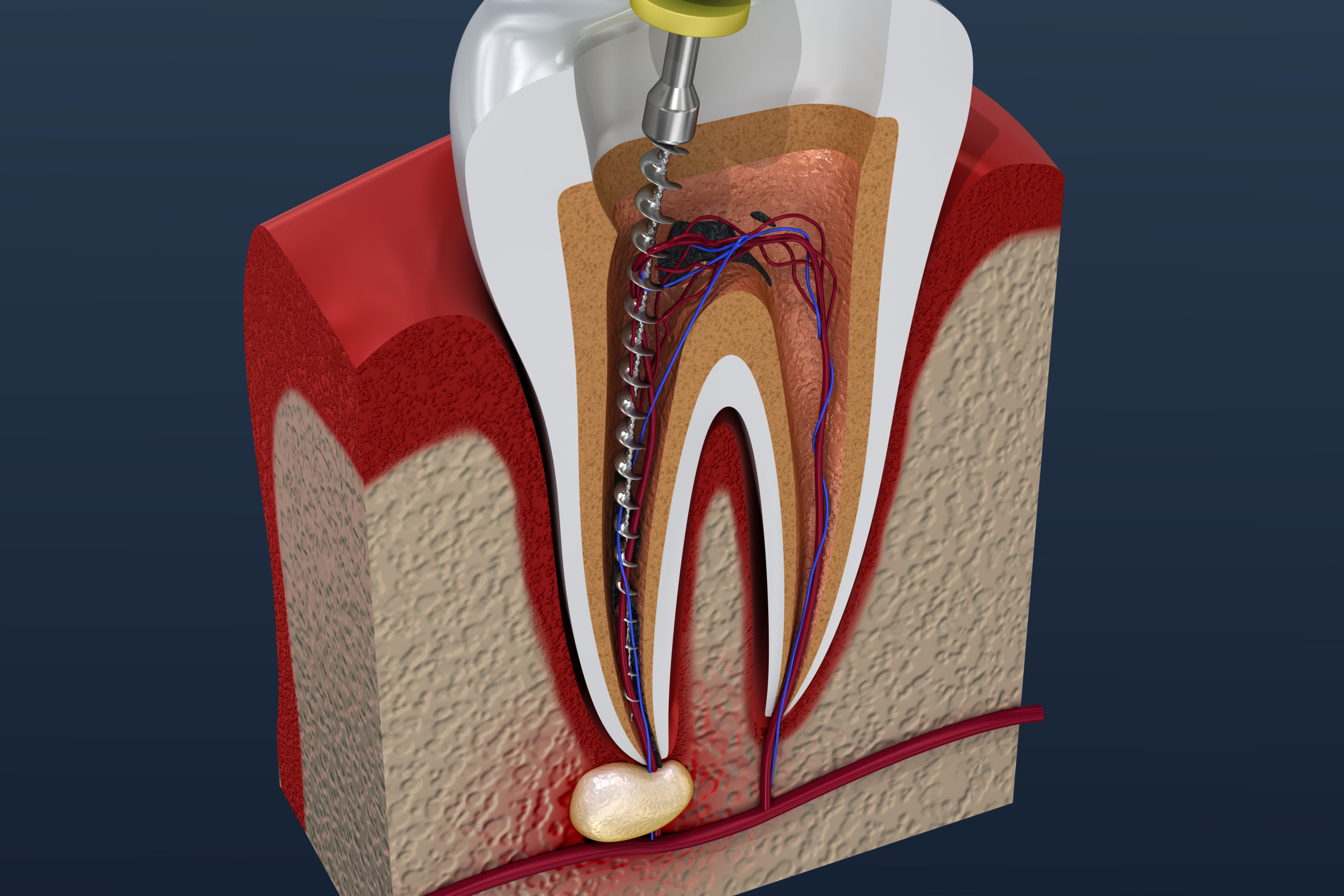 В этот период может возникнуть ситуация, что лопнул флюс, и гной вытек полностью, либо частично;
В этот период может возникнуть ситуация, что лопнул флюс, и гной вытек полностью, либо частично;
– наличие кровотечения после того, как вытек гной.
Следует отметить, что из флюса может вытечь самостоятельно гной, а может и не вытечь. Если гной не выходит из флюса, то он собирается в мягких тканях десны. Возможно проникновение гноя во внутренние органы, а также поражение корня зуба. Многие задаются вопросом, можно ли проткнуть флюс? Самостоятельно не следует прокалывать флюс. Необходимо обратиться к специалисту, который поможет решить возникшую проблему.
3. Третья стадия заболевания называется запущенный флюс. Если вы немедленно не обратитесь к врачу, то будут очень серьезные последствия для вашего здоровья.
Симптоматика на этой стадии следующая: появление флегмона, то есть острого воспаления, которое сопровождается жаром, а также гной разливается во внутренние ткани. Следует отметить, что флегмон не ограниченный, в отличие от абсцесса, и он может распространиться без ограничений по организму человека.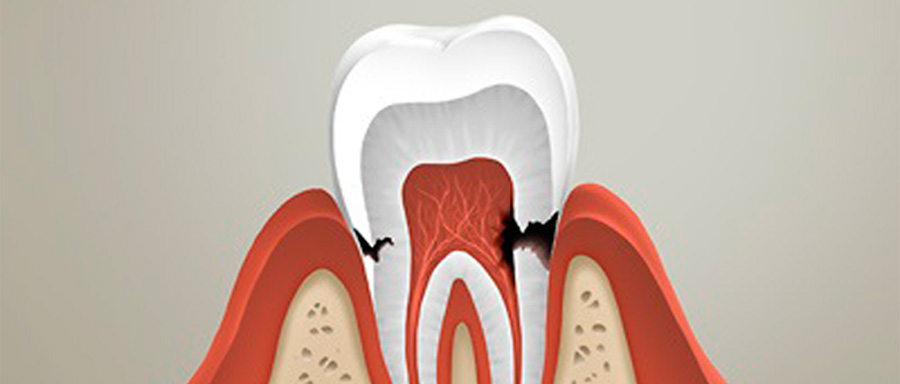
Очень опасно запустить развитие болезни, и допустить появление третьей стадии. Это может стать угрозой для вашей жизни.
По каким причинам может возникнуть третья стадия развития флюса? По причине того, что вы отказывались от лечения на предыдущих стадиях.
Также многие спрашивают, можно ли греть флюс? Греть флюс категорически нельзя, так как это ускоряет процесс образования гноя в тканях десны.
Также причиной возникновения третьей стадии заболевания может быть домашнее лечение, когда у вас уже образовался флюс. Лечение в домашних условиях категорически запрещено, так как вы не сможете самостоятельно решить проблему, а только усугубите ее состояние.
Лечение на третьей стадии подразумевает проведение глубокой чистки как костных, так и мягких тканей. А также удаление зуба, который повредился в результате появления флюса.
После лечения, которое включает хирургическое вмешательство, необходимо соблюдать врачебные рекомендации. Специалист может назначить полоскание полости рта растворами, содержащими фурацилин или соду.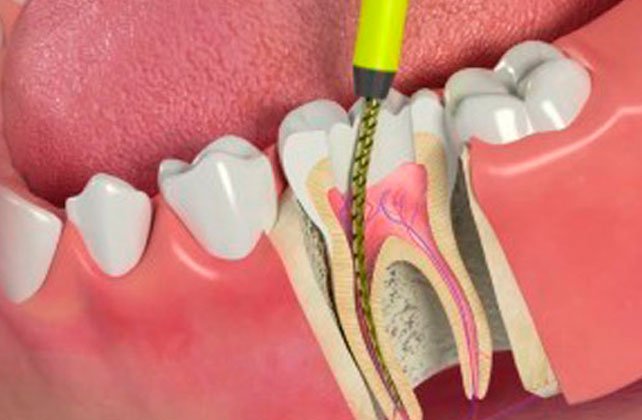 Длительность полоскания определяется исчезновением симптомов заболевания. Если же у вас не спадает отечность, то следует обратиться на консультацию к специалисту.
Длительность полоскания определяется исчезновением симптомов заболевания. Если же у вас не спадает отечность, то следует обратиться на консультацию к специалисту.
Кто составляет группу риска для возникновения флюса
В группу риска входят такие категории людей:
1. Люди пожилого возраста.
2. Люди, которые принимают иммунодепрессанты.
3. Люди, которые имеют хронические инфекционные очаги в организме.
4. Дети.
5. Люди, у которых присутствуют онкологические заболевания.
6. Люди, у которых есть ВИЧ-инфекция.
Профилактика возникновения флюса
Для того, чтобы предотвратить возникновение флюса, необходимо соблюдать правила гигиены ротовой полости, вовремя чистить зубы. В случае, если вы подозреваете возникновение флюса, следует немедленно обратиться к специалисту в стоматологию. Чем раньше будет обнаружено заболевание, тем проще его вылечить. Развитие флюса очень опасно для вашего здоровья и может закончиться летальным исходом. Регулярный стоматологический осмотр может предотвратить развитие флюса, и вы сохраните зубы и здоровье ротовой полости.
Регулярный стоматологический осмотр может предотвратить развитие флюса, и вы сохраните зубы и здоровье ротовой полости.
4 мифа стоматологии или не виновата я : он сам пришёл!
Очень часто от знакомых слышу негативные отзывы после посещения стоматологов. Одним зуб здоровый лечили, другим из маленькой дырочки рассверлили целое «дупло». Третьим пломбу ставят, ставят, а она все время выпадает, сил уже нет ходить. У кого-то врач «залечил» зуб так, что пришлись его удалить. Вообщем , всё эти врачи делают не так. Знакомо? Давайте попробуем вместе разобраться, кто ж на самом деле виноват.
Миф 1-ый: пришёл со здоровым зубом, а ушёл с пломбой. Так думаете вы! Но стоматологам же виднее. Может быть, в платных структурах у врачей и есть » выгода» ставить пломбы просто так, но в государственных учреждениях, я вас уверяю, у врачей и без этого работы хватает. И терять время на то, чтобы препарировать здоровый зуб, а потом пломбировать его — работа весьма неблагодарная, когда вокруг во рту ещё куча проблем.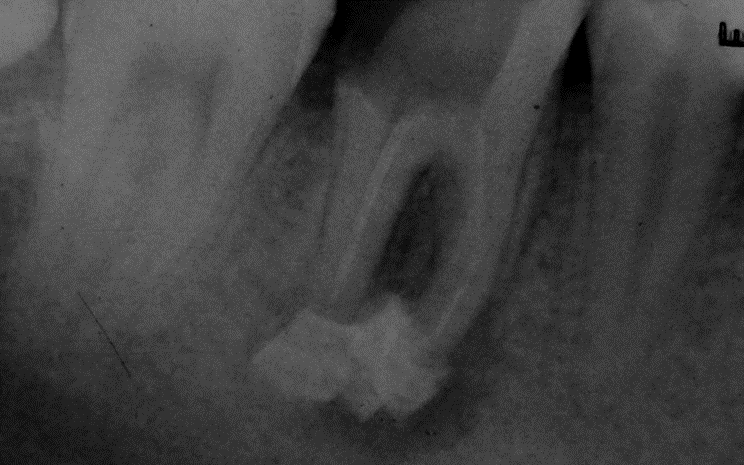 Это во-первых. Во-вторых, существуют скрытые кариозные полости, которые вы, даже после пристального получасового рассматривания своих зубов в зеркало, так и не разглядите (полости на контактных поверхностях, де два зуба соприкасаются вместе, полости под десной и со стороны языка).Врач же увидит их сразу!
Это во-первых. Во-вторых, существуют скрытые кариозные полости, которые вы, даже после пристального получасового рассматривания своих зубов в зеркало, так и не разглядите (полости на контактных поверхностях, де два зуба соприкасаются вместе, полости под десной и со стороны языка).Врач же увидит их сразу!
Миф 2-ой: у меня была маленькая дырочка, а врач рассверлил там целое » дупло», что даже стенок не осталось. На самом деле либо вы вовремя не смогли оценить размеры «бедствия», либо полость в пределах внутреннее ткани зуба была гораздо больше полости в наружной ткани зуба. Для наглядности приведу в пример яблоко. Лежит оно красивое, лежит. Никто его не трогает. И вот однажды замечаете вы на нем маленькое гнилое пятнышко и решаете съесть, пока не испортилось. Берете вы его, чтобы насладиться вкусом, а есть-то там уже и нечего: сгнило оно внутри. Вот так и с зубом: внешне вроде хороший, а внутри… Часто связано это с использованием современных зубных паст, богатых различными микроэлементами, кальцием и фтором, которые проникают лишь во внешний слои зуба, укрепляя их.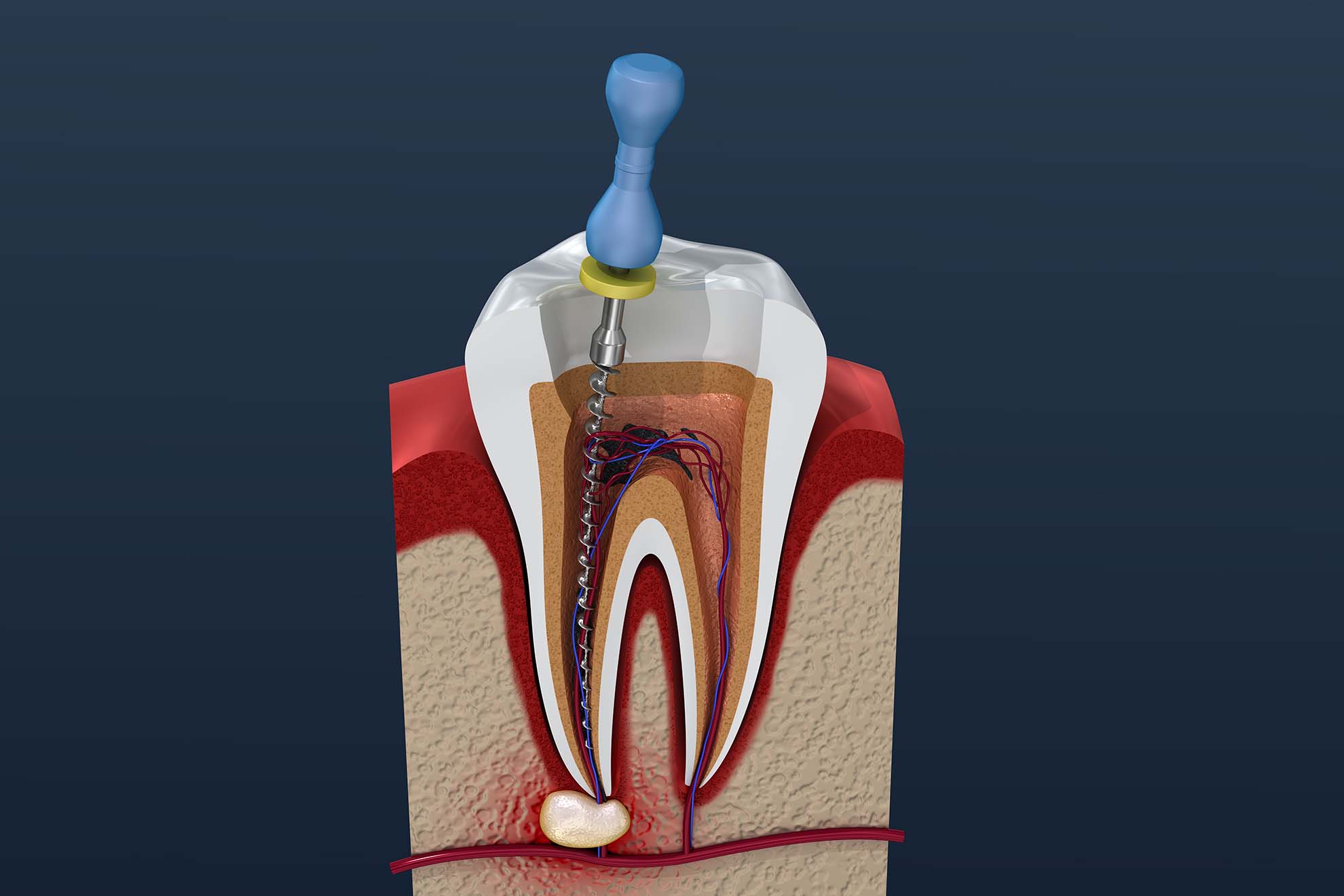 Вот и стоит он внешне здоровый и разрушается изнутри. Еще надо учесть, что размер » дырки» всегда увеличится после препарирования, т.к. для приостановления кариеса врач должен убрать все измененные ткани зуба. Иначе он продолжит портиться род пломбой. Вряд ли это кому-то понравится. Так что ваши вопросы: «А долго ли еще? А много ли осталось?» лишь мешают стоматологу сделать свою работу качественно.
Вот и стоит он внешне здоровый и разрушается изнутри. Еще надо учесть, что размер » дырки» всегда увеличится после препарирования, т.к. для приостановления кариеса врач должен убрать все измененные ткани зуба. Иначе он продолжит портиться род пломбой. Вряд ли это кому-то понравится. Так что ваши вопросы: «А долго ли еще? А много ли осталось?» лишь мешают стоматологу сделать свою работу качественно.
Миф 3-ий: ставлю я пломбу, ставлю, а она все время выпадает. Может, сменить врача?!? Так думаете вы. Многие даже и врачей не раз меняли. Но все без толку. Пломба ,как ни стояла, так и не стоит. А теперь ответьте на вопрос: а как долго перед тем, как обратиться к стоматологу, мы ходили с дыркой? Была бы у вас маленькая полость, я думаю, вряд ли бы пломба все время выпадала! Выпадают пломбы из зубов, в которых и зацепиться -то не за что ( стенки разрушены, дырка ушла под десну или чего хуже от зуба осталось меньше половины).Конечно, бывают ещё анатомические особенности строения зубов, которые способствуют выпадению пломб, но их я затрагивать не буду.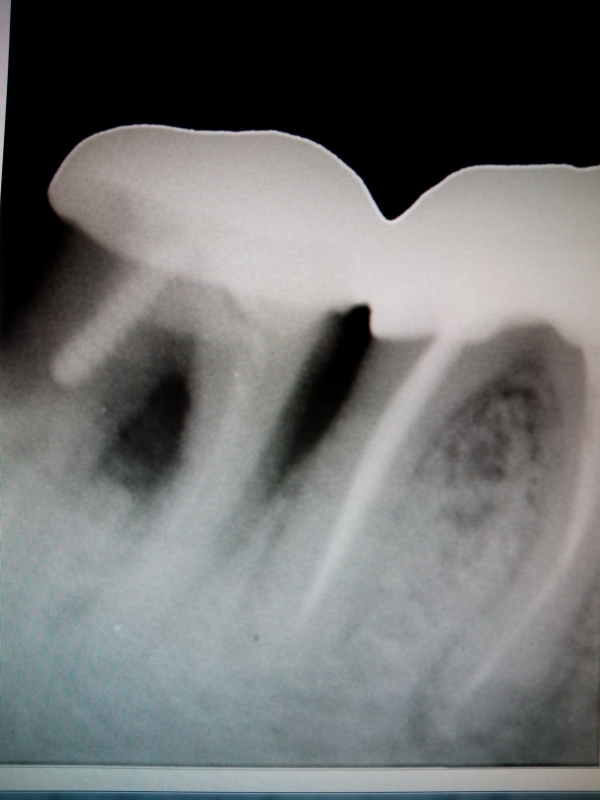 А теперь давайте подумает, так кто в этом виноват? Стоматолог? Ну, уж вряд ли он уговаривал вас подольше не приходить на приём и ждать, пока зуб совсем развалится. В большинстве случаем виноваты вы сами, но проще свалить вину на кого-то другого, правда?
А теперь давайте подумает, так кто в этом виноват? Стоматолог? Ну, уж вряд ли он уговаривал вас подольше не приходить на приём и ждать, пока зуб совсем развалится. В большинстве случаем виноваты вы сами, но проще свалить вину на кого-то другого, правда?
Миф 4-ый: это врач виноват, что зуб удалили. Ну да, вы же пришли с простой дыркой. Зачем же его надо было удалять??? А то, что гной из полости зуба уже пошёл в ткани, окружающие корень зуба, вам же не ведамо. Не все же знают о том, что если в зубе дырка большая, то токсины из кариозной полости быстро начинают переходить в полость зуба ( т.н. внутренняя часть зуба, в которой располагается нерв). При отсутствии лечения, полость зуба быстро воспаляется, начинается пульпит. Зуб при этом начинает болеть почти постоянно. Боль ноющая.
Но что делает большинство?
Пьют обезболивающие таблетки. А зачем лечить, ведь от таблеток становится легче? Тем временем в полости зуба образуется гной. Полость зуба закрыта, и за счёт давления его на стенки, боль становится нестерпимой.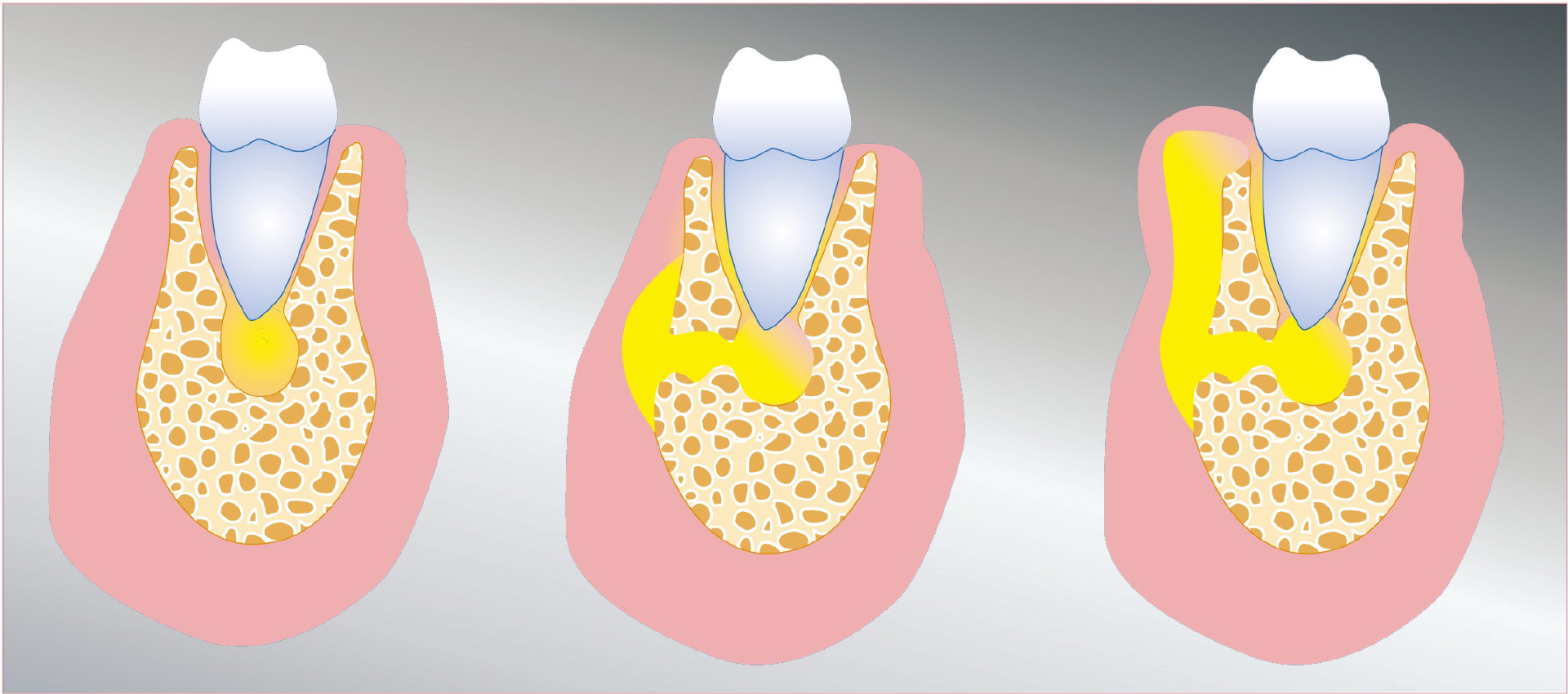 Тут, наконец, многие (но не все!) решаются на поход к стоматологу. Очень правильное, хотя не совсем своевременное решение ( куда лучше бы и для вас и для врача было бы обратиться , как только зуб начал болеть). Т.к. дальше гной все же находит себе выход через корень зуба в костную ткань, окружающую зуб. Вам, бесспорно, становится легче, т.к. гной перестают давить, и боль уходит. И естественно, поход к стоматологу отменяется. А действительно, зачем? Зуб же уже не болит!
Тут, наконец, многие (но не все!) решаются на поход к стоматологу. Очень правильное, хотя не совсем своевременное решение ( куда лучше бы и для вас и для врача было бы обратиться , как только зуб начал болеть). Т.к. дальше гной все же находит себе выход через корень зуба в костную ткань, окружающую зуб. Вам, бесспорно, становится легче, т.к. гной перестают давить, и боль уходит. И естественно, поход к стоматологу отменяется. А действительно, зачем? Зуб же уже не болит!
Спешу вас разочаровать: это ненадолго! Жаль, что мало кто знает, что прогноз для вашего зуба с этого момента вряд ли уже будет благоприятным. Ведь гной, который вылился в костную ткань, расплавляет ее, без возможности восстановления. Гнойные очаг, скопившись под зубом, вновь начинает давить, и тут зуб начинает болеть при накусывании, человек перестает есть и спать от боли. И тогда идет к врачу! Обратите внимание, что стоматологи всегда пытаются сначала спасти зуб ( не смотря на то, что процесс этот очень трудоемкий, сложный и неблагодарный) и лишь при отсутствии положительной динамики, для ликвидации воспалительного процесса, удаляется причина-зуб. А теперь вернёмся в начало: так кто виноват, что зуб пришлось удалить??? Вы или врач???
А теперь вернёмся в начало: так кто виноват, что зуб пришлось удалить??? Вы или врач???
И прежде, чем ругать врачей, подумайте, все ли вы сами сделали для того, чтобы ваши зубы были здоровыми и красивыми? В том, что ваши зубы удаляются, зачастую виноваты не врачи. Исключение, конечно, составляют те случаи, когда врач, по доброте душевной, рассверлил маленькую дырочку в огромную дыру, сломал стенки зуба или, чего хуже, «напустил » гноя в зуб. Одно могу сказать точно: тщательный уход за зубами, своевременное обращение к стоматологам и профосмотр раз в полгода поможет вам избавиться от неразрешимых проблем. Берегите себя!
Врач-стоматолог Сельванович В.И.
Как вылечить периодонтит — причины возникновения, способы лечения.
Что такое периодонтит?
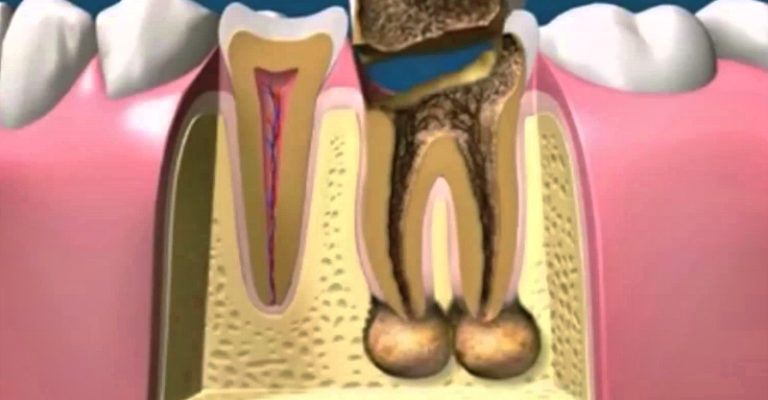
Периодонтит – это воспалительное заболевание, развивающееся в периодонте – комплексе тканей, которые непосредственно прилегают к корню зуба.
Основа периодонта — это соединительная ткань, в которой расположены сосуды, питающие зуб, а также нервные окончания. Чтобы лучше понять, что такое периодонтит достаточно посмотреть на фото. Как вы можете видеть, периодонтит представляет собой абсцесс (гнойник), расположенный у верхушки корня зуба.
Чтобы лучше понять, что такое периодонтит достаточно посмотреть на фото. Как вы можете видеть, периодонтит представляет собой абсцесс (гнойник), расположенный у верхушки корня зуба.
Причины развития периодонтита:
Как правило, специалисты разделяют периодонтит на 2 вида:
- инфекционный периодонтит
- неинфекционный периодонтит
По статистике инфекционный периодонтит зуба чаще всего является следствием нелеченого кариеса. В этом случае инфекция в начале проникает в пульпу зуба и далее через корневые каналы в периодонт. Реже причиной периодонтита может стать плохо залеченный кариес или пульпит, плохо запломбированные каналы корней зубов, попадание в ткани периодонта агрессивных препаратов, которые применяются в стоматологии (препараты мышьяка, фенол и др.).
Неинфекционный периодонтит может возникнуть, например, при травмировании десны.
Симптомы периодонтита
В зависимости от характера течения заболевания периодонтит может быть острым и хроническим.
Острый периодонтит
Даже те, у кого никогда не было периодонтита, знают симптомы заболевания. Это, прежде всего:
- интенсивные боли, которые со временем только усиливаются
- болезненность при прикосновении к зубу, надкусывании, плотном смыкании челюстей
- десна в месте развития воспаления резко отечна
- отек распространяется и на щеку
Гной может прорваться в ротовую полость. При этом формируется отверстие в десне, через которое выделяется гной. После того, как для гноя появляется отток, боль может уменьшиться. Но откладывать визит к стоматологу все равно не стоит, так как в этом случае есть риск, что болезнь примет затяжной характер. Во время острого периодонтита может нарушаться и общее состояние пациента. Появляется плохое самочувствие, повышается температура тела.
Хронический периодонтит
Хронический воспалительный процесс обычно не проявляет себя интенсивными болями. Пациенты чаще отмечают чувство саднения, небольшой дискомфорт, легкую болезненность при жевании, смыкании челюстей.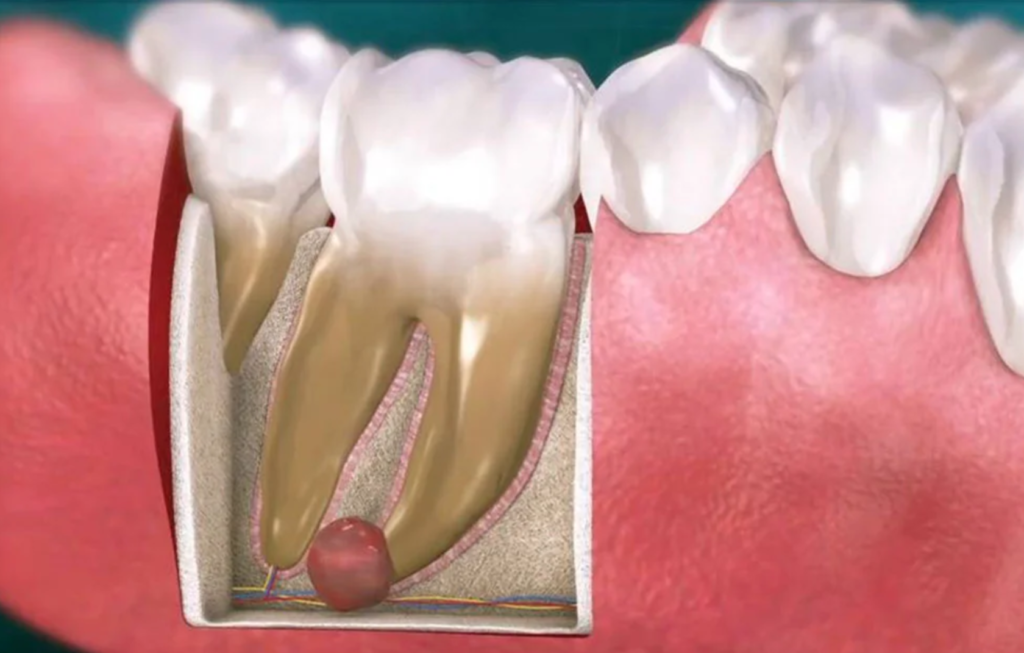 Иногда есть отверстие в десне, через которое постоянно происходит гнойные выделения.
Иногда есть отверстие в десне, через которое постоянно происходит гнойные выделения.
Способы лечения периодонтита
Если вы подозреваете у себя периодонтит, то лечение у стоматолога откладывать не стоит. Также не стоит прибегать к народным методам и самолечению. Гнойное воспаление при периодонтите нечувствительно к пероральному или внутримышечному введению антибиотиков в 60% случаев. Это говорит о том, что народные или домашние средства не дадут эффекта в 100% случаев и затянут время обращения за квалифицированной помощью.
Единственный способ вылечить периодонтит – это провести полноценное стоматологическое лечение, которое в зависимости от состояния зуба, тяжести и длительности воспалительного процесса, может потребовать 2-4 посещения врача.
- В первое посещение проводится осмотр, выполняется рентгеновский снимок зуба, удаляются все ткани зуба, пораженные кариесом, выполняется депульпирование зуба, если имел место пульпит, или удаление старой пломбы и распломбирование каналов, если пульпит развился у верхушки ранее леченого зуба.
 Для ускорения лечения воспалительного процесса назначаются антибиотики, антигистаминные препараты, нестероидные противовоспалительные средства.
Для ускорения лечения воспалительного процесса назначаются антибиотики, антигистаминные препараты, нестероидные противовоспалительные средства.
- Во время второго и последующих посещений в зависимости от эффективности проводимого лечения сначала полость зуба может быть закрыта временной, а затем и постоянной пломбой. Постоянная пломба может быть поставлена только тогда, когда будут очищены и запломбированы все каналы корня зуба.
Абсцессы полости рта: причины, виды, лечение
Больной зуб нельзя вылечить полосканием содой, использованием анальгина и чудесной пастой для самопломбирования зубов. Также неэффективны и вредны различные зубные капли, грелки и прочее. Рано или поздно вы «опухнете». Поверьте, лучше до этого не доводить.
Гнойные воспалительные заболевания челюстно-лицевой области чаще всего являются осложнениями кариеса. В зависимости от степени тяжести они располагаются в следующем порядке: периостит, абсцесс, флегмона.
Флюс
Термин «флюс» — немецкого происхождения, он означает «поток, течение». Сейчас вы не услышите его ни от одного профессионала-стоматолога: флюс раз и навсегда переименован в одонтогенный периостит. Это наиболее частая «награда» терпеливых пациентов, долгое время избегавших стоматолога.
Сейчас вы не услышите его ни от одного профессионала-стоматолога: флюс раз и навсегда переименован в одонтогенный периостит. Это наиболее частая «награда» терпеливых пациентов, долгое время избегавших стоматолога.
Чаще всего виновником периостита становится пораженный кариесом зуб. Однако не исключено, что все дело в механической травме (ушибе) или воспалении десневого кармана — пространства между зубом и десной. В любом случае в возникновении флюса замешана инфекция, которая и провоцирует развитие гнойного процесса.
Как было сказано выше, чаще всего причина одонтогенного периостита кроется в больном зубе. От верхушки зуба гной проделывает себе канал в костной ткани, стремясь вырваться наружу, и прорывается через кость, останавливаясь под надкостницей верхней или нижней челюсти (по латыни — periostum). Именно отсюда и пошло название периостит.
О периодонтите говорят когда:
- зубная боль носит постоянный характер,
- боль усиливается при надавливании на зуб, жевании или при попытке постучать по зубу каким-либо предметом (вилкой, к примеру),
- зуб сильно разрушен,
- ранее этот зуб лечили по поводу пульпита.

Если симптомы, перечисленные выше, сопровождаются отеком тканей, окружающих зуб, припуханием щеки со стороны больного зуба — это уже периостит. Особо тяжелые случаи периостита могут сопровождаться повышением температуры тела.
Лечение
Если с Вами произошла такая неприятность, срочно бегите к врачу-стоматологу. Лечения периостита выглядит так: под анестезией делают разрез в полости рта, выпуская гной. В разрез вставляют резиновую полоску — дренаж. После этого пациенту назначаются антибактериальные и противовоспалительные средства.
Абсцесс
Абсцесс — это ограниченное скопление гноя в тканях. По своей сути периостит это тоже абсцесс, но ограниченный надкостницей. Абсцессы тоже вскрывают и дренируют, но дренаж (резиновую полоску) держат дольше.
Флегмона
Флегмона — разлитое гнойное воспаление. Гной ничем не ограничен и может проникать в разные отделы лица между мышцами, переходить на шею и даже спускаться в средостение — часть грудной полости, в которой расположены сердце, трахея и пищевод.
Это заболевание очень опасно и может стать причиной смерти. Согласитесь, глупо погибать из-за не залеченного во время зуба.
Как не навредить?
- Ни в коем случае не делайте согревающих компрессов, эта процедура способствует распространению процесса.
- Не делайте себе никаких повязок. Многократно растиражированные в различных рисунках и мультфильмах «болезные» с перевязанной платком щекой — очень плохой пример. Повязка не является лечебным средством.
- Не пейте антибиотиков, не посоветовавшись предварительно с врачом. Антибиотики пьют по определенной схеме, в противном случае они абсолютно неэффективны. Микробы адаптируются к лекарству, и антибиотик становится бесполезен в будущем, попутно вы вредите печени и почкам.
- Не принимайте обезболивающие препараты менее чем за 3 часа до визита к врачу. Иначе вы затрудните постановку диагноза.
- Если Вам произвели разрез, не пейте аспирин. Аспирин может вызвать кровотечение. Тем более как обезболивающее в данном случае он абсолютно непригоден.

- Если, несмотря на разрез, в течении 12 часов Вам не стало легче, обратитесь к Вашему врачу снова.
- Не назначайте себе лекарства и не отменяйте их по своему разумению.
- Не стоит прислушиваться к мнению ваших знакомых, пусть даже у них (по их рассказам) была такая же проблема.
После лечения
Не стоит ожидать мгновенного исчезновения отека и инфильтрата, отек может даже немного увеличиться. Однако на 3 сутки вы должны резко пойти на поправку. Инфильтрат — участок уплотнения мягких тканей в зоне поражения — может сохраняться довольно долго.
В течение нескольких часов после вскрытия абсцесса или периостита, распирающая боль в области очага должна утихнуть, а температура начать снижаться. По линии разреза могут быть небольшие неприятные ощущения, но сильной боли быть не должно.
В разрез обычно вставляется резиновая полоска — дренаж, которая не позволит ране закрыться раньше времени. Не стоит его тянуть, подпихивать или пытаться поправить. Если дренаж выпал — поскорей обратитесь к врачу.
Если дренаж выпал — поскорей обратитесь к врачу.
Если что-то пошло не так, как здесь написано, проконсультируйтесь со своим врачом.
Хотелось бы особо подчеркнуть, что расхожие обвинения врачей, в том что они «занесли инфекцию» когда удаляли зуб, не имеют под собой не малейшей рациональной почвы. Достаточно вспомнить, сколько бактерий различных видов в норме обитают в полости рта человека, чтобы понять всю абсурдность таких заявлений. Да, возможно после лечения или удаления зуба у вас развилось обострение, но, как правило, это происходит, несмотря на удаление или лечение зуба.
Дмитрий Борисович Конев
Одонтогенное ороназальное сообщение: причины возникновения, способы закрытия дефекта
Автор: Левина О. А., ветеринарный врач-стоматолог Ветеринарной клиники неврологии, травматологии и интенсивной терапии, г. Санкт-Петербург.Ороназальное сообщение
Ороназальное сообщение (ОНС) является довольно часто встречаемой патологией.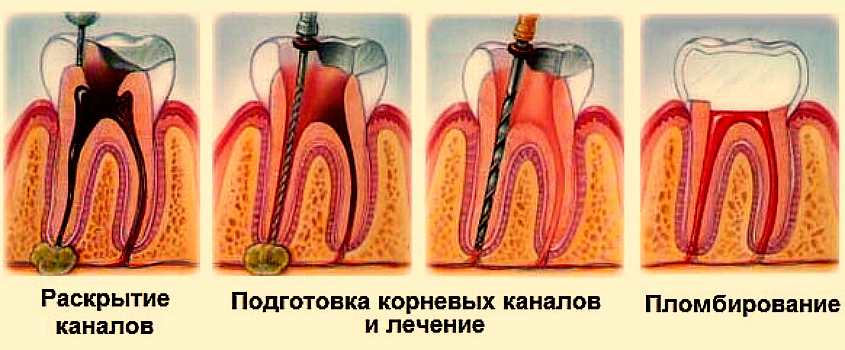 В большинстве случаев оно формируется из-за прогрессирования заболевания пародонта. Фистула сообщает между собой ротовую и носовую полость, при этом жидкость и пища из ротовой полости может попадать в носовую. У собак данная патология зачастую возникает в результате хронического прогрессивного пародонтита верхнечелюстных зубов (чаще всего клыков). При этом наблюдаются следующие клинические признаки: чихание, выделения из носа, которые могут быть кровянистыми и/или содержать гной. Хроническое воспаление может спровоцировать носовое кровотечение. Как правило, присутствуют твердые зубные отложения в большом количестве, гингивит и другие признаки пародонтальной болезни (фото 1).
В большинстве случаев оно формируется из-за прогрессирования заболевания пародонта. Фистула сообщает между собой ротовую и носовую полость, при этом жидкость и пища из ротовой полости может попадать в носовую. У собак данная патология зачастую возникает в результате хронического прогрессивного пародонтита верхнечелюстных зубов (чаще всего клыков). При этом наблюдаются следующие клинические признаки: чихание, выделения из носа, которые могут быть кровянистыми и/или содержать гной. Хроническое воспаление может спровоцировать носовое кровотечение. Как правило, присутствуют твердые зубные отложения в большом количестве, гингивит и другие признаки пародонтальной болезни (фото 1).Диагностика может включать рентген или компьютерную томографию. При этом на рентгеновском снимке мы различаем деструкцию костной ткани вокруг корня зуба. Но при незначительных перфорациях и узких свищевых ходах отверстие может быть небольшим и малоразличимым на рентгене. В этом случае важнее провести пародонтальную пробу.
 При зондировании пародонтальный зонд проваливается в носовую полость, это будет являться признаком ороназального сообщения. При обширных поражениях дефект может быть виден без специальных методов исследования.
При зондировании пародонтальный зонд проваливается в носовую полость, это будет являться признаком ороназального сообщения. При обширных поражениях дефект может быть виден без специальных методов исследования. Лечение заключается в удалении зуба, являющегося причиной формирования свища, и в дальнейшем – в закрытии сообщения между ротовой и носовой полостью.
Причины возникновения ороназального сообщения
Существуют три наиболее распространенные причины формирования одонтогенного ороназального сообщения у собак:- Хроническое заболевание пародонта. Из-за прогрессирования заболевания происходит разрушение медиальной стенки альвеолы. Как результат формируется сообщение между ротовой и носовой полостью.
- Периапикальные патологии верхнечелюстных клыков и премоляров (периапикальный абсцесс, прикорневая киста, гранулема) сопровождаются разрушением костной ткани вокруг верхушки корня, что в свою очередь также может привести к перфорации стенки альвеолы.

- Ятрогенные причины. Для удаления клыков и крайних резцов часто пользуются закрытой техникой: в этом случае врач захватывает зуб щипцами и производит его ротацию в альвеоле. Это самая распространенная ошибка при удалении верхнечелюстных клыков, поскольку медиальная альвеолярная стенка просто выламывается и в результате образуется ороназальная фистула.
Удаление верхнечелюстных клыков
Корни клыков имеют внушительный размер по сравнению с коронкой и превышают ее длину примерно в 1.5–2 раза. У крупных собак они достигают 4 см в длину и до 2 см в ширину в самой широкой части.
Для удаления зубов у плотоядных используются два метода экстракции: закрытый или простой метод и открытый или хирургический метод. Для удаления маломобильных верхнечелюстных клыков всегда показана открытая техника, которая предполагает разрезы слизистой, отслойку слизисто-надкостничного лоскута и удаление альвеолярной пластинки с вестибулярной стороны. Это делается для облегчения удаления зуба, а также для наименьшей травматизации альвеолы.
Открытая техника экстракции может быть использована не только при удалении верхнечелюстных клыков, но и всех остальных зубов тоже. Предпочтительнее эту технику использовать при удалении клыков, нижнечелюстного первого моляра, верхнечелюстных моляров и четвертого премоляра, а также всех трудноизвлекаемых зубов и корней сломанных зубов.
Техники закрытия ороназальных сообщений
Стенки сформированного ороназального свища выстланы эпителием, следовательно, сообщение спонтанно не зарастет.Небольшие или острые ятрогенные перфорации закрываются так же, как после удаления клыков.
 Большие свежие дефекты или давние дефекты, сопровождающие хронический воспалительный процесс, должны быть закрыты при помощи одного из методов, приведенных ниже.
Большие свежие дефекты или давние дефекты, сопровождающие хронический воспалительный процесс, должны быть закрыты при помощи одного из методов, приведенных ниже.Метод однослойного лоскута используется в большинстве случаев формирования ороназального сообщения. В основном его используют для закрытия небольших свищевых ходов, когда нет большой резорбции альвеолярной кости и обширной рецессии десны. Важным шагом является мобилизация ткани, достаточная для того, чтобы закрыть дефект абсолютно без натяжения. Это обычно требует расширения лоскута в высоту за пределы преддверия ротовой полости, туда, где слизистая оболочка покидает кость и переходит на внутреннюю поверхность щеки. При выполнении вертикальных разрезов нужно учитывать, что основание лоскута должно быть несколько шире свободного края. Эпителизированный край удаляют при помощи скальпеля или ножниц. Неровные края альвеолы сглаживаются при помощи круглого бора.
Чтобы создать простой скользящий лоскут, используют следующую технику:
- Делают разрез по окружности отверстия, при этом удаляют эпителий, выстилающий свищевой ход, используя лезвие № 15 или 11.
- Создают лоскут, сделав вертикальные разрезы, расходящиеся медиально и дистально через мукогингивальную линию, проникая в слизистую оболочку рта.
- Аккуратно поднимают слизисто-надкостничный лоскут, используя распатор или периостальный элеватор.
- Для повышения мобильности лоскута надрезают периостальный слой лоскута в апикальной области. Если этот хирургический маневр не выполняется, длины лоскута, скорее всего, не хватит, чтобы покрыть дефект без натяжения (фото 2).
- После укладки лоскута на место необходимо убедиться, что отсутствует натяжение.
- Лоскут пришивается к небной слизистой простыми узловатыми швами. При этом используют рассасывающийся шовный материал (ПГА или мононить) 4-0, 5-0 (фото 3).
- Очень важно убедиться, что нижнечелюстные клыки не травмируют лоскут. Если происходит травмирование, необходимо выполнить укорочение коронок нижних клыков.
- Метод двойного лоскута используется для закрытия ОНС, когда сообщение достаточно большое и однослойным методом в этом случае его закрыть будет трудно.
 В данной технике формируются два лоскута: первый – из мягких тканей твердого неба, который потом закрывает сам дефект; второй – из вестибулярной части слизистой оболочки ротовой полости, покрывающий дефект, в том числе дефект твердого неба. Таким образом, обеспечивается двойное уплотнение.
В данной технике формируются два лоскута: первый – из мягких тканей твердого неба, который потом закрывает сам дефект; второй – из вестибулярной части слизистой оболочки ротовой полости, покрывающий дефект, в том числе дефект твердого неба. Таким образом, обеспечивается двойное уплотнение.
Техника операции:
- Слизистая оболочка по краю свища иссекается, чтобы обеспечить свежую, чистую поверхность для первичного заживления. При этом небный край дефекта оставляется неповрежденным, слизистая иссекается только с вестибулярной стороны.
- Делаются два параллельных разреза, простирающиеся небно от медиального и дистального краев дефекта. Два разреза соединяются между собой перпендикулярным разрезом, проходящим на несколько миллиметров латеральнее от срединной небной линии (фото 4). Распатором поднимают лоскут на всю его толщину. Кровотечение останавливается длительным тампонированием.
- Небный лоскут разворачивается так, чтобы он закрывал дефект, при этом оральный эпителий обращен в носовую полость (фото 5–7).
 Накладываются простые узловатые швы рассасывающимся шовным материалом 4-0.
Накладываются простые узловатые швы рассасывающимся шовным материалом 4-0. - Формируют второй слой в виде простого транспозиционного лоскута. Лоскут должен иметь ширину и длину, достаточную для закрытия дефекта на твердом небе. Лоскут формируют из вестибулярной слизистой оболочки. Затем его позиционируют так, чтобы он вторым слоем покрывал фистулу и небный дефект без натяжения, и пришивают рассасывающимся шовным материалом 4-0 или 5-0. Края слизистой сшиваются (фото 8).
- Антибиотики широкого спектра действия – 10 дней.
- Обработки швов раствором хлоргексидина в течение 10 дней, 2 раза в сутки.
- НПВС в качестве обезболивающего средства – 5–7 дней.
- В течение 14 дней кормить мягкой, не грубой пищей, не давать игрушки и твердые лакомства.
- Контрольный осмотр швов на 3-й и 10-й день.
Заключение
Ороназальное сообщение является далеко не редкой патологией.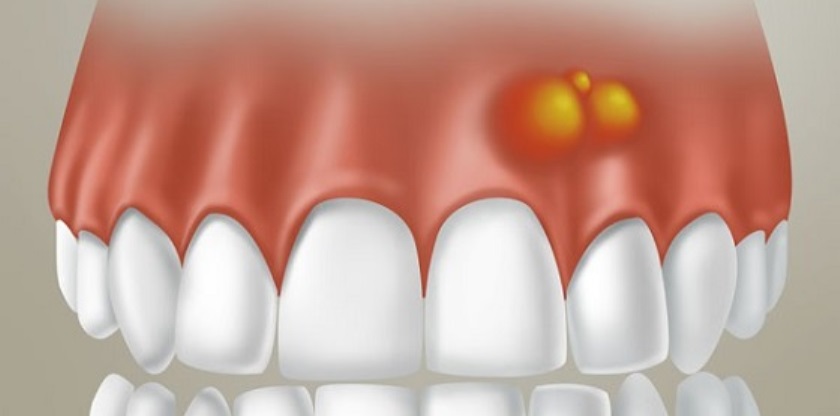 И хотя она имеет довольно характерную клиническую картину (плохое состояние ротовой полости, чихание, носовые истечения различного характера и др.), все же зачастую остается незамеченной. Владельцы некоторых собак, на протяжении многих лет имеющих ороназальное сообщение, лечат их от гнойного ринита.
И хотя она имеет довольно характерную клиническую картину (плохое состояние ротовой полости, чихание, носовые истечения различного характера и др.), все же зачастую остается незамеченной. Владельцы некоторых собак, на протяжении многих лет имеющих ороназальное сообщение, лечат их от гнойного ринита. Не стоит отодвигать «зубные проблемы» на второй план, если у животного имеется длительный воспалительный процесс, такой как ринит, отит, конъюнктивит. Возможно, причина хронического заболевания находится совсем в другом месте. Не забывайте осматривать ротовую полость при любом приеме животного.
Гной в голову. Легкие недуги, которые могут свести вас в могилу | Здоровая жизнь | Здоровье
Человек — удивительное существо. С одной стороны, он может справляться с тяжелейшими травмами и ранениями, с другой — легко может скончаться от осложений после простой царапины. Многие недооценивают потенциальный риск тех или иных патологических ситуаций, вследствие чего и прощаются с жизнью. О том, почему могут оказаться смертельно опасными обычные царапины и как сведет в могилу загноившийся зуб, АиФ.ru рассказали врачи.
О том, почему могут оказаться смертельно опасными обычные царапины и как сведет в могилу загноившийся зуб, АиФ.ru рассказали врачи.
Опасные челюсти
Врач-стоматолог высшей категории, к.м.н., имплантолог-ортопед Давид Григорян: Многие люди легкомысленно относятся к лечению зубов, откладывая визит к стоматологу на потом. Чем это может быть чревато? Помимо обычного кариеса, который может разрушить ваш зуб, но сам по себе не представляет большой опасности для здоровья, медицинская практика сталкивается и с более серьезными челюстно-лицевыми заболеваниями. Это гнойно-воспалительные патологии, они подвергают риску здоровье и даже жизнь пациента.
В их числе:
- Периостит — процесс, когда гной скапливается в надкостном слое челюсти, куда идут корни зубов
- Абсцесс — нагноение в прикорневой области, возникающее в результате запущенных пульпитов, кист, механических травм или впоследствии неквалифицированного вмешательства стоматолога (инфицирование, неправильное удаление; особенно часто это касается «зубов мудрости»)
- Флегмона — наиболее опасное проявление гнойно-челюстной патологии.
 В этом случае гной не локализируется, а разливается по челюстно-лицевым тканям, откуда может проникнуть даже в головной мозг.
В этом случае гной не локализируется, а разливается по челюстно-лицевым тканям, откуда может проникнуть даже в головной мозг.
Данные заболевания отличаются быстрым ухудшением общего состояния и могут протекать стремительно. В случае резкого повышения температуры, отека лицевых тканей, дергающей или пульсирующей боли в челюсти срочно обратитесь к врачу. Без этого «безобидные» зубные осложнения могут привести к менингиту, абсцессу головного мозга, остеомиелиту, которые несут высокий риск инвалидизации и даже летального исхода.
Нехватка воды
Крайне опасным состоянием для жизни и здоровья человека является обезвоживание. Оно способно унести жизнь человека достаточно быстро. При этом опасность такого состояния нередко недооценивают и не понимают механизма его действия.
Обезвоживание легко может развиться на фоне любого отравления, когда у человека появляются следующие симптомы:
- Постоянная рвота
- Расстройства стула в виде диареи
В этом случае человек начинает стремительно терять жидкость.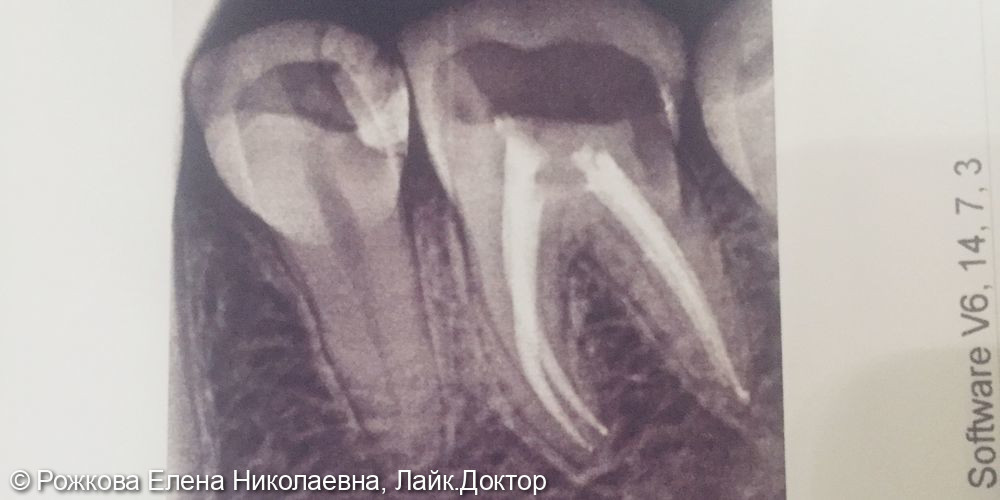 И в связи с тем, что больного постоянно тошнит, он не может восполнять ее запасы, т.е. не пьет и не ест жидких блюд. При обезвоживании кровь начинает сгущаться, затрудняется ее ток, организм не получает кислорода. Кроме того, именно жидкость позволяет выводить из организма токсины и продукты жизнедеятельности. Без нее они остаются внутри и начинают отравлять тело изнутри. Без воды человек не проживет и 10 дней.
И в связи с тем, что больного постоянно тошнит, он не может восполнять ее запасы, т.е. не пьет и не ест жидких блюд. При обезвоживании кровь начинает сгущаться, затрудняется ее ток, организм не получает кислорода. Кроме того, именно жидкость позволяет выводить из организма токсины и продукты жизнедеятельности. Без нее они остаются внутри и начинают отравлять тело изнутри. Без воды человек не проживет и 10 дней.
При начальных стадиях обезвоживания человек еще может самостоятельно попытаться справиться с ситуацией, увеличив количество воды в своем рационе. В тяжелых ситуациях требуется помощь медиков — они будут отпаивать больного с помощью специальных манипуляций.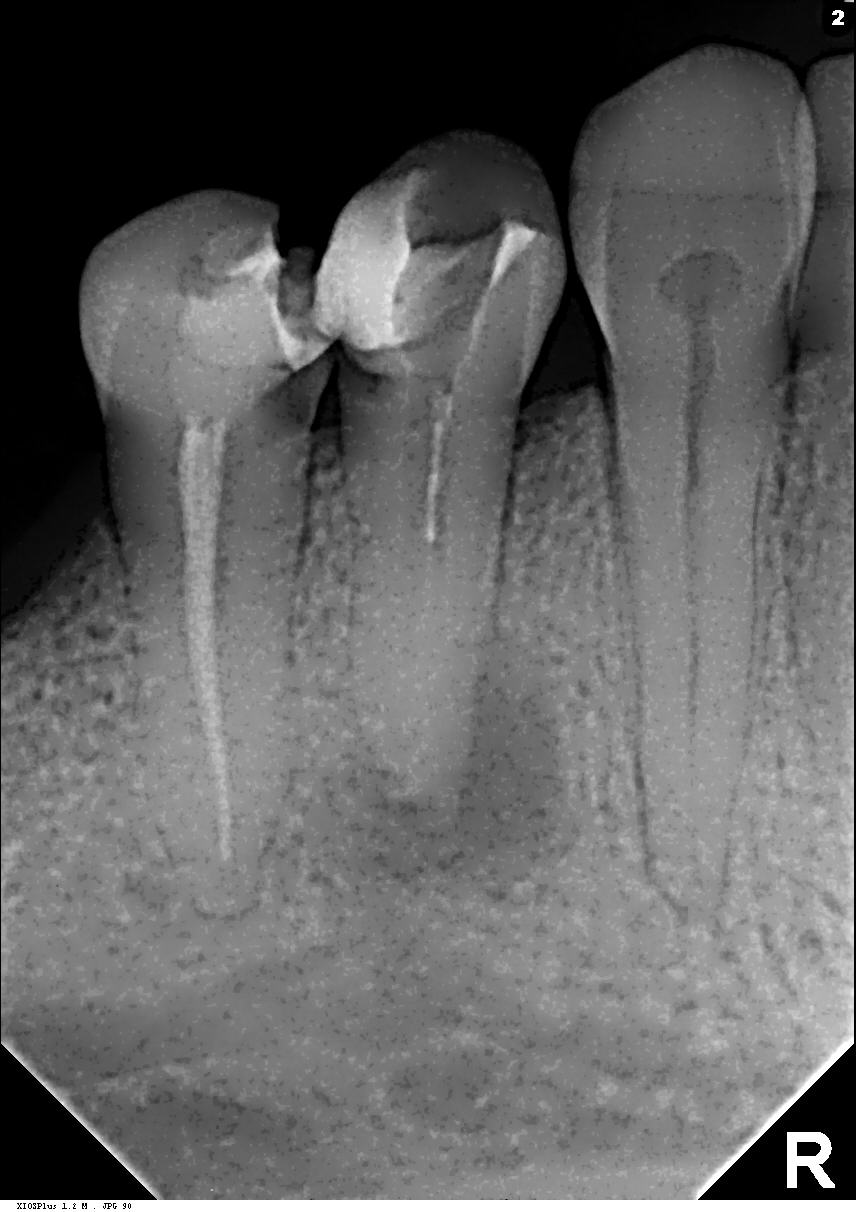
Легкие царапины
Врач-иммунолог Анна Шуляева: Многие нередко недооценивают обычные царапины, которые каждый из нас получает регулярно. При царапинах есть несколько вариантов развития событий.
Если они были получены в грязном помещении, на улице, есть вероятность подхватить столбняк. Инкубационный период при столбняке длится до двух недель. Но первые признаки заражения нередко проявляются через пару часов. В этот момент основным признаком является боль. Дальше по мере течения заболевания начинает отмечаться спазм жевательных мышц — челюсти практически невозможно открыть, сильная боль, запрокидывание головы назад, проблемы с глотанием на фоне спазма мышц. У непривитого человека инфекция попадает вглубь раны, ситуация осложняется, если рана сама по себе глубокая. Если он не обращается к медикам — ни к врачу участковому, ни в травмпункт, не ставит новую прививку, возможна смерть от столбняка. Причем довольно быстрая.
Еще одной опасностью обычной царапины может стать присоединение вторичной инфекции — в этом случае есть риск нагноения. Если в ранку попадает инфекция, рана никак не обрабатывается антисептиками и прочими лекарственными препаратами, инфекция проникает глубоко, то патологический процесс распространяется дальше. Обычно царапины появляются на конечностях. По мере распространения инфекции затрагивается вся конечность в целом, потом гной и инфекция распространяются с током крови по всему организму. И это уже сепсис, смерть от которого — довольно частое явление.
Если в ранку попадает инфекция, рана никак не обрабатывается антисептиками и прочими лекарственными препаратами, инфекция проникает глубоко, то патологический процесс распространяется дальше. Обычно царапины появляются на конечностях. По мере распространения инфекции затрагивается вся конечность в целом, потом гной и инфекция распространяются с током крови по всему организму. И это уже сепсис, смерть от которого — довольно частое явление.
Стадии абсцесса зуба: симптомы, изображения и многое другое
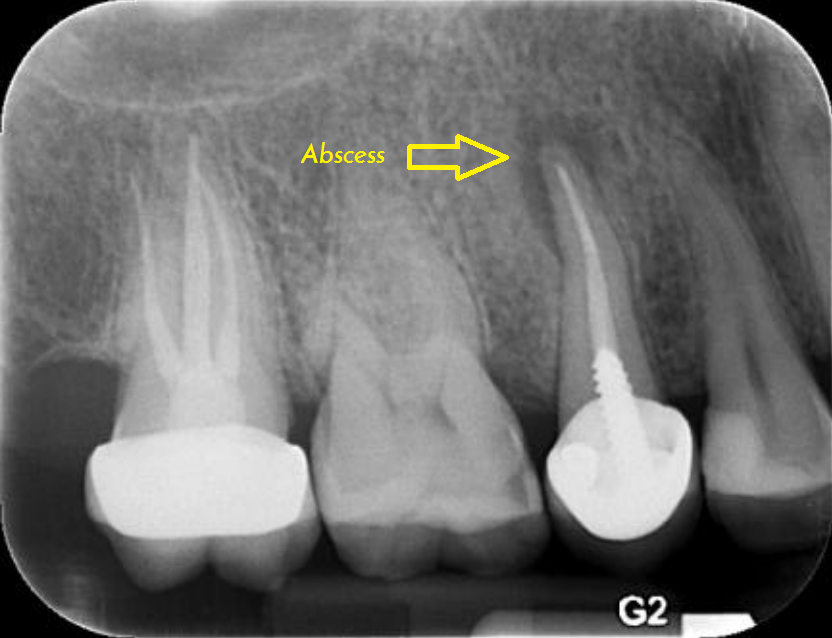
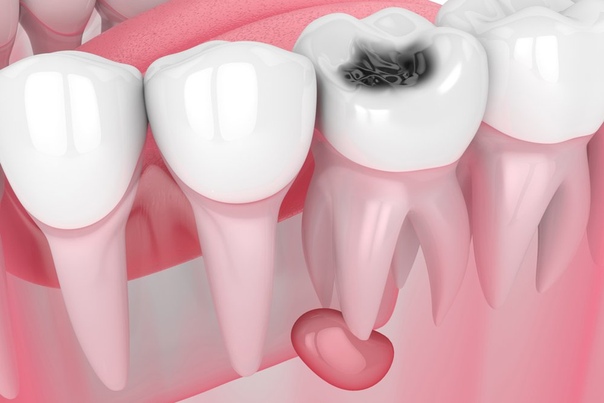
Абсцесс зуба — это скопление гноя, которое образуется внутри зуба или окружающих его структур.
Абсцессы зуба развиваются в результате заражения бактериальной инфекцией внутри зуба, десен или кости челюсти. Такие инфекции могут возникнуть из-за кариеса, заболеваний десен или травмы рта.
Без лечения абсцесс зуба может ухудшиться или распространиться на другие части тела. Однако факторы, которые к ним приводят, развиваются поэтапно, и знание этих стадий может помочь человеку предотвратить или вылечить абсцесс.
В этой статье рассказывается, что такое абсцесс зуба, включая его симптомы и причины. Мы также описываем стадии разрушения зубов и даем советы по профилактике и лечению.
Абсцесс зуба — это скопление гноя внутри зуба или окружающих его структур. Они возникают из-за того, что человек заразился бактериальной инфекцией в одной из следующих частей рта:
- пульпа зуба, внутренняя часть зуба
- десна
- кость челюсти
Наиболее частая причина абсцессы зуба — это кариес из необработанных полостей.Однако они также могут развиться в результате заболевания десен или открытой раны во рту.
Абсцесс — одна из поздних стадий разрушения зуба. К различным стадиям относятся:
- Разрушение эмали: Включает повреждение самого внешнего слоя зуба. Некоторые люди не испытывают никаких симптомов, в то время как другие могут заметить повышенную чувствительность к жаре и холоду. Из-за разрушения эмали на зубах могут появиться белые пятна.

- Разрушение дентина: Включает в себя разрушение слоя под эмалью зуба.Некоторые люди могут заметить боль или повышенную чувствительность. В некоторых случаях в зубе может быть видимое отверстие или полость.
- Распад пульпы: Это происходит, когда бактерии проникают глубоко в самый внутренний слой зуба. Бактерии внутри пульпы зуба могут атаковать нерв зуба, вызывая сильную боль. Иногда повреждение нерва означает, что человек сначала чувствует сильную боль, а затем совсем ничего.
- Формирование абсцесса: Абсцесс возникает на более поздних стадиях кариеса, после того, как бактерии попадают в пульпу зуба или глубже в десны или челюстную кость.Человек может заметить боль возле зуба, а также отек и покраснение десен. Тяжелый абсцесс также может вызвать жар.
- Потеря зуба: Сильно разрушенный зуб может сломаться или выпасть.
Некоторые симптомы абсцесса включают:
Без лечения бактерии из абсцесса зуба могут распространиться в кровоток. Это может привести к заражению серьезной и потенциально опасной для жизни инфекцией, называемой сепсисом.
Это может привести к заражению серьезной и потенциально опасной для жизни инфекцией, называемой сепсисом.
Некоторые возможные симптомы сепсиса включают:
Абсцессы зуба развиваются, когда бактерии во рту проникают глубоко внутрь зуба или окружающих его структур, а затем бесконтрольно размножаются.
Ниже приведены некоторые из основных причин абсцесса зуба.
Необработанные полости
Бактерии внутри ротовой полости скапливаются вместе, образуя упругую биопленку, называемую зубным налетом. Регулярная чистка зубов щеткой, зубной нитью и стоматологический уход могут помочь удалить зубной налет. Однако без надлежащего ухода за зубами он может выйти из-под контроля.
Со временем бактерии зубного налета разъедают зуб, вызывая кариес. Если распад продолжается без лечения, может развиться абсцесс.
Болезнь десен
Болезнь десен, также известная как пародонтит, — это медицинский термин, обозначающий инфекцию и воспаление десен.
При тяжелом заболевании десен десна отделяется от зубов, обнажая глубокие карманы между зубами и деснами. Пища и бактерии также могут застрять в карманах, что приводит к абсцессу.
Пища и бактерии также могут застрять в карманах, что приводит к абсцессу.
Недавняя травма рта
Повреждение зуба или окружающих его структур также может увеличить вероятность абсцесса зуба. Эти травмы могут возникнуть в результате хирургического вмешательства или травмы рта.
Нелеченный абсцесс может вызвать серьезные осложнения, например:
При лечении абсцесса зуба стоматолог пропишет антибиотики, чтобы убить бактерии и остановить их распространение.
Чтобы инфекция не вернулась, стоматолог должен также лечить кариес или травму, вызвавшую абсцесс. Лечение может включать:
- пломбирование полостей
- лечение заболеваний десен с использованием процедуры, называемой масштабированием и выравниванием корня, которая очищает ниже линии десен
- лечение сломанных или потерянных зубов с помощью коронок или имплантатов
В редких случаях бактерии из абсцесс может распространиться на кровоток и другие органы тела. Человеку с широко распространенной бактериальной инфекцией потребуется внутривенное введение антибиотиков в больнице. Им также может потребоваться операция по удалению тканей, серьезно поврежденных инфекцией.
Человеку с широко распространенной бактериальной инфекцией потребуется внутривенное введение антибиотиков в больнице. Им также может потребоваться операция по удалению тканей, серьезно поврежденных инфекцией.
Чтобы предотвратить абсцессы зубов, человек может предпринять следующие шаги:
- Тщательно почистите зубы, чтобы удалить как можно больше налета. Обратите внимание на область под деснами, где может скрываться налет.
- Используйте зубную пасту с фтором для борьбы с кариесом.
- Регулярно чистите зубы зубной нитью, чтобы удалить налет между зубами.
- Запланируйте регулярные посещения стоматолога для тщательной очистки. Стоматолог также может удалить затвердевший налет или зубной камень, который невозможно удалить с помощью одной лишь чистки зубов.
- Лечит диабет или любое другое заболевание, которое может ослабить иммунную систему и повысить риск заражения инфекциями.
- Как можно скорее обратитесь за лечением кариеса, прежде чем бактерии проникнут в более глубокие структуры зуба.
Абсцесс зуба — это скопление гноя, которое образуется в результате заражения бактериальной инфекцией внутри зуба, десны или челюсти.
Абсцессы зуба могут развиться из-за кариеса, заболевания десен или травмы рта. Без лечения бактериальная инфекция, вызывающая абсцесс, может распространиться на другие части тела. Это может вызвать серьезные осложнения.
Человек, у которого наблюдаются симптомы абсцесса зуба, должен как можно скорее обратиться к стоматологу.При правильном уходе можно лечить как абсцесс, так и его первопричину. Хорошая гигиена полости рта и регулярная чистка зубов могут помочь предотвратить образование абсцесса зуба.
Стадии абсцесса зуба: симптомы, изображения и многое другое
Абсцесс зуба — это скопление гноя, которое образуется внутри зуба или окружающих его структур.
Абсцессы зуба развиваются в результате заражения бактериальной инфекцией внутри зуба, десен или кости челюсти. Такие инфекции могут возникнуть из-за кариеса, заболеваний десен или травмы рта.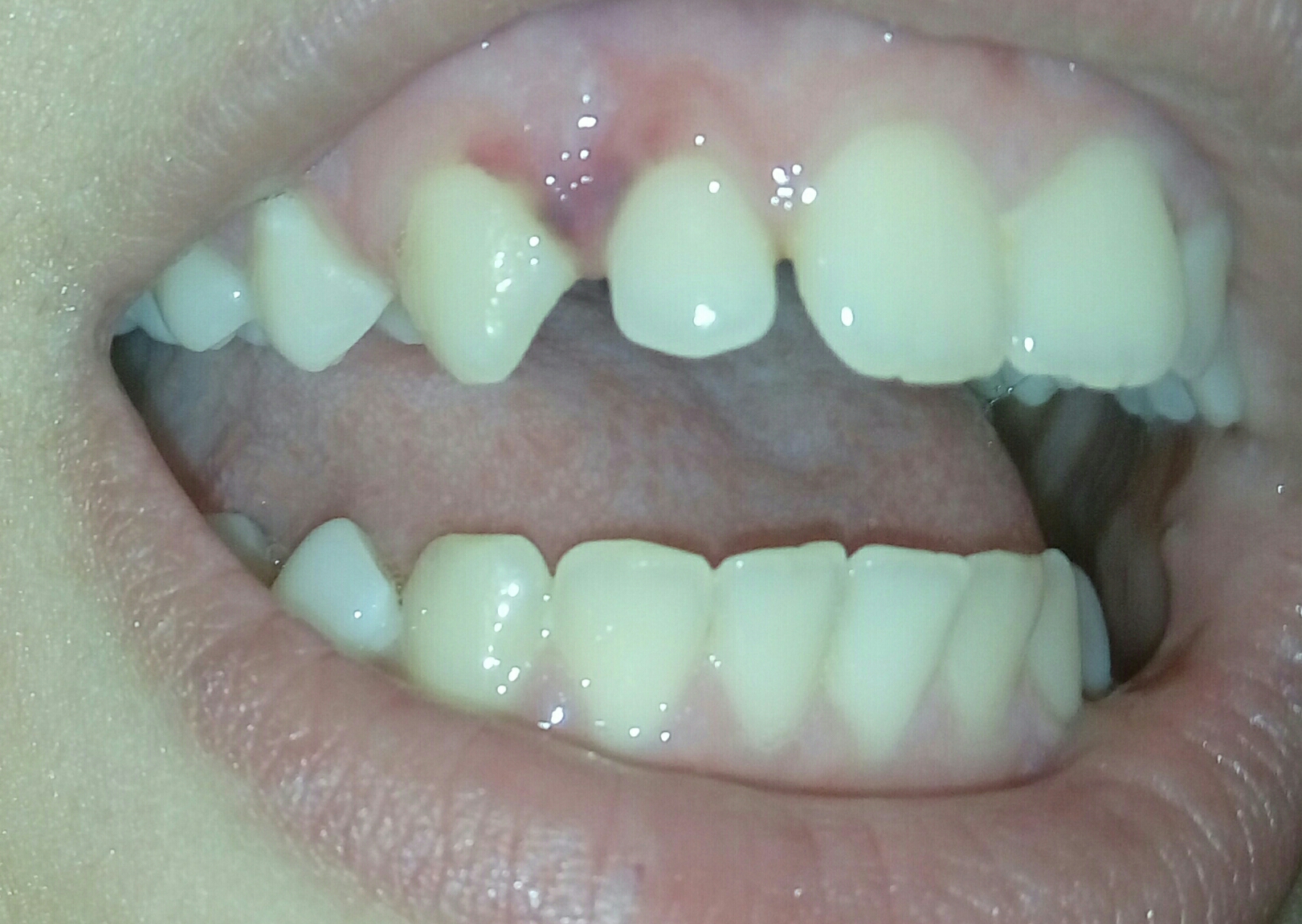
Без лечения абсцесс зуба может ухудшиться или распространиться на другие части тела. Однако факторы, которые к ним приводят, развиваются поэтапно, и знание этих стадий может помочь человеку предотвратить или вылечить абсцесс.
В этой статье рассказывается, что такое абсцесс зуба, включая его симптомы и причины. Мы также описываем стадии разрушения зубов и даем советы по профилактике и лечению.
Абсцесс зуба — это скопление гноя внутри зуба или окружающих его структур.Они возникают из-за того, что человек заразился бактериальной инфекцией в одной из следующих частей рта:
- пульпа зуба, внутренняя часть зуба
- десна
- кость челюсти
Наиболее частая причина абсцессы зуба — это кариес из необработанных полостей. Однако они также могут развиться в результате заболевания десен или открытой раны во рту.
Абсцесс — одна из поздних стадий разрушения зуба. К различным стадиям относятся:
- Разрушение эмали: Включает повреждение самого внешнего слоя зуба.
 Некоторые люди не испытывают никаких симптомов, в то время как другие могут заметить повышенную чувствительность к жаре и холоду. Из-за разрушения эмали на зубах могут появиться белые пятна.
Некоторые люди не испытывают никаких симптомов, в то время как другие могут заметить повышенную чувствительность к жаре и холоду. Из-за разрушения эмали на зубах могут появиться белые пятна. - Разрушение дентина: Включает в себя разрушение слоя под эмалью зуба. Некоторые люди могут заметить боль или повышенную чувствительность. В некоторых случаях в зубе может быть видимое отверстие или полость.
- Распад пульпы: Это происходит, когда бактерии проникают глубоко в самый внутренний слой зуба. Бактерии внутри пульпы зуба могут атаковать нерв зуба, вызывая сильную боль.Иногда повреждение нерва означает, что человек сначала чувствует сильную боль, а затем совсем ничего.
- Формирование абсцесса: Абсцесс возникает на более поздних стадиях кариеса, после того, как бактерии попадают в пульпу зуба или глубже в десны или челюстную кость. Человек может заметить боль возле зуба, а также отек и покраснение десен. Тяжелый абсцесс также может вызвать жар.

- Потеря зуба: Сильно разрушенный зуб может сломаться или выпасть.
Некоторые симптомы абсцесса включают:
Без лечения бактерии из абсцесса зуба могут распространиться в кровоток. Это может привести к заражению серьезной и потенциально опасной для жизни инфекцией, называемой сепсисом.
Некоторые возможные симптомы сепсиса включают:
Абсцессы зуба развиваются, когда бактерии во рту проникают глубоко внутрь зуба или окружающих его структур, а затем бесконтрольно размножаются.
Ниже приведены некоторые из основных причин абсцесса зуба.
Необработанные полости
Бактерии внутри ротовой полости скапливаются вместе, образуя упругую биопленку, называемую зубным налетом. Регулярная чистка зубов щеткой, зубной нитью и стоматологический уход могут помочь удалить зубной налет. Однако без надлежащего ухода за зубами он может выйти из-под контроля.
Со временем бактерии зубного налета разъедают зуб, вызывая кариес.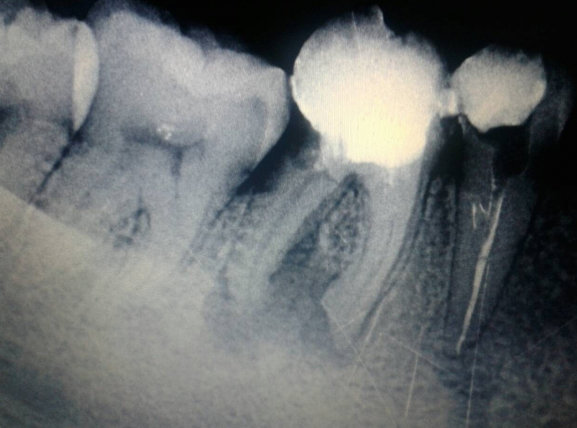 Если распад продолжается без лечения, может развиться абсцесс.
Если распад продолжается без лечения, может развиться абсцесс.
Болезнь десен
Болезнь десен, также известная как пародонтит, — это медицинский термин, обозначающий инфекцию и воспаление десен.
При тяжелом заболевании десен десна отделяется от зубов, обнажая глубокие карманы между зубами и деснами. Пища и бактерии также могут застрять в карманах, что приводит к абсцессу.
Недавняя травма рта
Повреждение зуба или окружающих его структур также может увеличить вероятность абсцесса зуба. Эти травмы могут возникнуть в результате хирургического вмешательства или травмы рта.
Нелеченный абсцесс может вызвать серьезные осложнения, например:
При лечении абсцесса зуба стоматолог пропишет антибиотики, чтобы убить бактерии и остановить их распространение.
Чтобы инфекция не вернулась, стоматолог должен также лечить кариес или травму, вызвавшую абсцесс. Лечение может включать:
- пломбирование полостей
- лечение заболеваний десен с использованием процедуры, называемой масштабированием и выравниванием корня, которая очищает ниже линии десен
- лечение сломанных или потерянных зубов с помощью коронок или имплантатов
В редких случаях бактерии из абсцесс может распространиться на кровоток и другие органы тела. Человеку с широко распространенной бактериальной инфекцией потребуются внутривенные антибиотики в больнице. Им также может потребоваться операция по удалению тканей, серьезно поврежденных инфекцией.
Человеку с широко распространенной бактериальной инфекцией потребуются внутривенные антибиотики в больнице. Им также может потребоваться операция по удалению тканей, серьезно поврежденных инфекцией.
Чтобы предотвратить абсцессы зубов, человек может предпринять следующие шаги:
- Тщательно почистить зубы, чтобы удалить как можно больше налета. Обратите внимание на область под деснами, где может скрываться налет.
- Используйте зубную пасту с фтором для борьбы с кариесом.
- Регулярно чистите зубы зубной нитью, чтобы удалить налет между зубами.
- Запланируйте регулярные посещения стоматолога для тщательной очистки. Стоматолог также может удалить затвердевший налет или зубной камень, который невозможно удалить с помощью одной лишь чистки зубов.
- Лечит диабет или любое другое заболевание, которое может ослабить иммунную систему и повысить риск заражения инфекциями.
- Как можно скорее обратитесь за лечением кариеса, прежде чем бактерии проникнут в более глубокие структуры зуба.

Абсцесс зуба — это скопление гноя, которое образуется в результате заражения бактериальной инфекцией внутри зуба, десны или челюсти.
Абсцессы зуба могут развиться из-за кариеса, заболевания десен или травмы рта. Без лечения бактериальная инфекция, вызывающая абсцесс, может распространиться на другие части тела. Это может вызвать серьезные осложнения.
Человек, у которого наблюдаются симптомы абсцесса зуба, должен как можно скорее обратиться к стоматологу.При правильном уходе можно лечить как абсцесс, так и его первопричину. Хорошая гигиена полости рта и регулярная чистка зубов могут помочь предотвратить образование абсцесса зуба.
Абсорбированные зубы — Perio Peak
Симптомы и лечение абсцесса зубов и десен — Фотографии и рентгеновские снимки абсцессов зубов
Абсцессы зубов и десен можно успешно лечить без удаления имплантатов и имплантатов. Если вам поставили диагноз абсцесс зуба или десны или вы чувствуете, что у вас абсцесс, пожалуйста, прочтите и просмотрите изображения ниже, чтобы увидеть симптомы и внешний вид абсцесса. Мы также демонстрируем реальные случаи лечения с помощью доступного и передового метода лечения, называемого РПЭ — регенеративная пародонтальная эндоскопия. Удаление зубов и дорогие имплантаты могут не потребоваться.
Мы также демонстрируем реальные случаи лечения с помощью доступного и передового метода лечения, называемого РПЭ — регенеративная пародонтальная эндоскопия. Удаление зубов и дорогие имплантаты могут не потребоваться.
1) Изображение и рентгеновский снимок пародонтального абсцесса
На изображении выше четко виден «прыщик» на камедь. При зондировании (измерении глубины инфекции) мы находим 10-миллиметровый карман. Рентген четко демонстрирует потерю костной массы, связанную с Пародонтальный абсцесс .При осмотре этот зуб был очень расшатанным, отмечалось сильное воспаление и сильное кровотечение. Симптомы включали нежных и болезненных десен, , запах, гноя, выходящего из всех областей вокруг зуба, и смещение или выдавливание зуба .
Этой пациентке дантист и пародонтолог посоветовали удалить передний зуб и установить имплант. Очень дорогой вариант лечения на общую сумму 6000 долларов.Она решила исследовать менее инвазивные и менее дорогие альтернативы — она нашла клинику PerioPeak Innovations и протокол лечения регенеративной пародонтальной эндоскопии RPE. Пациент проходил лечение в 2004 году и остается стабильным. Смотрите ее результаты ниже:
Очень дорогой вариант лечения на общую сумму 6000 долларов.Она решила исследовать менее инвазивные и менее дорогие альтернативы — она нашла клинику PerioPeak Innovations и протокол лечения регенеративной пародонтальной эндоскопии RPE. Пациент проходил лечение в 2004 году и остается стабильным. Смотрите ее результаты ниже:
Ниже представлен периодонтальный абсцесс, пролеченный в PerioPeak Inovations — этот зуб был признан пародонтологом безнадежным:
высокая потеря костной массы и подвижность 19 Карман 13 мм с развитым дефектом развилки У указанного выше пациента было несколько пародонтальных абсцессов, успешно пролеченных с помощью РПЭ.На изображении выше на дистальном корне зуба №19 хорошо виден пародонтальный абсцесс. Зуб был признан жизнеспособным, поэтому лечение корневых каналов не было показано. Ее стоматолог и пародонтолог рекомендовали удаление этого зуба. См. Другие фотографии ниже, демонстрирующие степень тяжести этого абсцесса.
Через 6 месяцев после РПЭ — здоровье восстановлено — 2мм
Обратите внимание на здоровые ткани, от 11-13 мм карманов до 2 мм и отличное заполнение кости всего за 6 месяцев, удаление не требуется.Пародонтальные абсцессы даже на запущенной стадии можно вылечить с помощью неинвазивной РПЭ.
Пародонтальный абсцесс:
опухший, красный, шатающийся зуб — 7 мм Через 2 недели после РПЭ — 1мм здоровье восстановлено Традиционное лечение пародонтального абсцесса
частое удаление зуба, традиционное строгание корня с корневым каналом
терапии или пародонтальной хирургии, в зависимости от тяжести
инфекция и потеря костной массы. Иногда традиционная глубокая уборка
сочетается с антибиотиками, чтобы попытаться остановить инфекцию.Этот
подход к лечению обычно неэффективен, поскольку он не является окончательным
(выполняется вслепую).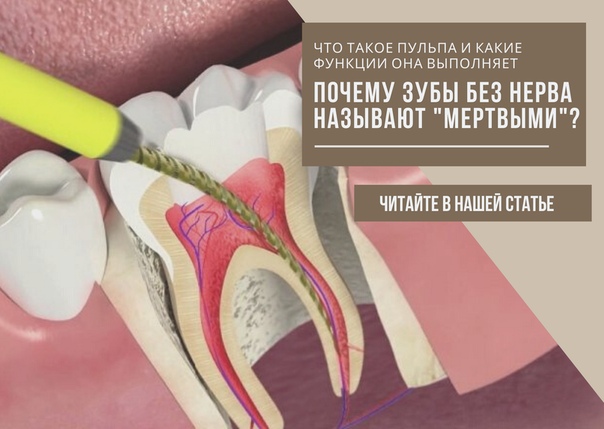
Мы предлагаем усовершенствованное решение для лечения абсцессов зубов, которое описано на этом веб-сайте. Абсцессы зубов лечатся в нашей клинике неинвазивным методом с использованием инновационной эндоскопической техники под названием RPE — регенеративная пародонтальная эндоскопия. Эта процедура является уникальной для PerioPeak Innovations — мы используем регенеративные белки, пародонтальную эндоскопию и ингибиторы ферментов для достижения замечательных результатов по доступной цене.
2) Изображение пародонтального / эндодонтического абсцесса и рентгеновский снимок
Перед РПЭ — шатающийся абсцедированный зуб После РПЭ — здоровье восстановлено Этот эндодонтический / пародонтальный абсцесс был признан безнадежным при использовании традиционных методов, этому пациенту было рекомендовано удалить этот зуб. Она не была кандидатом на установку имплантата из-за аллергии на титан. Она пришла в PerioPeak, чтобы получить второе мнение. Была завершена терапия корневых каналов для устранения инфекции нерва с последующей простой процедурой RPE.
Была завершена терапия корневых каналов для устранения инфекции нерва с последующей простой процедурой RPE.
До РПЭ — глубокие пародонтальные карманы размером 10 мм наблюдались вокруг всего зуба — РПЭ выполняли в тот же день, что и процедура корневого канала, оптимизируя оба метода лечения и создавая быстрое заживление, предотвращая необходимость удаления.
РЕЗУЛЬТАТЫ: Через 6 месяцев после лечения РПЭ и терапии корневых каналов — хорошее заполнение кости и очень плотная, здоровая ткань десен. Этому пациенту удалось избежать удаления зуба.
Домашние средства правовой защиты и связанные с ними серьезные риски для здоровья:
Мы не одобряем использование любых домашних средств для лечения любых заболеваний.
пародонтального или эндодонтического абсцесса.Вирулентный, патогенный
бактерии, поражающие пародонтальные (десневые) абсцессы, могут попадать в кровь
поток и дыхательный путь, путешествие к сердцу, легким, мозгу,
артерии и другие органы — способствующие инфекции и
воспаление во всем теле (создавая общее воспалительное
эффект отягощения), и, возможно, приводящие к абсцессам головного мозга и другим очень
серьезные проблемы со здоровьем, такие как атеросклероз, инсульт, инфаркт,
осложнения диабета и преждевременные роды. Недавние исследования также
показывает связь между пародонтозом и болезнью Альцгеймера, рассеянным склерозом,
и ревматоидный артрит.Исследование изобилует исследованиями
демонстрируя множество негативных последствий для здоровья, связанных с
патогенные бактерии, поражающие абсцессы десен и зубов.
Недавние исследования также
показывает связь между пародонтозом и болезнью Альцгеймера, рассеянным склерозом,
и ревматоидный артрит.Исследование изобилует исследованиями
демонстрируя множество негативных последствий для здоровья, связанных с
патогенные бактерии, поражающие абсцессы десен и зубов.
Вирулентные высокопатогенные пародонты, связанные с абсцессами зубов и десен и серьезными проблемами со здоровьем: AA (Aggregatibacter Actinomycetemcomitans), Porphyromonas Gingivalis (Pg), Tannorelia Forsythia (Tf), Treponema Denticola (Td) и Eubacterium Nodatum (En).
По этой причине мы рекомендуем удалять абсцессы зубов и десен. лечится как серьезное заболевание, требующее немедленного вмешательства специалиста внимание. Рассмотрите возможность бесплатного обращения в PerioPeak. консультация, если вам уже поставили диагноз абсцесс зуба, или чувствую, что у вас может быть это состояние.
Посмотрите другие фотографии абсцедированных зубов, успешно леченных с помощью РПЭ.
Симптомы абсцесса зубов
Абсцесс — это набухшая гнойная ткань. Это вызвано бактериальной инфекцией. Реакция организма на инфекцию — это отправка лейкоцитов на борьбу с бактериями. Это приводит к образованию гноя в этом месте.Зубной абсцесс — это заполненная гноем полость во рту. Он может располагаться внутри зуба в пульпе или в пространстве между деснами и зубом.
Двумя основными типами зубных абсцессов являются периапикальный абсцесс и периодонтальный абсцесс. Периапикальный абсцесс образуется, когда бактериальная инфекция укореняется в зубе и пульпа зуба инфицирована. Пародонтальный абсцесс образуется, когда бактерии укореняются в пространстве между десной и зубом.
Изображение предоставлено: Анетланда / Shutterstock
Симптомы абсцессов зубов
- Самый характерный симптом зубного абсцесса — сильная зубная боль.Может быть сильная боль, которая пульсирует в месте абсцесса. Это может начаться внезапно и будет ухудшаться по мере распространения.
- Повлияет на всю челюсть, ухо и часть шеи на стороне абсцесса. Часто бывает трудно спать на этой стороне, так как боль усиливается, когда вы кладете эту сторону лица на подушку.
- Внешний вид будет иметь некоторое количество отеков на лице снаружи. Также могут наблюдаться покраснение и болезненность кожных тканей.
- Десны могут выглядеть блестящими и опухшими. Зубы могут расшататься и начать немного смещаться в десне. Особенно это актуально для пародонтального абсцесса.
- Будет повышенная чувствительность к горячей или холодной пище и напиткам. Будет трудно глотать пищу.
- Бактериальная инфекция оставляет неприятный привкус во рту, а также вызывает неприятный запах изо рта. По мере усиления инфекции у человека может также развиться высокая температура.
- В редких случаях могут возникнуть проблемы с дыханием. Если боль, жар и отек сопровождаются затрудненным дыханием, немедленно обратитесь за медицинской помощью.
Диагностика абсцессов зубов
В идеале посещение стоматолога раз в полгода должно стать регулярной практикой. Это позволит стоматологу обнаружить любые признаки кариеса или инфекции в деснах, которые в конечном итоге могут привести к образованию абсцесса во рту.
Если плановое стоматологическое обследование не указано в карточках, пациенту следует направиться к стоматологу при появлении видимого отека или острой боли, обычно связанной с абсцессом зуба.
Врач общей практики не сможет помочь с абсцессом зуба. При болезненном состоянии важно немедленно обратиться к стоматологу за помощью. Дантист сможет поставить официальный диагноз и сразу же приступить к лечению.
Лечение абсцессов зубов
Первой линией лечения будут обезболивающие.Предпочтительные рецепты на лекарства — Ибупрофен, Парацетамол или Аспирин. Детям младше шестнадцати лет нельзя давать Аспирин.
Дантист также пропишет антибиотик, чтобы контролировать бактериальную инфекцию. Первоначальным препаратом будет антибиотик широкого спектра действия, но после анализа гноя после дренирования абсцесса может быть рекомендовано более конкретное лекарство.
Из зубного абсцесса в десне будет удален гной, сделав небольшой разрез, и источник инфекции будет удален.Пораженная ткань обычно удаляется хирургическим путем. Затем следует тщательная очистка, чтобы убедиться, что в деснах не осталось инфекции.
Если абсцесс присутствует в пульпе зуба, проводится лечение корневых каналов. Это повлечет за собой удаление абсцесса, обычно расположенного в пульпе, заполнение промежутка, оставшегося в середине зуба, чтобы не осталось полости, и, наконец, его герметизация, чтобы бактерии не могли проникнуть обратно внутрь. Через некоторое время на зуб будет наложена коронка, чтобы гарантировать, что лечение было успешным и инфекция не исчезла снова.
В некоторых случаях абсцесс внутри зуба может долгое время оставаться бессимптомным, даже если пульпа инфицирована.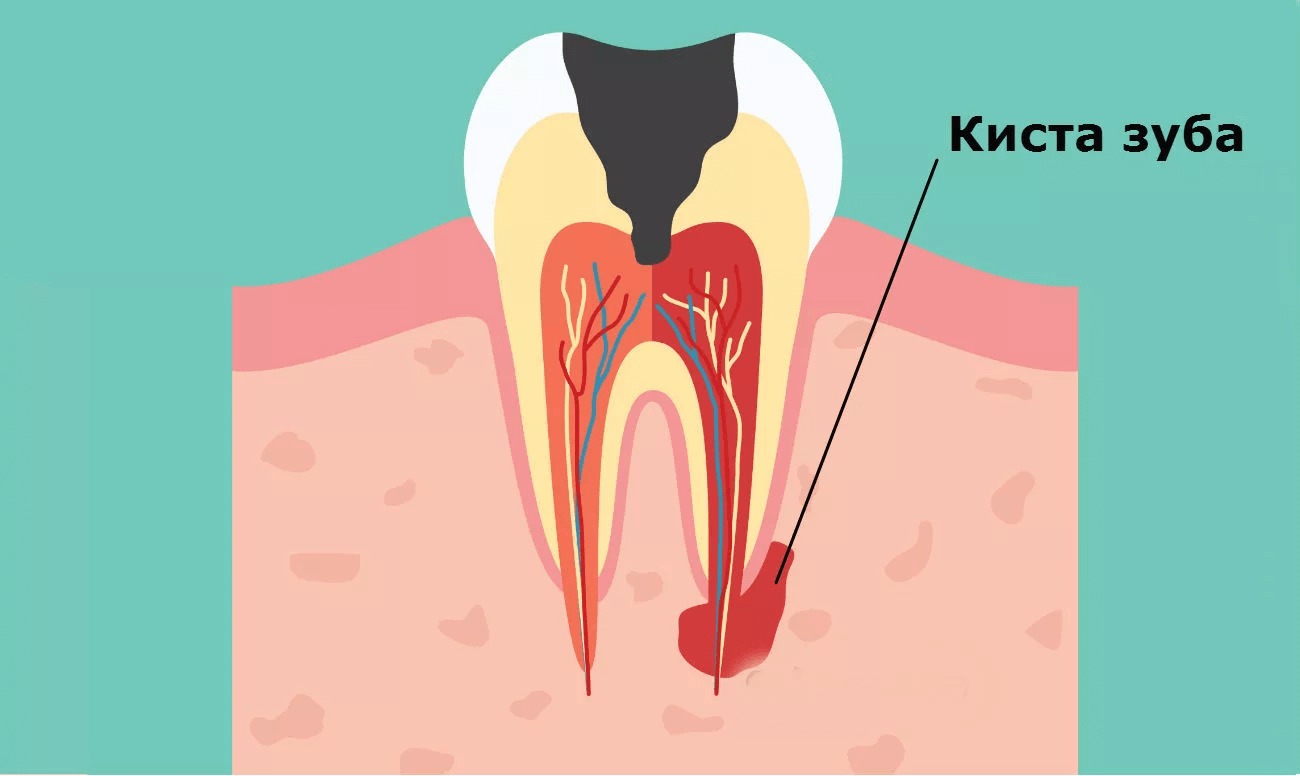 Зуб выбит из-за пульпита, остается только скорлупа. В таких случаях он может треснуть при прохождении корневого канала. Тогда может потребоваться хирургическое удаление зуба.
Зуб выбит из-за пульпита, остается только скорлупа. В таких случаях он может треснуть при прохождении корневого канала. Тогда может потребоваться хирургическое удаление зуба.
Точная процедура лечения будет отличаться от случая к случаю. Чем раньше абсцесс дренируется, тем меньше повреждений он может нанести пораженному органу. Не откладывайте обращение за медицинской помощью.Соблюдайте правила гигиены полости рта, которые стоматолог рекомендует после лечения, чтобы не пустить корни вторичной инфекции.
Список литературы
На что похож абсцедирующий зуб?
Написано drdalesandro . Опубликовано в Проблемы с зубами.
TL; DR: чтобы понять ответ на вопрос «Как выглядит абсцедирующий зуб», давайте сначала разберемся, что это такое. Абсцентный зуб заполнен гноем из-за каких-то бактерий или посторонних предметов, заражающих ваши десны. Существуют разные типы абсцессов зубов, и каждый из них имеет отличительные симптомы. Когда вы определили, что у вас абсцедирующий зуб, вы можете выбрать один из нескольких вариантов лечения. Некоторые из наиболее распространенных средств лечения абсцедирующего зуба — это удаление корневого канала или зуба.
Абсцентный зуб заполнен гноем из-за каких-то бактерий или посторонних предметов, заражающих ваши десны. Существуют разные типы абсцессов зубов, и каждый из них имеет отличительные симптомы. Когда вы определили, что у вас абсцедирующий зуб, вы можете выбрать один из нескольких вариантов лечения. Некоторые из наиболее распространенных средств лечения абсцедирующего зуба — это удаление корневого канала или зуба.
Что вызывает абсцесс зуба?
Абсцесс — это зубы, заполненные гноем из-за бактериальной инфекции, абсцедирование зуба может происходить по разным причинам, а также они могут появляться в разных частях рта.У вас может развиться более одного типа абсцессов зуба; Периапикальные абсцессные зубы — это заболевание, которое возникает на кончике корня во рту. Зубы пародонтального абсцесса развиваются в деснах как сторона корня зуба.
Существует несколько различных симптомов, по которым вы можете определить, есть ли у вас абсцесс зуба или нет. Когда вы обнаружите, что у вас гнойный зуб, очень важно как можно скорее обратиться за профессиональной медицинской помощью.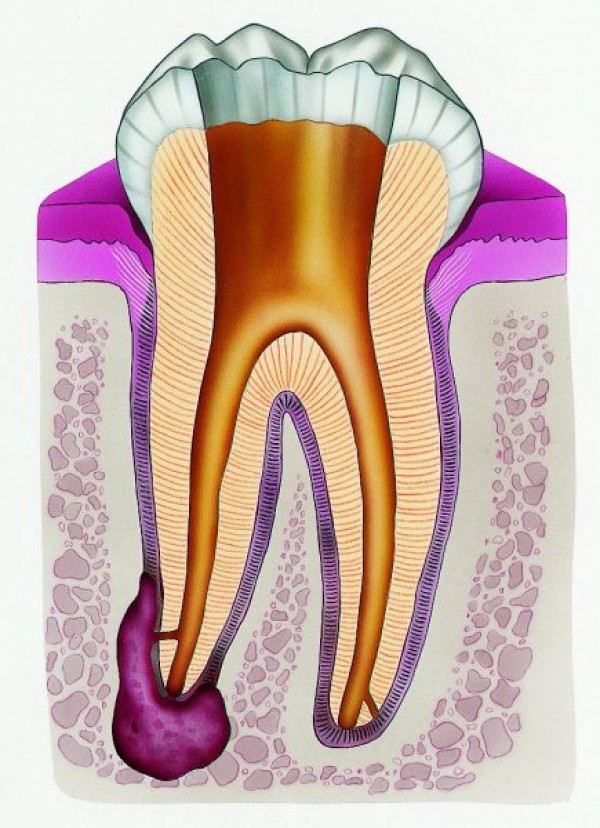
Одна из наиболее частых причин абсцедирования зуба — необработанная полость зуба.Чтобы помочь вам лучше понять, как лечить абсцесс зуба, мы предоставим вам подробный обзор всей важной информации, которую вам необходимо знать.
На что похож абсцедирующий зуб?
Когда у вас абсцесс зуба или зубов, вы можете начать замечать, что ваши зубы более чувствительны к горячим и холодным температурам в дополнение к избыточному давлению, которое ощущается при укусе или жевании. Есть несколько симптомов, по которым вы можете определить, есть ли у вас абсцесс зуба.
Вот некоторые из наиболее распространенных симптомов абсцесса зуба:
⦁ Чувствительность зубов
⦁ Неприятный запах изо рта
⦁ Опухшие десны
⦁ Обесцвечивание зубов
Боль, отдающая в челюсть, шею и ухо
⦁ Покраснение лица
Есть несколько катализаторов развития абсцесса зуба; они могут включать ранее существовавшее заболевание десен, бактерии и посторонние предметы, такие как скорлупа попкорна, застрявшие в слизистой оболочке десен. В зависимости от того, что вызвало абсцесс зуба, у вас разовьется определенный тип абсцесса.
В зависимости от того, что вызвало абсцесс зуба, у вас разовьется определенный тип абсцесса.
От конкретного типа абсцедируемого зуба зависит оптимальный вариант лечения.
Как лечить абсцедирующий зуб
Когда дело доходит до лечения абсцедирующего зуба, вам нужно поговорить со своим ортодонтическим специалистом, чтобы узнать, какой метод лучше всего подойдет вам. Практически все варианты лечения абсцессов зубов направлены в первую очередь на облегчение боли, а также на устранение любой инфекции, которая может существовать.
Некоторые из наиболее распространенных вариантов лечения абсцесса зуба:
⦁ Корневой канал
⦁ Удаление зуба
⦁ Удаление посторонних предметов
⦁ Дренирование абсцедированного зуба
Люди тоже спрашивают
Q : Как я могу вылечить абсцедирующий зуб в домашних условиях?
A : существует несколько способов лечения абсцессов зубов, некоторые из наиболее популярных вариантов лечения включают: масло тимьяна, гвоздичное масло, пищевую соду, масло орегано и перекись водорода.
Q : Как выглядит абсцесс зуба?
A : если у вас абсцесс на зубах, вы заметите опухоль вокруг десен, из которой выходит гной. Вы также можете заметить прыщик около пораженного зуба; неприятный запах изо рта — еще один признак того, что у вас есть абсцесс зуба.
Q : Может ли абсцесс зуба исчезнуть самостоятельно?
A : абсцедирование зубов — это состояние, которое не проходит само по себе. Поскольку бактериальная инфекция вызывает абсцедирование зубов, вам, вероятно, потребуется прописать антибиотик или какое-либо другое лекарство, чтобы эффективно исправить ситуацию.
Вы чувствуете, что у вас абсцедирующий зуб?
Мы рассмотрели все важные факты и информацию, которые вам нужно знать о том, как лечить абсцедирующий зуб или зубы. Используйте все советы, включенные в эту статью, чтобы правильно лечить абсцедирующий зуб. Спросите себя: «Насколько сильна моя боль?» и «В чем причина абсцесса, который у меня возник?»
Часто задаваемые вопросы
Как часто мне следует чистить зубы?
Болит ли корневой канал?
Что будет считаться неотложной стоматологической помощью?
Почему мои зубы такие плохие, хотя я чищу зубы?
Как долго заживают зубные имплантаты?
Может ли заболевание десен вызвать рак?
Сколько стоят брекеты?
Как долго полость может ждать заполнения?
Часто задаваемые вопросы
Абсцесс зуба: симптомы, причины и диагностика
Абсцесс зуба возникает, когда корень зуба заражается бактериями и вокруг него накапливается гной. Его также называют периапикальным абсцессом.
Его также называют периапикальным абсцессом.
Симптомы
В некоторых случаях болит область вокруг зуба, но не всегда. Если да, то обычно это острая пульсирующая боль, особенно когда вы давите на зуб. Он также может распространиться на вашу челюсть или другие части лица на пораженной стороне.
Вы также можете:
- Быть чувствительным к горячим или холодным температурам
- Иметь опухшие десны
- Обращать внимание на неприятный запах при жевании этим зубом
Если у вас отек на лице и жар, или у вас проблемы с дыханием или глотанием, обратитесь в отделение неотложной помощи.Инфекция могла распространиться на другие части вашего тела.
Причины
Этот вид инфекции обычно возникает, если полость не запломбирована или зуб поврежден. Бактерии могут проникнуть через полость, скол или трещину в зубе и распространиться на корень.
У вас больше шансов столкнуться с подобными проблемами, если вы не чистите зубы хотя бы два раза в день или в вашем рационе много сахара. Сладкие продукты и напитки способствуют росту бактерий, что может привести к кариесу и другим проблемам.
Сладкие продукты и напитки способствуют росту бактерий, что может привести к кариесу и другим проблемам.
Диагноз
Абсцентный зуб не исчезнет сам по себе. Немедленно обратитесь к стоматологу, если у вас есть его признаки. Его важно лечить, потому что есть вероятность, что он может распространиться на вашу челюсть или другие части головы или шеи. Это особенно верно, если ваша иммунная система ослаблена из-за состояния здоровья, например, ВИЧ или СПИДа. Некоторые лекарства, в том числе некоторые лекарства от рака, также могут затруднить борьбу с инфекциями.
Чтобы узнать, есть ли у вас абсцедирующий зуб, ваш стоматолог, вероятно, сделает следующее:
- Постучите по зубам. Если у вас абсцесс, при прикосновении к пораженному зубу будет больно.
- Сделайте рентгеновский снимок. Это может сказать стоматологу, есть ли у вас абсцесс и распространился ли он на другие части рта.
Семейный кампус — Родители детей в возрасте 6 лет и младше — Проблемы с полостью рта
Семейный кампус — Родители детей в возрасте 6 лет и младше — Проблемы со ртом — Абсцесс зубаАбсцесс зуба
Абсцесс зуба — это опухоль, образовавшаяся в результате скопления гноя в результате бактериальной инфекции тканей полости рта.
Причины:
- Разрушение зубов:
Разрушение зубов — основная причина абсцесса зубов у детей. Когда кариес распространяется глубоко в центр зуба (пульпа), бактерии могут заразить ткань пульпы, и пульпа погибнет. Затем инфекция может распространиться от корня зуба к поддерживающим тканям вокруг зуба, что приведет к воспалению и скоплению гноя и, таким образом, к образованию абсцесса зуба. - Другие причины:
Тяжелое заболевание десен, треснувший зуб, износ зубов и т. Д., также может привести к образованию абсцесса зуба. Однако обычно они возникают у взрослых.
Последствия:
Если зуб с абсцессом не лечить на ранней стадии и надлежащим образом, бактериальная инфекция может распространиться на окружающие ткани, такие как поддерживающая кость, десна и т. Д., И может привести к тяжелым последствиям.
Управление:
Если во рту обнаружен абсцесс зуба, попросите родителей немедленно отвезти вас к стоматологу для осмотра и лечения.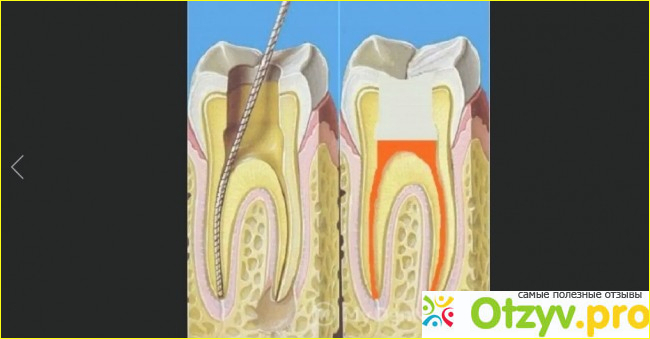 Обычно стоматологу необходимо:
Обычно стоматологу необходимо:
- слить гной, чтобы уменьшить воспаление
- выяснить причину абсцесса зуба
- Если это связано с сильно разрушенным зубом, может потребоваться эндодонтическое лечение для очистки и пломбирования корневых каналов, а также восстановление коронки зуба.
- Если зуб слишком сильно поврежден, может потребоваться его удаление.
Профилактика:
Образование абсцесса зуба свидетельствует о том, что заболевание полости рта уже достигло очень серьезной стадии.Следовательно, следует:- проходить регулярные стоматологические осмотры, чтобы выявлять и лечить заболевания полости рта на ранних стадиях;
- принять правильную привычку ухода за полостью рта, которая включает тщательную чистку зубов два раза в день с использованием зубной нити или межзубной щетки для очистки смежных поверхностей зубов; и
- уменьшить частоту перекусов, чтобы предотвратить кариес.

