Что такое невралгия?
Статьи
Невралгия (от др.-греч. νεῦρον — «жила, нерв» + ἄλγος — «боль») — это поражение периферических нервов. Невралгия характеризуется острой, ноющей, жгучей или тупой болью по ходу нерва, возникающей приступами. Причины могут быть разными, среди них: заболевания самого нерва и нервных сплетений, результат травм и инфекций, резкое переохлаждение, воспаления и опухоли, хронические расстройства, заболевания позвоночника и т. п. Приступ может возникнуть в любой части тела, но наиболее часто встречаются невралгии тройничного, затылочного и межреберных нервов.
При поражении тройничного нерва боль концентрируется в области лица. Неприятные ощущения могут быть вызваны легкими прикосновениями, холодной или горячей пищей, чисткой зубов, а также вспышкой света или громким звуком. Сигналом о начале приступа могут послужить зуд или мурашки, а после появляется резкая боль, продолжающаяся несколько минут. Подобное поражение обычно происходит вследствие травмы лица, воспалительных процессов в пазухах носа или заболеваний зубов (в том числе неправильного прикуса).
Межреберная невралгия (или торакалгия) — это остеохондроз позвоночника, преимущественно грудного отдела. Такой тип проявляется резкой болью в области ребер, которая может возникнуть при глубоком вдохе, чихании, смехе или кашле. Развитие межреберной невралгии нередко наблюдается на фоне сердечно-сосудистых заболеваний, которые связаны с недостаточным притоком кислорода к нервам.
Основным признаком невралгии затылочного нерва является нестерпимая, пульсирующая боль в голове (от затылка к вискам, а также в области глаз), усиливающаяся при движении головой. Приступ может даже сопровождаться рвотой.
Существуют и другие виды невралгии. Стреляющая боль на наружной поверхности бедра — это невралгия наружного кожного нерва бедра
. Симптомы усиливаются при движении, сопровождаясь при этом ощущается жжение и онемение на коже.Особенно тяжело проявляется невралгия крылонебного узла. Приступ начинается неожиданно, обычно ночью, и может продолжаться от нескольких часов до двух дней. Жгучая боль охватывает нёбо, виски, область глаз, шею, а далее распространяется по рукам.
Приступ начинается неожиданно, обычно ночью, и может продолжаться от нескольких часов до двух дней. Жгучая боль охватывает нёбо, виски, область глаз, шею, а далее распространяется по рукам.
Самым редким типом является невралгия языкоглоточного нерва. Она характеризуется болями в глотке, которые распространяются на ухо и нижнюю челюсть.
Симптомы невралгии требуют подтверждения у врача, так как нередко могут маскироваться под другие заболевания.
Снизить вероятность возникновения невралгии возможно. Для этого нужно следовать нескольким простым правилам: избегать стрессов, не пренебрегать сном, умеренно употреблять алкоголь и не перегружать тело физическими нагрузками, а также своевременно лечить воспалительные и инфекционные заболевания.
Как и чем лечить невралгию?
Когда невралгия связана с ранее возникшим заболеванием, необходимо в первую очередь лечить именно его. Это позволит избежать дальнейшего поражения периферических нервов.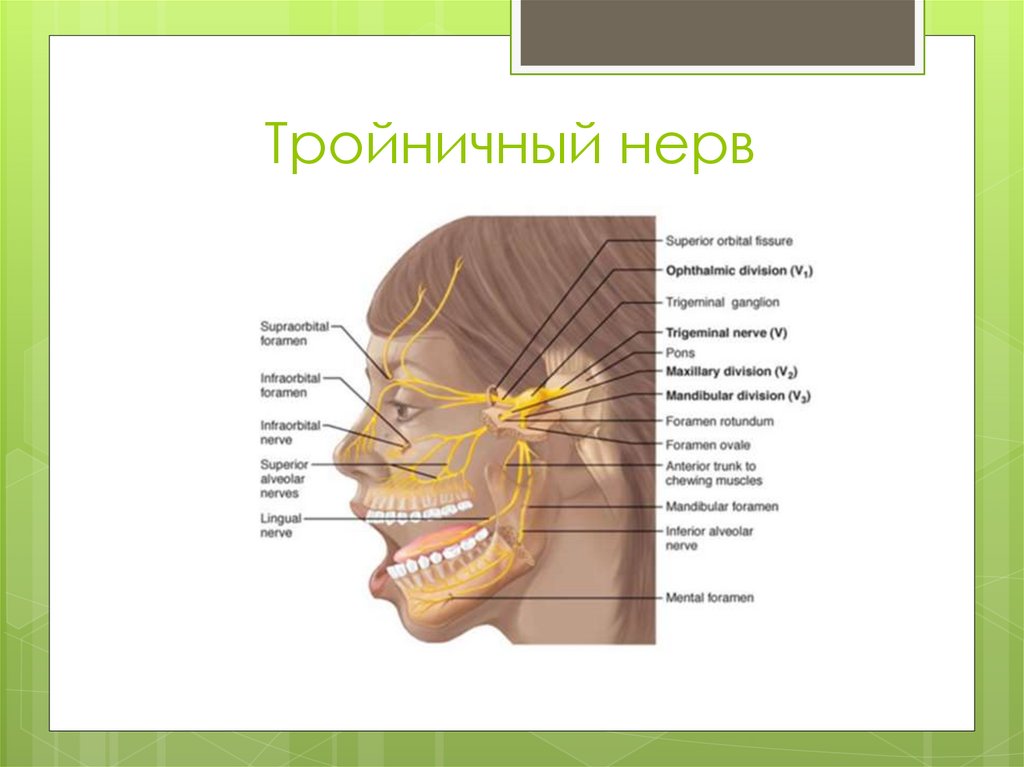 Если невралгия первичная (является результатом переохлаждения или травмы), важно пройти полный курс комплексной терапии, чтобы не допустить развития хронического процесса.
Если невралгия первичная (является результатом переохлаждения или травмы), важно пройти полный курс комплексной терапии, чтобы не допустить развития хронического процесса.
Боль при невралгиях нередко бывает настолько сильной, что значительно сказывается на качестве жизни, снижая трудоспособность человека. Поэтому необходимо прибегать к помощи обезболивающих препаратов. Для снятия симптомов применяются нестероидные противовоспалительные препараты быстрого направленного действия (таблетки, гели). Также могут назначаться инъекции обезболивающих средств (местно), миорелаксанты (для расслабления мышц), гормональные препараты и витамины группы В.
Высокие результаты в лечении невралгий достигаются с помощью физиотерапии, в том числе с использованием ультразвука, иглоукалывания и других терапевтических методик. В особенно серьезных случаях необходимо хирургическое вмешательство.
Профилактика невралгии возможна только при запущенных воспалительных процессах, когда предсказать или повлиять на причины возникновения невралгии мы не можем.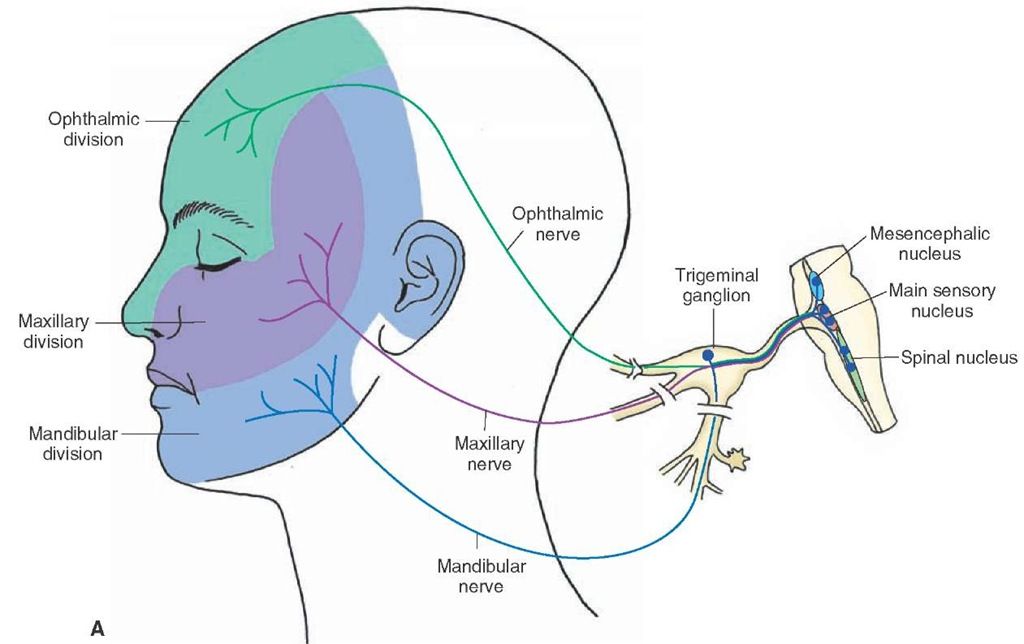
Важно помнить и о том, что состояние нашей нервной системы зависит от уровня стресса, в котором находится организм. Так, интенсивность болей может носить психосоматический характер, другими словами — зависеть от наших мыслей.
Источники:
https://info.wikireading.ru/73948
https://milgamma.com.ua/ru/nevralgia/
https://medportal.ru/enc/neurology/nevralgia/nevralgia/
Назад
Оталгия в практике оториноларинголога | Свистушкин В.М., Морозова С.В.
Острая боль имеет важное значение для организма человека, выполняя сигнальную функцию при заболевании или травматическом повреждении, в то же время боль – мучительное или неприятное ощущение, физическое и эмоциональное страдание. При резкой интенсивности и продолжительности боли возникают перенапряжение, затем истощение нервно-психических функций [3].
Ушная боль – один из ведущих симптомов острого воспаления или механического повреждения наружного и среднего уха, акустической и барометрической травмы. Оталгия (греч. ot[os] ухо + algos боль) – боль в области уха, крайне мучительное для больного состояние. Оно может быть обусловлено либо болезнями черепных нервов (тройничного, блуждающего, языкоглоточного), обеспечивающих иннервацию данной области, либо носить иррадиирующий характер при наличии первичных – внеушных очагов поражения (патология прикуса и височно-нижнечелюстных суставов, кариозные зубы, пульпит, пародонтит, пародонтоз, инфекционно-воспалительные и онкологические заболевания глотки и полости рта и др.) [1].
В зависимости от причины принято выделять 2 основные формы оталгии: невротическую и иррадиационную. Самая частая причина иррадиационной оталгии – одонтогенная патология, но и оториноларингологические заболевания (ангина, острый аденоидит, эпиглоттит, паратонзиллярный абсцесс и др.) могут сопровождаться иррадиирующей болью в область уха.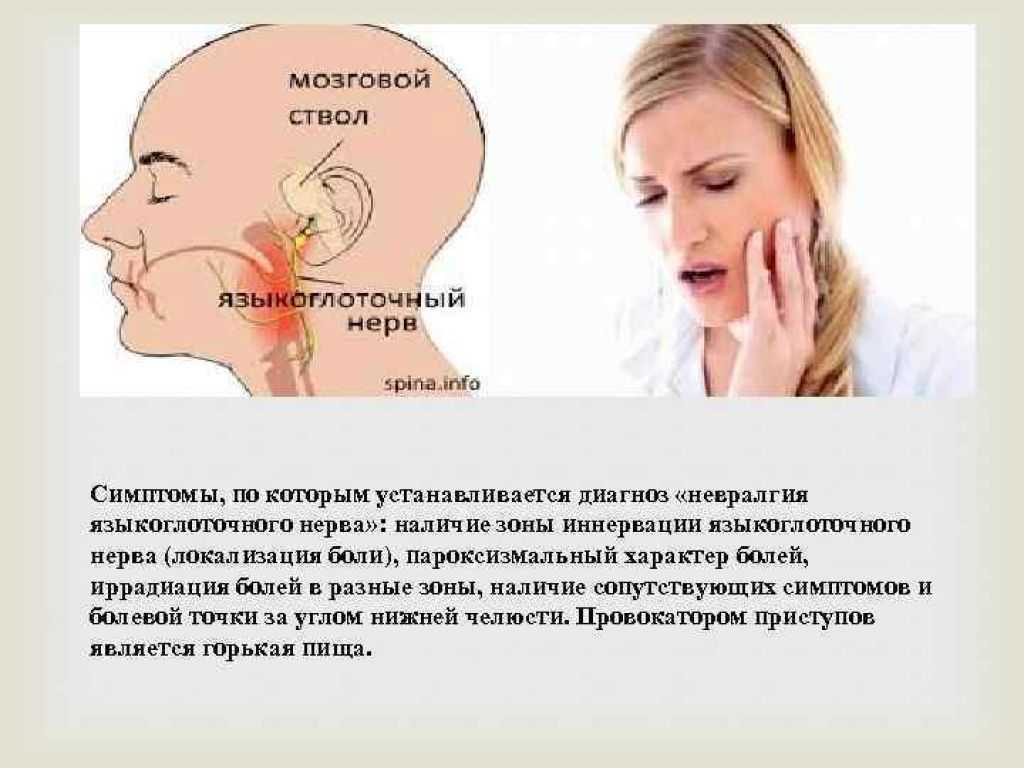
Одна из наиболее частых причин иррадиационной оталгии – невралгия тройничного нерва. При невралгии тройничного нерва происходит расстройство чувствительности, проявляющееся приступообразными болевыми ощущениями в зоне иннервации. Причины невралгии разнообразны – это могут быть инфекционно-воспалительные заболевания, воздействие нейротропных вирусов, сужение костных каналов и отверстий, через которые проходят ветви тройничного нерва, патология прикуса, заболевания зубочелюстной системы, атеросклеротическое изменение сосудов, рассеянный склероз. Чаще встречается у женщин, имеет преимущественно правостороннюю локализацию. К факторам, предрасполагающим к возникновению тригеминальной невралгии, относят ангиогенные, вегетативные, эндокринные, обменные, аллергические, психоневрологические расстройства. К этиологическим факторам невралгии тройничного нерва также принадлежат арахноидит, малярия, туберкулез, сифилис. Провоцировать обострение могут переохлаждение, острые респираторные вирусные инфекции, грипп.
При невралгии I ветви тройничного нерва болевая точка проецируется в области foraminis supraorbitalis (n. supraorbitalis от n. ophthalmicus), боль возникает в области надбровной дуги, лба, в виске, в глубине орбиты. При невралгии II ветви болевая точка определяется в области foramen infraorbitale, боль локализуется в верхних зубах, небе, в области носогубной складки, крыла носа, верхней губы. При невралгии III ветви основная болевая точка определяется в области foramen mentale. Боль ощущается в нижней губе, подбородке, языке, щеке, зубах нижней челюсти.
Клиническая картина невралгии тройничного нерва имеет яркие, характерные проявления: боль, как правило, интенсивная, приступообразная, имеет острый, жгучий, режущий, сверлящий характер. Продолжительность болевого пароксизма – от нескольких секунд до 2–х мин. Боль внезапно появляется и так же внезапно исчезает. Частота приступов различная: в одних случаях болевые атаки наблюдаются редко, боли нерезкие, болезнь медленно прогрессирует. В других случаях частота приступов и интенсивность болей быстро нарастают. Иногда приступы могут следовать друг за другом с такой частотой, что у больных создается впечатление их непрерывности. При часто повторяющихся приступах вероятно распространение боли и на зоны, иннервируемые другими ветвями нерва.
Болевой приступ возникает преимущественно спонтанно, вероятен в момент сокращения мимической и жевательной мускулатуры – при смехе, жевании, разговоре, при раздражении кожи лица, охлаждении, эмоциональном стрессе. Нередко отмечается сезонность обострения заболевания – в осенне-зимний период.
Появлению боли может предшествовать ощущение зуда. Резкая боль обычно ограничена небольшим участком, но возможно ее распространение на значительном протяжении, локализуется боль либо поверхностно, либо глубинно. Страдания таких больных становятся настолько тяжелыми, что они готовы на любое оперативное вмешательство, лишь бы избавиться от болей [5].
При невралгии тройничного нерва в период обострения выявляются «курковые» – триггерные зоны, представляющие собой участки размером с небольшую монету, прикосновение к которым провоцирует возникновение приступа.
Для невралгии тройничного нерва характерны как нарушения чувствительности, так и выраженная вегетативная симптоматика: локальная гиперемия или бледность кожи лица, покраснение конъюнктивы, гиперсаливация, слезотечение, ринорея. Приступы болей нередко сопровождаются рефлекторными сокращениями мимической и жевательной мускулатуры. Возникают интенсивные лицевые боли, боли в области глазных яблок, вегетативно-трофические нарушения в области лица – отеки, сальность кожи, выпадение бровей и ресниц, экзема, атрофия кожи и подкожной клетчатки. Отмечаются тонические и клонические гиперкинезы лицевой мускулатуры. При невралгии I пары ветвей тройничного нерва наблюдается блефароспазм, при невралгиии II и III ветвей – гиперкинез мышц нижней половины лица, наиболее часто – тризм жевательных мышц. Если слабое прикосновение легко провоцирует приступ, то интенсивное раздражение, напротив, купирует его, поэтому обычно пациенты во время приступа энергично растирают болезненные участки лица [7].
Отмечаются тонические и клонические гиперкинезы лицевой мускулатуры. При невралгии I пары ветвей тройничного нерва наблюдается блефароспазм, при невралгиии II и III ветвей – гиперкинез мышц нижней половины лица, наиболее часто – тризм жевательных мышц. Если слабое прикосновение легко провоцирует приступ, то интенсивное раздражение, напротив, купирует его, поэтому обычно пациенты во время приступа энергично растирают болезненные участки лица [7].
Для консервативного лечения больных с невралгией тройничного нерва в настоящее время применяют противосудорожные препараты (карбамазепин, клоназепам, габантин, габапентин), миорелаксанты (баклофен, тизанидин, толперизон), гормональные препараты, антидепрессанты, наружно – препараты местного действия (ибупрофен + ментол, кетопрофен). Как правило, приносит облегчение применение наркотических анальгетиков.
В комплексном лечении пациентов с невралгией тройничного нерва широко используются витамины группы В, в первую очередь B1, B6 и B12. Их применение обосновано способностью улучшать проводимость нервного импульса и способствовать восстановлению поврежденной структуры нервной клетки [4]. В настоящее время как в России, так и за рубежом накоплено достаточно сведений о положительных свойствах комбинированного нейротропного препарата Мильгамма («Вёрваг Фарма»). Мильгамма представляет собой не просто комплекс витаминов, а комбинацию нейротропных субстанций в терапевтических дозах. Таким образом, Мильгамма предназначена не для восполнения дефицита витаминов, а для обеспечения нормальной деятельности нервной системы. В составе инъекционной формы Мильгаммы лежит рациональное сочетание терапевтических доз витаминов группы В (В12 1000 мкг, В1 100 мг, В6 100 мг). В состав каждой ампулы Мильгаммы входит 20 мг лидокаина, что делает в/м инъекции практически безболезненными для пациента. Цианокобаламин (витамин В12) влияет на синтез миелина, благодаря чему улучшается проводимость нервных импульсов. Тиамин (витамин В1) оказывает существенное влияние на процессы регенерации поврежденных нервных волокон, участвует в обеспечении энергетических процессов в нервных клетках и нормальной функции аксоплазматического тока.
Их применение обосновано способностью улучшать проводимость нервного импульса и способствовать восстановлению поврежденной структуры нервной клетки [4]. В настоящее время как в России, так и за рубежом накоплено достаточно сведений о положительных свойствах комбинированного нейротропного препарата Мильгамма («Вёрваг Фарма»). Мильгамма представляет собой не просто комплекс витаминов, а комбинацию нейротропных субстанций в терапевтических дозах. Таким образом, Мильгамма предназначена не для восполнения дефицита витаминов, а для обеспечения нормальной деятельности нервной системы. В составе инъекционной формы Мильгаммы лежит рациональное сочетание терапевтических доз витаминов группы В (В12 1000 мкг, В1 100 мг, В6 100 мг). В состав каждой ампулы Мильгаммы входит 20 мг лидокаина, что делает в/м инъекции практически безболезненными для пациента. Цианокобаламин (витамин В12) влияет на синтез миелина, благодаря чему улучшается проводимость нервных импульсов. Тиамин (витамин В1) оказывает существенное влияние на процессы регенерации поврежденных нервных волокон, участвует в обеспечении энергетических процессов в нервных клетках и нормальной функции аксоплазматического тока.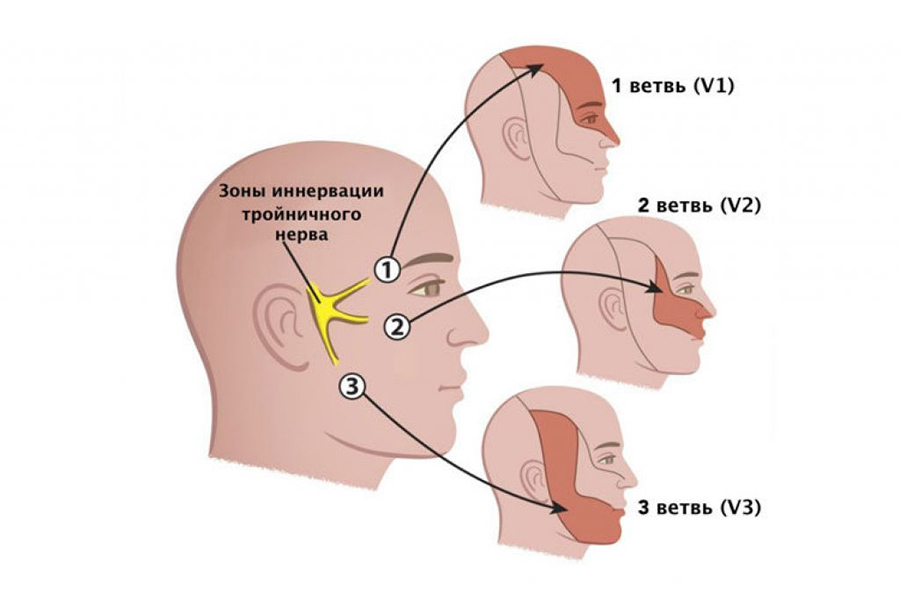 Пиридоксин (витамин В6) поддерживает синтез транспортных белков в осевых цилиндрах. При острых состояниях необходимо быстро достичь оптимальной концентрации витаминов в плазме крови, поэтому целесообразно начинать терапию с парентерального способа введения – 10 ежедневных в/м инъекций препарата Мильгамма с последующим переходом на пероральный прием Мильгаммы композитум в течение 20 дней. При хронической патологии рекомендуется использование препарата Мильгамма композитум по 1 драже 3 р./сут в течение 4 нед. повторными курсами 2–3 р./год.
Пиридоксин (витамин В6) поддерживает синтез транспортных белков в осевых цилиндрах. При острых состояниях необходимо быстро достичь оптимальной концентрации витаминов в плазме крови, поэтому целесообразно начинать терапию с парентерального способа введения – 10 ежедневных в/м инъекций препарата Мильгамма с последующим переходом на пероральный прием Мильгаммы композитум в течение 20 дней. При хронической патологии рекомендуется использование препарата Мильгамма композитум по 1 драже 3 р./сут в течение 4 нед. повторными курсами 2–3 р./год.
Повышают эффективность фармакотерапии немедикаментозные лечебные мероприятия: акупунктура, вибрационный массаж. В нерезко выраженных случаях бывают эффективны дарсонвализация, электрофорез с новокаином, чрескожная электростимуляция пораженной ветви. Лечение проводят повторными курсами, нередко в стационаре. В основе хирургического лечения лежит принцип достаточного резецирования нерва, разделение его периферического и центрального отделов.
Лечение невралгии тройничного нерва предполагает необходимость излечения или достижения стойкой ремиссии первичного заболевания. Учитывая, что практически во всех случаях типичных невралгий имеют место нарушения прикуса и обусловленные им изменения височно-челюстного сустава, важную роль в терапии невралгии отводят ортопедическому лечению [1].
Оталгия может быть обусловлена невралгией Якобсонова нерва (синдром Рейхерта, или синдром барабанного сплетения). Якобсонов нерв отходит от каменистого узла и направляется в барабанную полость, где распадается на ветви, которые частично в составе малого поверхностного каменистого нерва, частично вместе с ветвями от симпатического сплетения внутренней сонной артерии образуют барабанное сплетение, иннервирующее нервами слизистую оболочку барабанной полости, сосцевидного отростка и евстахиевой трубы.
Невралгия Якобсонова нерва характеризуется спонтанно возникающими приступами режущей боли в наружном слуховом проходе и примыкающей к нему области. В противоположность невралгии языкоглоточного нерва боли при синдроме Рейхерта не связаны с движениями языка и глотки, не провоцируются внешними раздражителями. Боли при синдроме Рейхерта следует отличать от болевых ощущений при невралгии коленчатого узла – синдрома Ханта (Zoster oticus), клиническая картина которого складывается из боли в ухе, головной боли, тугоухости сенсоневрального типа, головокружения, расстройства слезоотделения и саливации, наличия герпетических высыпаний. Часто в первые 10 дней после появления высыпаний поражается лицевой нерв с явлениями пареза мимической мускулатуры. Лечение аналогично терапии при невралгии тройничного нерва [2].
В противоположность невралгии языкоглоточного нерва боли при синдроме Рейхерта не связаны с движениями языка и глотки, не провоцируются внешними раздражителями. Боли при синдроме Рейхерта следует отличать от болевых ощущений при невралгии коленчатого узла – синдрома Ханта (Zoster oticus), клиническая картина которого складывается из боли в ухе, головной боли, тугоухости сенсоневрального типа, головокружения, расстройства слезоотделения и саливации, наличия герпетических высыпаний. Часто в первые 10 дней после появления высыпаний поражается лицевой нерв с явлениями пареза мимической мускулатуры. Лечение аналогично терапии при невралгии тройничного нерва [2].
Невралгия крылонебного узла (ганглионеврит крылонебного ганглия, синдром Сладера) проявляется приступами интенсивных односторонних лицевых болей, сопровождающихся выраженными вегетативными проявлениями.
Крылонебный ганглий имеет наиболее сложное строение из всех вегетативных узлов лица. В нем выделяют 3 основных корешка, которые обеспечивают обширные связи с различными отделами лица и головы.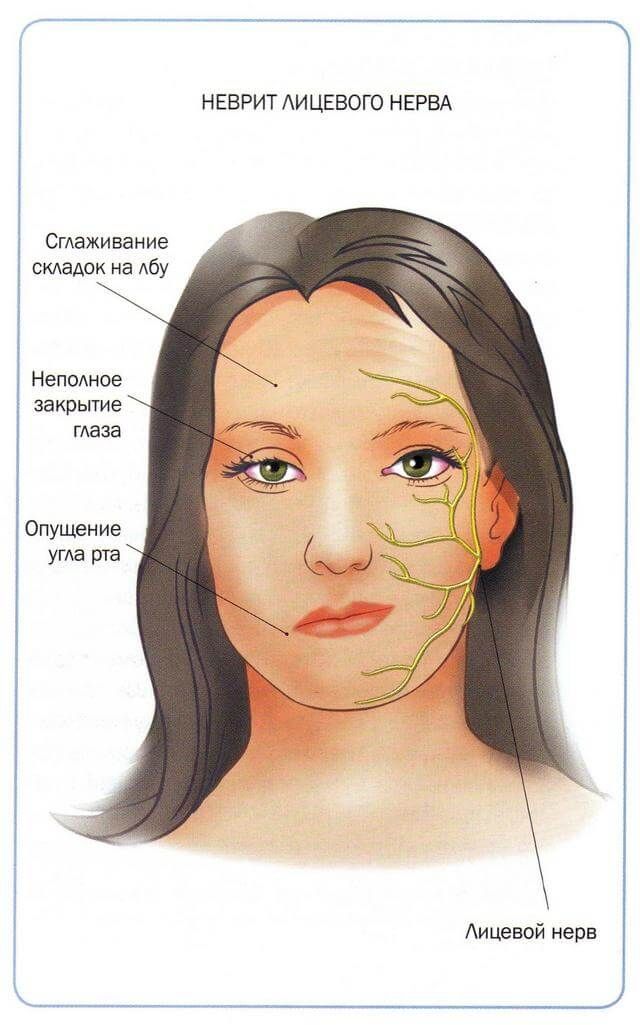 Чувствительный корешок образован несколькими крылонебными нервами, отходящими от верхнечелюстного нерва, парасимпатический корешок является продолжением большого поверхностного каменистого нерва, ветви лицевого нерва. Симпатический корешок формируется из периартериального сплетения внутренней сонной артерии и носит название «глубокий каменистый нерв». Последние 2 проходят вместе через крыловидный канал под названием «нерв крыловидного канала, или Видиев нерв». Крылонебный ганглий имеет также связи с цилиарным, ушным, верхним шейным симпатическими узлами и многими черепными нервами (тройничным, лицевым, языкоглоточным). Через крыловидно-небное отверстие и крыловидно-небный канал обеспечивается вегетативная и чувствительная иннервация слизистой носа, твердого и мягкого неба, пульпы верхних зубов, верхней глотки, верхнечелюстной и основной пазухи, решетчатого лабиринта. Через нижнюю глазничную щель иннервируется слезная железа. Обширные связи крылонебного узла определяют многообразие клинических проявлений, широкую иррадиацию болевого синдрома.
Чувствительный корешок образован несколькими крылонебными нервами, отходящими от верхнечелюстного нерва, парасимпатический корешок является продолжением большого поверхностного каменистого нерва, ветви лицевого нерва. Симпатический корешок формируется из периартериального сплетения внутренней сонной артерии и носит название «глубокий каменистый нерв». Последние 2 проходят вместе через крыловидный канал под названием «нерв крыловидного канала, или Видиев нерв». Крылонебный ганглий имеет также связи с цилиарным, ушным, верхним шейным симпатическими узлами и многими черепными нервами (тройничным, лицевым, языкоглоточным). Через крыловидно-небное отверстие и крыловидно-небный канал обеспечивается вегетативная и чувствительная иннервация слизистой носа, твердого и мягкого неба, пульпы верхних зубов, верхней глотки, верхнечелюстной и основной пазухи, решетчатого лабиринта. Через нижнюю глазничную щель иннервируется слезная железа. Обширные связи крылонебного узла определяют многообразие клинических проявлений, широкую иррадиацию болевого синдрома.
Невралгию крылонебного узла относят к полиэтиологическим заболеваниям. Ведущую роль в развитии данной невралгии отводят воспалительным процессам в основной и решетчатой пазухах, расположенных в непосредственной близости к крылонебному узлу, другим синуситам, одонтогенной инфекции. Часто причиной заболевания могут быть хронический тонзиллит и общие инфекции, такие как острые респираторные вирусные инфекции, грипп и др. Имеют значение аллергические, механические, психогенные, конституционные и другие факторы. Существенная роль в возникновении заболевания принадлежит деформации перегородки носа. Синдром крылонебного узла связывают с сосудистой недостаточностью у больных гипертонической болезнью и церебральным атеросклерозом. Следует отметить, что достаточно часто этиологический фактор все же остается невыявленным [5].
Классификация синдрома крылонебного узла по патологическому принципу выделяет поражение непосредственно ганглия и рефлекторную ирритацию узла.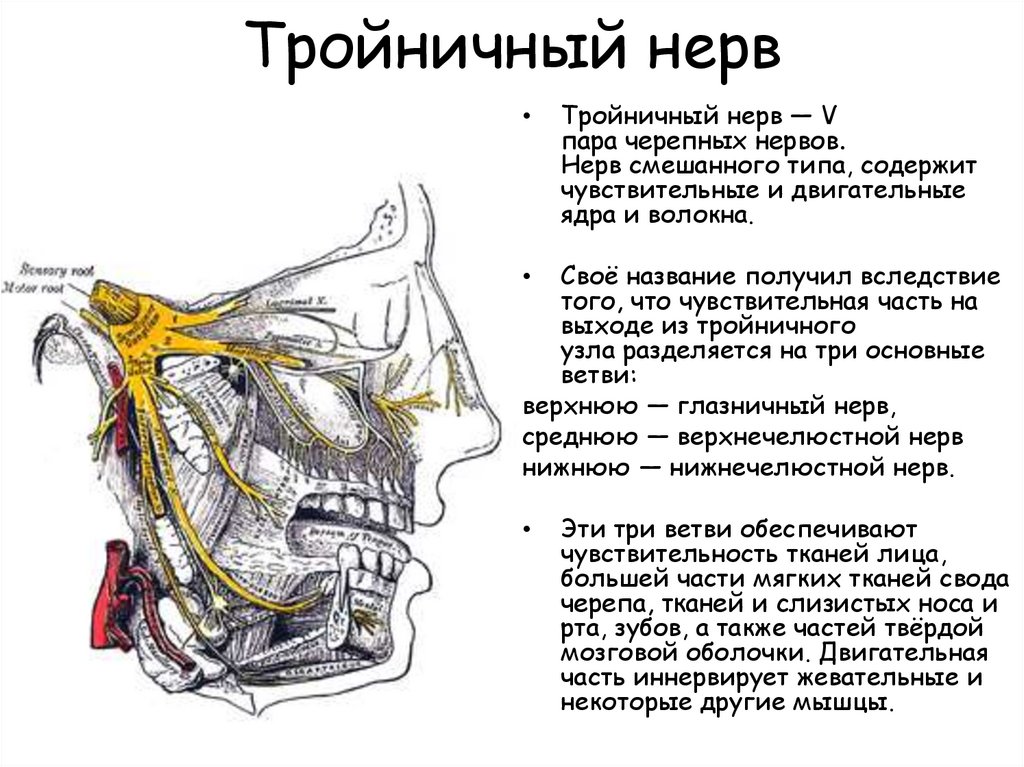 По клинической картине выделяют развернутую, парциальную и сочетанную формы. Целесообразно различать ганглионевралгическую и ганглионевритическую формы, что подтверждается данными электрофизиологических исследований и особенностями клинических проявлений. Для ганглионевралгической формы характерны пароксизмы болей с выраженными вегетативно-сосудистыми и секреторными нарушениями. При ганглионевритической форме больные жалуются на длительные постоянные боли, на фоне которых периодически могут возникать развернутые болевые приступы и выявляться симптомы, свидетельствующие о частичном выпадении функций крылонебного узла.
По клинической картине выделяют развернутую, парциальную и сочетанную формы. Целесообразно различать ганглионевралгическую и ганглионевритическую формы, что подтверждается данными электрофизиологических исследований и особенностями клинических проявлений. Для ганглионевралгической формы характерны пароксизмы болей с выраженными вегетативно-сосудистыми и секреторными нарушениями. При ганглионевритической форме больные жалуются на длительные постоянные боли, на фоне которых периодически могут возникать развернутые болевые приступы и выявляться симптомы, свидетельствующие о частичном выпадении функций крылонебного узла.
Поражение крылонебного ганглия – сравнительно редкое заболевание. Клиническая картина поражения крылонебного ганглия складывается из болевых пароксизмов, вегетативно-сосудистых расстройств и эмоциональных нарушений. Вегетативные нарушения являются облигатными для больных с поражением крылонебного узла. Во время приступа они проявляются особенно ярко и описываются термином «вегетативная буря». У больных на стороне болевого синдрома развиваются гиперемия конъюнктивы, покраснение половины лица, усиленное слезо- и слюнотечение, отечность и покраснение слизистой оболочки носа, ринорея из одной половины носа, может наблюдаться отечность половины лица или отдельных участков, чаще верхнего века, скуловой области. У больных с ганглионевритической формой заболевания кроме указанных пароксизмальных вегетативных расстройств выявляются сухость и гипотрофия слизистой оболочки носа, ксерофтальмия, иногда ксеростомия. При объективном исследовании обычно определяются болевые точки у внутреннего угла глаза, корня носа, в области сосцевидного отростка и точках проекции большого небного отверстия, которое находится медиальнее середины лунки крайнего верхнего моляра, болезненна пальпация проекции височной артерии. При исследовании психического статуса больных определяются эмоциональные расстройства различной степени выраженности, фобические реакции во время приступов, тревожно-ипохондрические и тревожно-депрессивные состояния [2].
У больных на стороне болевого синдрома развиваются гиперемия конъюнктивы, покраснение половины лица, усиленное слезо- и слюнотечение, отечность и покраснение слизистой оболочки носа, ринорея из одной половины носа, может наблюдаться отечность половины лица или отдельных участков, чаще верхнего века, скуловой области. У больных с ганглионевритической формой заболевания кроме указанных пароксизмальных вегетативных расстройств выявляются сухость и гипотрофия слизистой оболочки носа, ксерофтальмия, иногда ксеростомия. При объективном исследовании обычно определяются болевые точки у внутреннего угла глаза, корня носа, в области сосцевидного отростка и точках проекции большого небного отверстия, которое находится медиальнее середины лунки крайнего верхнего моляра, болезненна пальпация проекции височной артерии. При исследовании психического статуса больных определяются эмоциональные расстройства различной степени выраженности, фобические реакции во время приступов, тревожно-ипохондрические и тревожно-депрессивные состояния [2].
Сопровождающие приступ вегетативно-трофические расстройства обычно сохраняются после купирования болевого пароксизма. В течение 2–3-х нед. (а при ганглионевритической форме – и до нескольких месяцев) наблюдаются стойкая гипестезия в области неба, десны верхней челюсти, ощущения «распирания», «пощипывания» в области глазного яблока, полости носа, гиперемия и отек слизистой оболочки носа и верхней челюсти, ксерофтальмия.
Приступы обычно начинаются спонтанно, без внешних раздражений, однако они могут провоцироваться такими факторами, как переутомление, недосыпание, употребление алкоголя, волнение. Один из важных диагностических признаков поражения крылонебного узла – прекращение приступа после смазывания задних отделов средней носовой раковины 2% раствором тетракаина или 5% раствором кокаина [5].
Таким образом, основные принципы оказания медицинской помощи больным, страдающим оталгией, – грамотная своевременная диагностика, комплексный индивидуальный подход к лечению, устранение заболевания, на фоне которого развился болевой синдром. Эффективны вазоактивные препараты, ноотропы, миорелаксанты, антидепрессанты, витаминные комплексы (комбинированный нейротропный препарат Мильгамма). Актуальны немедикаментозные методы: рефлексотерапия, гирудотерапия, психотерапия, санаторно-курортное лечение.
Эффективны вазоактивные препараты, ноотропы, миорелаксанты, антидепрессанты, витаминные комплексы (комбинированный нейротропный препарат Мильгамма). Актуальны немедикаментозные методы: рефлексотерапия, гирудотерапия, психотерапия, санаторно-курортное лечение.
Чем отличаются зубная боль и невралгия тройничного нерва?
Я жил с сильной зубной болью, левой стороной лица и иногда головной болью в течение 4 лет. Сначала боль появлялась и уходила на несколько секунд, когда я ел или чистил зубы. Как и все остальные, я бросился к дантисту, думая, что это как-то связано с зубом. После нескольких корневых каналов, а также удаления моего зуба мудрости, боль все еще сохранялась. ( Рассказ Сакки Биндры ). Сегодня мы узнаем, чем отличаются зубная боль и невралгия тройничного нерва? http://ccmphealthhome.org/accutane-online/
Поскольку боль, вызванная невралгией тройничного нерва, часто ощущается в челюсти, зубах или деснах. Многие люди с этим заболеванием сначала посещают своего стоматолога, а не невролога или нейрохирурга. Если в настоящее время у вас нет стоматолога, вы можете обратиться в местную семейную стоматологическую практику
Если в настоящее время у вас нет стоматолога, вы можете обратиться в местную семейную стоматологическую практику
, чтобы узнать, смогут ли они подобрать вам
в ближайшее время. http://ccmphealthhome.org/zoloft-generic/
Сначала вы столкнулись с какой-либо проблемой, затем проконсультируйтесь с врачом.
Ваш стоматолог расспросит о ваших симптомах и исследует лицевую боль с помощью рентгеновского снимка зубов. Во-первых, они будут находить другие распространенные причины лицевых болей, такие как зубная инфекция или треснувший зуб. https://www.wcscnm.com/clomid-for-sale/
Если ваш стоматолог не может найти причину, важно не прибегать к ненужному лечению, такому как пломбирование корневого канала или удаление, даже если вы можете быть уверенным, что это проблема, связанная с зубом.
Если ваш стоматолог не может найти ничего плохого, не пытайтесь убедить его удалить конкретный зуб, так как это не решит проблему.
Что такое невралгия тройничного нерва? Каковы симптомы невралгии тройничного нерва? Прочтите его внимательно и сделайте себя знающим.
Давайте разберемся, что такое «невралгия тройничного нерва». Это сильная лицевая боль. Боль при невралгии тройничного нерва представляет собой острую стреляющую боль, похожую на удар током в челюсть, зубы или десны. Вы также можете услышать, как это называется «tic douloureux».
Два отдельных тройничных нерва, по одному с каждой стороны лица. Эти нервы отвечают за передачу ощущения боли и других ощущений от лица к мозгу. Каждый нерв имеет три ветви (передняя, средняя и подбородочная). Можно иметь TN любой (или всех) ветвей. TN вызывает сильную боль в части или во всем лице. Когда эти нервы необходимо заблокировать для выполнения хирургического вмешательства
процедуры в этой области, использование портативных ультразвуковых аппаратов, которые можно найти по адресу https://www.butterflynetwork.com/anesthesia-ultrasound,
, будет очень полезным для обеспечения обезболивания правильной и необходимой области
при необходимости. , уменьшая вероятность ошибки.
Боль может быть вызвана легкой стимуляцией лица, такой как чистка зубов или бритье. Боль любит удары током или покалывание. Первоначально люди с TN (невралгией тройничного нерва) могут испытывать кратковременную или умеренную боль, жжение, со временем они могут испытывать более длительные и более частые приступы.
Симптомы невралгии тройничного нерва и зубной болиПриступы боли могут длиться от нескольких секунд до нескольких минут. Эта серия атак может длиться дни, недели или месяцы. Такое состояние может прогрессировать. Иногда боль становится постоянной.
Вы можете столкнуться со стреляющей или колющей болью, «подобной удару электрическим током» или «колющей» болью. От этого чувствуешь себя как от удара током. Боль или приступы невралгии тройничного нерва могут быть вызваны определенными действиями или движениями.
- Чув. автомобильное путешествие
Зубная боль: Очень монотонная боль. Это не похоже на острую стреляющую боль (поражение электрическим током) при невралгии тройничного нерва .
- Монотонная боль при жевании
- Чувствительность к горячему или холодному
- Кровотечение или выделения вокруг зуба или десен
- Отек вокруг зуба или припухлость челюсти
- Повреждение или травма области
Компрессия тройничного нерва вызывается сдавливанием соседним кровеносным сосудом части нерва внутри черепа. Однако у всех пациентов с ТН компрессия сосудов отсутствует.
Вариант лечения невралгии тройничного нерва Лекарство: Лекарство облегчит боль и уменьшит количество приступов. Противосудорожные препараты — это препараты, которые блокируют возбуждение, а дополнительные препараты включают миорелаксанты и трициклические антидепрессанты. В некоторых случаях дополнительные процедуры, такие как продукты ТГК, такие как напряжение белой молнии, могут помочь еще больше расслабить мышцы и облегчить состояние пациента.
В некоторых случаях дополнительные процедуры, такие как продукты ТГК, такие как напряжение белой молнии, могут помочь еще больше расслабить мышцы и облегчить состояние пациента.
Радиочастотное термическое воздействие: Эта процедура проводится под общей анестезией и использует длинную полую иглу для направления электрического тока к тройничному нерву. Вы проснетесь во время процедуры, чтобы помочь врачу определить точное местонахождение источника боли.
После того, как нейрохирург определит место боли, электрод нагревается и он разрушает нерв.
Гамма-нож Радиохирургия: В этой процедуре используется излучение, сфокусированное на тройничном нерве.
Микрососудистая декомпрессия: Это процедура, при которой перемещаются или удаляются кровеносные сосуды, поражающие нерв.
Рекомендации для пациентов, страдающих от боли
Ведите ежедневный журнал симптомов. Кроме того, вы должны составить список любых травм лица, операций, которые были выполнены на вашем лице.
Кроме того, вы должны составить список любых травм лица, операций, которые были выполнены на вашем лице.
Сначала проконсультируйтесь с врачом.
Невралгия тройничного нерва?
Если вы когда-либо чувствовали приступ боли в нерве после того, как стоматолог начал сверлить зубы до того, как у вас достаточно онемело во рту, вы имеете некоторое представление о том, каково это — страдать невралгией тройничного нерва.
Невралгия тройничного нерва — это хроническое болевое состояние, вызванное нарушением функции тройничного нерва, соединяющего головной мозг и лицо. Тройничный нерв имеет три ветви: одна идет к глазам, лбу и скальпу; по одному на щеки и верхние зубы; а третья бежит к нижним зубам и челюсти. Боль возникает, когда близлежащая артерия или кровеносный сосуд давит на нерв. Обычно поражается только одна ветвь, хотя могут быть затронуты две или даже все три одновременно.
Мы поговорили с Дж. Адэром Праллом, нейрохирургом, признанным на национальном уровне за его опыт в лечении невралгии тройничного нерва, об этом болезненном состоянии.
В: Почему невралгия тройничного нерва часто диагностируется неправильно?
При поражении средней и нижней ветвей нерва при невралгии тройничного нерва боль ощущается возле верхних и нижних зубов соответственно. Это заставляет многих людей думать, что у них болит зуб, и идти к стоматологу.
Если стоматолог не знаком с невралгией тройничного нерва — что вполне вероятно, поскольку это заболевание встречается довольно редко, — он или она не сможет идентифицировать проблему или может ошибочно диагностировать ее как стоматологическую проблему и без необходимости вырвать зуб или порекомендовать корневой канал . Конечно, ни одна из этих процедур не положит конец боли после того, как пройдет действие анестетика.
В: Как узнать, есть ли у вас невралгия тройничного нерва?
Для диагностики невралгии тройничного нерва не существует рентгена или тестов. Мы диагностируем это, рассматривая симптомы и исключая другие причины.
Большинство болей при невралгии тройничного нерва довольно уникальны. Это может быть вызвано любым движением или прикосновением к лицу, например, улыбкой, бритьем, едой, нанесением макияжа или даже выходом на ветер. Многие люди описывают боль как внезапный удар током. Это останавливает людей на полуслове, если они говорят.
У разных людей есть небольшие различия в описаниях ощущений, но наиболее распространенными являются ощущения, как от удара током, уколом или ледорубом в одной или нескольких частях лица. Еще одним маркером невралгии тройничного нерва является периодическая боль. Это может случиться один раз и не повторяться в течение месяца, а может повторяться снова и снова в течение дня. Но редко бывает постоянным.
Невралгия тройничного нерва также обычно ощущается только на одной стороне лица, что является еще одной причиной, по которой ее часто неправильно диагностируют как стоматологическую проблему.
В: Что делать, если вы считаете, что у вас невралгия тройничного нерва?
Большинство людей с симптомами невралгии тройничного нерва попадают в кабинет стоматолога или в отделение неотложной помощи. Но это может не дать вам необходимой помощи ни в том, ни в другом месте. Попросите посетить невропатолога, который может диагностировать ваше состояние и попытаться сначала вылечить его с помощью медикаментозной терапии. Приблизительно 75 процентам правильно диагностированных пациентов с невралгией тройничного нерва помогут лекарства.
Но это может не дать вам необходимой помощи ни в том, ни в другом месте. Попросите посетить невропатолога, который может диагностировать ваше состояние и попытаться сначала вылечить его с помощью медикаментозной терапии. Приблизительно 75 процентам правильно диагностированных пациентов с невралгией тройничного нерва помогут лекарства.
Если лекарства не помогают, что случается примерно с каждым четвертым пациентом, следует обратиться к нейрохирургу. Мы рекомендуем обратиться за помощью к нейрохирургу, который предлагает различные виды операций для лечения невралгии тройничного нерва. Три хирургических метода лечения включают радиохирургию «Гамма-нож», которая на самом деле не является операцией, но использует высокие дозы радиации для лечения проблемы и выполняется нейрохирургом. Две другие операции — это чрескожная ризотомия и микроваскулярная декомпрессия. У каждого из этих трех методов лечения есть свои плюсы и минусы, поэтому важно работать с нейрохирургом, который выполняет все три процедуры и может помочь вам решить, что лучше для вас.
