Пациентка Е. — Восстановление зубов в стоматологическом центре «НАНО-ДЕНТ»!
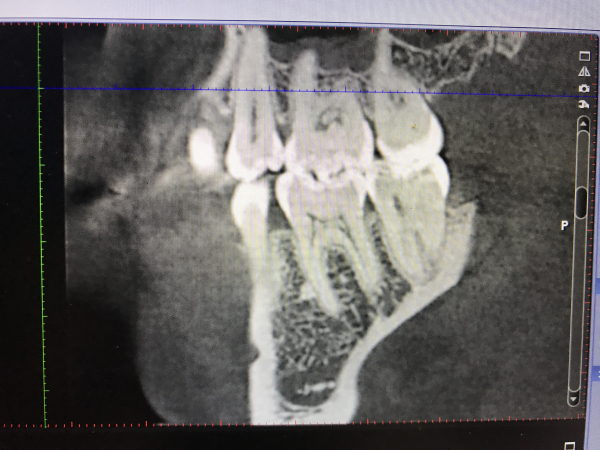
На ортопантомограмме (ОПТГ, панораменном снимке пациентки) размер кисты под зубом превышал 1 см в диаметре. ОПТГ 1
ОПТГ пациентки Е. Внизу справа чётко выделяется киста.
На прицельном снимке киста распространяется на впередистоящий зуб.
Рентген 1. Киста распространяется на оба корня.
Повсеместно стоматологи отказывались лечить такой зуб, предлагали удалить его и впередистоящий зубы и, несогласная с таким вердиктом врачей, пациентка пришла в «НАНО-ДЕНТ».
Старый «мост» был снят с зубов, через разрушенный 3.4 зуб киста была промыта и дезинфицирована, в полость кисты введён йодогликоль (он действует мягко и безболезненно), были отсняты слепки под капу (временный пластмассовый мост вместо срезанного металлического), капа была изготовлена за сутки и на следующем приёме капа была зафиксирована (Фото 2).
Фото 2 .Капа зафиксирована по временный цемент, зуб мудрости при этом решено было оставить «живым»(не удалять из него нервы), вместо этого в капу, в месте её прилегания к зубу мудрости, закладывался ГАНГ-гидроксиапатита нано-гель, чтобы укрепить разрушенные и обточенные под металл стенки зуба мудрости и закрыть ГАНГом все микротрещины и микродефекты в стенках зуба мудрости.
Йодогликоль через корень закладывался в кисту трижды, с интервалом в неделю, а затем в кисту под давлением вводился ГАНГ. Результаты не заставили себя ждать, свищ был ликвидирован за неделю, киста была замещена новобразованной костью(благодаря ГАНГ) уже через два с половиной месяца (Рентген 2) ( при лечении кист без ГАНГ результат либо отрицательный, либо наступает через год),Впередистоящий зуб, опять-таки, благодаря ГАНГ удалось «отстоять», лечения с удалением нервов не потребовалось, кость вокруг корня клыка укрепилась, киста исчезла бесследно. Зуб с кистой и последующий за ним разрушенный зуб были укреплены серебряными вкладками.
Рентген 2. Результат через два с половиной месяца от начала лечения кисты. Впередистоящий зуб (3.3, клык) не имеет ни малейших следов недавно наблюдавшегося погружения в кисту, следов кисты нет и под следующим зубом (размер кисты под ним и впередистоящим зубом был более сантиметра в диаметре при наличии гнойного свища).
Были изготовлены и фиксированы в 3.4 и в 3.5 серебряные вкладки(Фото 3).
Фото 3. Два следующих за клыком зуба зуб укреплены вкладками, обточены по металлокерамику). Зуб мудрости «жив»(нервы сохранены, чувствительность зуба мудрости в норме).
«Живой» 3.8 зуб был покрыт слоем колларгола (взвешенными в водной среде наночастицами серебра) . Наночастицы серебра из колларгола УФО облучением были импрегнированы в твёрдые ткани 3.8 («живого») зуба для предотвращения инфицирования границы «корень 3.8-металлокерамика» после протезирования 3.4, 3.5 и 3.8 зубов мостовидной металлокерамикой (Фото 4).УФО облучение проводилось следующим образом: на зуб наносился слой колларгола, затем минуту зуб облучался УФО с длиной волны 360 нм, затем воздушноя струёй зуб высушивался. Таких циклов импрегнации НЧ серебра в зуб было проведено три. После каждого УФО 3.8 зуба НЧ серебра всё глубже и всё более равномерно импрегнировались в нано- и в микро-дефекты зубного дентина 3.8 зуба.(Фото 5, 6,7,).
Наночастицы серебра из колларгола УФО облучением были импрегнированы в твёрдые ткани 3.8 («живого») зуба для предотвращения инфицирования границы «корень 3.8-металлокерамика» после протезирования 3.4, 3.5 и 3.8 зубов мостовидной металлокерамикой (Фото 4).УФО облучение проводилось следующим образом: на зуб наносился слой колларгола, затем минуту зуб облучался УФО с длиной волны 360 нм, затем воздушноя струёй зуб высушивался. Таких циклов импрегнации НЧ серебра в зуб было проведено три. После каждого УФО 3.8 зуба НЧ серебра всё глубже и всё более равномерно импрегнировались в нано- и в микро-дефекты зубного дентина 3.8 зуба.(Фото 5, 6,7,).
Фото 4. Нано-частицы серебра под воздействием УФО активируются и, проявляя основное свойство нано-частиц активно внедряться по направлению УФО-лучей в любые дефекты нано-размера постепенно выстилают поверхность зуба и поверхность корня, обращённую к металлокерамике.
Фото 5.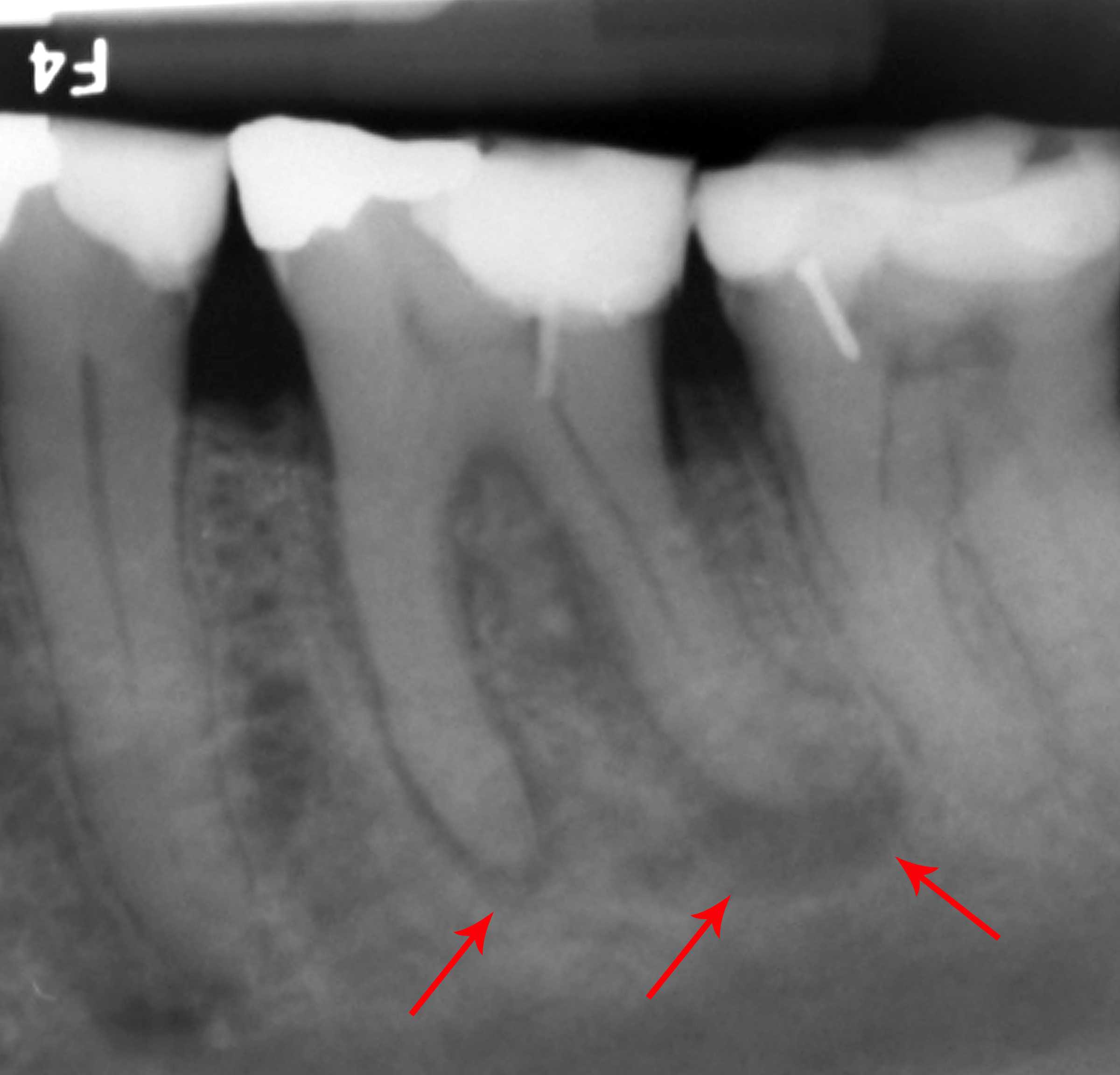 После первого цикла «УФО –воздух» 3.8 зуб и окружающий 3.8 т.н. корневой уступ под металлокерамику слегка импрегнированы НЧ серебра.
После первого цикла «УФО –воздух» 3.8 зуб и окружающий 3.8 т.н. корневой уступ под металлокерамику слегка импрегнированы НЧ серебра.
Фото 6. После второго цикла «УФО –воздух» НЧ серебра импрегнированы в зуб и в его видимую корневую часть на большой площади. Верхняя коронковая часть 3.8 приобрела металлический блеск.
Пациентке была изготовлена и зафиксирована на опорные зубы металлокерамическая мостовидная конструкция (Рентген 3, 4; Фото 8, 9).
Рентген 3. Кисты нет. На месте кисты- новообразованная в кратчайшие (2,5 месяца) кость (органотип) с повышенной по сравнению с соседними участками плотностью. Корень впередистоящего клыка также находится в плотной здоровой кости.
Рентген 4 Внутриротовая фиксация плёнки в прикусе. На вылеченном по поводу кисты и укреплённом серебряной вкладкой 3.4, на перелеченном и укреплённом серебряной вкладкой 3.5 и на «живом» 3.8 зубах фиксирован металлокерамический мост.
Фото 8. Металлокерамическая мостовидная конструкция с опорами на 3.3; 3.4; 3.8 зубах. Вид сбоку.
Фото 9. Металлокерамическая мостовидная конструкция с опорами на 3.3; 3.4; 3.8 зубах. Вид спереди.
После такого интенсивного лечения пациент воочию убеждается, что на месте кисты или гранулёмы образовалась новая кость, причём её плотность выше плотности кости у корней соседних зубов или прилегающего к вылеченному корню участка челюстной кости.
Поделиться в социальных сетях!
«Кисты» зубов – всегда ли приговор?
К
сожалению, многим пациентам приходилось
слышать «Ооо, да у вас на зубе киста,
только удалять». Что такое «киста» -
ранее так называли любой очаг вокруг
корней зубов, увиденный на снимке. Да,
действительно, зачастую «мёртвые» зубы
даже после проведённого лечения каналов,
а уж тем более при отсутствии лечения
– создают проблемы: боли при накусывании,
порой отёки после переохлаждения,
наличие свищевых ходов, из которых
отделяется гной. И тогда на снимке мы
видим тёмное пятно вокруг корней зубов–
, при его большом размере можно услышать
от врача сразу такой грустный вердикт
– только хирургия. Минимум – резекция
верхушки корня, максимум – удаление
зуба.
Что такое «киста» -
ранее так называли любой очаг вокруг
корней зубов, увиденный на снимке. Да,
действительно, зачастую «мёртвые» зубы
даже после проведённого лечения каналов,
а уж тем более при отсутствии лечения
– создают проблемы: боли при накусывании,
порой отёки после переохлаждения,
наличие свищевых ходов, из которых
отделяется гной. И тогда на снимке мы
видим тёмное пятно вокруг корней зубов–
, при его большом размере можно услышать
от врача сразу такой грустный вердикт
– только хирургия. Минимум – резекция
верхушки корня, максимум – удаление
зуба.
Да, действительно, очаг в кости вокруг зуба бывает очень большим, но его размер и расположение на самом деле не столь критичны для выбора метода лечения.
Большинство «кист» — излечимы терапевтически, т.е. без операций.
Разрежение
костной ткани в более чем 90% случаев –
это реакция организма на поступающие
из канала зуба токсины.
Соответственно, чтобы вылечить кость вокруг зуба – надо очистить каналы зуба и плотно их обтурировать (запломбировать). Убрать поступление токсинов в кость – и тогда включаются процессы восстановления, и через полгода-год-два, в зависимости от иммунитета человека, мы видим полное выздоровление.
Увы,
терапевт-не Бог, и бывают зубы со сложным
анатомическим строением, не позволяющим
провести полноценную очистку всей
канальной системы зуба, или сформировавшаяся
киста уже не сообщается с верхушечным
отверстием зуба, в таком случае да,
приходится прибегать к хирургической
операции и вылущивании кисты, порой с
резекцией верхушки корня. Но в подавляющем
большинстве случаев мы получаем
положительные результаты благодаря
только лечебным процедурам.
Лечение проводится в 2 этапа:
- В первое посещение производится очистка каналов и закладывается препарат гидроокиси кальция. На 2-3 недели. За это время препарат диссоциирует на ионы и создаёт щелочную среду в канальной системе, в которой бактерии не выживают.
- На втором посещении вымывается препарат, каналы высушиваются и пломбируются с применением силера (пасты) и гуттаперчи. С последующим постоянным восстановлением коронки зуба прямым (прямая реставрация материалами – проще говоря «пломба») или непрямым методом – протезирование искусственной коронкой.
Вернуться в раздел Важно знать
Лечение периодонтита или лечение кисты зубов
Виды периодонтита
Периодонтит инфекционный
Как раз возникает в тех случаях, когда вовремя не лечили кариес или пульпит.
Травматический периодонтит
Возникает в результате полученной травмы, когда повреждается сосудисто-нервный пучок, который питает зуб и вследствии этого возникают периапикальные изменения. В этом случае зуб будет выглядеть внешне здоровым, человек ничего не будет чувствовать.
Периапикальные изменения внутри зуба могут быть фиброзными, гранулирующими, гранулемотозными и выражаться в виде корневой кисты.
Кисты, в свою очередь, делятся на гранулемы (от 5 до 8 мм), и на корневые кисты — более 8 мм.
Периодонтит бывает острый и хронический.
Причины возникновения периодонтита или кисты зуба
Существует несколько факторов, которые приводят к образованию кисты.
Первый — механическая травма. Это может быть какой-либо внешний удар, которые приводит к повреждению сосудисто-нервного пучка, в простонародье — нерва, и, соответственно, его надрыву, нарушению питания зуба и образованию перепикальных изменений за зубом, т.е. кисты. Такой зуб может быть абсолютно не поражен кариесом, он будет целый, контактный, но на нем будет периодонтит за счет механического повреждения.
Второй фактор — кариозные полости, которые со временем начинают углубляться, доходят до нерва. Пульпа или нерв умирают и воспаление из корня переходят за верхушку и образуется киста.
Третий фактор — это первично неправильное проведенное лечение, т.е. когда-то удаляли нерв из зуба, плохо запломбировали каналы, не на всю длину, не удалили полностью нерв, плохо продезинфицировали каналы. Как следствие, остаточная инфекция вызвала воспаление за верхушкой корня и образование кисты.
Четвертый фактор — проникновение инфекции через пародонт зуба. Это, как правило, возникает у пациентов с заболеванием пародонта, т.е. с пародонтитом и как сопутствующая патология возникает образование кисты. Т.е. воспаление проникает не через нерв, а через пародонтальную связку.
Чем опасен периодонтит
Киста может перекидываться на здоровые рядом стоящие зубы. Это гнойный соединительно-тканный мешочек, который образуется на том месте, где была раньше здоровая кость. Соответственно, чем больше эта киста разрастается, тем больше она поражает костную ткань, которая будет иметь в дальнейшем большой дефект. В такую кость будет сложно установить имплантат без каких-либо костно-пластических предварительных операций. Это что касается нижней челюсти.
В такую кость будет сложно установить имплантат без каких-либо костно-пластических предварительных операций. Это что касается нижней челюсти.
Если на верхней челюсти боковые зубы 5, 6, 7, 8 будут поражены периодонтитом, то киста может в дальнейшем прорастать в пазухи и инфекция будет передаваться в верхнечелюстные пазухи, гайморовы пазухи. Как следствие, будет возникать адентогенный гайморит.
Кисты могут нагнаиваться и будет возникать т.н. флюс — поднадкостничный абсцесс, что приведет к различным разрезам. Более осложненное течение этого флюса может передаться в какое-либо пространство, которое имеется под языком, под челюстью и тогда возникает флегмона либо абсцесс этой области, что может привести к наружному разрезу, образованию рубцов и нарушению эстетики лица. При ослабленном иммунитете процесс может перерасти в заражение крови — сепсис, который дальше распространяется в органы средостения, что приводит к медиастениту и как самое серьезное осложнение — проникновение инфекции в кавернозный синус головного мозга, что приводит к летальному исходу. Такие осложнения крайне редки и как правило возникают у людей с отягощенным соматическим статусом — у алкоголиков, наркоманов, например, у пожилых заброшенных людей.
Такие осложнения крайне редки и как правило возникают у людей с отягощенным соматическим статусом — у алкоголиков, наркоманов, например, у пожилых заброшенных людей.
Диагностика кисты зуба или периодонтита
Есть метод объективного обследования и дополнительные методы: рентген-диагностика, электродонтометрия — это такой тест, при котором можно определить выживаемость пульпы. При периодонтите пульпа мертва. Соответственно, показания электродонтометрии будут очень высокие, что будет свидетельствовать о мертвом нерве.
Способы лечения периодонтита
Изначально любая киста лечится терапевтически. Т.е. даже, если планируется резекция верхушки корня — РВК, ее нельзя делать не пролечив канал, если есть к нему доступ. Бывает, что лечению препятствуют вкладки, коронки или мосты. После того, как канал будет вылечен, врач принимает решение либо о дальнейшем терапевтическом лечении, либо об РВК — резекции верхушки корня.
Если киста имеет размер до 1 см, то врач пробует терапевтическое лечение.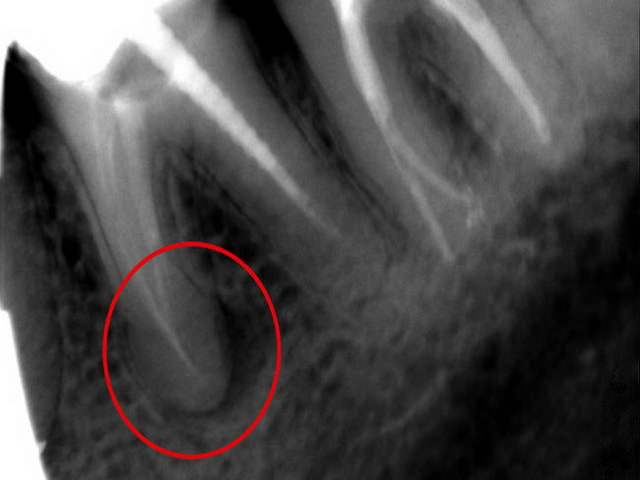 В случае отсутствия положительного течения через 6-9 месяцев и отсутствия заживления кисты, проводится РВК.
В случае отсутствия положительного течения через 6-9 месяцев и отсутствия заживления кисты, проводится РВК.
Если киста очень больших размеров — от 1 до 3 см, то терапевтическое лечение проводится совместно с операцией РВК.
Что такое вообще воспаление за верхушкой корня? С точки зрения медицины — это аллергическая реакция замедленного типа на бактерии, которые находятся в корневых каналах. Убрав бактерии, т.е. воспаление, киста должна рассосаться. Бывают такие огромные кисты, что вероятность их рассасывания очень низкая. Для того, чтобы предотвратить распространение инфекции проводят РВК.
Как правило, первично, в любом случае, приступают к терапии, а хирургическое вмешательство — это уже крайняя мера.
Профилактика периодонтита
Самая главная профилактика — вовремя ходить к стоматологу и лечить кариесы. Не запускать заболевание, а стараться вылечить его на самой ранней стадии. Еще лучше — не допускать образования кариеса, вовремя проводить домашнюю и профессиональную гигиену зубов.
Не допускать травматизма — еще одна профилактика периодонтита.
Этапы лечения зуба при периодонтите:
- Изолировав зуб с помощью роббердама (коффердама) мы создаем доступ к корневым каналам зуба , производим инструментальную обработку с помощью ручных и машинных инструментов, проводим антисептическую обработку раствором гипохлорита натрия.
- После обработки мы проводим постоянное или временное пломбирование корневых каналов, в зависимости от клинической ситуации, кальций содержащими препаратами для создания щелочной среды в системе корневых каналов. Во второе посещение, если не планируется ортопедическое лечение, мы устанавливаем постоянную пломбу. Если же до этого проводилась временная пломбировка корневых каналов, то мы пломбируем корневые каналы и устанавливаем постоянную пломбу.
При сильном разрушении зуба и невозможности установки пломбы проводится восстановление зуба с помощью ортопедических конструкций. Сроки заживлении кисты на зубе при адекватном эндодонтическом лечении от 3-х до 12-ти месяцев. При этом существует незначительный процент, когда консервативное эндодонтическое лечение зубов с периапикальными изменениями не дает положительного результата. Тогда необходимо прибегнуть к апикальной хирургии с ретроградным доступом (то есть к операции РВК – резекции верхушки корня или механическому удалению кисты). Об этом можно почитать в разделе «Хирургия«.
При этом существует незначительный процент, когда консервативное эндодонтическое лечение зубов с периапикальными изменениями не дает положительного результата. Тогда необходимо прибегнуть к апикальной хирургии с ретроградным доступом (то есть к операции РВК – резекции верхушки корня или механическому удалению кисты). Об этом можно почитать в разделе «Хирургия«.
Примеры лечения периодонтита
В нашей клинике мы проводим удаления зубов по строгим показаниям, когда нет возможности сохранения зуба. Наличие кист, гранулем и других воспалительных очагов не является показанием к удалению зуба.
Пример лечения периодонтита в нашей клинике
Пациентка Н. обратилась в клинику жалобами на припухлость десны в области верхней челюсти слева, на боли при накусывании на зуб. После проведения компьютерной томографии на 25 зубе выявлен воспалительный очаг деструкции размером около 8мм (кистогранулёма), также на снимке отмечается наличие воспалительного инфильтрата в верхнечелюстной (гайморовой) пазухе.
На снимке очаги воспаления отмечены стрелками.
До обращения в нашу клинику пациентка обращалась в несколько клиник, где ей было предложено удаление зуба. Наши врачи не нашли показаний для удаления зуба, было проведено его эндолечение, через 4 месяца был проведено повторное томографическое исследование, на котором отмечается полное заживление очага воспаления на верхушке корня 25 зуба, отсутствие воспалительного инфильтрата в верхнечелюстной (гайморовой) пазухе.
Если Вам сказали в другой клинике, что зуб не подлежит сохранению, обратитесь на консультацию к врачу в нашу клинику.
Киста
Киста — это образование (полость), расположенное на корне или корнях зуба и связанное с ним. Киста имеет оболочку и заполнена микроорганизмами и продуктами их жизнедеятельности. Киста может образовываться вследствие проникновения патогенных микроорганизмов за верхушку корня зуба.
Причиной может стать недолеченный корень зуба, трещины в корне зуба, также не исключён парадонтологический карман.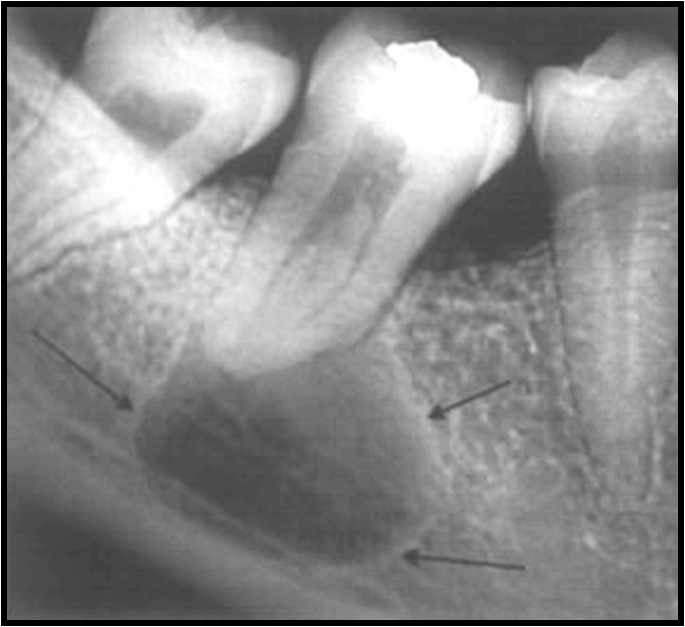
Киста может расти и увеличиваться в размерах, двигая соседние зубы и разрушая кость, делая впоследствии сложным процесс имплантации.
Располагается киста как рентгенологически, так и клинически. Например, на рентгене это может выглядеть как радиолюцентное образование, чаще округлой формы с четкими краями, а клинКонсервативные: с помощью перелечивания каналов зуба, связанных с кистой. И хирургический – удаление зуба, цистэктомия, апекстомия.
Если киста поддалась лечению и нет рецидивов за последние полгода, то с удалением можно повременить.
Терапевтическое лечение кисты
Распломбировка ранее запломбированных каналов, их медикаментозное и механическая обработка разными способами. Затем в канал вносится препарат, содержащий «гидроксид кальция» в той или иной консистенции и оставляется там на срок до 1 месяца. Затем, если не было никаких клинических проявлений за время лечения, то каналы пломбируются уже постоянными пломбировочными материалами.
Хирургическое лечение.
Оперативное вмешательство для лечения зубной кисты проводится в следующих случаях:
- Наличие воспаления в десне;
- Наличие коронки на пораженном зубе;
- Наличие штифта в канале зубного корня;
- Размер образования в диаметре более 10 миллиметров.
Удаление зуба и кисты с тщательным удалением ее оболочки.
Осложнения кисты зуба.
Не диагностированные и не выявленные вовремя кисты зубов увеличиваются в размерах и вызывают разрушение костной ткани с последующим ее замещением соединительной тканью. На данной стадии проблемы могут возникнуть осложнения, которые приведут в будущем к утрате зуба. По словам специалистов, при наличии зубной кисты могут возникнуть следующие патологии:
- Воспаление лимфатических узлов;
- Гнойное кистозное воспаление;
- Расплавление челюстной костной ткани по причине увеличения размеров кисты;
- Возникновение периостита или остеомиелита по причине хронического воспаления кисты;
- Возникновение гайморита в хронической форме по причине кистозного прорастания в гайморовы пазухи;
- Появление абсцесса в области щеки или десны по причине гнойного воспаления;
- Формирование заражения крови – сепсиса;
- Появление флегмоны в области шеи по причине длительного гнойного воспаления;
- Самопроизвольный челюстной перелом, происходящий по причине кистозного разрастания и истончения костного основания челюсти
Если при диагностированной зубной кисте пациент сообщает врачу о наличии гнойного запаха в носу, это может означать начало гнойного воспаления или прорастания неприятного образования в область гайморовых пазух.
Профилактика кисты зуба
- Посещение стоматолога дважды в год;
- Проведение рентгенографии при любом подозрении или симптоме кисты зуба;
- Своевременное устранение и лечение стоматологических и других заболеваний;
- Тщательная и своевременная гигиена ротовой полости;
- Исключение возможности нанесения травм зубам или челюсти;
- Внимательное отношение к здоровью в целом, защита иммунитета.
Рентген кабинет, рентгенодиагностика | Стоматологическая поликлиника №28
Наша стоматологическая поликлиника в Красносельском районе оснащена всем необходимым оборудованием, которое позволяет проводить:
- дентальную внутриротовую рентгенограмму в цифровом качестве и на пленке
- компьютерную томографию лицевой части черепа, а также верхней челюсти и височно-нижнечелюстного сустава
Неотъемлемой частью диагностической и лечебной процедур является прицельный и панорамный снимок, сделанный специальным аппаратом.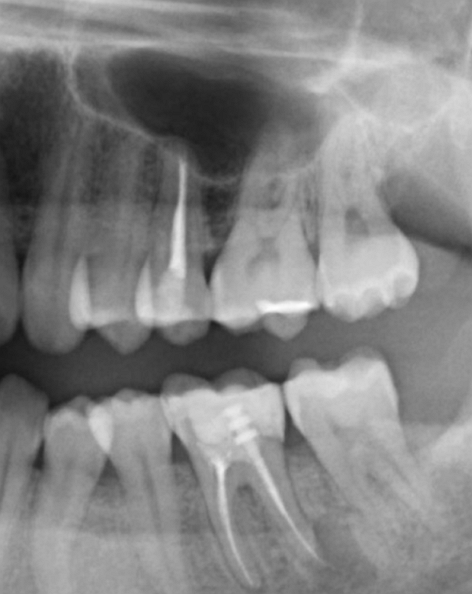 С помощью первого можно увидеть полное изображение структуры зуба, а благодаря панорамному – околозубное пространство. Обзорный снимок осуществляется для того, чтобы стоматолог смог определить текущее состояние зуба. Так он сможет легко назначить необходимое лечение, а также провести контроль после окончания всех процедур.
С помощью первого можно увидеть полное изображение структуры зуба, а благодаря панорамному – околозубное пространство. Обзорный снимок осуществляется для того, чтобы стоматолог смог определить текущее состояние зуба. Так он сможет легко назначить необходимое лечение, а также провести контроль после окончания всех процедур.
Другими словами панорамный снимок зубов еще называется ортопантомограмма, или ОПТГ, значение которой очень важно, поскольку с ее помощью врач стоматолог без особых усилий может определить состояние временных и постоянных зубов. Благодаря ортопантомографу, часто можно заметить разные образования, которые просто так невозможно увидеть, и, таким образом, положительно повлиять на лечение и здоровье зуба.
Сделать панорамный снимок зубов в некоторых случаях означает вовремя отправить больного на операцию, ведь если у пациента, например, имеются кисты или гранулемы и при этом человек не испытывает болевых ощущений, то без снимка диагностировать их бывает затруднительно, так как на ранних стадиях данные виды заболеваний проходят бессимптомно. Поэтому панорамный снимок позволит вовремя выявить заболевания зубов и челюстей и осуществить необходимые лечебные мероприятия для их устранения.
Поэтому панорамный снимок позволит вовремя выявить заболевания зубов и челюстей и осуществить необходимые лечебные мероприятия для их устранения.
Даже при лечении банального кариеса рентгеновский снимок позволяет нередко, а главное вовремя, увидеть проблемы, которые уже требуют более серьезного вмешательства.
Удаление кисты зуба…
Рентген зубов в Ростове — цена, описание услуги в стоматологии Эверест.
Если Вас беспокоит боль в полости рта, или другие вопросы, касающиеся стоматологии — пройдите онлайн диагностику и определите наиболее вероятный диагноз.
Помните — точный диагноз Вам может поставить только специалист при личном осмотре в клинике!
Беспокоит зубная боль
Беспокоит боль после удаления зуба(ов)
Не устраивает внешний вид
Подвижность зуба(ов)
Трудно жевать
Боль и воспаление дёсен
Боль от раздражителей (контакта с холодным, горячим, сладким)
Периодическая зубная боль без определенных причин
Зубная боль при накусывании
Зубная боль при чистке зубов
Зубная боль после лечения зубов
Болит 1 или 2 зуба
Болит много зубов
Зубная боль возникает/усиливается при надавливании на зуб
На зубной эмали заметны темные пятна, открытые полости
Такая боль может быть симптомом ФЛЮСА, ПЕРИОДОНТИТА или КИСТЫ. Эти заболевания могут привести к утрате одного или нескольких зубов. Для точной постановки диагноза незамедлительно обратитесь к врачу.
Эти заболевания могут привести к утрате одного или нескольких зубов. Для точной постановки диагноза незамедлительно обратитесь к врачу.
На зубной эмали заметны темные пятна, открытые полости
На зубной эмали нет темных пятен, открытых полостей
Зубная боль после пломбирования
Зубная боль после протезирования
Боль длится долго
Боль проходит быстро
Ваш возможный диагноз — ГИПЕРЕСТЕЗИЯ, или повышенная чувствительность зубов. Ее причиной может стать механическое повреждение зубов или истощение эмали. Не пытайтесь лечить гиперестезию народными методами, Вы можете навредить своему здоровью. Обратитесь к врачу.
Ее причиной может стать механическое повреждение зубов или истощение эмали. Не пытайтесь лечить гиперестезию народными методами, Вы можете навредить своему здоровью. Обратитесь к врачу.
Возможный диагноз — ПУЛЬПИТ. Вам необходимо как можно скорее обратиться к врачу. Воспаление зубного нерва, которое сопровождается болью, может привести к потере зуба.
Возможный диагноз — КАРИЕС. Как можно скорее обратитесь к врачу, так как развитие кариеса приводит к пульпиту, а пульпит — к потере зуба. При своевременном лечении этой проблемы можно избежать.
Ваш возможный диагноз — ПЕРИОДОНТИТ. Если не лечить заболевание, оно приведет к потере зубов. Более того, острое воспаление корневой оболочки зубов и соединительных тканей, окружающих корень, может привести к гаймориту, абсцессу, остеомиелиту челюсти, а также стать причиной заражения крови всего организма. Обратитесь к врачу, чтобы решить проблему.
Если не лечить заболевание, оно приведет к потере зубов. Более того, острое воспаление корневой оболочки зубов и соединительных тканей, окружающих корень, может привести к гаймориту, абсцессу, остеомиелиту челюсти, а также стать причиной заражения крови всего организма. Обратитесь к врачу, чтобы решить проблему.
Боль длится долго
Боль проходит быстро
Возможный диагноз — ПУЛЬПИТ. Вам необходимо как можно скорее обратиться к врачу. Воспаление зубного нерва, которое сопровождается болью, может привести к потере зуба.
Возможный диагноз — КАРИЕС.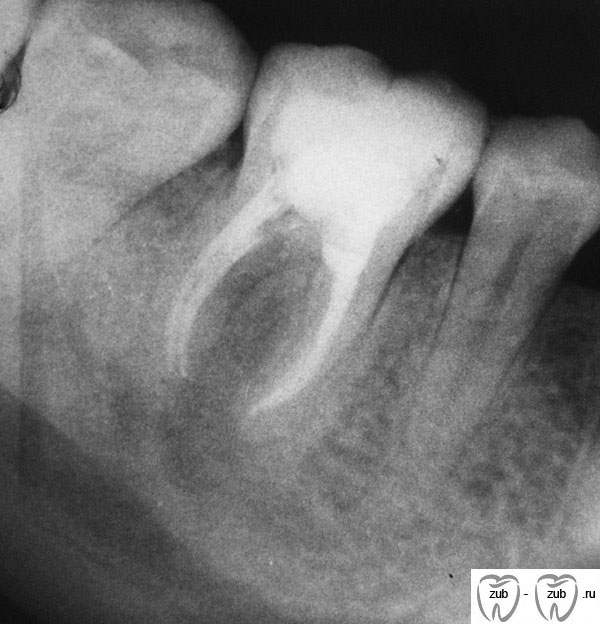 Как можно скорее обратитесь к врачу, так как развитие кариеса приводит к пульпиту, а пульпит — к потере зуба. При своевременном лечении этой проблемы можно избежать.
Как можно скорее обратитесь к врачу, так как развитие кариеса приводит к пульпиту, а пульпит — к потере зуба. При своевременном лечении этой проблемы можно избежать.
Возможный диагноз — КАРИЕС. Как можно скорее обратитесь к врачу, так как развитие кариеса приводит к пульпиту, а пульпит — к потере зуба. При своевременном лечении этой проблемы можно избежать.
Ваш возможный диагноз — ГИПЕРЕСТЕЗИЯ, или повышенная чувствительность зубов. Ее причиной может стать механическое повреждение зубов или истощение эмали. Не пытайтесь лечить гиперестезию народными методами, Вы можете навредить своему здоровью. Обратитесь к врачу.
Возможный диагноз — ПОСТПЛОМБИРОВОЧНЫЕ БОЛИ. Однако данный симптом может быть признаком и других заболеваний. Для того, чтобы узнать свой точный диагноз, обратитесь к врачу.
Однако данный симптом может быть признаком и других заболеваний. Для того, чтобы узнать свой точный диагноз, обратитесь к врачу.
Возможно, у Вас возникли ОСЛОЖЕНИЯ после установки протеза. Если Вы не хотите потерять здоровье, как можно скорее обратитесь к специалисту.
После удаления прошло 1-2 дня
После удаления прошло более 4-х дней
Удаление было сложным
Удаление было простым
Возможный диагноз — АЛЬВЕОЛИТ ЛУНКИ.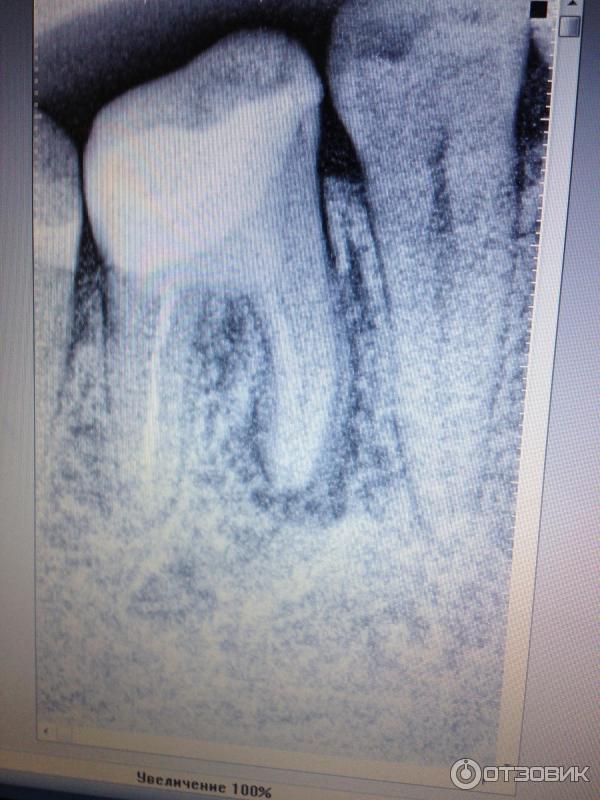 В лунку проникла инфекция, из-за чего возник воспалительный процесс. Это достаточно сложное заболевание, при отсутствии лечения, боли будут усиливаться. В то же время, своевременное лечение позволит Вам избежать осложнений. Для получения помощи — запишитесь на консультацию к врачу.
В лунку проникла инфекция, из-за чего возник воспалительный процесс. Это достаточно сложное заболевание, при отсутствии лечения, боли будут усиливаться. В то же время, своевременное лечение позволит Вам избежать осложнений. Для получения помощи — запишитесь на консультацию к врачу.
Возможный диагноз — ЛУНОЧКОВАЯ БОЛЬ. Её причиной является травма, полученная в ходе удаления зуба. Для точной постановки диагноза, рекомендуем Вам записаться на бесплатную консультацию к врачу.
Боль постепенно слабеет
Боль не уменьшается
Вероятнее всего, у Вас идет ЕСТЕСТВЕННЫЕ ПРОЦЕСС ЗАЖИВЛЕНИЯ.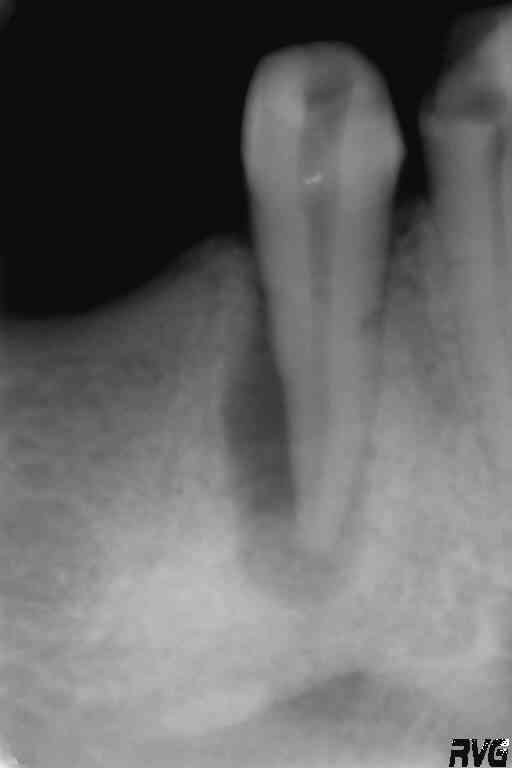 В зависимости от особенностей организма он может длиться до трех месяцев. Однако учтите, что точный диагноз можно поставить только при осмотре. Обратитесь к врачу, чтобы исключить наличие других заболеваний.
В зависимости от особенностей организма он может длиться до трех месяцев. Однако учтите, что точный диагноз можно поставить только при осмотре. Обратитесь к врачу, чтобы исключить наличие других заболеваний.
Возможный диагноз — АЛЬВЕОЛИТ ЛУНКИ. В лунку проникла инфекция, из-за чего возник воспалительный процесс. Это достаточно сложное заболевание, при отсутствии лечения, боли будут усиливаться. В то же время, своевременное лечение позволит Вам избежать осложнений. Для получения помощи — запишитесь на консультацию к врачу.
Не устраивает цвет всех зубов
Не устраивает цвет одного зуба
Не устраивает расположение зуба(ов)
Отсутствует несколько зубов
Дефект тканей зуба
Я курю
Я не курю
Возможно, у Вас ДИСКОЛОРИТ, или изменение цвета зуба.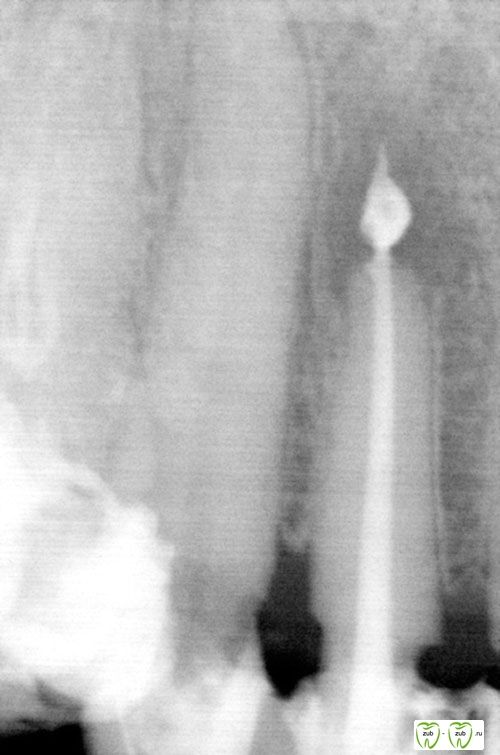 Это происходит из-за отсутствия питания зуба, вследствие удаленного нерва. Решить проблему можно установкой коронки или винира. Для точной постановки диагноза обратитесь к врачу.
Это происходит из-за отсутствия питания зуба, вследствие удаленного нерва. Решить проблему можно установкой коронки или винира. Для точной постановки диагноза обратитесь к врачу.
Вероятнее всего, у Вас АНОМАЛИЯ ЗУБНОГО РЯДА. Решить проблему можно с помощью брекетов. Запишитесь на бесплатную консультацию к врачу для того, чтобы он мог оценить состояние Ваших зубов и составить план лечения.
Скорее всего, у Вас ЧАСТИЧНАЯ ВТОРИЧНАЯ АДЕНТИЯ. Это заболевание сказывается не только на Вашем внешнем виде, оно может привести к проблемам с пищеварением. Решить проблему можно при помощи имплантации и протезов. Для получения бесплатной консультации — запишитесь к врачу.
Дефект тканей зуба может быть признаком самых разных заболеваний. Возможно, у Вас ГЛУБОКИЙ КАРИЕС или ГИПОПЛАЗИЯ. Одним из вариантов восстановления зуба является установка искусственной коронки. Однако помните, что поставить точный диагноз и составить план лечения врач может только при личном осмотре.
Возможный диагноз — НАЛЕТ КУРИЛЬЩИКА. Решить эту эстетическую проблему можно с помощью современных технологий отбеливания. Не пытайтесь осветлить зубы народными методами, Вы можете повредить эмаль. Для получения консультации запишитесь к врачу.
Вероятнее всего, Ваши зубы окрасились ПИЩЕВЫМИ КРАСИТЕЛЯМИ или это ПРИРОДНЫЙ ЦВЕТ Ваших зубов. Отбелить зубы можно при помощи современных технологий, которые применяются в нашей клинике. Запишитесь на бесплатную консультацию к врачу.
Отбелить зубы можно при помощи современных технологий, которые применяются в нашей клинике. Запишитесь на бесплатную консультацию к врачу.
Подвижность зуба(ов) из-за травмы
Подвижность зуба(ов) вместе с воспалением и/или кровотечением дёсен
Ваш возможный диагноз — НАДЛОМ зуба(ов) или его(их) СМЕЩЕНИЕ В ЛУНКЕ. Заболевание может привести к боли и потере зуба(ов). Как можно скорее обратитесь к врачу. Он сможет поставить точный диагноз и составить план лечения.
Возможно, у Вас возник ПАРОДОНТИТ или ПЕРИОДОНТИТ. Пародонтит, в частности, при отсутствии лечения со временем приводит к появлению зубодесневых карманов, расшатыванию и выпадению зубов. Если Вы не хотите потерять здоровье, запишитесь на консультацию к врачу.
Пародонтит, в частности, при отсутствии лечения со временем приводит к появлению зубодесневых карманов, расшатыванию и выпадению зубов. Если Вы не хотите потерять здоровье, запишитесь на консультацию к врачу.
Отсутствуют все зубы
Отсутствует несколько зубов
Недовольство имеющимися конструкциями
Вероятнее всего, у Вас ПОЛНАЯ ВТОРИЧНАЯ АДЕНТИЯ. Это заболевание сказывается не только на Вашем внешнем виде, оно может привести к серьёзным проблемам с пищеварением. Решить проблему можно при помощи имплантации и протезов. Для получения бесплатной консультации, запишитесь на приём к врачу.
Решить проблему можно при помощи имплантации и протезов. Для получения бесплатной консультации, запишитесь на приём к врачу.
Скорее всего, у Вас ЧАСТИЧНАЯ ВТОРИЧНАЯ АДЕНТИЯ. Это заболевание сказывается не только на Вашем внешнем виде, оно может привести к серьёзным проблемам с пищеварением. Решить проблему можно при помощи имплантации и протезов. Для получения бесплатной консультации, запишитесь на приём к врачу.
Скорее всего, у Вас ЧАСТИЧНАЯ ВТОРИЧНАЯ АДЕНТИЯ. Это заболевание сказывается не только на Вашем внешнем виде, оно может привести к серьёзным проблемам с пищеварением. Решить проблему можно при помощи имплантации и протезов. Для получения бесплатной консультации, запишитесь на приём к врачу.
Десна болит в области прорезающегося зуба
Десна воспалена, болит и болит зуб
Боль и кровотечение десен
Десна воспалена, болит и неприятный запах изо рта
Отёк, воспаление и нагноение десны
Боль десен при использовании зубного протеза
Прорезывается зуб мудрости
Зуб не может прорезаться
Вероятнее всего, у Вас КИСТА или ПЕРИОСТИТ.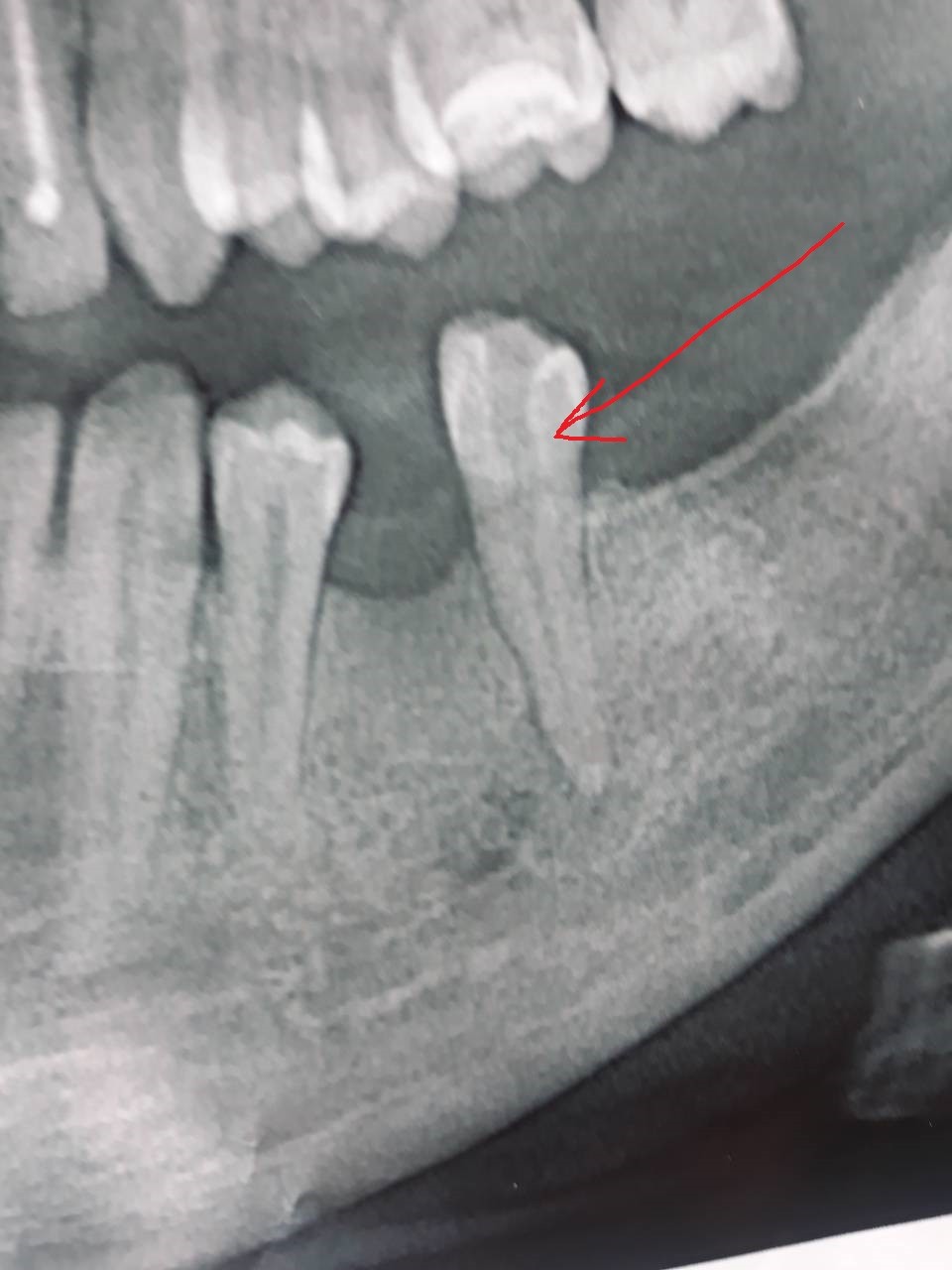 Воспалительный процесс может привести к потере одного или нескольких зубов. Вам нужно как можно скорее обратиться к врачу.
Воспалительный процесс может привести к потере одного или нескольких зубов. Вам нужно как можно скорее обратиться к врачу.
Десна воспалена, болит, кровоточит, и расшатываются зубы
Десна воспалена, болит, кровоточит, и неприятный запах изо рта
Возможный диагноз — ГИНГИВИТ. Это воспалительное заболевание десен может перейти в пародонтит, которое при отсутствии лечения закончится потерей зубов. Для решения проблемы обратитесь к врачу.
Возможный диагноз — СТОМАТИТ. Воспаление слизистой оболочки рта может возникать из-за инфекции. Для того, чтобы избавиться от неприятных ощущений, необходимо обратиться к врачу.
Воспаление слизистой оболочки рта может возникать из-за инфекции. Для того, чтобы избавиться от неприятных ощущений, необходимо обратиться к врачу.
Десна воспалена, болит
Воспаления нет, но десна болит
Возможный диагноз — ПЕРИОКОРОНАРИТ, или ВОСПАЛЕНИЕ ТКАНЕЙ ДЕСНЫ. Может сопровождаться отёком и неприятным запахом изо рта. При отсутствии лечения заболевание приведет к травмированию соседнего зуба, а также развитию абсцесса. Обратитесь к врачу для точной постановки диагноза.
Вероятнее всего, у Вас возникла РЕТЕНЦИЯ зуба. Если не лечить её, могут возникнуть такие серьезные последствия, как киста и нарушение эстетики лица. Незамедлительно обратитесь к врачу для постановки точного диагноза и разработки плана лечения.
Если не лечить её, могут возникнуть такие серьезные последствия, как киста и нарушение эстетики лица. Незамедлительно обратитесь к врачу для постановки точного диагноза и разработки плана лечения.
Возможный диагноз — ПАРОДОНТИТ. Это воспалительный процесс, возникающий в тканях, которые окружают зуб. Вы рискуете потерять зубы. Немедленно обратитесь к врачу.
Возможный диагноз — ГИНГИВИТ. Это воспалительное заболевание десен может перейти в пародонтит, которое при отсутствии лечения закончится потерей зубов. Для решения проблемы обратитесь к врачу.
Возможный диагноз — ПРОТЕЗНЫЙ СТОМАТИТ.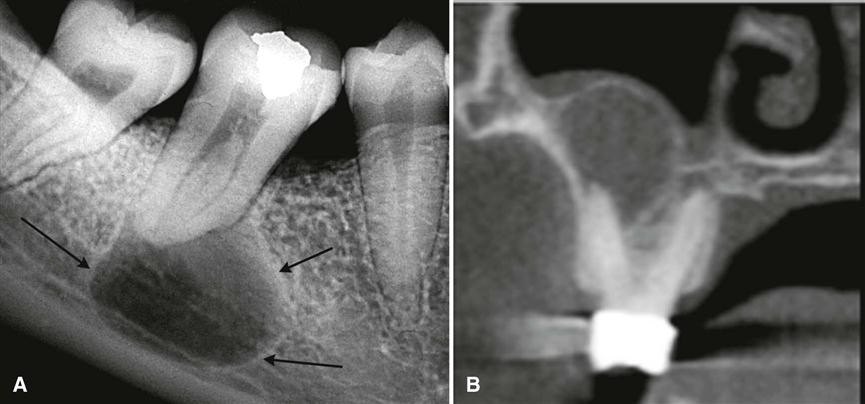 Он мог возникнуть из-за неправильной гигиены рта. Не пользуйтесь народными методами, Вы можете ухудшить свое состояние. Для лечения стоматита обратитесь к врачу.
Он мог возникнуть из-за неправильной гигиены рта. Не пользуйтесь народными методами, Вы можете ухудшить свое состояние. Для лечения стоматита обратитесь к врачу.
Ваш возможный диагноз — НЕПРАВИЛЬНОЕ ПРОТЕЗИРОВАНИЕ. Однако помните, что точный диагноз можно поставить только при осмотре. Запишитесь к врачу, чтобы выявить точную причину проблемы.
Заявка на бесплатную консультацию
Заявка на бесплатную консультацию
Ваша заявка отправлена успешно, наш менеджер свяжется с Вами в ближайшее время, и уточнит все детали предварительной записи, а также оформит скидку.
Причины и симптомы кисты зуба
При попадании инфекции в челюстную ткань в качестве защитного ответа иммунной системы наш организм отграничивает здоровые участки от пораженных посредством образования капсулы из соединительной ткани — так образуется киста зуба.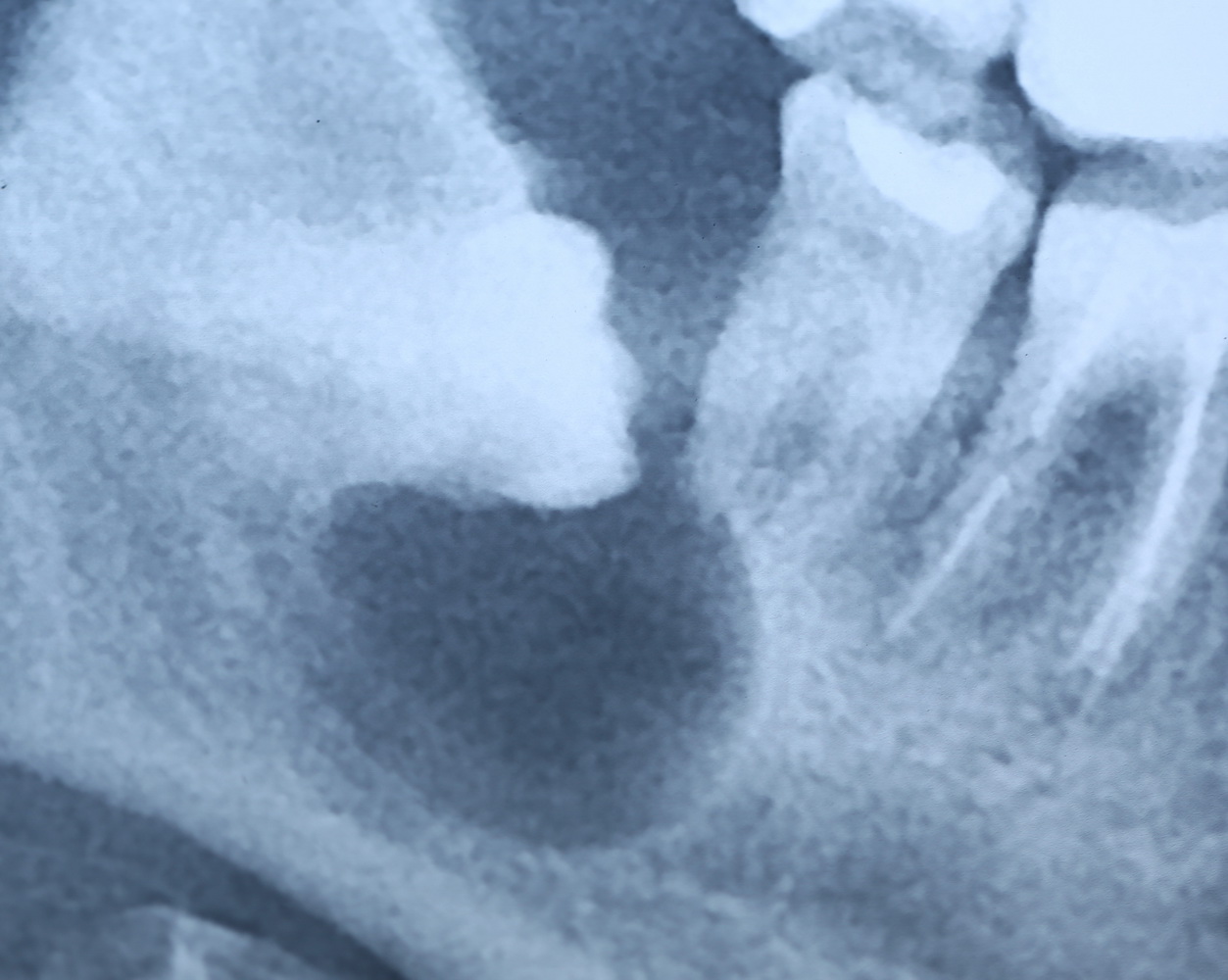 Поскольку чаще всего она локализуется в области корневых каналов ее также называют радикулярной или корневой.
Поскольку чаще всего она локализуется в области корневых каналов ее также называют радикулярной или корневой.
Она представляет собой полое новообразование размером от 1 мм до 2 см, заполненное жидкостью (экссудатом) или гноем. Кисты зуба менее 5 мм называются гранулемами и, как правило, капсулы не имеют, поэтому на рентгеновском снимке не видно их четких границ.
Причины
Основной причиной образования кисты зуба считают попадание инфекции в костную ткань альвеолярных отростков в следствие отсутствия лечения осложненного пульпитом или периодонтитом кариеса. Однако распространяться бактерии могут и опосредованно, гематогенным путем (через кровь) из других очагов воспаления — гайморовых пазух при гайморите, патологических зубодесневых карманов и т.д.
Травмирование зуба, некачественное пломбирование корневых каналов, а также неправильное прорезывание зубов, в том числе восьмерок, также создают условия для развития воспалительного процесса.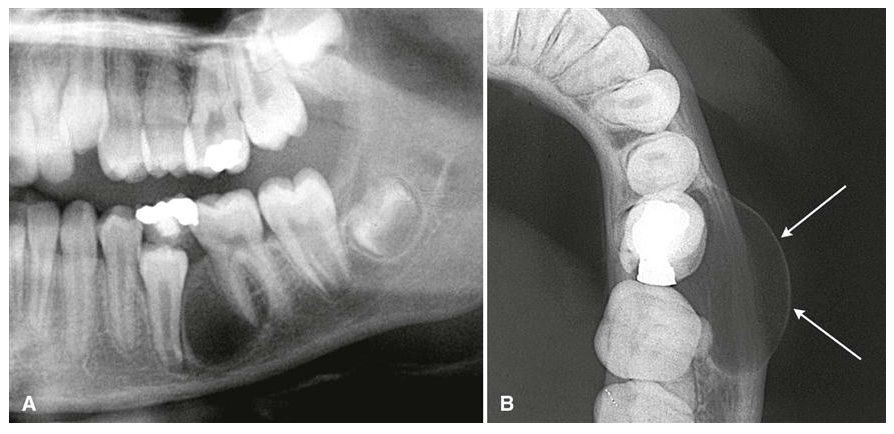
К неблагоприятным факторам, способствующим развитию патологии, можно отнести снижение иммунитета, переохлаждение и курение.
Клиническая картина
На начальной стадии заболевание себя никак не обнаруживает. Заподозрить развитие патологии можно по следующим признакам:
- болезненность при надкусывании на причинный зуб или пальпации десны рядом с ним;
- припухлость десны и щеки на стороне пораженной зубной единицы;
- запах изо рта.
Зачастую наличие кисты зуба диагностируется случайным образом при проведении рентгенологического исследования (прицельного снимка зуба, ортопантомограммы, компьютерной томографии зубов).
Развитие патологии (с последующим воспалением) дает выраженный болевой синдром и припухлость щеки на стороне пораженной зубной единицы.
Диагностика и лечение
Как уже отмечалось выше, диагноз кисты зуба подтверждается посредством рентгенологического исследования. На снимке отображается кистозная капсула, по очертаниям которой можно сделать вывод о размерах новообразования, степени поражения кости челюсти, состояние корня и корневых каналов.
На снимке отображается кистозная капсула, по очертаниям которой можно сделать вывод о размерах новообразования, степени поражения кости челюсти, состояние корня и корневых каналов.
Киста зуба проходит самостоятельно только в детском возрасте (7-10 лет) при условии, что она образуется при смене молочного прикуса на постоянный. В остальных случаях заболевание необходимо лечить во избежание развития таких осложнений, как потеря зуба, воспаления надкостницы, остеомиелита, абсцесса и пр. Выбор терапевтической тактики зависит от размера новообразования: кисты менее 8 мм лечатся без удаления, более крупные — посредством хирургического вмешательства.
Произошла ошибка при настройке вашего пользовательского файла cookie
Произошла ошибка при настройке вашего пользовательского файла cookie Этот сайт использует файлы cookie для повышения производительности. Если ваш браузер не принимает файлы cookie, вы не можете просматривать этот сайт.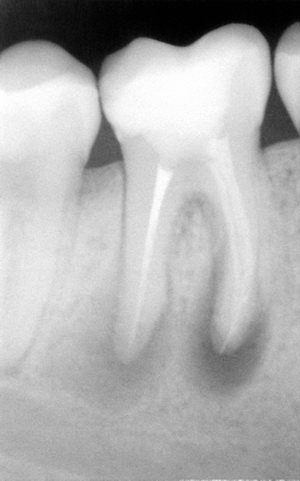
Настройка вашего браузера для приема файлов cookie
Существует множество причин, по которым cookie не может быть установлен правильно. Ниже приведены наиболее частые причины:
- В вашем браузере отключены файлы cookie.Вам необходимо сбросить настройки своего браузера, чтобы он принимал файлы cookie, или чтобы спросить вас, хотите ли вы принимать файлы cookie.
- Ваш браузер спрашивает вас, хотите ли вы принимать файлы cookie, и вы отказались. Чтобы принять файлы cookie с этого сайта, используйте кнопку «Назад» и примите файлы cookie.
- Ваш браузер не поддерживает файлы cookie. Если вы подозреваете это, попробуйте другой браузер.
- Дата на вашем компьютере в прошлом. Если часы вашего компьютера показывают дату до 1 января 1970 г.,
браузер автоматически забудет файл cookie.Чтобы исправить это, установите правильное время и дату на своем компьютере.

- Вы установили приложение, которое отслеживает или блокирует установку файлов cookie. Вы должны отключить приложение при входе в систему или уточнить у системного администратора.
Почему этому сайту требуются файлы cookie?
Этот сайт использует файлы cookie для повышения производительности, запоминая, что вы вошли в систему, когда переходите со страницы на страницу.Чтобы предоставить доступ без файлов cookie потребует, чтобы сайт создавал новый сеанс для каждой посещаемой страницы, что замедляет работу системы до неприемлемого уровня.
Что сохраняется в файлах cookie?
Этот сайт не хранит ничего, кроме автоматически сгенерированного идентификатора сеанса в cookie; никакая другая информация не фиксируется.
Как правило, в файле cookie может храниться только информация, которую вы предоставляете, или выбор, который вы делаете при посещении веб-сайта. Например, сайт
не может определить ваше имя электронной почты, пока вы не введете его. Разрешение веб-сайту создавать файлы cookie не дает этому или любому другому сайту доступа к
остальной части вашего компьютера, и только сайт, который создал файл cookie, может его прочитать.
Например, сайт
не может определить ваше имя электронной почты, пока вы не введете его. Разрешение веб-сайту создавать файлы cookie не дает этому или любому другому сайту доступа к
остальной части вашего компьютера, и только сайт, который создал файл cookie, может его прочитать.
Диагностическая роль компьютерной томографии
Термин остаточная киста чаще всего используется для обозначения сохраненной корешковой кисты удаленных зубов. Остаточные кисты — одни из самых распространенных кист челюстей.Расположение всех одонтогенных кист обычно внутрикостное. Периферические (внекостные) предлежания встречаются редко. О периферических проявлениях остаточной кисты никогда не сообщалось в литературе. В этой статье обсуждается роль КТ в диагностике необычного периферического проявления остаточной кисты.
1. Введение
Более высокая частота возникновения кист в ротофациальной области может быть связана со сложной эмбриологией и развитием зубов, а также с наличием остатков одонтогенного эпителия. Радикулярные и остаточные кисты являются наиболее распространенными кистами, составляющими от 52,3% до 60% всех кист челюсти [1, 2]. Большинство корешковых кист (60%) обнаруживаются в верхней челюсти, особенно вокруг резцов и клыков [3]. Остаточная киста может развиться в зубной гранулеме, оставшейся после удаления. Они составляют примерно 10% всех одонтогенных кист [4]. При полном хирургическом удалении корешковая киста не рецидивирует. Если кистозный мешок сильно фрагментирован, оставляя остатки эпителия, или если периапикальная гранулема удалена не полностью с оставшимися остатками эпителия, через несколько месяцев или даже лет в этой области может развиться остаточная киста.Остаточная киста обычно протекает бессимптомно и часто обнаруживается при обычном рентгенографическом исследовании беззубой области. Однако они могут вызывать расширение кортикальных пластинок челюстей и могут инвагинировать в антральный отдел верхней челюсти или опускать нижний альвеолярный канал. Иногда становятся болезненными при вторичном заражении.
Радикулярные и остаточные кисты являются наиболее распространенными кистами, составляющими от 52,3% до 60% всех кист челюсти [1, 2]. Большинство корешковых кист (60%) обнаруживаются в верхней челюсти, особенно вокруг резцов и клыков [3]. Остаточная киста может развиться в зубной гранулеме, оставшейся после удаления. Они составляют примерно 10% всех одонтогенных кист [4]. При полном хирургическом удалении корешковая киста не рецидивирует. Если кистозный мешок сильно фрагментирован, оставляя остатки эпителия, или если периапикальная гранулема удалена не полностью с оставшимися остатками эпителия, через несколько месяцев или даже лет в этой области может развиться остаточная киста.Остаточная киста обычно протекает бессимптомно и часто обнаруживается при обычном рентгенографическом исследовании беззубой области. Однако они могут вызывать расширение кортикальных пластинок челюстей и могут инвагинировать в антральный отдел верхней челюсти или опускать нижний альвеолярный канал. Иногда становятся болезненными при вторичном заражении. Рентгенологически это хорошо выраженная рентгенопрозрачность от округлой до овальной формы с кортикальным краем. Внутренняя поверхность кисты обычно рентгенопрозрачна. Дистрофический кальциноз может присутствовать в длительно существующей кисте, обычно с регрессией [3, 5].Однако инфекция делает кору менее заметной [6]. К сожалению, было проведено очень мало исследований соотношения регрессии и роста остаточных кист. Растущая киста может вызвать смещение или рассасывание прилегающей анатомической структуры. Однако в случае периферического представления того же самого становится трудно диагностировать точное местоположение и распространение поражения с помощью обычной рентгенографии. В верхней челюсти периферическая остаточная киста является диагностической дилеммой независимо от того, происходит ли она из альвеолы / или антрального отдела верхней челюсти.Остаточные кисты часто возникают в центре (внутри кости), в основном в области зуба. В нашем случае при клиническом обследовании это выглядело как обычная внутрикостная остаточная киста, вызывающая расширение коры, в то время как обычные рентгенограммы четко не определяли точное местоположение и происхождение кисты, но правильное применение компьютерной томографии выявило редкое периферическое представление остаточной кисты.
Рентгенологически это хорошо выраженная рентгенопрозрачность от округлой до овальной формы с кортикальным краем. Внутренняя поверхность кисты обычно рентгенопрозрачна. Дистрофический кальциноз может присутствовать в длительно существующей кисте, обычно с регрессией [3, 5].Однако инфекция делает кору менее заметной [6]. К сожалению, было проведено очень мало исследований соотношения регрессии и роста остаточных кист. Растущая киста может вызвать смещение или рассасывание прилегающей анатомической структуры. Однако в случае периферического представления того же самого становится трудно диагностировать точное местоположение и распространение поражения с помощью обычной рентгенографии. В верхней челюсти периферическая остаточная киста является диагностической дилеммой независимо от того, происходит ли она из альвеолы / или антрального отдела верхней челюсти.Остаточные кисты часто возникают в центре (внутри кости), в основном в области зуба. В нашем случае при клиническом обследовании это выглядело как обычная внутрикостная остаточная киста, вызывающая расширение коры, в то время как обычные рентгенограммы четко не определяли точное местоположение и происхождение кисты, но правильное применение компьютерной томографии выявило редкое периферическое представление остаточной кисты.
2. История болезни
Пациент 30 лет обратился в отделение стоматологической медицины и радиологии стоматологического колледжа и больницы Махатмы Ганди, Джайпур, Индия, с основной жалобой на медленно прогрессирующий отек на правой стороне лицо длительностью 5 месяцев.Начало было незаметным после удаления гнилого зуба из той же области. Первоначально он был маленьким и мягким, но постепенно стал большим и твердым по консистенции. Иногда сообщалось о легкой боли, особенно при надавливании и наклоне головы вперед. История болезни не содержит сведений.
При обследовании пациент оказался невысокого роста, среднего телосложения, здорового вида. Общий осмотр пациента значимых отклонений не выявил. На лице была очевидная асимметрия, вызванная опухолью на правой стороне верхней челюсти.Припухлость была примерно см. размером, круглой формы и простирается кпереди от крыла носа до одного сантиметра позади воображаемой вертикальной линии, проведенной от латерального угла глазной щели и наднижней части, от подглазничного края до одного сантиметра ниже линии крыла козелка.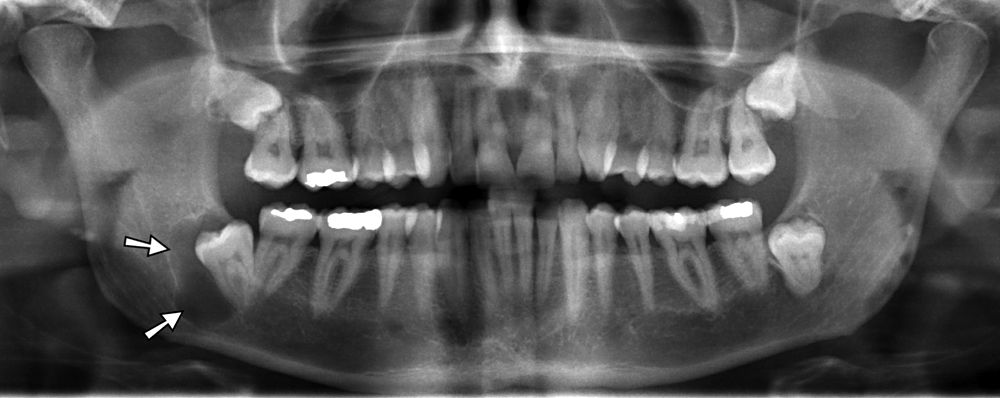 Цвет вышележащей кожи нормальный. Припухлость костлявая, твердой консистенции, умеренно болезненная при пальпации без изменения местной температуры. Вышележащая кожа была гладкой, неповрежденной и выглядела немного растянутой (Рисунки 1 и 2).Детальное обследование головы и шеи не выявило каких-либо существенных результатов.
Цвет вышележащей кожи нормальный. Припухлость костлявая, твердой консистенции, умеренно болезненная при пальпации без изменения местной температуры. Вышележащая кожа была гладкой, неповрежденной и выглядела немного растянутой (Рисунки 1 и 2).Детальное обследование головы и шеи не выявило каких-либо существенных результатов.
При интраоральном обследовании обнаружен отсутствующий первый постоянный коренной зуб в правой верхней челюсти с зажившей экстракционной лункой и нормальной слизистой оболочкой альвеол. Была четко выраженная локализованная припухлость, стирающая щечный преддверие правой верхней челюсти. Припухлость распространялась на 0,5 см от края десны премоляров и первых двух моляров до верхнего вестибюля щеки и в переднезаднем направлении от дистального отдела первого премоляра до дистального отдела второго моляра.Она была куполообразной, мягкой, неустойчивой и безболезненной при пальпации. Вышележащая слизистая оболочка была гладкой, возвышенной, но того же цвета, что и прилегающая слизистая оболочка, и не имела признаков воспаления. При аспирации тонкой иглой была обнаружена темно-красная, окрашенная в кровь и очень вязкая жидкость. Тест жизнеспособности показал положительный нормальный ответ пораженных зубов (рис. 3).
При аспирации тонкой иглой была обнаружена темно-красная, окрашенная в кровь и очень вязкая жидкость. Тест жизнеспособности показал положительный нормальный ответ пораженных зубов (рис. 3).
После анализа анамнеза и клинических данных был поставлен предварительный диагноз остаточной кисты.Следующие кистозные и опухолевые поражения считались дифференциальным диагнозом. Это были одонтогенная кератоциста, кистозная амелобластома, кистозная дегенерация аденоматоидной одонтогенной опухоли и киста, возникающая из антрального отдела верхней челюсти.
Поскольку опухоль возникла по отношению к правой верхней челюсти и ее альвеолярной кости, мы сначала провели внутриротовое рентгенологическое исследование. Интраоральная периапикальная рентгенограмма области задних правых зубов верхней челюсти показала отсутствие первого постоянного моляра с частичной рентгенопрозрачностью, наложенной на беззубую область.Не было никаких признаков культи корня, кистозного просвета или каких-либо аномалий по отношению к дну верхнечелюстной пазухи (рис.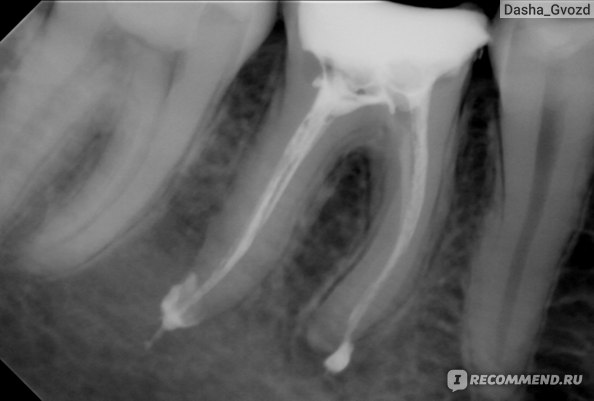 4). Окклюзионная рентгенограмма показала четко выраженную одноглазную круговую прозрачность на щечной поверхности правой верхней челюсти, простирающуюся от дистальной части первого премоляра до дистальной части третьего моляра, окруженную тонким прерывистым кортикальным краем (рис. 5).
4). Окклюзионная рентгенограмма показала четко выраженную одноглазную круговую прозрачность на щечной поверхности правой верхней челюсти, простирающуюся от дистальной части первого премоляра до дистальной части третьего моляра, окруженную тонким прерывистым кортикальным краем (рис. 5).
Панорамная рентгенограмма показала одностороннее просветление с помутнением, окруженное прерывистой кортикацией в правой области антрального отдела верхней челюсти.Он был овальной формы, размером около см, простирался переднезадней от дистальной части клыка до мезиальной области третьего моляра. Более того, он не был расширен для смещения зубов или дна орбиты. Правый скуловой отросток, передняя стенка и дно верхнечелюстной пазухи четко не разграничены, что указывает на латеральное присутствие поражения, вызывающее смещение / резорбцию этих структур. Интересно, что все оставшиеся первые постоянные моляры были сильно разрушены и ассоциировались с четко определенными периапикальными просветами; вероятно, корешковые кисты (рис.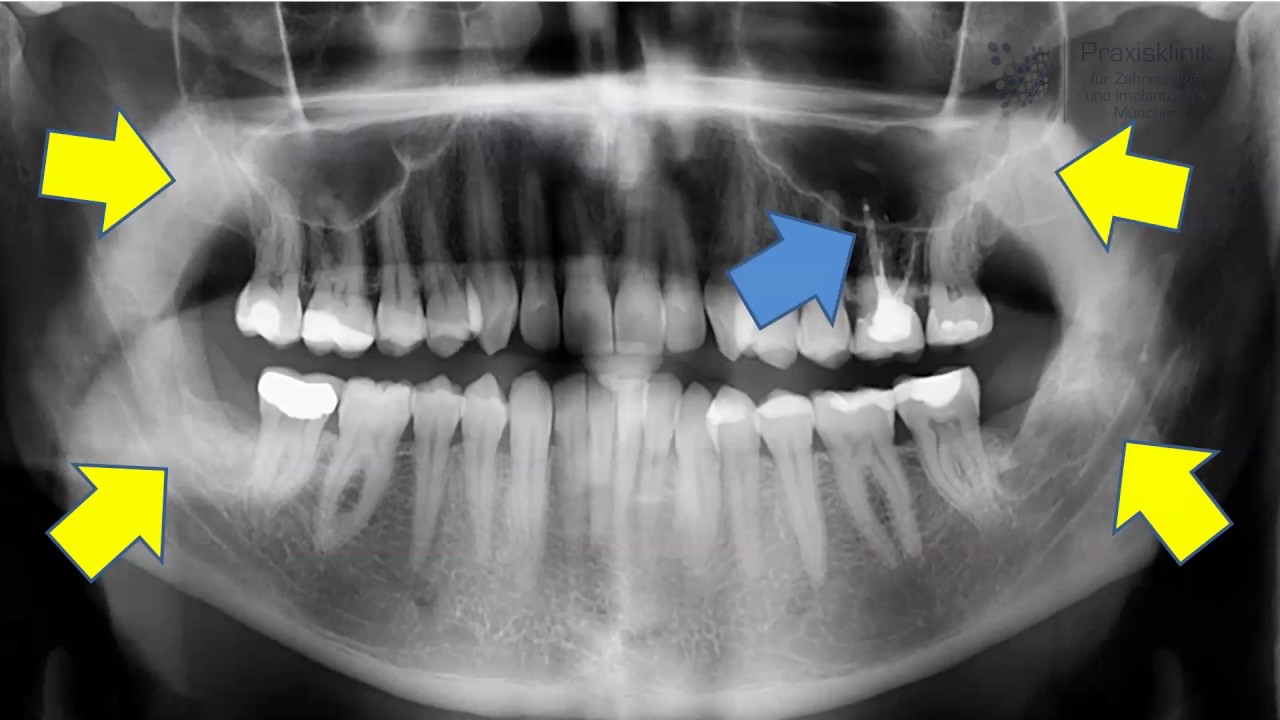 6).Вид у Уотера показал рентгеноконтрастное помутнение с небольшим уменьшением размера правой пазухи. Никаких отклонений от нормы в отношении медиальной, боковой и верхней стенок пазухи не обнаружено (рис. 7).
6).Вид у Уотера показал рентгеноконтрастное помутнение с небольшим уменьшением размера правой пазухи. Никаких отклонений от нормы в отношении медиальной, боковой и верхней стенок пазухи не обнаружено (рис. 7).
Компьютерная томография была проведена, чтобы исключить происхождение поражения, пазухи или поражения глазницы поражением и эрозией альвеолярной кости. Коронарный разрез выявил круглое поражение мягких тканей, окруженное тонкой прерывистой кортикацией, присутствующей на правой боковой поверхности верхней челюсти.Это вызывает давление и верхнее смещение нижнебоковых стенок верхнечелюстной пазухи, уменьшая размер пазухи без фактической перфорации или вовлечения (Рисунки 8 (a) –8 (d)). Осевой разрез показал, что поражение присутствует на правой верхней челюсти, толкая переднебоковую стенку пазухи кзади, уменьшая размер пазухи без фактического вовлечения. Не было никаких признаков перфорации или эрозии соответствующей верхнечелюстной кости (Рисунки 9 (a) –9 (e)).
Цитологическое исследование аспиратов показало наличие хронической воспалительной жидкости.Хирургическая энуклеация кисты проводилась под местной анестезией и строгой асептикой через интраоральный доступ (рис. 10). На разрезанном крупном образце был обнаружен желтоватый затвердевший гнойный материал, окруженный тонкослойной мягкой капсулой (рис. 11). Послеоперационный период протекал без осложнений. Гистопатологические особенности атрофического, метапластического, некератинизированного, многослойного плоского эпителия, связанного с минимальным воспалением, подтвердили диагноз установленной остаточной кисты (рис. 12).Биохимический анализ аспирированной жидкости выявил повышенное значение сывороточного глобулина и общего сывороточного белка при обратном соотношении сывороточного альбумина / сывороточного глобулина (0,5 / 1). В то время как исследование культуры и чувствительности того же самого показало, что виды энтеробактерий были выращены, они оказались чувствительными к ципрофлоксацину, аугментину, азитромицину, доксициклину и комбинации ампициллин-сульбакт. Эти дополнительные исследования содержания подтвердили диагноз воспалительной кисты.
Эти дополнительные исследования содержания подтвердили диагноз воспалительной кисты.
3.Обсуждение
Остаточная киста обычно имеет типичное расположение и рентгенологический аспект, что позволяет легко поставить диагноз. Эти кисты обычно внутрикостные, а эпицентр располагается в бывшей периапикальной области удаленного зуба. Иногда корешковые кисты присутствуют на латеральной стороне корня относительно добавочного канала омертвевшего зуба. Насколько нам известно, периферическая (внекостная) остаточная киста до сих пор не описывалась в англоязычной литературе.Тем не менее, расположение, по-видимому, не имеет никакого отношения ни к поведенческим, ни к гистологическим особенностям кисты [7].
В исследовании, проведенном с участием пятисот девяноста четырех пациентов с 621 кистой, большинство кист были воспалительными: 435 кист (70,1%) и одонтогенными: 603 (97%) по своему происхождению [8]. Из 621 кисты 112 (18%) были резидуальными, 44 (7,1%) были обостренными и 15 (2,4%) рецидивирующими. Остаточные кисты чаще встречаются в верхней челюсти (66,2%) и поражают преимущественно дистальные области верхней челюсти — области, прилегающие к удаленным молярам и премолярам.Процент мужчин с кистами челюсти был выше, чем у женщин, соотношение мужчин и женщин составило 1,22: 1. Средний возраст пациентов с кистами челюсти — 35 лет. Другие авторы также сообщают, что одонтогенные кисты составляют 90% всех кист челюстей [9, 10]. В литературе мы обнаружили, что корешковые кисты были наиболее распространенным типом кист. Чаще поражается мужской пол. Кисты чаще поражают верхнюю челюсть, а на верхней челюсти — альвеолярную кость.
Остаточные кисты чаще встречаются в верхней челюсти (66,2%) и поражают преимущественно дистальные области верхней челюсти — области, прилегающие к удаленным молярам и премолярам.Процент мужчин с кистами челюсти был выше, чем у женщин, соотношение мужчин и женщин составило 1,22: 1. Средний возраст пациентов с кистами челюсти — 35 лет. Другие авторы также сообщают, что одонтогенные кисты составляют 90% всех кист челюстей [9, 10]. В литературе мы обнаружили, что корешковые кисты были наиболее распространенным типом кист. Чаще поражается мужской пол. Кисты чаще поражают верхнюю челюсть, а на верхней челюсти — альвеолярную кость.
Компьютерная томография выявила поднадкостничную кисту / доброкачественную опухоль, присутствующую по периферии на поверхности верхней челюсти, вызывающую смещение верхней и задней стенки нижнебоковой и переднебоковой стенок верхнечелюстной пазухи соответственно, но не занимающую полость пазухи.В этом случае обычные рентгенограммы только что выявили одностороннюю прозрачность с неполной окружающей корой на поверхности верхней челюсти. Однако происхождение и локализация, внутрикостная или внекостная, альвеола или верхнечелюстная пазуха, а также ее распространение и влияние на окружающие структуры не были четко определены. Даже гистопатологические и другие дополнительные исследования не уделяли особого внимания этим аспектам поражения.
Однако происхождение и локализация, внутрикостная или внекостная, альвеола или верхнечелюстная пазуха, а также ее распространение и влияние на окружающие структуры не были четко определены. Даже гистопатологические и другие дополнительные исследования не уделяли особого внимания этим аспектам поражения.
Эпителий остаточной кисты происходит из остатков эпителия Малассеса, хотя в некоторых случаях он возникает из респираторного эпителия верхнечелюстной пазухи, когда периапикальное поражение сообщается со стенкой пазухи.Это может также происходить из орального эпителия из свищевого тракта или ротового эпителия, пролиферирующего апикально из пародонтального кармана. Эпителий может происходить из поверхностного эпителия или из эпителия соседних желез или волосяных фолликулов [11]. Сообщалось, что интраневральные эпителиальные островки связаны с радикулярной кистой на нижней и верхней челюсти [12]. В описанном случае мы полагаем, что кистозный эпителий либо имплантировался ниже надкостницы во время удаления поврежденного зуба, либо фенестрировал кость. Травма всегда является провоцирующим фактором, и необходим источник эпителия, способный к пролиферации в этот период времени. Хронический воспалительный процесс, безусловно, присутствует при удалении поражающего зуба и может сохраняться в результате высвобождения лизосом или другого раздражающего химического вещества из мертвых или умирающих клеток и в какой-то момент вызывать острую воспалительную реакцию. Если корешковая киста случайно оставлена после удаления зуба, может продолжаться некоторая степень воспаления, и остаточная киста, хотя и в меньшей степени, чем корешковые кисты, может расширяться [13].
Радикулярная киста, возникающая из временных зубов, также является одной из рассматриваемых возможностей. Есть люди с предрасположенностью к кистам, которые проявляют особую предрасположенность к развитию корешковых кист [14]. У них дефектный иммунологический надзор и механизм подавления [15]. Хай и Хиршманн показали, что существует обратная зависимость между процентным содержанием полиморфноядерных лейкоцитов в воспалительном инфильтрате и кортикацией стенки кисты рентгенологически [16].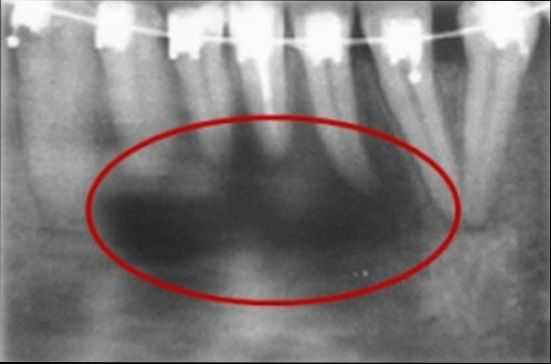 Многие корешковые кисты либо не обнаруживаются до удаления поврежденного зуба, либо их необходимо оставить in situ после удаления этого зуба.Многие остаточные кисты проходят медленно, особенно бессимптомная [5, 16]; некоторые подвергаются возобновлению роста в результате разрушения клеток, вызванного вторичной инфекцией или травматическим раздражением и последующим повышением осмотического давления [14].
Многие корешковые кисты либо не обнаруживаются до удаления поврежденного зуба, либо их необходимо оставить in situ после удаления этого зуба.Многие остаточные кисты проходят медленно, особенно бессимптомная [5, 16]; некоторые подвергаются возобновлению роста в результате разрушения клеток, вызванного вторичной инфекцией или травматическим раздражением и последующим повышением осмотического давления [14].
Не было обнаружено статистически значимых различий между жидкостью из апикальной части пародонта и остаточными кистами, с одной стороны, и аутологичной сывороткой, с другой, или между различными типами кистозной жидкости [17]. Данные исследования показали, что более крупные молекулы могут диффундировать через эпителиальные оболочки кист.Они показали, что белки с более высокой молекулярной массой также обнаруживаются в жидкостях из всех типов кист [18]. Проницаемость эпителия вместе с разрывами в эпителиальной выстилке и интраэпителиальных каналах может позволить более крупным молекулам проникать в кистозную люминальную жидкость. Скауг подтвердил, что жидкость из неороговевающих кист челюсти содержит высокие концентрации белка, но поддержал мнение о том, что накопление кистозной жидкости происходит в основном из-за неадекватного лимфодренажа полости кисты [17].Некоторые остаточные кисты даже достигли огромных размеров и вызвали серьезные разрушения [19]. Сообщается о случае плоскоклеточного рака, возникшего из-за остаточной кисты у 55-летнего мужчины [20].
Скауг подтвердил, что жидкость из неороговевающих кист челюсти содержит высокие концентрации белка, но поддержал мнение о том, что накопление кистозной жидкости происходит в основном из-за неадекватного лимфодренажа полости кисты [17].Некоторые остаточные кисты даже достигли огромных размеров и вызвали серьезные разрушения [19]. Сообщается о случае плоскоклеточного рака, возникшего из-за остаточной кисты у 55-летнего мужчины [20].
В заключение, этот отчет четко продемонстрировал важность расширенной визуализации, такой как компьютерная томография, для определения точного местоположения, расширения периферической (внекостной) остаточной кисты и ее влияния на соседние структуры, особенно на верхнечелюстную пазуху. Эту кисту следует включать в дифференциальную диагностику периферических поражений челюстей.
Ваш диагноз, пожалуйста! Случай неизвестной патологии полости рта
29-летняя женщина обратилась в офис с основной жалобой на боль в правой части челюсти, которая постепенно усиливалась в течение последних двух-трех лет.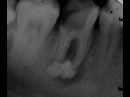 месяцы. В анамнезе ее здоровья ничего не говорится, и у нее довольно приличный домашний уход, о чем свидетельствует отсутствие у нее в прошлом стоматологических потребностей.
месяцы. В анамнезе ее здоровья ничего не говорится, и у нее довольно приличный домашний уход, о чем свидетельствует отсутствие у нее в прошлом стоматологических потребностей.
ЧТЕНИЕ ПО ТЕМЕ | Воспаление десны: другие причины, помимо очевидных
Клиническое обследование показало воспаление ткани примерно частично прорезавшееся No.32, распространяясь до дистального отдела № 2. Область внутри ротовой полости была болезненной при пальпации, но без особенностей снаружи. Был сделан панорамный снимок, и было отмечено большое рентгенопрозрачное поражение, простирающееся от дистального отдела № 1 до дистального отдела № 32. Также наблюдалась значительная часть деструкции кости в нижней челюсти. Кроме того, на № 17 была видна рентгенопрозрачность дистальнее коронки.
Пациент был направлен на операцию для энуклеации и выскабливания поражения. Дифференциальный диагноз включал: моникистозную амелобластому, одонтогенную миксому и зубную кисту.
Prepan
Давайте рассмотрим и рассмотрим каждый из дифференциалов.
1. Уникистозная амелобластома
- Доброкачественное новообразование из остаточных эпителиальных компонентов развития зубов
- Медленно растущее, местно агрессивное, может вызывать большие лицевые деформации. Часто встречается в зубной кисте
- Рентгенологически поражения выглядят одноглазными, хорошо разграниченными с присутствующим зубом с просветом внутри и вокруг него
- Удаляются путем энуклеации или маргинальной (блочной) резекции
2. Одонтогенная миксома
- Агрессивное внутрикостное поражение, происходящее из эмбриональной соединительной ткани
- В основном обнаруживается в области премоляров / моляров нижней челюсти и равномерно распределяется в верхней челюсти
- Медленный, часто безболезненный рост и отек часто смещают зубы и не резорбируют корни
- На рентгенограммах часто видны «мыльные пузыри» или «соты».
- Часто напоминают амелобластому.
.jpg)
- Удаляется путем местного кюретажа или блок-резекции
3. Зубная киста
- Одонтогенная киста, окружающая коронку ретинированного зуба
- Часто протекает бессимптомно, но при больших размерах или воспалении может вызывать отек и боль
- Рентгенологически выглядит как хорошо ограниченная рентгенопрозрачность, окружающая коронку зуба , часто смещая его и соседние зубы
- Удалено хирургическим путем; имеет низкую частоту рецидивов
- Амелобластома, мукоэпидермоидная карцинома и плоскоклеточная карцинома — различные эпителиальные новообразования, которые могут возникать при зубных кистах
Учитывая вышеупомянутые различия и их взаимосвязь, важно понимать весь потенциал этих поражений.Они разрушительны и могут быть опасными для жизни, особенно если злокачественное новообразование произошло. Следовательно, лечение и окончательный диагноз должны быть назначены и получены как можно скорее, как это было в случае с описанным здесь пациентом.
Нашей главной заботой была степень разрушения — вероятность перелома и стойкая парестезия были чрезвычайно высокими. После операции пациент был переведен на жидкую диету на срок от шести до восьми недель. Препарат отправлен в патологоанатомическое отделение. Диагноз: зубочелюстная киста.Последующее наблюдение в течение последнего года оказалось многообещающим — кость заполнилась, пациентка восстановила некоторую чувствительность в нижней правой части челюсти, и до сих пор не наблюдалось рецидивов или метастатических поражений. . Мы наблюдаем за № 17 и планируем удалить его и связанную с ним рентгенопрозрачность, когда кость в правой нижней челюсти достаточно заживает.
Постпан: послеоперационная рентгенограмма № 32 и удаление связанной кисты
Проницательность и тщательность в наших клинических и рентгенологических исследованиях жизненно важны для обеспечения комплексного подхода к уходу при оказании помощи нашим пациентам! Вариабельность внутриротовых и рентгенологических поражений требует, чтобы мы были настроены на то, что такое «нормальная» и «ненормальная» патология.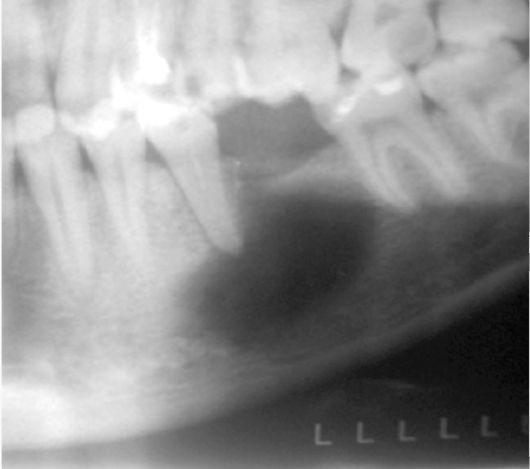 Это не редкость, когда самые доброкачественные новообразования диагностируются как рак полости рта! Наконец, используйте все доступные ресурсы — снимки (сделанные с интервалом в одну, две и три недели), рентгенограммы и четкую документацию для справки и, при необходимости, направления.
Это не редкость, когда самые доброкачественные новообразования диагностируются как рак полости рта! Наконец, используйте все доступные ресурсы — снимки (сделанные с интервалом в одну, две и три недели), рентгенограммы и четкую документацию для справки и, при необходимости, направления.
ТАКЖЕ ДР. СТЕЙСИ СИММОНС | Быстрые советы о том, как стать лучшим поставщиком медицинских услуг во всех областях стоматологии
Доктор Стейси Симмонс выросла в Гамильтоне, штат Монт. Она частично училась на бакалавриате в Университете Пердью, а затем получила степень бакалавра физиологии упражнений в Университете Юты.Поступив в медицинский и стоматологический институты, она решила, что она выберет стоматологию. Она получила степень DDS в стоматологической школе университета Маркетт в Милуоки, штат Висконсин, в 2004 году. В частной практике она специализируется на протезировании и косметической стоматологии. Она является приглашенным лектором на факультете анатомии и физиологии Университета Монтаны.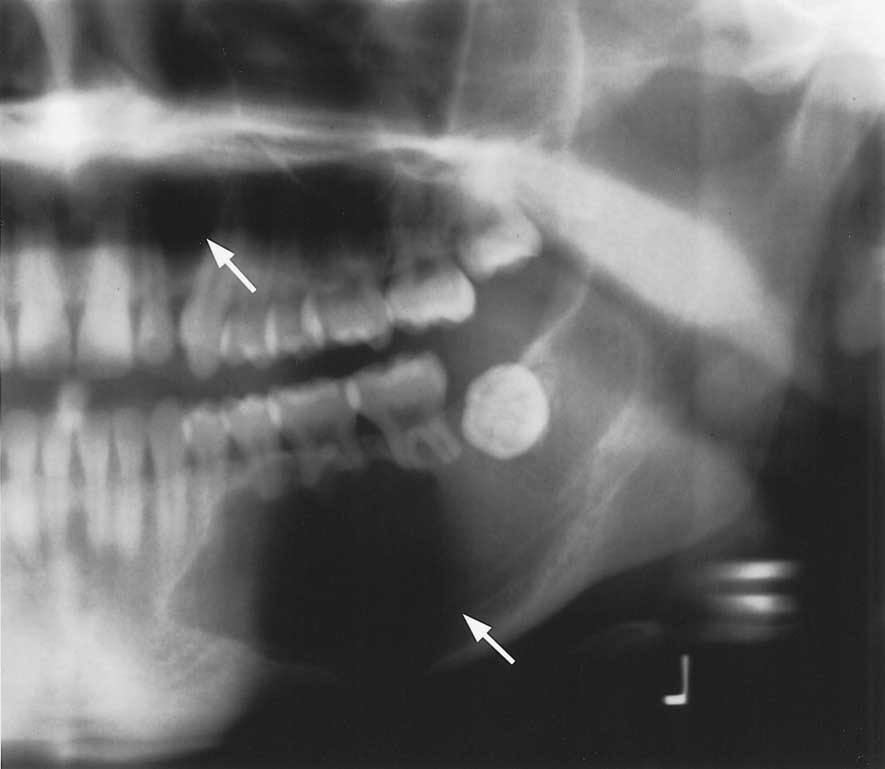 Вне офиса она тренируется по триатлону и проводит время с семьей. Вы можете связаться с доктором Симмонсом по электронной почте ssimmonsdds @ gmail.com.
Вне офиса она тренируется по триатлону и проводит время с семьей. Вы можете связаться с доктором Симмонсом по электронной почте ssimmonsdds @ gmail.com.
Ссылка
Sapp JP, Eversole LR, Wysocki GP. «Современная патология полости рта и челюстно-лицевой области». 1997. Мосби.
Рентгенопрозрачные поражения нижней челюсти: подход к диагностике на основе паттернов
Радикулярная киста
Одонтогенные кисты — это настоящие кисты, возникающие из эпителия, оставшегося после развития зубов. Радикулярные кисты, также называемые периапикальными кистами или апикальными кистами пародонта, являются наиболее частыми одонтогенными кистами [1, 2].Инфекция зуба может привести к некрозу полости пульпы и распространиться на верхушку зуба с последующим развитием периапикальной гранулемы или периапикального абсцесса. Последнее может впоследствии привести к образованию корешковой кисты. Радикулярные кисты возникают из остатков эпителиальных клеток периодонтальной связки, которые стимулируются продуктами воспаления.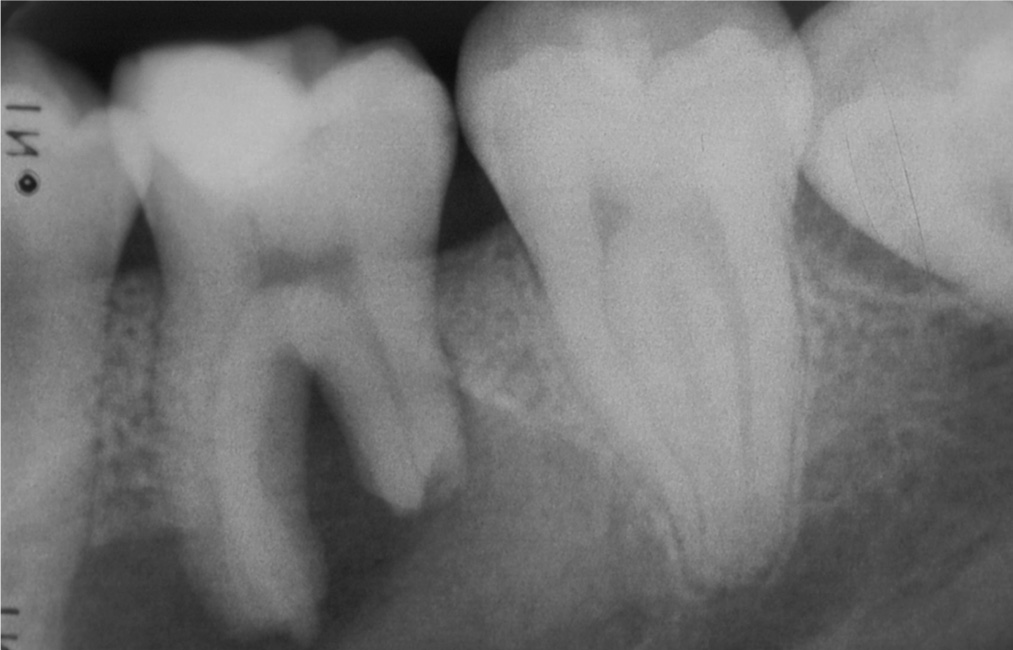 Чаще всего корешковые кисты протекают бессимптомно. Они могут наблюдаться во всех возрастных группах, однако чаще в возрасте от 30 до 60 лет и обычно связаны с нежизнеспособным зубом.Визуализирующие функции просты и включают одностороннее периапикальное поражение с четко определенными склеротическими границами в непосредственной близости от апикальной части корня нежизнеспособного зуба. На КТ или МРТ увеличения контрастного вещества не наблюдается. В атипичных случаях с латеродентальной локализацией для постановки правильного диагноза очень помогает КТ или КЛКТ (рис. 1). Варианты лечения включают апикальную хирургию, удаление зубов и эндодонтическое лечение.
Чаще всего корешковые кисты протекают бессимптомно. Они могут наблюдаться во всех возрастных группах, однако чаще в возрасте от 30 до 60 лет и обычно связаны с нежизнеспособным зубом.Визуализирующие функции просты и включают одностороннее периапикальное поражение с четко определенными склеротическими границами в непосредственной близости от апикальной части корня нежизнеспособного зуба. На КТ или МРТ увеличения контрастного вещества не наблюдается. В атипичных случаях с латеродентальной локализацией для постановки правильного диагноза очень помогает КТ или КЛКТ (рис. 1). Варианты лечения включают апикальную хирургию, удаление зубов и эндодонтическое лечение.
Корневая киста. a OPT.Одноглазное рентгенопрозрачное поражение с четко очерченными границами ( звездочка, ) смещением зубов 33 и 34. b CT, сагиттальный косой 2D MPR с костными окнами. Кистозное поражение, окружающее корень ( пунктирная стрелка ) нежизнеспособного зуба 34. Связанный большой кариес с некрозом пульпы ( стрелка ). c Гистология (окраска гематоксилин-эозином, исходное увеличение 20 ×): фиброзная соединительная стенка, содержащая плотный хронический воспалительный инфильтрат и закупоренные сосуды (, звездочка ), выстланные неравномерным некератинизированным многослойным плоским эпителием.Спонгиотический эпителий ( стрелки ), пронизанный нейтрофилами
Остаточная киста
Остаточная киста — периапикальные кисты, оставшиеся в челюсти после хирургического удаления нежизнеспособного зуба [1, 3]. Остаточные кисты являются обычным явлением и имеют такие же клинические и рентгенологические особенности, что и корешковые кисты. Однако всегда есть отсутствующий зуб (рис. 2). Большинство остаточных кист имеют размер менее 1 см. Иногда увеличивающиеся кисты могут вызывать смещение соседних зубов, а также расширение кости.
Рис.2 Остаточная киста. a OPT. Одноглазное четко очерченное поражение со склеротическими границами (, стрелка ) и отсутствующим зубом 36 выше. b Гистология (окраска гематоксилин-эозином, исходное увеличение 20 ×): многослойный плоский эпителий без ороговения ( стрелка ) с легким воспалением
b Гистология (окраска гематоксилин-эозином, исходное увеличение 20 ×): многослойный плоский эпителий без ороговения ( стрелка ) с легким воспалением
Дентигеризованная киста
Фолликулярные кисты, также называемые зубными кистами или перикорональными кистами, являются вторичными кистами. наиболее частые одонтогенные кисты нижней челюсти и наиболее частые кисты развития одонтогенного происхождения.Обычно они наблюдаются у пациентов в возрасте от 20 до 40 лет. Когда жидкость накапливается между остатками эмалевого органа и коронкой зуба, вокруг коронки непрорезавшегося зуба (обычно нижнего третьего моляра) образуется киста. Визуализирующие признаки фолликулярных кист являются характерными и включают одноглазное, четко выраженное рентгенопрозрачное поражение со склеротическими границами вокруг непрорезавшейся коронки зуба (рис. 3). Маленькие фолликулярные кисты сложно отличить от нормального зубного фолликула. Было высказано предположение, что, когда расстояние между коронкой и зубным мешком превышает 3 мм, следует диагностировать фолликулярную кисту.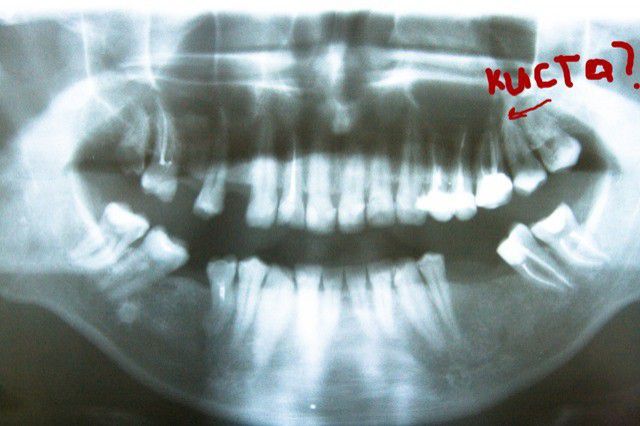 Киста чаще всего прикрепляется к шейке непрорезавшегося и смещенного зуба, и коронка обычно выступает в кисту, а корни остаются вне поражения (рис. 3). Фолликулярные кисты могут стать очень большими [9] и могут реконструировать нижнюю челюсть, предрасполагая пациента к патологическому перелому и инфекции. Они могут истончить кортикальный слой нижней челюсти и могут проникать в нижнечелюстной канал, делая хирургическое удаление рискованным. КТ и КЛКТ используются для определения отношения кисты к нижнечелюстному каналу до операции и для оценки содержимого кисты, а также целостности кортикального края (рис.3). МРТ показана только в атипичных случаях для дифференциации фолликулярных кист от других кистозных поражений нижней челюсти [5]. Фолликулярные кисты часто случайно обнаруживаются у пациентов, которым проводится МРТ головы и шеи по другим показаниям. Результаты МРТ включают переменную интенсивность сигнала на Т1 из-за переменного содержания белка в кисте, высокий сигнал на Т2 и иногда небольшое усиление тонкой стенки кисты.
Киста чаще всего прикрепляется к шейке непрорезавшегося и смещенного зуба, и коронка обычно выступает в кисту, а корни остаются вне поражения (рис. 3). Фолликулярные кисты могут стать очень большими [9] и могут реконструировать нижнюю челюсть, предрасполагая пациента к патологическому перелому и инфекции. Они могут истончить кортикальный слой нижней челюсти и могут проникать в нижнечелюстной канал, делая хирургическое удаление рискованным. КТ и КЛКТ используются для определения отношения кисты к нижнечелюстному каналу до операции и для оценки содержимого кисты, а также целостности кортикального края (рис.3). МРТ показана только в атипичных случаях для дифференциации фолликулярных кист от других кистозных поражений нижней челюсти [5]. Фолликулярные кисты часто случайно обнаруживаются у пациентов, которым проводится МРТ головы и шеи по другим показаниям. Результаты МРТ включают переменную интенсивность сигнала на Т1 из-за переменного содержания белка в кисте, высокий сигнал на Т2 и иногда небольшое усиление тонкой стенки кисты. Хотя в большинстве кист не наблюдается значительного поглощения ФДГ на ПЭТ / КТ, умеренное поглощение индикаторов может наблюдаться при наличии инфекции или воспаления [10].Варианты лечения включают энуклеацию при более мелких поражениях и марсупиализацию при более крупных кистах. Редко SCC ( см. «Ловушки») или амелобластома могут возникать из эпителия стенки кисты [11–13]. Множественные фолликулярные кисты очень редки и могут наблюдаться при кледокраниальной дисплазии, муккополисахаридозе 4 типа [9] и при синдроме Горлина-Гольца.
Хотя в большинстве кист не наблюдается значительного поглощения ФДГ на ПЭТ / КТ, умеренное поглощение индикаторов может наблюдаться при наличии инфекции или воспаления [10].Варианты лечения включают энуклеацию при более мелких поражениях и марсупиализацию при более крупных кистах. Редко SCC ( см. «Ловушки») или амелобластома могут возникать из эпителия стенки кисты [11–13]. Множественные фолликулярные кисты очень редки и могут наблюдаться при кледокраниальной дисплазии, муккополисахаридозе 4 типа [9] и при синдроме Горлина-Гольца.
Дентигерическая киста. a OPT, b Осевая КТ с костными окнами и c Реконструкция дентинаскана .Одноглазное четко очерченное рентгенопрозрачное поражение ( толстые стрелки ), окружающее непрорезавшийся зуб. Непосредственная близость нижнечелюстного канала ( пунктирная стрелка ) к ретинированному зубу. d Трехмерная реконструкция, вид сбоку, показывающий взаимосвязь кисты ( синий, ), непрорезавшегося зуба (, зеленый, ) и нижнечелюстного канала (, красный, ). Киста прикрепляется на уровне шейки зуба и окружает коронку. e Хирургический образец.Характерное прикрепление кисты к шейке зуба ( стрелки, ). f Гистология (окраска гематоксилин-эозином, исходное увеличение 20 ×): неороговевающая тонкая эпителиальная выстилка ( стрелка ) без ретенционных стержней. Фиброзная стенка ( звездочки, ) почти полностью лишена воспалительных клеток
Киста прикрепляется на уровне шейки зуба и окружает коронку. e Хирургический образец.Характерное прикрепление кисты к шейке зуба ( стрелки, ). f Гистология (окраска гематоксилин-эозином, исходное увеличение 20 ×): неороговевающая тонкая эпителиальная выстилка ( стрелка ) без ретенционных стержней. Фиброзная стенка ( звездочки, ) почти полностью лишена воспалительных клеток
Кератоциста
Кератоцисты, также называемые примордиальными кистами, ороговевшими кистами или кератоцистозными одонтогенными опухолями (KCOT), являются доброкачественными внутрикостными опухолями, возникающими из зубной пластинки [11].Они выстланы многослойным ороговевшим эпителием. Из-за их потенциально агрессивного инфильтративного поведения они имеют высокую частоту рецидивов после операции (до 60%) [1, 14, 15]. KCOT часто протекают бессимптомно. Их часто ошибочно принимают за периапикальные кисты, фолликулярные кисты, боковые кисты пародонта или амелобластому [14]. По данным литературы, KCOT имеют периапикальное положение в 33% случаев, перикорональное положение в 21% случаев, положение бокового корня в 19% случаев и не связаны с какими-либо зубными структурами в 27% случаев [14] .KCOTs в основном возникают во 2-й и 3-й декадах в задней части тела или в восходящей ветви нижней челюсти. Реже встречаются поражения в области моляров и премоляров или передней нижней челюсти. Мужчины страдают чаще, чем женщины, причем большинство KCOT происходит в кавказских популяциях североевропейского происхождения. Поскольку KCOT могут становиться очень большими, они имеют тенденцию к ремоделированию, полому и расширению нижней челюсти (Рис. 4). Более мелкие поражения имеют тенденцию быть одноглазными, в то время как более крупные поражения имеют тенденцию быть многоячечными. KCOTs показывают хорошо очерченные, склеротические или зубчатые границы, расширение мягких тканей и дочерние кисты.Соседние зубы резорбируются редко; однако в этом случае дифференциация от амелобластомы может быть очень сложной на OPT, CT или CBCT.
По данным литературы, KCOT имеют периапикальное положение в 33% случаев, перикорональное положение в 21% случаев, положение бокового корня в 19% случаев и не связаны с какими-либо зубными структурами в 27% случаев [14] .KCOTs в основном возникают во 2-й и 3-й декадах в задней части тела или в восходящей ветви нижней челюсти. Реже встречаются поражения в области моляров и премоляров или передней нижней челюсти. Мужчины страдают чаще, чем женщины, причем большинство KCOT происходит в кавказских популяциях североевропейского происхождения. Поскольку KCOT могут становиться очень большими, они имеют тенденцию к ремоделированию, полому и расширению нижней челюсти (Рис. 4). Более мелкие поражения имеют тенденцию быть одноглазными, в то время как более крупные поражения имеют тенденцию быть многоячечными. KCOTs показывают хорошо очерченные, склеротические или зубчатые границы, расширение мягких тканей и дочерние кисты.Соседние зубы резорбируются редко; однако в этом случае дифференциация от амелобластомы может быть очень сложной на OPT, CT или CBCT. Поскольку KCOT содержат сыроподобный материал, они обычно показывают плотность мягких тканей (до 50 HU) на КТ (рис. 4), в то время как на МРТ из-за переменного содержания белка можно увидеть интенсивность сигнала от низкой до высокой. Т1 и неоднородный сигнал на Т2. Сообщалось, что времена релаксации Т2 в KCOT короче, чем в амелобластоме [5]. После введения хелатов гадолиния отмечается слабое усиление равномерно тонких и правильных стенок кисты, что облегчает дифференциацию от амелобластомы [5].
Поскольку KCOT содержат сыроподобный материал, они обычно показывают плотность мягких тканей (до 50 HU) на КТ (рис. 4), в то время как на МРТ из-за переменного содержания белка можно увидеть интенсивность сигнала от низкой до высокой. Т1 и неоднородный сигнал на Т2. Сообщалось, что времена релаксации Т2 в KCOT короче, чем в амелобластоме [5]. После введения хелатов гадолиния отмечается слабое усиление равномерно тонких и правильных стенок кисты, что облегчает дифференциацию от амелобластомы [5].
Гистологически подтвержденный KCOT. a OPT. Осевое КТ-изображение с окном кости ( b ) и окном мягких тканей ( c ). Многолучевая четко очерченная рентгенопрозрачная опухоль (, звездочка, ) с тонкими склеротическими границами, кортикальным гребешком (, стрелка ) и резорбцией корней зубов. Содержимое кисты со значениями аттенюации 40–50 HU, имитирующее твердую ткань. d Задний вид трехмерной реконструкции, показывающий взаимосвязь между кератоцистой ( синий, ), частично резорбированными зубами (, зеленый, ) и нижнечелюстным каналом (, красный, ).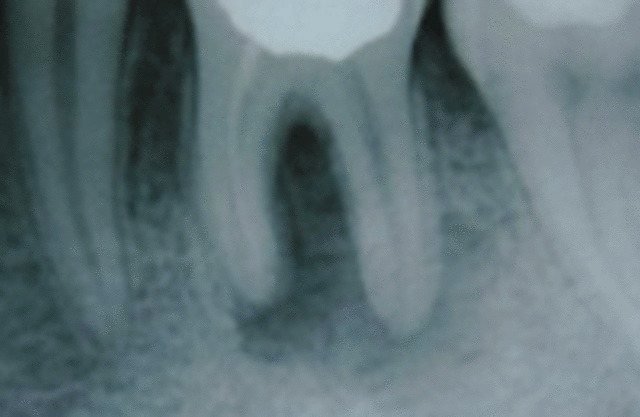 Канал нижней челюсти можно увидеть только в задней части нижней челюсти, так как он окружен кератоцистом
Канал нижней челюсти можно увидеть только в задней части нижней челюсти, так как он окружен кератоцистом
Множественные KCOT наблюдаются при синдроме невоидной базальноклеточной карциномы (синдром Горлина-Гольца), орально-лицево-цифровом синдроме, синдроме Элерса Данло. и при синдроме Нунана [2, 16]. Синдром Горлина-Гольца представляет собой аутосомно-доминантное заболевание, проявляющееся умственной отсталостью, множественными KCOT (рис. 5), базоцеллюлярными карциномами, дефектами костей, подкожными кальцификациями и кальцификациями мозговых оболочек. Пациенты, как правило, имеют большой свод черепа, гипоплазию средней зоны лица, высоко изогнутые брови и гипертелоризм.Предпочтительным методом лечения при KCOT является полное хирургическое удаление самого поражения, включая обычно связанный зуб. Тщательное клиническое и рентгенологическое послеоперационное наблюдение необходимо из-за высокой частоты рецидивов.
Рис. 5 Синдром базально-клеточного невуса. OPG. Множественные KCOT на нижней и верхней челюсти ( звездочки, ), связанные с ретинированными зубами. b Интраоперационный вид, показывающий сыроподобный материал в ангуло-нижнечелюстном поражении ( стрелка ). c Хирургический образец, показывающий KCOT ( звездочка, ) и связанный зуб ( тонкая длинная стрелка ). d Гистология (окраска гематоксилин-эозином, исходное увеличение 40 ×): гофрированный ( пунктирные стрелки ) паракератинизированный эпителий с отчетливыми базальными столбчатыми клетками с обратной полярностью ( стрелки ) и плоской соединительной тканью
OPG. Множественные KCOT на нижней и верхней челюсти ( звездочки, ), связанные с ретинированными зубами. b Интраоперационный вид, показывающий сыроподобный материал в ангуло-нижнечелюстном поражении ( стрелка ). c Хирургический образец, показывающий KCOT ( звездочка, ) и связанный зуб ( тонкая длинная стрелка ). d Гистология (окраска гематоксилин-эозином, исходное увеличение 40 ×): гофрированный ( пунктирные стрелки ) паракератинизированный эпителий с отчетливыми базальными столбчатыми клетками с обратной полярностью ( стрелки ) и плоской соединительной тканью
Амелобластома
амелобластомы доброкачественные, но местно инвазивные, медленно растущие одонтогенные опухоли, возникающие из остатков зубной пластинки и зубного органа или, реже, из эпителиальной выстилки одонтогенной кисты [12].Они составляют 10% всех одонтогенных опухолей, большинство поражений расположено в нижней челюсти (задняя часть тела и область ветви).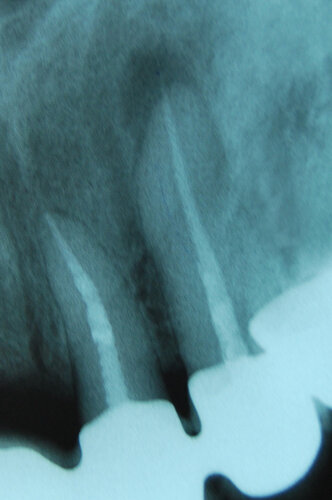 Большинство опухолей, как правило, возникают в течение 4–6-го десятилетия жизни, и при этом нет никакого предпочтения по половому признаку. Клинические признаки неспецифичны, пациенты могут жаловаться на односторонний безболезненный отек. Очень часто амелобластомы обнаруживаются случайно. Хотя классические амелобастомы не имеют отдаленных метастазов, существуют варианты с метастатическим поведением, несмотря на гистологически доброкачественные признаки (так называемая «злокачественная амелобластома»), а также опухоли с гистологически злокачественными признаками, но без метастатического потенциала (так называемые «амелобластные карциномы»). описаны в литературе [3].Амелобластомы можно разделить на четыре гистологических типа: моникистозные, поликистозные, внекостные и десмопластические [12]. Рентгенологический вид зависит от гистологического типа и включает однокамерные или многоточечные рентгенопрозрачные поражения (внешний вид «мыльного пузыря» или «соты») со склеротическими краями, смещение соседних зубов с резорбцией корня и / или обширное расширение кости (рис.
Большинство опухолей, как правило, возникают в течение 4–6-го десятилетия жизни, и при этом нет никакого предпочтения по половому признаку. Клинические признаки неспецифичны, пациенты могут жаловаться на односторонний безболезненный отек. Очень часто амелобластомы обнаруживаются случайно. Хотя классические амелобастомы не имеют отдаленных метастазов, существуют варианты с метастатическим поведением, несмотря на гистологически доброкачественные признаки (так называемая «злокачественная амелобластома»), а также опухоли с гистологически злокачественными признаками, но без метастатического потенциала (так называемые «амелобластные карциномы»). описаны в литературе [3].Амелобластомы можно разделить на четыре гистологических типа: моникистозные, поликистозные, внекостные и десмопластические [12]. Рентгенологический вид зависит от гистологического типа и включает однокамерные или многоточечные рентгенопрозрачные поражения (внешний вид «мыльного пузыря» или «соты») со склеротическими краями, смещение соседних зубов с резорбцией корня и / или обширное расширение кости (рис.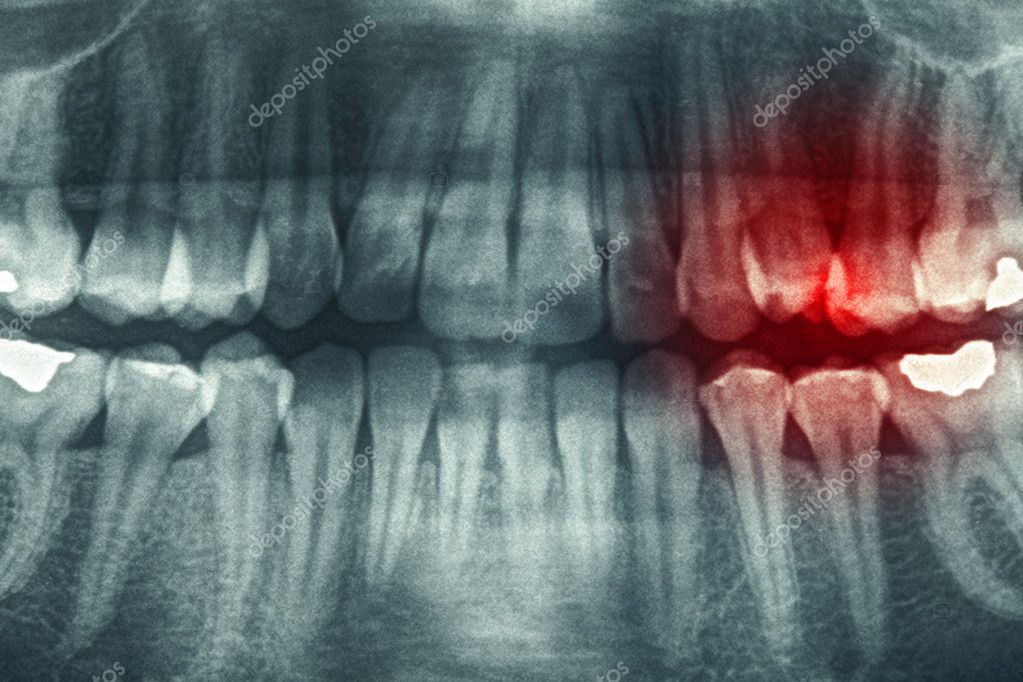 6 и 7). КТ и МРТ используются для оценки содержимого опухоли, целостности кортикального края нижней челюсти, отношения к нижнечелюстному каналу и точного внутрикостного расширения мягких тканей (рис.6 и 7). При поликистозной амелобластоме МРТ выявляет кисты с различным содержанием белка. Обычно после инъекции хелатов гадолиния МРТ показывает усиление твердых узловых компонентов, нерегулярно толстых перегородок и сосочковых выступов (рис. 6). Хотя дифференциация доброкачественной и злокачественной амелобластомы может быть невозможна с помощью КТ и МРТ, очень высокий уровень поглощения ФДГ на ПЭТ / КТ убедительно указывает на злокачественную амелобластому или амелобластную карциному [17]. Лечение заключается в полном хирургическом удалении и тщательном послеоперационном наблюдении с визуализацией.
6 и 7). КТ и МРТ используются для оценки содержимого опухоли, целостности кортикального края нижней челюсти, отношения к нижнечелюстному каналу и точного внутрикостного расширения мягких тканей (рис.6 и 7). При поликистозной амелобластоме МРТ выявляет кисты с различным содержанием белка. Обычно после инъекции хелатов гадолиния МРТ показывает усиление твердых узловых компонентов, нерегулярно толстых перегородок и сосочковых выступов (рис. 6). Хотя дифференциация доброкачественной и злокачественной амелобластомы может быть невозможна с помощью КТ и МРТ, очень высокий уровень поглощения ФДГ на ПЭТ / КТ убедительно указывает на злокачественную амелобластому или амелобластную карциному [17]. Лечение заключается в полном хирургическом удалении и тщательном послеоперационном наблюдении с визуализацией.
Гистологически подтвержденная мультилокулярная амелобластома. a КТ-изображение окна аксиальной кости. b Трехмерная реконструкция, вид спереди. c Т1-взвешенное аксиальное изображение. d Т1-взвешенное аксиальное изображение после инъекции хелатов гадолиния. Многоточечная рентгенопрозрачность с характерным «мыльным пузырем» ( звездочки, ) и значительной деформацией лица. Кистозные компоненты с переменной интенсивностью сигнала на необработанном T1-взвешенном изображении, предполагающие переменное содержание белка.Обратите внимание на переменное усиление твердых компонентов от тонких усиливающих стенок до толстых усиливающих твердых участков ( стрелки )
c Т1-взвешенное аксиальное изображение. d Т1-взвешенное аксиальное изображение после инъекции хелатов гадолиния. Многоточечная рентгенопрозрачность с характерным «мыльным пузырем» ( звездочки, ) и значительной деформацией лица. Кистозные компоненты с переменной интенсивностью сигнала на необработанном T1-взвешенном изображении, предполагающие переменное содержание белка.Обратите внимание на переменное усиление твердых компонентов от тонких усиливающих стенок до толстых усиливающих твердых участков ( стрелки )
Рецидивирующая мультилокулярная амелобластома. a OPT, демонстрирующий хорошо выраженную многокомпонентную рентгенопрозрачность ( стрелки, ) со склеротическими границами. b Резецированный образец и рентгеновский снимок образца c ясно показывают расширение кости, разрушение альвеолярного гребня и характерный многоточечный вид. d Гистология (окраска гематоксилин-эозином, исходное увеличение 20 ×): фолликулярная амелобластома с плоскоклеточной метаплазией ( красные звездочки, ) внутри фолликулов ( стрелки, ).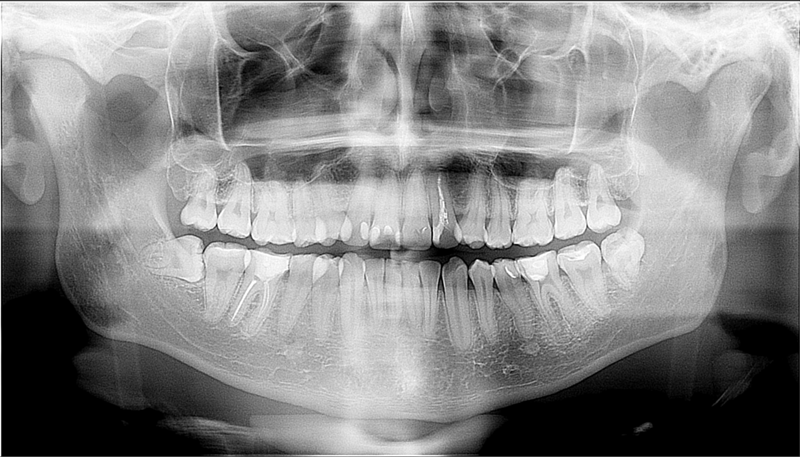 Большая фиброзная строма ( черные звездочки ), содержащая разбросанные лимфоциты
Большая фиброзная строма ( черные звездочки ), содержащая разбросанные лимфоциты
Простая костная киста
Простая костная киста (SBC), также известная как солитарная костная киста, травматическая костная киста, геморрагическая киста или идиопатическая костная полость заполнена серозной или геморрагической полостью. жидкость и характеризуется отсутствием эпителиальной выстилки.Следовательно, SBC — это не настоящая киста, а, скорее, псевдокиста. SBC нижней челюсти обычно возникает вследствие травмы, как правило, после удаления зуба с последующим интрамедуллярным кровотечением. Большинство ИПП возникает в возрасте до 20 лет, преимущественно у женщин [18]. До 75% всех случаев SBC видны в костном мозге задней нижней челюсти. Большинство поражений протекает бессимптомно и случайно обнаруживается на рентгенограммах зубов. SBC возникает в непосредственной близости от жизнеспособного зуба и не связан с отеком кости, если нет ассоциированной инфекции.В отдельных случаях может потребоваться хирургическое обследование, чтобы исключить другие однокамерные рентгенопрозрачные поражения, такие как кератоцисты. При визуализации большинство SBC выглядят как одноглазные, четко очерченные рентгенопрозрачные образования, которые различаются по размеру. Редко наблюдаются плохо очерченные границы. Распространение на кортикальный слой кости встречается редко и обычно не происходит смещения зубов [18]. Верхние края неровные и имеют гребешок вокруг корней зубов. КТ и МРТ могут предоставить информацию о геморрагическом составе, но плотность или интенсивность сигнала, соответственно, могут варьироваться в зависимости от возраста кровотечения.На МРТ кисты демонстрируют однородный промежуточный сигнал на T1, однородный высокий сигнал на T2 и отсутствие усиления после инъекции внутривенного контрастного вещества. Лечение заключается в выскабливании кости, что приводит к кровотечению с последующим образованием рубца.
При визуализации большинство SBC выглядят как одноглазные, четко очерченные рентгенопрозрачные образования, которые различаются по размеру. Редко наблюдаются плохо очерченные границы. Распространение на кортикальный слой кости встречается редко и обычно не происходит смещения зубов [18]. Верхние края неровные и имеют гребешок вокруг корней зубов. КТ и МРТ могут предоставить информацию о геморрагическом составе, но плотность или интенсивность сигнала, соответственно, могут варьироваться в зависимости от возраста кровотечения.На МРТ кисты демонстрируют однородный промежуточный сигнал на T1, однородный высокий сигнал на T2 и отсутствие усиления после инъекции внутривенного контрастного вещества. Лечение заключается в выскабливании кости, что приводит к кровотечению с последующим образованием рубца.
Эозинофильная гранулема нижней челюсти
Эозинофильная гранулема (EG) — доброкачественное заболевание, связанное с любой из трех форм гистиоцитоза клеток Лангерганса (LCH). В зависимости от количества поражений и распределения поражений LCH включает следующие группы: унифокальные LCH (также называемые EG), мультифокальные унисистемы и мультифокальные мультисистемы. Комбинация несахарного диабета, литических поражений костей и экзофтальма известна как триада Ханда-Шюллера-Кристиана, тогда как мультифокальная мультисистемная LCH также называется болезнью Абт-Леттерера-Сиве (с типичным поражением брюшной полости и плохим прогнозом) [19]. LCH вызывается клональной пролиферацией активированных дендритных клеток и макрофагов [20]. Может быть поражена любая кость, например череп, нижняя челюсть, ребра и длинные кости, а также любая система органов (легкие, кожа, селезенка, лимфатические узлы, центральная нервная система).Таким образом, визуализация всего тела в поперечном сечении имеет важное значение для начального обследования пациентов с активным заболеванием и для последующих целей после лечения.
Заболеваемость ЭГ нижней челюсти составляет менее 10% всех случаев ЛКН. LCH часто поражает мужчин в 1-3-м десятилетии жизни, хотя большинство случаев выявляется у детей младше 15 лет. Вовлечение нижнечелюстного сустава проявляется преимущественно в теле или под углом (рис. 8). Клинические проявления могут быть незаметными или неспецифическими, включая боль, отек, лихорадку, общее недомогание, гипертрофию десен, язвы слизистой оболочки щек, ограничение открывания рта или гипермобильность и расшатывание зубов.Может последовать патологический перелом. Радиологически ЭГ представляет собой четко выраженное рентгенопрозрачное поражение с реактивным склерозом на OPT или без него; однако сопутствующая периостальная реакция обычно выявляется на КТ или КЛКТ. Иногда эта реакция надкостницы может проявляться в виде солнечных лучей, что указывает на более агрессивное биологическое поведение. Если альвеолярный гребень прорастает, виден «вырванный» вид; при разрушении альвеолярной кости наблюдается появление «плавающего зуба». ЭГ часто ассоциируется с образованием мягких тканей, окружающих нижнюю челюсть и вторгающимися в мышцы жевания.Морфологические данные МРТ включают гипоинтенсивный сигнал на Т1, гиперинтенсивный сигнал на Т2 и заметное усиление после внутривенного введения гадолиния (рис.
8). Клинические проявления могут быть незаметными или неспецифическими, включая боль, отек, лихорадку, общее недомогание, гипертрофию десен, язвы слизистой оболочки щек, ограничение открывания рта или гипермобильность и расшатывание зубов.Может последовать патологический перелом. Радиологически ЭГ представляет собой четко выраженное рентгенопрозрачное поражение с реактивным склерозом на OPT или без него; однако сопутствующая периостальная реакция обычно выявляется на КТ или КЛКТ. Иногда эта реакция надкостницы может проявляться в виде солнечных лучей, что указывает на более агрессивное биологическое поведение. Если альвеолярный гребень прорастает, виден «вырванный» вид; при разрушении альвеолярной кости наблюдается появление «плавающего зуба». ЭГ часто ассоциируется с образованием мягких тканей, окружающих нижнюю челюсть и вторгающимися в мышцы жевания.Морфологические данные МРТ включают гипоинтенсивный сигнал на Т1, гиперинтенсивный сигнал на Т2 и заметное усиление после внутривенного введения гадолиния (рис.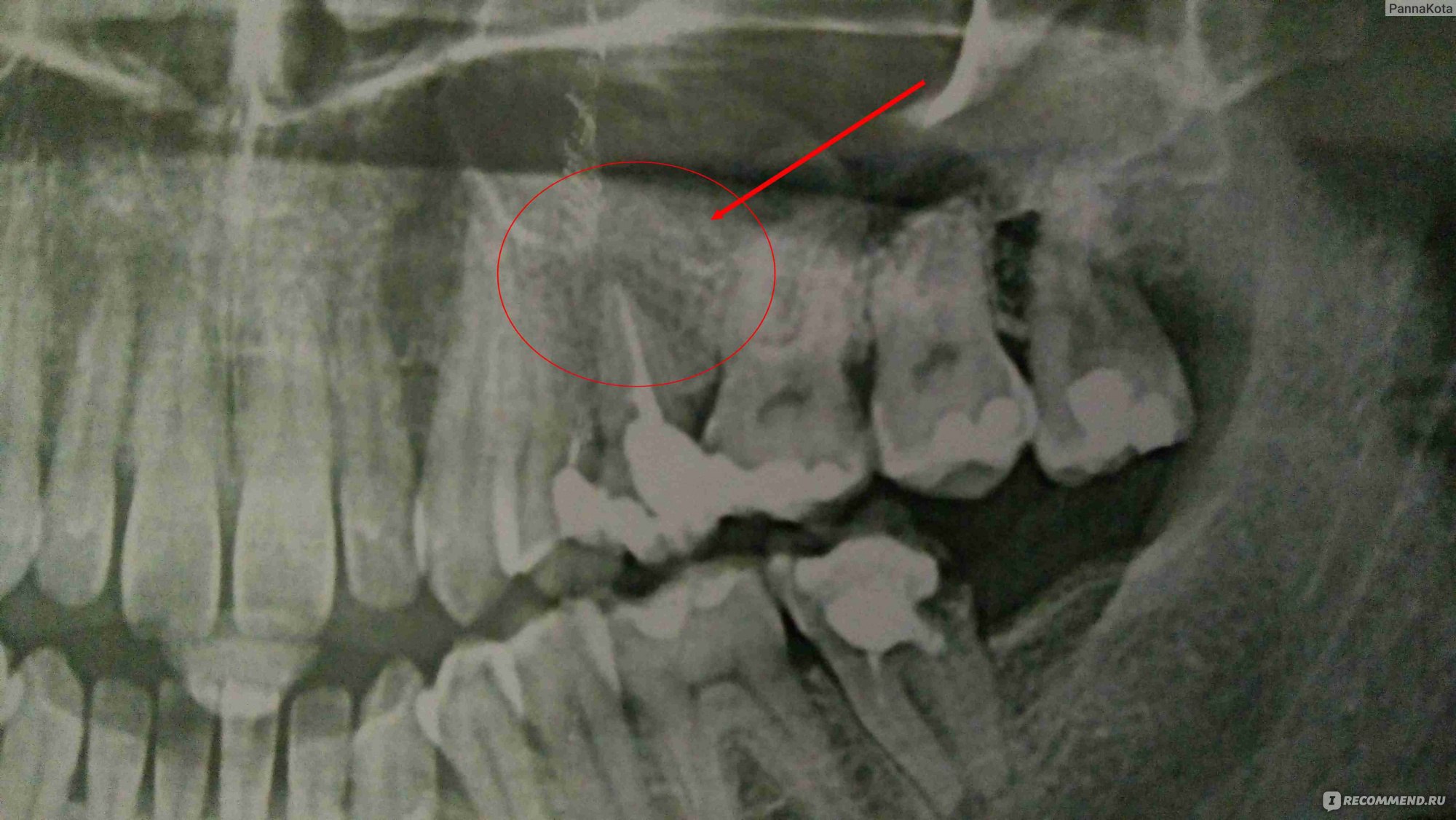 8). По нашему опыту, значения ADC в ЭГ обычно немного выше, чем при злокачественных новообразованиях (≥1,2 × 10 −3 мм 2 / с против ± 1 × 10 −3 мм 2 / с). В случаях с атипичной реакцией надкостницы и плохо определенными краями дифференциальный диагноз включает злокачественные опухоли, такие как остеосаркома, саркома Юинга или метастазы.Тем не менее, четко определенные границы на КТ, высокая интенсивность сигнала на Т2, сильное усиление, большая площадь воспалительного отека и умеренно высокие значения ADC скорее указывают на поражение с доброкачественной гистологией (рис. 8). Ценность МРТ у пациентов с ЭГ заключается в ее высокой чувствительности, особенно в сочетании с DWI [20]. Было показано, что ПЭТ / КТ предоставляет ценную информацию для обнаружения поражений ЭГ из-за их высокого поглощения ФДГ (рис. 8), и было высказано предположение, что гибридный ПЭТ / МРТ может играть ключевую роль в первичном исследовании гистиоцитоза у детей, позволяя точное выявление мультифокального поражения нескольких органов и мониторинг реакции на лечение [20].
8). По нашему опыту, значения ADC в ЭГ обычно немного выше, чем при злокачественных новообразованиях (≥1,2 × 10 −3 мм 2 / с против ± 1 × 10 −3 мм 2 / с). В случаях с атипичной реакцией надкостницы и плохо определенными краями дифференциальный диагноз включает злокачественные опухоли, такие как остеосаркома, саркома Юинга или метастазы.Тем не менее, четко определенные границы на КТ, высокая интенсивность сигнала на Т2, сильное усиление, большая площадь воспалительного отека и умеренно высокие значения ADC скорее указывают на поражение с доброкачественной гистологией (рис. 8). Ценность МРТ у пациентов с ЭГ заключается в ее высокой чувствительности, особенно в сочетании с DWI [20]. Было показано, что ПЭТ / КТ предоставляет ценную информацию для обнаружения поражений ЭГ из-за их высокого поглощения ФДГ (рис. 8), и было высказано предположение, что гибридный ПЭТ / МРТ может играть ключевую роль в первичном исследовании гистиоцитоза у детей, позволяя точное выявление мультифокального поражения нескольких органов и мониторинг реакции на лечение [20]. Несмотря на относительно характерные результаты визуализации, окончательный диагноз ЭГ ставится на образцах, полученных при биопсии. Методы лечения включают хирургическое вмешательство, химиотерапию и внутриочаговые инъекции кортикостероидов.
Несмотря на относительно характерные результаты визуализации, окончательный диагноз ЭГ ставится на образцах, полученных при биопсии. Методы лечения включают хирургическое вмешательство, химиотерапию и внутриочаговые инъекции кортикостероидов.
Гистологически подтвержденная эозинофильная гранулема. a OPT-подобная реконструкция изогнутой толстой пластины, b осевое окно КТ кости и ( c ) 3D-реконструкция из набора данных КТ показывают четко выраженное рентгенопрозрачное поражение ( стрелки, ), расположенное в углу нижней челюсти.Границы резко очерченные, слегка склеротические. Периостальная реакция ( пунктирная стрелка ). d ПЭТ / КТ, показывающий высокое поглощение ФДГ задней нижней челюстью и перимандибулярными мягкими тканями ( стрелка ). SUVmean = 6, SUVmax = 9. e Axial T2 и f sagittal T1 после внутривенного введения гадолиния показывают большой внекостный компонент ( стрелки, ) с инвазией жевательной мышцы.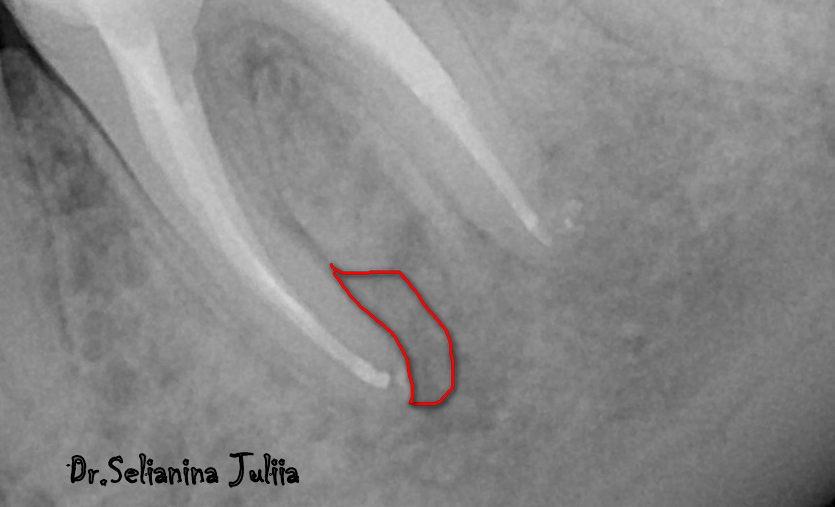 В непосредственной близости от подчелюстной железы. Обратите внимание на высокую интенсивность сигнала на Т2 и сильное усиление после гадолиния. г Fused T2 и b 1000 с ограниченным распространением. ч Карта ADC, показывающая умеренно низкое значение ADC (ADC = 1,21 × 10 −3 мм 2 / с, стрелка ) в пределах поражения. Обратите внимание на воспалительный отек вокруг поражения с высокими значениями ADC ( звездочка )
В непосредственной близости от подчелюстной железы. Обратите внимание на высокую интенсивность сигнала на Т2 и сильное усиление после гадолиния. г Fused T2 и b 1000 с ограниченным распространением. ч Карта ADC, показывающая умеренно низкое значение ADC (ADC = 1,21 × 10 −3 мм 2 / с, стрелка ) в пределах поражения. Обратите внимание на воспалительный отек вокруг поражения с высокими значениями ADC ( звездочка )
Гигантоклеточная гранулема
Гигантоклеточная гранулема (GCG) — доброкачественное, но иногда агрессивное пролиферативное внутрикостное поражение с фиброзной тканью, кровотечением и отложениями гемосидерина, а также характерными остеокластоподобные гигантские клетки.ГКГ — редкое поражение, чаще встречающееся у молодых девушек или женщин [1, 21]. Задняя нижняя челюсть поражается чаще, чем передняя. Мультифокальное поражение наблюдается при гиперпаратиреозе, херувизме или синдроме Нунана [21, 22]. Наиболее частыми клиническими признаками являются боль, отек, асимметрия лица и парестезия.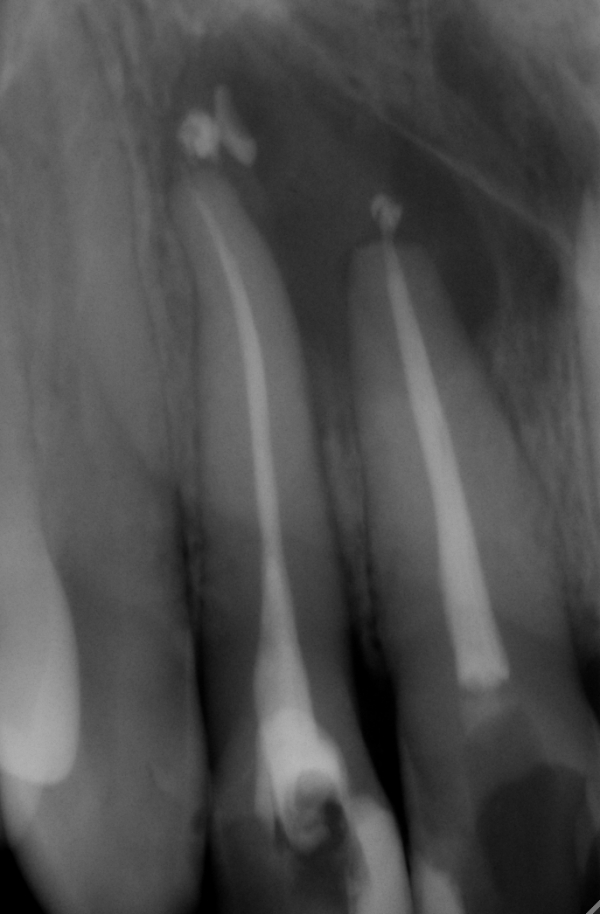 Дифференциальный диагноз включает гигантоклеточную опухоль, корешковую кисту, амелобластому, одонтогенную опухоль и фиброзную дисплазию. Типичный рентгенологический вид — это многоячеистое (реже одноглазное) четко выраженное рентгенопрозрачное поражение.Однако также сообщалось о нечетких очагах поражения. В некоторых случаях кость может расширяться, зубы могут смещаться или рассасываться. КТ, КЛКТ и МРТ полезны для описания поражения костной ткани и оценки распространения в прилегающие мягкие ткани. На МРТ GCG имеет однородный или слегка неоднородный промежуточный сигнал на T1, T2 и STIR (восстановление инверсии короткого TI) и показывает усиление контраста от умеренного до сильного после введения гадолиния. Однако важно отметить, что в настоящее время в литературе доступно лишь очень мало данных о характеристиках изображения GCG.Предпочтительным лечением является хирургическое вмешательство (энуклеация и выскабливание при четко определенной ГКГ или резекция единым блоком при агрессивной ГЦГ) и медикаментозное лечение (внутриочаговые инъекции кортикостероидов или кальцитонина) [21].
Дифференциальный диагноз включает гигантоклеточную опухоль, корешковую кисту, амелобластому, одонтогенную опухоль и фиброзную дисплазию. Типичный рентгенологический вид — это многоячеистое (реже одноглазное) четко выраженное рентгенопрозрачное поражение.Однако также сообщалось о нечетких очагах поражения. В некоторых случаях кость может расширяться, зубы могут смещаться или рассасываться. КТ, КЛКТ и МРТ полезны для описания поражения костной ткани и оценки распространения в прилегающие мягкие ткани. На МРТ GCG имеет однородный или слегка неоднородный промежуточный сигнал на T1, T2 и STIR (восстановление инверсии короткого TI) и показывает усиление контраста от умеренного до сильного после введения гадолиния. Однако важно отметить, что в настоящее время в литературе доступно лишь очень мало данных о характеристиках изображения GCG.Предпочтительным лечением является хирургическое вмешательство (энуклеация и выскабливание при четко определенной ГКГ или резекция единым блоком при агрессивной ГЦГ) и медикаментозное лечение (внутриочаговые инъекции кортикостероидов или кальцитонина) [21].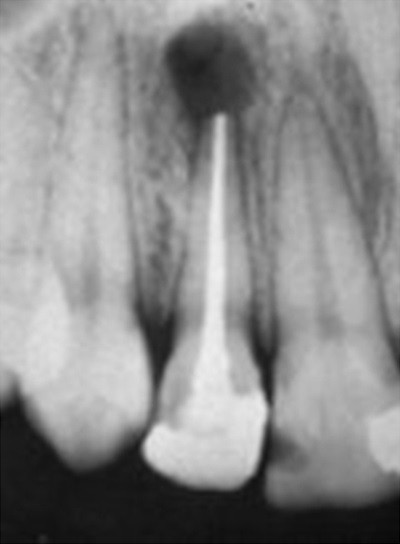 Рецидив может произойти до 15% случаев.
Рецидив может произойти до 15% случаев.
Диагностика наиболее распространенных одонтогенных кистозных и костных поражений челюстей практикующим патологом
Основные рентгенографические соображения, которые патолог должен знать о кистозных одонтогенных поражениях
Патолог должен сначала понять кистозные одонтогенные поражения с точки зрения хирурга-стоматолога и зубной врач.В качестве примера на рентгенограмме на рисунке 1 виден ретинированный третий моляр. Рентгенологически эта рентгенопрозрачность может представлять зубную кисту, керато-кистозную одонтогенную опухоль, моникистозную амелобластому и амелобластому с кистозным изменением. В этой ситуации начальные шаги лечения будут включать удаление зуба и лечение связанных тканей. Связанные мягкие ткани должны быть отправлены на гистологическое исследование. В зависимости от гистологического диагноза пациент может (1) не нуждаться в дальнейшем лечении, кроме простой энуклеации кисты, уже проведенной в случае зубочелюстной кисты, (2) вторичного хирургического лечения с обязательным долгосрочным рентгенографическим наблюдением в больнице.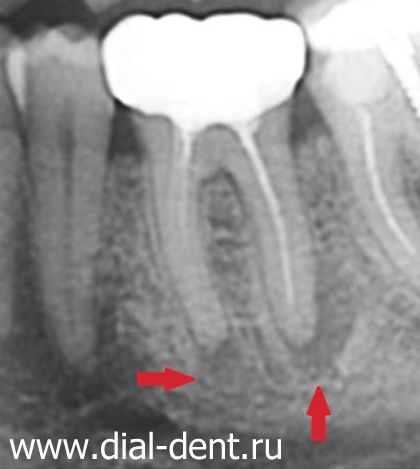 в случае керато-кистозной одонтогенной опухоли или моникистозной амелобластомы, или (3) даже обширное иссечение / резекция челюсти в случае амелобластомы.С другой стороны, при некоторых кистозных поражениях, таких как корешковая киста, окончательный диагноз не может быть поставлен без рентгенографического изображения или точного интраоперационного описания в сочетании с гистологическим внешним видом. Ключевые рентгенологические особенности объектов, обсуждаемых в этой статье, будут обсуждаться с каждым из них.
в случае керато-кистозной одонтогенной опухоли или моникистозной амелобластомы, или (3) даже обширное иссечение / резекция челюсти в случае амелобластомы.С другой стороны, при некоторых кистозных поражениях, таких как корешковая киста, окончательный диагноз не может быть поставлен без рентгенографического изображения или точного интраоперационного описания в сочетании с гистологическим внешним видом. Ключевые рентгенологические особенности объектов, обсуждаемых в этой статье, будут обсуждаться с каждым из них.
Ретинированный коренной зуб с хорошо кортикальной и ограниченной радиолюценой. Рентгенологический дифференциал включает, среди прочего, зубную кисту, керато-кистозную одонтогенную опухоль, уникистозную амелобластому и амелобластому с кистозным изменением.Для постановки диагноза необходимы гистологические исследования слизистой оболочки кисты.
Керато-кистозная одонтогенная опухоль
Керато-кистозная одонтогенная опухоль — не самая распространенная из одонтогенных кист, но ее чрезвычайно важно распознать патологом. Когда стоматологи и хирурги-стоматологи сталкиваются с кистозным поражением челюсти, этот диагноз всегда приходит в голову. Считается, что это кистозное новообразование возникает из-за остаточных одонтогенных эпителиальных остатков зубной пластинки в челюсти, которые остаются после образования зуба.
Когда стоматологи и хирурги-стоматологи сталкиваются с кистозным поражением челюсти, этот диагноз всегда приходит в голову. Считается, что это кистозное новообразование возникает из-за остаточных одонтогенных эпителиальных остатков зубной пластинки в челюсти, которые остаются после образования зуба.
В течение многих лет керато-кистозная одонтогенная опухоль называлась паракератинизирующей одонтогенной кератоцистой без упоминания опухоли или новообразования. Однако как клиницисты, так и патологи знали, что эта «киста» вернется, если ее просто вылечить, и что этот гистологически доброкачественный процесс может вырасти настолько, что охватит всю нижнюю или верхнюю челюсть. 2, 3 В 2004 г. было продемонстрировано, что керато-кистозные одонтогенные опухоли демонстрируют потерю гетерозиготности в эпителиальных клетках выстилки кисты, указывая на то, что эти поражения являются неопластическими, а не кистами развития. 4, 5
Еще одна интересная информация о происхождении керато-кистозной одонтогенной опухоли была получена в результате исследования пациентов с синдромом невоидной базальноклеточной карциномы (синдром Горлина), синдромом, при котором керато-кистозные одонтогенные опухоли очень распространены. 6 Эти исследования показали, что генетические аномалии, наблюдаемые у этих пациентов, были связаны с мутациями гена патченного 1 ( PTCh2 ) (9q22.3). Как следует из названия синдрома, базально-клеточная карцинома, обычно множественная и возникающая в раннем возрасте, является основным диагностическим критерием синдрома наряду с керато-кистозной одонтогенной опухолью.Другими важными диагностическими критериями являются язвы на коже ладоней или подошв, кальциноз язвенного черепа и медуллобластома. У этих пациентов обнаружено множество других результатов, которые считаются второстепенными критериями, включая расщепление ребер, фибромы яичника или сердца и изменения глаз. 7, 8 Большинство пациентов с керато-кистозной одонтогенной опухолью, с которыми сталкивается большинство патологов, не относятся к пациентам с синдромом невоидной базальноклеточной карциномы, т. Е. Это спорадические случаи. Интересно, что, возможно, только 50% пациентов со спорадической керато-кистозной одонтогенной опухолью имеют аномалии гена PTCH 1.
6 Эти исследования показали, что генетические аномалии, наблюдаемые у этих пациентов, были связаны с мутациями гена патченного 1 ( PTCh2 ) (9q22.3). Как следует из названия синдрома, базально-клеточная карцинома, обычно множественная и возникающая в раннем возрасте, является основным диагностическим критерием синдрома наряду с керато-кистозной одонтогенной опухолью.Другими важными диагностическими критериями являются язвы на коже ладоней или подошв, кальциноз язвенного черепа и медуллобластома. У этих пациентов обнаружено множество других результатов, которые считаются второстепенными критериями, включая расщепление ребер, фибромы яичника или сердца и изменения глаз. 7, 8 Большинство пациентов с керато-кистозной одонтогенной опухолью, с которыми сталкивается большинство патологов, не относятся к пациентам с синдромом невоидной базальноклеточной карциномы, т. Е. Это спорадические случаи. Интересно, что, возможно, только 50% пациентов со спорадической керато-кистозной одонтогенной опухолью имеют аномалии гена PTCH 1. 9 Поскольку пациенты с синдромом базально-клеточного невуса часто имеют множественные керато-кистозные одонтогенные опухоли, патологу важно помнить, что у любого пациента с более чем одной керато-кистозной одонтогенной опухолью вероятен синдром невоидной базальноклеточной карциномы. У синдромных пациентов керато-кистозные одонтогенные опухоли могут возникнуть в первое десятилетие жизни. 6
9 Поскольку пациенты с синдромом базально-клеточного невуса часто имеют множественные керато-кистозные одонтогенные опухоли, патологу важно помнить, что у любого пациента с более чем одной керато-кистозной одонтогенной опухолью вероятен синдром невоидной базальноклеточной карциномы. У синдромных пациентов керато-кистозные одонтогенные опухоли могут возникнуть в первое десятилетие жизни. 6
Керато-кистозные одонтогенные опухоли, особенно небольшие, часто могут протекать бессимптомно. Более крупные опухоли могут вызывать болевые симптомы и могут быть связаны с резорбцией корня зуба.Хотя большинство поражений возникает в задней части нижней челюсти, те, которые связаны с верхней челюстью, могут включать верхнечелюстную пазуху, и диагностической ловушкой при диагностике керато-кистозной одонтогенной опухоли является ее представление в виде кисты в верхней челюсти. Опухоли в области верхней челюсти могут распространяться в пазухи, и эти поражения верхней челюсти могут образовывать кисты, которые клинически и рентгенологически могут имитировать мукоцеле. Любая киста в верхнечелюстной пазухе, имеющая то, что выглядит «метапластическим» плоским покровом, также должна быть тщательно исследована на предмет гистологических изменений керато-кистозной одонтогенной опухоли.Когда керато-кистозная одонтогенная опухоль возникает в верхней челюсти, гистология такая же, как и в других местах. 10, 11
Любая киста в верхнечелюстной пазухе, имеющая то, что выглядит «метапластическим» плоским покровом, также должна быть тщательно исследована на предмет гистологических изменений керато-кистозной одонтогенной опухоли.Когда керато-кистозная одонтогенная опухоль возникает в верхней челюсти, гистология такая же, как и в других местах. 10, 11
Ключевые гистологические критерии, которые патолог должен наблюдать при керато-кистозной одонтогенной опухоли, включают следующее: (1) плоскоклеточная киста с палисадным базальным слоем; (2) паракератоз; (3) производство кератина; (4) рифленая поверхность. Эта специфическая комбинация результатов никогда не встречается в зубных кистах, амелобластомах или периапикальных (корешковых) кистах.
Первые два вывода являются наиболее важными и последовательными.Рифление поверхности может быть очаговым, а образование кератина минимальным. На рисунке 2 показаны особенности керато-кистозной одонтогенной опухоли. Базальный слой отчетливый, ядра клеток имеют удлиненный вид. Присутствует паракератоз, и этот пример показывает гофрированную поверхность, а также кератин. Обычно эпителий чисто отделяется от подлежащей стромы, и, хотя это и не является диагностическим признаком, иногда при очень низкой микроскопии это первоначальный ключ к выводу, что поражение могло быть керато-кистозной одонтогенной опухолью.Важно отметить, что даже при отделении эпителия от подлежащей стромы гистологические особенности эпителия сохраняются.
Присутствует паракератоз, и этот пример показывает гофрированную поверхность, а также кератин. Обычно эпителий чисто отделяется от подлежащей стромы, и, хотя это и не является диагностическим признаком, иногда при очень низкой микроскопии это первоначальный ключ к выводу, что поражение могло быть керато-кистозной одонтогенной опухолью.Важно отметить, что даже при отделении эпителия от подлежащей стромы гистологические особенности эпителия сохраняются.
Керато-кистозная одонтогенная опухоль. Керато-кистозная одонтогенная опухоль имеет несколько очень характерных признаков, которые легко распознать. Плоский эпителиальный слой этой кистозной опухоли демонстрирует важное открытие: отчетливый базальный слой клеток с палисадной архитектурой. Паракератоз также является важным гистологическим открытием.Обратите внимание, что на некоторых участках есть гофры поверхности. При керато-кистозной одонтогенной опухоли обычно наблюдается отделение эпителия от подлежащей стромы. Хотя это и не диагностический признак, это открытие типично для этой кистозной опухоли, и ее внешний вид, который можно легко увидеть при очень низком микроскопическом увеличении, должен привести к более тщательному исследованию эпителия для обнаружения керато-кистозной одонтогенной опухоли.
Хотя это и не диагностический признак, это открытие типично для этой кистозной опухоли, и ее внешний вид, который можно легко увидеть при очень низком микроскопическом увеличении, должен привести к более тщательному исследованию эпителия для обнаружения керато-кистозной одонтогенной опухоли.
Могут быть ассоциированы множественные более мелкие кисты (так называемые дочерние кисты).Независимо от того, сколько кист присутствует, все они имеют одинаковые гистологические особенности. Производство кератина наблюдается в разных количествах. Кератин можно увидеть в других одонтогенных кистах, поэтому следует полагаться на другие гистологические данные.
Керато-кистозная одонтогенная опухоль может показать воспаление, и в этом случае диагностические признаки могут быть потеряны. Однако в большинстве керато-кистозных одонтогенных опухолей можно увидеть по крайней мере очаговую область, демонстрирующую диагностические изменения. Если наблюдается лишь минимальное количество классических гистологических признаков керато-кистозной одонтогенной опухоли, даже миллиметр в линейной протяженности, то диагноз — керато-кистозная одонтогенная опухоль.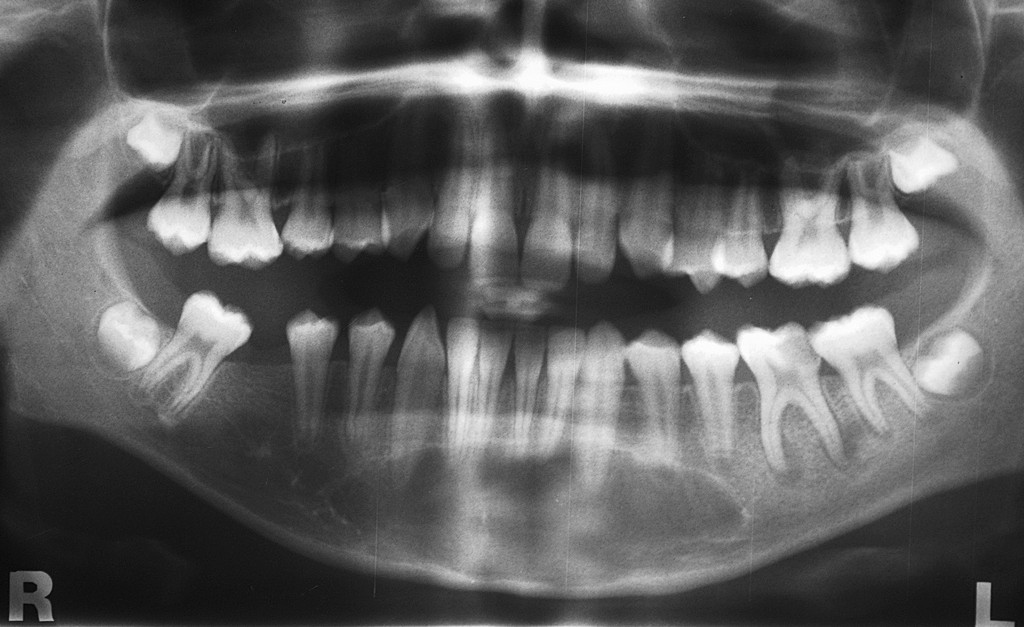 Это хороший повод исследовать одонтогенные кисты целиком.
Это хороший повод исследовать одонтогенные кисты целиком.
Лечение керато-кистозной одонтогенной опухоли требует (1) полного выскабливания, (2) часто периферической остэктомии (процедура, при которой удаляются / кюретируются периферические костные края кистозной полости) и (3) лечение раствором Карнуа, который обычно называется химическим прижиганием. 10 Этот раствор содержит хлорид железа, растворенный в этаноле, хлороформе и ледяной уксусной кислоте. Этот раствор «фиксирует» любой остаточный эпителий, который может остаться после хирургического кюретирования.После лечения эти пациенты должны находиться под наблюдением в течение длительного периода. Многие специалисты рекомендуют делать панорамную рентгенограмму каждый год в течение первых 5 лет, а затем панорамную рентгенограмму каждые два года в течение следующих 5 лет. Ясно, что эта процедура последующего наблюдения подчеркивает потенциальную распространенность этого гистологически доброкачественного процесса. 10
8 распространенных стоматологических проблем, которые можно обнаружить с помощью рентгена
Стоматологические рентгеновские лучи
— это удивительный инструмент, который мы используем для правильной диагностики и лечения ваших зубов. Они позволяют диагностировать повреждения, которые не видны невооруженным глазом. Они отлично предотвращают наиболее распространенные стоматологические проблемы, с которыми сталкиваются наши пациенты. Фактически, есть 8 проблем, которые они помогают нам решить.
Они позволяют диагностировать повреждения, которые не видны невооруженным глазом. Они отлично предотвращают наиболее распространенные стоматологические проблемы, с которыми сталкиваются наши пациенты. Фактически, есть 8 проблем, которые они помогают нам решить.
1. ПОЛОСТИ
Когда вы приходите к нам в офис с зубной болью, мы можем вылечить вашу полость. Но не лучше ли остановить полость, пока она не выйдет из-под контроля и не станет причиной боли? Это одна из главных вещей, в которых нам помогает рентген. После того, как будет сделан рентгеновский снимок, мы исследуем его на предмет изменений плотности вашего зуба и / или дентина.Часто это темное пятно. Эти темные пятна и линии появляются из-за того, что материал разложившегося зуба менее плотный, и рентгеновский свет легче проникает в него, что делает пленку более открытой.
2. МЕЖПРОКСИМАЛЬНЫЕ ПОЛОСТИ
Чаще всего, когда мы думаем о кариесах, мы думаем о дырках в наших коренных зубах, но знаете ли вы, что между зубами может образоваться кариес? Этот тип кариеса называется межзубной полостью и проявляется на рентгеновском снимке зубов в виде глубокой темной линии в области между зубами.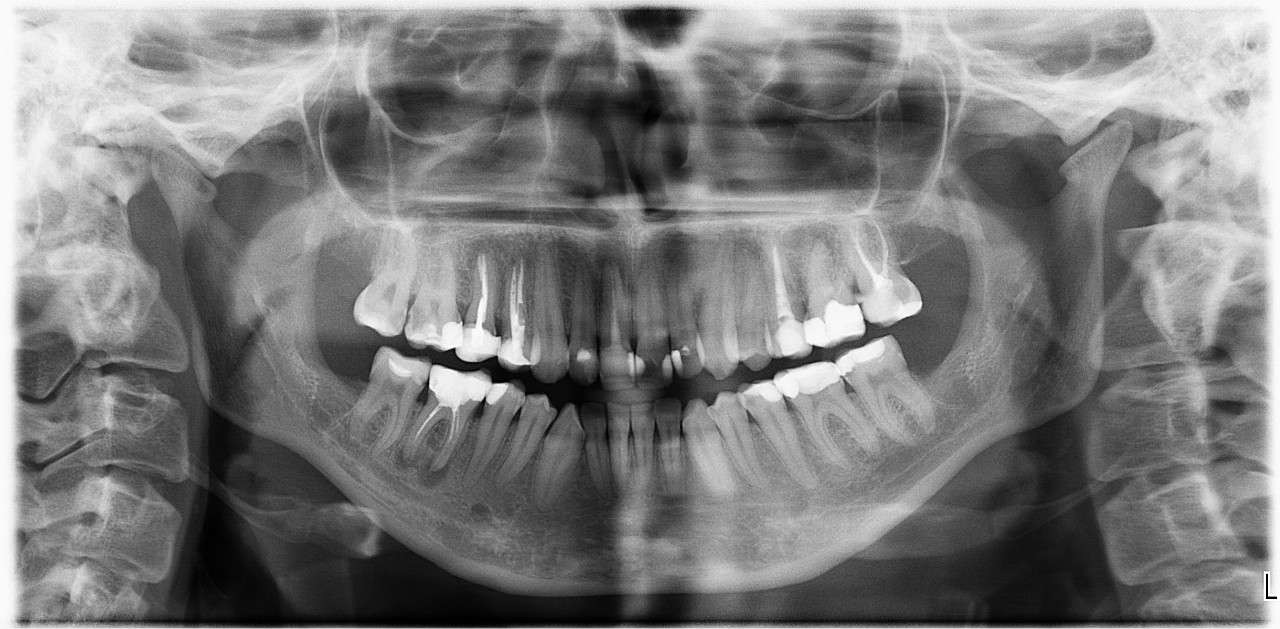 Часто полость бывает глубже, чем видно на рентгеновском снимке.
Часто полость бывает глубже, чем видно на рентгеновском снимке.
3. АБСЦЕССЫ
Периапикальные рентгеновские снимки показывают нам весь зуб от корня до коронки. Нам нравится использовать эти рентгеновские снимки для поиска любых проблем ниже линии челюсти, таких как абсцесс. Если абсцесс развит, на рентгеновском снимке он может появиться в виде темного ореола вокруг зуба. Это потому, что давление могло привести к истощению некоторых тканей.
4. CYSTS
Зубные кисты — это тканевые мешочки, внутри которых находится жидкость или мягкое вещество.Они могут появиться у вас во рту и часто видны на рентгеновских снимках в виде темных отверстий. Хотя некоторые из них совершенно безвредны и бесплодны, киста может заразиться и нанести ущерб вашему рту, поэтому важно исследовать их и при необходимости лечить. Иногда они вызваны травмой, генетическим заболеванием или даже могут образоваться на конце мертвого зуба.
5. ПОТЕРЯ КОСТИ
Если не лечить заболевание десен, это может привести к потере костной массы челюсти. Рентген зубов, в частности рентгеновский снимок крыла прикуса, показывает нам это повреждение. Мы измеряем сантиметровую длину ваших зубных карманов, и если они выглядят очень глубокими на вашем рентгеновском снимке, есть вероятность, что вы потеряли костную массу из-за кариеса. Нам важно знать это, так как это влияет на вашу способность получать определенные стоматологические процедуры, например, имплантации зубов.
Рентген зубов, в частности рентгеновский снимок крыла прикуса, показывает нам это повреждение. Мы измеряем сантиметровую длину ваших зубных карманов, и если они выглядят очень глубокими на вашем рентгеновском снимке, есть вероятность, что вы потеряли костную массу из-за кариеса. Нам важно знать это, так как это влияет на вашу способность получать определенные стоматологические процедуры, например, имплантации зубов.
6. ПРОБЛЕМЫ ПЕРЕКРЫТИЯ / НЕПРАВИЛЬНОСТИ
Цефалометрический рентген позволяет получить изображение всей вашей головы сбоку. Они часто используются ортодонтами для составления планов лечения для выпрямления зубов.Он показывает нам угол любых проблем с прикусом и текущее положение вашей челюсти. На основе этой информации мы можем сделать предположение о ходе развития вашего прикуса и соответствующим образом скорректировать наш план лечения. Интересно, что эти рентгеновские лучи также используются врачами уха, носа и горла для лечения апноэ во сне или нарушений дыхательных путей.
7. ВНЧС
Ваш височно-нижнечелюстной сустав соединяет вашу челюсть с черепом на висках. Это сустав, который позволяет разговаривать и жевать. Хотя дискомфорт, щелчки или блокировка могут предупредить вас о проблемах с суставом, единственный способ узнать наверняка — это рентгеновский снимок зубов, который позволяет нам взглянуть на эту точку соединения и обнаружить любые аномалии.Цифровые рентгеновские снимки, которые позволяют нам рассматривать вашу структуру как трехмерное изображение, лучше всего подходят для этой диагностики.
8. УДАР ЗУБЫ
Ретинированный зуб — это зуб мудрости, который не может прорезаться полностью, потому что он заблокирован другими зубами. Эта ситуация может вызвать боль и привести к другим стоматологическим проблемам. На стоматологическом рентгеновском снимке мы можем легко увидеть эти прорастающие зубы и помочь вам позаботиться о них.
Что такое зубная киста и как ее лечить? Страница 1 из 0
Вы пошли к стоматологу и обнаружили, что у вас киста зуба? Что теперь?
Первое, что вам следует сделать, это сохранять спокойствие. Большинство кист, когда они только начинают формироваться, не имеют какой-либо инфекции. Пока киста зуба лечится на ранней стадии, здоровье полости рта должно оставаться в отличном состоянии.
Большинство кист, когда они только начинают формироваться, не имеют какой-либо инфекции. Пока киста зуба лечится на ранней стадии, здоровье полости рта должно оставаться в отличном состоянии.
Однако, если кисте зуба дали время на рост без лечения, ваш стоматолог порекомендует правильный курс действий. Вот что вам следует знать о кистах зубов и о различных доступных вариантах лечения.
Что такое зубная киста?
Киста зуба очень похожа на закрытый мешок.То, что находится внутри мешка, может отличаться от пациента к пациенту. Некоторые кисты состоят из воздуха, некоторые из мягких тканей, а другие заполнены жидкостью, которая может накапливаться рядом с зубами и вокруг них. Киста зуба, оставшаяся расти без лечения, может привести к серьезным проблемам со здоровьем полости рта.
Где находятся кисты?
Существуют различные типы зубных кист.
Периапикальные кисты: Эти кисты образуются на кончике корня и обычно возникают в результате травмы, трещины в зубе или кариеса, который инфицировал или уничтожил нерв (пульпу) зуба.
Кисты зубочелюстной системы: Эти кисты растут вокруг непрорезавшихся или частично прорезавшихся зубов, особенно зубов мудрости.
Кератоцисты: Эти кисты обычно образуются в результате травмы или генетических факторов. Эти кисты агрессивны и часто рецидивируют даже после хирургического удаления.
Пациент с кератоцистой, которая может привести к ослаблению челюсти. Малейшая травма может стать причиной поломки.
Кисты пародонта: Эти типы кист вызываются прогрессирующим заболеванием пародонта или десен и, таким образом, имеют бактериальную природу.
Как упоминалось ранее, когда киста впервые формируется, в большинстве случаев она проходит без инфекции и боли. Иногда вы можете увидеть их при визуальном осмотре, но они также могут проявиться при осмотре тканей и на рентгеновских снимках, сделанных вашим стоматологом.
Возможные проблемы со здоровьем полости рта
Как вам скажет любой ортодонт, зубы реагируют на давление. Надавите на зубы правильным образом, и вы сможете улучшить улыбку пациента. Киста, оставшаяся расти, может вызвать нежелательное давление на зубы, что может иметь противоположный эффект на вашу улыбку. Например, обострение кисты может в конечном итоге повлиять на ваш прикус из-за смещения зубов, изменить способ пережевывания и переваривания пищи и ослабить челюстную кость. В крайних случаях невыявленных кист, кость челюсти может быть подвергнута риску перелома, среди других осложнений.
Надавите на зубы правильным образом, и вы сможете улучшить улыбку пациента. Киста, оставшаяся расти, может вызвать нежелательное давление на зубы, что может иметь противоположный эффект на вашу улыбку. Например, обострение кисты может в конечном итоге повлиять на ваш прикус из-за смещения зубов, изменить способ пережевывания и переваривания пищи и ослабить челюстную кость. В крайних случаях невыявленных кист, кость челюсти может быть подвергнута риску перелома, среди других осложнений.
Кроме того, киста зуба может инфицироваться и со временем превратиться в абсцесс или заполненный гноем мешок, который может распространить бактериальную инфекцию по всему телу.
Теперь, когда мы определили, что кисты — это плохо, как ваш стоматолог будет лечить кисту, обнаруженную во рту?
Как лечить кисты зубов
Киста зуба в первую очередь требует тщательного осмотра стоматологом или челюстно-лицевым хирургом. Тип используемого лечения будет зависеть от типа кисты, а также от того, где она расположена.
Киста, образующаяся на корне зуба, может потребовать эндодонтического лечения или лечения корневых каналов, чтобы киста начала процесс заживления.
Но если киста существует в течение некоторого времени и если по какой-либо причине иммунная система пациента нарушена, киста может набухать, вызывая пульсацию зуба и болезненность при прикосновении. Вот когда удаление зуба или лечение корневых каналов остаются единственными жизнеспособными вариантами.
Регулярные стоматологические осмотры — ключ к профилактике
Доктор Дэвид Бруски призывает всех своих пациентов проводить регулярные осмотры не реже двух раз в год, чтобы помочь выявить кисты зубов на ранней стадии.
Поскольку кисты обычно протекают бессимптомно, когда они впервые развиваются, вы можете даже не знать, что они есть, пока не появится доктор.Бруски делает рентгеновские снимки. Важно, чтобы стоматолог вылечил кисту как можно раньше. Это поможет предотвратить любые долгосрочные последствия и сохранить здоровье зубов.