Киста Зуба (Что Это Такое) Как Лечить 100% информации
Существует несколько подходов к терапии болезни, но как лечить кисту зуба определяет исключительно врач, исходя из размеров образования, особенностей течения патологии.
Консервативное лечение
1) Если киста под зубом небольшого размера, есть шанс остановить ее рост и купировать воспалительный процесс. Для этого проводится качественная обработка, расширение и обеззараживание и пломбирование корневых каналов лечебной пастой. Весь курс терапии может составить несколько месяцев, в течение которых каналы необходимо будет несколько раз перепломбировывать и наблюдать за состоянием кисты зуба. При этом нет никакой гарантии того, что она не обострится рано или поздно.
2) Также можно попробовать физиотерапию – депофорез лечебной суспензии. Препарат вводится в корневые каналы и с помощью слабых электроимпульсов направляется за верхушку корня. Ожидается антибактериальный эффект, устранение воспаления и укрепление тканей пародонта, однако многое зависит и от силы иммунитета человека. Имеющаяся киста под корнем зуба может «проснуться» в любой момент.
Имеющаяся киста под корнем зуба может «проснуться» в любой момент.
3) Лечение зубной кисты лазером – инновационный, но дорогостоящий и редко применяющийся метод. Он также позволяет избежать удаления зуба с кистой, устранив только патологические ткани.
Хирургическое лечение зуба с кистой
Если диагностирована крупная киста под зубом, лечение у стоматолога уже не может быть консервативным. Киста самостоятельно резорбироваться не может – требуется ее аккуратное и полное удаление. Даже если небольшой фрагмент оболочки кисты под зубом останется, это может вызвать рецидив болезни.
Лечение зуба с кистой должно быть комплексным: с одной стороны, необходимо устранить источник инфекции, а с другой – осторожно провести удаление кисты зуба (эта процедура называется в стоматологии «цистэктомия»).
Алгоритм хирургического лечения зуба с кистой:
1. После проведения анестезии стоматолог делает небольшой разрез в проекции верхушки корня пораженного зуба.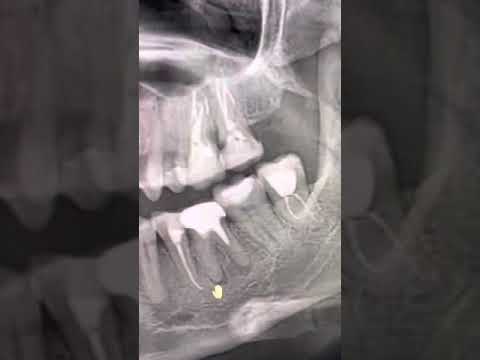 В своей работе врач руководствуется рентгенологическим снимком или использует радиовизиограф. С помощью этих методов стоматолог избегает излишней травматизации тканей, осуществляет оперативный доступ непосредственно к месту расположения зубной кисты.
В своей работе врач руководствуется рентгенологическим снимком или использует радиовизиограф. С помощью этих методов стоматолог избегает излишней травматизации тканей, осуществляет оперативный доступ непосредственно к месту расположения зубной кисты.
2. Специальными инструментами стоматолог-хирург аккуратно вылущивает кисту, стараясь не повредить ее целостность. Если же ее стенки недостаточно прочные или форма образования неправильная, она может извлекаться и фрагментарно. При этом врач следит за полным удалением всех тканей кисты зуба и видоизмененных (грануляционных) тканей.
3. Если киста расположена прямо на корне зуба, лечение может несколько отличаться. Зачастую в этих ситуациях верхушка корня несколько резорбирована (видоизменена, начала рассасываться). Рекомендуется сделать ее резекцию и ретроградное пломбирование: верхушку корня на несколько миллиметров срезают и придают ей округлую форму, сам корневой канал обрабатывается, расширяется и пломбируется прямо со стороны апекса.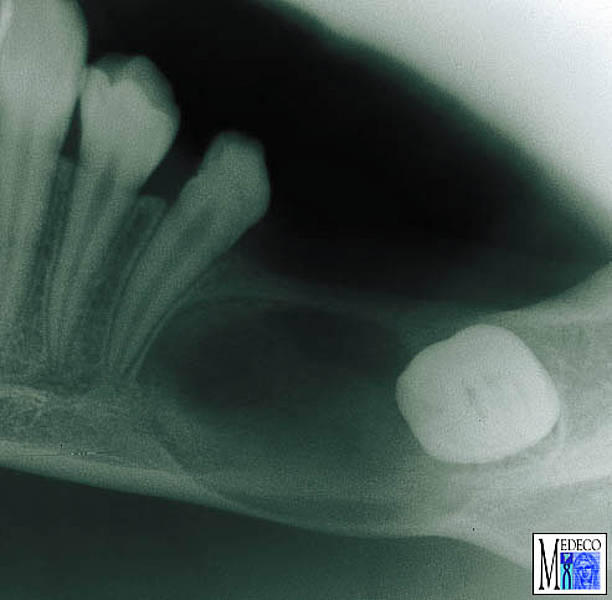
Метод апикального пломбирования сложен и требует высокого уровня подготовки стоматолога, однако он позволяет успешно сохранять зубы, которые совсем недавно подлежали только удалению.
Удаление зуба с кистой
К сожалению, зубная киста иногда диагностируется в запущенном состоянии, когда достигает существенных размеров, воспалительный процесс обширно распространяется на окружающие ткани, а сам причинный зуб сильно поврежден и подвижен.
Если сохранить зуб нет возможности, ничего не остается, кроме как удалить его.
Также удаление зуба с кистой проводится при выраженном отеке, болевом синдроме и в случаях непроходимости его корневых каналов. Если нельзя устранить источник внутриканальной инфекции, курс терапии не может быть полноценным.
Как лечат кисту ретинированного зуба?
В данном случае терапия проводится не только стоматологом-хирургом, но и ортодонтом. Необходимо установить причину, из-за которой зуб был ретинирован (не может прорезаться). Если это вызвано скученностью зубов, необходимо освободить место для выведения этого зуба в зубной ряд. После произведения всех расчетов ортодонт выносит вердикт, каким именно способом есть возможность обеспечить место для зуба – либо удалить некоторые зубы, которые не играют важно роли в функции и эстетике, либо переместить их брекетами.
Если это вызвано скученностью зубов, необходимо освободить место для выведения этого зуба в зубной ряд. После произведения всех расчетов ортодонт выносит вердикт, каким именно способом есть возможность обеспечить место для зуба – либо удалить некоторые зубы, которые не играют важно роли в функции и эстетике, либо переместить их брекетами.
После появления места в зубном ряду хирургически производится доступ к ретинированному зубу. На него крепится брекет, после чего он постепенно выводится в нужное положение.
Также возможен вариант, что ретинированный зуб в кисте не совсем полноценен, является сверхкомплектным (лишним) или не критически необходимым. Тогда он может быть удален хирургом вместе с кистой из кости челюсти.
Как лечится киста зуба в гайморовой пазухе?
Обнаруженная прямо в гайморовой полости киста зуба может быть различного происхождения. В любом случае, лечение производится совместно отоларингологом и стоматологом: делается доступ к гайморовой пазухе, она очищается и обрабатывается антисептиками и ушивается. Сам же зуб лечится эндодонтически, качественно пломбируются каналы.
Сам же зуб лечится эндодонтически, качественно пломбируются каналы.
Хирургическое лечение кисты зуба более травматично и требует соблюдения режима в послеоперационный период, но это наиболее надежный способ из ныне существующих.
Реабилитация после лечения кисты под зубом
Успешное выздоровление и быстрое заживление раны напрямую зависит от того, как четко пациент будет следовать врачебным назначениям. Курс послеоперационного лечения после удаления кисты зуба включает:
Обезболивание. Гелевый анестетик поможет снизить чувствительность слизистой, а общий болевой синдром купируют обезболивающие препараты (кетанов, нимесил, ибупрофен и другие).
Антисептическая обработка. Пациенту назначаются обеззараживающие полоскания, а также нормализующие рН полости рта растворы (соль + сода + йод, физраствор, готовые препараты – мирамистин, хлоргексидин, листерин, стоматидин).
Противовоспалительные лекарственные средства часто имеют комбинированный состав, и включают антибактериальные препараты (сульфаниламиды, антибиотики широкого спектра действия, стероидные и нестероидные противовоспалительные средства).
Кератопластики – препараты, стимулирующие заживление слизистой (масло облепихи, шиповника, солкосерил, холисал).
Также после операции по удалению кисты зуба важно поддерживать хороший уровень гигиены, придерживаться щадящей диеты, отказаться от курения и алкоголя. Реабилитационный период рекомендуется провести в спокойной обстановке, взять больничный, избегать стрессов и физических нагрузок.
Удаление кисты зуба в Минске, цена в стоматологии
Киста зуба – это полое образование в костной ткани, заполненное жидким (обычно – гнойным) содержимым. Основная причина ее формирования кроется в развитии воспалительного процесса, который образуется в области зубного корня. Врачи клиники StomTravel готовы выполнить удаление кисты корня зуба на высоком профессиональном уровне. Мы используем современное оборудование и технологии, что позволяет проводить операции качественно, безболезненно и без неприятных последствий.
Причины образования кисты, основные симптомы
Киста зуба развивается как иммунный ответ организма на воспаление, которое может возникать по следующим причинам:
- неправильное лечение;
- травмы;
- осложнение периодонтита;
- неправильное прорезывание зубной единицы;
- некачественное удаление зуба мудрости;
- гайморит, другие подобные заболевания.
Долгое время образование может не проявлять себя, но по мере увеличения начинает беспокоить такими симптомами, как болезненность, отечность, покраснение мягких тканей. Иногда в кости формируется свищ, через который гной изливается в ротовую полость.
Виды лечения кисты зуба
Лечение кисты может выполняться несколькими способами. Методика подбирается с учетом расположения образования и общей клинической картины:
- Терапевтическое лечение кисты – при образовании полости до 8-10 мм выполняется перелечивание каналов с использованием микроскопа и пломбированием зуба современными материалами.
- Резекция верхушки корня – предусматривает удаление образования вместе с частью зубного корня. Метод в большинстве случаев используется на фронтальных зубах.
- Гемисекция – предусматривает удаление корня вместе с коронковой частью.
- Цистотомия – проводится путем рассечения образования и удаления передней стенки кисты, через которую выпускается гнойное содержимое.
 В дальнейшем организм самостоятельно справляется с устранением воспалительного процесса. Методика обычно применяется при большом размере кисты (свыше 2 см).
В дальнейшем организм самостоятельно справляется с устранением воспалительного процесса. Методика обычно применяется при большом размере кисты (свыше 2 см). - Цистэктомия – выполняется с полным удалением кисты и поврежденной части корня. Процедура может быть травматичной для пациента, но полностью исключает повторное появление патологического образования.
Перед проведением операции необходимо учитывать возможные противопоказания. К ним относятся инфекции в острой фазе, онкология, тяжелые болезни сосудов, сердца. Также удаление кисты не проводится в первые и последние месяцы беременности.
Стоимость удаления
Точная стоимость операции определяется индивидуально согласно клинической картине. На расценки могут влиять методика хирургического лечения, сложность проблемы, необходимость в дополнительных манипуляциях. Итоговая цена услуги озвучивается врачом на приеме после осмотра и диагностического обследования.
Основные этапы лечения кисты зуба
Независимо от выбранного способа операции, врач проводит диагностику полости рта и оценивает новообразование на рентгеновском снимке. Далее процедура чаще всего выполняется следующим образом:
Далее процедура чаще всего выполняется следующим образом:
- Вскрывается полость зуба и осуществляется перелечивание каналов с использованием стоматологического микроскопа и современных материалов для обработки каналов.
- При необходимости осуществляется лечение с применением гидроокиси кальция в течение нескольких месяцев и пломбировка зуба биокерамическими материалами.
- На протяжении 4-6 месяцев осуществляется наблюдение за полостным образованием: при уменьшении кисты производится установка коронки. Если же отсутствует положительная динамика лечения, проводится апикальная микрохирургическая операция с ретроградным пломбированием.
Рекомендации после процедуры
После процедуры желательно воздержаться от приема пищи в течение 3 часов. В первые сутки нежелательно употреблять слишком холодные или горячие продукты, спиртное. Рот необходимо полоскать антисептическими средствами. При появлении болевых ощущений или небольшом повышении температуры используют медикаменты. Если наблюдаются слишком выраженные симптомы, которые не проходят долгое время, рекомендуется посетить врача.
Если наблюдаются слишком выраженные симптомы, которые не проходят долгое время, рекомендуется посетить врача.
Чтобы выполнить удаление кисты зуба в Минске, запишитесь на прием к специалисту клиники StomTravel. Врач нашей стоматологии разработает план лечения и подберет оптимальную методику операции с учетом клинического случая.
| Удаление зубов | |
|---|---|
| Первичная консультация стоматолога-хирурга (имплантолога, пародонтолога) | |
| Удаление: | + 50,0 р (к основной стоимости) |
| Удаление парадонтозного зуба | |
| Удаление однокоренного зуба: | |
| * Простое | |
| * Сложное | |
| Удаление многокорневого зуба: | |
| * Простое | |
| * Сложное | |
| Удаление зуба мудрости | |
| Удаление ретинированного зуба мудрости | |
| Удаление кисты (без необходимости подсыпки костной ткани и использования мембраны) | |
| Перевязка | |
| Кюретаж (1 единица) закрытый | |
| Кюретаж (1 единица) открытый | |
| Перикоронаротомия (срезать карман на 8-ке) |
Симптомы, диагностика и лечение абляции
Как лечат дермоидные кисты?
Традиционно единственным методом лечения дермоидной кисты было хирургическое удаление кисты.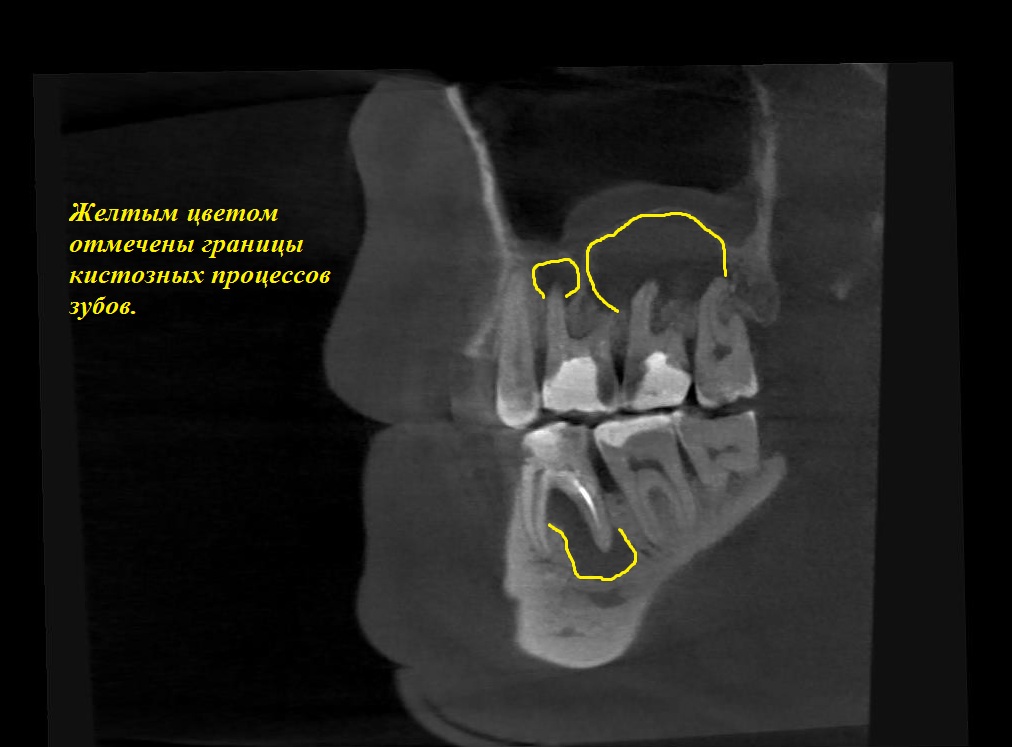 Если дермоидная киста находится в кости, операция включает:
Если дермоидная киста находится в кости, операция включает:
- Разрез кожи
- Расширение разреза вниз для доступа к кости
- Высверливание или выскабливание клеток дермоидной кисты из кости
В таких местах, как лоб и череп, хирургические разрезы могут быть широкими из-за необходимости доступа и полного удаления кисты.
Эти терапевтические проблемы привели к разработке минимально инвазивного лечения (чрескожное дренирование и абляция дермоидных кист), предложенного Interventional Radiology.
Что такое абляция дермоидной кисты?
Абляция дермоидной кисты — это минимально инвазивная процедура, при которой для проникновения в дермоидную кисту используется небольшая игла и пластиковый рукав. Затем содержимое кисты дренируют, а стенку кисты убивают (абляции). Затем собственные механизмы «очистки» организма удаляют мертвые клетки дермоидной кисты во время заживления. После процедуры остается шрам размером с веснушку.
Как выполняется процедура?
Абляция дермоидной кисты начинается с пункции кисты под ультразвуковым контролем с помощью маленькой иглы и трубки. Затем содержимое кисты разжижают путем инъекции небольшого количества медицинского моющего средства, которое «разжижает» маслянистое содержимое и позволяет дренировать кисту. После удаления содержимого кисты клетки кожи, выстилающие кисту, удаляются с помощью небольшой иглы «коблации». Под точным ультразвуковым контролем кончик иглы для коблации помещается внутрь спавшейся дермоидной кисты, и энергия коблации (облако плазмы) разрушает клетки дермоидной кисты.
Сколько времени займет удаление дермоидной кисты?
Абляция дермоидных кист выполняется менее чем за 1 час.
Существуют ли какие-либо риски для процедуры?
Основным риском при аблации дермоидной кисты является повреждение кожи. Кожа защищена от повреждения инъекцией стерильной жидкости, которая «поднимает» кожу от энергетического облака коблации, обеспечивая точную абляцию капсулы дермоидной кисты без повреждения прилегающей кожи.
Что происходит после процедуры?
После завершения процедуры абляции дермоидной кисты организм удаляет мертвые клетки дермоидной кисты и заживляет место лечения. Если дермоидная киста поражает кость, кость, содержащая удаленную дермоидную кисту, заживает, и формируется новая кость, заполняющая предыдущий дефект. Новое заживление кости после аблации дермоидной кисты можно наблюдать через 2-3 месяца.
Когда мой ребенок может купаться?
Пациенты, перенесшие аблацию дермоидной кисты, могут принимать душ сразу после процедуры. Им рекомендовано воздерживаться от погружения обработанного участка в ванну в течение 5 дней, чтобы обеспечить полное заживление небольшого кожного отверстия, используемого для доступа к дермоидной кисте.
Есть ли какие-либо ограничения на деятельность?
Помимо содержания в чистоте места лечения, после абляции дермоидной кисты не существует никаких ограничений активности.
Вернется ли дермоидная киста после процедуры?
Абляция дермоидной кисты успешна у 95% пациентов после одного сеанса лечения. Второй сеанс лечения может потребоваться (5% пациентов), если какая-то часть кисты выжила после абляции или если до лечения произошло повреждение дермоидной кисты, позволившее некоторым аномальным клеткам расти рядом с обрабатываемой областью.
Второй сеанс лечения может потребоваться (5% пациентов), если какая-то часть кисты выжила после абляции или если до лечения произошло повреждение дермоидной кисты, позволившее некоторым аномальным клеткам расти рядом с обрабатываемой областью.
Чего ожидать моему ребенку после завершения лечения? Какие-то долгосрочные эффекты?
Результаты, наблюдаемые у наших пациентов с 2006 года, были превосходными. Пациенты не сообщают о значительной боли после процедуры, легкая отечность, связанная с лечением, проходит через пару дней, а инфекции предотвращаются с помощью антибиотиков, принимаемых после процедуры.
Что произойдет, если дермоидную кисту не лечить?
Дермоидные кисты, если их не лечить, будут продолжать увеличиваться. При повреждении и разрыве стенки кисты вытекающее содержимое кисты раздражает окружающие ткани, вызывая боль, отек и, возможно, рубцевание. Необработанные дермоидные кисты могут иногда инфицироваться, что требует лечения антибиотиками или более срочного хирургического удаления.
Почему общенациональный детский?
Специалисты интервенционной радиологии и пластической хирургии оказывают квалифицированную помощь детям с дермоидными кистами.
- Познакомьтесь с нашей командой интервенционной радиологии
- Познакомьтесь с нашей командой пластической и реконструктивной хирургии
Нужна помощь в записи на прием в Nationwide Children’s?
Запросить встречу или Получите второе мнение
Кальцинирующая одонтогенная киста, связанная со сложной одонтомой, имитирующей зубной зачаток
На этой странице
РезюмеВведениеИстория болезниОбсуждениеДоступность данныхКонфликты интересовСсылкиАвторское правоСтатьи по теме
Кальцинирующая одонтогенная киста (КОК) — это редкая киста, поражающая в основном переднюю часть челюсти. Как правило, он выглядит как однокамерное рентгенопрозрачное поражение, содержащее периферические очаги кальцификации, но с рентгенологическими вариациями в зависимости от типа проявления. Здесь мы сообщаем об атипичном случае КОК, связанном с одонтомой, первоначально диагностированной как зубной зачаток, в задней области нижней челюсти у 10-летнего пациента мужского пола. Интересно, что рентгенологический аспект выглядел как однокамерное рентгенопрозрачное поражение без периферических очагов кальцификации в беззубой области, размер которого увеличивался после тракции ретинированного зуба, примыкающего к этой области. Таким образом, случай, представленный в данном исследовании, направлен на то, чтобы привлечь внимание стоматологов к его изменениям в развитии и сопутствующим патологиям.
Здесь мы сообщаем об атипичном случае КОК, связанном с одонтомой, первоначально диагностированной как зубной зачаток, в задней области нижней челюсти у 10-летнего пациента мужского пола. Интересно, что рентгенологический аспект выглядел как однокамерное рентгенопрозрачное поражение без периферических очагов кальцификации в беззубой области, размер которого увеличивался после тракции ретинированного зуба, примыкающего к этой области. Таким образом, случай, представленный в данном исследовании, направлен на то, чтобы привлечь внимание стоматологов к его изменениям в развитии и сопутствующим патологиям.
1. Введение
Кальцинирующая одонтогенная киста (КОК) — редкая киста развития, благоприятно влияющая на передний отдел челюстей [1, 2]. Она составляет менее 1% внутрикостных кист, возникающих в челюстно-лицевом комплексе, и была признана отдельной патологической единицей Gorlin et al. в 1962 г. [3, 4]. Клиническая картина кисты характеризуется бессимптомным отеком, медленным ростом и расширением кортикального слоя, сопровождающимся или не сопровождающимся резорбцией корня [5, 6].
Традиционно КОК проявлялись в виде четко очерченных однокамерных рентгенопрозрачных образований с периферическим очагом кальцификации. Атипичные рентгенологические проявления КОК встречаются редко [7]. Здесь мы сообщаем о клинической и рентгенологической эволюции КОК, связанной с одонтомой, первоначально диагностированной как зубной зачаток в задней области нижней челюсти. Мы также отмечаем, что стоматологи должны обращать внимание на изменения его развития и сопутствующие патологии, чтобы точно диагностировать эти случаи.
2. История болезни
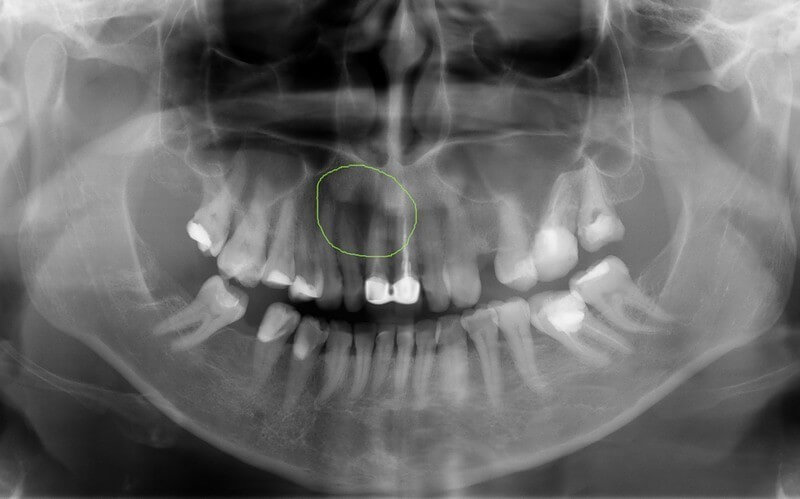
10-летний мальчик был направлен на ортодонтическое вытяжение ретинированного правого нижнего первого моляра (зуб 46). При клиническом осмотре изменений не отмечено, за исключением отсутствия 46 зуба. В анамнезе патологии не выявлено. Конусно-лучевая компьютерная томография (КЛКТ) показала наличие рентгенопрозрачного изображения размером <1 см, расположенного между зубами 46 и 48, которое первоначально было интерпретировано как зубной зачаток (рис. 1(а)). Пациенту было проведено хирургическое вмешательство под местной анестезией для обнажения коронки зуба и фиксации ортодонтического аппарата для тракции правого нижнего первого моляра. Через 6 мес после процедуры на рутинной панорамной рентгенограмме во время ортодонтического лечения выявлено четкое рентгенопрозрачное изображение с рентгеноконтрастными очагами в области предполагаемого зубного зачатка. Кроме того, при КЛКТ-исследовании наблюдалось увеличение объема с корковым расширением и фенестрацией (рис. 1(b)).
1(а)). Пациенту было проведено хирургическое вмешательство под местной анестезией для обнажения коронки зуба и фиксации ортодонтического аппарата для тракции правого нижнего первого моляра. Через 6 мес после процедуры на рутинной панорамной рентгенограмме во время ортодонтического лечения выявлено четкое рентгенопрозрачное изображение с рентгеноконтрастными очагами в области предполагаемого зубного зачатка. Кроме того, при КЛКТ-исследовании наблюдалось увеличение объема с корковым расширением и фенестрацией (рис. 1(b)).
Таким образом, была выдвинута предварительная диагностическая гипотеза одонтогенного поражения, предполагающая аденоматоидную одонтогенную опухоль и КОК. Выбранным клиническим методом была хирургическая энуклеация поражения. Был сделан прямой разрез альвеолярного отростка с отслоением лоскута для облегчения доступа к поражению и выполнена аспирационная пункция, выявляющая жидкое содержимое (рис. 2(а)). Во время операции поражение было полностью отделено от нижнечелюстной кости, что позволило визуализировать капсулу с кистозным аспектом (рис.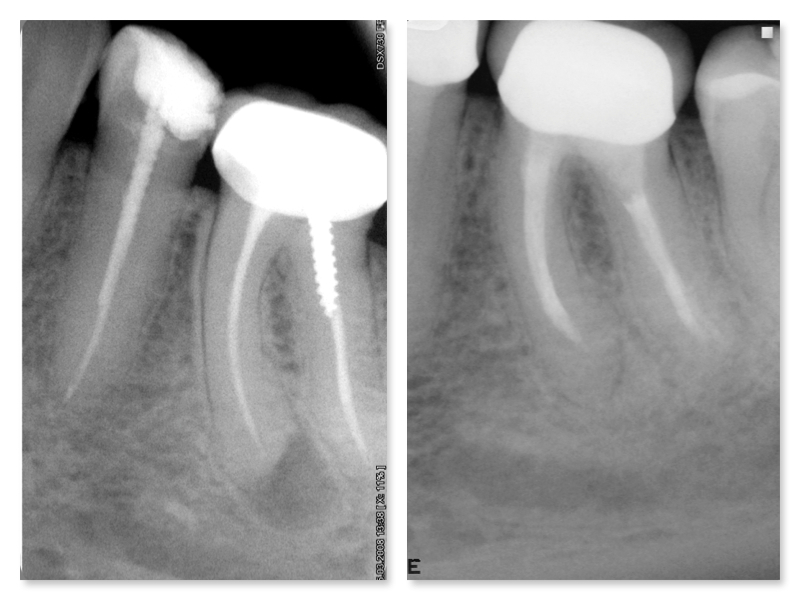 2(b)). Образец был отправлен на гистопатологическое исследование, и результаты микроскопии выявили кистозную полость, выстланную тонким одонтогенным эпителием с амелобластоматозными признаками. Также наблюдались призрачные клетки и очаги кальцификации. Кроме того, отмечено образование дентиноидного матрикса, незрелой эмали и волокнистой соединительной ткани. Таким образом, был установлен диагноз КОК, связанный с одонтомой (рис. 3(а) и 3(б)). Через год признаков рецидива не наблюдалось, а КЛКТ выявила новообразование кости в этой области (рис. 3(с)). В настоящее время пациент находится под клинико-рентгенологическим наблюдением у детских стоматологов и ортодонтов для адекватного установления окклюзионной динамики.
2(b)). Образец был отправлен на гистопатологическое исследование, и результаты микроскопии выявили кистозную полость, выстланную тонким одонтогенным эпителием с амелобластоматозными признаками. Также наблюдались призрачные клетки и очаги кальцификации. Кроме того, отмечено образование дентиноидного матрикса, незрелой эмали и волокнистой соединительной ткани. Таким образом, был установлен диагноз КОК, связанный с одонтомой (рис. 3(а) и 3(б)). Через год признаков рецидива не наблюдалось, а КЛКТ выявила новообразование кости в этой области (рис. 3(с)). В настоящее время пациент находится под клинико-рентгенологическим наблюдением у детских стоматологов и ортодонтов для адекватного установления окклюзионной динамики.
3. Обсуждение
Хотя КОК является доброкачественным поражением и широко известным патологическим состоянием, его возникновение считается редким [1]. Как правило, у пациентов симптомы отсутствуют, а основные клинические признаки включают расширение альвеол, перфорацию кортикального слоя и резорбцию корней соседних зубов [2]. Из всех КОК, возникающих на нижней челюсти, около 65% приходится на переднюю область между клыками. Примерно 10-32% случаев связаны с непрорезавшимися зубами (особенно клыками) [1]. Хотя возрастной диапазон вовлечения КОК широк, Arruda et al. 2 подтверждают, что одна треть пациентов поражается в детском и подростковом возрасте. Описанный здесь случай соответствует литературным данным.
Из всех КОК, возникающих на нижней челюсти, около 65% приходится на переднюю область между клыками. Примерно 10-32% случаев связаны с непрорезавшимися зубами (особенно клыками) [1]. Хотя возрастной диапазон вовлечения КОК широк, Arruda et al. 2 подтверждают, что одна треть пациентов поражается в детском и подростковом возрасте. Описанный здесь случай соответствует литературным данным.
Обычно КОК выглядит как однокамерная рентгенопрозрачная область с четко определенными границами и может иметь небольшие рентгеноконтрастные образования различных аспектов [2, 7]. В некоторых случаях рентгенологический аспект КОК может быть замаскирован, в первую очередь, когда он развивается в виде периапикальных рентгенопрозрачных областей. Таким образом, дифференциальный диагноз может быть установлен с другими поражениями различного рентгенологического профиля, такими как амелобластома, одонтогенные кератоцисты, периапикальная киста, амелобластная фиброодонтома и аденоматоидная одонтогенная опухоль [2, 4, 6, 8].
В данном случае поражение изначально выглядело как четко очерченная рентгенопрозрачная область в беззубой нижнечелюстной кости рядом с непрорезавшимся моляром, что не напоминало КОК. Во время попытки вытягивания ретенированного зуба наблюдалось увеличение объема с расширением кортикального слоя и фенестрацией вокруг рентгенопрозрачной области, что повышает вероятность одонтогенного поражения. Любопытно, что поражение напоминало зубной зачаток на стадии крипты. Из-за исключительности случая был проведен обширный поиск литературы, и, насколько нам известно, это первое сообщение такого рода, связанное с КОК. С другой стороны, неожиданный гистологический результат только увеличивает известность этого отчета; однажды авторы описали, что некоторые случаи задержки прорезывания могут быть связаны с физиологическими нарушениями, влияющими на перерывы на стадиях Нолла [9].], что привело к наиболее правдоподобному первоначальному диагнозу зубного зачатка, как первоначально предполагалось в этом отчете.
В связи с этим в литературе утверждается, что одонтогенные опухоли могут иметь общие структуры зубного зачатка, что трудно диагностировать при незрелых структурах зубной ткани, особенно у детей и подростков [10]. По этой причине знание гистологических и радиологических аспектов как развивающихся зубов, так и одонтогенных новообразований необходимо для установления точного клинического поведения.
Этот сравнительный анализ имеет решающее значение и может помочь избежать диагностических ошибок в отношении нескольких поражений полости рта (одонтогенного или неодонтогенного происхождения), особенно когда злокачественные поражения не диагностируются. В ретроспективном исследовании, проведенном Bacci et al. [11], авторы сообщили, что при оценке 1566 образцов биопсии ошибочный диагноз между рентгенографическим исследованием и гистологическим анализом был обнаружен в 31,5% случаев. Среди таких случаев более 80% этих записей соответствуют злокачественным или потенциально злокачественным поражениям. В другой работе Almazrooa et al. [12] сообщили, что уровень соответствия между гистопатологическими данными и рентгенологической интерпретацией поражений челюстей был ниже 50%. Следовательно, такие диагностические недоразумения могут повлиять на лечение пациентов, а также на прогностические значения в случаях злокачественных новообразований. Следовательно, гистологическое исследование должно быть выполнено в иссеченных тканях и особенно в тех, рентгенографические характеристики которых могут вызвать путаницу.
В другой работе Almazrooa et al. [12] сообщили, что уровень соответствия между гистопатологическими данными и рентгенологической интерпретацией поражений челюстей был ниже 50%. Следовательно, такие диагностические недоразумения могут повлиять на лечение пациентов, а также на прогностические значения в случаях злокачественных новообразований. Следовательно, гистологическое исследование должно быть выполнено в иссеченных тканях и особенно в тех, рентгенографические характеристики которых могут вызвать путаницу.
Кроме того, важно подчеркнуть, что КОК может иметь широкий диапазон рентгенологических паттернов, что обсуждалось в различных исследованиях. Одно исследование Lida et al. 7 исследовали рентгенографический профиль 11 случаев КОК, и только один из них возник из-за адентии нижней челюсти. Арруда и др. 2 обсуждали, что рентгенопрозрачные КОК могут подвергаться кальцификации и прогрессировать до поражения смешанного рентгенографического вида, вызывая отек и кистозное расширение. Также в некоторых работах предполагается, что оставшиеся одонтогенные эпителиальные тяжи при стимуляции могут индуцировать образование зубной ткани в прилегающей соединительнотканной стенке [13].
Также в некоторых работах предполагается, что оставшиеся одонтогенные эпителиальные тяжи при стимуляции могут индуцировать образование зубной ткани в прилегающей соединительнотканной стенке [13].
Наиболее примечательной особенностью КОК является наличие клеток-призраков в амелобластомоподобном эпителии [4, 14]. Примерно в 22% диагностированных случаев наблюдается ассоциация с одонтомой [15]. Хотя происхождение КОК связано с остатками пластинки зуба [14], последние данные свидетельствуют о том, что большинство КОК несут мутацию в гене CTNNB1, отвечающем за синтез белка бета-катенина [16]. Для большинства КОК (особенно с меньшей длиной) энуклеация является методом выбора, при этом менее чем в 5% случаев развивается рецидив [17].
В результате на КЛКТ была описана эволюция КОК в области моляров нижней челюсти, переход от профиля гиподенсии к смешанному виду, что привлекло внимание стоматологов к тому, что рентгенографические или томографические изображения могут привести к неправильной интерпретации между одонтогенными поражениями и зубными аппараты формирующие конструкции.
Доступность данных
Доступ к данным ограничен из-за конфиденциальности пациента.
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов.
Ссылки
-
S. Kler, S. Palaskar, VP Shetty и A. Bhushan, «Внутрикостная кальцифицирующая кистозная одонтогенная опухоль», Journal of Oral and Manillofacial Pathology , vol. 13, нет. 1, стр. 27–29, 2009 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Дж. А. А. де Арруда, Л. Ф. Шух, Л. Г. Абреу и др., «Многоцентровое исследование 268 случаев кальцификации одонтогенных кист и обзор литературы», Заболевания полости рта , том. 24, нет. 7, стр. 1282–1293, 2018.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
Р. Дж. Горлин, Дж. Дж. Пиндборг, Ф. П. Клаузен и Р.
 А. Викерс, «Кальцифицирующая одонтогенная киста — возможный аналог кожной кальцифицирующей эпителиомы Малерба: анализ пятнадцати случаев», Стоматологическая хирургия, оральная медицина и Оральная патология , vol. 15, нет. 10, стр. 1235–1243, 1962.
А. Викерс, «Кальцифицирующая одонтогенная киста — возможный аналог кожной кальцифицирующей эпителиомы Малерба: анализ пятнадцати случаев», Стоматологическая хирургия, оральная медицина и Оральная патология , vol. 15, нет. 10, стр. 1235–1243, 1962. Посмотреть по адресу:
Сайт издателя | Академия Google
-
С. Гадипелли, В. Б. Редди, М. Судхир, Н. В. Кумар и Г. Харша, «Двусторонняя кальцифицирующая одонтогенная киста: редкое образование», Журнал челюстно-лицевой и оральной хирургии , том. 14, нет. 3, стр. 826–831, 2015.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
С. Ирани и Ф. Форуги, «Гистологические варианты кальцификации одонтогенной кисты: исследование 52 случаев», Журнал современной стоматологической практики , том. 18, нет. 8, стр. 688–69.4, 2017.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
Р.
 Рохо, Дж. К. Прадос-Фрутос, И. Гутьеррес Ласаро и Дж. А. Herguedas Alonso, «Кальцифицирующие одонтогенные кисты», Journal of Stomatology, Oral and Manillofacial Surgery , vol. 118, нет. 2, стр. 122–124, 2017 г.
Рохо, Дж. К. Прадос-Фрутос, И. Гутьеррес Ласаро и Дж. А. Herguedas Alonso, «Кальцифицирующие одонтогенные кисты», Journal of Stomatology, Oral and Manillofacial Surgery , vol. 118, нет. 2, стр. 122–124, 2017 г. Посмотреть по адресу:
Сайт издателя | Google Scholar
-
S. Iida, Y. Fukuda, T. Ueda, T. Aikawa, J. E. Arizpe и M. Okura, «Обызвествление одонтогенной кисты: рентгенологические данные в 11 случаях», Хирургия полости рта, медицина полости рта, патология полости рта, радиология полости рта и эндодонтия , vol. 101, нет. 3, стр. 356–362, 2006 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
A. A. de Carvalhosa, C. R. de Araújo Estrela, A. H. Borges, O. A. Guedes и C. Estrela, «10-летнее наблюдение за кальцифицирующей одонтогенной кистой в периапикальной области жизненно важного центрального резца верхней челюсти», Journal эндодонтии , том.
Посмотреть по адресу: 40, нет. 10. С. 1695–1697, 2014.
40, нет. 10. С. 1695–1697, 2014. Сайт издателя | Google Scholar
-
О. Д. Кляйн, С. Оберой, А. Хьюссен, М. Ховоракова, М. Петерка и Р. Петеркова, «Нарушения развития зубных рядов: обновление», Американский журнал медицинской генетики. Часть C, Семинары по медицинской генетике , том. 163С, нет. 4, pp. 318–332, 2013.
Посмотреть по адресу:
Google Scholar
-
P. J. Slootweg, «Обновление информации о формировании зубов, имитирующих одонтогенную неоплазию», Патология головы и шеи , vol. 1, нет. 1, стр. 94–98, 2007 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
C. Bacci, L. Donolato, E. Stellini, M. Berengo и M. Valente, «Сравнение между гистологическими и клиническими диагнозами поражений полости рта»,
 45, нет. 9, стр. 789–794, 2014.
45, нет. 9, стр. 789–794, 2014. Посмотреть по адресу:
Сайт издателя | Google Scholar
-
S. Almazrooa, N.O. Binmadi, H.M. Khalifa, F.M. Jadu, AM Jan и D.E. Meisha, «Уровень согласия между рентгенографической интерпретацией и гистопатологической диагностикой поражений челюсти», Радиологические исследования и практика , том. 2019, 2019.
Посмотреть по адресу:
Google Scholar
-
А. М. Нилима, Учебник челюстно-лицевой хирургии , Jaypee Brothers Medical Publishers, New Delhi 8 9000 9002. 004 А. К. Эль-Наггар, Дж. К. Си Чан , T. Takata, JR Grandis и PJ Slootweg, «Четвертое издание синей книги Всемирной организации здравоохранения по голове и шее: взгляды редакторов», Human Pathology , vol. 66, стр. 10–12, 2017.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
C.
 Ледесма-Монтес, Р. Дж. Горлин, М. Шир и др., «Международное совместное исследование одонтогенных опухолей с призрачными клетками: кальцифицирующая кистозная одонтогенная опухоль, дентиногенная опухоль с призрачными клетками и одонтогенная карцинома с призрачными клетками», Journal патологии полости рта и медицины , том. 37, нет. 5, стр. 302–308, 2008 г.
Ледесма-Монтес, Р. Дж. Горлин, М. Шир и др., «Международное совместное исследование одонтогенных опухолей с призрачными клетками: кальцифицирующая кистозная одонтогенная опухоль, дентиногенная опухоль с призрачными клетками и одонтогенная карцинома с призрачными клетками», Journal патологии полости рта и медицины , том. 37, нет. 5, стр. 302–308, 2008 г. Посмотреть по адресу:
Сайт издателя | Академия Google
-
А. Юкимори, Ю. Ойкава, К. И. Морита и др., «Генетическая основа кальцифицирующих кистозных одонтогенных опухолей», PLoS One , vol. 12, нет. 6, статья e0180224, 2017 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
А. Бюхнер, «Центральная (внутрикостная) кальцифицирующая одонтогенная киста: анализ 215 случаев», Журнал челюстно-лицевой хирургии , том. 49, нет.

