Перфорация гайморовой пазухи при удалении зуба: что нужно знать
Симптомы нарушения целостности пазухи
Варианты лечения
Последствия и осложнения
Удаление зубов считается у стоматологов несложной операцией, но иногда в силу анатомических особенностей челюстей пациента происходят осложнения, которые требуют дальнейшего лечения. К таким осложнениям относится перфорация гайморовой пазухи (прободение). Такая неприятность может произойти при удалении верхних моляров и премоляров, особенно если лечение осложнено периодонтитом, при котором рассасывается костная ткань.
Верхние зубы отделены от гайморовой пазухи тонкой пластиной, примерно 0,1-0,2 мм. Бывает, что корни верхних зубов вдаются в эту пластину и при удалении происходит разрыв слизистой, прикрывающей корень, возникает отверстие в пластине, которая отделяет гайморову пазуху от костной ткани. Здесь возможны два варианта:
- Зуб извлекается целым.

- Кусок корня остается в пазухе.
Лечение предполагается в зависимости от того, какой вариант постиг пациента.
Симптомы нарушения целостности пазухи
- пациенту невозможно или очень трудно надуть щеки;
- голос становится гнусавым;
- из той половинки носа, которая приходится на сторону удаленного зуба, появляется кровь;
- в крови, выходящей из лунки, видны пузырьки воздуха.
Чтобы понять, остался ли в пазухе отломок корня, необходимо сделать рентгеновский снимок: внутриротовой, панорамный или рентгенограмму под углом в 15 градусов.
Варианты лечения
Особенностью лечения прободения пазухи является его неотложность, так как инфицирование возникает буквально в считанные часы.
Если случилась «чистая» перфорация, не осложненная оставшимся в полости инородным телом, гноем и т.д., то первой помощью будет формирование кровяного сгустка, который закроет лунку. Для этого маленький тампон с йодоформом осторожно вводят в нижнюю часть лунки.
В случае, когда в гайморовой пазухе остается инородное тело, проводится операция в стационарных условиях, при которой вскрывается пазуха и извлекается предмет, вычищаются мертвые ткани и проводится пластика перфорации. В течение двух недель показано применение противовоспалительных препаратов.
Перфорация синусной пазухи может произойти не только при удалении верхних зубов, но и при имплантации, протезировании, эндодонтическом лечении зубов, при введении штифта. В таких случаях прободение всегда является врачебной ошибкой, допущенной по некомпетентности стоматолога.
Последствия и осложнения
- Развитие воспаления в гайморовой пазухе и его распространение на примыкающую костную ткань.

- Вовлечение в воспаление других пазух: лобных, решетчатых, клиновидных.
- Формирование абсцесса или флегмоны.
- Потеря зубов, которые расположены в зоне перфорации.
- Развитие остеомиелита и менингита.
Чтобы не страдать от последствий и не подвергать себя опасности, выбирайте стоматологию и лечащего врача правильно. При достаточном профессионализме доктора все операции по удалению и имплантации зубов проводятся легко и безопасно.
Перфорация гайморовой пазухи при удалении зуба
При удалении верхних моляров и премоляров врач должен действовать предельно точно и аккуратно. Ведь неправильные действия грозят тем, что в полость гайморовой пазухи могут попасть осколки корня. Также перфорация возможна при установке имплантата, используемого в имплантологии и при лечении корневых каналов.
Перфорация дна гайморовой пазухи в верхней челюсти является одним из осложнений, возникающее после удаления зуба на верхней челюсти. Это не отдельное заболевание, но в ходе стоматологического воздействия оно возникает довольно часто. Из статьи вы узнаете, что это за патологическое состояние, как оно устраняется оперативным и терапевтическим образом и чем оно чревато для пациента.
Это не отдельное заболевание, но в ходе стоматологического воздействия оно возникает довольно часто. Из статьи вы узнаете, что это за патологическое состояние, как оно устраняется оперативным и терапевтическим образом и чем оно чревато для пациента.
Гайморова носовая пазуха находится в самой толще костной ткани, расположенной в верхней челюсти. Ее от полости рта отделяет так называемый альвеолярный отросток, который требуется для образования дна. По физиологическими показателям объем носовой пазухи у взрослых людей может достигать размеров до десяти кубических сантиметров.
Расположение гайморовой пазухи представляет опасность при проведении определенных хирургических действий с зубами на верхней челюсти. Все дело в корнях зубов, которые могут доходить до дна носовой пазухи или даже пронизывать собой альвеолярный отросток. Разглядеть это можно только на прицельном снимке, который обязательно проводится стоматологом перед проведением оперативного вмешательства.
Ближе всего к верхнечелюстным синусам располагаются моляры и премоляры. Стоит сказать то, что к перфорации предрасполагать может не только особенно анатомическое расположение верхних зубов, но и наличие кистозных новообразований, периодонтита, пародонтита как основного вторичного фактора.
Стоит сказать то, что к перфорации предрасполагать может не только особенно анатомическое расположение верхних зубов, но и наличие кистозных новообразований, периодонтита, пародонтита как основного вторичного фактора.
Причины появления перфорации
Физиологическое расположение верхних зубов и сопутствующие патологии являются фактором риска, который может вызвать перфорацию гайморовой пазухи. Осложнения могут быть охарактеризованы стоматологическими операциями. В частности, это санация тканей зуба при глубоком кариесе, удаление части зуба или его корня. Стоматологу важно проводить оперативное вмешательство предельно аккуратно без фрагментации и допущения переломов корней зуба, поэтому и требуется обязательный рентгенологический контроль.
При осуществлении стоматологического лечения, связанного с удалением верхнего зуба мудрости, перфорация может произойти при манипуляциях с корнем зуба, который часто удаляется фрагментарно. Патология возникает также и при манипуляциях в корне зуба при лечении кариеса и когда делается усиленное пломбирование канала.
Перфорация может появиться при резекции корня и установке имплантатов в верхней челюсти. Стоматолог должен действовать предельно аккуратно во время удаления верхнего зуба. Сначала делается снимок верхней челюсти, который позволяет оценить расположение корней относительно гайморовой пазухи, а затем уже врачом определяется последующая тактика терапевтического или хирургического лечения.
Статья в тему: Операция открытый и закрытый синус-лифтинг
Какие факторы учитываются стоматологом при проведении вмешательства?
Вероятность перфорации пазухи увеличивается при расположении зубного корня в непосредственной близости к ней в момент удаления. Поэтому хирургическое лечение должно проводиться с предельной аккуратностью и последующим рентгенологическими контролем состояния тканей после операции. Также стоматолог контролирует состояние тканей при использовании штифтов для имплантации или при обработке корневых каналов в целях пломбирования, так как велик риск проникновения материала пломбы и обломков корня в гайморову пазуху.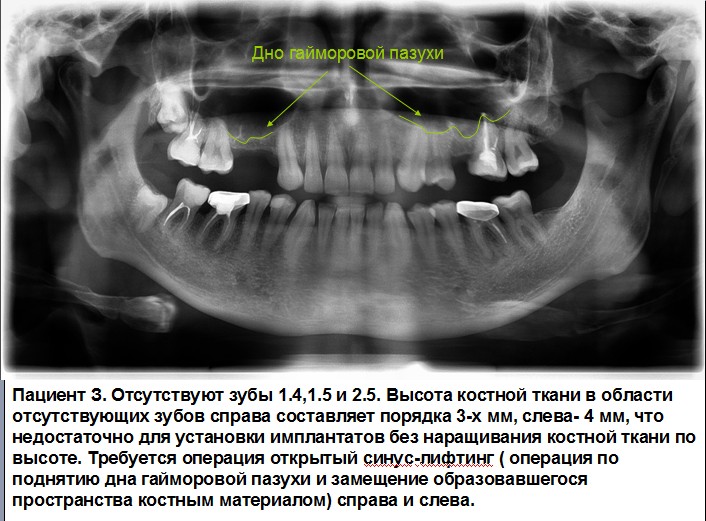
Если процесс происходит в момент внедрения импланта в костную ткань или при пломбировании каналов, то это прямая ошибка, которая совершается врачом во время его терапевтической тактики. Единственным способом контролирования манипуляций является рентгенологический контроль и опыт стоматолога, который при работе должен учитывать анатомическое строение верхней челюсти пациента. При этом повреждения дна пазухи чревато серьезными осложнениями, которые сложно устранить. Особенно если это происходит во время имплантации искусственных корней. Костная ткань в области верхней челюсти быстро подвергается дистрофическим изменениям, и это ведет к уменьшению высоты альвеолярного отростка.
При резекции корня для устранения кистозных образований, как и в вышеуказанных случаях, стоматолог должен полностью обследовать пациента. При недостаточном сборе анамнеза может возникнуть перфорация в той ситуации, если врач не знает точного размера костной пластины, которая отделяет дно пазухи от стенки самой кисты. При этом прогноз ухудшается при необходимости удаления большого объема костной ткани.
При этом прогноз ухудшается при необходимости удаления большого объема костной ткани.
Симптомы перфорации гайморовой пазухи
Симптоматика заболевания носит специфический характер, особенно если она произошла после удаления корня зуба. При этом пациент может отмечать ее фактически сразу после проведения вмешательства. Она заключается в следующем:
- Появление пузырьков воздуха в крови, которая выделяется из зубной лунки. Количество пузырьков увеличивается при резком выдохе воздуха через нос;
- Отмечается появление кровянистых выделений из носа. Они могут носить скудный характер и выявляются со стороны перфорированной стоматологом гайморовой пазухи;
- Боли в горле, наличие гнусавости, пациент дополнительно отмечает состояние заложенности носа;
- Также больные могут жаловаться на то, что они ощущают, как проходит воздух через лунку. Возможно ощущение чувства тяжести в проекции верхней челюсти. Давящее чувство не пропадает, а только усиливается со временем.

При появлении подобных симптомов следует сразу обратиться за помощью к врачу, который осмотрит пациента и сделает рентгенологическое обследование, на основании которого можно будет судить о степени перфорации.
Заподозрить перфорацию гайморовой пазухи во время проведения имплантации стоматолог может по определенным признакам. Основной – это провал штифта, который попросту он уже не в состоянии укрепить в основании костной ткани. Заподозрить наличие патологии врач может также последующим характерным признакам:
Появление в лунке мелких воздушных пузырьков;
- Инфицирование полости. Как правило это происходит потому, что диагностика перфорации не была произведена полностью или была сделана не до конца;
- Жалобы пациента на острые, неприятные и ноющие боли в области пазухи;
- Гипертрофия и отек слизистой оболочки;
- Нарушение дыхания у пациента, при развитии инфекционного процесса появление гнойных выделений.
Общая симптоматика представлена температурой, слабостью, ознобом, головными болями, которые могут сопровождать воспалительный процесс.
Способы диагностики перфорации дна гайморовой пазухи
В ходе диагностики применяется комплексное исследование и анализ типичной клинической картины, наблюдаемой при перфорации гайморовой пазухи. Учитывается состояние зубной лунки, наличие пузырьков воздуха, кровотечения из носа, боли. Также делается рентгеновская диагностика, которая с высокой точностью показывает область перфорации.
Стоматолог может провести процедуру зондирования перфорированного канала либо удаленного зуба при помощи тонкого медицинского зонда. Это помогает достоверно понять, что в ране нет костного дна. Сам инструмент должен свободно проходить через мягкие ткани не встречая на своем пути препятствий.
Рентген пазух позволяет обнаружить характерные затемнения на снимках, которые образуются в результате скопления кровяных сгустков. Помимо прочего на рентгеновских снимках можно рассмотреть пломбировочный материал, импланты, обломки зубных корней. Часто делается рентгенография с контрастным веществом, помогающая четко визуализировать состояние костной ткани и окружающих тканей.
В таких ситуациях контрастное вещество вводится в полость через перфорационный свищ. Дополнительным способом инструментальной диагностики служит компьютерная томография, определяющая степень перфорации и наличие инородных тел, таких как обломки зуба или остатка пломбировочного материала. При подозрении на перфорацию в обязательном порядке назначается проведение общеклинических анализов, которые могут показать наличие очаговой инфекции в организме пациента.
Лечение патологического процесса
Лечение зависит от тяжести наблюдаемого патологического процесса. Обычно оперативное вмешательство не требуется в тех ситуациях, когда перфорация была осуществлена при удалении больного зуба и выявлена в тот же момент.
При этом данные рентгенографии должны показать отсутствие инфекционного процесса в гайморовой пазухе.
Если в ранке нет осколков, пломбировочного материала и присутствия инфекции, то при таком раскладе стоматолог старается сформировать после удаления зуба сгусток крови в лунке и проследить за тем, чтобы образовавшаяся полость не была подвержена инфекции. Для подобных целей может применяться небольшой марлевый тампон, который пропитывается раствором йода. Сам по себе йод обладает хорошими бактерицидными свойствами, позволяющими быстро устранять все патогенные микроорганизмы.
Для подобных целей может применяться небольшой марлевый тампон, который пропитывается раствором йода. Сам по себе йод обладает хорошими бактерицидными свойствами, позволяющими быстро устранять все патогенные микроорганизмы.
Чаще всего такой тампон может самостоятельно фиксироваться в образовавшейся раневой полости после удаления зуба. Иногда требуется наложение швов на десну, которые делаются непосредственно стоматологом. Лечение при помощи йодового раствора делается на протяжении шести-семи дней вплоть до момента формирования грануляционной ткани, которая позволяет закрыть перфорацию.
Стоматолог может провести временное закрытие дефекта, осуществляемое благодаря специальной гипоалергенной пластине, изготавливаемой из пластмассы. Сама пластинка надежно фиксируется на соседних зубах при помощи кламмеров. Она аккуратно разобщает полости гайморовой пазухи и рта, что в свою очередь способствует быстрому заживлению и регенерации здоровой ткани в области перфорации.
Важно провести профилактические мероприятия, направленные на то, чтобы предупредить развитие любых воспалительных осложнений. Ведь после удаления зуба при перфорации в раневую поверхность могут попасть патогенные микроорганизмы, способные вызвать серьезный воспалительный процесс.
Ведь после удаления зуба при перфорации в раневую поверхность могут попасть патогенные микроорганизмы, способные вызвать серьезный воспалительный процесс.
Профилактика кроется в обязательном приеме назначенных доктором противовоспалительных препаратов и антибиотиков, также используются средства, обладающие сосудосуживающим эффектом, которые останавливают кровотечение.
При проникновении в гайморову пазуху инородных тел при перфорации (обломки корней зуба, пломбировочные материалы, прободение импланта) лечение проводится в стационарных условиях. В тяжелых случаях могут проводиться оперативные вмешательства на гайморовой пазухе с ее дальнейшим вскрытием, при котором проводится очищение тканей и удаление инородных тел. После санации делается пластическое закрытие образовавшейся перфорации.
Застарелые перфорации, возникающие после удаления зуба или терапевтического лечения
Если перфорация после удаления зуба не была выявлена, пациент может списывать неприятные ощущения на последствия оперативного вмешательства. Стоит сказать то, что через пару недель проходит стадия острой боли, а в области образовавшегося дефекта гайморовой пазухи появляется так называемый свищ, который соединяет поверхность десны с пазухой.
Стоит сказать то, что через пару недель проходит стадия острой боли, а в области образовавшегося дефекта гайморовой пазухи появляется так называемый свищ, который соединяет поверхность десны с пазухой.
Данный процесс сопровождается симптомами, характерными для хронического гайморита, помимо прочего пациенты жалуются на боли, гнойные выделения из полости носа, отечность щеки. Лечение заключается в применении терапии, направленной на купирование воспалительного процесса и оперативных способах, которые позволяют устранить инородные тела в гайморовой пазухе.
Если подвести итоги выше сказанному, то можно сказать то, что удаление зубов верхней челюсти, как и их лечение должно проводиться максимально грамотно. Перфорация гайморовой пазухи может грозить довольно серьезными последствиями для организма пациента. В отдельных случаях требуется длительное лечение в стационаре. Особенно опасно присоединение инфекционного процесса.
Избежать подобного осложнения можно при достаточной компетенции стоматолога, который должен перед проведением любых сложных стоматологических процедур, связанных с верхней челюстью, учитывать анатомическое положение зубов и гайморовой пазухи. Основываясь на этом стоматолог обязан выделить все анатомо-топографические особенности пациента и провести квалифицированное лечение.
Основываясь на этом стоматолог обязан выделить все анатомо-топографические особенности пациента и провести квалифицированное лечение.
Перед процедурой удаления, имплантации или лечения верхних зубов доктор должен сделать прицельный снимок, которой поможет визуализировать область, с которой ему предстоит работать. При соблюдении этих условий можно избежать такого серьезного осложнения, как перфорация гайморовой пазухи.
Могут ли корневые каналы вызвать инфекцию пазухи?
Могут ли корневые каналы вызвать инфекцию пазухи? Что вам следует знать
Если вы недавно проходили лечение корневых каналов в Woburn и начинаете ощущать симптомы синусовой инфекции (синусита), вам может быть интересно, связаны ли эти явления. Может ли корневой канал вызвать синусовую инфекцию?
Короткий ответ — «нет», но в этом вопросе есть несколько уловок и сложностей. Так что читайте дальше и узнайте все об этом от команды Woburn Dental Associates.
Инфекции пазух вызывают инфицированные зубы, а не корневые каналы
Как уже упоминалось, корневые каналы не являются причиной инфекций пазух. Так почему же вы можете получить синусовую инфекцию после лечения корневых каналов?
Так почему же вы можете получить синусовую инфекцию после лечения корневых каналов?
Скорее всего, если это произойдет с вами, это не из-за корневого канала, а из-за инфекции зуба, которая потребовала лечения корневого канала. Корневые каналы не вызывают синусит, но зубные инфекции вызывают.
Почему? Это связано с анатомией рта. Ваши верхние зубы, и в частности верхние моляры, имеют глубокие корни, которые достигают челюстной кости. На самом деле они расположены очень близко к слизистой оболочке пазухи.
Таким образом, если ваш зуб заражен и корни зубов полны бактерий, эти бактерии могут легко распространиться через зуб в верхнечелюстные пазухи, которые расположены прямо над зубами.
Это, в свою очередь, вызывает инфекцию носовых пазух. Это настолько распространено, что для этого есть медицинский термин, и это полный рот. Это называется «верхнечелюстной синусит эндодонтического происхождения» или сокращенно MSEO.
Таким образом, если у вас возникла инфекция пазухи после лечения корневого канала, скорее всего, она была вызвана вовсе не корневым каналом, а пережитком инфекции, которая присутствовала в вашем зубе. После удаления инфекции MSEO не произойдет.
После удаления инфекции MSEO не произойдет.
Синуситоподобные симптомы после лечения корневых каналов могут быть «синуситом»
Есть еще одно осложнение, связанное с корневыми каналами и синуситом. Некоторые пациенты могут испытывать симптомы синусовой инфекции после корневого канала и думать, что эти симптомы вызваны синуситом.
Но проблема может быть связана с «синусовой связью». Это означает небольшое отверстие в слизистой оболочке пазухи. Как мы уже упоминали ранее, слизистая оболочка пазухи очень близка к корням зубов. Когда ваш стоматолог очищает поврежденную пульпу во время корневого канала, он может проколоть слизистую оболочку пазухи.
Это может привести к таким симптомам, как давление и боль в носовых пазухах, выделения из носа и другие симптомы, похожие на синусит. Хорошей новостью является то, что синусовое сообщение в большинстве случаев заживает в течение нескольких недель и редко требует дополнительного хирургического вмешательства.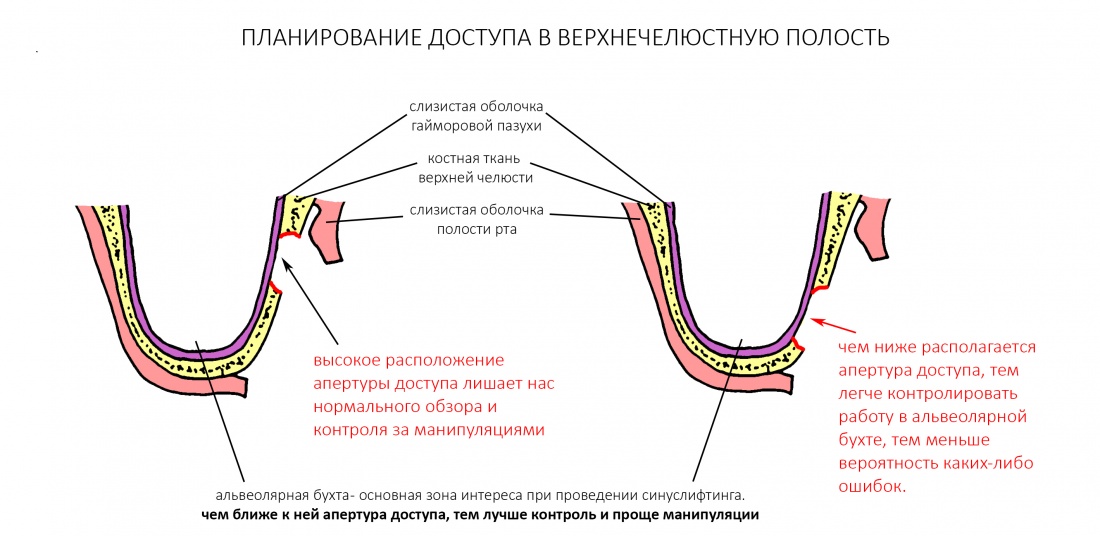
Получите квалифицированную помощь для инфицированных зубов в Woburn Dental Associates
Наша команда стоматологов имеет многолетний опыт работы в области эндодонтии. Мы можем принять меры для предотвращения инфекций носовых пазух из-за инфицированных зубов и обеспечить восстановление, ремонт и сохранение вашего зуба на долгие годы. Если вам нужен корневой канал в Woburn, не ждите. Свяжитесь с Woburn Dental Associates онлайн или позвоните нам по телефону (781) 933-0422, чтобы немедленно записаться на консультацию.
Просрочили визит к стоматологу?
Записаться на прием онлайн
Записаться сейчасВерхнечелюстной синусит эндодонтического происхождения
Доктор Родерик В. Татарин
Как эндодонтисты, мы гордимся своей способностью точно диагностировать периапикальное заболевание пульпы, усердно проводить эндодонтическое обследование патологии с тщательными клиническими тестами и рентгенографическими изображениями. Мы обращаем внимание на малейшие изменения перкуссии, пальпации, температурных реакций и дефектов периодонта, а также замечаем крошечные тонкости на рентгенограммах. Но что происходит, когда эндодонтическая инфекция не выглядит и не ощущается как типичная эндодонтическая инфекция? Что, если эндодонтическое заболевание, даже на самых поздних, симптоматических стадиях, не вызывает зубной боли, клинических признаков отека или свищевых ходов, а также рентгенологических признаков расширения связок или костных изменений? А что, если пациенты, страдающие этими запущенными эндодонтическими инфекциями, обращаются за помощью к врачам, которые пытаются лечиться, иногда в течение многих лет, так и не узнав эндодонтического источника? Эта ситуация более распространена, чем, возможно, многие из нас думают, она происходит ежедневно повсюду вокруг нас в наших сообществах.
Мы обращаем внимание на малейшие изменения перкуссии, пальпации, температурных реакций и дефектов периодонта, а также замечаем крошечные тонкости на рентгенограммах. Но что происходит, когда эндодонтическая инфекция не выглядит и не ощущается как типичная эндодонтическая инфекция? Что, если эндодонтическое заболевание, даже на самых поздних, симптоматических стадиях, не вызывает зубной боли, клинических признаков отека или свищевых ходов, а также рентгенологических признаков расширения связок или костных изменений? А что, если пациенты, страдающие этими запущенными эндодонтическими инфекциями, обращаются за помощью к врачам, которые пытаются лечиться, иногда в течение многих лет, так и не узнав эндодонтического источника? Эта ситуация более распространена, чем, возможно, многие из нас думают, она происходит ежедневно повсюду вокруг нас в наших сообществах.
Эндодонтические инфекции, развивающиеся в верхних жевательных зубах, могут легко распространяться в верхнечелюстные пазухи, вызывая патологические эффекты, которые часто остаются незамеченными как пациентами, так и клиницистами.
Пациенты с MSEO испытывают общие синоназальные симптомы, которые включают гиперемию, ринорею, ретроринорею, лицевую боль и неприятный запах, но они редко испытывают типичные эндодонтические симптомы. Термическая боль обычно отсутствует, потому что исходные зубы для MSEO либо некротизированы, либо эндодонтическое лечение оказалось неэффективным. Болезненность при перкуссии обычно отсутствует при МСЭО, потому что периапикальная инфекция в основном дренируется в пазуху, устраняя давление. По этой же причине редко образуются отеки или внутриротовые свищевые ходы.
Пациенты с синоназальными симптомами и без локализованной зубной боли часто сначала обращаются за помощью к своему лечащему врачу или отоларингологу (ЛОР), который может неправильно диагностировать и лечить MSEO как риногенную инфекцию пазух. К сожалению, одонтогенные инфекции носовых пазух часто упускаются из виду во время рутинных ЛОР-обследований и рентгенологами, просматривающими КТ-изображения носовых пазух. К сожалению, текущие клинические рекомендации ЛОР по медицинскому лечению синусита не содержат указаний в этой области, не упоминая стоматологические инфекции как потенциальную этиологию синусита, несмотря на многочисленные данные в медицинской литературе о его высокой распространенности. Исследования показывают, что более 40% случаев верхнечелюстных пазух являются одонтогенными, а при односторонних инфекциях верхнечелюстных пазух этот показатель увеличивается до более чем 70%. Американская ассоциация эндодонтистов недавно опубликовала Заявление о позиции в отношении верхнечелюстного синусита эндодонтического происхождения, а также
К сожалению, одонтогенные инфекции носовых пазух часто упускаются из виду во время рутинных ЛОР-обследований и рентгенологами, просматривающими КТ-изображения носовых пазух. К сожалению, текущие клинические рекомендации ЛОР по медицинскому лечению синусита не содержат указаний в этой области, не упоминая стоматологические инфекции как потенциальную этиологию синусита, несмотря на многочисленные данные в медицинской литературе о его высокой распространенности. Исследования показывают, что более 40% случаев верхнечелюстных пазух являются одонтогенными, а при односторонних инфекциях верхнечелюстных пазух этот показатель увеличивается до более чем 70%. Американская ассоциация эндодонтистов недавно опубликовала Заявление о позиции в отношении верхнечелюстного синусита эндодонтического происхождения, а также 
Симптоматический или бессимптомный апикальный периодонтит вблизи или в непосредственном контакте со слизистой оболочкой антрального отдела обычно вызывает локальный отек слизистой ткани на дне пазухи, называемый периапикальным мукозитом (PAM). ПАМ может прогрессировать, вызывая частичную или полную обструкцию верхнечелюстной пазухи, которая также может распространиться на другие околоносовые пазухи. Часто не происходит явного разрушения апикальной кости, особенно когда верхушки корней выпячиваются через дно пазухи, что затрудняет рентгенографическое распознавание многих ПАМ или обструкций пазухи как эндодонтического источника. Односторонние инфекции пазухи в анамнезе, особенно рецидивирующие и/или связанные с открытым устьем, являются убедительным индикатором возможного МСЭО. Как и при всех эндодонтических диагнозах, определение этиологии невозможно на основании только рентгенологического исследования. Тщательное клиническое эндодонтическое обследование необходимо для подтверждения или исключения эндодонтического источника аномалий слизистой оболочки или синусита.
При диагностике возможной эндодонтической этиологии синусита эндодонтист должен внимательно осмотреть зубы с некрозом пульпы и оценить все предшествующие эндодонтические методы лечения на предмет возможной неудачи в предполагаемом квадранте. Поскольку МСЭО является бактериальным заболеванием, только зубы с инфицированной некротизированной пульпой или неудачным эндодонтическим лечением могут вызвать серьезное синоназальное заболевание или синоназальные симптомы. При осмотре жевательных зубов верхней челюсти с уже пролеченными корневыми каналами необходимо тщательно осмотреть любые необработанные или субоптимально запломбированные каналы, неадекватные культевые реставрации или протекающие коронковые реставрации, которые могут свидетельствовать о эндодонтической неудаче и бактериальном источнике MSEO.
Целью лечения МСЭО является удаление патогенных микроорганизмов, их побочных продуктов и остатков пульпы из инфицированной системы корневых каналов, которые вызывают инфекцию пазухи, и предотвращение повторного заражения.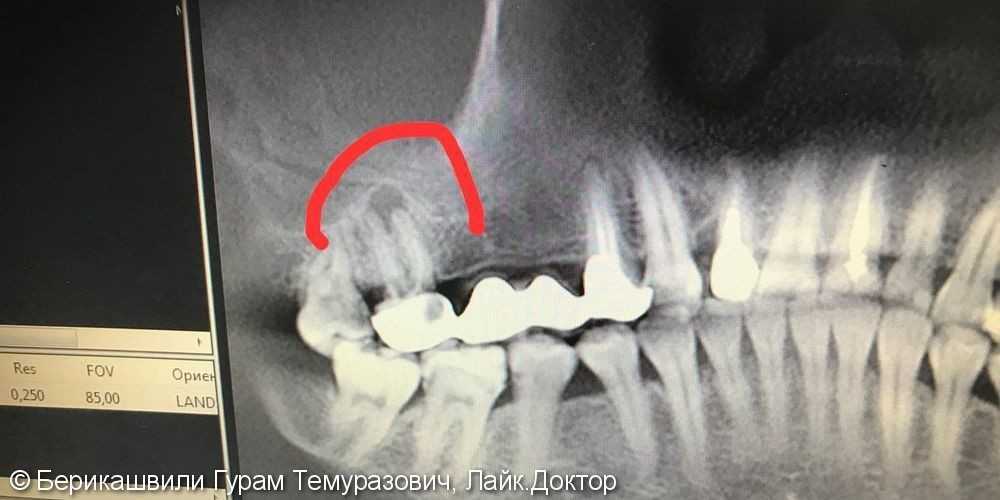 Использование системных антибиотиков для лечения MSEO должно соответствовать рекомендациям, изложенным в Руководстве AAE по использованию системных антибиотиков в эндодонтии . Помимо распространения инфекции, антибиотикотерапия не оправдана при лечении MSEO и неэффективна в качестве окончательного решения. В то время как терапия антибиотиками может обеспечить временное облегчение симптомов за счет улучшения очищения пазух, их единственное использование нецелесообразно без окончательной обработки и дезинфекции системы корневых каналов.
Использование системных антибиотиков для лечения MSEO должно соответствовать рекомендациям, изложенным в Руководстве AAE по использованию системных антибиотиков в эндодонтии . Помимо распространения инфекции, антибиотикотерапия не оправдана при лечении MSEO и неэффективна в качестве окончательного решения. В то время как терапия антибиотиками может обеспечить временное облегчение симптомов за счет улучшения очищения пазух, их единственное использование нецелесообразно без окончательной обработки и дезинфекции системы корневых каналов.
Точно так же хирургическое вмешательство на верхнечелюстной пазухе, направленное исключительно на удаление пораженной ткани пазухи и установление дренажа, неадекватно, если пренебрегается эндодонтический компонент. Хотя эти процедуры выполняются ЛОР-хирургами с целью восстановления аэрации и дренирования пазухи и могут обеспечить облегчение некоторых симптомов, документально подтверждено, что пренебрежение стоматологической этиологией и сосредоточение внимания только на медикаментозном и хирургическом лечении остиомеатального комплекса. OMC) не разрешает MSEO.
OMC) не разрешает MSEO.
Стоматологическая литература содержит многочисленные отчеты о клинических случаях, демонстрирующих полное разрешение MSEO после эндодонтического лечения. Следует отметить, однако, что эндодонтическое лечение само по себе не может разрешить все случаи MSEO, поэтому клиническое и рентгенологическое наблюдение имеет важное значение, поскольку в некоторых случаях может потребоваться сопутствующее лечение ассоциированного риносинусита у ЛОР-специалиста. Улучшение коммуникации и сотрудничества между стоматологами общего профиля, эндодонтистами и ЛОР-хирургами имеет важное значение для достижения наилучших результатов для пациентов, страдающих МСЭО.
MSEO — это, по сути, эндодонтическая инфекция, проявляющаяся в верхнечелюстной пазухе. Мы, как эндодонтисты, должны довести до сведения медицинского сообщества этот недооцененный и часто непризнанный болезненный процесс. Ведь МСЭО — это эндодонтическое заболевание.
Процитированные работы
Longhini AB, Ferguson BJ.



