Лазерная имплантация зубов: преимущества и недостатки Стоматология Dental Way в Москве и Московской области
Одна из передовых технологий в хирургической стоматологии – лазерная имплантация зубов. Как и операция по классической методике, лазерная имплантация подразумевает установку в челюстную кость искусственного корня вместо отсутствующего зуба. Весомым отличием этого метода является то, что разрез десны проводится лазером, а не скальпелем. Это позволяет сделать вмешательство бескровным, малотравматичным, а полученный разрез – быстро заживляемым.
Каковы преимущества лазерной имплантации? Как её проводят? Когда предпочтительнее именно этот метод восстановления дефекта зубного ряда?
Как проводится лазерная имплантация зубов
Все манипуляции, связанные с разрезом тканей, в этом случае проводятся с помощью специального оборудования, создающего лазерную волну определённой длины и мощности. Создавая требуемую температуру, лазерный луч воздействует на ткани не механическим путём, а как бы «выпаривает» их, прижигая все кровеносные сосуды и обеспечивая бескровный доступ к ложу для импланта.
Все остальные этапы – первичная консультация, осмотр, рентгенологическая диагностика, составление плана лечения – ничем не отличаются от таковых при традиционных способах имплантации.
Следует помнить, что применение лазерной техники не увеличивает вероятность лучшего приживления импланта, а применяется исключительно с целью снижения рисков возможных осложнений. Результат оперативного вмешательства при использовании любой техники имплантации зависит от квалификации и профессионализма хирурга-стоматолога, а также от качества используемых материалов.
Отличия лазерной имплантации зубов от классической
При классическом подходе для разреза мягких тканей используется скальпель, тогда как лазерная операция осуществляется с помощью лазерного луча. Благодаря этому удаётся избежать кровотечения и повреждения близлежащих тканей и снизить риски послеоперационных осложнений. Актуальность такой технологии очевидна в тех случаях, когда состояние пациента не позволяет провести операцию даже с минимальной кровопотерей, либо необходимо обеспечить скорое заживление послеоперационной раны.
Несмотря на то, что цена лазерной имплантации зубов включает в себя использование высокотехнологичного оборудования и работу имплантологов, обладающих соответствующей квалификацией, эта методика набирает всё большую популярность.
Когда показана имплантация зубов с использованием лазера
Лазерную имплантацию зубов можно проводить практически при всех дефектах зубных рядов, а именно:
- при отсутствии одного, нескольких или всех зубов в ряду;
- при невозможности использования съёмных протезов;
- при плотном смыкании челюстей;
- если отмечается патологическая форма стираемости эмали, либо разрушена большая часть коронковой части зуба и его невозможно использовать в качестве опоры для коронки.
Нельзя использовать лазерную технологию для имплантации, если у пациента диагностированы злокачественные новообразования, инфекции и воспалительные процессы в острой стадии, психоневрологические нарушения, некомпенсированная легочная или сердечная недостаточность.
Особенности восстановительного периода после лазерной имплантации
Реабилитация при использовании лазера – процесс быстрый и протекающий, как правило, без осложнений. Чтобы облегчить восстановление и ускорить процесс приживления имплантов, пациент должен соблюдать все рекомендации врача, а именно:
- регулярно проводить антисептическую обработку полости рта с помощью ополаскивателей;
- несколько дней после манипуляции чистить зубы щеткой с мягкой щетиной;
- если стоматолог не установил временную коронку, очищать формирователь десны, используя специальную щетку;
- исключить из рациона твёрдую и горячую пищу;
- при выраженных болевых ощущениях принимать обезболивающие препараты.
При соблюдении этих рекомендаций болезненность и отек на месте лазерной имплантации зубов проходят через 3-4 дня. Через неделю пропадает ощущение «инородного тела» в полости рта.
Лазерная имплантация зубов в Москве, цены и стоимость
Главный редактор сайта:
Снитковский Аркадий Александрович
Главный врач профессорской стоматологии “22 Век”, врач — стоматолог, врач стоматолог-ортопед
Автор статьи:
Научный коллектив стоматологии “22 Век”
Врачи-стоматологи, кандидаты и доктора медицинских наук, профессора
Имплантация зубов. Источник: reinerdental.com
Источник: reinerdental.comЛазерная имплантация зубов предполагает выполнение разрезов на десне с помощью тонкого луча – без крови и швов, с моментальной дезинфекцией травмированных тканей. Сейчас такую услугу предлагают многие качественно оснащенные клиники в Москве.
Введение передовых технологий в стоматологическую практику позволило существенно поднять качество лечения и практически исключить риски осложнений. Особая роль сегодня отводится применению лазера, в частности в области имплантологии. В отличие от обычного скальпеля, тонкий луч выполняет разрезы на десне быстро и практически без крови, моментально дезинфицируя края раны.
После вживления имплантов не требуется наложение швов – с помощью луча врач аккуратно «запаивает» разрез. Это еще один весомый плюс в пользу данного метода. Минимальное травмирование тканей делает реабилитацию легче и быстрее для пациента. Таким образом, лазерная имплантация зубов – это не самостоятельная методика, а удачная доработка, модернизация технологии проведения операции.
Как и зачем используют лазер при имплантации зубов
Лазер при имплантации зубов. Источник: imgrumsite.comСпециалист направляет луч на выбранное место и формирует надрез нужной длины и глубины. Происходит моментальное прижигание травмированных сосудов, что позволяет остановить кровотечение и обеспечить качественную дезинфекцию поврежденных тканей. Под воздействием лазера из ткани испаряется влага и происходит закупорка краев слизистой. При этом хирург тщательно контролирует работу аппарата, комбинируя импульсное и постоянное излучения по необходимости.
Технология использования лазера помогла ускорить процедуру имплантации зубов, снизить риски осложнений из-за инфицирования, а также существенно облегчить реабилитационный период. Это более совершенная альтернатива стандартному скальпелю, которая упрощает задачу врачу и помогает пациенту легче перенести лечение.
Есть такое мнение, что лазер дает возможность отказаться от остальных инструментов и даже бора, но это заблуждение. Ложе в кости под зубной имплант формируется традиционным способом, а с помощью луча врач проводит дезинфекцию травмированных тканей и запайку краев раны между собой, то есть ее бесшовное закрытие.
Ложе в кости под зубной имплант формируется традиционным способом, а с помощью луча врач проводит дезинфекцию травмированных тканей и запайку краев раны между собой, то есть ее бесшовное закрытие.
Очевидные плюсы имплантации зубов с применением лазера
Иплантация зубов с применением лазера. Источник: depositphotos.comЭто усовершенствованный способ выполнения разрезов на слизистой, и он обладает множеством неоспоримых преимуществ. Ниже перечислены основные и самые очевидные:
- нет прямого контакта инструмента со слизистой, поэтому операция проводится в исключительно стерильных условиях,
- дезинфекция краев раны и их моментальная «запайка» исключает кровотечение, риск инициирования и прочих осложнений,
- целенаправленное воздействие луча позволяет минимизировать травматизацию,
- для «закрытия» раны не требуется наложение швов,
- реабилитация проходит проще и быстрее для пациента,
- на слизистой практически не остается рубцов, что важно для эстетических требований,
- отсутствие крови облегчает задачу хирургу и дает возможность провести установку максимально качественно.

Сам по себе лазер совершенно безвреден для организма и не имеет каких-либо особых противопоказаний. Проблема в том, что сама имплантация зубов предполагает неизбежное хирургическое вмешательство, а это всегда риск, пусть сегодня и совсем незначительный. Современные технологии дали возможность максимально снизить вероятность развития осложнений, но одна ошибка врача или его неосторожное движение во время операции может привести к серьезным последствиям. Поэтому так важно ответственно подойти к выбору стоматологической клиники и специалиста, которому можно доверить красоту и здоровье своей улыбки.
В нашей стоматологии имплантация зубов проводится при помощи самых современных технологий. Каждый этап лечения мы тщательно прорабатываем с применением передовых программ 3D-моделирования и планирования, используем только качественное лазерное оборудование, надежные и безопасные материалы. Цены на услуги нашей клиники в рамках имплантологического лечения можно найти в отдельном прайсе.
Мы всегда рады подробно ответить на любые вопросы наших пациентов – приглашаем к нам на бесплатную консультацию!
Источники
1. https://pubmed.ncbi.nlm.nih.gov/Lasers in dental implantology
2. https://clinicaltrials.gov/Submerged vs. Nonsubmerged Single Laser-microgrooved Dental Implants.
3. Тимофеев А.А. Хирургические методы дентальной имплантации. — К.: ООО «Червона Рута-Турс», 2007. — 128 с.
Дата публикации: 1 мая 2022 г.Последнее обновление: 5 мая 2022 г.
© 2022 Профессорская стоматология “22 Век”. Все права защищены.
Лазерная имплантация зубов: цены и стоимость услуг
Операция имплантации одного цилиндрического (винтового) импланта HI-TEC IMPLANTS
14 000
Операция имплантации одного цилиндрического (винтового) имплантата ASTRA-TECH
Швеция
80 454
Операция имплантации винтового имплантата Replace
Nobel, США
24 000
Имплантация мембраны
HPT Bio-Gite
21 549
Имплантация временного дентального имплантата
19 173
Имплантация мембраны
HPT Gore-Tex, Resolut
31 152
Имплантация остеокондуктивного материала
Bio-OSS, Geistich, Швейцария
14 388
Имплантация остеокондуктивного материала
Cerasord, С PRP
11 979
Установка абатмента
HI-TEC IMPLANTS, Израиль, 1 ед.
11 979
Имплантация остеокондуктивного материала
Algipore, Германия
19 173
Костная аутотрансплантация
из ретромолярной области
28 743
Костная аутотрансплантация
с подборочной области, как самостоятельная операция
35 937
Операция поднятия дна верхнечелюстного синуса
76 659
Операция пластики мягких тканей соединительнотканным трансплантатом с неба
19 173
Аутотрансплантация из ветвей нижней челюсти
47 916
Пересадка 3D-матрикса «мукографт»
8 мм
30 261
Пересадка 3D-матрикса «мукографт»
15*20 мм
36 300
Пересадка 3D-матрикса «мукографт»
20*30 мм
42 372
Все цены
Лазерная терапия инфицированных участков и немедленная имплантация зубов в эстетической зоне: клинический случай и обзор литературы
Case Rep Dent. 2020; 2020: 2328398.
Опубликовано в Интернете 7 января 2020 г. doi: 10.1155/2020/2328398
, 1 , 2 , 3 , 2 , 2 и 4Информация об авторе Примечания к статье Информация об авторских правах и лицензии Отказ от ответственности
Установка зубных имплантатов после удаления стала обычной практикой. Здесь мы рассмотрели текущую литературу, а также клинические процедуры, результаты и частоту осложнений, связанных с немедленными имплантатами в инфицированных местах после удаления. Лазер YSGG (иттрий, скандий, галлий и гранат) может значительно снизить концентрацию бактерий после удаления пораженного зуба. Мы лечили 40-летнюю женщину с скомпрометированным зубом в эстетической зоне с клиническими и рентгенологическими признаками инфекции, в частности периапикального периодонтита. Зуб был удален после местной анестезии с использованием Optocain® (мепивакаин и адреналин 1 : 100 000), после чего участок был обработан ErCr : YSGG (эрбий, легированный хромом иттрий, скандий, галлий и гранат) лазерным устройством 2780 нм. (Биолаза iPlus®). Имплантат (фиксатор Straumann®) был установлен с минимальным крутящим моментом 35 Н, на 1 мм ниже самого апикального выступа кости. Bio-Oss® и резорбируемая мембрана применялись для улучшения заживления кости. Использование лазера ErCr : YSGG обеспечило успех имплантационной терапии, проводимой на инфицированном участке.
Здесь мы рассмотрели текущую литературу, а также клинические процедуры, результаты и частоту осложнений, связанных с немедленными имплантатами в инфицированных местах после удаления. Лазер YSGG (иттрий, скандий, галлий и гранат) может значительно снизить концентрацию бактерий после удаления пораженного зуба. Мы лечили 40-летнюю женщину с скомпрометированным зубом в эстетической зоне с клиническими и рентгенологическими признаками инфекции, в частности периапикального периодонтита. Зуб был удален после местной анестезии с использованием Optocain® (мепивакаин и адреналин 1 : 100 000), после чего участок был обработан ErCr : YSGG (эрбий, легированный хромом иттрий, скандий, галлий и гранат) лазерным устройством 2780 нм. (Биолаза iPlus®). Имплантат (фиксатор Straumann®) был установлен с минимальным крутящим моментом 35 Н, на 1 мм ниже самого апикального выступа кости. Bio-Oss® и резорбируемая мембрана применялись для улучшения заживления кости. Использование лазера ErCr : YSGG обеспечило успех имплантационной терапии, проводимой на инфицированном участке.
Установка постэкстракционных дентальных имплантатов стала обычной практикой благодаря многочисленным преимуществам, таким как облегчение сохранения горизонтального и вертикального размеров костных тканей [1], сокращение времени лечения, повышенный комфорт пациента и хорошие эстетические результаты. . Техника немедленной имплантации была впервые описана Lazzara в 1989 г. [2]. Однако лишь в небольшом количестве исследований сообщается о клинических результатах немедленной установки имплантатов в лунки после удаления.
Одним из основных показаний к этой методике является необходимость замены эндодонтически скомпрометированных зубов в случаях, когда периапикальная хирургия нецелесообразна [3]. В таких случаях необходимо учитывать, что определенные местные и системные факторы могут быть противопоказаниями для установки дентального имплантата [4]. Недавние исследования показали, что наличие перирадикулярной инфекции не может препятствовать немедленной установке имплантата, при условии, что участок адекватно дезактивирован с помощью протокола дезинфекции [5]. Лазер YSGG может значительно снизить концентрацию бактерий в лунке удаленного зуба [6].
Недавние исследования показали, что наличие перирадикулярной инфекции не может препятствовать немедленной установке имплантата, при условии, что участок адекватно дезактивирован с помощью протокола дезинфекции [5]. Лазер YSGG может значительно снизить концентрацию бактерий в лунке удаленного зуба [6].
В ряде исследований сообщается о высоких показателях успеха для немедленной установки, а в некоторых случаях и немедленной нагрузки имплантатов, которые вставляются в инфицированные или воспаленные участки после удаления [7]. Однако, чтобы обеспечить успех этой техники, необходимо установить определенные предоперационные и послеоперационные меры, такие как тщательная очистка, обработка альвеол, введение антибиотиков и послеоперационное полоскание рта 0,12% хлоргексидином [8].
Недавние исследования показали, что лазерная технология способна уничтожать бактерии более эффективно, чем химические продукты. Кусек предполагает, что гидроакустический феномен, сочетающий бактерицидное действие со способностью достигать анатомически сложных областей, является основным фактором, обеспечивающим полную дезинфекцию [6].
Мы столкнулись со случаем 40-летней женщины с скомпрометированным верхним левым латеральным резцом с клиническими и рентгенологическими признаками инфекции, особенно периапикального периодонтита (рисунки и ). Зуб безуспешно лечили апикэктомией. У пациента было хорошее общее состояние здоровья, хорошая гигиена полости рта, мотивация на начало лечения. Мы решили продолжить постэкстракционную дентальную имплантацию, учитывая условия и область высокой эстетической ценности.
Открыть в отдельном окне
Предоперационное клиническое состояние.
Оптокаин® (мепивакаин 1 : 100.000) применяли в качестве местного анестетика, а зуб 2.2 удаляли максимально атравматично. Полнослойный лоскут выполняли крестальным разрезом с вертикальными выпусками.
 Bio-Oss® и матричный барьер GUIDOR (DeOre Materials®) использовались для улучшения заживления кости (рисунки и ). Шов был наложен с особой осторожностью, чтобы обеспечить первичное закрытие имплантата. В качестве шовного материала использовали PTFE Omnia 3/0, 19.мм 3/8. В послеоперационном периоде мы вводили амоксициллин (1 г × 2 раза в день в течение 6 дней) и 0,20% хлоргексидина глюконат два раза в день в течение 15–20 дней. Фаза временного протезирования перед нагрузкой осуществлялась с помощью мостовидного протеза Мэриленд. Имплантат был загружен через 4 месяца, а клиническая проверка через 2 года показала удовлетворительный эстетический результат (). Рентгенологические осмотры были запланированы на 1
Bio-Oss® и матричный барьер GUIDOR (DeOre Materials®) использовались для улучшения заживления кости (рисунки и ). Шов был наложен с особой осторожностью, чтобы обеспечить первичное закрытие имплантата. В качестве шовного материала использовали PTFE Omnia 3/0, 19.мм 3/8. В послеоперационном периоде мы вводили амоксициллин (1 г × 2 раза в день в течение 6 дней) и 0,20% хлоргексидина глюконат два раза в день в течение 15–20 дней. Фаза временного протезирования перед нагрузкой осуществлялась с помощью мостовидного протеза Мэриленд. Имплантат был загружен через 4 месяца, а клиническая проверка через 2 года показала удовлетворительный эстетический результат (). Рентгенологические осмотры были запланированы на 1 Открыть в отдельном окне
Клинические состояния через 2 года.
Мы не наблюдали никаких осложнений, таких как потеря имплантата, периимплантит или потеря кости вокруг имплантата. Имплантат показал хорошую первичную стабильность (>35 Н/см) и показал, что немедленная установка в инфицированные участки не приводит к большему количеству осложнений, чем традиционная техника. Об этом свидетельствует 5-летнее наблюдение () и проведенные исследования по анализу научной литературы. Рабочий лист оценки PICO использовался для определения темы и планирования стратегии поиска до начала обзора [9].]. Мы провели поиск исследований, в том числе ограниченных периодом с 1 января 1980 г. по 30 июня 2019 г. Кроме того, мы использовали определенный набор ключевых слов, таких как «немедленная установка имплантата» И «лазер», «зубные имплантаты» И « лазер» И «постэкстракция». Поиск был ограничен субъектами исследования из-за использования булевых связок. Мы использовали поисковую систему PubMed (Medline) и базу данных NCBI. Были рассмотрены все виды исследований, опубликованных в стоматологических журналах.
Имплантат показал хорошую первичную стабильность (>35 Н/см) и показал, что немедленная установка в инфицированные участки не приводит к большему количеству осложнений, чем традиционная техника. Об этом свидетельствует 5-летнее наблюдение () и проведенные исследования по анализу научной литературы. Рабочий лист оценки PICO использовался для определения темы и планирования стратегии поиска до начала обзора [9].]. Мы провели поиск исследований, в том числе ограниченных периодом с 1 января 1980 г. по 30 июня 2019 г. Кроме того, мы использовали определенный набор ключевых слов, таких как «немедленная установка имплантата» И «лазер», «зубные имплантаты» И « лазер» И «постэкстракция». Поиск был ограничен субъектами исследования из-за использования булевых связок. Мы использовали поисковую систему PubMed (Medline) и базу данных NCBI. Были рассмотрены все виды исследований, опубликованных в стоматологических журналах.
Несмотря на то, что методика установки имплантата после экстракции получила широкое признание, мало сообщений о применении лазерной деконтаминации инфицированных участков для немедленной установки имплантата. Поиск по опубликованным исследованиям дал только четыре клинические статьи, в которых сочеталось лазерное лечение и немедленная имплантационная терапия (). Кусек представил 10 случаев немедленной установки имплантатов, подвергнутых лазерной дезинфекции ErCr : YSGG, и подтвердил, что в этих случаях потребовалось бы в 3 раза больше времени для заживления, если бы лечение проводилось традиционными методами. Таким образом, использование этой техники позволит как пациенту, так и стоматологу сократить время лечения [6].
Поиск по опубликованным исследованиям дал только четыре клинические статьи, в которых сочеталось лазерное лечение и немедленная имплантационная терапия (). Кусек представил 10 случаев немедленной установки имплантатов, подвергнутых лазерной дезинфекции ErCr : YSGG, и подтвердил, что в этих случаях потребовалось бы в 3 раза больше времени для заживления, если бы лечение проводилось традиционными методами. Таким образом, использование этой техники позволит как пациенту, так и стоматологу сократить время лечения [6].
Таблица 1
Статьи о лазерном лечении и немедленной имплантации.
| Author | Study design | Infected sites | Laser | Implants (no.) | Follow-up | Survival rate | |||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Kusek | Case series | Yes | ErCr : YSGG | 10 | 1 год | 10/10 | |||||||
Montoya-Salazar et al. | Перспектива | Да | ErCr : YSGG | 18 | 3 года | 17/18 | |||||||
| Crippa et al. | Серия чемоданов | Да | ErCr : YSGG | 94 | 6 месяцев/4 года | 89/94 | Choetal. | Серия ящиков | № | Nd : YAG | 6 | 9 месяцев | 6/6 |
3 9 Открыть в отдельном окне0003
Монтойя-Салазар и др. также сообщили о подобном исследовании: они проанализировали 36 немедленных имплантатов, заменяющих зубы, утраченные из-за хронических периапикальных поражений, с историей неудачного эндодонтического лечения, и пришли к выводу, что эта терапия может считаться безопасным вариантом для восстановления свежих инфицированных лунок после удаления, при условии, что строгий протокол хирургической обработки был уважаем. Их протокол включал кюретаж, очистку 90% перекисью водорода, облучение лазером ErCr : YSGG и полоскание хлоргексидином, а также направленную регенерацию кости под прикрытием антибиотиков [7].
также сообщили о подобном исследовании: они проанализировали 36 немедленных имплантатов, заменяющих зубы, утраченные из-за хронических периапикальных поражений, с историей неудачного эндодонтического лечения, и пришли к выводу, что эта терапия может считаться безопасным вариантом для восстановления свежих инфицированных лунок после удаления, при условии, что строгий протокол хирургической обработки был уважаем. Их протокол включал кюретаж, очистку 90% перекисью водорода, облучение лазером ErCr : YSGG и полоскание хлоргексидином, а также направленную регенерацию кости под прикрытием антибиотиков [7].
Криппа и др. описали серию из 94 постэкстракционных имплантатов с последующим наблюдением от 6 месяцев до 4 лет и показателем успеха 94,6% (89/94) [10].
Кроме того, Choi et al. описал преимущества использования лазера для сохранения гребней. Однако это исследование не относилось к зараженным сайтам. Авторы подтвердили, что использование энергии Nd : YAG-лазера с длительностью импульса 650 мкс с последовательно поддерживает быстрое образование сгустка и сдерживание трансплантата в местах непосредственного сохранения имплантата и гребня [11].
Важный систематический обзор литературы по немедленной имплантации в инфицированные участки был проведен Waasdorp et al., но он не включает исследования эффектов лазерной дезактивации [12].
Успех после 5 лет наблюдения, случай, описанный в этой работе, отражает то, что другие авторы наблюдали в предыдущих исследованиях. Согласно современным научным данным, при наличии адекватной первичной стабильности немедленная установка имплантата в инфицированные участки не приведет к увеличению частоты осложнений. Однако, согласно рассмотренным исследованиям, необходимо провести РКИ по этой цели, следуя соответствующему клиническому протоколу.
Эффективность YSGG-лазера при дезинфекции операционного поля зависит от фотоакустического эффекта лазерного излучения, воздействующего на колонии бактерий [13, 14]. Этот эффект широко изучался in vitro с помощью экспериментов, которые продемонстрировали его достоверность [15, 16]. Важным фактором является установка мощности лазера: мощность должна быть отрегулирована для обеспечения оптимальной дезинфекции участка без риска повреждения сопутствующих тканей [17]. Кроме того, опыт оператора с этой техникой также играет фундаментальную роль. Использование лазерного устройства для хирургии имплантатов также может быть полезным для уменьшения интраоперационного кровотечения, поэтому операционное поле остается чистым [18].
Кроме того, опыт оператора с этой техникой также играет фундаментальную роль. Использование лазерного устройства для хирургии имплантатов также может быть полезным для уменьшения интраоперационного кровотечения, поэтому операционное поле остается чистым [18].
Немедленная установка имплантата в инфицированные или воспаленные участки после удаления после лазерной деконтаминации, по-видимому, не увеличивает риск отказа, как показано в этом случае и в других ранее опубликованных отчетах. Этот метод также предлагает интересные преимущества при лечении эстетичных областей имплантатами после удаления. Необходимо соблюдать определенный набор протоколов и процедур для предотвращения периимплантита и инфекционных осложнений. Однако, несомненно, потребуются дальнейшие исследования для полного выяснения важности и механизма, лежащего в основе этого метода.
Авторы заявляют об отсутствии конфликта интересов.
1. Chang S.W., Shin S.Y., Hong J.R., et al. Немедленная установка имплантата в инфицированные и неинфицированные экстракционные лунки: пилотное исследование. Хирургия полости рта, медицина полости рта, патология полости рта, радиология полости рта и эндодонтия . 2009;107(2, статья S1079210408004320):197–203. doi: 10.1016/j.tripleo.2008.06.003. [PubMed] [CrossRef] [Google Scholar]
Хирургия полости рта, медицина полости рта, патология полости рта, радиология полости рта и эндодонтия . 2009;107(2, статья S1079210408004320):197–203. doi: 10.1016/j.tripleo.2008.06.003. [PubMed] [CrossRef] [Google Scholar]
2. Лаззара Р. Дж. Немедленная установка имплантата в места удаления: хирургические и восстановительные преимущества. Международный журнал пародонтологии и восстановительной стоматологии . 1989;9(5):332–343. [PubMed] [Google Scholar]
3. Диз П., Скалли К., Санс М. Зубные имплантаты у пациента с медицинскими нарушениями. Стоматологический журнал . 2013;41(3):195–206. doi: 10.1016/j.jdent.2012.12.008. [PubMed] [CrossRef] [Google Scholar]
4. Lindeboom J. A. H., Tjiook Y., Kroon F. H. M. Немедленная установка имплантатов в периапикальные инфицированные участки: проспективное рандомизированное исследование у 50 пациентов. Хирургия полости рта, медицина полости рта, патология полости рта, радиология полости рта и эндодонтия . 2006;101(6):705–710. doi: 10.1016/j.tripleo.2005.08.022. [PubMed] [CrossRef] [Google Scholar]
2006;101(6):705–710. doi: 10.1016/j.tripleo.2005.08.022. [PubMed] [CrossRef] [Google Scholar]
5. Siegenthaler D.W., Jung R.E., Holderegger C., Roos M., Hämmerle C.H.F. Замена зубов с периапикальной патологией имплантатами немедленного действия: проспективное контролируемое клиническое исследование. Клинические исследования оральных имплантатов . 2007;18(6):727–737. doi: 10.1111/j.1600-0501.2007.01411.x. [PubMed] [CrossRef] [Академия Google]
6. Кусек Э.Р. Немедленная имплантация в инфицированные участки: бактериальные исследования гидроакустических эффектов лазера YSGG. Журнал оральной имплантологии . 2011;37(сп1):205–211. doi: 10.1563/AAID-JOI-D-10-00014. [PubMed] [CrossRef] [Google Scholar]
7. Montoya-Salazar V., Castillo-Oyagüe R., Torres-Sánchez C., Lynch C.D., Gutiérrez-Pérez J.L., Torres-Lagares D. Результаты одиночных немедленных имплантатов помещенные в инфицированные и неинфицированные участки после удаления, восстановленные коронками с цементом: 3-летнее проспективное исследование. Стоматологический журнал . 2014;42(6):645–652. doi: 10.1016/j.jdent.2014.03.008. [PubMed] [CrossRef] [Google Scholar]
Стоматологический журнал . 2014;42(6):645–652. doi: 10.1016/j.jdent.2014.03.008. [PubMed] [CrossRef] [Google Scholar]
8. Marconcini S., Barone A., Gelpi F., Briguglio F., Covani U. Немедленная установка имплантата в инфицированных местах: серия случаев. Журнал пародонтологии . 2013;84(2):196–202. doi: 10.1902/jop.2012.110279. [PubMed] [CrossRef] [Google Scholar]
9. Миллер С. А., Форрест Дж. Л. Улучшение вашей практики за счет принятия решений на основе фактических данных: PICO, научиться задавать правильные вопросы. Журнал доказательной стоматологической практики . 2001;1(2, статья S1532338201700243):136–141. doi: 10.1016/S1532-3382(01)70024-3. [CrossRef] [Google Scholar]
10. Crippa R., Aiuto R., Guardincerri M., Peñarrocha Diago M., Angiero F. Воздействие лазерного излучения на инфицированные участки для немедленной установки зубных имплантатов. Фотобиомодуляция, фотомедицина и лазерная хирургия . 2019 г.: 10.1089/photob. 2019.4636. [PubMed] [CrossRef] [Google Scholar]
2019.4636. [PubMed] [CrossRef] [Google Scholar]
11. Choi A.Y., Reddy C.M., McGary R.T., et al. Дополнительное лазерное облучение Nd:YAG для сохранения гребня и немедленных процедур имплантации: серия последовательных случаев. Клинические достижения в пародонтологии . 2019;9(3):125–134. doi: 10.1002/cap.10059. [PubMed] [CrossRef] [Google Scholar]
12. Waasdorp J. A., Evian C. I., Mandracchia M. Немедленная установка имплантатов в инфицированные участки: систематический обзор литературы. Журнал пародонтологии . 2010;81(6):801–808. doi: 10.1902/jop.2010.090706. [PubMed] [CrossRef] [Google Scholar]
13. Licata M.E., Albanese A., Campisi G., Geraci D.M., Russo R., Gallina G. Эффективность нового метода дезинфекции корневого канала с использованием Er, Cr Лазер YSGG для уничтожения Enterococcus faecalis на модели инфицированного зуба. Лазеры в медицине . 2015;30(2, ст. 1410):707–712. doi: 10.1007/s10103-013-1410-6. [PubMed] [CrossRef] [Google Scholar]
14. Schoop U., Kluger W., Moritz A., Nedjelik N., Georgopoulos A., Sperr W. Бактерицидный эффект различных лазерных систем в глубоких слоях дентина. Лазеры в хирургии и медицине . 2004;35(2):111–116. doi: 10.1002/lsm.20026. [PubMed] [CrossRef] [Google Scholar]
Schoop U., Kluger W., Moritz A., Nedjelik N., Georgopoulos A., Sperr W. Бактерицидный эффект различных лазерных систем в глубоких слоях дентина. Лазеры в хирургии и медицине . 2004;35(2):111–116. doi: 10.1002/lsm.20026. [PubMed] [CrossRef] [Google Scholar]
15. Moritz A., Doertbudak O., Gutknecht N., Goharkhay K., Schoop U., Sperr W. Nd: YAG-лазерное облучение инфицированных корневых каналов в сочетании с микробиологической экзамены. Журнал Американской стоматологической ассоциации . 1997;128(11):1525–1530. doi: 10.14219/jada.archive.1997.0092. [PubMed] [CrossRef] [Google Scholar]
16. Gordon W., Atabakhsh V.A., Meza F., et al. Антимикробная эффективность лазера на эрбиевом, хромовом: иттрий-скандий-галлиевом гранате с радиальными излучающими наконечниками на стенках дентина корневого канала, инфицированных Enterococcus faecalis. Журнал Американской стоматологической ассоциации . 2007;138(7):992–1002. doi: 10.14219/jada.archive.2007.0297. [PubMed] [CrossRef] [Google Scholar]
[PubMed] [CrossRef] [Google Scholar]
17. Zhu L., Tolba M., Arola D., Salloum M., Meza F. Оценка эффективности лазера Er,Cr:YSGG для дезинфекции корневых каналов: теоретическое моделирование повышения температуры в корневом дентине. Журнал биомеханики . 2009; 131(7, статья 071004) doi: 10.1115/1.3147801. [PubMed] [CrossRef] [Google Scholar]
18. Crespi R., Capparè P., Gherlone E. Имплантаты со свежими гнездами в периапикальных инфицированных местах у человека. Журнал пародонтологии . 2010;81(3):378–383. doi: 10.1902/jop.2009.090505. [PubMed] [CrossRef] [Google Scholar]
Лазерное лечение периимплантита: обзор литературы
1. Берглунд Т., Перссон Л., Клинге Б. Сообщается о систематическом обзоре частоты биологических и технических осложнений в имплантационной стоматологии. в проспективных лонгитудинальных исследованиях не менее 5 лет. Журнал клинической пародонтологии. 2002;29(s3):197–212. [PubMed] [Академия Google]
2. Атьех М.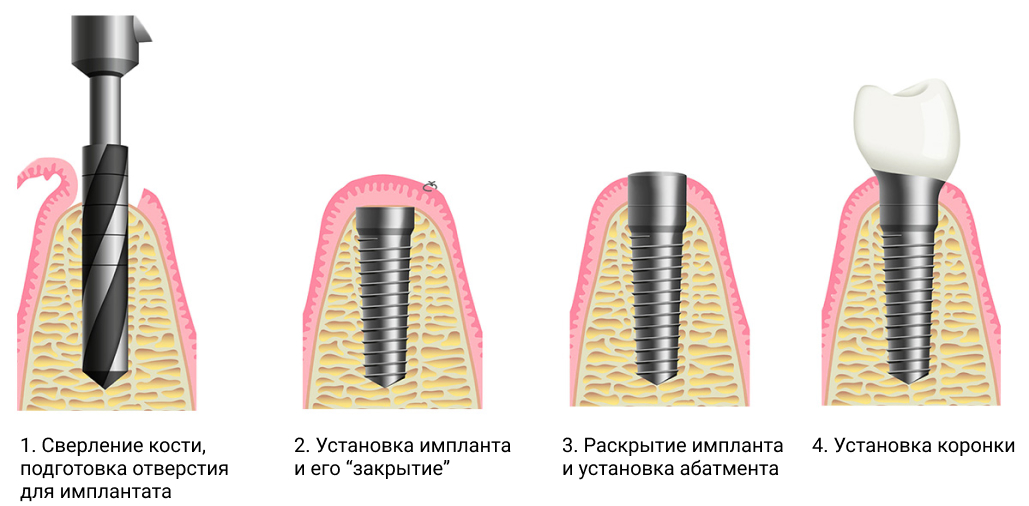 А., Алсабиха Н.Х., Фаггион младший К.М., Дункан В.Дж. Частота периимплантатных заболеваний: систематический обзор и метаанализ. Журнал пародонтологии. 2013;84(11):1586–98. [PubMed] [Google Scholar]
А., Алсабиха Н.Х., Фаггион младший К.М., Дункан В.Дж. Частота периимплантатных заболеваний: систематический обзор и метаанализ. Журнал пародонтологии. 2013;84(11):1586–98. [PubMed] [Google Scholar]
3. Roos Jansåker AM, Renvert S, Egelberg J. Лечение периимплантатных инфекций: обзор литературы. Журнал клинической пародонтологии. 2003;30(6):467–85. [PubMed] [Google Scholar]
4. Lindhe J, Meyle J. Периимплантатные заболевания: согласованный отчет шестого европейского семинара по пародонтологии. Журнал клинической пародонтологии. 2008;35(s8):282–5. [PubMed] [Академия Google]
5. Фроум С.Дж., Розен П.С. Предлагаемая классификация периимплантита. Международный журнал пародонтологии и восстановительной стоматологии. 2012;32(5) [PubMed] [Google Scholar]
6. Розен П., Клем Д., Кокран Д. Периимплантатный мукозит и периимплантит: современное понимание их диагнозов и клинических последствий. J Пародонтол. 2013; 84: 436–43. [PubMed] [Google Scholar]
7. Silverstein LH, Kurtzman D, Gamick JJ, Schuster GS, Moskowitiz ME. Микробиота периимплантатной области в норме и при патологии. Имплантационная стоматология. 1994;3(3):170–5. [PubMed] [Google Scholar]
Микробиота периимплантатной области в норме и при патологии. Имплантационная стоматология. 1994;3(3):170–5. [PubMed] [Google Scholar]
8. Becker W, Becker BE, Newman MG, Nyman S. Клинические и микробиологические данные, которые могут способствовать отторжению зубных имплантатов. Международный журнал оральных и челюстно-лицевых имплантатов. 1990;5(1) [PubMed] [Google Scholar]
9. Salmeron S, Rezende ML, Consolaro A, Sant’Ana AC, Damante CA, Greghi SL. и другие. Лазерная терапия как эффективный метод обеззараживания поверхности имплантата: гистоморфометрическое исследование на крысах. Журнал пародонтологии. 2013;84(5):641–9.. [PubMed] [Google Scholar]
10. Эспозито М., Грузовин М.Г., Какисис И., Култхард П., Уортингтон Х.В. Вмешательства по замещению отсутствующих зубов: лечение периимплантита. Cochrane Database Syst Rev. 2008;2 [PubMed] [Google Scholar]
11. Нтроука В.И., Слот Д.Е., Луропулу А., Ван дер Вейден Ф. Влияние химиотерапевтических агентов на загрязненные титановые поверхности: систематический обзор. Клинические исследования оральных имплантатов. 2011;22(7):681–90. [PubMed] [Google Scholar]
Клинические исследования оральных имплантатов. 2011;22(7):681–90. [PubMed] [Google Scholar]
12. Kotsovilis S, Karoussis IK, Trianti M, Fourmousis I. Терапия периимплантита: систематический обзор. Журнал клинической пародонтологии. 2008;35(7):621–9.. [PubMed] [Google Scholar]
13. Schwarz F, Jepsen S, Herten M, Sager M, Rothamel D, Becker J. Влияние различных подходов к лечению на незатопленное и погруженное заживление поражений периимплантита, вызванных лигатурой: экспериментальное исследование на собаках. Журнал клинической пародонтологии. 2006;33(8):584–95. [PubMed] [Google Scholar]
14. Перссон Л.Г., Мухи Дж., Берглунд Т., Сеннерби Л., Линде Дж. Углекислый лазер и кондиционирование перекисью водорода при лечении периимплантита: экспериментальное исследование на собаке. Клиническая имплантационная стоматология и связанные с ней исследования. 2004;6(4):230–8. [PubMed] [Академия Google]
15. Schwarz F, Sculean A, Berakdar M, Georg T, Reich E, Becker J. Клиническая оценка лазера Er:YAG в сочетании с масштабированием и полировкой корней для нехирургического лечения пародонта. Журнал клинической пародонтологии. 2003;30(1):26–34. [PubMed] [Google Scholar]
Журнал клинической пародонтологии. 2003;30(1):26–34. [PubMed] [Google Scholar]
16. Persson GR, Salvi GE, Heitz-Mayfield LJ, Lang NP. Антимикробная терапия с использованием местной системы доставки лекарств (Арестин®) при лечении периимплантита I: микробиологические результаты. Клинические исследования оральных имплантатов. 2006; 17(4):386–9.3. [PubMed] [Google Scholar]
17. Schwarz F, Nuesry E, Bieling K, Herten M, Becker J. Влияние эрбия, легированного хромом иттрия, скандия, галлия и граната (Er, Cr: YSGG ) лазером на восстановление биосовместимости загрязненных поверхностей титановых имплантатов. Журнал пародонтологии. 2006; 77 (11): 1820–187. [PubMed] [Google Scholar]
18. Peters N, Tawse-Smith A, Leichter J, Tompkins G. Лазерная терапия: будущее лечения периимплантита. Браз Дж. Пародонтол. 2012;22(1):23–9. [Google Scholar]
19. Gosau M, Hahnel S, Schwarz F, Gerlach T, Reichert TE, Bürgers R. Влияние шести различных методов дезинфекции периимплантита на биопленку ротовой полости человека in vivo.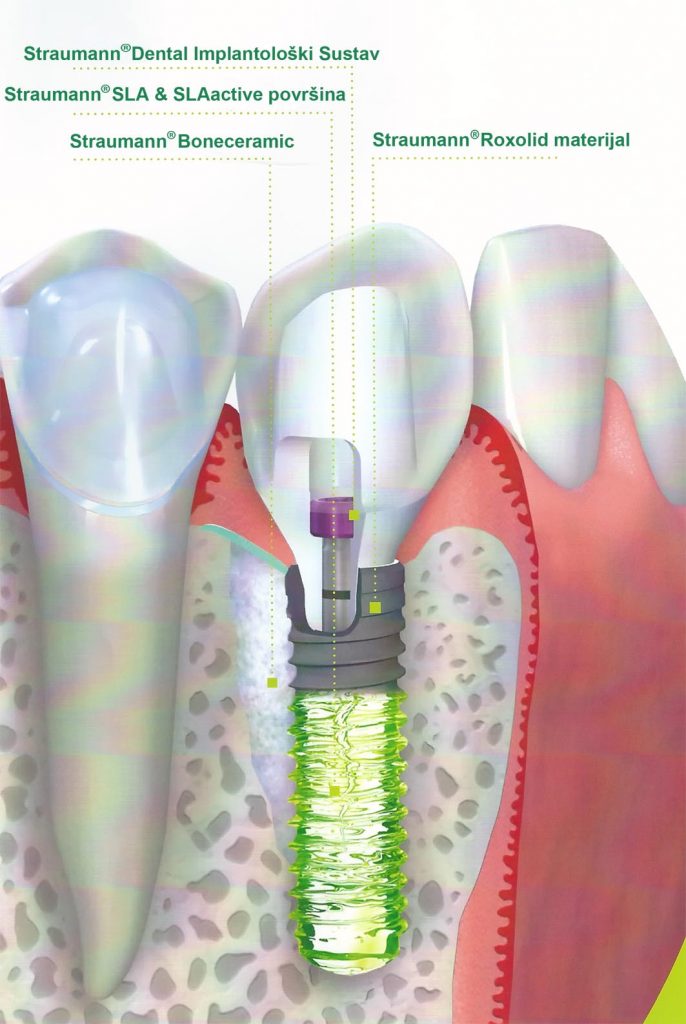 Клинические исследования оральных имплантатов. 2010;21(8):866–72. [PubMed] [Google Scholar]
Клинические исследования оральных имплантатов. 2010;21(8):866–72. [PubMed] [Google Scholar]
20. Мацуяма Т., Аоки А., Ода С., Йонеяма Т., Исикава И. Влияние облучения лазером Er:YAG на материалы титановых имплантатов и загрязненные поверхности абатментов имплантатов. Журнал клинической лазерной медицины и хирургии. 2003;21(1):7–17. [PubMed] [Академия Google]
21. Тосун Э., Тасар Ф., Штраус Р., Кыванч Д.Г., Унгор С. Сравнительная оценка антимикробного действия лазеров Er:YAG, диода и CO 2 на титановых дисках: экспериментальное исследование . Журнал челюстно-лицевой хирургии. 2012;70(5):1064–9. [PubMed] [Google Scholar]
22. Stübinger S, Etter C, Miskiewicz M, Homann F, Saldamli B, Wieland M. et al. Поверхностные изменения полированных, подвергнутых пескоструйной обработке и протравленных кислотой титановых имплантатов после облучения Er: YAG, углекислым газом и диодным лазером. Международный журнал оральных и челюстно-лицевых имплантатов. 2010;25(1) [PubMed] [Google Scholar]
23. Пак Дж. Х., Хео С. Дж., Коак Дж. И., Ким С. К., Хан С. Х., Ли Дж. Х. Воздействие лазерного излучения на обработанные и анодированные титановые диски. Международный журнал оральных и челюстно-лицевых имплантатов. 2012;27(2) [PubMed] [Google Scholar]
Пак Дж. Х., Хео С. Дж., Коак Дж. И., Ким С. К., Хан С. Х., Ли Дж. Х. Воздействие лазерного излучения на обработанные и анодированные титановые диски. Международный журнал оральных и челюстно-лицевых имплантатов. 2012;27(2) [PubMed] [Google Scholar]
24. Badran Z, Bories C, Struillou X, Saffarzadeh A, Verner C, Soueidan A. Er: YAG-лазер в клиническом лечении тяжелого периимплантита: a история болезни. Журнал оральной имплантологии. 2011;37(sp1):212–7. [PubMed] [Google Scholar]
25. Ямамото А., Танабе Т. Лечение периимплантита вокруг имплантатов TiUnite-Surface с использованием микровзрывов лазера Er: YAG. Международный журнал пародонтологии и восстановительной стоматологии 2013; 33 (1). [ПубМед]
26. Persson GR, Roos-Jansåker AM, Lindahl C, Renvert S. Микробиологические результаты после нехирургического лечения периимплантита с легированием эрбием: иттриевым, алюминиевым и гранатовым лазером или воздушно-абразивным лечением: рандомизированное клиническое исследование. Журнал пародонтологии. 2011;82(9):1267–78. [PubMed] [Google Scholar]
Журнал пародонтологии. 2011;82(9):1267–78. [PubMed] [Google Scholar]
27. Schwarz F, John G, Mainusch S, Sahm N, Becker J. Комбинированная хирургическая терапия периимплантита с оценкой двух методов обработки поверхности и обеззараживания. Двухлетний отчет о клиническом наблюдении. Журнал клинической пародонтологии. 2012;39(8): 789–97. [PubMed] [Google Scholar]
28. Schwarz F, Sahm N, Iglhaut G, Becker J. Влияние метода обработки поверхности и обеззараживания на клинический исход после комбинированной хирургической терапии периимплантита: рандомизированное контролируемое клиническое исследование . Журнал клинической пародонтологии. 2011;38(3):276–84. [PubMed] [Google Scholar]
29. Renvert S, Lindahl C, Roos Jansåker AM, Persson GR. Лечение периимплантита с использованием Er:YAG-лазера или устройства для воздушной абразивной обработки: рандомизированное клиническое исследование. Журнал клинической пародонтологии. 2011;38(1):65–73. [PubMed] [Академия Google]
30. Schwarz F, Bieling K, Nuesry E, Sculean A, Becker J. Клиническая и гистологическая картина заживления периимплантитных поражений после нехирургического лечения лазером Er:YAG. Лазеры в хирургии и медицине. 2006;38(7):663–71. [PubMed] [Google Scholar]
Schwarz F, Bieling K, Nuesry E, Sculean A, Becker J. Клиническая и гистологическая картина заживления периимплантитных поражений после нехирургического лечения лазером Er:YAG. Лазеры в хирургии и медицине. 2006;38(7):663–71. [PubMed] [Google Scholar]
31. Schwarz F, Bieling K, Bonsmann M, Latz T, Becker J. Нехирургическое лечение умеренных и запущенных периимплантитных поражений: контролируемое клиническое исследование. Клинические устные исследования. 2006;10(4):279–88. [PubMed] [Академия Google]
32. Schwarz F, Sculean A, Rothamel D, Schwenzer K, Georg T, Becker J. Клиническая оценка лазера Er:YAG для нехирургического лечения периимплантита: пилотное исследование. Клинические исследования оральных имплантатов. 2005;16(1):44–52. [PubMed] [Google Scholar]
33. Deppe H, Horch H-H, Neff A. Традиционное лечение дефектов имплантата Pen с помощью лазера CO 2 в сравнении с одновременным использованием чистой фазы β-трикальцийфосфата: 5-летний Клинический отчет. Международный журнал оральных и челюстно-лицевых имплантатов.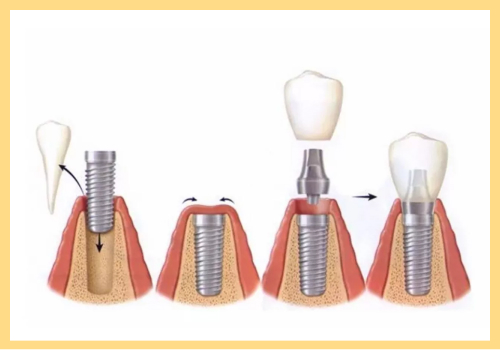 2007;22(1) [PubMed] [Google Scholar]
2007;22(1) [PubMed] [Google Scholar]
34. Романос Г.Е., Нентвиг Г.Х. Регенеративная терапия глубоких периимплантатных внутрикостных дефектов после деконтаминации поверхности имплантата лазером CO 2 . Международный журнал пародонтологии и восстановительной стоматологии. 2008;28(3) [PubMed] [Google Scholar]
35. Romanos G, Ko H-H, Froum S, Tarnow D. Использование CO2-лазера в лечении периимплантита. Фотомедицина и лазерная хирургия. 2009;27(3):381–6. [PubMed] [Google Scholar]
36. Schär D, Ramseier CA, Eick S, Arweiler NB, Sculean A, Salvi GE. Противоинфекционная терапия периимплантита с дополнительной местной доставкой лекарств или фотодинамической терапией: шестимесячные результаты проспективного рандомизированного клинического исследования. Клинические исследования оральных имплантатов. 2013;24(1):104–10. [PubMed] [Академия Google]
37. Roncati M, Lucchese A, Carinci F. Нехирургическое лечение периимплантита с дополнительным использованием диодного лазера с длиной волны 810 нм.
