Некроз в стоматологии — стоматологический алфавитный указатель French Dental Clinic
Некроз в стоматологии – заболевание, количество случаев которого растет день ото дня. Это тяжелое поражение твердых тканей зуба, которое приводит к существенному ухудшению жевательной функции. В настоящее время болезнь проявляется во все новых и новых формах, что значительно усложняет поиски эффективного лечения.
Причины
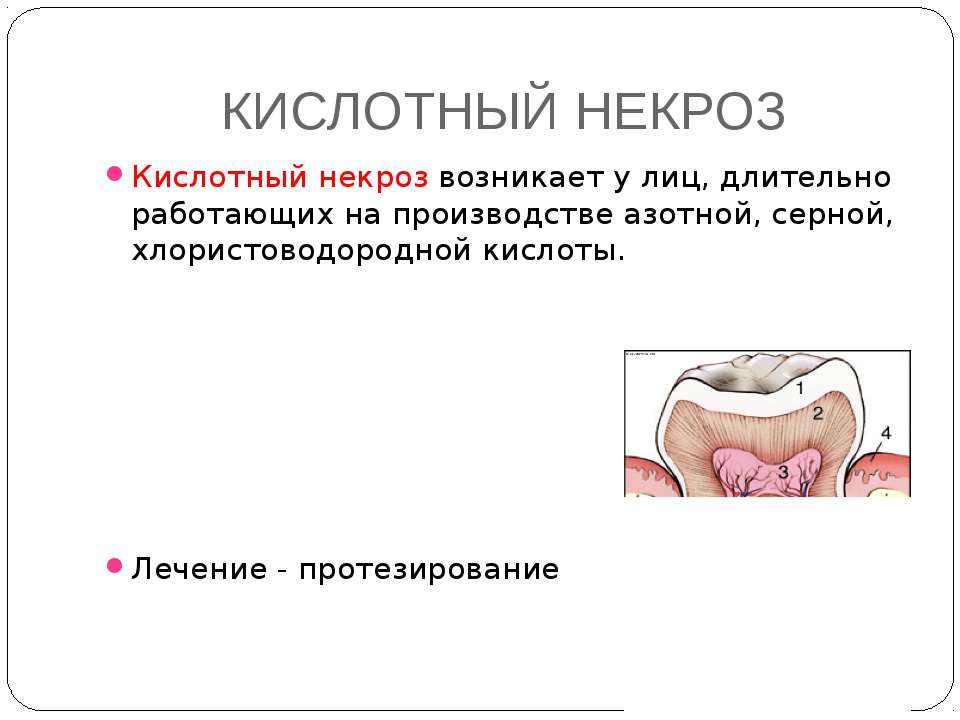
Некроз может быть вызван как внешними, так и внутренними причинами. К внешним принято относить воздействие кислот. Так называемый кислотный некроз встречается у тех, кто работает на промышленных предприятиях, где имеет место воздействие агрессивных веществ.
Некроз может иметь радиационное происхождение. В этом случае заболевание проявляется как реакция, например, на лучевую терапию. Иногда выделяют и компьютерный некроз, порожденный электромагнитным излучением монитора.
К эндогенным (внутренним) причинам относятся поражения нервной системы, нарушение работы желез внутренней секреции, наследственные заболевания, зашлакованность организма, беременность.
Пришеечный некроз встречается обычно у беременных женщин и при недостатке функции щитовидной железы.
Кислотный некроз
Кислотная форма некроза вызывается агрессивным действием на зубную эмаль некоторых щелочей и кислот. На предприятиях в воздухе скапливаются кислотные испарения, которые проникают в рот, делают слюну кислой, в результате чего происходит вымывание из зубной эмали кальция и ее дальнейшее разрушение.
Кислотный некроз вызывает повышенную чувствительность зубной эмали к повышению и понижению температуры, механическим воздействиям. Часто появляется ощущение слипшихся или сомкнувшихся зубов.
В ходе развития болезни эмаль становится серой, шероховатой, постепенно стирается, коронки разрушаются.
Лечение кислотного некроза заключается в минимизации воздействия на зубы агрессивных веществ. Кроме того, проводится реминерализация, а при наличии кариеса ставятся пломбы.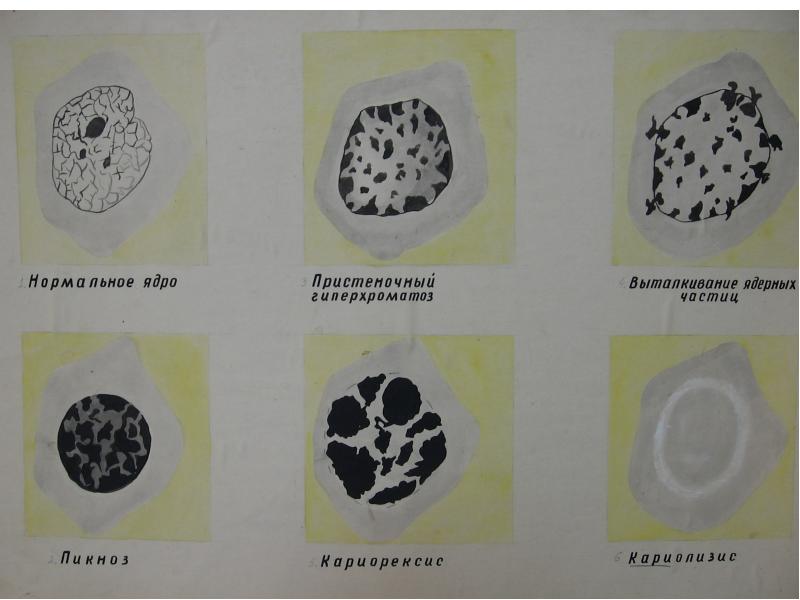
Пришеечный некроз
Пришеечный некроз проявляется в виде некротических поражений в области клыков, резцов и премоляров. В редких случаях поражены могут быть моляры. Началом заболевания можно считать появление меловидных пятен с блестящей поверхностью. Пораженная область с течением времени расширяется, блеск уходит, а эмаль становится матовой, шероховатой. Далее эмаль на пораженном участке вообще исчезает и появляется дентин. Со временем очаг заболевания все более прогрессирует, эмаль становится рыхлой настолько, что ее можно соскоблить посредством стоматологических инструментов.
В области поражения зубы, как правило, очень чувствительны к кислому, сладкому, холодному, горячему. Если имеется кариозная полость, стоматолог выполняет пломбирование. Для восстановления эмали выполняется реминерализация, покрытие фтор-лаком, назначаются специальные препараты.
Своевременное обращение к стоматологу позволяет ликвидировать очаги болезни и предотвратить ее развитие.
5.11. Некроз твердых тканей зубов
5.11.1. Пришеечный некроз
Некротические изменения твердых тканей зубов происходят на фоне нарушения функции желез внутренней секреции (щитовидной, половых), при гормональной перестройке во время беременности.
Клиническая
картина. Некроз
проявляется потерей блеска эмали,
воникновением меловидных пятен, которые
постепенно приобретают темно-коричневый
цвет. В центре очага поражения ткани
размягчаются, что сопровождается
образованием дефекта. Эмаль становится
хрупкой и легко откалывается
экскаватором. Дентин темный,
пигментированный. Характерно появление
очагов некроза в пришеечной области
и множественное поражение зубов, причем
моляры поражаются реже резцов, клыков
и премоляров.
При поляризационной микроскопии обнаруживают выраженные изменения подповерхностного слоя эмали при сохранившемся поверхностном. Хорошо видны линии Ретциуса, определяется центральная темная зона с более светлыми участками по периферии. Эти признаки характерны для кариозного процесса, поэтому есть основания считать, что некроз эмали — это быстро прогрессирующий кариозный процесс.
Дифференцировать пришеечный некроз эмали необходимо с эрозией и клиновидным дефектом, однако общим для них является лишь локализация; каждый из этих видов патологии имеет свои яркие проявления.
5.11.1. Кислотный некроз
Кислотный, или химический, некроз зубов является результатом воздействия местных факторов (кислот, медикаментов и т. д.). При кислотном некрозе происходят поверхностная убыль и деминерализация эмали. Особенно сильно поражаются резцы и клыки, причем коронки постепенно скалываются и разрушаются до уровня десневого края.
Пациенты жалуются на оскомину, прилипаемость зубов-антагонистов друг к другу.
Такое поражение возникает у пациентов, страдающими ахилическим гастритом, при приеме внутрь 10 % раствора соляной кислоты. Чтобы избежать этого, рекомендовано пользоваться коктейльной трубочкой, которая предотвращает контакт соляной кислоты с тканями зуба.
Дифференциальный диагноз проводят с эрозией эмали. Для эрозии характерно наличие твердой, блестящей поверхности, тогда как некроз сопровождается размягчением эмали.
Лечение.
Первоочередной
задачей является устранение явлений
гиперестезии, для чего применяют
аппликации 10 % раствора глюконата кальция
и 0,2—2 % раствора фторида натрия. При
наличии размягченных тканей показано
препарирование с последующим
пломбированием, при обширных поражениях
— протезирование. Важно устранить
кариесогенную ситуацию: ограничить
прием углеводов и наладить правильный
гигиенический уход за полостью рта.
Профилактика кислотного некроза заключается в создании качественной вентиляции в цехах; необходимо обеспечить рабочих растворами для полосканий полости рта, имеющими щелочную реакцию. Все рабочие химических производств должны находиться на диспансерном учете и подвергаться профилактической обработке тканей зубов фтористыми препаратами и реминерализирующими растворами.
Выделяют некроз эмали, связанный с воздействием больших доз облучения при лечении онкологических заболеваний. В этом случае некроз эмали необходимо дифференцировать с множественным кариесом, который возникает как следствие ксеростомии, нарушения свойств слюны и самоочищаемости полости рта.
Некариозные поражения
Некариозные поражения зубовНекариозные поражения зубных тканей протекают без размягчения тканей и без участия микроорганизмов. В основе этих процессов лежит нарушение минерализации твердых тканей зубов под влиянием внешних или внутренних факторов. Эти патологии встречаются примерно у 15% пациентов, однако, обращаются по их поводу за стоматологической помощью не более 5%, поскольку некариозные поражения зубов, как правило, не вызывают болевых или иных субъективных ощущений, а зачастую лишь ухудшают внешний вид. Однако, если их не лечить, может возникнуть ряд осложнений, в частности, ранняя утрата зубов.
Гипоплазия зубов и эмали – это чаще всего недоразвитие эмали или тканей зуба, наступающее в период фолликулярного развития тканей при нарушении метаболических процессов в зачатках зуба под влиянием нарушения минерального и белкового обмена в организме плода в утробе матери или в организме ребенка. Эмаль сразу после прорезывания имеет меловидный оттенок, а затем становится рыхлой и быстро утрачивается. Гипоплазия необратима. Гипоплазия постоянных зубов возникает в период их минерализации под действием некоторых заболеваний (острые инфекционные заболевания, корь, скарлатина, рахит, болезни желудочно-кишечного тракта, дистрофия, мозговые нарушения) в возрасте от 6 месяцев до 1,5 лет.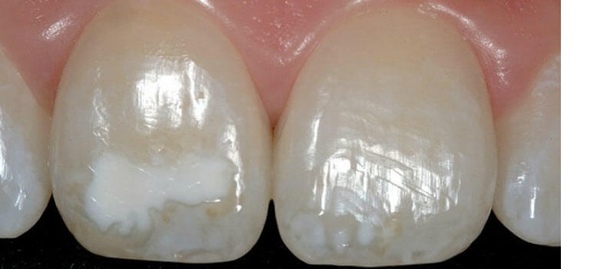
Гипоплазия может выступать в следующих формах: изменение цвета (пятна на зубах белого или желтоватого цвета с блестящей поверхностью и безболезненные при зондировании), волнистая эмаль, отсутствие эмали (аплазия) на определенном участке. Пятна при гипоплазии образуются на выпуклой вестибулярной поверхности фронтальных зубов и на бугорках моляров и премоляров, имеют выраженную симметричность и характеризуются стабильностью (не меняют свою форму и цвет). При ослаблении организма ребенка на месте дефектов может возникнуть кариес.
Гиперплазия эмали – «эмалевые капли» (жемчужины). Эти капли расположены обычно в пришеечной зоне коронок как постоянных, так и молочных зубов и имеют диаметр 2-5 мм. Эмаль капли отграничена от основной эмали зуба участком цемента. Гиперплазия эмали по форме и происхождению близка к аномальному срастанию коронок или корней хорошо сформированных зубов.
Флюороз зубов (эндемический флюороз) – заболевание, наблюдающееся у лиц (в основном – у детей), долго проживающих в местности с повышенным содержанием фтора в воде и почве (более 1 мг/л). Флюороз – это своеобразная форма гипоплазии. В зависимости от концентрации ионов фтора, пятна, появляющиеся на поверхности зубов при флюорозе, могут иметь различную окраску – от белых до коричневых и даже черных. Чем больше фтора в питьевой воде, тем чаще встречается флюороз и реже – кариес. Предрасполагающим фактором к развитию флюороза является снижение реактивности организма (инфекционные заболевания, эндокринные нарушения). Пятна при флюорозе стационарные, плотные, с блестящей поверхностью, безболезненные и гладкие при зондировании. При флюорозе (в отличие от гипоплазии) почти не встречается кариес, за счет того, что в пятнах происходит отложение фторапатита (отсюда их высокая микротвердость и устойчивость к действию кислот).
Различают 5 степеней флюороза зубов: штриховая, пятнистая, меловидно-крапчатая, эрозивная, деструктивная. Первые три формы протекают без потери тканей зубов, последние две – с потерей. Так, при эрозивной форме возникают явления стирания дентина и эмали, при деструктивной форме зубы становятся хрупкими, могут откалываться.
Лечение флюороза. На ранних стадиях (изменение цвета эмали) рекомендуется отбеливание с последующей реминерализующей терапией, внутрь назначают препараты кальция и фосфора. Необходимо увеличить употребление детьми в пищу белков, молока, фруктов, овощей, ограничить употребление жирной пищи. В зимнее время назначают рыбий жир, поливитамины, ультрафиолетовое облучение. Важно соблюдать правильный режим дня, проводить общее закаливание организма. При сложных формах флюороза (эрозивная, деструктивная) эффективны методы косметической реставрации зубов или покрытие зубов искусственными коронками.
Наследственные нарушения развития зубов. В процессе развития ткани зуба немалую роль играют наследственные факторы. При этом наследственность влияет как на развитие эмали, так и дентина зуба. Мраморная болезнь – это врожденный семейный остеосклероз (аномальное увеличение плотности кости). При этом поражаются кости всего скелета. Зубы же после прорезывания имеют меловидный оттенок, а затем эмаль становится рыхлой и быстро утрачивается. Процесс может перерасти в злокачественную форму. Синдром Стептона-Капдепона – наследственное заболевание, передающееся от одного родителя и поражающее молочные и постоянные зубы. Заболевание проявляется в практически полном отсутствии эмали. Дентин при этом имеет коричневую окраску и характерную прозрачность, часто видны контуры пульпы. В зубах повышено содержание воды и понижено содержание минеральных веществ. В пульпе резко уменьшено число сосудов, увеличено количество коллагена. В цементе зубов видны очаги рассасывания с участками гиперцементоза. Несовершенный амелогенез и дентиногенез – тяжелые наследственные заболевания, характеризующиеся резким нарушением развития эмали (амелогенез) и дентина (дентиногенез). Эмаль быстро обызвествляется, скалывается, обнажается дентин. Корни зубов укорочены, с несформировавшимися верхушками. Зубы при этом подвижны, рано выпадают.
Эмаль быстро обызвествляется, скалывается, обнажается дентин. Корни зубов укорочены, с несформировавшимися верхушками. Зубы при этом подвижны, рано выпадают.
Клиновидные дефекты – вид повреждения зубных тканей, расположенных у стенок зубов, на щечных и губных поверхностях. Дефект имеет форму клина с основанием к шейке зуба и вершиной к режущему краю или жевательной поверхности коронки. Клиновидный дефект, как правило, мало беспокоит пациента: болевой синдром встречается редко (только кратковременно от термических и химических раздражителей), полость зуба не затрагивается и не вскрывается, дефекты медленно углубляются, размягчение при этом не определяется (этим дефект отличается от кариеса).
Причины клиновидного дефекта до конца не установлены. Имеется точка зрения, что он возникает под воздействием механических факторов (например, зубной щетки). Иногда считают, что поскольку клиновидный дефект начинается после обнажения стенки зуба, то он является одним из проявлений болезней пародонта. Имеются данные о роли эндокринных нарушений, заболеваний центральной нервной системы и желудочно-кишечного тракта в возникновении клиновидного дефекта.
Лечение клиновидного дефекта направлено на укрепление твердых тканей зубов путем использования реминерализующей терапии (аппликации препаратов кальция, фосфора, фтора, использование фторлака, фторгеля и пр.). При запущенной форме – пломбирование композитными материалами без препарирования, либо ортопедическое лечение (искусственные коронки).
Повышенная стираемость зубных тканей. Стираемость зубной эмали – это вполне естественный процесс, проявляющийся у всех людей к 45-50 годам. Однако, у определенной группы лиц возникает патологическая стираемость уже в молодом возрасте. Стирается не только эмаль, но и практически полностью коронки зубов (чаще всего – передних). Причинами заболевания являются: привычка скрежетать зубами во сне, расстройства функции околощитовидных желез, практически полная потеря жевательных зубов (что увеличивает нагрузку на передние зубы).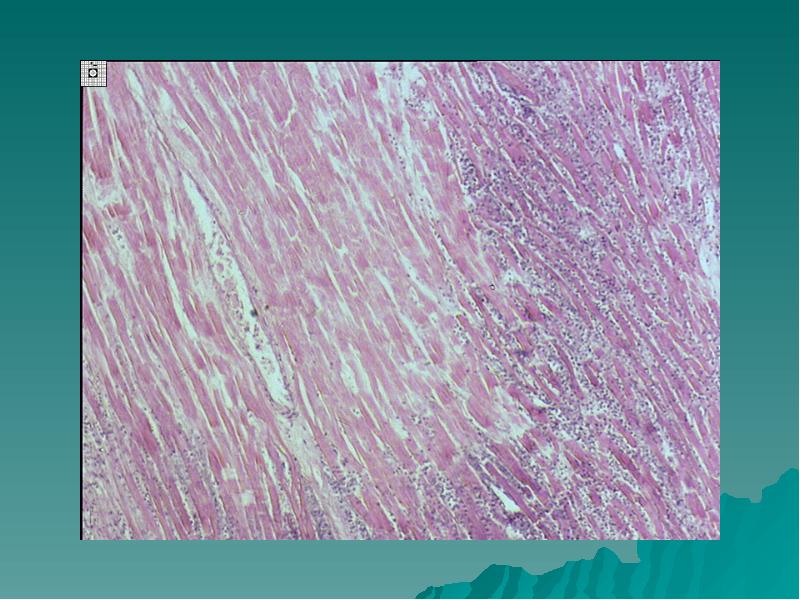 Лечение – ортопедическое или ортодонтическое (с целью правильного распределения нагрузки на зубы).
Лечение – ортопедическое или ортодонтическое (с целью правильного распределения нагрузки на зубы).
Эрозия твердых тканей зубов – это прогрессирующая убыль эмали и дентина на вестибулярной поверхности коронок зубов. Участки эрозии имеют неправильную округлую форму. Причинами эрозии зубов считают механические воздействия зубных щеток, эндокринные нарушения (в частности, повышенную функцию щитовидной железы – тиреотоксикоз). Эрозии появляются преимущественно на симметричных поверхностях центральных и боковых резцов верхней челюсти, а также на клыках и малых коренных зубах обеих челюстей. Встречается в основном у лиц среднего возраста и длится 10-15 лет. Различают различные степени и стадии процесса. Лечение направлено на дополнительную минерализацию твердых тканей зубов методом аппликаций или электрофореза кальция. Проводят пломбирование эрозии композитными материалами, изготавливают искусственные коронки. Внутрь назначают препараты кальция и фосфора, поливитамины с микроэлементами.
Некроз твердых тканей зубов первоначально проявляется в потере блеска эмали, затем появляются меловидные пятна, постепенно превращающиеся в темно-коричневые. В центре пятен появляется размягчение, эмаль становится хрупкой, легко скалывается. От эрозии некроз отличается размягчением в центре пятна. Зубы крайне чувствительны к любым раздражителям. Причины некроза – эндокринные патологии (гипертиреоз, нарушение функции половых желез), беременность, заболевания центральной нервной системы, хроническая интоксикация организма, наследственные факторы. Лечение направлено на устранение чувствительности зубов, реминерализации, нормализации эндокринных нарушений.
Травмы зубов. Острые травмы зубов возникают при действии на зуб травмирующих факторов – удар, повышенная нагрузка при жевании, постоянное давление со стороны неправильно изготовленных ортопедических конструкций. Травмы чаще встречаются на молочных зубах у детей (вывих, перелом зуба, отлом коронки). К острым травмам зубов относят: ушиб зуба, вывих зуба (полный и неполный), отлом части или всей коронки, комбинированная травма, травма зачатка зуба.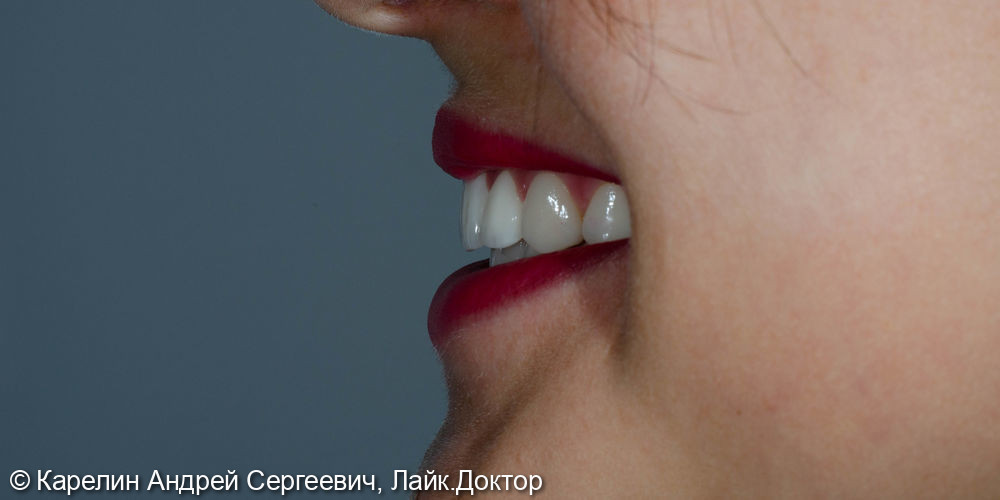 При ушибе зуба необходимо создать ему покой, исключить контакт с противоположными зубами путем сошлифовывания режущего края, исключить из рациона твердую пищу. Необходимо следить за состоянием пульпы, и при необратимых изменениях проводить ее удаление и пломбирование канала. Вывих зуба при здоровых тканях десны происходит редко. Однако, если есть патология пародонта, в частности, рассасывание костной ткани, вывих зуба может произойти легко даже при разжевывании жесткой пищи. При неполном вывихе зуба ему необходимо создать покой, для чего зуб шинируют. При разрыве пульпы ее удаляют, канал пломбируют. При отломе части коронки ее восстанавливают с помощью композитных материалов, в некоторых случаях покрывают коронками.
При ушибе зуба необходимо создать ему покой, исключить контакт с противоположными зубами путем сошлифовывания режущего края, исключить из рациона твердую пищу. Необходимо следить за состоянием пульпы, и при необратимых изменениях проводить ее удаление и пломбирование канала. Вывих зуба при здоровых тканях десны происходит редко. Однако, если есть патология пародонта, в частности, рассасывание костной ткани, вывих зуба может произойти легко даже при разжевывании жесткой пищи. При неполном вывихе зуба ему необходимо создать покой, для чего зуб шинируют. При разрыве пульпы ее удаляют, канал пломбируют. При отломе части коронки ее восстанавливают с помощью композитных материалов, в некоторых случаях покрывают коронками.
Некроз тканей зуба – лечение в Новокузнецке в клинике «Твоя Улыбка»
Некроз или, по-другому, омертвение тканей выражается в отклонении от нормального состояния. В дальнейшем это приводит к гибели клеток, тканей, а иногда части органов в организме человека. Особенность патологии заключается в том, что первоначально недуг трудно диагностировать.
Некроз десны может появиться по нескольким причинам: при травме ротовой полости, медицинском вмешательстве во время лечения зубов, из-за различного рода хронических или острых инфекций, отравлении, нехватке витаминов.
Причины возникновения
При нерегулярной и неправильной гигиене полости рта десны опухают и кровоточат, что приводит к ослаблению и разрушению соединения зуба и десны, развивается некроз тканей. При частом лечении и протезировании десны травмируются, соответственно, нарушается кровообращение, ткань отмирает. Неправильный прикус также является причиной воспалительных процессов. Нельзя исключать и различного рада патологии: болезни эндокринной и кровеносной систем, гормональные сбои. Их необходимо своевременно выявлять и лечить, чтобы избежать стоматологических проблем, ведущих к некрозу.
Симптомы
Пациенты, имеющие зубные коронки, при данных поражениях десен замечают появление заметной пигментации эмали зуба. Цвет зубных коронок меняется от первоначального при воздействии различных видов кислот. Например, соляная кислота дает жёлтую пигментацию, а серная – чёрную. Азотная кислота окрашивает дентин в неестественные оттенки белого цвета. При этих поражающих негативных факторах поверхность коронки делается шероховатой, исчезает природный блеск, появляется матовость, а иногда проступают меловидные пятна.
Цвет зубных коронок меняется от первоначального при воздействии различных видов кислот. Например, соляная кислота дает жёлтую пигментацию, а серная – чёрную. Азотная кислота окрашивает дентин в неестественные оттенки белого цвета. При этих поражающих негативных факторах поверхность коронки делается шероховатой, исчезает природный блеск, появляется матовость, а иногда проступают меловидные пятна.
Возможные осложнения
Если данные симптомы заболевания игнорировать, то некроз начинает прогрессировать. Это приводит к болевому синдрому, на коронках может образоваться заместительный дентин, что создает дискомфорт при смыкании зубов.
Эмаль истончается. Боль возникает при изменении температуры пищи, употреблении сладостей, ягод и фруктов.
Лечение
Лечение представляет собой целый комплекс: общий и местный. Общее лечение заключается, прежде всего, в укреплении иммунной системы, обмене веществ. Местное лечение ведется стоматологом. Для профилактики и в начале заболевания врач назначает препараты, содержащие кальций, для укрепления твердых зубных тканей. Если появились полости, то дефекты заполняются пломбирующими средствами. При сложной стадии течения болезни, восстановление зуба идет при помощи специальных ортопедических изделий. Тип конструкции подбирается индивидуально для каждого пациента стоматологом-ортопедом.
Лечение некариозных поражений зубов
По разным причинам сегодня растет распространение некариозных поражений твердых тканей зуба — клиновидных дефектов, эрозии эмали, повышенной стираемости и повышенной чувствительности твердых тканей зуба, флюороза, гипоплазии и различных видов некроза эмали и дентина (компьютерный, радиационный и др.).
Клиновидный дефект – это уменьшение твердых тканей внешней поверхности зуба. Вследствие чего в области шейки образуется углубление в виде клина. Это прогрессирующее заболевание, часто заканчивающееся развитием кариеса шейки зуба, возникающего на месте клиновидного дефекта, а в тяжелых случаях — сколом коронковой части зуба.
Развитие клиновидных дефектов, как правило, связано с общим состоянием организма, в частности, с нарушениями функций щитовидной железы. Также есть взаимосвязь возникновения клиновидных дефектов с заболеваниями желудочно-кишечного тракта, нервной системы. Поэтому стоматолог при обнаружении клиновидных дефектов в первую очередь рекомендует обратиться к таким специалистам, как эндокринолог, гастроэнтеролог, невролог. Влияние на возникновение и прогрессирование клиновидных дефектов оказывают заболевание пародонта и применение чрезмерно абразивных средств гигиены и нарушения методики чистки зубов. За последние годы многие исследователи полагают, что возникновение клиновидных дефектов связано с нарушениями прикуса.
Как правило общие заболевания организма являются главной причиной развития эрозии эмали, повышенной стираемости и повышенной чувствительности твердых тканей зуба. Иногда причиной этих заболеваний зубов могут быть воздействия вредных профессиональных факторов, например, активных химических веществ на производстве. Также к профессиональной патологии относятся и различные виды некроза эмали. Причем в последние годы стали все чаще встречаться «компьютерные» — связанные с многочасовой работой с компьютером, некрозы зубов.
Известно, что различные нарушения прикуса (при прорезывании зубов, вследствие их потери или при прогрессировании заболеваний пародонта) становятся причиной возникновения повышенной стираемости и повышенной чувствительности твердых тканей зуба. Лечение некариозных заболеваний твердых тканей зуба заключается в устранении причины их возникновения.
Лечение проходит в несколько этапов:
1. Реминерализирующая терапия — восстановление минерального баланса в пораженных тканях (в течение месяца).
2. Возможно временное пломбирование дефектов стеклоиономерным цементом при наличии показаний (сроком до 6 месяцев).
3. Постоянное пломбирование мест поржения композиционными свето-отверждаемыми материалами.
Флюороз почти не встречается в нашем регионе. Это заболевание возникает при воздействии на организм высоких концентраций фтора. Фтор – очень полезный элемент укрепляющий зубную эмаль, однако в высокой концентрации он делает ее более слабой и хрупкой. Лечение флюороза происходит так же, как и других некариозных поражений твердых тканей зуба, но при проведении реминерализирующей терапии не используются препараты фтора.
Это заболевание возникает при воздействии на организм высоких концентраций фтора. Фтор – очень полезный элемент укрепляющий зубную эмаль, однако в высокой концентрации он делает ее более слабой и хрупкой. Лечение флюороза происходит так же, как и других некариозных поражений твердых тканей зуба, но при проведении реминерализирующей терапии не используются препараты фтора.
Гипоплазия – это недоразвитие твердых тканей зуба. Она может быть местной — распространяющейся на один зуб, или системной — на все зубы или группу зубов. Это заболевание может развиться еще в период формирования зубов до их прорезывания. Пациенты с гипоплазией эмали нуждаются в постоянном наблюдении у врача-стоматолога, так как недоразвитая эмаль в большей степени подвержена поражению кариесом. Пациентам показана тщательная гигиена полости рта (в том числе и профессиональная) а также периодические курсы реминерализирующей терапии.
Клуб 32 | Некроз твердых тканей зубов, лечение, Киев, цена, профилактика
Назад к спискуНекроз зубов – опасность, которую излучают компьютеры
С приходом в нашу жизнь всевозможных материальных благ, комфорта и прогрессивных технологий, к нам «пожаловали» и сопутствующие благам проблемы и болезни, то есть, своего рода – плата за удобства.
В последнее десятилетие отмечается высокий уровень негативного воздействия электромагнитных полей на здоровье человека. Почему в последнее десятилетие? Всё просто. Потому что именно в этот период активизировалось использование всевозможных гаджетов, мобильных телефонов и различного уровня компьютеров.
Практическим путём установлено, что если человек в день проводит более 8 часов за персональным компьютером, у него очень высокий риск получить множество болячек, среди которых есть стоматологическое заболевание — некроз зубов.
Происходит это от того, что работающий компьютер создаёт электромагнитное поле с ионизирующим излучением. В результате этого процесса происходит некий «сбой» природного функционирования клеток, в частности в области минерального обмена в твёрдых тканях зубов.
В результате этого процесса происходит некий «сбой» природного функционирования клеток, в частности в области минерального обмена в твёрдых тканях зубов.
А если учесть тот фактор, что компьютероманы ещё и едят, сидя за монитором, например, сладкие булки, гамбургеры и пьют газированные напитки, то такие стоматологические заболевания, как: кариес, периодонтит, просто «обязаны» присутствовать у них! Очень грустная статистика….
Кроме некроза зубов, у этой категории людей есть реальная склонность к следующим заболеваниям зубов и полости рта: эрозия эмали, гиперестезия эмали, гингивит и деминерализация зубов. Не говоря уже о нарушении зрения, обмена веществ в организме и склонности к повышению веса!
Что делать и как предотвратить «компьютерный» некроз зубов
Некроз зубов развивается не сразу – постепенно, причём, практически безболезненно на первоначальном этапе. Это, конечно, плохо, потому что, увы, только боль заставляет человека принимать меры к лечению зубов.
Симптомы некроза зубов:
1. Отсутствие блеска зубов;
2. Пигментация зубов. Вначале возникают пятна светло-коричневого цвета, затем постепенно цвет меняется на более тёмный;
3. Появляется чувство сухости в полости рта;
4. Происходит процесс размягчения эмали в области пятен на зубах;
5. Появляется повышенная чувствительность зубов;
6. Не исключён вариант появления кариозных полостей.
Некроз зубов лечится в зависимости от патологии процесса. Если проблема не запущена, то проводится процедура реминерализации зубов, удаляются кариозные ткани, устанавливается пломба. Если процесс некроза зубов зашёл слишком далеко, то возможна их потеря. Однако отчаиваться не стоит, во– первых, потому что есть профилактические меры для предотвращения некроза зубов и во – вторых, есть возможность ортодонтического лечения.
Профилактика компьютерного некроза зубов заключается в том, что стоит соблюдать следующие правила:
1. За компьютером следует работать не более 6 часов в день с перерывами каждый час на 15- 20 минут;
За компьютером следует работать не более 6 часов в день с перерывами каждый час на 15- 20 минут;
2. Регулярно проходите процедуру профессиональной чистки зубов с применением ультразвука;
3. Употребляйте препараты с кальцием и микроэлементами, такими как: медь, фосфор, селен, цинк;
4. Пересмотрите культуру питания: перестаньте жевать перед монитором, больше ешьте кисло-молочных продуктов, фруктов и овощей;
5. Зубы нужно чистить зубными пастами с лечебными травами и с фтором.
Специалисты клиники Клуб 32 всегда готовы помочь вам предотвратить все заболевания зубов и полости рта или вылечить уже имеющиеся стоматологические заболевания.
Некроз — что это такое?
Некроз – омертвение участка ткани или органа вследствие необратимого нарушения способности клеток к регенерации. В стоматологической практике наиболее актуальны некроз зубов и десен.
Причины некроза тканей
Некротические изменения возникают вследствие ожогов, обморожения, отравления, воздействия ионизирующего излучения, патологиями ЦНС и эндокринной системы, нарушениями кровообращения из-за сильного сдавления тканей.
Формы некроза
Кислотный (химический) некроз зубов развивается у работников химической промышленности и у людей с хроническими заболеваниями ЖКТ. В последнем случае зубы разрушаются под воздействием соляной кислоты, поступающей из желудка.
Постлучевой или радиационный некроз зубов развивается после лучевого поражения или как осложнение после лучевой терапии некоторых форм рака. Сходная картина разрушения зубов наблюдается у людей, работающих за компьютером по 8-10 часов в сутки. Эту форму некроза зубов называют компьютерным некрозом.
Некроз десен может иметь травматическое, токсигенное, ишемическое или трофоневротическое происхождение. Ишемический некроз мягких тканей развивается при нарушении кровоснабжения пораженного участка, трофоневротический – вследствие нарушенной иннервации тканей.
Симптомы некроза
Некроз зуба на ранних стадиях может проявляться в виде потери блеска и пигментации эмали, зубы становятся чувствительными к перепадам температуры, поверхности пораженных зубов становятся шероховатыми, жевательные поверхности «прилипают» друг к другу. Кальций постепенно вымывается из эмали, эмаль разрушается, обнажая более мягкий дентин. После этого зуб быстро стирается под действием обычных жевательных нагрузок. Радиационный некроз сопровождается лучевым поражением мягких тканей, сухостью во рту, возможны искажения вкусовых ощущений.
На деснах некроз проявляется в виде темных безболезненных пятен. Со временем десны полностью теряют чувствительность и мягкие ткани отмирают.
Лечение некроза
Некроз – необратимый процесс и восстановить жизнеспособность пораженных тканей невозможно. Лечение направлено на устранение факторов, вызвавших некроз и остановку патологического процесса.
Пораженные ткани удаляют хирургическим путем. После операции пациенту назначают курс медикаментозного лечения и физиотерапевтические процедуры. Среди основных целей лечения: стимуляция регенерации клеток, восстановление иннервации и кровоснабжения пораженного участка, повышение местного иммунитета.
При лечении некроза зубов пациенту назначают реминерализующую терапию, фторсодержащие лечебные пасты, разрушенные зубы восстанавливают путем протезирования или имплантации.
Клиническая картина обесцвечивания зубов: анамнез, физикальное обследование
Автор
Дхарти Н. Патель, DMD, FDS, RCSEd, FICOI Доцент кафедры стоматологической и челюстно-лицевой патологии, радиологии и медицины, Колледж стоматологии Нью-Йоркского университета
Дхарти Н. Патель, DMD, FDS, RCSEd, FICOI является член следующих медицинских обществ: Американская академия оральной медицины, Американская стоматологическая ассоциация, Американская ассоциация врачей индийского происхождения
Раскрытие: Ничего не разглашать.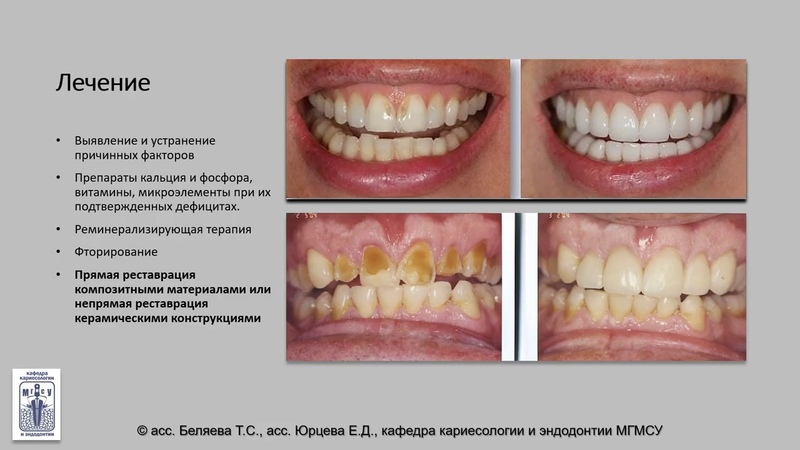
Соавтор (ы)
A Росс Керр, DDS Клинический адъюнкт-профессор, Отделение оральной и челюстно-лицевой патологии, радиологии и медицины, Колледж стоматологии Нью-Йоркского университета
Раскрытие: Ничего не разглашать.
Специальная редакционная коллегия
Дэвид Ф. Батлер, доктор медицины Бывший начальник дерматологического отделения системы здравоохранения для ветеранов Центрального Техаса; Профессор дерматологии Медицинского колледжа Техасского университета A&M; Председатель-основатель отделения дерматологии клиники Скотт энд Уайт
Дэвид Ф. Батлер, доктор медицинских наук, является членом следующих медицинских обществ: Alpha Omega Alpha, Американская академия дерматологии, Американское общество хирургии MOHS, Ассоциация военных дерматологов, Phi Beta Kappa
Раскрытие информации: раскрывать нечего.
Drore Eisen, MD, DDS Консультант, дерматология юго-западного Огайо
Drore Eisen, MD, DDS является членом следующих медицинских обществ: Американская академия дерматологии, Американская академия стоматологической медицины, Американская стоматологическая ассоциация
Раскрытие информации : Нечего раскрывать.
Главный редактор
Анил П. Пенджаби, доктор медицины, доктор медицинских наук Доцент кафедры челюстно-лицевой хирургии, стоматологический факультет Университета Лома Линда; Доцент кафедры пластической хирургии медицинского факультета Университета Лома Линда; Председатель отделения пластической, челюстно-лицевой и реконструктивной хирургии, заместитель председателя отделения хирургии общественной больницы Редлендс; Медицинский директор, Terracina Surgical Arts
Анил П. Пенджаби, доктор медицины, доктор стоматологии является членом следующих медицинских обществ: Американская ассоциация черепно-лицевого нёба, Американская медицинская ассоциация, Американское общество пластических хирургов
Раскрытие: Ничего не разглашать.
Дополнительные участники
Дональд Белсито, доктор медицины Профессор клинической дерматологии, отделение дерматологии, Медицинский центр Колумбийского университета
Дональд Белсито, доктор медицины, является членом следующих медицинских обществ: Медицинское общество округа Нью-Йорк, Дерматологическое общество Ноя Вустера, Фи Бета Каппа, Американское общество контактного дерматита, Фонд дерматологии, Дерматологическое общество Большого Нью-Йорка, Alpha Omega Alpha, Американская академия дерматологии
Раскрытие: Ничего не разглашать.
Благодарности
Авторы и редакторы Medscape Reference выражают признательность предыдущему главному редактору Уильяму Д. Джеймсу, доктору медицины и предыдущему автору Джонатану Шипу, DMD † , за вклад в разработку и написание этой статьи.
Стоматологический журнал | Бесплатный полнотекстовый | Ведение безуспешной регенеративной эндодонтической процедуры после перелома зуба: отчет о болезни
Пациент 8 лет, поступивший в педиатрическое отделение стоматологической клиники Egas Moniz, Алмада, Португалия, для неотложной помощи через 30 дней после травмы лица.У пациента не было серьезной истории болезни, о которой можно было бы сообщить. При клинической оценке внеротовой осмотр не выявил асимметрии или припухлости лица. Интраоральное обследование показало неосложненный перелом коронки (эмали и дентина) верхнего левого центрального резца (21) без свища, а также разрыв мягких тканей или перелом альвеолярной кости (рис. 1). В диагностическом тесте зуб не показал никакой реакции на другой тест пульпы. Рентгенологическое исследование выявило неполное развитие корня и отсутствие периапикального поражения (рис. 2).С учетом клинических и рентгенологических данных был сделан вывод о некрозе пульпы.2.1. Альтернативы лечения
Родителям пациента были представлены три варианта лечения. Первым было апексификация с MTA. Однако это было отклонено, потому что это не позволило бы корневому развитию. Вторым вариантом лечения была процедура апексификации гидроксидом кальция (Ca (OH) 2 ), где конечный результат был таким же, как и в предыдущем случае, хотя он требует больше времени и требует соблюдения ребенком режима лечения.Третий — REP. Этот последний вариант был принят, поскольку он обеспечивает развитие корня с апикальным закрытием и утолщением корешкового дентина. Что касается реабилитации зубов, было предложено несколько вариантов, таких как непрямой композитный винир, прямой композитный винир, а также внутреннее отбеливание в зависимости от возраста пациента. После обсуждения был запланирован непрямой композитный винир, так как он обеспечит лучшую текстуру поверхности, анатомическую стабильность, окклюзионную стабильность, целостность зубов и краевое изменение цвета.Процедура лечения, риски и преимущества были полностью объяснены родителям, а затем было получено письменное информированное согласие.
Первым было апексификация с MTA. Однако это было отклонено, потому что это не позволило бы корневому развитию. Вторым вариантом лечения была процедура апексификации гидроксидом кальция (Ca (OH) 2 ), где конечный результат был таким же, как и в предыдущем случае, хотя он требует больше времени и требует соблюдения ребенком режима лечения.Третий — REP. Этот последний вариант был принят, поскольку он обеспечивает развитие корня с апикальным закрытием и утолщением корешкового дентина. Что касается реабилитации зубов, было предложено несколько вариантов, таких как непрямой композитный винир, прямой композитный винир, а также внутреннее отбеливание в зависимости от возраста пациента. После обсуждения был запланирован непрямой композитный винир, так как он обеспечит лучшую текстуру поверхности, анатомическую стабильность, окклюзионную стабильность, целостность зубов и краевое изменение цвета.Процедура лечения, риски и преимущества были полностью объяснены родителям, а затем было получено письменное информированное согласие.
2.2. Прогресс лечения
При первом посещении препарирование канала было выполнено после местной анестезии без вазоконстриктора (3% мепивакаин) и изоляции резиновой дамой. Местная анестезия была проведена из-за недавней травмы мягких тканей. Был начат протокол REP с коронарным отверстием алмазным бором (рис. 3А).Систему корневых каналов медленно орошали 5,25% гипохлоритом натрия (NaOCl), а затем 17% жидкой этилендиаминтетрауксусной кислотой (ЭДТА), чтобы удалить смазанный слой, при этом оба метода активировались динамическим ручным орошением. ЭДТА использовали из-за увеличения выживаемости стволовых клеток апикального сосочка [2]. Затем канал был высушен, Ca (OH) 2 (Ultracal, Ultradent, South Jordan, UT, USA) был применен в качестве внутреннего лекарства, а затем запломбирован временной реставрацией Cavit G (3M ESPE, Maplewood, MN, USA). ).Через три недели, во время второго визита, после клинического осмотра, была проведена местная анестезия без сосудосуживающего средства (3% мепивакаин) и зуб был изолирован с помощью резиновой прокладки. Затем осуществили доступ к пульповой камере и удалили внутриканальный Ca (OH) 2 (Ultracal, Ultradent, South Jordan, UT, USA) с помощью орошения физиологическим раствором. После сушки бумажными штифтами была проведена процедура реваскуляризации путем проникновения на 2 мм за апикальное отверстие с помощью файла # 25K (Dentsply, Maillefer, Ballaigues, Switzerland), чтобы вызвать кровотечение.После образования сгустка крови (рис. 3B), MTA (ProRoot, Dentsply, Ballaigues, Switzerland) был помещен апикально по отношению к соединению цементно-эмали (рис. 3C) и покрыт модифицированным смолой стеклоиономерным цементом (GC International AG, Люцерн, Швейцария) с целью Для закрытия доступа (рис. 3D). При контрольном визите через месяц были зарегистрированы положительные тесты на чувствительность и отрицательный ответ на перкуссионный тест. На этом этапе временная реставрация была удалена, и поверхность зуба была подготовлена для установки непрямого винира с протоколом немедленной герметизации дентина (IDS) с использованием Optibon FL (Kerrdental, OR, USA) и Filtek Z100 (3M ESPE, Maplewood, MN, USA). ) на ретенционных областях (рис. 4А, Б).Затем были сделаны слепки с использованием технологии одноэтапного добавления силикона Express XT и Light Body Paste (3M ESPE, Maplewood, MN, USA). на верхней и нижней дуге слепок был снят с использованием альгината (3M ESPE, Maplewood, MN, USA). Были сделаны слепки для изготовления непрямого композитного винира с ENA HRI UD4 (Micerium, Авеньо, Италия) A4 VITA-Scale (Рисунок 4C). При следующем посещении оценивали адаптацию винира для оценки краевого прилегания и эстетики перед адгезивной процедурой.Затем, после установки каучуковой перемычки, была выполнена процедура адгезии в соответствии с протоколом, описанным в таблице 1. После удаления глицеринового геля краевая область была обработана и отполирована (рис. 4D). Реставрации были проверены, чтобы избежать окклюзионных помех.
Затем осуществили доступ к пульповой камере и удалили внутриканальный Ca (OH) 2 (Ultracal, Ultradent, South Jordan, UT, USA) с помощью орошения физиологическим раствором. После сушки бумажными штифтами была проведена процедура реваскуляризации путем проникновения на 2 мм за апикальное отверстие с помощью файла # 25K (Dentsply, Maillefer, Ballaigues, Switzerland), чтобы вызвать кровотечение.После образования сгустка крови (рис. 3B), MTA (ProRoot, Dentsply, Ballaigues, Switzerland) был помещен апикально по отношению к соединению цементно-эмали (рис. 3C) и покрыт модифицированным смолой стеклоиономерным цементом (GC International AG, Люцерн, Швейцария) с целью Для закрытия доступа (рис. 3D). При контрольном визите через месяц были зарегистрированы положительные тесты на чувствительность и отрицательный ответ на перкуссионный тест. На этом этапе временная реставрация была удалена, и поверхность зуба была подготовлена для установки непрямого винира с протоколом немедленной герметизации дентина (IDS) с использованием Optibon FL (Kerrdental, OR, USA) и Filtek Z100 (3M ESPE, Maplewood, MN, USA). ) на ретенционных областях (рис. 4А, Б).Затем были сделаны слепки с использованием технологии одноэтапного добавления силикона Express XT и Light Body Paste (3M ESPE, Maplewood, MN, USA). на верхней и нижней дуге слепок был снят с использованием альгината (3M ESPE, Maplewood, MN, USA). Были сделаны слепки для изготовления непрямого композитного винира с ENA HRI UD4 (Micerium, Авеньо, Италия) A4 VITA-Scale (Рисунок 4C). При следующем посещении оценивали адаптацию винира для оценки краевого прилегания и эстетики перед адгезивной процедурой.Затем, после установки каучуковой перемычки, была выполнена процедура адгезии в соответствии с протоколом, описанным в таблице 1. После удаления глицеринового геля краевая область была обработана и отполирована (рис. 4D). Реставрации были проверены, чтобы избежать окклюзионных помех. Пациент был отозван через месяц для контрольного посещения. Во время этого визита у пациента не было симптомов, и зуб показал нормальный ответ на тесты жизнеспособности и отрицательный ответ на тест на перкуссию.
При контрольном обследовании через год клиническое обследование не выявило признаков или симптомов повреждения пульпы, а мягкие ткани были здоровыми.Рентгенологическое исследование не выявило признаков утолщения стенки дентина или постоянного развития корня (рис. 5А). При двухлетнем наблюдении рентгенограмма показала отсутствие признаков развития корня и апикального закрытия, а также утолщения стенки дентина (рис. 5В). Таким образом, принимая во внимание рентгенографические изображения, полученные за последние два года, мы пришли к выводу, что реваскуляризация не удалась, и необходимо было выполнить альтернативное эндодонтическое лечение. На этом этапе были представлены следующие варианты лечения: (1) новая попытка REP; (2) апексификация с помощью MTA; или (3) апексификация с помощью процедуры Ca (OH) 2 .Апексификация с помощью MTA была выбранным методом лечения и проводилась в течение двух посещений. При первом посещении, после местной анестезии пациента (2% лидокаин с 1: 80 000 адреналина) и установки резиновой прокладки, реставрация и MTA были удалены. Затем систему корневых каналов промыли 5,25% NaOCl и 17% жидкой ЭДТА. Рабочая длина (18 мм) была измерена электронным способом с помощью апекслокатора Root ZX (J. Morita) и подтверждена рентгенографией. Позже каналы были высушены с помощью бумажных штифтов, и в канал был помещен Ca (OH) 2 (Ultracal, Ultradent, South Jordan, UT, USA).Полость доступа закрыта временной реставрацией. Во время второго визита, через три недели, Ca (OH) 2 был вымыт солевым раствором, и приблизительно 3 мм MTA (ProRoot, Dentsply, Ballaigues, Швейцария) было помещено с конца корня (Рисунок 5C), а над каналом пульповую камеру обтурировали гуттаперчей, система B&L (рис. 5D). Затем полость доступа была закрыта и покрыта модифицированным стеклоиономерным цементом (GC Fugi II; GC Corporation, Япония). Наконец, эндодонтический доступ был восстановлен с помощью HRi / UD1 Enamel Plus (Micerium, Авеньо, Италия), высокоэффективного цвета из-за типичного обесцвечивания MTA [4,5].Кроме того, винир был отполирован для улучшения эстетического вида (рис. 6).Блог
Крупное исследование регенеративной эндодонтии получило грант Фонда Американской ассоциации эндодонтов14.04.2014 16:10:00
Регенеративная эндодонтия открывает двери для лечения детей с риском потери зубов, и сейчас запускается крупное исследование для изучения различных подходов в этой области.Целью регенеративного эндодонтического лечения является сохранение развивающихся зубов с некрозом пульпы — этим термином описывается заболевание пульпы, материала, находящегося внутри зубов. Если некроз пульпы не лечить, пораженные зубы умирают, и их необходимо удалить. С помощью регенеративной эндодонтии пульпа зуба может быть восстановлена, чтобы зубы могли продолжать нормально развиваться. Университет Лома Линда, Центр медицинских наук Техасского университета в Сан-Антонио и Школа стоматологии Университета Мэриленда объединяются для изучения романа. методы регенеративного эндодонтического лечения и сравнить их преимущества с лечением, которое в настоящее время наиболее часто используется для регенерации пульпы зуба.Вот какие факторы изучаются: 1. В настоящее время педиатрические пациенты с некрозом пульпы обычно лечатся так называемым апексификацией триоксида минерала (MTA). С помощью этой процедуры MTA, одобренный FDA материал, помещается на конец корня, а на пораженный зуб помещается коронка. Один из новых методов лечения, который будет изучен в ходе исследования, включает инженерию тканей с использованием факторов роста человека. При таком лечении искусственно созданные ткани корневого канала способствуют развитию здоровой пульпы.Этот метод лечения называется РЕГЕНДО.3. Второй новый подход к лечению, который будет оценен, — это REVASC. С помощью этого лечения очищается область корневого канала и используются антибиотики для борьбы с инфекцией. Затем внутри зуба образуется сгусток крови, чтобы стимулировать рост новых тканей внутри канала. Исследование начнется весной 2014 года и будет включать 120 пациентов женского и мужского пола в возрасте от 6 до 20 лет. Фонд эндодонтов выделил команде исследователей 1 доллар.Грант 7 миллионов на финансирование исследования.
В RCT Endodontics в настоящее время мы предлагаем регенеративное эндодонтическое лечение для педиатрических пациентов, используя последние исследования в качестве руководства для разработки наших протоколов лечения. Если ваш ребенок сталкивается с потерей зуба из-за пораженной пульпы, свяжитесь с нами для консультации, чтобы узнать, может ли регенеративная эндодонтия стать жизнеспособным решением проблемы для лечения.
Признаки того, что у вас может быть трещина на зубе
03.04.2014 9:00:00
Когда вы думаете о потрескавшемся зубе, вы, вероятно, представляете себе огромную трещину, проходящую через зубную эмаль, или часть зуба, которая отламывается или кажется расшатанной и нестабильной.Хотя это правда, что сильно потрескавшиеся зубы могут быть явно очевидными, и что большие трещины видны невооруженным глазом, во многих случаях пациенты с трещинами не могут сказать, просто взглянув или почувствовав свои зубы. невооруженный глаз может вызвать заметные симптомы. Часто пациенты с потрескавшимися зубами приходят, просто зная, что «что-то не так», только для того, чтобы обнаружить трещину с помощью цифрового рентгена, оптоволоконного просвечивания или осмотра под микроскопом.Вот некоторые признаки треснувшего зуба, которые указывают на то, что вам следует обратиться к эндодонту: — Постоянная боль, ограниченная одним зубом — Дискомфорт от треснувшего зуба обычно сохраняется изо дня в день. Он может быть постоянным или обнаруживаться только при жевании. Боль может быть острой или более тупой. — Температурная чувствительность — Трещины в зубной эмали могут обнажить нервы внутри зуба, что приведет к температурной чувствительности. Если чашка горячего кофе, рожок мороженого или вдох через рот в холодный день вызывает внезапную острую боль, возможно, у вас есть трещина в зубе.- Боль, связанная с некоторыми продуктами питания — У вас может развиться чувствительность к кислой и сладкой пище, если у вас треснул зуб. Кислоты в этих продуктах могут повлиять на обнаженные нервы, что приведет к внезапной боли. Игнорирование незначительных признаков трещины на зубе может привести к более серьезному растрескиванию и необходимости более сложного лечения. Если вы заметили какие-либо признаки трещины на зубе, запишитесь на прием в RCT Endodontics.10 мифов о корневых каналах
27.03.2014 17:50:00
Кажется, что люди съеживаются, когда слышат слово «корневой канал».Я знаю, что раньше. Но чтение правды об этих 10 мифах о корневых каналах может помочь вам лучше понять, что такое корневой канал.
1. Болезни корневых каналов
По данным Американской ассоциации эндодонтов, восприятие корневых каналов как болезненных началось несколько десятилетий назад, когда лечение корневых каналов было болезненным. Сегодня, благодаря современным технологиям и лучшим анестетикам, лечение корневых каналов не более болезненно, чем пломбирование. Знание того, чего ожидать от корневого канала, может помочь уменьшить беспокойство.
2. Корневые каналы требуют частых посещений стоматолога
С современными передовыми технологиями большинство корневых каналов может быть выполнено за одно или два визита в офис.
3. Коронки вызывают потребность зубов в корневых каналах
Многие люди считают, что наличие коронки на зубе означает, что в конечном итоге зубу потребуется корневой канал. Коронки не вызывают необходимости в терапии корневых каналов. Если корончатый зуб действительно требует корневого канала, возможно, на зубе образовался абсцесс или что кариес проник под коронку и достиг пульпы зуба.
4. Корневые каналы вызывают заболевание
Нет никаких доказательств того, что корневые каналы вызывают заболевание. Однако есть доказательства, подтверждающие тот факт, что люди, у которых были корневые каналы, подвержены риску развития болезни не больше, чем люди, у которых никогда не было корневых каналов.
5. Корневые каналы включают удаление корней зуба
Когда стоматолог или эндодонт проводит лечение корневых каналов, он или она удаляет пульпу изнутри зуба.Корни зуба не удаляются.
6. У беременных не может быть корневых каналов
У беременных могут быть и есть корневые каналы. Для корневого канала требуется небольшой рентгеновский снимок, но лучевая нагрузка минимальна, и рентгеновский снимок направлен на полость рта, а не на область живота. Если вы беременны и стоматологу нужно сделать вам рентгеновский снимок, он накроет вам живот свинцовым фартуком. Анестетики, которые используют стоматологи, также безопасны для беременных женщин. Обязательно сообщите стоматологу заранее, если вы беременны.
7. Даже с корневым каналом зуб в конце концов выйдет
Если ваш зуб должным образом восстановлен, соблюдайте гигиену полости рта и регулярно посещайте стоматолога для регулярных осмотров, ваш естественный зуб может продержаться на всю жизнь. остальная часть твоей жизни.
8. Если зуб не болит, нет необходимости в корневом канале
Хотя пульсирующая зубная боль обычно приводит к необходимости лечения корневого канала, во многих случаях зуб может потребовать лечения корневого канала, когда его нет. присутствует боль.Стоматологи и эндодонты проходят специальную подготовку, чтобы проверять зуб на предмет инфицирования или повреждения пульпы. В этом случае для сохранения зуба потребуется корневой канал.
9. Вытягивание зуба лучше, чем получение корневого канала
Сохранение естественных зубов как можно дольше очень важно для правильного приема пищи и жевания. Есть несколько вариантов, доступных для отсутствующих зубов, таких как зубные протезы, частичные зубные протезы, зубные имплантаты и несъемные зубные мосты, однако эти альтернативы могут быть намного дороже, чем сохранение зуба с помощью лечения корневых каналов.
10. После корневого канала мой зуб полностью восстановлен
После корневого канала чрезвычайно важно записаться на прием к стоматологу для окончательного восстановления зуба. После удаления пульпы зуб может стать очень сухим и ломким. Постоянная реставрация поможет защитить зуб от перелома.
Что может случиться, если игнорировать абсцедирующий зуб
22.03.2014 12:30:00
Идея прохождения корневого канала наполняет многих людей страхом и может привести к отказу от лечения стоматологических проблем.Игнорирование зубной боли никогда не является хорошей идеей, но если у вас абсцесс, это может оказаться совершенно опасным: абсцесс вызван инфекцией внутри пульпы зуба. В некоторых случаях инфекция выходит из кончика корня и разрушает окружающую кость. Естественная система защиты может сдерживать и блокировать инфекцию, но редко только иммунная система может полностью устранить инфекцию. Абсцессы обычно ухудшаются, если их игнорировать, что создает риск различных осложнений, в том числе: — Усиление боли — По мере обострения абсцесса боль может стать невыносимой, что затрудняет работу и выполнение повседневных задач больным инфекциями.Из-за сильного дискомфорта жевание может стать невозможным. — Потеря зуба — Когда абсцессы тяжелые, зуб может быть не подлежит восстановлению, и тогда потребуется его удаление. — Распространение инфекции на окружающие области — Инфекция от абсцесса зуба может распространиться на мягкие ткани лица в виде целлюлита или челюстной кости в виде остеомиелита. — Сепсис — Нелеченный абсцесс может распространить инфекцию в кровь, вызывая опасное для жизни состояние, называемое сепсисом.- Пневмония — Абсцесс связан с серьезными случаями пневмонии, когда инфекция распространяется на легкие. Хорошая новость заключается в том, что корневой канал может легко вылечить абсцесс, а лечение корневого канала — это не самая мучительная процедура, которую многие себе представляют. Большинство пациентов сообщают, что прохождение корневого канала похоже на стандартное пломбирование. В RCT Endodontics у нас есть множество вариантов, которые уменьшат ваше беспокойство по поводу лечения, чтобы вы всегда чувствовали себя комфортно.Поскольку мы используем новейшие технологии в своей практике, мы можем проводить лечение корневых каналов быстрее, чем вы могли ожидать.
Не игнорируйте симптомы абсцесса, такие как лихорадка, зубная боль, опухшие железы и отек десен. Свяжитесь с RCT Endodontics сегодня, чтобы назначить обследование.
Добро пожаловать в наш блог RCT Endodontics!
13.03.2014 15:07:00
Мы рады объявить об официальном запуске нашего блога RCT Endodontics.Мы будем публиковать полезные стоматологические советы, новости стоматологической индустрии, новости нашей практики и больше о последних достижениях в стоматологии.
Мы построили нашу практику на том, что мы готовы помочь нашим пациентам, когда они в нас нуждаются, и хотим, чтобы наше присутствие в Интернете было отражением этого принципа. Мы надеемся, что этот блог предоставит дополнительный уровень обслуживания нашим нынешним и будущим пациентам.
Если вы хотите быть в курсе последних новостей RCT Endodontics, просто нажмите ссылку RSS «Подписаться на рассылку новостей», расположенную на нашем веб-сайте, и подпишитесь.Наши подписчики будут обновлены, когда мы сделаем новый пост в блоге.
За ваше самое лучшее здоровье полости рта!
Некроз пульпы — Dental Health Society
Хотя это может звучать как название группы из хэви-метала, некроз пульпы зуба на самом деле является довольно серьезным заболеванием: когда мягкая пульпа внутри зуба умирает. Часто это последняя стадия пульпита, и она необратима.
Признаки и симптомы некроза пульпы
Внутри каждого зуба есть небольшое пространство, называемое пульпарной камерой .В этой камере кровеносные сосуды и нервы встроены в крошечные кусочки плоти — «пульпу» зуба. Хотя они обычно защищены дентином и эмалью зуба, инфекция и травма все же могут вызвать повреждение, убивая некоторые из находящихся там клеток.
На ранних стадиях пульпита или инфекции пульпы у человека может быть повышенная чувствительность. Например, холодные напитки и еда могут быть очень холодными и болезненными. Также может быть чувство давления или тупой, ноющей боли.
К тому времени, когда начинается некроз пульпы зуба, нервные окончания пульпы отмирают, и зуб перестает ощущать себя (включая боль).Однако часто происходит изменение цвета зуба. Он может стать желтым, серым, коричневым или даже черноватым. Область вокруг зуба также может воспалиться.
Квалифицированный стоматолог может провести дополнительные обследования, чтобы обнаружить некроз пульпы зуба. Важно удалить эти мертвые клетки, поскольку они могут причинить дополнительный вред, если их не лечить.
Связанные проблемы
Некроз пульпы зуба приводит к повышенному риску:
- Зубные абсцессы (скопление гноя внутри зубов или десен)
- Синусит (инфекции носовых пазух)
- Заболевания пародонта (воспаление десен)
- Раздражение кожи вокруг рта
- Потеря костной массы челюсти
- Дальнейшее разрушение зуба
Что ты умеешь?
Если пульпа внутри зуба действительно мертва, ничего не поделаешь: ткань мертва и ее нужно удалить.Это может произойти одним из двух способов:
Корневой канал. Первым шагом в корневом канале является пульпэктомия . Стоматолог удаляет поврежденную и инфицированную ткань пульпы. Камера для пульпы опорожняется и очищается. Дантист также может нанести лекарство на пульповую камеру, чтобы убедиться, что новые бактерии не могут расти. Затем пустое пространство заполняется, и на зуб надевается коронка, чтобы запечатать его.
Экстракция / Хирургия. Когда мертвый зуб не удается сохранить с помощью корневого канала, стоматолог может выбрать удаление, полностью удалив его.Затем зуб может быть заменен несъемным имплантатом или зубным мостом.
Найдите профессионального стоматолога, занимающегося эндодонтиями
Если вы подозреваете пульпит или некроз пульпы зуба, вам следует немедленно обратиться к профессиональному стоматологу.
Область стоматологии, которая занимается пульпой зубов, называется «эндодонтия». Стоматолог, специализирующийся на эндодонтии, лучше всего сможет помочь вам с проблемами пульпы зуба.
Чтобы найти стоматолога, специализирующегося на эндодонтии, попробуйте воспользоваться нашим инструментом для поиска стоматологов.
Изменение цвета зуба — Изображение до и после
Внешнее изменение цвета
Окрашенные зубы обычного жующего бетель в Бирме
Внешнее изменение цвета является обычным явлением и имеет множество различных причин. Тот же набор факторов может окрашивать поверхность реставраций (например, композитных пломб, керамических коронок). Некоторые внешние изменения цвета, которые могут сохраняться в течение длительного времени, могут стать внутренними.
- Зубной налет: обычно практически невидимый на поверхности зуба, налет может окрашиваться хромогенными бактериями, такими как виды Actinomyces .
- Зубной камень: забытый зубной налет со временем кальцифицируется и приводит к образованию твердого налета на зубах, особенно вокруг линии десен. Цвет камня может быть серым, желтым, черным или коричневым.
- Табак: Смола в дыме табачных изделий (а также бездымных табачных изделий) имеет тенденцию образовывать желто-коричнево-черные пятна вокруг шейки зубов над линией десен.
- Бетель жевательная.
- Определенные продукты и напитки. Продукты, богатые каротиноидами или ксантоноидами, например овощи, могут окрашивать зубы.Прием цветных жидкостей, таких как спортивные напитки, кола, кофе, чай и красное вино, может привести к обесцвечиванию зубов.
- Некоторые лекарства для местного применения.
- Металлические соединения. Воздействие таких металлических соединений может происходить в форме приема лекарств или другого воздействия окружающей среды. Примеры включают железо (черное пятно), йод (черный), медь (зеленый), никель (зеленый) и кадмий (желто-коричневый).
- Антибиотики. Тетрациклин и его производные способны к внутреннему обесцвечиванию (обсуждается ниже).Однако другие антибиотики могут образовывать нерастворимые комплексы с кальцием, железом и другими элементами, вызывающими внешнее окрашивание.
Внутреннее изменение цвета
Причины внутреннего обесцвечивания обычно делятся на те, которые возникают во время развития зубов, и на те, которые приобретаются в более позднем возрасте. Известные причины внутреннего окрашивания перечислены ниже, однако некоторые причины неизвестны.
Кариес зубов
Кариес зубов (разрушение зубов) начинается с непрозрачного белого пятна на поверхности эмали.По мере того, как деминерализация прогрессирует, различные поражения в конечном итоге становятся кавитационными, и основной коричневый цвет становится видимым.
Флюороз
Легкий флюороз: в основном на верхнем правом центральном резце
Тяжелый флюороз: Пятнистая эмаль у человека из региона с высоким уровнем встречающегося в природе фторида
Флюороз может возникнуть при хроническом и чрезмерном воздействии фтора в течение многих лет развития зубов.Фторид — это природный минерал в воде, хотя в некоторых регионах его уровни выше, чем в других, а в некоторых регионах фтор добавляют в воду в небольших количествах, чтобы предотвратить кариес. Воздействие также может происходить через воду в бутылках и зубную пасту с фтором. В самой легкой форме флюороз проявляется в виде небольших непрозрачных белых пятен на поверхности эмали. В более тяжелых случаях наблюдаются сильно гипопластические участки эмали, которые также склонны к накоплению поверхностных пятен. В хронологическом порядке можно увидеть мелкие белые полосы флюороза, которые соответствуют временам сильного воздействия фторида.
Травма
Травма зубов может привести к обесцвечиванию. После травм, вызванных вывихом, почти мгновенно может появиться покраснение. Это связано с нарушением венозной микроциркуляции к зубу, в то время как артерии продолжают снабжать пульпу кровью. Затем кровь постепенно разлагается, и появляется сине-коричневый цвет. [2]
Зубы могут поседеть после некроза пульпы, вызванного травмой (отмирание пульпы). Это изменение цвета обычно развивается через несколько недель или месяцев после травмы и вызвано включением пигментов, высвобождаемых во время разрушения ткани пульпы и крови в дентин.
Изменение цвета на желтый цвет может появиться после облитерации пульпового канала, т. Е. Герметизации пульпы. Травма развивающегося взрослого зуба (например, проникновение молочного зуба в кость) может повлиять на слой эмали взрослого зуба. Это становится очевидным, когда взрослый зуб прорезывается во рту.
Некроз пульпы
Зубы умирают в основном в результате обширного разрушения зуба, однако это также может произойти после травмы зуба или сильного сверления зуба во время препарирования зуба перед реставрацией.
Внутренняя резорбция
Внутренняя резорбция иногда может быть следствием травмы зубов (хотя в других случаях она кажется несвязанной). Здесь дентин рассасывается и заменяется гиперпластической сосудистой тканью пульпы. Когда этот процесс начинает приближаться к внешней поверхности зуба, розовый оттенок этой замещающей пульпы ткани может стать видимым через оставшееся покрывающее вещество зуба. Этот вид иногда называют «розовым зубом мумии».
Лечение корневых каналов
Внутреннее окрашивание является обычным явлением после лечения корневых каналов, однако точные причины этого полностью не выяснены.Неспособность полностью очистить некротизированные мягкие ткани пульпарной системы может вызвать окрашивание, как и некоторые материалы корневых каналов (например, гуттаперча и цементы для герметизации корневых каналов). Другой возможный фактор — отсутствие давления пульпы в дентинных канальцах после удаления пульпы, что приводит к включению пищевых пятен в дентин.
пломбы из амальгамы
Пломба из амальгамы: придает зубу более темный вид
пломб из амальгамы часто окрашивают зуб, в который они вставлены.Это наиболее заметно в очень старых пломбах, так как пигмент медленно вымывается из пломбировочного материала из амальгамы и связанных с ним корродированных поверхностей. Кроме того, металлические пломбы отбрасывают тень, которая видна сквозь зуб, и делают его темнее.
Тетрациклин и производные тетрациклина
Тетрациклин — антибиотик широкого спектра действия, а его производное миноциклин широко используется при лечении угрей. Препарат способен хелатировать ионы кальция и встраивается в зубы, хрящи и кости.Проглатывание в течение многих лет развития зубов вызывает изменение цвета дентина на желто-зеленый, которое видно сквозь эмаль и флуоресцирует в ультрафиолетовом свете. Позже тетрациклин окисляется, и окраска становится более коричневой и больше не флуоресцирует под УФ-светом. Другие препараты, полученные из тетрациклина, такие как глицилциклин, обладают этим побочным эффектом. Поскольку тетрациклины проникают через плаценту, у ребенка может появиться окрашивание зубов, если препараты вводить во время беременности матери.
Генетические заболевания
Некоторые генетические нарушения влияют на развитие зубов (одонтогенез) и приводят к ненормальному внешнему виду и структуре зубов. Гипоплазия эмали и гипокальцификация эмали являются примерами дефектной эмали, которая потенциально может изменить цвет зуба. Пораженные таким образом зубы также обычно более подвержены окрашиванию, приобретаемому на протяжении всей жизни.
Несовершенный амелогенез — редкое заболевание, которое влияет на формирование эмали (амелогенез).Эмаль хрупкая, зубы кажутся желтыми или коричневыми, а пятна на поверхности образуются быстрее.
Несовершенный дентиногенез — это дефект формирования дентина, при этом зубы могут иметь желто-коричневый, темно-янтарный или сине-серый цвет с повышенной прозрачностью. Дисплазия дентина — еще одно заболевание дентина.
Врожденная эритропоэтическая порфирия (болезнь Гюнтера) — редкая врожденная форма порфирии, которая может быть связана с окрашиванием зубов в красный или коричневый цвет.
Гипербилирубинемия в годы формирования зубов может привести к вхождению билирубина в твердые ткани зуба, вызывая желто-зеленое или сине-зеленое изменение цвета.Одно из таких состояний — гемолитическая болезнь новорожденных (эритробластоз плода).
Талассемия и серповидно-клеточная анемия могут быть связаны с изменением цвета зубов в синий, зеленый или коричневый цвет.
У значительной части детей с муковисцидозом обесцвеченные зубы. Возможно, это результат воздействия тетрациклина во время одонтогенеза, однако также было продемонстрировано, что трансмембранный регулятор муковисцидоза участвует в формировании эмали, что позволяет предположить, что заболевание оказывает некоторое влияние на изменение цвета зубов независимо от воздействия тетрациклинов.
Веб-сайт: Wikipedia.com
Воспаление пульпы: от обратимого пульпита до некроза пульпы при прогрессировании кариеса
Рис.9.1 Макроскопические виды прогрессирующих стадий кариеса различных моляров. (а) Поражение окклюзии без клинического обнажения дентина в моляре нижней челюсти. (b) Поражение окклюзии с начальным обнажением дентина, отражающее закрытую среду поражения в моляре нижней челюсти. (c) Поражение окклюзии с установленным обнажением дентина. Обратите внимание, что подорванная эмаль отражается в изменении прозрачности эмали, окружающей клиническую полость, также описываемой как ретроградная деминерализация вдоль соединения эмаль-дентин.Макроскопический разрез этого поражения показан на рис. 9.2b. d) происходит постепенное разрушение моляра нижней челюсти; Обратите внимание на молочный цвет границы полости, отражающий ретроградную деминерализацию. (e) В принципе, более поздняя стадия разрушения эмали от моляра верхней челюсти. Экосистема стала более открытой, и изменение условий роста микробов четко отражается в менее выраженной биопленке. (f) Окклюзионная эмаль здесь полностью оторвана, и появилась «новая» окклюзионная поверхность дентина.Клинический вид кариозного дентина темный в центральной области. Этот случай представляет собой клинический пример открытой среды поражения с временной остановкой в окклюзионной области, в то время как вдоль периферических границ явно присутствует кариесогенная биопленка, поддерживающая высокую активность поражения. Случай отражает относительную важность заметного изменения в местной экосистеме. Диагностика состояния пульпы систематически пересматривалась [ 6 ], и лишь несколько статей были приняты для включения.Из них научный уровень доказательств чаще всего был низким из-за методологических недостатков. Однако были обнаружены следующие особенности:- Нет очевидной связи между холодом, теплом, электрической пробой пульпы и перкуссией при глубоком бессимптомном кариесе и статусе воспаления пульпы [ 9 ].
-
Независимо от степени воспаления, большинство пациентов могут ответить на перкуссионную пробу, даже если на зубах воспаление пульпы минимальное или отсутствует.
-
Важно подчеркнуть ненадежность боли как параметра для клинической оценки обратимости / необратимости воспаления пульпы. В зубах без боли в анамнезе могут наблюдаться тяжелые воспалительные реакции.
-
Несмотря на наличие спонтанной боли, указывающей на необратимое воспаление пульпы, гистологически невозможно найти свидетельств обнажения пульпы или некроза в ткани пульпы, что указывает на то, что точка необратимости не была достигнута.
-
Отсутствие боли не исключает наличия воспаления.
9.3 Предыдущие гистологические недостатки упростили понимание патологии кариеса
Не следует недооценивать тот факт, что почти все предыдущие гистологические исследования пульпы основывались на деминерализованных гистологических срезах, чтобы можно было разрезать тонкие срезы. Однако во время процедуры декальцификации образца зуба удаляется не только минеральный состав дентина, но и вся эмаль. Следовательно, важная информация об окружающей среде поражения была потеряна.Это могло привести к нескольким примерам чрезмерного упрощения в понимании патологии кариеса:- Исследования, пытающиеся связать кариес эмали с воспалением пульпы, были описаны как спекулятивные [ 11 ].
- Считалось, что раннее распространение кариеса на дентин происходит так же, как на поздних стадиях развития поражения с признаками сильного обнажения дентина и подрыва эмали [ 12 ].
- Зубы с быстро прогрессирующим кариесом преобладали в исследуемых материалах, предположительно потому, что они были доступны для удаления [ 6 ].
9.4 Развитие комплекса эмаль-дентина без кавитации и кавитации
Представлено краткое обновление основных патологий кариеса. Детальные гистоморфологические исследования показали, что комплекс кариозных поражений эмали и дентина является закрытым до тех пор, пока не происходит разрушения и дезинтеграции деминерализованной эмали [ 8 ]. Кариесогенная биомасса располагается только на поверхности эмали. Контакт поражения эмали с переходом эмаль-дентин строго связан с протяженностью деминерализованного дентина, и невозможно отследить раннее распространение по переходу эмаль-дентин (рис.9.2а). Когда сформировавшийся кариес остается без лечения, он увеличивается в ширину и в глубину. Клинически обнажается дентин (рис. 9.1c, d), и биопленка сильно вовлекает полость. Микробную экосистему можно охарактеризовать как «закрытую» среду. На этой стадии распространение вдоль эмали-дентинного перехода является характерным признаком подрыва здоровой эмали [ 29 ], и поражение приобретает форму клина с основанием, направленным к поверхности (Рис. 9.2b). По мере дальнейшего прогрессирования глубокого поражения подорванная эмаль часто отламывается (рис.9.1d-f), благодаря жевательным силам, преобразование среды поражения из «закрытой» в более «открытую» [ 30 ]. Клинически и макроскопически цвет деминерализованного дентина становится темнее (рис. 9.2c), а в центральной области кариесогенные биопленки, покрывающие поражение, заметно уменьшаются. Хотя поражение увеличилось в размере, фактическая активность временно снизилась. Даже на макроскопическом уровне можно наблюдать прогрессирующие изменения воспаления пульпы с точки зрения увеличения визуализации сосудистой архитектуры пульпы (рис.9.2a – c). Рис.9.2 Макроскопические режущие профили применительно к прогрессирующим стадиям кариеса. (а) Поражение окклюзии без обнажения дентина. Отмечается тесная взаимосвязь между контактом поражения эмали и размером пораженного дентина; нет видимых изменений в мякоти. (b) Макроскопический разрез очага поражения показан на рис. 9.1c. Обратите внимание на ретроградную деминерализацию на стыке эмали и дентина, а также на первоначальный вид сосудистой архитектуры пульпы. (c) Режущий профиль смешанной среды поражения.Обратите внимание на более выраженный вид сосудистой архитектуры. От [ 10 ] с разрешения Elsevier.9.5 Комплекс и активность кариозного поражения эмали и дентина: понимание начальной реакции пульпы, связанной с поражением эмали без кавитации
Исследования показали, что соотношение цитоплазма / ядро зрелых клеток одонтобласта, находящихся под поверхностным поражением эмали, меньше, чем непораженные контрольные участки, даже до видимого изменения минерализации дентина.Более того, субодонтобластический слой или слой Хёля нечеткий [ 26 ]. Повышенная минерализация дентина отмечается в центральной и самой старой части пораженной области, поскольку поражение эмали прогрессирует в направлении соединения эмаль-дентин. На участке пульпы отмечается значительный рост преддентинового матрикса с пучками коллагеновых волокон, выровненных с уменьшенными в размерах одонтобластами [ 8 ]. Эти первые данные о клеточных изменениях и повышенной минерализации дентина, вероятно, не связаны с антиген-зависимыми реакциями пульпы, поскольку бактериальная деминерализация дентина еще не установлена.9.6 Триггер иммунитета пульпы на прогрессирующих стадиях кариозного дентина
Хорошо известно, что дентин содержит биоактивный внеклеточный матрикс [ 31 — 35 ], и во время кариозной деминерализации дентина происходит высвобождение биоактивных молекул [ 22 , 36 , 37 ], которые могут запускать одонтобласты, члены первой линии защиты хозяина (см. главу 7). Однако неясно, может ли это иметь место еще до того, как бактерии вторглись в деминерализованный дентин (рис.9.2a), также определяемый как пораженный дентин [ 38 ]. При некавитированных поражениях эмали с деминерализацией нижележащего дентина у людей наблюдения за уменьшенным слоем одонтобластов, а также за изменениями в субодонтобластической области могут качественно отражать ранний врожденный иммунный ответ, запускаемый одонтобластами [ 18 ]. Более того, отмечается различная реакция пульпы при активном поражении по сравнению с медленно прогрессирующим поражением. Соотношение цитоплазма / ядро одонтобластов заметно снижается в обоих сценариях, но сохраняющаяся нечеткая субодонтобластная область отмечается только в активных сайтах [ 31 ].В серии исследований in vitro было показано, что одонтобластоподобные клетки экспрессируют Toll-подобные рецепторы [ 39 — 42 ], что делает клетки способными индуцировать медиаторы, которые, как известно, влияют положительно или отрицательно как на воспалительные, так и на воспалительные процессы. иммунные ответы в пульпоподобной ткани, зараженной патогенами. Например, липотейхоевая кислота, которая является побочным продуктом грамположительных бактерий, была способна вызывать провоспалительные цитокины, дополнительно способствуя привлечению незрелых дендритных клеток [ 42 ].Грамположительные бактерии представляют собой первых представителей бактерий, вторгшихся в деминерализованный дентин с клиническим обнажением дентина (рис. 9.2a), в конечном итоге составляя 70% культивируемой микробиоты при размерах поражений, охватывающих две трети дентина и более [ 43 ]. Во время развития такой «закрытой» экосистемы можно обнаружить замечательную гомогенную микрофлору лактобацилл. Грамотрицательные бактерии захватывают [ 44 ] по мере продвижения поражения, и из-за содержания в них липополисахарида они способны индуцировать липополисахарид-связывающий белок, который играет еще более сложную роль с точки зрения запуска одонтобластоподобных клеток. .Недавно было обнаружено, что этот белок может взаимодействовать с липотейхоевой кислотой, тем самым снижая рецепторно-зависимую продукцию воспалительных цитокинов одонтобластоподобными клетками и, таким образом, модулировать защиту хозяина в пульпе зуба человека [ 45 ]. Различные лабораторные установки [ 18 — 22 , 32 — 37 , 39 — 42 ], например, с одонтобластоподобными клетками, помогли получить все более и более сложную информацию, что в конечном итоге привело к к лучшему пониманию защиты хозяина, а также восстановления зубов в будущем.Однако мы еще не достигли этого с точки зрения применения знаний, преобразованных в методы лечения людей.9.7 Поражение дентина при клиническом воздействии: инфицированный дентин
Установленное кариесное поражение с видимым обнажением дентина (рис. 9.1б, в) будет включать все классические зоны кариозного дентина: зону склеротического дентина (т.е. повышенную внутриканальцевую минерализацию), деминерализацию дентина и, наконец, зону бактериальной инвазии и деградации дентина [ 8 ].Когда бактерии проникают в деминерализованный дентин и он заражается [ 38 ], подавляющее большинство членов биопленки являются грамположительными бактериями первичного дентина, и врожденная иммунная система постепенно активируется. Неизвестно, как срабатывает иммунитет пульпы зуба при медленном прогрессировании поражения. Как было проверено во время поэтапного удаления кариеса дентина, количество культивируемой микрофлоры заметно уменьшается [ 46 ], следовательно, снижается уровень кислотогенного pH, что, по-видимому, также приводит к снижению продукции, например, липотейхоевой кислоты.Наконец, это может временно остановить последовательность событий, ведущих к дальнейшему нежелательному воспалительному ответу. Подтверждая это, третичный дентин выглядит как непрерывное образование вторичного дентина, отложенного при медленном прогрессировании поражения, тогда как третичный дентин кажется частично атубулярным на продолжающихся стадиях активного развития поражения (рис. 9.3). Рис.9.3Демонстрируется принципиальная демонстрация активного и медленного прогрессирования поражения. Как правило, текстура третичного дентина различается в двух сценариях, как показано на вставках двух микрорадиографических снимков неминерализованных тонких срезов.Вдоль оси абсцисс показано основное прогрессирование кариеса с помощью вставок клинических иллюстраций прогрессирующих поражений. Ось Y представляет собой временную шкалу. Разный наклон двух сценариев отражает разную скорость развития
Вместе взятые, одонтобласты являются членами первой линии защиты, реагирующей на различные стадии кариеса и действия. Как это модулирует роль одонтобластов во время формирования раннего третичного дентина у людей, остается неясным, но это подробно описано в гл.10.9.8 Определение глубоких и очень глубоких кариозных поражений
Определение глубокого кариеса должно быть сделано с помощью рентгена, потому что именно в клинических условиях врачи общей практики будут использовать результаты лабораторных исследований, и поэтому крайне важно иметь справочную информацию, которая может использоваться в клинических условиях. Поскольку глубина поражения кариесом представляет собой диагностическую проблему, может быть актуальным дальнейшая его классификация, помимо предыдущих попыток.Глубокое поражение ранее определялось рентгенологически как находящееся в пределах четверти пульпы в направлении фактического контакта с пульпой [ 47 ]. Однако мы предлагаем разделить глубокое поражение на два сценария. Глубокое кариесное поражение определяется как поражение пульпальной четверти первичного / вторичного дентина (рис. 9.4b, 9.5a и 9.6a), но все же с радиоплотной зоной, разделяющей деминерализованный дентин [ 19 ]. Крайне глубокое поражение включает весь первичный / вторичный дентин либо без радиоплотной зоны, отделяющей деминерализованный дентин от пульпы, либо с радиоплотной зоной, расположенной внутри пульповой камеры, что указывает на третичный дентин (рис.9.4a, 9.7a и 9.8a). Рис.9.4Рентгенологическое изображение очень глубокого кариесного поражения по сравнению с глубоким поражением. (a) Проникает весь первичный / вторичный дентин либо без радиоплотной зоны, отделяющей деминерализованный дентин от пульпы, либо с радиоплотной зоной, расположенной внутри пульповой камеры, что указывает на третичный дентин. (b) Глубокое поражение поражает четверть пульпы с рентгеноконтрастной зоной, отделяющей полупрозрачную зону от пульпы
Рис.9.5 Глубокий кариес проявляется обратимым воспалением пульпы.(a) Кариесное поражение, показанное на рис. 9.1e, с более поздней стадией разрушения эмали из-за подрывающей природы прогрессирования кариеса. Пациент пожаловался на боли при тепловых раздражениях и жевании. Тесты на чувствительность дали преувеличенные ответы. Поражения апикального периодонтита нет. (b) Обзор, охватывающий кариес, третичный дентин и пульпу. Обратите внимание на то, что третичный дентин сильно инфильтрован бактериями в области рога пульпы. Ни на этом, ни на одном из серийных срезов некроза не наблюдалось.Гистологический диагноз — «обратимое воспаление пульпы» (Taylor’s Modified Brown and Brenn, orig. Mag. × 25). (c) Значительное количество третичного дентина образуется на стороне пульпы (H&E, исходный размер × 50). (d) Третичный дентин покрыт неполным слоем уплощенных одонтобластов. Под ним присутствует серьезная концентрация хронических воспалительных клеток (исходная величина × 400). Рис.9.6Глубокий кариес проявляется необратимым воспалением пульпы. (а) Второй моляр нижней челюсти у мужчины 22 лет.Сильная спонтанная боль. На рентгенограмме виден глубокий дистальный кариес проксимальнее пульпы. В дистальном отделе корня есть признаки поражения верхушечного периодонтита. Пациент не принимал никакого лечения, направленного на сохранение зуба, и потребовал удаления. (б) Фотография сделана после шлифовки зуба в мезиодистальной плоскости до тех пор, пока не будет видна пульпа. (c) Обзор пульповой камеры. Отмечается проксимальное глубокое поражение дистально. Дистальная половина ткани пульпарной камеры некротизирована, в то время как мезиальная часть демонстрирует относительную нормальность (H&E, ориг.mag. × 16). (d) Деталь левой стенки мезиального рога пульпы в c. Пульпа показывает нормальные гистологические признаки (исходная величина × 100). (e) Деталь области устья дистального корневого канала в c. Некроз разжижения, окруженный высокой концентрацией воспалительных клеток (исходная величина × 100). (f) Проникновение бактерий в дистальную область рога пульпы (модифицированный B & B Тейлора, оригинальное значение × 50). (g) Изображение кариозного поражения в высоком увеличении. Дентин сильно заселен бактериями. На дне полости присутствует отчетливая бактериальная биопленка (ориг.mag. × 400)
Рис.9.7 Показан глубокий кариес и необратимое воспаление пульпы. (а Только золотые участники могут продолжить чтение. Войдите или зарегистрируйтесь, чтобы продолжить
Связанные
Мертвый зуб / Некротический зуб
Пульпа (красная область на рисунке) состоит из кровеносных сосудов, нервов и многих типов клеток. Нервная ткань в зубах помогает нам предупредить нас о бактериальных захватчиках (кариес), трещинах и сколах, которые могут позволить микроорганизмам проникнуть в кровеносную систему нашего тела.Кровеносные сосуды в зубах питают живые клетки внутри зубов. Например, клетки одонтобласта, живущие в пульпе, непрерывно производят дентин (коричневая область рисунка) на протяжении всей жизни зуба. Дентин — это кальцинированное вещество, которое может заделывать отверстия, образованные микроскопическими трещинами, и создавать разделительную стенку, чтобы замедлить распространение бактерий, обнаруженных в зубных полостях. (Эскиз Коннора Ламбрехта)
Мертвый зуб (также называемый некротизированным зубом или нежизнеспособным зубом) — это зуб, при котором в пульпе зуба больше нет живой ткани и к зубу больше не поступает кровь.Когда это происходит, полый корневой канал и камера пульпы внутри зуба становятся потенциальным местом бактериальной колонизации, открывающимся внутрь тела.
Часто, когда бактерии попадают в зуб и могут размножаться, не сдерживаясь иммунной системой организма, возникает абсцесс. Часто это сопровождается болью, припухлостью и невозможностью жевать пораженный зуб. Иногда онемение может возникнуть из-за давления, которое инфекционная жидкость оказывает на близлежащие нервы в кости челюсти.
Мертвый зуб обычно имеет в анамнезе травматическое повреждение, обширный кариес (кариес), заболевание пародонта или быстрое ортодонтическое перемещение зубов. Иногда происходит процесс, называемый кальцифицирующим метаморфозом, при котором клетки одонтобласта, формирующие слой дентина зуба, вынуждены быстро откладывать большое количество репаративного дентина. В результате зуб, кажется, не имеет корневого канала (хотя обычно он остается микроскопическим). Эти зубы могут быть нежизнеспособными, как мертвый зуб.
Подробнее на ToothIQ.com
Автор: Томас Дж. Греани, D.D.S. / Редактор: Кен Ламбрехт
Последний раз эта страница обновлялась 2 марта 2018 г.
