Побочное действие местных обезболивающих средств, требующее внимания
Стоматологи часто применяют обезболивающие средства местного действия, например, препараты Ультракаин, Лидокаин и Новокаин, при выполнении таких процедур, как пломбирование кариозных полостей или удаление зуба. В большинстве случаев такие обезболивающие средства не вызывают у пациента каких-либо нежелательных реакций, однако они, как и любые другие лекарственные средства, потенциально обладают рядом побочных действий. Перед прохождением стоматологической процедуры вам следует проконсультироваться со своим стоматологом о возможных последствиях, в особенности обо всех признаках побочного действия препарата, на которые следует обращать внимание. Благодаря этому вы будете знать, в каких случаях требуется обратиться к стоматологу или вернуться в стоматологический кабинет для получения дополнительного лечения. К счастью, побочное действие подобных препаратов обычно проявляется в мягкой форме и не вызывает беспокойств.
Аллергические реакции
У пациентов с повышенной чувствительностью к местным обезболивающим препаратам могут наблюдаться аллергические реакции разной степени тяжести. При этом у пациента, ранее не испытывавшего осложнений при применении препарата, вероятность возникновения аллергической реакции ниже, чем у человека, никогда не подвергавшегося его действию. Если ранее вы не испытывали действия подобных препаратов, сообщите об этом стоматологу, чтобы он мог отследить симптомы возможной реакции. Аллергическая реакция обычно ограничивается областью ротовой полости, в которую был введен препарат, и проявляется в виде опухания соответствующей области, а в тяжелых случаях – затрудненного дыхания.
Реакция центральной нервной системы
В некоторых случаях местные обезболивающие препараты способны нарушать нормальную работу центральной нервной системы. Стоматолог обязан тщательно ознакомиться с данными анамнеза пациента, чтобы выявить все имеющиеся у него нарушения и определить правильную дозу препарата.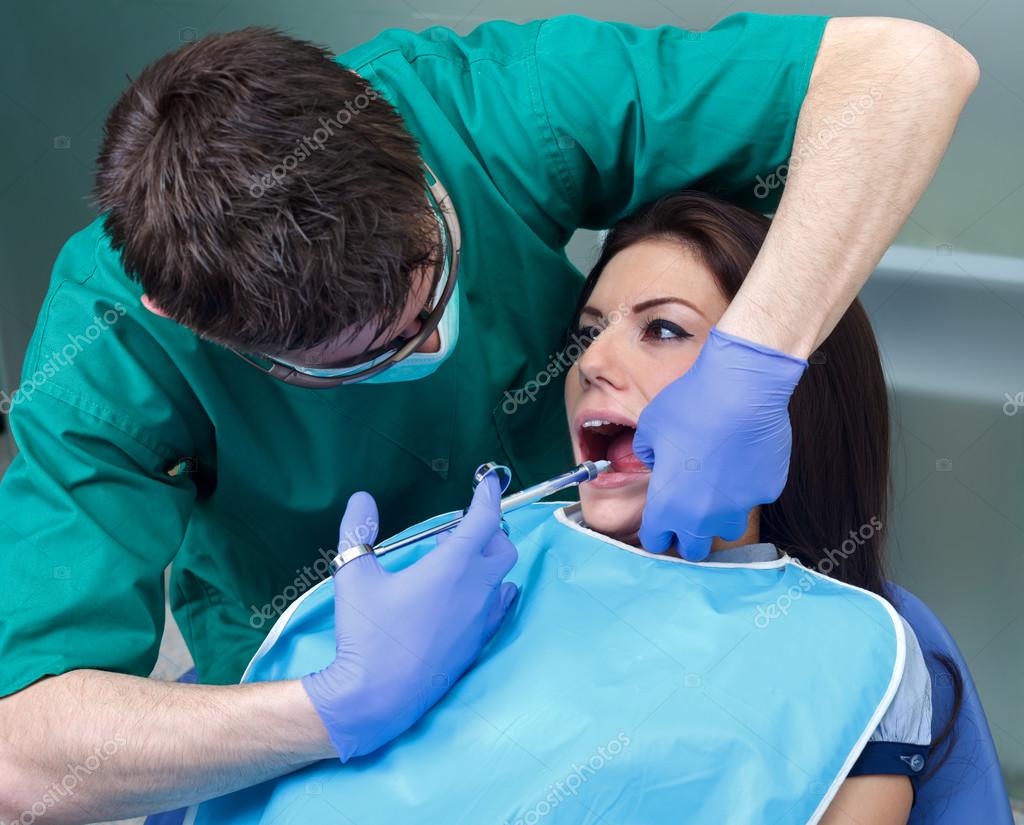
Меры, принимаемые стоматологом
Стоматологу должно быть известно о побочных реакциях на местные обезболивающие препараты, чтобы он мог обсудить их с вами до проведения лечения. Также ему должно быть известно о том, какие меры следует принять в случае возникновения у пациента реакции на препарат во время процедуры, чтобы сохранить его здоровье. Если при проведении процедуры у вас возникают признаки побочного действия, стоматолог может прекратить процедуру и рекомендовать другой вид лечения, либо продолжить процедуру, выбрав другой вид местного анестетика после того, как действие препарата пройдет. При этом стоматолог должен отметить такой случай в стоматологической карте, чтобы обеспечить безопасность стоматологических процедур в будущем.
Анестезия в стоматологии — история возникновения
Дарья Бендарская
журналист Dental Magazine
16 октября — Международный день анестезиолога. Надо сказать, что во многом именно зубной боли человечество обязано изобретением наркоза. Но применению в стоматологии местной анестезии предшествовали многолетние исследования и опыты, призванные найти средства и методы, которые могли бы устранить боль при различных хирургических и зубоврачебных вмешательствах.
Первым наркозным препаратом, который широко использовался для уменьшения боли, был эфир. Что интересно, в период с XIII по XVIII век он открывался в разное время разными учеными. В первый раз — в 1200 году философом, богословом, писателем и алхимиком Раймондом Люллиусом. Тогда эфир получил название «сладкий купорос». Правда, его обезболивающие средства были установлены гораздо позднее — только в 1540 году, благодаря исследованиям Парацельса.
Но вернемся во вторую половину XVIII века, точнее в 1772 год, когда британским химиком и естествоиспытателем Джозефом Пристли было открыто еще одно вещество — закись азота. В 1799 году ученик Пристли, Хэмфри Дэви, обнаружил, что, когда он находился в камере с закисью азота, у него прошла зубная боль. Вот одно из описанных Хэмфри Дэви впечатлений от действия закиси азота: «При прорезывании одного злосчастного зуба (dentes sapientiae) я испытывал острое воспаление десны, сопровождающееся большой болью, которая одинаково мешала как отдыху, так и сознательной работе. Однажды, когда воспаление было чрезвычайно мучительно, я вдохнул три большие дозы закиси азота. Боль совершенно исчезла после первых четырех или пяти вдыханий…» Дэви много экспериментировал, испытывая закись азота на животных и на себе, и установил, что это вещество, вызывая чувство опьянения, эйфорию и склонность к смеху (поэтому он и назвал его веселящим газом), устраняет физическую боль. Ученый высказал предположение, что закись азота может с успехом использоваться как обезболивающее средство при хирургических операциях, при которых нет больших кровопотерь.
Карикатура, демонстрирующая эффект веселящего газа. Источник: wikipedia.org
Портрет сэра Хэмфри Дэви. Источник: wikipedia.org
Исследования Дэви обезболивающих свойств закиси азота продолжил английский хирург и ученый Генри Хикмен. Он экспериментировал с углекислотой, закисью азота и диэтиловым эфиром на животных, чтобы добиться эффекта обезболивания. Вначале он давал им угольную кислоту, чтобы возбудить, усилить дыхание, затем прибавлял веселящий газ и выжидал полной потери сознания — «приостановки жизни», как он описывал эти опыты, после чего мог их оперировать совершенно безболезненно. В дальнейшем Хикмен решил испытать закись азота при операциях на людях, но не получил поддержки у своих соотечественников и коллег в Королевском хирургическом обществе в Лондоне. Тогда в 1828 году ученый обратился к королю Франции Карлу X с просьбой разрешить ему испытать свой наркоз на человеке. В своем письме он стремился убедить императора, что речь идет о величайшем открытии. Император направил письмо Хикмена в Парижскую медицинскую академию, которая собрала для обсуждения этого вопроса целый пленум. Но из пяти академиков лишь только один поддержал Хикмена — это был выдающийся французский военно-полевой хирург Доминик Ларрей, который даже предложил себя самого в качестве объекта для эксперимента. Но это предложение пленум отверг, и результаты многолетних исследований английского хирурга были забыты почти на двадцать лет.
Портрет Генри Хикмена. Источник: wellcomecollection.org
Отсутствие широкого научного интереса к экспериментам с эфиром и закисью азота и возможности их применения во врачебной практике объяснялось еще и тем, что большую популярность в те годы приобрели явления магнетизма и гипнотизма, в том числе и как обезболивающие методики при проведении весьма серьезных хирургических операций, когда пациента погружали в магнетический сон. И дальнейшими исследованиями и экспериментами в области анестезии мы обязаны отдельным энтузиастам, оставшимся верными науке.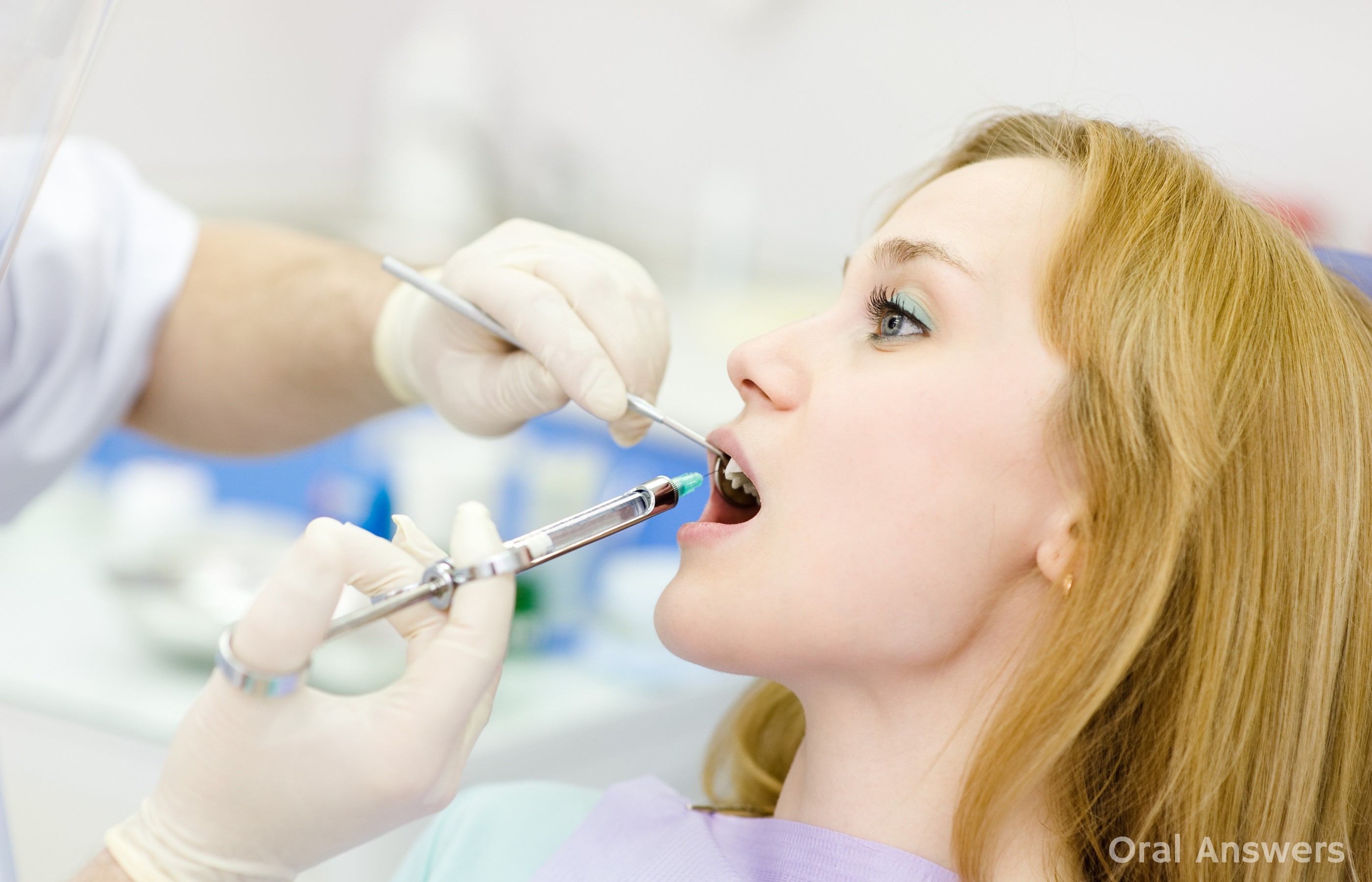
Сеанс магнетической терапии. Источник: wikimedia.org
Первым хирургом, применившим эфирный наркоз при удалении зуба, стал американский дантист Кроуфорд Лонг. Правда, об этом случае, имевшем место в январе 1842 года, газеты написали только в 1849 году. Тем не менее начало было положено. Анальгетические свойства закиси азота оценил и Хорас Уэллс — современник, соотечественник и коллега Лонга. Успешно испытав вещество на себе при удалении зуба мудрости (саму операцию проводил другой дантист, а анестезию — химик), а затем — на 15 своих пациентах, Уэллс решил продемонстрировать методику наркоза перед практикующими хирургами Бостонского медицинского общества и студентами, проведя публичную операцию по удалению зуба. Но, к сожалению, демонстрация оказалась провальной. Уэллс выступал в двух ролях — и хирурга, и анестезиолога, — используя для подачи наркоза мешок Колтона. Пациент, несколько раз вдохнув газ, вскоре потерял сознание, но, как только процедура по удалению зуба началась, а подача газа прекратилась, вскоре пришел в себя и во время операции вел себя беспокойно. Ни зрители, ни хирурги в эффективность метода не поверили, и несчастный Уэллс был освистан.
Но в зубоврачебной практике тем не менее закись азота продолжала использоваться. Стараниями того самого Колтона, опыты которого в свое время подали Уэллсу идею о применении закиси азота для обезболивания, в 1860-х годах в Лондоне была основана ассоциация дантистов, которые использовали закись азота в зубоврачебной практике. Эта методика была интересна и отечественным хирургам, и зубным врачам в конце XIX — начале XX века. В частности, в Петербурге в 1880-х годах закись азота часто использовалась при удалении зубов. Но широкого распространения эта методика в России не получила: сама закись азота стоила дорого, да и не было аппаратуры для газовых наркозов. А позднее закись азота была и вовсе признана опасной для человека.
На демонстрации операции по удалению зуба под наркозом закисью азота, обернувшейся для Хораса Уэллса полным провалом, присутствовали доктор и химик Чарльз Джексон и его ученик, бостонский дантист Уильям Мортон. Последний специализировался, главным образом, на протезировании зубов, и ему приходилось удалять своим пациентам все корни зубов, поэтому он искал способ, который бы помог устранить боль во время этой процедуры. Именно от своего учителя он узнал, какой замечательный эффект может дать кусочек ваты, смоченный эфиром, если его положить на больной зуб перед пломбированием. В 1844 году, когда Мортон получил диплом дантиста, он начал применять жидкий эфир как местную анестезию при лечении и удалении зубов. И опять же, именно Джексон рекомендовал Мортону работать только с чистым эфиром, а вместо мешка использовать для подачи наркоза бутылку с трубкой, через которую пациент бы вдыхал пары эфира. В дальнейшем Мортон сконструировал свой аппарат — стеклянный шар с двумя отверстиями: одно служило для наливания эфира, другое соединялось с трубкой, которая вставлялась в рот пациента для вдыхания. Позднее аппарат был дополнен дыхательными клапанами.
Последний специализировался, главным образом, на протезировании зубов, и ему приходилось удалять своим пациентам все корни зубов, поэтому он искал способ, который бы помог устранить боль во время этой процедуры. Именно от своего учителя он узнал, какой замечательный эффект может дать кусочек ваты, смоченный эфиром, если его положить на больной зуб перед пломбированием. В 1844 году, когда Мортон получил диплом дантиста, он начал применять жидкий эфир как местную анестезию при лечении и удалении зубов. И опять же, именно Джексон рекомендовал Мортону работать только с чистым эфиром, а вместо мешка использовать для подачи наркоза бутылку с трубкой, через которую пациент бы вдыхал пары эфира. В дальнейшем Мортон сконструировал свой аппарат — стеклянный шар с двумя отверстиями: одно служило для наливания эфира, другое соединялось с трубкой, которая вставлялась в рот пациента для вдыхания. Позднее аппарат был дополнен дыхательными клапанами.
Уильям Мортон демонстрирует анестезирующий эффект эфира. Источник: wordpress.com
Джексон, узнав об успешных процедурах удаления зубов с обезболиванием, убедил Мортона попробовать испытать анестезирующее действие эфира при какой-нибудь более серьезной операции. Тот обратился с этой просьбой к Джону Уоррену, главному хирургу Массачусетского госпиталя. Операция, на которой Мортон выступил в роли анестезиолога, состоялась 16 октября 1846 года — это было удаление сосудистой опухоли подчелюстной области у 20-летнего пациента. То, что операция прошла в полнейшей тишине, без душераздирающих криков, произвело ошеломляющее впечатление на аудиторию. Сам Уоррен, закончив оперировать, обернулся к потрясенным зрителям и сказал: «Джентльмены, это не обман!» Среди тех, кто наблюдал за этой операцией, был американский хирург, доктор медицины Гарвардского университета и писатель Генри Бигелоу. Выйдя из операционной, он сказал: «Мы видели сегодня нечто такое, что обойдет весь мир». Официальной датой открытия эфирного наркоза считается именно 16 октября 1846 года.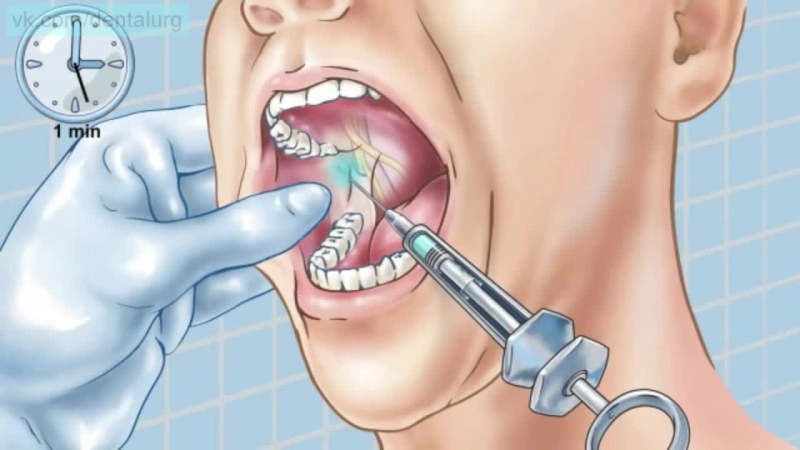
Реконструкция первой операции под наркозом, состоявшаяся вскоре после нее. Источник: wikipedia.org
Эфирный наркоз стал массово применяться во всем мире при операциях. Позднее, когда ажиотаж вокруг этого открытия утих, достоинства и недостатки эфира как обезболивающего средства стали оцениваться более объективно. Все чаще стали публиковаться отчеты об операциях с осложнениями во время и после наркоза, вызванными применением эфира. Это стало толчком к поиску новых эффективных препаратов, в том числе и для местной анестезии. Но сделаем небольшое отступление и расскажем об еще одном изобретении, без которого само применение местной анестезии в стоматологии было бы невозможно. В 1648 году французский философ, математик и физик Блез Паскаль, изучая особенности поведения жидкости под давлением, изобрел шприц — конструкцию из пресса и иглы. Правда, свое практическое применение изобретение нашло только в 1840-х годах, когда французский врач-хирург Шарль-Габриель Правас выдвинул предположение о возможности введения лекарственных средств в ткани при помощи сжатого воздуха, а ирландский врач Фрэнсис Ринд изобрел полую иглу и опубликовал статью о местном применении лекарственных средств, вводимых к периферическим нервам с целью купирования боли. В 1853 году Шарль-Габриель Правас разработал функциональную конструкцию шприца для внутривенных и внутримышечных вливаний. Она состояла из стеклянного цилиндра, заключенного в металлическую оправу с канюлей для трубчатых игл из серебра или золота, градуированного металлического штока с поршнем из асбеста, вулканизированного каучука или дурита. Впервые фармакологическая премедикация морфином перед наркозом была применена в 1868 году, а первая инфильтрационная анестезия зубов была проведена в 1885 году.
В России пионером в области местной анестезии считается врач, физиолог и фармаколог, профессор медицины Василий Константинович фон Анреп. В 1879 году во время стажировки в Вюрцбурге, проводя на себе эксперименты, Анреп установил, что введенный под кожу слабый раствор кокаина вызывает потерю чувствительности в месте укола. Он первым в мире экспериментально обосновал местное анестезирующее действие кокаина, дозирование и методику его применения, опубликовав в том же году результаты своих опытов в немецком журнале Archiv fur Physiologie. В 1885 году американский хирург Уильям Хальстедт впервые применил 4%-ный раствор кокаина для обезболивания нижнего луночкового нерва при удалении зуба. Но в дальнейшем из-за высокой токсичности и раздражающего действия на ткани кокаин не нашел широкого применения в инъекционной анестезии.
Он первым в мире экспериментально обосновал местное анестезирующее действие кокаина, дозирование и методику его применения, опубликовав в том же году результаты своих опытов в немецком журнале Archiv fur Physiologie. В 1885 году американский хирург Уильям Хальстедт впервые применил 4%-ный раствор кокаина для обезболивания нижнего луночкового нерва при удалении зуба. Но в дальнейшем из-за высокой токсичности и раздражающего действия на ткани кокаин не нашел широкого применения в инъекционной анестезии.
В начале XX века важнейшие открытия и изобретения следовали одно из другим:
1898 г. — синтезированы бензокаин («анестезин») и новокаин.
1900 г. — синтезирован чистый адреналин, который уже в 1901 году применен в зубоврачебной практике совместно с кокаином для местного обезболивания.
1905 г. — на основе бензокаина создан новокаин.
1906 г. — разработан функциональный дентальный шприц с навинчивающейся канюлей и упором для пальцев и ладони (шприц Блейхштайнера и Фишера). Одновременно в России изобретен шприц «Рекорд-Брюно». Конструкция первых дентальных шприцев позволила вводить местные анестетики в труднодоступные для прямой иглы участки полости рта.
1907 г. — впервые применена интралигаментарная анестезия.
1911 г. — предложен способ мандибулярной анестезии методом непосредственного ощупывания концом иглы костного ориентира — височного гребня.
1915 г. — разработана методика поднижнечелюстной мандибулярной анестезии.
1917 г. — изобретена карпула.
1921 г. — разработан первый аспирационный карпульный шприц. С появлением лидокаина эта инъекционная система получила широкое применение в стоматологической практике.
1922 г. — предложена методика внеротовой блокады двигательных ветвей тройничного нерва.
1928 г.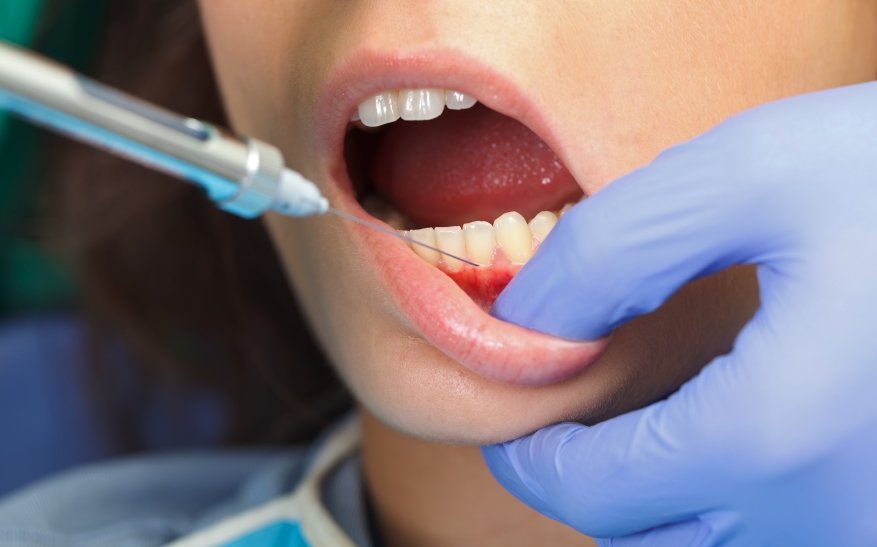 — предложена методика блокады третьей ветви тройничного нерва у овального отверстия.
— предложена методика блокады третьей ветви тройничного нерва у овального отверстия.
1929 г. — предложена туберальная анестезия.
1937 г. — разработан позадичелюстной доступ при мандибулярной анестезии.
1938 г. — разработан аподактильный способ мандибулярной анестезии.
1940 г. — разработана методика торусальной анестезии.
1943 г. — синтезирован лидокаин.
1946 г. — синтезирован тримекаин.
1947 г. — усовершенствована методика анестезии по Ж. Берше путем добавления блокады нижнего луночкового нерва.
1953 г. — синтезирован прилокаин.
1957 г. — усовершенствована конструкция карпульного шприца за счет добавления аспирационного плунжера для определения попадания иглы в кровеносные сосуды. В этом же году обосновано применение тримекаина в стоматологии, а также синтезированы бупивакаин и мепивакаин.
1960 г. — разработан и внедрен в практику внутриротовой метод мандибулярной анестезии при контрактуре нижней челюсти.
1963 г. — предложен внеротовой способ мандибулярной анестезии со стороны переднего края ветви нижней челюсти.
1965 г. — разработан интралигаментарный инъектор.
1969–1974 гг. — синтезирован артикаин.
1971 г. — создан этидокаин (дуранест).
1972 г. — сконструирован безыгольный инъектор для инфильтрационной анестезии, впервые примененный в 1980 году.
1973 г. — разработана мандибулярная анестезия по Гоу-Гейтсу.
1990-е гг. — синтезирован новый анестетик длительного действия наропин (ропивакаин) для эпидуральной анестезии.
1997 г. — разработан компьютерный шприц Wand.
Подпись к снимку: «Пациенты стоматологов могут вводить себе анестезию сами. Газ, такой же, как сейчас используется стоматологами, представляет собой смесь закиси азота и кислорода. Трубка, ведущая к резервуарам, содержащим газы, оснащена пистолетным управлением для контроля подачи газа. Надев маску, пациент сам может подавать к маске газ в таком объеме, который необходим, чтобы преодолеть боль. Пациент не теряет сознание, но и не испытывает боли». 1934 год. Источник: modernmechanix.com
Газ, такой же, как сейчас используется стоматологами, представляет собой смесь закиси азота и кислорода. Трубка, ведущая к резервуарам, содержащим газы, оснащена пистолетным управлением для контроля подачи газа. Надев маску, пациент сам может подавать к маске газ в таком объеме, который необходим, чтобы преодолеть боль. Пациент не теряет сознание, но и не испытывает боли». 1934 год. Источник: modernmechanix.com
Местная анестезия в стоматологии
Местная анестезия у детей и подростковЛюбое стоматологическое вмешательство в той или иной степени доставляет дискомфорт пациентам любого возраста, особенно детям, поэтому при лечении или удалении зубов показана местная анестезия. Все необходимые процедуры удается выполнить качественнее и быстрее, если ребенок в стоматологическом кресле чувствует себя комфортно и спокойно.
Бытует три мифа: первый, в молочных зубах нет нервов, поэтому лечить такие зубы не больно. Это не так. Зубной нерв есть как в молочном, так и в постоянном зубе. Причём пульпит у ребенка может возникать даже при неглубокой кариозной полости, развиваясь как первично хронический процесс.
Миф второй: у молочных зубов нет корней, поэтому их удалять легко, просто и совсем не больно. На самом деле корни у молочных зубов есть; просто родители часто видят выпавшие молочные зубы без корней, потому что они рассасываются к сроку физиологической смены зуба. Причём корни временных моляров относительно более длинные и тонкие по сравнению с корнями постоянных моляров. Они также в большей степени расходятся, что предоставляет место для коронок развивающихся под ними постоянных зубов.
Миф третий, маленьким детям не делают местную анестезию, потому что это вредно. Это также неверно, местная анестезия не имеет возрастных ограничений. Наши детские стоматологи используют специальные анестетики, предназначенные для детей, в строгой возрастной дозировке.
Если ребенок испытывает боль во время препарирования или хирургического вмешательства, то это негативно отражается на его отношении к стоматологии в дальнейшем. Поэтому лечение обязательно должно быть безболезненным.
Поэтому лечение обязательно должно быть безболезненным.
Детские стоматологи всего мира пришли к выводу, что негативную реакцию при стоматологическом лечении у ребенка вызывает именно иньекция (сам укол). Вот почему врачи должны стремиться облегчить проведение иньекции (укола) и помочь ребенку справиться с этим. Для этого и проводится аппликационная (поверхностная) анестезия. Поверхностная анестезия снимает дискомфорт, вызываемый у ребенка введением иглы перед иньекцией местного анестетика. В детской стоматологии Малыш и Карлсон доктора используют приятные на вкус быстродействующие гели американского производства (Sultan), которые наносят на слизистую оболочку полости рта при помощи ватного аппликатора. Эти гели действуют быстрее и продолжительнее, чем все другие виды местных анестетиков, не вызывают аллергических реакций. Эффект возникает в течение 30 секунд. За это время наш доктор расскажет ребенку, что «зубик сейчас нужно будет полить холодной водичкой, чтобы кариозный монстр, сидящий в нем, заснул и не кусался, когда врач пылесосиком будет его вытаскивать». Все это поможет юному пациенту не испугаться анестезии, станет залогом успешно проведенного лечения, позитивного отношения ребенка к стоматологии в целом.
Наши детские доктора ежедневно выполняют очень сложную задачу: они не просто проводят качественное лечение заболеваний полости рта, но стараются сделать это так, чтобы ребенку понравилось лечить зубки в нашей детской клинике.
Анестезия при удалении зуба мудрости: местная и общая
Стоматологические манипуляции у многих людей вызывают страх, поэтому главный вопрос – анестезия при удалении зуба, лечении и прочих процедурах. В клинике «Дока-Дент» (Москва) практикуются различные виды обезболивания для максимального комфорта пациентов. Мы используем качественные безопасные препараты, которые подбираются индивидуально.
Какая анестезия при удалении зуба применяется в стоматологии
Местная и общая. В первом случае обезболивается только область предполагаемого вмешательства, а человек все время находится в сознании. Общая анестезия (наркоз) — это внутривенное или ингаляционное введение препаратов с выключением сознания у пациента. Какая анестезия при удалении зуба целесообразна, зависит разных нюансов, и стоимость в том числе (общий наркоз обойдется дороже).
В первом случае обезболивается только область предполагаемого вмешательства, а человек все время находится в сознании. Общая анестезия (наркоз) — это внутривенное или ингаляционное введение препаратов с выключением сознания у пациента. Какая анестезия при удалении зуба целесообразна, зависит разных нюансов, и стоимость в том числе (общий наркоз обойдется дороже).
Местная анестезия при удалении зуба
По ситуации в клинике «Дока-Дент» задействуются два метода местного обезболивания:
- 1. Аппликационный. Необходимый участок смазывается или орошается лекарственным препаратом, после чего происходит поверхностное обезболивание. Такой способ хорош, если требуется удаление зуба под анестезией у детей или надо снизить чувствительность десны перед уколом с более глубокой «заморозкой».
- 2. Инъекционный. Местная анестезия при удалении зуба в этом случае бывает:
- инфильтрационная – препарат вводится в область проекции верхушки зубного корня;
- проводниковая – обезболивает сразу несколько зубов, блокируя нерв;
- внутрикостная – укол делается в губчатую кость, окружающую лунку зуба;
- внутрисвязочная – инъекция делается сквозь десну в круговую связку зуба.
Стоимость разных видов обезболивания различается, наиболее дорогой – проводниковый.
Анестезия при удалении зуба мудрости
При экстракции «восьмерок» применяются те же препараты, что и для других зубов. Обычно необходимость этой процедуры вызвана не поражением зуба, а его аномальным расположением в ряду. Самыми сложными патологиями считаются дистопия (смещение или поворот зуба) и ретенция (прекращение развития). Извлечение «восьмерки» в таких случаях требует надреза десны, а затем наложения швов, поэтому эффективная анестезия при удалении зуба мудрости крайне важна.
Лучшая анестезия при удалении зуба
Конечно же, пациентов обычно интересует не только цена лечения, но и вопрос, какая анестезия лучше при удалении зуба. Самые современные анестетики — препараты на основе артикаина. Это собственно Артикаин и его аналоги — Убистезин, Ультракаин Д-С, Септанест. Данные средства действуют довольно долго, надежно, и на сегодняшний день это лучшая анестезия при удалении зуба.
Самые современные анестетики — препараты на основе артикаина. Это собственно Артикаин и его аналоги — Убистезин, Ультракаин Д-С, Септанест. Данные средства действуют довольно долго, надежно, и на сегодняшний день это лучшая анестезия при удалении зуба.
Как отходит анестезия после удаления зуба
Когда отходит анестезия после удаления зуба, вы можете почувствовать боль в месте удаления. Тогда стоит принять обезболивающий препарат, например, Кетанов. Но у этого анальгетика есть противопоказания, поэтому надо обязательно посоветоваться с лечащим врачом. Бывает, что анестезия после удаления зуба не проходит достаточно продолжительное время. Если такое состояние длится более суток, нужно обратиться к стоматологу. Остались вопросы по услугам и ценам? Запишитесь на консультацию к специалисту «Дока-Дент»!
врачи применяют безопасные стоматологические анестетики
Врач семейной стоматологии «Доктор Альбус» Андрей Сипачев рассказал о видах анестезии
Ни для кого не секрет, что большинство людей избегают визитов к стоматологу только лишь из-за возможной болезненности процедур. При этом времена, когда врачи проводили сложные манипуляции без анестезии, давно прошли, и сегодня любая уважающая себя стоматологическая клиника стремится решить вопрос обезболивания на самом современном уровне.
Как показывают исследования, болевой порог у всех разный, и то, что один человек готов стерпеть, у другого вызовет невыносимую боль. Благодаря разработкам фармацевтических компаний стоматология стала практически безболезненной. Существует уже целый комплекс безопасных стоматологических анестетиков. Выбранный стоматологом вид анестезии напрямую зависит от объема необходимого лечения зубов.
О видах анестезии мы поговорили с врачом семейной стоматологии «Доктор Альбус» Андреем Сипачевым.
– Андрей Александрович, давайте разберемся сначала с видами анестезии. Какой она бывает?
– Многие заблуждаются, думая, что анестезия – это только местный наркоз (челюсть обезболить на приеме у стоматолога или у косметолога перед инъекциями красоты чувствительность снять).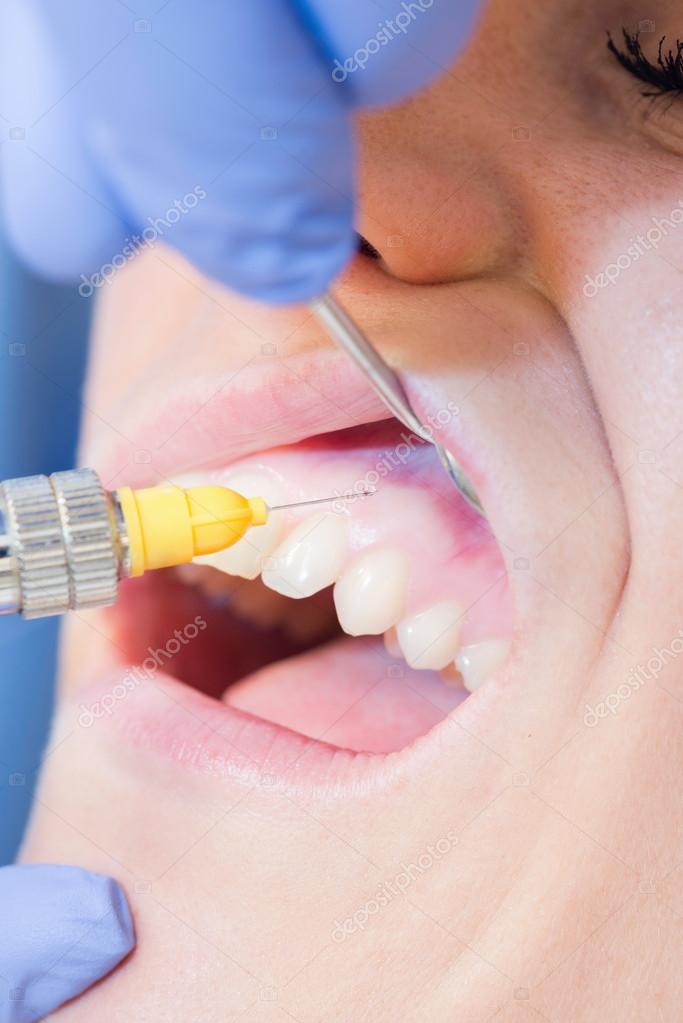 Это не так. Вернее, не совсем так. Анестезия – это понятие общее, означает процесс подавления болевой чувствительности у пациента при помощи медицинских препаратов.
Это не так. Вернее, не совсем так. Анестезия – это понятие общее, означает процесс подавления болевой чувствительности у пациента при помощи медицинских препаратов.
При этом анестезия бывает разных видов. Какую именно выберет врач, зависит от характера выполняемой процедуры, возраста и состояния здоровья пациента, а также от решения хирурга и врача-анестезиолога. В некоторых случаях пациент сам может выбирать между различными видами анестезии, в то время как к другим процедурам подходит только один определенный вид.
Общая анестезия, или, как ее часто называют, наркоз, – самый сильный и часто используемый во время операций вид процедуры. Он делает пациента невосприимчивым к внешним раздражителям. Комбинация лекарств, используемых при общей анестезии, позволяет предотвратить боль и обездвижить пациента на время процедуры.
Последнее, кстати, не дает человеку осознавать все происходящее вокруг. При этом парализуются не только нервные окончания, но также мышцы тела, включая дыхательные. По этой причине пациентам под наркозом требуется искусственная вентиляция легких, выполняющая во время операции функции диафрагмы и других дыхательных мышц.
Местная анестезия, также известная как нервная блокада, блокирует чувствительность нервов определенного участка тела, на котором необходимо провести небольшое хирургическое вмешательство или наложить швы. Этот метод анестезии широко используют в стоматологическом кабинете и при косметологических процедурах.
Сам пациент при такой процедуре в сон не погружается и понимает, что происходит вокруг. По участку блокирования передачи нервного импульса местная анестезия может быть проводниковой (блокируется передача импульса на уровне ствола нерва или нервных сплетений), а также аппликационной, когда на кожу наносят специальный гель или мазь.
Аппликационная анестезия чаще всего используется в косметологии, ну а в стоматологии применяется, как правило, для того, чтобы обезболить место укола для проводниковой анестезии.
– Что происходит в организме при анестезии разных видов, то есть каким образом действует «заморозка»?
– Любая анестезия, местная или общая, – это медикаментозное вмешательство в организм, которое помогает избежать болевого стресса. В ответ на болевой импульс из травмированной зоны в коре головного мозга происходит осознание боли. Чтобы не допустить этого, нужно блокировать нервные окончания. Местная анестезия останавливает передачу болевого импульса на определённом участке – лекарство проходит через мембраны клеток и нарушает реакции в них. В результате нервные импульсы блокируются, ощущение боли не возникает. Сознание при местном обезболивании сохраняется, а эффект держится в среднем один-два часа. Наркоз, или общая анестезия, – эффективный метод, когда вмешательству подвергается большая зона тела.
– Отличаются ли препараты для анестезии на детском и взрослом приеме? При лечении кариеса и при удалении зуба, например?
– Нет, вид анестезии и препарат, используемый для обезболивания на взрослом и детском приеме, как и при лечении кариеса или при удалении, не отличаются, единственное – дозировка подбирается в зависимости от ситуации.
– Есть ли противопоказания к применению анестезии?
– Противопоказания, конечно же, есть. Но их не так много – например, индивидуальная непереносимость обезболивающих компонентов препарата и вспомогательных веществ; также анестезию не рекомендуется применять в случае, если пациент в течении полугода до обращения перенес инфаркт миокарда, инсульт или операцию по коронарному шунтированию. Пациентам с болезнями, поражающими эндокринную систему, с тахикардией, нестабильной стенокардией, бронхиальной астмой, тяжелой печеночной недостаточностью и рядом других заболеваний также не показано использование анестетиков.
Также есть ограничения в использовании анестезии во время беременности – в первом и третьем триместрах не рекомендуется лечить зубы, именно поэтому при планировании беременности обязательно нужно посетить стоматолога.
– Чем отличаются обезболивающие препараты современной стоматологии от тех, что были 10-15 лет назад?
– Действующие вещества остались прежними. Но чаще стал использоваться внутрикостный метод анестезии, когда анестетик вводится непосредственно в губчатое вещество челюсти или альвеолярного отростка между корнями зубов. Данный способ показал себя как менее болезненный и позволяющий применять меньшие дозы обезболивающего раствора, чем при традиционных методах блокирования нерва. В своей практике для внутрикостной анестезии я использую аппарат ANESTO – действие анестетика начинается через минуту после введения, у пациента нет ощущения онемения, к тому же в данном случае требуется гораздо меньше самого препарата.
– Как пациенту выбрать метод обезболивания?
– Этот вопрос лучше оставить специалисту, врач-стоматолог сам подберет необходимый препарат и метод анестезии в зависимости от клинического случая. Единственное, что обязательно необходимо сделать пациенту, – сообщить о всех болезнях и аллергических реакциях своего организма, чтобы избежать негативных последствий обезболивания. У каждого препарата есть свои показания и противопоказания, поэтому именно стоматолог выбирает препарат в каждом конкретном случае.
Изменение схемы назначения опиоидов при стоматологической боли после удаления
Стоматологи занимают второе место по выписыванию опиоидов. Однако предпочтения пациентов и осведомленность общественности о кризисе злоупотребления опиоидами переломили ситуацию с назначением опиоидов с немедленным высвобождением после удаления зубов, количество которых в последние годы сократилось.
За последние 20 лет увеличение числа прописанных опиоидных обезболивающих способствовало увеличению количества смертей от непреднамеренной передозировки наркотиков. 1 Стоматология, в частности, напрямую пострадала от национального кризиса злоупотребления опиоидами. В то время как врачи первичной медико-санитарной помощи выписывают большинство опиоидов, стоматологи назначают их чаще, чем врачи первичной медико-санитарной помощи, и занимают второе место по количеству назначаемых опиоидов. 2
2
Согласно опросу более 1500 пациентов, перенесших челюстно-лицевую хирургию, или их родителей, более 7 из 10 респондентов указали, что они выбрали бы неопиоидные препараты для лечения послеоперационной боли от удаления третьего моляра (зуба мудрости), если бы у них был выбор.Несмотря на стремление к альтернативе, 70% респондентов сообщили, что после экстракции прописали опиоид. Эти результаты были представлены на Ежегодном собрании Американского колледжа челюстно-лицевых хирургов (ACOMS) в 2017 году. 3
«Очевидно, что опиоиды по-прежнему являются краеугольным камнем в лечении боли после удаления третьего моляра, несмотря на их связь с нежелательными побочными эффектами и риском злоупотребления или зависимости», — сказал Педро Франко, доктор медицинских наук, один из исследователей исследования.«Это исследование показывает нам, что подавляющее большинство пациентов, многие из которых, вероятно, впервые подвергаются воздействию опиоидов после операции оральной хирургии, предпочли бы неопиоидный вариант. Я надеюсь, что эти результаты побудят как клиницистов, так и пациентов быть более активными в своих обсуждениях по поводу обезболивания, особенно в том, что касается доступности альтернативных опиоидов ».
Рентген зубов мудрости.
Это исследование поднимает интересный, но, возможно, вводящий в заблуждение момент.Да, опиоиды с немедленным высвобождением часто назначают для снятия зубной боли после удаления зубов. Тем не менее, общее снижение количества выписываемых стоматологами опиоидов по рецептам в основном связано с необходимостью повышения квалификации и повышением осведомленности о рисках злоупотребления опиоидами. 4
Фактически, визит к стоматологу может служить оптимальной точкой вмешательства для проверки и просвещения пациентов относительно рисков, связанных со злоупотреблением и утечкой рецептурных опиоидов.Хотя большинство стоматологов проходят обучение по назначению опиоидов, существует пробел в оценке и выявлении злоупотребления и утечки рецептурных опиоидов. Существует также пробел в рекомендуемых стратегиях снижения риска, включая скрининг на злоупотребление рецептурными лекарствами, последовательное обучение пациентов и использование программы мониторинга рецептурных препаратов или PDMP перед назначением опиоидов. 5
Существует также пробел в рекомендуемых стратегиях снижения риска, включая скрининг на злоупотребление рецептурными лекарствами, последовательное обучение пациентов и использование программы мониторинга рецептурных препаратов или PDMP перед назначением опиоидов. 5
Зачем использовать опиоиды после удаления зуба?
Стратегия комбинирования 2 анальгетиков, имеющих разные механизмы или участки действия (например, комбинирование анальгетика периферического действия с анальгетиком центрального действия), давно отстаивалась. 6 Комбинации парацетамола с гидрокодоном (Викодин, Лорсе и др.) Являются наиболее часто назначаемыми лекарствами в Соединенных Штатах. 7 Анальгетические составы, содержащие опиоид и периферически активный анальгетик, последовательно обеспечивают более сильное обезболивание, чем компоненты компонентов при введении отдельно. 8
Но включение опиоидов в состав комбинации анальгетиков увеличивает риск побочных реакций (например, тошноты, рвоты, психомоторных нарушений и т. Д.) и несет в себе риск злоупотребления наркотиками у некоторых пациентов. 9 В стоматологии аддитивные эффекты комбинации ибупрофен-APAP, по-видимому, эффективны для купирования боли после удаления у большинства пациентов. Эта комбинация может обеспечить сильное обезболивание и минимизировать побочные эффекты. 10
Решение о назначении любого обезболивающего должен принимать врач с полным раскрытием его потенциальных опасностей для пациента. Хотя большинство стоматологических послеоперационных болей можно эффективно лечить без опиоидов, крайне важно, чтобы решение о назначении принимал врач при соответствующем участии пациента.
Результаты опроса, проведенного компанией Nielsen Harris Poll Online с использованием общенационального электронного опроса при спонсорской поддержке Pacira Pharmacueticals, подчеркивают возможность преодоления разрыва в общении между хирургом и пациентом. По крайней мере, 90% пациентов и родителей указали, что хотят иметь возможность обсудить личный план обезболивания со своим хирургом перед процедурой, и многие (до 71%) сообщили, что обеспокоены возможностью побочных эффектов, связанных с опиоидами.Несмотря на это, только около 40% обсуждали эти опасения со своим хирургом, отметили результаты опроса. 3
По крайней мере, 90% пациентов и родителей указали, что хотят иметь возможность обсудить личный план обезболивания со своим хирургом перед процедурой, и многие (до 71%) сообщили, что обеспокоены возможностью побочных эффектов, связанных с опиоидами.Несмотря на это, только около 40% обсуждали эти опасения со своим хирургом, отметили результаты опроса. 3
Результаты опроса требуют дальнейшего объективного изучения. Хотя авторы утверждают, что исследование показывает, что «… подавляющее большинство пациентов… предпочло бы неопиоидный вариант…», окончательное, окончательное заявление относительно предпочтений и тенденций пациентов требует всестороннего исследования. Многие пациенты из-за освещения в СМИ злоупотребления опиоидами, безусловно, будут просить не принимать опиоиды, если им предоставят такую возможность.Другие, однако, будут настаивать на том, что опиоиды необходимы для достижения комфорта во время выздоровления.
Стоматолог вместе с пациентом должен принять окончательное решение о назначении. Этическое решение, основанное на сострадании, требует тщательного описания всех положительных и отрицательных свойств каждого доступного лекарства.
Следует отметить, что компания Pacira Pharmaceuticals публикует результаты этого опроса вместе с спонсором вебинаров для стоматологов, призывая их включить препарат компании Pacira Exparel (бупивакаин) в стратегии лечения боли.
Последнее обновление: 10 апреля 2018 г.
CMS борется с назначением опиоидов
Альтернативы опиоидам
Комплексная стратегия Aetna по борьбе с опиоидной эпидемией состоит из трехстороннего подхода:
Предотвращение злоупотреблений и злоупотреблений
Вмешательство при выявлении пациентов из группы риска и поведении
Поддержка пациентов с доступом к доказательные методы лечения
В весеннем выпуске Диалога за 2018 г. мы поделились статистикой назначения опиоидов в США.Мы знаем, что стоматологи назначают 12% всех опиоидов немедленного высвобождения в Соединенных Штатах, за исключением семейных врачей, которые назначают 15%. Для пациентов в возрасте от 10 до 19 лет стоматологов выписывали основные рецепты. 1
мы поделились статистикой назначения опиоидов в США.Мы знаем, что стоматологи назначают 12% всех опиоидов немедленного высвобождения в Соединенных Штатах, за исключением семейных врачей, которые назначают 15%. Для пациентов в возрасте от 10 до 19 лет стоматологов выписывали основные рецепты. 1
В 2017 году Aetna разослала письма стоматологам и хирургам-стоматологам, которые, согласно данным заявлений, прописывали опиоид на срок более семи дней не менее пяти раз за последние два года для обычных стоматологических процедур. Продолжая наши усилия в категории «Предотвращение злоупотребления», Aetna пилотирует покрытие липосомального бупивакаина, неопиоидной альтернативы, которую хирурги-стоматологи могут использовать в сочетании с удалением ретинированных третьих моляров.https://news.aetna.com/2017/11/alternative-opioids-for-wisdom-tooth-extractions/ Мы надеемся, что это снизит или потенциально предотвратит воздействие опиоидов в послеоперационных условиях для возрастной группы 10-19 лет.
Независимо от стоматологической процедуры обезболивающая эффективность неопиоидных анальгетиков, таких как ацетаминофен (APAP) и нестероидных противовоспалительных препаратов, таких как ибупрофен (НПВП), обычно недооценивается. На протяжении десятилетий исследования неоднократно подтверждали, что НПВП превосходят опиоиды в обычных дозировках. 2 Они также вызывают меньшую частоту побочных эффектов, чем опиоиды, включая возможность злоупотребления. Мы призываем стоматологов принять во внимание следующие выводы относительно неопиоидных альтернатив в управлении болью своих пациентов, прежде чем назначать опиоид 4 :
- Хотя пациенты могут предполагать, что они получат опиоидные обезболивающие после стоматологической операции, простой разговор может привести к к обоюдному решению сначала попробовать неопиоидный режим обезболивания.
- Традиционно специалистов по гигиене полости рта учили, что нестероидные противовоспалительные препараты (НПВП) и ацетаминофен следует использовать при слабой или умеренной боли, а опиоиды — при сильной.
 Фактически, данные свидетельствуют о том, что НПВП более эффективны, чем опиоиды при сильной боли. 5
Фактически, данные свидетельствуют о том, что НПВП более эффективны, чем опиоиды при сильной боли. 5 - Еще лучшим вариантом может быть комбинация парацетамола и НПВП, потому что место действия парацетамола отличается от места действия НПВП.
- Американская стоматологическая ассоциация предлагает клиницистам оценить возможную историю злоупотребления психоактивными веществами пациента как часть медицинской / стоматологической истории и рассмотреть «мультимодальные стратегии для лечения острой послеоперационной боли как средство избавления от потребности в опиоидных анальгетиках.” 6
Чтобы помочь вам в проведении эффективных консультаций с вашими пациентами относительно выбора и использования безрецептурных препаратов для обезболивания, доступны ресурсы по адресу https://www.getreliefresponsibleprofessional.com/patient-education. Различные ресурсы по консультированию пациентов доступны для загрузки через GET RELIEF RESPONSIBLY® и включают:
- Сравнительная таблица обезболивающих
- Контрольные списки для оценки состояния здоровья при выборе подходящего безрецептурного обезболивающего
- Таблицы дозирования безрецептурных обезболивающих для взрослых и детей
- Материалы для Помогите своим пациентам понять этикетку с лекарствами, отпускаемыми без рецепта.
Послеоперационные инструкции после дентальной имплантации у специалистов по стоматологической хирургии Оклахомы
Послеоперационные инструкции
После операции
После операции по имплантации зубов важно тщательно соблюдать все послеоперационные инструкции и принимать все лекарства в соответствии с инструкциями.После установки зубного имплантата в большинстве случаев через десну выступает небольшой металлический цилиндр (заживляющий абатмент). Будьте осторожны и избегайте травм или жевания непосредственно в этой области. Также могут быть швы; постарайтесь не потревожить их. Очень важно принимать антибиотики и ополаскивать полость рта по рецепту начиная со дня операции. Если вы не получили эти рецепты, немедленно позвоните в наш офис.
Если вы не получили эти рецепты, немедленно позвоните в наш офис.
В редких случаях небольшой металлический цилиндр (заживляющий абатмент) может расшататься.С самим зубным имплантатом в целом все в порядке, но важно не проглотить заживляющий абатмент. Сохраните заживляющий абатмент. Это не чрезвычайная ситуация, но позвоните в наш офис, и вы получите дальнейшие инструкции. Обязательно поддерживайте чистоту этой области, часто осторожно промывая ее, если заживляющий абатмент оторвался.
Сразу после операции
Марлевую салфетку следует удерживать на месте с сильным давлением на область установки зубного имплантата. Снимите упаковку через 30 минут.Если сильное кровотечение продолжается, замените его новой марлей и снова прикусите. Следует избегать интенсивного полоскания рта или жевания в области удаления. Это может вызвать усиление кровотечения или смещение сгустка крови.
В течение первых 24 часов после операции по имплантации зубов рекомендуется жидкая или мягкая диета. По прошествии 24 часов вы можете изменить свою диету, но постарайтесь не жевать место имплантата. Избегайте употребления твердой или хрустящей пищи и острой пищи.Примите прописанное обезболивающее до того, как пройдет онемение от местной анестезии.
Ограничьте свою активность в день операции и медленно возвращайтесь к нормальной деятельности. Поместите пакеты со льдом на внешнюю сторону лица, где были установлены имплантаты. Используйте лед в течение первых 48 часов, чтобы уменьшить отек, прикладывая его как можно более непрерывно.
Кровотечение
Незначительное кровотечение и покраснение слюны являются обычным явлением после установки зубного имплантата. При сильном кровотечении аккуратно вытрите изо рта старые сгустки, затем накройте это место чистой марлей и плотно прикусите на 30–40 минут.Повторяйте каждые 30–40 минут с новой марлей. Если сильное кровотечение продолжается, крепко прикусите смоченный в холодной воде чайный пакетик на 30–40 минут. Медленно достаньте чайный пакетик и оставьте это место в покое. Если сильное кровотечение продолжается, позвоните в наш офис для получения дальнейших инструкций. Также избегайте чрезмерного разговора или чрезмерного жевания, если кровотечение продолжается.
Медленно достаньте чайный пакетик и оставьте это место в покое. Если сильное кровотечение продолжается, позвоните в наш офис для получения дальнейших инструкций. Также избегайте чрезмерного разговора или чрезмерного жевания, если кровотечение продолжается.
Отек
Отек является нормальным явлением после любой хирургической процедуры, включая установку дентальных имплантатов. Степень отека варьируется и зависит от объема операции и каждого отдельного пациента.Отек вокруг рта, челюстей, щек и под глазами — не редкость. Отек обычно достигает максимума через 2–3 дня после установки дентального имплантата (ов). Отек можно уменьшить путем немедленного использования пакетов со льдом в течение первых 48 часов. Пакеты со льдом следует прикладывать к внешней стороне рядом с местом, где проводилась операция по имплантации зубов. Держите лед как можно дольше. Кроме того, если в первый день вы будете сидеть прямо, а не лежать ровно, это поможет уменьшить опухоль.Возможно, вам прописали другие противовоспалительные препараты, например дексаметазон (Decadron ® ). Если вам прописали эти лекарства, следуйте инструкциям, написанным на бутылке.
Боль
Обезболивающие обычно требуются после операции по имплантации зубов. Если вы можете принимать ибупрофен (Motrin ® или Advil ® ), принимайте 400-800 мг каждые 6-8 часов или в соответствии с предписаниями врача. Ибупрофен как противовоспалительное средство поможет облегчить боль и уменьшить отек.Если вы не можете принимать ибупрофен, то следует принимать 1-2 таблетки парацетамола (обычный Тайленол ® , 325-650 мг) каждые 4-6 часов. Если вам прописали более сильное обезболивающее, такое как Norco ® (гидрокодон с ацетаминофеном), Tylenol ® с кодеином или Percocet ® (оксикодон с ацетаминофеном), вы можете принимать его в дополнение к вашему ибупрофену, если боль является серьезным, но не сочетайте Norco ® , Tylenol ® с кодеином или Percocet ® с любыми лекарствами, содержащими ацетаминофен (Tylenol ® ). Следуйте инструкциям, написанным на бутылке с рецептом. Если вы все же принимаете какие-либо из этих лекарств, не садитесь за руль и не работайте с механизмами. Кроме того, избегайте употребления алкоголя при приеме этих лекарств.
Следуйте инструкциям, написанным на бутылке с рецептом. Если вы все же принимаете какие-либо из этих лекарств, не садитесь за руль и не работайте с механизмами. Кроме того, избегайте употребления алкоголя при приеме этих лекарств.
Если вы не уверены, сколько обезболивающего принимать и как часто, позвоните нам. Если боль сильная, не купируется лекарствами или не проходит, позвоните нам.
Гигиена полости рта
Правильная гигиена полости рта важна, поскольку она помогает снизить вероятность заражения.Очень осторожное полоскание следует начинать в день операции по имплантации зубов. Если вам выписали полоскание для рта по рецепту, следуйте инструкциям на рецепте. Если вам его не давали, осторожно промывайте теплой соленой водой два раза в день. Вы можете чистить зубы на следующий день после операции по имплантации зубов, но будьте осторожны, чтобы не травмировать область, где была проведена операция.
Диета
Если перед установкой зубного имплантата вам делали седацию или общую анестезию, сначала следует принять жидкости.После этого ваша диета может перейти на более твердую пищу по мере ее переносимости; тем не менее, будьте особенно осторожны, чтобы не жевать непосредственно место имплантата, пока не будет указано иное. Обеспечьте достаточное количество жидкости и питания, чтобы предотвратить обезвоживание.
Тошнота и рвота
После внутривенной седации или общей анестезии некоторые пациенты могут чувствовать тошноту и рвоту. Чтобы избежать этой проблемы, не принимайте лекарства натощак. Делайте глотки прозрачных газированных жидкостей, таких как имбирный эль или 7Up ® .По возможности воздержитесь от приема лекарств, пока тошнота не пройдет. Постарайтесь избежать обезвоживания с помощью жидкости. Иногда пациенты чувствуют тошноту от прописанных обезболивающих, особенно от более сильных обезболивающих, таких как гидрокодон или оксикодон (Norco ® или Percocet ® ). Попробуйте прекратить прием обезболивающих и посмотреть, исчезнет ли тошнота. Если у вас продолжаются тошнота и рвота, позвоните в наш офис для получения дальнейших инструкций.
Если у вас продолжаются тошнота и рвота, позвоните в наш офис для получения дальнейших инструкций.
Ушибы и обесцвечивание
После операции по имплантации зубов некоторые пациенты могут заметить синяки или обесцвечивание вокруг участков, на которые были установлены дентальные имплантаты.Это нормально после операции и может пройти через несколько дней.
Плотность челюсти или ограниченное открытие рта
Это нормальное явление после установки зубного имплантата, которое со временем улучшится и исчезнет. Иногда вам могут быть показаны упражнения для челюстей, которые помогут увеличить раскрытие челюсти.
Головокружение или дурноту
После внутривенной седации или общей анестезии некоторые пациенты могут почувствовать головокружение при вставании. Всегда пусть кто-нибудь наблюдает за вами в первые 24 часа после седации.Не вставайте быстро из положения сидя или лежа и не забывайте пить жидкость.
Курение
Курение может замедлить процесс заживления и вызвать усиление боли после операции. Чтобы обеспечить наилучшее послеоперационное восстановление, воздержитесь от курения как можно дольше после операции по имплантации зубов.
Если у вас возникнут какие-либо вопросы или проблемы после операции по имплантации зубов, позвоните в наш офис. Мы на связи 24 часа в сутки.
Домашние средства для снятия боли после оральной хирургии
23 апреля 2020 г., 8:00 | Опубликовано Optima Dental Spa Как поставщик комплексных стоматологических услуг, мы не привыкать к вопросам от пациентов о том, как они могут справиться с возможным дискомфортом после хирургической операции на полости рта. Независимо от того, лечитесь ли вы с помощью зубных имплантатов или после удаления зуба, вам нужно иметь наготове домашние средства для снятия боли.
Независимо от того, лечитесь ли вы с помощью зубных имплантатов или после удаления зуба, вам нужно иметь наготове домашние средства для снятия боли.
После того, как местная анестезия закончится в день процедуры, вполне нормально испытать легкий дискомфорт, который сохраняется в течение нескольких дней во время выздоровления. Читайте дальше, чтобы узнать о некоторых домашних средствах для снятия боли после челюстно-лицевой хирургии!
Примите обезболивающее
После челюстно-лицевой хирургии многие пациенты обнаруживают, что могут облегчить боль с помощью ацетаминофена повышенной силы.Ваш стоматолог мог прописать вам обезболивающее или дать вам конкретные инструкции о том, какие безрецептурные обезболивающие вы можете использовать. В любом случае, не забывайте тщательно следовать их указаниям, при необходимости проконсультироваться со своим терапевтом, никогда не принимать лекарства натощак, а также никогда не садиться за руль и не работать с механизмами во время приема рецептурных обезболивающих. При использовании безрецептурных продуктов всегда следуйте указаниям на этикетке.Кроме того, не принимайте лекарства от боли по рецепту.
Промыть солью и водой
Следует избегать плевков, полосканий и полосканий в течение первых 24 часов после операции. Но через несколько дней ваш стоматолог может посоветовать вам использовать ополаскиватель соленой водой. Чтобы приготовить эту смесь, просто добавьте примерно чайную ложку соли в чашку слегка теплой воды (убедитесь, что вода не слишком горячая!). Осторожно прополощите жидкость во рту в течение 10–30 секунд, а затем выплюньте.Полоскать 2-3 раза в день в течение 4-5 дней, с каждым днем повышая силу. Это простое, но эффективное ополаскивание поможет сохранить ваш рот в чистоте и избавит от боли.
Применить пакет со льдом
Прикладывание пакета со льдом к той стороне лица, где вам делали операцию на ротовой полости, может помочь вам справиться с болью, а также уменьшить отек. Оберните пакет со льдом полотенцем и приложите к лицу на 20 минут. Затем вы можете повторить это после 15-20 минутного перерыва. Если у вас нет пакета со льдом, вы можете использовать пакет с замороженными овощами или полиэтиленовый пакет, наполненный колотым льдом.Мы также рекомендуем держать голову и плечи слегка приподнятыми в течение первых 48 часов.
Хотите больше советов по обезболиванию полости рта?
Если вам нужна дополнительная помощь в устранении зубной боли или возникла неотложная стоматологическая помощь, Optima Dental Spa здесь для вас! Свяжитесь с нами сегодня, чтобы получить совет от нашей команды экспертов.
Свяжитесь с намиКатегории: Советы для стоматологов, Хирургия полости рта
Болеутоляющие перед операцией на полости рта не приносят облегчения
Назначение лекарств для уменьшения послеоперационной боли перед операцией — не новость.В связи с широко распространенным сегодня злоупотреблением отпускаемыми по рецепту лекарствами от послеоперационной боли, использование лекарств перед операцией для уменьшения использования обезболивающих может быть весьма желательным. Но так ли это работает?
Авторы статьи, опубликованной в текущем выпуске журнала Anesthesia Progress , рассмотрели несколько исследований, в которых решался этот вопрос. В исследованиях перед операцией на ротовой полости назначали лекарства, отпускаемые без рецепта, такие как ибупрофен, чтобы впоследствии сократить употребление болеутоляющих средств, отпускаемых по рецепту.Авторы надеялись, что путем систематического обзора существующих исследований они смогут выяснить, работают ли такие превентивные меры.
ДОПОЛНИТЕЛЬНАЯ ИНФОРМАЦИЯ | Анестезиологическая игла меньшего диаметра не уменьшает боль
Стоматологи часто назначают пероральные препараты от послеоперационной боли. Нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен, популярны во всем мире, потому что они распространены, дешевы и эффективны. Когда перед операцией назначают обезболивающие, они в идеале уменьшают или даже предотвращают боль, которая обычно ощущается во время и после операции.Когда эти препараты действуют, пациенты быстрее восстанавливаются и быстрее возвращаются к своей повседневной деятельности.
Когда перед операцией назначают обезболивающие, они в идеале уменьшают или даже предотвращают боль, которая обычно ощущается во время и после операции.Когда эти препараты действуют, пациенты быстрее восстанавливаются и быстрее возвращаются к своей повседневной деятельности.
Авторы рассмотрели шесть качественных исследований пациентов, перенесших операцию по удалению ретинированных зубов мудрости. В этих исследованиях проверялось, может ли пероральное введение ибупрофена или другого НПВП перед операцией уменьшить боль, ощущаемую позже. Исследования, включенные в обзор, были опубликованы в период с 1989 по 2012 год, и в них участвовало 420 пациентов.
ДОПОЛНИТЕЛЬНАЯ ИНФОРМАЦИЯ | Новый ненаркотический подход к обезболиванию: по часам
Авторы обнаружили в исследованиях самые разные результаты.Отчасти это было из-за того, что сами исследования были такими разными. Были даны пять типов обезболивающих, все в разное время и в разных дозировках. Другие факторы, такие как использование анестезии и методы оценки, также были несовместимы в группе исследований.
ДОПОЛНИТЕЛЬНАЯ ИНФОРМАЦИЯ | Добавление АТФ к мидазоламу обеспечивает усиленный седативный эффект для зубов, меньшее количество побочных эффектов.
Исследования показали, что прием ибупрофена до или после операции приводил к одинаковому уровню боли, отека лица и ограниченного открывания рта.Кетопрофен, другой НПВП, в разных исследованиях давали перед операцией в разных дозах, но результаты были одинаковыми. Согласно проанализированным исследованиям, не было обнаружено значительных улучшений в обезболивании при приеме каких-либо других препаратов перед операцией.
Объединенные результаты свидетельствуют о том, что предоперационное использование ибупрофена и аналогичных препаратов не приносит пользы в уменьшении послеоперационной боли. Авторы сочли невозможным сделать более убедительные выводы, потому что сроки, типы лекарств и хирургии, а также использование других методов обезболивания сильно различались в исследованиях. Они пришли к выводу, что дальнейшие тщательные клинические испытания необходимы, чтобы обеспечить надежную информацию по этой спорной теме.
Они пришли к выводу, что дальнейшие тщательные клинические испытания необходимы, чтобы обеспечить надежную информацию по этой спорной теме.
Полный текст статьи «Уменьшает ли упреждающее применение пероральных нестероидных противовоспалительных препаратов послеоперационную боль при хирургическом удалении третьих моляров? Мета-анализ рандомизированных клинических испытаний », Anesthesia Progress , Vol. 62, No. 2, 2014.
Anesthesia Progress — официальное издание Американского стоматологического общества анестезиологов (ADSA).Для получения дополнительной информации посетите их веб-сайт.
Варианты анестезии для хирургической стоматологии
Разнообразие вариантов анестезии
Стоматология достигла такого уровня, когда боль почти уходит в прошлое. Сильные обезболивающие, известные как анестетики, не только помогают пациенту избежать дискомфорта во время процедуры, но и после операции.
Мы понимаем, что многие пациенты испытывают беспокойство перед операцией на полости рта — и это совершенно нормально! Весь хирургический персонал в нашем офисе хочет, чтобы вы чувствовали себя максимально комфортно во время процедуры, поэтому мы предлагаем множество вариантов седации при прохождении любой хирургической операции в полости рта в Центре стоматологической имплантации и хирургии полости рта Greater Modesto.Часто используемые методы зависят от предпочтений пациента и характера хирургической процедуры.
Типы лекарств включают
Анальгетики — Анальгетики также называются болеутоляющими и включают распространенные ненаркотические препараты, такие как ибупрофен и тайленол ® . Анальгетики обычно используются при легких случаях дискомфорта и обычно назначаются после таких процедур, как удаление корневого канала или удаление зуба.
Местная анестезия — Анестетики можно применять местно, вводить инъекциями или глотать.Стоматологи часто наносят местные анестетики с помощью ватной палочки на область рта, где будет проводиться такая процедура, как реставрация. Это приводит к онемению пораженного участка. Местные анестетики используются во многих стоматологических процедурах, таких как восстановление зубов. Местные анестетики также используются для подготовки области для инъекции анестетика. Новокаин ® и лидокаин являются наиболее распространенными типами инъекционных анестетиков. Такие лекарства блокируют передачу сигналов по нервам и используются для более важных процедур, таких как пломбирование и корневые каналы.
Это приводит к онемению пораженного участка. Местные анестетики используются во многих стоматологических процедурах, таких как восстановление зубов. Местные анестетики также используются для подготовки области для инъекции анестетика. Новокаин ® и лидокаин являются наиболее распространенными типами инъекционных анестетиков. Такие лекарства блокируют передачу сигналов по нервам и используются для более важных процедур, таких как пломбирование и корневые каналы.
Седация и общая анестезия — Седативные препараты — это лекарства, предназначенные для расслабления пациента. Это может быть мощным средством избавления от боли. Седативные средства иногда используются в сочетании с другими типами болеутоляющих средств. Закись азота или веселящий газ — это успокаивающее средство. Сознательная седация включает введение седативного средства, когда пациент бодрствует и бодрствует. Глубокая седация или общая анестезия включает введение лекарства, которое помещает пациента в состояние контролируемого и контролируемого бессознательного состояния.К распространенным седативным средствам относятся:
- Внутривенное (IV) седативное средство — Обычно в форме транквилизатора; Пациенты, которым вводят седацию внутривенно, часто бодрствуют, но очень расслаблены и могут ничего не помнить о своей процедуре.
- Ингаляционная седация — форма седации, при которой лекарства (например, закись азота, севофлуран) вводятся через специальную маску.
Exparel
® для послеоперационного обезболивания Избыточное назначение и неправильное употребление наркотических обезболивающих (таких как гидрокодон, оксикодон, морфин и кодеин) привело к кризису злоупотребления опиоидами в нашей стране — со случайными опиоидами. количество связанных смертей продолжает расти.Хирурги-стоматологи находятся на переднем крае борьбы с опиоидной зависимостью и передозировками, представив Exparel, клинически доказанное лекарство, которое предлагает пациентам хирургической стоматологии мощный неопиоидный выбор для контроля послеоперационного дискомфорта. Он используется в дополнение к выбранному вами методу анестезии для снятия боли после окончания операции и прекращения действия анестезии. Мы с гордостью предлагаем Exparel пациентам нашего Центра стоматологической имплантации и хирургии полости рта Greater Modesto.
Он используется в дополнение к выбранному вами методу анестезии для снятия боли после окончания операции и прекращения действия анестезии. Мы с гордостью предлагаем Exparel пациентам нашего Центра стоматологической имплантации и хирургии полости рта Greater Modesto.
Если вы выберете Exparel в рамках своего плана хирургического лечения, ваш хирург-стоматолог будет вводить Exparel локально в место операции, пока вы находитесь под анестезией во время операции на полости рта. Эта однократная доза лекарства с замедленным высвобождением уже будет контролировать ваш послеоперационный дискомфорт, когда действие анестезии прекратится, и продолжит действовать в течение нескольких дней после вашего выздоровления. Exparel часто избавляет от необходимости принимать рецептурные обезболивающие во время выздоровления.Это так эффективно!
Exparel позволяет нашим пациентам пользоваться следующими преимуществами:
- Отсрочка или устранение необходимости заполнять рецепты на обезболивание, чтобы справиться с послеоперационной болью.
- Нет риска опиоидной зависимости и синдрома отмены. Exparel не является наркотическим средством, поэтому полностью не содержит опиоидов.
- После операции вы не почувствуете перерыва в обезболивании. Exparel уже работает, чтобы справиться с вашей болью, когда действие анестезии закончится!
Нашим приоритетом является определение того, насколько комфортно и безопасно для вас будет проведена операция.Когда вы встречаетесь с доктором Барбером или доктором Спрингером для консультации, вы можете подробно обсудить Exparel и решить, является ли добавление этого лекарства в свой план лечения лучшим выбором для вас.
Exparel
Нам нравится информировать наших пациентов о достижениях в области медицины, которые могут повлиять на них положительно. Exparel — один из таких примеров. Это обезболивающее становится предпочтительным методом послеоперационного обезболивания как у хирургов-стоматологов, так и у пациентов.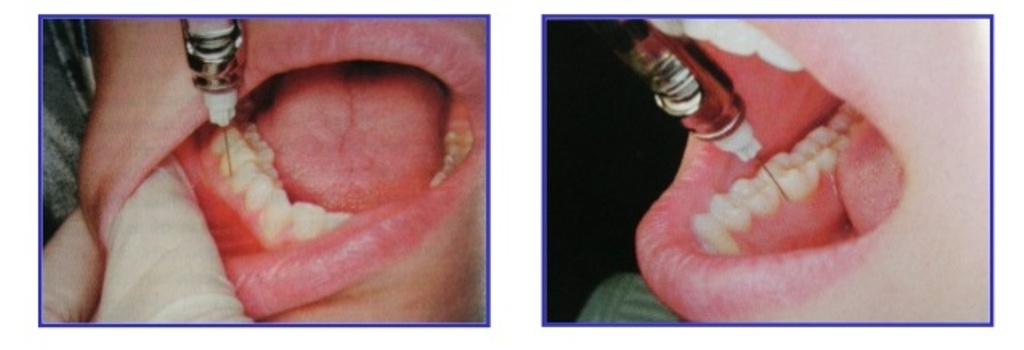 Для получения дополнительной информации об Exparel и его преимуществах ваш хирург-стоматолог будет рад обсудить с вами это лекарство во время консультации.
Для получения дополнительной информации об Exparel и его преимуществах ваш хирург-стоматолог будет рад обсудить с вами это лекарство во время консультации.
Если у вас есть какие-либо вопросы или опасения перед хирургической процедурой в Центре стоматологической имплантологии и хирургии полости рта Greater Modesto, пожалуйста, не стесняйтесь обращаться к нам по телефону 209-527-5050. Наша основная цель — убедиться, что вам комфортно во время процедуры и вы хотите получить от нее оптимальные результаты.
Обезболивание для ветеринарных стоматологических пациентов
Обзор физиологии боли, обсуждение различных анальгетиков и информация, которая поможет создать эффективный протокол обезболивания для ветеринарных стоматологических пациентов.
Annie MillsLVT, VTS (Стоматология) | Ветеринарная стоматология и хирургия полости рта Атланты | Орландо Ветеринарная стоматология | Ветеринарная стоматология Флориды
Энни окончила в 1983 году общественный колледж Макомба в Макомбе, штат Мичиган.В настоящее время она является президентом Академии ветеринарных стоматологов.
Энни опубликовала несколько статей в профессиональных журналах и является соавтором учебника «Стоматологические процедуры мелких животных для ветеринарных техников и медсестер». Она также читала лекции по стоматологии и проводила влажные лаборатории на национальных конференциях и работала со многими командами над организацией, созданием и преподаванием комплексных стоматологических программ.
В настоящее время Энни работает с Бреттом Бекманом, DVM, FAVD, DAVDC, DAAPM, в мобильной стоматологической клинике.«Ничто не доставляет мне большего удовлетворения, чем видеть энтузиазм других техников, которые учатся чему-то новому и могут внедрить это в своих больницах. Как технические специалисты, мы стремимся обеспечить нашим пациентам наилучший уход. Изучение нового навыка для достижения этого — замечательная вещь ».
За последние 10 лет в области оказания качественной ветеринарной помощи в общей практике, особенно в отношении профессиональной стоматологической помощи, были достигнуты большие успехи.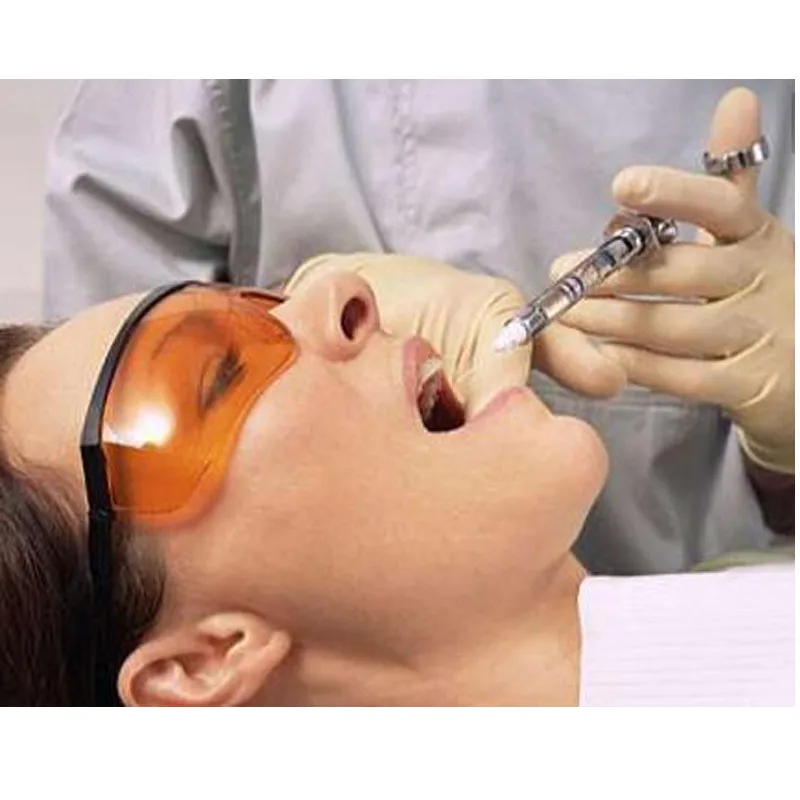 Растущее распространение стоматологической радиологии в общей практике — лишь один из примеров поступательного развития ветеринарной стоматологии.Постоянное образование в области ветеринарной стоматологии пользуется большим спросом, поскольку ветеринары и ветеринарные техники стремятся обеспечить наилучший уход за своими пациентами. Курсы, предлагаемые ветеринарными стоматологами, включают обучение стоматологической радиологии, хирургическому удалению и лечению пародонта, а также основные профилактические навыки и навыки составления карт. Все эти навыки имеют решающее значение для поддержания высоких стандартов ухода за стоматологическими пациентами.
Растущее распространение стоматологической радиологии в общей практике — лишь один из примеров поступательного развития ветеринарной стоматологии.Постоянное образование в области ветеринарной стоматологии пользуется большим спросом, поскольку ветеринары и ветеринарные техники стремятся обеспечить наилучший уход за своими пациентами. Курсы, предлагаемые ветеринарными стоматологами, включают обучение стоматологической радиологии, хирургическому удалению и лечению пародонта, а также основные профилактические навыки и навыки составления карт. Все эти навыки имеют решающее значение для поддержания высоких стандартов ухода за стоматологическими пациентами.
Обезболивание также является важным компонентом комплексного стоматологического обслуживания.Эта статья дает обзор физиологии боли, предлагает обсуждение различных анальгетиков и предоставляет информацию, которая поможет создать эффективный протокол лечения боли для стоматологических пациентов.
Важность снятия стоматологической боли
Эффективное обезболивание до, во время и после стоматологической процедуры может значительно улучшить уход и поднять планку стоматологических услуг, предоставляемых в общей практике. Ряд положительных результатов достигается, когда пациенту комфортно и нет боли.Во время процедуры преимущества обезболивания, в частности регионарной блокады нервов, 1 , включают возможность поддерживать пациента в более легкой плоскости анестезии, что значительно снижает анестезиологический риск для пациента. Обезболивание после процедуры, включая прием лекарств в домашних условиях, способствует плавному послеоперационному восстановлению пациента и может повысить приверженность клиента постоянной профессиональной профилактической чистке зубов и осмотру.
Соблюдение клиентом режима последующего ухода особенно важно для пациентов с пародонтозом, который встречается примерно у 80% собак и 70% кошек в возрасте старше 2 лет. 2 Этим пациентам требуется частая (в некоторых случаях каждые 4-6 месяцев) профессиональная чистка, осмотр и лечение для успешного лечения заболеваний пародонта. Если пациенту делают челюстно-лицевую операцию и не лечили должным образом от боли, у него, скорее всего, будут проявляться явные признаки боли дома после процедуры. Эти признаки могут включать нытье, стоны, обильное слюнотечение и отсутствие аппетита. Маловероятно, что владелец продолжит последующий профессиональный уход после того, как увидит, что его питомец страдает.Отсутствие последующего наблюдения приведет к чрезмерным страданиям пациента по мере прогрессирования стоматологического заболевания без профессиональной оценки и лечения.
Если пациенту делают челюстно-лицевую операцию и не лечили должным образом от боли, у него, скорее всего, будут проявляться явные признаки боли дома после процедуры. Эти признаки могут включать нытье, стоны, обильное слюнотечение и отсутствие аппетита. Маловероятно, что владелец продолжит последующий профессиональный уход после того, как увидит, что его питомец страдает.Отсутствие последующего наблюдения приведет к чрезмерным страданиям пациента по мере прогрессирования стоматологического заболевания без профессиональной оценки и лечения.
Классификация боли
Боль классифицируется на основе происхождения болевого импульса или его физиологического значения.
Клиническая боль возникает при повреждении периферических нервов или спинного мозга, когда ноцицепторы (чувствительные к боли нейроны) подвергаются повторяющимся импульсам без эффекта обезболивания, что в конечном итоге приводит к центральной сенсибилизации, также называемой феноменом возбуждения (ВСТАВКА 1 ) .
ВСТАВКА 1 Предотвращение явления ликвидации Центральная сенсибилизация, или закрутка, возникает, когда спинной мозг подвергается повторяющимся и неконтролируемым болевым раздражителям (клиническая боль). Это явление может начаться уже через 1 час после неуправляемой боли. Несколько физиологических изменений происходят, когда пациент испытывает возбуждение. Выделяются возбуждающие нейропептиды, включая вещество P и глутамат. Эти химические вещества связываются с рецептором N-метил-D-аспартата (NMDA) и стимулируют его.Когда этот рецептор активируется, болевые импульсы усиливаются, что существенно снижает болевой порог пациента. Это также известно как гипералгезия, усиленная реакция на умеренно болезненный раздражитель. Этот химический ответ также приводит к аллодинии, болезненной реакции на безболезненный раздражитель. Кроме того, рецепторы мю и альфа-2 становятся менее восприимчивыми к действию анальгетиков, что делает их неэффективными, пока пациент находится в этом состоянии. Чтобы предотвратить явление возбуждения, вводят антагонист NMDA, чтобы блокировать связывание вещества P и глутамата с рецептором NMDA.Чаще всего для этой цели используется кетамин. Однако кетамин не является болеутоляющим средством, поэтому его лучше всего вводить вместе с опиоидом для одновременного облегчения боли. Инфузия с постоянной скоростью (CRI) — наиболее практичный метод правильного введения этих агентов. При введении через CRI кетамин может быть доставлен в достаточно малой дозе, чтобы блокировать рецептор NMDA без диссоциативных эффектов, связанных с более высокими дозами. 3 Для достижения наилучших результатов CRI следует начинать за 1–3 часа до хирургической процедуры, поддерживать на протяжении всей процедуры и продолжать послеоперационный период в течение 1–4 часов, в зависимости от реакции пациента.
Периферическая боль может включать висцеральную (грудную или абдоминальную) или соматическую боль в суставах и мышцах. Висцеральная боль характеризуется спазматическим ощущением и плохо дифференцируется. Соматическая боль же локализована и проявляется в виде ноющих или пульсирующих ощущений. Например, пациенты испытывают соматическую боль после операции по стерилизации или другой абдоминальной хирургической операции.
Нейропатическая боль возникает при повреждении периферических нервов или спинного мозга и ощущается как периодическое ощущение жжения.Больные раком, получающие лучевую терапию, и пациенты, перенесшие ампутацию конечностей, испытывают этот тип боли.
Идиопатическая боль существует без определенной причины и часто связана со стрессом и изменениями поведения пациента.
Физиологическая боль вызвана болевым раздражителем, введенным в периферические нервы. Этот тип боли также известен как обучающая боль. 4 Он действует мгновенно и остро и «учит» пациента защищаться от всего, что причиняет боль. Для иллюстрации представьте себе двухлетнего ребенка, который касается горячей горелки на плите и быстро отдергивает руку, чтобы избежать дальнейших травм. Боль в полости рта, вызванная стоматологическим заболеванием или лечением стоматологического заболевания, попадает в эту категорию; поэтому об этом типе боли и пойдет речь в этой статье. Если не справиться с физиологической болью, она может быстро превратиться в клиническую боль. 4
Для иллюстрации представьте себе двухлетнего ребенка, который касается горячей горелки на плите и быстро отдергивает руку, чтобы избежать дальнейших травм. Боль в полости рта, вызванная стоматологическим заболеванием или лечением стоматологического заболевания, попадает в эту категорию; поэтому об этом типе боли и пойдет речь в этой статье. Если не справиться с физиологической болью, она может быстро превратиться в клиническую боль. 4
Признаки боли
Физиология боли у животных очень похожа на физиологию боли у людей; то есть животные испытывают и чувствуют боль так же, как и люди. 5 Однако животные обычно не проявляют болевой реакции, как люди. Они могут быть стойкими или скрывать свою реакцию на боль.
Когда животное получает острую травму, легко распознаются явные проявления боли, такие как вокализация (например, нытье, стон). Пациенты могут хромать или вздрагивать при пальпации. Пациентов, страдающих зубной болью, бывает гораздо труднее оценить, потому что они, как правило, страдают в тишине. Стоматологические заболевания, такие как сломанные зубы, могут быть мучительными, но у этих пациентов могут не наблюдаться никаких признаков боли или могут наблюдаться очень незначительные изменения в поведении.Незначительные изменения позы, слюнотечение, косоглазие, пристальный взгляд, прятание, летаргия и даже мурлыканье могут указывать на дискомфорт во рту.
Распознать эти признаки может быть непросто, и их иногда пропускают как реакцию на боль. Изменения в поведении старых домашних животных, такие как снижение аппетита и активности, часто воспринимаются владельцами как «просто замедляющееся» в более поздние годы. Однако во многих случаях эти пациенты испытывают длительную боль в полости рта, вызванную длительным нелеченным стоматологическим заболеванием. После того, как болезнь вылечена и боль купирована или устранена, эти пациенты демонстрируют множество положительных поведенческих изменений, как описано многими владельцами во время повторных посещений.
Почти все процедуры, которые используются для лечения стоматологических заболеваний, могут вызывать боль разной степени. Такие незначительные стоматологические процедуры, как ультразвуковое удаление зубного камня или чистка корня, могут вызвать легкую или умеренную боль. Более сложные процедуры, включая хирургическое удаление, резекцию единым блоком и мандибулэктомию, могут вызвать сильную боль. Если послеоперационная боль не купируется должным образом во время выздоровления и в дни после процедуры, она может иметь пагубные последствия, особенно у пожилых пациентов или пациентов с легкими нарушениями функции органов, такими как заболевание печени или почек. 6 Однако у пациентов с ранее существовавшими хроническими заболеваниями, такими как заболевание почек или печени, выбор лекарств может быть ограничен. Например, в этих случаях следует с осторожностью применять нестероидные противовоспалительные препараты (НПВП) или их избегать. Все сценарии от легкой до сильной боли должны быть рассмотрены соответствующим образом для общего благополучия пациента.
Физиология боли
Для реализации успешных протоколов обезболивания полезно знать, как боль передается и в конечном итоге воспринимается пациентом.Понимание этого «болевого пути» является ключом к эффективному лечению боли.
Физиологический процесс болевой реакции состоит из 3 основных компонентов, кульминацией которых является восприятие боли корой головного мозга, по сути, распознавание боли пациентом или ноцицепция. Он начинается с вредного раздражителя или, проще говоря, болезненного события в месте травмы или операционного поля. Стимул преобразуется из физической энергии в электрический импульс периферических нервов.Этот процесс известен как трансдукция .
Передача происходит тогда, когда электрическая энергия передается по нервным волокнам через периферическую нервную систему. В передаче участвуют два первичных нервных волокна. Волокна А-дельта проводят быструю боль, которая распознается пациентом как первое резкое колющее болевое ощущение. Волокна С проводят медленную боль, которая распознается как тупая, пульсирующая боль.
Волокна С проводят медленную боль, которая распознается как тупая, пульсирующая боль.
Когда болевой раздражитель передается и в конечном итоге достигает спинного мозга, может иметь место модуляция .Эндогенные системы, расположенные внутри спинного рога, включая опиоидную, серотонинергическую и норадренергическую системы, могут подавлять или уменьшать боль. Другими словами, модуляция позволяет пациенту до некоторой степени уменьшить собственную боль.
Восприятие боли пациентом — это конечный результат трансдукции, передачи и модуляции. 7 Каждый из этих процессов болевого пути чувствителен к воздействию различных анальгетиков, доступных ветеринарам.
Обезболивающие
Классы анальгетиков включают опиоиды, агонисты альфа-2, НПВП, местные анестетики и адъювантные анальгетики.
Опиоиды
Опиоиды классифицируются по эффекту, который они оказывают на определенные рецепторы. Рецепторы Mu, расположенные на нейроне второго порядка в спинном мозге (где происходит модуляция), отвечают за наиболее глубокую анальгезию в организме. Когда агонист — агент, усиливающий рецептор — вводится и связывается с рецептором, анальгетический эффект значительно усиливается, тем самым облегчая боль для пациента. Наиболее распространенные примеры доступных чистых агонистов мю перечислены в ТАБЛИЦЕ ТАБЛИЦЫ 1 .Эти агенты используются при более сильной боли или в качестве премедикации перед хирургическими процедурами и могут вводиться внутривенно, внутримышечно, трансдермально или перорально. Однако эти опиаты могут вызывать дисфорию (беспокойство) и / или гипертермию, поэтому следует соблюдать осторожность при применении чистых агонистов мю у кошек.
| ЛЕКАРСТВЕННЫЕ СРЕДСТВА | ДОЗИРОВКА (СОБАКИ И КОШКИ) |
| Морфин | 0. 5–2 мг / кг 7 Внутривенно, внутримышечно или подкожно в качестве премедикации за 5–15 мин до индукции 5–2 мг / кг 7 Внутривенно, внутримышечно или подкожно в качестве премедикации за 5–15 мин до индукции |
| Гидроморфон | 0,05–0,3 мг / кг 8 Внутривенно, внутримышечно или подкожно |
| Пластырь трансдермальный с фентанилом | <7 кг: пластырь 25 мкг в течение 3 дней 7–18 кг: пластырь 50 мкг в течение 3 дней 8–27 кг: пластырь 75 мкг в течение 3 дней > 27 кг: пластырь 100 мкг в течение 3 дней 8 |
| Кодеин | 1-2 мг / кг 8 перорально в послеоперационном периоде |
Бупренорфин (0.005–0,02 мг / кг) считается частичным агонистом мю (т.е. он только частично стимулирует рецептор), что делает его менее эффективным, чем чистые агонисты мю, и используется при слабой или умеренной боли. Этот препарат чаще используется для кошек, чтобы избежать побочных эффектов чистых агонистов мю. Бупренорфин можно вводить внутривенно, внутримышечно, подкожно или перорально. 8
Буторфанол (0,2–1,0 мг / кг) является агонистом / антагонистом мю. Он одновременно усиливает и блокирует мю-рецептор, что делает его менее эффективным, чем чистый агонист мю.Кроме того, действие этого средства относительно невелико, всего от 1 до 3 часов. Более сложные стоматологические процедуры часто длятся до 2 часов. Если буторфанол используется в качестве премедикации, хирургическая процедура потенциально может пережить действие анальгетика, что приведет к выздоровлению пациента без преимуществ обезболивания. Буторфанол не рекомендуется в качестве эффективного анальгетика при стоматологических процедурах из-за его меньшей эффективности и непродолжительности. 8
Агонисты Альфа-2
Агонисты альфа-2 включают ксилазин (0.1–0,5 мг / кг) и медетомидин (1–10 мкг / кг), которые усиливают рецептор альфа-2 на нейроне первого порядка. Эти агенты могут иногда вызывать неблагоприятные сердечные эффекты, особенно тяжелую брадикардию. Медетомидин следует применять с осторожностью или даже избегать, особенно у пациентов с сердечными заболеваниями. 8
НПВП
НПВП предотвращают образование простагландинов, воздействуя на фермент циклооксигеназу, ответственный за выработку простагландинов. Известно, что простагландины вызывают воспаление и боль, а также влияют на периферические ноцицепторы, вызывая периферическую боль.Карпрофен (4,4 мг / кг один раз в сутки), мелоксикам (0,2 мг / кг первоначально; 0,1 мг / кг один раз в сутки) и кетопрофен (1,0–2,0 мг / кг) являются наиболее часто используемыми НПВП в ветеринарии. Они доступны в виде инъекций и пероральных форм. 8
Местные анестетики
Местные анестетики препятствуют прохождению нервных импульсов от места операции. Лидокаин (максимум 7 мг / кг на участок) 8 и бупивикаин (1,0 мг / кг) 8 можно использовать отдельно или одновременно. Однако важно отметить, что лидокаин имеет гораздо более короткую продолжительность действия (1-2 часа), чем бупивакаин (до 6 часов).
Адъювантные анальгетики
Адъювантные анальгетики — это агенты, которые используются для других целей, но, как было обнаружено, оказывают положительное влияние на облегчение определенных болезненных состояний. Антидепрессанты, нейролептики и противосудорожные средства — несколько примеров. Антагонисты рецепторов N-метил-D-аспартата (NMDA) также попадают в эту группу. Кетамин (инъекционный) и габапентин (пероральный) обычно используются в качестве антагонистов NMDA.
Анальгетическая стратегия для стоматологических пациентов
Премедикация анестетиками
Первый шаг к эффективной стратегии обезболивания начинается с так называемого упреждающего обезболивания, при котором анальгетик вводится до того, как пациент подвергнется воздействию вредных раздражителей.Наркотик, такой как опиаты, а также в некоторых случаях НПВП обычно вводят в качестве упреждающего обезболивания. Упреждающее введение анальгетика перед началом стоматологической процедуры может помочь пациенту избежать послеоперационной клинической боли. Увеличение модуляции, происходящей в спинном роге спинного мозга, более эффективно контролирует боль, тем самым предотвращая центральную сенсибилизацию или возбуждение, которые в противном случае могут возникнуть во время выздоровления (ВСТАВКА 1) .
Упреждающее введение анальгетика перед началом стоматологической процедуры может помочь пациенту избежать послеоперационной клинической боли. Увеличение модуляции, происходящей в спинном роге спинного мозга, более эффективно контролирует боль, тем самым предотвращая центральную сенсибилизацию или возбуждение, которые в противном случае могут возникнуть во время выздоровления (ВСТАВКА 1) .
Блокада регионарного нерва
Регионарная блокада нервов доставляет анестетик в отверстие или рядом с ним, где расположен целевой нервный пучок, чтобы блокировать чувствительность в определенной области полости рта.Наиболее широко используемые места для установки нервной блокады во время стоматологических процедур — это подглазничное отверстие, каудальная верхнечелюстная область, нижнее альвеолярное отверстие, среднее подбородочное отверстие и нижнее альвеолярное отверстие. Техника так же проста, как укол. Правильное размещение иглы для доставки агента для достаточного промывания нервного пучка — вот где существует большая часть проблемы. Однако при надлежащем обучении в условиях влажной лаборатории и дополнительной практике на образцах трупа овладеть этим навыком может быть относительно легко.
Обезболивание регионарного нерва абсолютно необходимо стоматологическим службам для качественного ухода за пациентами. Чтобы проиллюстрировать этот момент, представьте, что, когда пациент чувствует боль под наркозом, его частота сердечных сокращений, частота дыхания и артериальное давление повышаются. Пациент может даже попытаться пошевелиться, если анестезия слишком «легкая». Эти изменения предупреждают анестезиолога, и он немедленно реагирует, увеличивая вдыхаемый газ, чтобы обеспечить более глубокую анестезию для пациента, чтобы процедура могла быть завершена.Более глубокие уровни анестезии могут нарушить сердечный выброс, артериальное давление и дыхание. Когда ноцицепция предотвращается с помощью эффективно размещенной блокады нерва, у пациента не наблюдается изменений в частоте сердечных сокращений, частоте дыхания или кровяном давлении, и, следовательно, его можно поддерживать на гораздо более легком уровне анестезии.
ВСТАВКА 2 Стратегия сбалансированной анальгезии для образца 1. Упреждающая анальгезия 2. Интраоперационная анальгезия 3. Послеоперационная анальгезия
Сбалансированная анальгезия
Основная часть успешной анальгетической стратегии состоит из мультимодального или «сбалансированного» подхода.Сбалансированная анальгезия определяется как одновременное использование агентов из двух или более классификаций лекарств для модуляции болевого импульса по мере его прохождения по болевому пути. Прекращая трансдукцию и передачу, а также усиливая эффекты модуляции в спинном мозге, сбалансированная анальгезия обеспечивает оптимальное обезболивание. ВСТАВКА 2 описывает конкретный план того, когда и где использовать анальгетики в успешной стратегии лечения боли, учитывая процессы болевого пути и прерывание болевого раздражителя.Пациенты, которые проходят безболезненное выздоровление, менее подвержены центральной сенсибилизации. Также устраняется болевое поведение во время выздоровления, в том числе вокализация и взбучивание.
Связь с клиентом
Анестезия домашнего животного является серьезным опасением и источником беспокойства для большинства владельцев домашних животных, когда рекомендуются стоматологические процедуры, и часто является причиной того, что владельцы не следуют рекомендациям по профессиональной чистке, осмотру и лечению зубов. Информирование клиентов о положительных эффектах комплексной стратегии обезболивания, в том числе о преимуществах регионарной нервной анальгезии (т.е., использование более легкой плоскости анестезии), может уменьшить эти страхи.
Уход на дому
В большинстве случаев блокада регионарного нерва, скорее всего, будет действовать во время выздоровления и даже после возвращения пациента домой. Кроме того, любые введенные инъекционные НПВП также будут обеспечивать обезболивание, поскольку продолжительность действия инъекционных НПВП может составлять до 24 часов. Владельцы приятно удивляются, когда их питомец ест и чувствует себя комфортно в течение всего вечера после стоматологической процедуры.Опять же, это может повысить приверженность клиентов к последующему профессиональному уходу за зубами, необходимому для успешного лечения заболеваний пародонта.
Обезболивание необходимо продолжить в дни после стоматологической процедуры. Для введения послеоперационных анальгетиков доступно несколько вариантов, включая жевательные таблетки, жидкости для перорального применения и трансдермальные пластыри. Опиаты, вводимые вместе с НПВП, создают синергетический эффект, обеспечивая более глубокое обезболивание для пациента. 7
Заключение
Внедрение протокола обезболивания должно включать всю ветеринарную бригаду.Хотя эта статья представляет собой введение во многие аспекты физиологии боли и управления болью, полное обсуждение лечения боли в стоматологических условиях выходит за рамки отдельной статьи. Курсы повышения квалификации, включая лекции, влажные лаборатории и онлайн-вебинары, предлагаются по этому конкретному предмету, а также по другим дисциплинам ветеринарной стоматологии. Чтобы поддерживать высокий уровень ухода за стоматологическими пациентами, ветеринарные техники должны использовать имеющиеся возможности повышения квалификации.В конечном итоге пациент получает пользу от применения эффективного протокола обезболивания.
Ссылки
- Beckman B. Регионарные блокады нервов — ключ к оказанию качественной стоматологической помощи. DVM360, сентябрь 2007 г. veterinarynews.dvm360.com/regional-nerve-blocks-key-delivering-quality-dental-care. По состоянию на январь 2016 г.
- Виггс Р., Лобпрайз Х. Принципы и практика ветеринарной стоматологии . Филадельфия, Пенсильвания: Липпинкотт-Рэйвен; 1997: 187.
- Штейн Б.Инфузии обезболивающего с постоянной скоростью. Октябрь 2005 г. vasg.org/constant_rate_infusions.htm. По состоянию на январь 2016 г.
- Транкуилли В., Гримм К., Ламонт Л. Обезболивание для практикующих мелких животных . 2-е изд. Джексон, Вайоминг: Тетон Нью Медиа; 2000: 2.
- Транкуилли В., Гримм К., Ламонт Л. Обезболивание для практикующих мелких животных. 2-е изд. Джексон, Вайоминг: Тетон Нью Медиа; 2000: 6.
- Holmstrom S. Ветеринарная стоматология для технических специалистов и офисного персонала. Филадельфия, Пенсильвания: Сондерс; 2000: 142.
- Транкуилли В., Гримм К., Ламонт Л., Обезболивание для практикующих мелких животных. 2-е изд. Джексон, Вайоминг: Teton New Media, 2000, стр. 4-8, 13
- Куен Н. Североамериканский справочник домашних животных. 10-е изд. Порт-Гурон, штат Мичиган: сборники по Северной Америке; 2013.
Обезболивание для стоматологических пациентов
Статья, которую вы прочитали, была одобрена RACE для 1 часа непрерывного образования, но более недоступна.Викторина — это хороший способ проверить свои знания!
- Процент собак старше 2 лет с заболеваниями пародонта составляет
- 10%
- 20%
- 60%
- 80%
- Мурлыкание может быть признаком боли.
- Истинно
- Ложь
- Ноцицепция определяется как
- передача болевых импульсов
- Распознавание боли пациентом
- центральная сенсибилизация
- болевой раздражитель
Периферические нервы волокна - C отвечают за
- Фаллодиния
- Проведение быстрой или первой резкой боли
- Производство простагландинов
- Проведение медленной или тупой, пульсирующей боли
- ___________ рецептор отвечает за наиболее глубокую анальгезию в организме.
- альфа-2
- NMDA
- му
- опиоид
- Агонист определяется как
- анальгетик, усиливающий рецептор
- анальгетик, блокирующий рецептор
- опиоидный рецептор
- ответ на болевой раздражитель
- Центральная сенсибилизация происходит при стимуляции рецептора ______________.
- му
- альфа-2
- спинной рог
- NMDA
- НПВП предотвращают образование простагландинов путем
- , нацеленный на фермент циклооксигеназу
- начало выброса вещества P
- предотвращение трансдукции
- связывание с рецептором NMDA
- После чего будет возникать соматическая боль?
- перелом голени острый
- лучевая терапия
- хирургическое удаление зуба
- Исследовательская хирургия брюшной полости
- Пациенты с стоматологическими заболеваниями часто проявляют внешние признаки боли.
