Синус-лифтинг и трансантральный доступ к удалению фрагмента корня
На этой странице
РезюмеВведениеИстория болезниОбсуждениеСсылкиАвторское правоСтатьи по теме
Целью данного отчета является представление случая удаления фрагмента корня во время плановой процедуры синус-лифтинга. После неудачного удаления моляра мы решили извлечь оставшуюся верхушку корня трансантральным доступом, чтобы не повредить чрезмерно объем кости. Без изменения основной цели реабилитации имплантата процедура удаления фрагмента была проведена до установки имплантата во время необходимой операции синус-лифтинга. Достигнута более высокая видимость операционного поля. Остаток фрагмента корня был удален без дополнительной операции, что позволило избежать послеоперационного дискомфорта. Цель состоит в том, чтобы подчеркнуть важность возможности изменить планирование во время интраоперационных осложнений. Наиболее целесообразно оперировать безопасными и простыми процедурами, чтобы уменьшить хирургический дискомфорт для пациента.
1. Введение
Для замены одного отсутствующего зуба доступны различные методы лечения: съемный частичный протез, несъемный частичный протез или зубной имплантат. На выбор влияют клинические факторы, факторы, связанные со стоматологом и пациентом [1], но и стоматолог, и пациент все чаще предпочитают избегать повреждения соседних зубов и проводить реабилитацию с помощью внутрикостного имплантата [2].
Традиционно перед установкой дентальных имплантатов скомпрометированные зубы удаляют, а лунки после удаления оставляют на 3-4 месяца для заживления [3].
Иногда могут возникать осложнения, и важно иметь возможность снова спланировать хирургическую процедуру, ограничивая ущерб и дискомфорт для пациента.
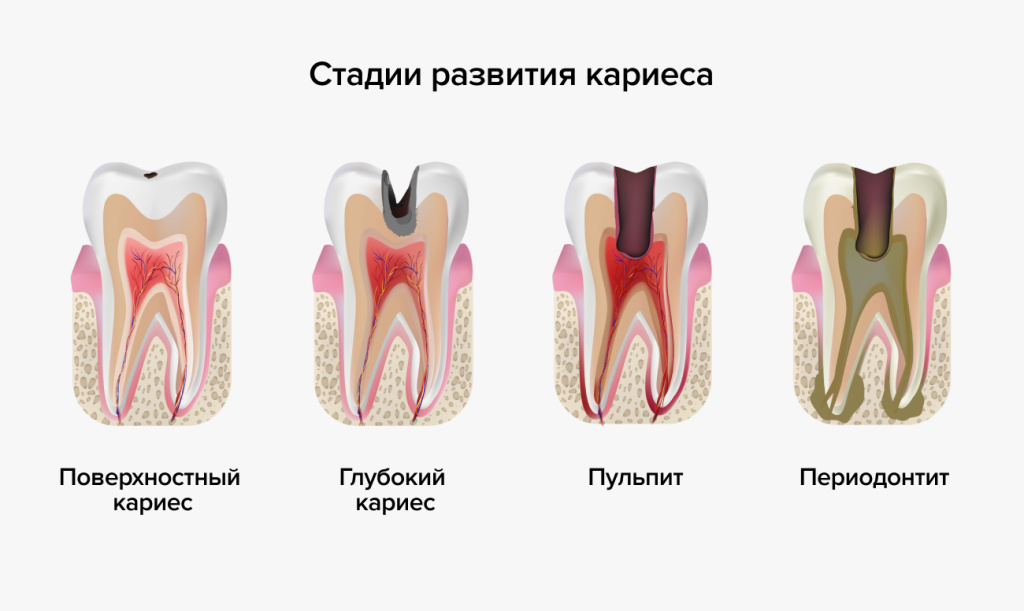
Наиболее частым осложнением экстракции, безусловно, является перелом корня/верхушки в альвеоле [4]. Когда это происходит в верхней челюсти, важно управлять им, чтобы сохранить лунку и избежать ороантрального свища.
Удаление корня через альвеолярное отверстие без удаления кости из лунки экстракции не всегда возможно, а чрезмерное удаление кости может привести к хроническим осложнениям и недостатку объема кости для последующей реставрации имплантатом [5].
В литературе имеются исследования по удалению инородного тела из верхнечелюстной пазухи [6–9]. Эти исследования предлагают иметь четкий обзор операционного поля и, таким образом, использовать технику Caldwell-Luc, которая позволяет отказаться от слепых процедур, однако, удаляя большую часть передней стенки верхней челюсти. В противном случае этот метод остается инвазивным и травматичным, с последующими осложнениями, связанными [10], такими как отек, инфекция, орбитальная гематома, нарушения зрения, повреждение подглазничного нерва и ороантральный свищ.
В этом клиническом отчете мы представляем случай, в котором фрагмент не был вывихнут в верхнечелюстную пазуху, а остался в небной альвеолярной кости под мембраной Шнайдера. Хирург решил оставить фрагмент, зная, что он будет удален во время запланированной процедуры синус-лифтинга для внутрикостной имплантационной реабилитации.
Это решение благоприятно сказалось на минимальном ущербе для пациента и сокращении хирургического назначения.
2. История болезни
51-летний пациент мужского пола (R.R.) с хорошим общим состоянием здоровья (ASA 1), некурящий, был направлен в наше отделение для восстановления первого моляра (рис. 1). Зуб был пародонтально скомпрометирован, с подвижностью II степени и интересом к фуркации. Было решено удалить его и на втором этапе, после 3-х месячного периода заживления, произвести одиночную реставрацию имплантатом с увеличением объема кости.
Первая попытка удаления этого зуба была предпринята неопытным челюстно-лицевым хирургом, при этом небный остаточный корень остался внутри (рис. 2).
Также во время второго сеанса у специалиста было трудно и сложно удалить весь корень, который был хрупким и разваливался.
Чтобы избежать большей потери костной массы и ороантрального сообщения (рис. 3), было решено оставить последний апикальный фрагмент в альвеоле. Основная цель не изменилась, и было выбрано извлечение остаточной верхушки корня во время процедуры синус-лифтинга, поскольку антростомический доступ позволил бы удалить ее с большей видимостью операционного поля.
После периода заживления потребовалось еще одно точное рентгенологическое исследование. Как и в любом другом случае подъема дна пазухи, компьютерная томография (КТ) в переформатированном формате требовалась для изучения недостаточной костной поддержки (рис. 4).
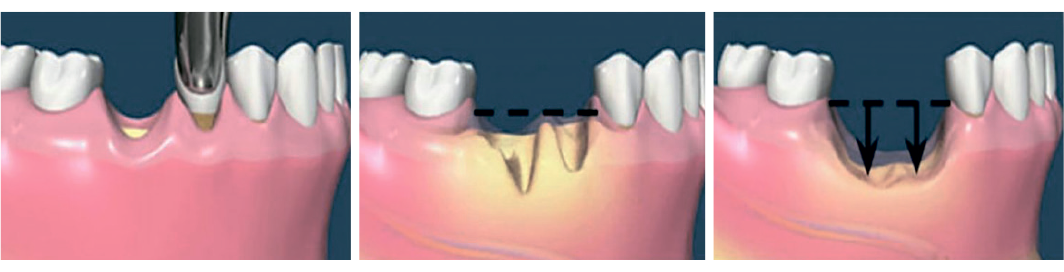
Это исследование также выявило небное положение остаточной верхушки корня. Операцию выполняли под местной проводниковой анестезией (задний верхний альвеолярный нерв, большой небный нерв и буккальный инфильтрат от клыка до первого моляра). Был выполнен внутрибороздковый и альвеолярный разрез, а слизисто-надкостничный лоскут на всю толщину был отогнут, чтобы обнажить верхнечелюстную и небную стенки (рис. 5 и 6).
Антростома диаметром 5 мм была наложена примерно от дистального корня первого премоляра до мезиального корня второго моляра (фото 7).
Мембрана была приподнята над костью, и мы могли видеть фрагмент корня, примыкающий к дну пазухи. Остаток был легко удален кровоостанавливающими зажимами (рис. 8(а) и 8(б)).
8(а) и 8(б)).
После этого имплантат был установлен традиционным способом: для подготовки ложа имплантата были использованы сверла и установлен имплантат диаметром 4,3 Ø и длиной 11,5 мм (NobelReplace Select, NobelBiocare, Гетеборг, Швеция), защищающий приподнятая синусовая мембрана. Крутящий момент при введении составлял 35 Н/см, измеренный оператором с помощью ручного динамометрического ключа. Материал трансплантата в виде частиц (Geistlich Bio-Oss) был введен между мембраной Шнайдера и дном пазухи, а также между имплантатом и вестибулярной тканью для заполнения зазора (рис. 9).(а)).
В латеральные костные окна была установлена коллагеновая мембрана для укрепления и сохранения стабильности материала трансплантата (рис. 9(б)).
Первично ушивали рану и накладывали отдельные швы.
Фармакологическое лечение включало антибиотикотерапию (перорально амоксициллин и клавулановую кислоту каждые 8 часов) и нестероидные противовоспалительные препараты (ибупрофен 600 мг, по потребности пациента).
Швы сняты через пятнадцать дней, послеоперационных осложнений не было. Признаков инфекции, воспаления или гайморита не обнаружено.
Через три месяца была проведена операция второго этапа, чтобы открыть фиксатор и установить заглушку (рис. 10). Рентгенологическое исследование показало (фото 11) правильную остеоинтеграцию, хорошее заполнение кости и успешное восстановление верхушки перелома (фото 12).
3. Обсуждение
Удаление – наиболее распространенная операция, выполняемая в стоматологическом кабинете. Хотя большинство случаев простые, могут возникнуть осложнения.
Перелом корня является наиболее частым осложнением удаления зубов [11]. Это происходит случайно и может вызвать серьезные проблемы в виде инфекции, резидуальной кисты и, в случае смещения фрагмента, ороантрального свища [12].
В эндодонтически леченных зубах сопротивление переломам снижается, а величина напряжения в тканях зуба увеличивается перед лицом функциональных сил. Эти напряжения представляют собой вертикальные и косые силы, которые лежат в основе жевательной функции и увеличивают возможность перелома как коронки, так и корня. Типы реставраций играют важную роль в клиническом прогнозе этих эндодонтически леченных зубов [13]. Во многих исследованиях были выявлены идеальные восстановительные подходы, которые повышают устойчивость к разрушению оставшихся тканей зуба после эндодонтического лечения и обеспечивают минимальную передачу напряжения [14, 15]. Однако, когда есть сильный интерес пациента к сохранению скомпрометированного зуба, необходимо четко подчеркнуть, что зубы, пролеченные эндодонтически, более слабые и с высокой вероятностью перелома и возможных осложнений.
Типы реставраций играют важную роль в клиническом прогнозе этих эндодонтически леченных зубов [13]. Во многих исследованиях были выявлены идеальные восстановительные подходы, которые повышают устойчивость к разрушению оставшихся тканей зуба после эндодонтического лечения и обеспечивают минимальную передачу напряжения [14, 15]. Однако, когда есть сильный интерес пациента к сохранению скомпрометированного зуба, необходимо четко подчеркнуть, что зубы, пролеченные эндодонтически, более слабые и с высокой вероятностью перелома и возможных осложнений.
При извлечении отломков большую роль играет видимость операционного поля.
Попытка получить доступ к апексу вслепую может привести к неоправданному агрессивному лечению с худшим прогнозом заживления альвеол, влияя на костную недостаточность в этой области.
Кроме того, недостаточный объем кости у нашего пациента потребовал хирургического вмешательства для его увеличения для установки имплантата, и необходимо было всеми средствами предотвратить большую потерю объема кости. Было принято решение выполнить антростомию с восстановлением имплантата и одновременным извлечением фрагмента корня. Необходимость операции синус-лифтинга определяет адекватное время заживления (в нашем случае это было 3 месяца), чтобы быть уверенным в достижении правильной первичной стабильности коронки.
Было принято решение выполнить антростомию с восстановлением имплантата и одновременным извлечением фрагмента корня. Необходимость операции синус-лифтинга определяет адекватное время заживления (в нашем случае это было 3 месяца), чтобы быть уверенным в достижении правильной первичной стабильности коронки.
В литературе описаны случаи смещения инородных тел в верхнечелюстную пазуху из-за повышенной миграции оральных имплантатов. Если поиск ограничивается только сломанным корнем, результаты подчеркивают корреляцию с удалением третьих моляров верхней челюсти.
Даже если инородным телом является корень или оральный имплантат, миграция инородных тел в околоносовые пазухи, безусловно, является серьезным осложнением и требует надлежащей процедуры для его извлечения во избежание хронических инфекций. Большинство авторов выбрали методику Колдуэлла-Люка [16–18]. Этот доступ обеспечивает прямой доступ к пазухам, но может привести к частичной потере функций пазухи. По этой причине наиболее часто используемой техникой является функциональная эндоскопическая хирургия околоносовых пазух (ФЭСС) [19]. ]. Этот метод является минимально инвазивным, воссоздает адекватную проходимость устьев пазух и обеспечивает доступ к дренированию и очистке экссудата полости.
]. Этот метод является минимально инвазивным, воссоздает адекватную проходимость устьев пазух и обеспечивает доступ к дренированию и очистке экссудата полости.
В случае миграции инородного тела в пазуху важно подчеркнуть, что у пациентов не всегда проявляются симптомы. В литературе есть сообщения о бессимптомных случаях [16] и сообщения о пациентах с инфекциями, такими как острый и хронический синусит [16, 20, 21]. Но было бы уместно удалить все инородные тела, присутствующие в верхнечелюстной пазухе, из-за нарушения очистки пазухи и воспалительной реакции оболочки пазухи.
В нашем случае сломанный корень не находился в пазухе, но все еще удерживался оболочкой пазухи.
Подъем шнайдеровой мембраны позволяет открыть операционную область, получить лучший обзор и получить доступ к остаточному фрагменту с помощью неинвазивных инструментов, таких как кровоостанавливающие зажимы.
Этой работой мы хотим подчеркнуть важность возможности изменить планирование во время интраоперационных осложнений. Наиболее целесообразно оперировать безопасными и простыми процедурами, чтобы уменьшить хирургический дискомфорт для пациента.
Наиболее целесообразно оперировать безопасными и простыми процедурами, чтобы уменьшить хирургический дискомфорт для пациента.
Ссылки
-
F.A. Al-Quran, R.F. Al-Ghalayini и B.N. Al-Zu’bi, «Протезирование одного зуба: факторы, влияющие на различные методы протезирования», BMC Oral Health , vol. 11, нет. 1, статья 34, 2011.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
P. Bouchard, F. Renouard, D. Bourgeois, O. Fromentin, MH Jeanneret и A. Beresniak, «Моделирование экономической эффективности зубного имплантата по сравнению с мостом», Clinical Oral Implant Research , vol. 20, нет. 6, стр. 583–587, 2009.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
Р. Аделл, У. Лекхольм, Б. Роклер и П. И. Бранемарк, «15-летнее исследование остеоинтегрированных имплантатов при лечении беззубой челюсти», International Journal of Oral Surgery , vol.
 10, нет. 6, pp. 387–416, 1981.
10, нет. 6, pp. 387–416, 1981. Просмотр по адресу:
Google Scholar
-
Г. Венкатешвар, М. Падхье, А. Хосла и С. Каккар, «Осложнения удаления зубов: ретроспективное исследование». Индийский журнал стоматологических исследований , том. 22, нет. 5, стр. 633–638, 2011.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
С. Укан и Д. Бухбиндер, «Подход синус-лифтинга для извлечения фрагментов корня из верхнечелюстной пазухи», Международный журнал челюстно-лицевой хирургии , том. 32, нет. 1, стр. 87–90, 2003 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
И.-Ю. Хуанг, К.-М. Чен и Ф.-Х. Чуанг, «Процедура Колдуэлла-Люка для извлечения смещенного корня в верхнечелюстной пазухе», Хирургия полости рта, медицина полости рта, патология полости рта, радиология полости рта и эндодонтология , vol.
 112, нет. 6, стр. e59–e63, 2011.
112, нет. 6, стр. e59–e63, 2011. Посмотреть по адресу:
Сайт издателя | Google Scholar
-
А. Сети, К. М. Кариаппа и А. Читра, «Фрагмент корня в устье верхнечелюстной пазухи», Британский журнал челюстно-лицевой хирургии , том. 47, нет. 7, стр. 572–573, 2009.
Посмотреть по адресу:
Сайт издателя | Академия Google
-
Д. Фланаган, «Метод извлечения смещенного зубного имплантата из верхнечелюстной пазухи», Журнал оральной имплантологии , том. 35, нет. 2, стр. 70–74, 2009 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
A. Borgonovo, A. Fabbri, R. Boninsegna, M. Dolci и R. Censi, «Смещение зубного имплантата в верхнечелюстную пазуху: серия случаев», Minerva Stomatologica , vol.
 59, нет. 1-2, стр. 45–54, 2010.
59, нет. 1-2, стр. 45–54, 2010. Просмотр:
Google Scholar
-
Дж. ДеФрейтас и Ф. Э. Люсенте, «Процедура Колдуэлла-Люка: институциональный обзор 670 случаев: 1975–1985», Ларингоскоп , том. 98, нет. 12, pp. 1297–1300, 1988.
Посмотреть по адресу:
Google Scholar
-
Г. Венкатешвар, М. Падхье, А. Хосла и С. Каккар, «Осложнения удаления зубов: ретроспективное исследование». Индийский журнал стоматологических исследований , том. 22, нет. 2011. Т. 5. С. 633–638.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
Э. Дж. Вулли и М. Патель, «Субдуральная эмпиема, возникающая в результате смещения корня в верхнечелюстную полость», British Dental Journal , vol. 182, нет. 11, pp. 430–432, 1997.
Посмотреть по адресу:
Google Scholar
-
И. Йикылган и О. Бала, «Как можно контролировать стресс в эндодонтически леченных зубах? Трехмерный анализ методом конечных элементов», The Scientific World Journal , том. 2013 г., идентификатор статьи 426134, 7 страниц, 2013 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
A. Elayouti, M.I. Serry, J. Geis-Gerstorfer и C. Löst, «Влияние покрытия бугорков на сопротивление переломам премоляров с полостями эндодонтического доступа», International Endodontic Journal , vol. 44, нет. 6, стр. 543–549, 2011.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
М. Хаммад, А. Куалтроу и Н. Силикас, «Влияние новых обтурирующих материалов на устойчивость к вертикальным переломам корней эндодонтически пролеченных зубов», Журнал эндодонтии , том.
 33, нет. 6, стр. 732–736, 2007.
33, нет. 6, стр. 732–736, 2007. Посмотреть по адресу:
Сайт издателя | Google Scholar
-
G. M. Raghoebar and A. Vissink, «Лечение внутрикостного имплантата, мигрировавшего в верхнечелюстную пазуху, не вызывающего верхнечелюстной синусит: отчет о клиническом случае», International Journal of Oral and челюстно-лицевые имплантаты , vol. 18, нет. 5, pp. 745–749, 2003.
Просмотр по адресу:
Google Scholar
-
Галиндо П., Санчес-Фернандес Э., Авила Г., Кутандо А. и Фернандес Дж. Э. Миграция имплантатов в верхнечелюстная пазуха: два клинических случая» Международный журнал оральных и челюстно-лицевых имплантатов , том. 20, нет. 2, pp. 291–295, 2005.
Посмотреть по адресу:
Google Scholar
-
С. Д. Шефер, С.
 Мэннинг и Л. Г. Клоуз, «Эндоскопическая хирургия околоносовых пазух: показания и соображения», , ларингоскоп, 9008. . 99, нет. 1, pp. 1–5, 1989.
Мэннинг и Л. Г. Клоуз, «Эндоскопическая хирургия околоносовых пазух: показания и соображения», , ларингоскоп, 9008. . 99, нет. 1, pp. 1–5, 1989. Посмотреть по адресу:
Google Scholar
-
М. Чиапаско, Г. Фелисати, А. Маккари, Р. Борлони, Ф. Гатти и Ф. ди Лео, « Лечение осложнений после смещения оральных имплантатов в придаточных пазухах носа: многоцентровое клиническое заключение и предлагаемые протоколы лечения» Международный журнал челюстно-лицевой хирургии , том. 38, нет. 12, стр. 1273–1278, 2009.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
Ж.-В. Ким, Ч. Х. Ли, Т.-К. Квон и Д.К. Ким, «Эндоскопическое удаление зубного имплантата через среднюю меатальную антростому», Британский журнал челюстно-лицевой хирургии , том. 45, нет. 5, стр. 408–409, 2007.
Посмотреть по адресу:
Сайт издателя | Академия Google
-
Х.
 Г. Эль Чаркави, А. С. Эль Аскари и А. Рагаб, «Эндоскопическое удаление имплантата из верхнечелюстной пазухи: клинический случай», Implant Dentistry , vol. 14, нет. 1, стр. 30–35, 2005 г.
Г. Эль Чаркави, А. С. Эль Аскари и А. Рагаб, «Эндоскопическое удаление имплантата из верхнечелюстной пазухи: клинический случай», Implant Dentistry , vol. 14, нет. 1, стр. 30–35, 2005 г. Посмотреть по адресу:
Сайт издателя | Google Scholar
Copyright
Copyright © 2013 Andrea Enrico Borgonovo et al. Это статья с открытым доступом, распространяемая в соответствии с лицензией Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии надлежащего цитирования оригинальной работы.
Фрагмент зуба, внедренный в нижнюю губу в течение 10 месяцев после дентоальвеолярной травмы: клинический случай с обзором литературы | Ожоги и травмы
- История болезни
- Открытый доступ
- Опубликовано:
- Н. Б. Нагавени 1 и
- К. В. Умашанкара 2
-
6940 доступов
-
2 Цитаты
-
Сведения о показателях
Abstract
Травматические повреждения передних зубов верхней челюсти часто встречаются у детей в результате падений во время игры. Последствия травм твердых тканей зубов включают сломанные, потерянные, аспирированные и проглоченные зубы. Еще одной опасностью является закрепление фрагментов сломанного зуба в мягких тканях, особенно в губе. Больной 10-ти лет обратился с жалобами на боли в области нижней губы. В анамнезе была травма верхнего переднего зуба 10 месяцев назад. Клиническое обследование выявило рубцевание и изменение цвета нижней губы, а при пальпации ощущалось наличие твердой массы. При внутриротовом осмотре выявлен перелом 11 класса по Эллису и Дейви II класса. Сделана рентгенограмма губы, на которой выявлена рентгеноконтрастная структура, аналогичная форме отсутствующего фрагмента зуба. Под местной анестезией фрагмент зуба успешно удален, перелом II класса восстановлен композитом. Таким образом, для исключения таких случаев необходимо правильное клиническое и полное рентгенологическое исследование как твердых, так и мягких тканей после травмы зубов.
Еще одной опасностью является закрепление фрагментов сломанного зуба в мягких тканях, особенно в губе. Больной 10-ти лет обратился с жалобами на боли в области нижней губы. В анамнезе была травма верхнего переднего зуба 10 месяцев назад. Клиническое обследование выявило рубцевание и изменение цвета нижней губы, а при пальпации ощущалось наличие твердой массы. При внутриротовом осмотре выявлен перелом 11 класса по Эллису и Дейви II класса. Сделана рентгенограмма губы, на которой выявлена рентгеноконтрастная структура, аналогичная форме отсутствующего фрагмента зуба. Под местной анестезией фрагмент зуба успешно удален, перелом II класса восстановлен композитом. Таким образом, для исключения таких случаев необходимо правильное клиническое и полное рентгенологическое исследование как твердых, так и мягких тканей после травмы зубов.
Введение
Травматические повреждения передних зубов верхней челюсти часто встречаются у детей в результате падений во время игры.[1] Причиной повышенной уязвимости резцов верхней челюсти к переломам является выступание передних зубов и короткая губная губа, которая не защищает эти зубы должным образом. [2] Таким образом, сломанные, потерянные, проглоченные или аспирированные зубы могут представлять опасность в стоматологической и медицинской практике. Еще одной опасностью является закрепление фрагментов сломанного зуба в мягких тканях [1–23], особенно в губе. Обычно отмечают, что травмы зубов, как правило, связаны с повреждением окружающих мягких тканей, от ушибов до глубоких рваных ран. Из многочисленных сообщений о клинических случаях было замечено, что ударная сила, направленная на резцы, приводит к перелому и вызывает разрыв мягких тканей, особенно губ, и может привести к застреванию фрагментов зубов в губе [Таблица 1]. Такие фрагменты зубов, если их не обнаружить во время оказания неотложной помощи, могут оставаться недиагностированными в течение более длительного времени и приводить к инфекции и деформирующему фиброзу в дополнение к судебно-медицинским осложнениям.[4] В настоящей статье сообщается о случае рубцевания и реакции на инородное тело в губе из-за внедрения скрытого фрагмента зуба примерно через 10 месяцев после дентоальвеолярной травмы без ведома пациента.
[2] Таким образом, сломанные, потерянные, проглоченные или аспирированные зубы могут представлять опасность в стоматологической и медицинской практике. Еще одной опасностью является закрепление фрагментов сломанного зуба в мягких тканях [1–23], особенно в губе. Обычно отмечают, что травмы зубов, как правило, связаны с повреждением окружающих мягких тканей, от ушибов до глубоких рваных ран. Из многочисленных сообщений о клинических случаях было замечено, что ударная сила, направленная на резцы, приводит к перелому и вызывает разрыв мягких тканей, особенно губ, и может привести к застреванию фрагментов зубов в губе [Таблица 1]. Такие фрагменты зубов, если их не обнаружить во время оказания неотложной помощи, могут оставаться недиагностированными в течение более длительного времени и приводить к инфекции и деформирующему фиброзу в дополнение к судебно-медицинским осложнениям.[4] В настоящей статье сообщается о случае рубцевания и реакции на инородное тело в губе из-за внедрения скрытого фрагмента зуба примерно через 10 месяцев после дентоальвеолярной травмы без ведома пациента.
Полноразмерная таблица
Таблица 1: Опубликованная литература о фрагментах зубов, застрявших в мягких тканях после дентоальвеолярной травмыПолноразмерная таблица
История болезни
В отделение педодонтии обратился больной 10-ти лет с жалобами на боли в области нижней губы, начавшиеся 15 дней назад. В анамнезе пациента было выявлено травматическое повреждение верхних передних зубов в дополнение к рваной ране нижней губы в результате падения во время игры примерно 10 месяцев назад. Однако в то время ни пациент, ни его родители не предпринимали попыток определить местонахождение фрагмента сломанного зуба на месте аварии. Пациент обратился к ближайшему терапевту по поводу травмы мягких тканей, и врач ушил рану губы. В последующем лечение сломанных верхних зубов пациентке не проводилось. В течение примерно 10 месяцев пациентка не чувствовала никакого дискомфорта в губе. За пятнадцать дней до обращения в клинику у больного появились боли в области нижней губы. Клиническое обследование показало рубцевание и обесцвечивание кожи справа от средней линии внешней стороны губы [Рисунок 1]. При пальпации на слизистой оболочке губы ощущается небольшое твердое образование. При внутриротовом осмотре выявлен перелом II класса по Эллису и Дейви с вовлечением постоянного правого центрального резца верхней челюсти. При подозрении на инородное тело была сделана рентгенограмма губы, на которой была выявлена рентгеноконтрастная структура, аналогичная структуре фрагмента сломанного зуба (рис. 2). На основании анамнеза пациента, а также клинических и рентгенологических данных данный случай был диагностирован как случай внедрения фрагмента сломанного зуба в губу после травмы. Пациенту объяснили залегание фрагмента зуба в нижней губе и запланировали его удаление под местной анестезией. Был сделан небольшой разрез под местной анестезией вблизи твердой массы, обнажив внедренный фрагмент зуба [Фото 3].
За пятнадцать дней до обращения в клинику у больного появились боли в области нижней губы. Клиническое обследование показало рубцевание и обесцвечивание кожи справа от средней линии внешней стороны губы [Рисунок 1]. При пальпации на слизистой оболочке губы ощущается небольшое твердое образование. При внутриротовом осмотре выявлен перелом II класса по Эллису и Дейви с вовлечением постоянного правого центрального резца верхней челюсти. При подозрении на инородное тело была сделана рентгенограмма губы, на которой была выявлена рентгеноконтрастная структура, аналогичная структуре фрагмента сломанного зуба (рис. 2). На основании анамнеза пациента, а также клинических и рентгенологических данных данный случай был диагностирован как случай внедрения фрагмента сломанного зуба в губу после травмы. Пациенту объяснили залегание фрагмента зуба в нижней губе и запланировали его удаление под местной анестезией. Был сделан небольшой разрез под местной анестезией вблизи твердой массы, обнажив внедренный фрагмент зуба [Фото 3]. Фрагмент зуба был полностью удален с последующим наложением швов черной шелковой нитью 3-0 [Фото 4]. Осмотр фрагмента зуба [Рисунок 5] подтвердил, что это был фрагмент зуба, который находился в губе и оставался незамеченным в течение почти 10 месяцев. Пациент регулярно осматривался, заживление проходило без осложнений. Фрагмент сломанного зуба был выброшен, так как пациент не согласился на процедуру реплантации. Позже сломанный верхний передний зуб был восстановлен композитом.
Фрагмент зуба был полностью удален с последующим наложением швов черной шелковой нитью 3-0 [Фото 4]. Осмотр фрагмента зуба [Рисунок 5] подтвердил, что это был фрагмент зуба, который находился в губе и оставался незамеченным в течение почти 10 месяцев. Пациент регулярно осматривался, заживление проходило без осложнений. Фрагмент сломанного зуба был выброшен, так как пациент не согласился на процедуру реплантации. Позже сломанный верхний передний зуб был восстановлен композитом.
Фотография, показывающая рубцы и изменение цвета нижней губы.
Изображение в полный размер
Рис. 2:Рентгенограмма губы, показывающая рентгеноконтрастный фрагмент зуба.
Изображение в натуральную величину
Рис. 3:Обнажение фрагмента внедренного зуба.
Изображение в полный размер
Фото 4: Послеоперационная фотография после наложения швов.
Изображение в полный размер
Рис. 5:Фотография фрагмента зуба, внедренного в губу.
Увеличенное изображение
Обсуждение
Травматические повреждения верхних передних зубов чаще всего встречаются в первое десятилетие жизни, при этом наиболее частой причиной является падение. Сообщалось, что эти травмы происходят в сочетании с разрывами мягких тканей; в результате внедрение фрагмента сломанного зуба в окружающие мягкие ткани является распространенным последствием. 23] Среди них, в большинстве зарегистрированных случаев (16 из 24 отчетов о случаях), нижняя губа была наиболее частым местом для встроенного фрагмента резца [1,3,4,9].,11–17,19,20,22,23] Однако Kalra et al. , [10] Cubukcu и др. , [18] и Agarwal et al. [2] сообщили о случаях внедрения фрагментов зубов в верхнюю губу. Макдоннелл и Маккирнан (в 1986 г.) [7] и Хилл и др. [6] опубликовали сообщения о случаях внедрения фрагментов зубов в язык.
Имеются сообщения о самопроизвольном прорезывании необнаруженных фрагментов зубов из мягких тканей. Если зуб не прорезается и остается в мягких тканях, может возникнуть персистирующая хроническая инфекция с выделением гноя и обезображивающим фиброзом. В 2010 году Аль-Джунди [17] сообщил о случае фрагмента зуба, застрявшего в нижней губе, который оставался невыявленным в течение 18 месяцев. Это единственный отчет в литературе, документирующий продолжительность пребывания зуба в губе в течение такого промежутка времени. В 2006 г. Rao и Hegde [14] опубликовали отчет о самопроизвольном прорезывании оккультного зуба после 8 месяцев пребывания в нижней губе. В данном случае зуб оставался в губе в течение 10 месяцев, что привело к фиброзу и обесцвечиванию кожи. Недавний отчет, опубликованный Barua и др. [22] описал фрагмент зуба, внедренный в нижнюю губу в течение 5 месяцев [табл. 1].
Фрагменты зубов, внедренные в мягкие ткани, могут быть трудновыявляемыми клинически. Поэтому следует предпринять все возможные попытки найти отсутствующую структуру зуба до того, как рана будет закрыта. Если рваная рана и кровотечение затрудняют клиническое обследование, следует сделать простые рентгенограммы мягких тканей и окклюзионные снимки, чтобы помочь обнаружить фрагменты зуба, застрявшие в мягких тканях полости рта. [2,18,23] Фрагмент сломанного зуба важен для предотвращения инфицирования, обезображивания, образования рубцов и изменения цвета кожи.
Поэтому следует предпринять все возможные попытки найти отсутствующую структуру зуба до того, как рана будет закрыта. Если рваная рана и кровотечение затрудняют клиническое обследование, следует сделать простые рентгенограммы мягких тканей и окклюзионные снимки, чтобы помочь обнаружить фрагменты зуба, застрявшие в мягких тканях полости рта. [2,18,23] Фрагмент сломанного зуба важен для предотвращения инфицирования, обезображивания, образования рубцов и изменения цвета кожи.
В данном случае было отмечено, что ни пациент, ни родители не пытались определить местонахождение фрагмента зуба в месте травмы. Врач, лечивший пациента, также не оценил возможность застревания фрагментов зуба в разорванной губе после травмы. Из этой информации становится очевидным, что некоторые специалисты в области здравоохранения не осведомлены о внедрении зубов в мягкие ткани после травмы. Кроме того, сообщалось, что большинство кожных ран у детей часто лечат в больницах общего профиля. Кроме того, было установлено, что практикующие врачи оказывали лечение, не обнаружив инородное тело и даже не запрашивая мнение стоматолога-специалиста (детского стоматолога) о лечении таких травм. [16,19]] Таким образом, сотрудничество между медицинскими и стоматологическими работниками имеет важное значение в ведении таких случаев. После извлечения встроенного фрагмента зуба этот фрагмент можно использовать для восстановления оставшегося сломанного зуба. В данном случае фрагмент зуба был выброшен, поскольку родители пациента не согласились на процедуру повторного прикрепления. Поиск литературы выявил 6 случаев реплантации зуба, извлеченного из мягких тканей, в дополнение к отдаленным результатам [1,3,13,15,16,19].]
[16,19]] Таким образом, сотрудничество между медицинскими и стоматологическими работниками имеет важное значение в ведении таких случаев. После извлечения встроенного фрагмента зуба этот фрагмент можно использовать для восстановления оставшегося сломанного зуба. В данном случае фрагмент зуба был выброшен, поскольку родители пациента не согласились на процедуру повторного прикрепления. Поиск литературы выявил 6 случаев реплантации зуба, извлеченного из мягких тканей, в дополнение к отдаленным результатам [1,3,13,15,16,19].]
Наконец, в этой статье подчеркивается важность подробного физического и рентгенографического обследования этих пациентов после орофациальной травмы. В частности, в случаях стоматологической травмы, которая проявляется повреждениями мягких тканей, такими как разрыв губы, как твердые ткани, так и прилегающие мягкие ткани должны быть тщательно осмотрены, даже если мягкие ткани были сшиты и обработаны другим медицинским работником во время оказания неотложной помощи. Из-за серьезности травмы мягких тканей, связанной с незначительной структурой зуба, детский стоматолог часто может быть первым врачом, который осматривает ребенка. Таким образом, детский стоматолог должен искать отсутствующие фрагменты зубов у ребенка с такими травмами.
Из-за серьезности травмы мягких тканей, связанной с незначительной структурой зуба, детский стоматолог часто может быть первым врачом, который осматривает ребенка. Таким образом, детский стоматолог должен искать отсутствующие фрагменты зубов у ребенка с такими травмами.
Ссылки
-
Lauritano D, Petruzzi M, Sacco G, Campus G, Carinci F, Milillo L. Фрагмент зуба, встроенный в нижнюю губу после травмы лица: краткий обзор литературы и отчет о случае. Dent Res J (Исфахан) 2012; 9 (Приложение 2): S237–41.
Google Scholar
-
Агарвал А., Рехани У., Рана В., Гамбхир Н. Фрагмент зуба, застрявший в верхней губе после травмы зуба: клинический случай, представляющий немедленный диагностический подход и полную реабилитацию. J Indian Soc Pedod Prev Dent 2013; 31: 52–5.
Артикул КАС пабмед Google Scholar
- «>
Lips A, da Silva LP, Tannure PN, Farinhas JA, Primo LG, de Araújo Castro GF. Аутогенная фиксация фрагмента зуба, оставшегося в нижней губе после травмы. Contemp Clin Dent 2012; 3: 481–3.
Артикул пабмед ПабМед Центральный Google Scholar
-
Wadkar MA, Dhusia HK, Narkhede PR. Инородное тело в губе: клинический случай. J Indian Dent Assoc 1986;58:147–148.
КАС пабмед Google Scholar
-
Сноудер К.Д., О’Тул Т.Дж., Бастави А.Е. Фрагменты сломанного зуба вросли в мягкие ткани. ASDC Дж. Дент Чайлд 1979; 46: 145–8.
КАС пабмед Google Scholar
-
Хилл Ф.Дж., Пиктон Дж.Ф. Фрагмент сломанного резца языка: история болезни. Педиатр Дент 1981; 3: 337–38.
КАС пабмед Google Scholar
- «>
McDonnell DG, McKiernan EX. Фрагменты сломанного зуба, застрявшие в языке: история болезни. Br J Oral Maxillofac Surg 1986; 24: 464–6.
Артикул КАС пабмед Google Scholar
-
Кларк Дж. К., Джонс Дж. Э. Фрагменты зуба, внедренные в мягкие ткани: диагностическое соображение. Квинтэссенция, 1987; 18: 653–4.
КАС пабмед Google Scholar
-
Таран А., Хар-Шай Ю., Ульманн Ю., Лауфер Д., Пелед И.Дж. Травматический самоприкус с застрявшими осколками зуба в нижней губе. Энн Пласт Сург 1994; 32: 431–3.
Артикул КАС пабмед Google Scholar
-
Kalra N, Aggarwal A. Травматически застрявший молочный зуб в верхней губе шестилетнего ребенка. J Indian Soc Pedod Prev Dent 1997; 15: 76–7.
Google Scholar
- «>
да Силва А.С., де Мораес М., Бастос Э.Г., Морейра Р.В., Пассери Л.А. Фрагмент зуба, застрявший в нижней губе после травмы зуба: клинический случай. Дент Трауматол 2005; 21: 115–20.
Артикул пабмед Google Scholar
-
Четинкая Р., Озчелик Д., Кавак А. В редакцию: Переломы зуба, встроенные в нижнюю губу. Дерматол Сург 2005;31:1375.
Артикул КАС пабмед Google Scholar
-
Пазини С., Барделлини Э., Келлер Э., Конти Г., Флоккини П., Майорана А. Хирургическое удаление и немедленное повторное прикрепление коронкового фрагмента, встроенного в губу. Dent Traumatol 2006; 22:165–8.
Артикул КАС пабмед Google Scholar
-
Рао Д., Хегде С. Спонтанное прорезывание скрытого фрагмента резца из губы через восемь месяцев: отчет о случае.
 J Clin Pediatr Dent 2006; 30: 195–7.
J Clin Pediatr Dent 2006; 30: 195–7. Артикул пабмед Google Scholar
-
Науди AB, Фунг DE. Прикрепление фрагмента зуба после извлечения из нижней губы — клинический случай. Дент Трауматол 2007; 23: 177–80.
Артикул пабмед Google Scholar
-
Schwengber GF, Cardoso M, Vieira Rde S. Склеивание сломанной коронки постоянного центрального резца после радиографической локализации фрагмента зуба в нижней губе: клинический случай. Дент Траматол 2010; 26: 434–7.
Артикул Google Scholar
-
Аль-Джунди Ш. Значение обследования мягких тканей при травматических повреждениях зубов: история болезни. Дент Трауматол 2010; 26: 509–11.
Артикул пабмед Google Scholar
- «>
Cubukcu CE, Aydin U, Ozbek S, Kahveci R. Отсроченное удаление молочного резца, встроенного в верхнюю губу, после травмы зуба: отчет о важности осмотра мягких тканей. Дент Трауматол 2011; 27: 314–7.
Артикул пабмед Google Scholar
-
Сангван С., Матхур С., Датта С. Извлечение и прикрепление ускользающего фрагмента зуба. J Indian Soc Pedod Prev Dent 2011; 29: 171–5.
Артикул пабмед Google Scholar
-
Antunes AA, Santos TS, Carvalho de Melo AU, Ribiero CF, Goncalves SR, de Mello Rode S. Зуб, внедренный в нижнюю губу после дентоальвеолярной травмы: отчет о клиническом случае и обзор литературы. Gen Dent 2012; 60: 544–7.
ПабМед Google Scholar
-
Goodson A, Bhangoo P. Важность тщательного осмотра полости рта и ценность рентгенографии мягких тканей при лечении вросших фрагментов зуба.
Emerg Med J 2013; 30:172.
Артикул пабмед Google Scholar
-
Баруа П., Чаудхари С., Каур Х., Малликарджуна Р. Неосторожность при лечении, приведшая к потере фрагмента зуба. BMJ Case Rep 2013; 2013: bcr2013009154.
ПабМед ПабМед Центральный Google Scholar
-
Алтундасар Э., Демиралп Б. Важность обследования мягких тканей при принятии посттравматических решений: история болезни. Ауст Эндод Дж. 2013; 39:35–8.
Артикул пабмед Google Scholar
Ссылки на скачивание
Информация об авторе
Авторы и организации
-
Кафедра педодонтии и профилактической стоматологии, Колледж стоматологических наук, Давангере 577002, Карнатака, Индия
Н. Б. Нагавени
-
Кафедра челюстно-лицевой хирургии, Стоматологический колледж и больница Бапуджи, Давангере, Карнатака
2
3
Авторы
- Н.
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Академия
- Умашанкара К.В.
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
Автор, ответственный за корреспонденцию
Н. Б. Нагавени.
Дополнительная информация
Как цитировать эту статью : Нагавени Н.Б., Умашанкара К.В. Фрагмент зуба, внедренный в нижнюю губу в течение 10 месяцев после дентоальвеолярной травмы: клинический случай с обзором литературы. Ожоговая травма 2014; 2: 141–5.
Источник поддержки : нет Конфликт интересов : не объявлено.
Позорные статьи по заживлению ран и инженерии тканей при ожогах и травмах
Позорные статьи по заживлению ран и инженерии тканей при ожогах и травмах
Таблица 3Полноразмерная таблица
Права и разрешения
Открытый доступ Эта статья распространяется в соответствии с условиями международной лицензии Creative Commons Attribution 4.