Острый периодонтит: формы, симптомы, лечение
Острый периодонтит — это воспаление периодонта (тканей, которые окружают верхнюю часть корня зуба), которое может привести к потере зуба. Если вовремя не начать лечение, то гнойный процесс может перейти на окружающие ткани, вызывая воспаления в челюстно-лицевой области, что опасно для здоровья и жизни пациента. Врачи стоматологической клиники «ДентаЛюкс-М» готовы оказать квалифицированную помощь в любой день недели — позвоните нам при первых симптомах заболевания, чтобы не оставить острому периодонтиту ни единого шанса!
ПРОГНОЗ
Если лечение было начато своевременно и правильно, то прогноз благоприятный: зуб можно сохранить. Исчезают болезненные ощущения и зуб участвует в пережевывании пищи, стихает воспаление. При неверной лечебной тактике может сформироваться хронический воспалительный процесс в периодонте, поэтому крайне важно обращаться за помощью к квалифицированному специалисту, который сможет не допустить развития осложнений и перехода болезни в хроническую форму.
СИМПТОМЫ
Резкая или ноющая боль в зубе, со временем она усиливается. Сильные болевые ощущения при прикосновении к зубам и надкусывании, появляется подвижность зуба.
Появляется отечность десны возле пораженных зубов, отек может перейти даже на мягкие ткани лица. Можно наблюдать увеличение подчелюстных лимфатических узлов.
Может ухудшаться общее состояние: появляется слабость, нарушается аппетит и сон.
Причины возникновения: может возникать из-за травмы периодонта или зуба, инфекции. Чаще всего развивается из-за невылеченного кариеса — он провоцирует возникновение острого пульпита, а далее инфекционный воспалительный процесс переходит на ткани периодонта.
КЛАССИФИКАЦИЯ ЗАБОЛЕВАНИЯ
В зависимости от локализации выделяют:
- Маргинальный (поражается ткань вдоль корня зуба).
- Апикальный или верхушечный (поражается верхушка корня зуба).
- Диффузный (поражен весь связочный аппарат).
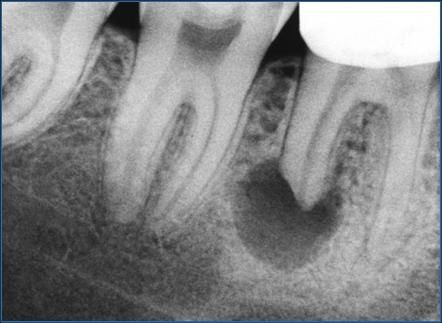
Есть две стадии острого периодонтита: серозный и гнойный. При серозной форме пациент жалуется на непрерывные боли, отечность десны. Через 1-2 дня заболевание переходит в гнойную форму. На этой стадии ощущаются сильные пульсирующие боли, подвижность зуба, может появляться припухлость тканей лица, ухудшается общее состояние больного.
ДИАГНОСТИКА
Врач диагностирует заболевание на основании жалоб пациента, данных анамнеза и осмотра полости рта. Проводится рентгеновское исследование.
ЛЕЧЕНИЕ
В стоматологической клинике «ДентаЛюкс-М» для лечения острого периодонтита используют терапевтические методы, благодаря которым можно сохранить зуб (если сохранение зуба возможно в этом конкретном случае).
В некоторых случаях практикуются зубосохраняющие операции: резекция верхушки корня зуба, ампутация корня зуба и др. Если терапия неэффективна или зуб сильно подвижен, то зуб подлежит удалению.
Острый периодонтит зуба: диагностика, симптомы, лечение — Статьи
Содержание статьи:
- Что такое острый периодонтит?
- Причины острого периодонтита
- Симптомы острого периодонтита
- Острый периодонтит: фото до и после
- Формы острого периодонтита
- В чём опасность острого периодонтита?
- Диагностика острого периодонтита
- Профилактика острого периодонтита
- Лечение острого периодонтита
- Каковы рекомендации после лечения острого периодонтита?
- Каковы возможные осложнения?
- Видео
Что такое острый периодонтит?
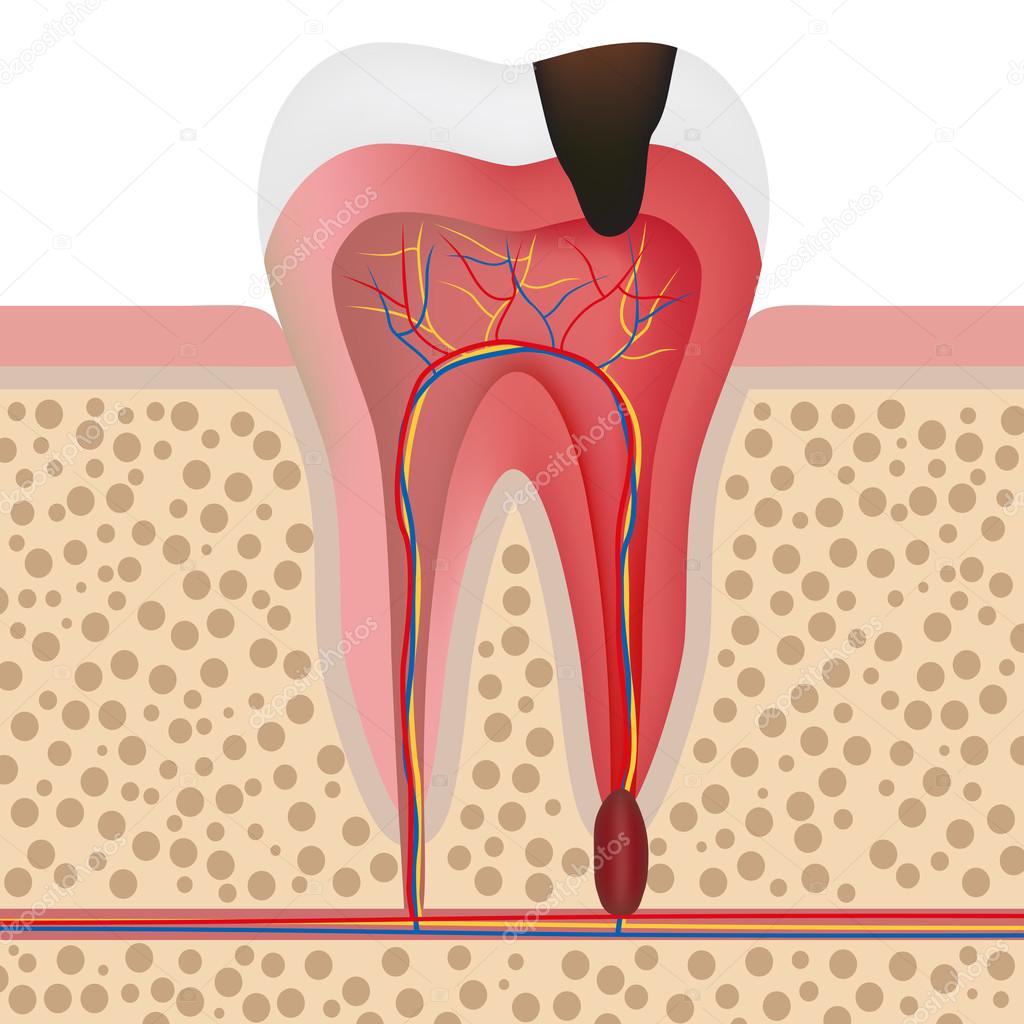
Острый периодонтит – это воспаление периодонта: тонкой прослойки соединительной ткани, которая связывает зубной корень с альвеолярной пластинкой.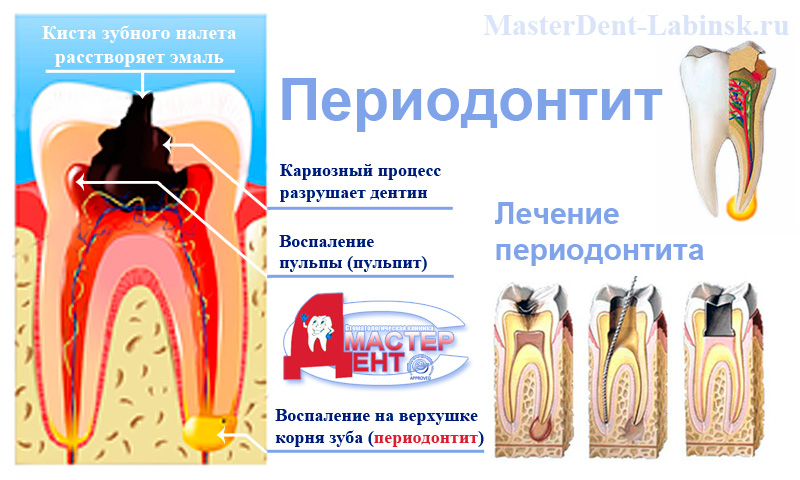
Кариес можно упрощенно описать как медленное гниение зуба, а пульпит – это воспаление пульпы: мягких зубных тканей, которые обычно защищены эмалью. Если человек не обращается к стоматологу, воспаление постепенно распространяется сверху вниз, к корню зуба. Инфекция захватывает окружающие корень мягкие ткани, и появляется сильная боль, характерная для периодонтита.
Если молодежь, как правило, сталкивается именно с острым воспалением периодонта, то у пожилых людей стоматологи часто диагностируют хронический периодонтит. Хроническую форму заболевания проще игнорировать, потому что она протекает без резких болей. Но из-за воспалительных заболеваний мягких тканей люди часто теряют зубы.
Причины острого периодонтита
В 95% случаев острый периодонтит – осложнение кариеса и пульпита. Но что еще может дать толчок болезни? Чаще всего причины воспаления связаны с инфекциями и травмами зубов, в том числе повредить периодонт можно и при топорном использовании стоматологических инструментов. Впрочем, спровоцировать болезнь способны и другие факторы: попадание в ткани сильнодействующих лекарств, химических веществ, развитие аллергии на них.
Возбудитель болезни – стрептококки, стафилококки, дрожжеподобные грибы, продукты некроза пульпы и другие бактерии. Они могут проникнуть к периодонту через соседние ткани или вместе с кровью, лимфой.
Симптомы острого периодонтита
- Боль в зубе при жевании или надавливании.
- Ощущение, будто больной зуб выступает из ряда.
- Покраснение и отек окружающих зуб мягких тканей.
- Припухлость лица: щеки или губы неподалеку от очага воспаления.
- Увеличение и отек подчелюстных лимфоузлов.
- Повышение температуры тела.

- Общая слабость.
Симптомы могут различаться в зависимости от стадии и формы периодонтита. При серозном периодонтите боль непостоянная, а вот при гнойном боль нарастающая, увеличивающаяся при прикосновении к зубу. Она может отдавать в соседние зубы, ухо. При гнойной форме болезни также увеличивается подвижность зуба.
Острый периодонтит: фото до и после
Формы острого периодонтита
Периодонтит может быть острым или хроническим, а также хроническим в стадии обострения. В зависимости от происхождения и причин, вызвавших заболевание, выделяют инфекционную или неинфекционную форму болезни: травматическую или медикаментозную. Если инфекционная форма связана с попаданием к периодонту инфекции, то неинфекционные воспаления возникают из-за реакции тканей на химические вещества и механические повреждения.
К тому же острый периодонтит может быть первичным или вторичным. Первичное воспаление появляется из-за кариеса, пульпита или других зубных заболеваний. Вторичный периодонтит может быть причиной неправильного лечения или применения медикаментов. Наконец, в зависимости от распространения болезни выделяют локальную или диффузную форму, а также верхушечную или краевую.
Острый периодонтит проходит в несколько фаз. Первая фаза – интоксикация. Пациент жалуется на ноющую боль в зубе, которая усиливается, если его прикусить. Когда человек плотно сжимает челюсти, боль отступает. Вторая фаза – экссудации. На этом этапе симптомы варьируются в зависимости от формы болезни: серозной или гнойной. При серозной форме пациент постоянно чувствует боль, десна отекает и краснеет. Но через несколько суток серозная форма неизбежно переходит в гнойную.
В гнойной фазе боль становится сильной и пульсирующей, она распространяется по всему тройничному нерву: человек жалуется на простреливающие, жгущие и режущие боли в щеках, голове и шее. Во время еды боль резко усиливается, также обострение могут спровоцировать физическая нагрузка и тепло.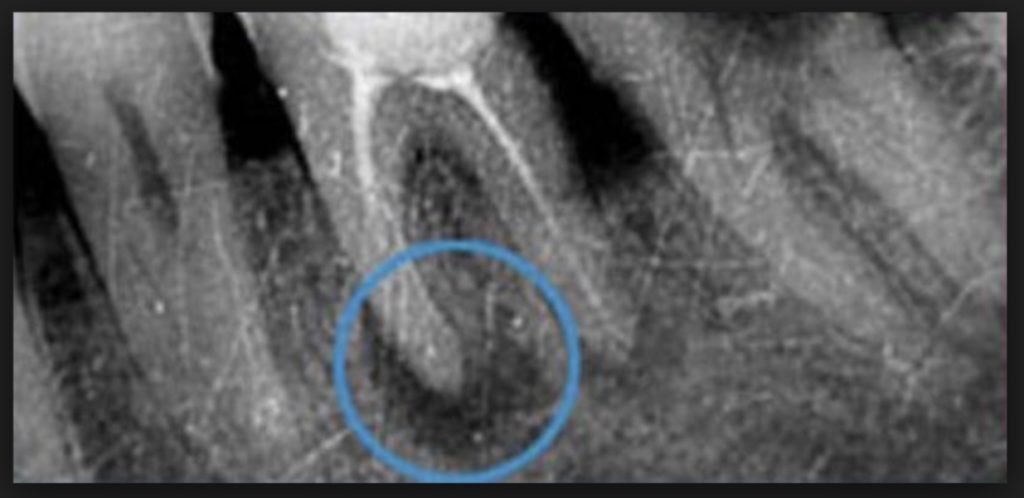
В чём опасность острого периодонтита?
Периодонтит чреват потерей зуба и дальнейшим распространением инфекции. Без лечения острый периодонтит приобретет хронический характер: симптомы станут менее выраженными, но это не означает, что инфекция не действует разрушительно на организм. Хотя хроническая форма не вызывает таких сильных болей, как острая, она куда опаснее для человека: со временем спасти зуб будет невозможно, его придется удалить, но кроме этого возникнут свищи и гранулемы – проблемы, требующие длительного и дорогостоящего лечения.
Под влиянием стресса или переохлаждения гранулемы могут провоцировать тяжелые воспалительные процессы, включая сепсис. Он может потребовать неотложной медицинской помощи. К тому же хронический периодонтит усугубляет такие заболевания, как ревматизм, полиартрит, а также болезни почек.
Диагностика острого периодонтита
Чтобы установить причину болей в зубах, стоматолог собирает анамнез, выслушивает жалобы пациента и задает уточняющие вопросы. Также врач осматривает ротовую полость, после чего назначает бактериологическое исследование, рентгенографию или электроодонтометрию. Последний способ диагностики позволяет выявить некроз пульпы, который может быть незаметным на рентгеновском снимке.
Профилактика острого периодонтита
Чтобы не допустить развития болезни, соблюдайте простые рекомендации:
- Посещайте стоматолога хотя бы раз в полгода, даже если жалоб нет.
- Вовремя лечите кариес, пульпиты, удаляйте зубной камень.
- Кроме ежедневной гигиены полости рта не забывайте о профессиональной гигиене вроде периодической чистки зубов у специалиста.
- Укрепляйте иммунитет, не допускайте появления в организме постоянных очагов воспаления.
Лечение острого периодонтита
Врачи стараются устранить воспаление, сохранив зуб. При гнойной форме болезни проводят вскрытие корневых каналов и удаление продуктов распада пульты. Если при этом есть сильный отек и заражение тканей, очищенные каналы оставляют на время открытыми и промывают их растворами антисептиков. Для пациента лечение не связано с болью, потому что проходит под анестезией.
При гнойной форме болезни проводят вскрытие корневых каналов и удаление продуктов распада пульты. Если при этом есть сильный отек и заражение тканей, очищенные каналы оставляют на время открытыми и промывают их растворами антисептиков. Для пациента лечение не связано с болью, потому что проходит под анестезией.
Но и после очищения корневых каналов врач назначает болеутоляющие, антигистаминные и антибактериальные лекарства, которые обязательно нужно принимать. Они призваны остановить воспаление, не допустить распространения инфекции, избавить пациента от боли. Дополнительно могут рекомендовать микроволновую терапию и электрофорез.
После механической чистки и медикаментозной обработки корневых каналов, если боль проходит, зуб пломбируют. Но в зависимости от формы и тяжести течения болезни может потребоваться полное удаление зуба или резекция верхушки его корня.
Каковы рекомендации после лечения острого периодонтита?
После лечения пациент может отмечать несильную боль, но через несколько дней она должна пройти. Если боль нарастает, нужно срочно обратиться к врачу, потому что лечение не было успешным. Помощь стоматолога может потребоваться, когда боль не прошла за месяц, поднялась температура или временная пломба разрушилась.
Чтобы сохранить результаты лечения, пациенту нужно придерживаться нескольких правил:
- Тщательно соблюдать гигиену рта, проходить профессиональные гигиенические процедуры не реже раза в полгода.
- Каждые полгода проходить осмотр у лечащего врача и делать рентгенографию зуба.
- Соблюдать рекомендации лечащего врача относительно протезирования и ухода за деснами.
- Обязательно восстановить внешнюю часть зуба за счет коронки.
Каковы возможные осложнения?
Острый периодонтит может дать серьезные осложнения:
- Развитие гнойного воспаления десны, абсцесса.
- Образование кист, их прорастание в верхнечелюстные пазухи.
- Хронические свищи, открывающиеся в полость рта или на поверхность кожи.
- Септическое осложнение со стороны внутренних органов и систем.
- Постепенное разрушение костной ткани.
- Выпадение зуба.
- Гайморит.
Видео по теме
Записаться на приемЛечение острого периодонтита зуба — детская стоматология «Мартинка»
Периодонтит – это воспалительное заболевание тканей десны, которые располагаются вокруг корня зубов. В детском возрасте воспаление периодонтальных тканей чаще всего развивается на фоне кариеса, осложненного пульпитом, и составляет около 35 % от общего количества стоматологических проблем.
Как проявляется периодонтит
Если ребенок уже большой, обычно он сам рассказывает родителям о том, что его самочувствие изменилось, появились боли и другие неприятные симптомы. А для того чтобы выявить воспаление у малышей, внимательным родителям следует обратить внимание на следующие признаки:
- у ребенка пропадает аппетит, любой прием пищи, в особенности горячей, вызывает болевые ощущения;
- состояние здоровья малыша ухудшается, он становится вялым;
- ребенок плохо спит, потому что неприятные ощущения мучают его и ночью;
- может повышаться температура тела до 38–39 °C;
- в некоторых случаях боль становится пульсирующей, что говорит о скоплении гноя и требует незамедлительной помощи.
Однако необходимо отметить, что иногда симптомы бывают непроявленными, скрытыми.
Почему развивается периодонтит
К причинам возникновения периодонтита относятся:
- осложнения, вызванные отсутствием своевременного лечения кариеса;
- недостаток или передозировка медикаментозных средств, мумифицирующих пульпу;
- неадекватное лечение пульпита;
- аллергические реакции на препараты, использующиеся при стоматологической коррекции;
- травмы десны во время лечения кариеса;
- нарушение прикуса, вызывающее механическую перегрузку зубов и микротравматизацию верхушечной части периодонта;
- травмирование зубов из-за падения, ударов;
- распространение инфекции гематогенным или лимфогенным путем при наличии в организме отдаленных хронических очагов.
Как протекает периодонтит в детском и подростковом возрасте
Основной причиной развития воспаления являются болезнетворные бактерии. Они вызывают разрушение эмали, поражают пульпу и околозубные связки. Нередко бактерии, затрагивая практически все структурные элементы периодонта, мешают нормальному развитию постоянных зубов. В детском возрасте из-за беспрерывной перестройки мягких соединительных тканей и отсутствия четкого анатомического разграничения патологический процесс протекает намного сложнее, чем у взрослых. Именно поэтому так важно как можно скорее начать лечение периодонтита, чтобы сохранить молочные или постоянные зубы.
Каким бывает периодонтит
- По локализации воспаления выделяют верхушечный и краевой периодонтит. В первом случае заболевание затрагивает периодонт, контактирующий с верхушкой зуба. Во втором – поражаются волокна периодонта, охватывающие зубную шейку.
- По течению заболевания бывает острый и хронический периодонтит. В первом случае ребенок может жаловаться на боль в области десны (это следствие серозного или гнойного воспаления). Хронический периодонтит нередко развивается из острой формы, но иногда все же формируется на фоне хронического пульпита.
- По типу поражения встречается периодонтит молочных или постоянных зубов. В первом случае заболевание достаточно быстро перетекает из серозной формы в гнойную и становится причиной развития тяжелых осложнений (абсцесса, сепсиса, остеомиелита). В такой ситуации ребенок жалуется на постоянную боль, усиливающуюся при надавливании на зуб, в области десны развивается отек. Кроме того, повышается температура тела, появляется слабость, тошнота, рвота, увеличиваются регионарные лимфатические узлы. Для хронического периодонтита характерно более вялое течение с периодами обострений. В случае развития заболевания в гранулирующей форме на слизистой оболочке десны, в области щеки или под нижней челюстью может появиться свищ. Ребенок чувствует слабость, сонливость, быстро утомляется.
Диагностика периодонтита у детей
Как правило, если у ребенка развился острый периодонтит, постановка диагноза не вызывает затруднений. Она осуществляется на основе характерных клинических признаков (боли, отека, увеличения лимфоузлов). Диагностика хронического периодонтита требует проведения рентгенологического обследования.
Лечение
Лечение острого периодонтита проводится в соответствии с локализацией и типом поражения мягких тканей десны. В некоторых случаях маленьким детям с периодонтитом молочных зубов может потребоваться общий наркоз. Однако окончательное решение остается за лечащим врачом. Во избежание развития дальнейших осложнений молочные зубы обычно не удаляются. Исключения возможны при рассасывании (резорбции) корней на 2/3 и более, развитии хронического гранулирующего остита и высоком риске распространения инфекции. При первом посещении маленьким пациентам назначается системная антибактериальная терапия. Лечение периодонтита постоянных зубов осуществляется с учетом степени зрелости корня зуба. Консервативная стоматологическая коррекция может проводиться за одно или же за несколько посещений. В ходе лечения полость и свод пульповой камеры препарируются и из коронковой части и корневых каналов тщательно удаляется некротизированная ткань. В зубы с многокорневыми каналами после обработки закладывают специальные лекарственные смеси, и только после их удаления и повторной очистки устанавливается пломба. Однокорневые каналы пломбируются сразу.
Как выбрать клинику
Выбирая стоматологический центр, следует ориентироваться не только на стоимость процедур. Очень важно обратить внимание на репутацию учреждения, опыт специалистов, возможность сразу пройти требуемое обследование, объем предоставляемых услуг. Детская стоматологическая клиника «МАРТИНКА» предлагает квалифицированную помощь при острых и хронических заболеваниях полости рта и многих других состояниях. Наши специалисты аккуратно проведут необходимое обследование, выявят показания и возможные противопоказания и назначат лечение.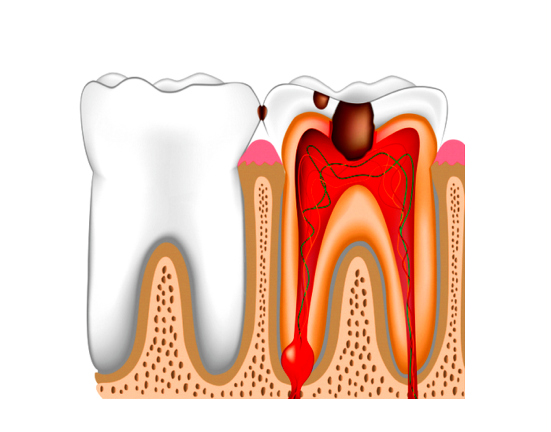 Мы практикуем индивидуальный подход и делаем все для того, чтобы Ваш ребенок чувствовал себя максимально комфортно и спокойно. Благодаря заботе наших специалистов малыш не будет бояться окружающей обстановки и предстоящей процедуры. Для того чтобы записаться к врачу, достаточно связаться с нашими консультантами по телефону, указанному в разделе «Контакты».
Мы практикуем индивидуальный подход и делаем все для того, чтобы Ваш ребенок чувствовал себя максимально комфортно и спокойно. Благодаря заботе наших специалистов малыш не будет бояться окружающей обстановки и предстоящей процедуры. Для того чтобы записаться к врачу, достаточно связаться с нашими консультантами по телефону, указанному в разделе «Контакты».
Периодонтит: виды, симптомы, причины возникновения
Периодонтит – это одно из самых опасных и сложных для лечения заболеваний в полости рта; это воспаление периодонта, то есть соединительной ткани между корнем зуба и костной лункой, в которой находится корень. Основная функция периодонта – удерживать зуб на нужном месте и равномерно распределять нагрузку на альвеолу и сам зуб в случае давления. Таким образом, периодонт является чем-то вроде амортизатора при жевательных нагрузках и зуб не ломается при попадании на него кусочка твердой пищи.
Причины возникновения
В витальном зубе (в котором не удален нерв) периодонтит появляется чаще всего из-за микроорганизмов, проникающих в периодонт через пульпу, то есть он обычно является последствием невылеченного вовремя пульпита или кариеса. Но следует отметить, что периодонтит также может возникнуть и из-за, например, трещины в корне зуба или в случае травмы в ротовой полости – при падениях или ударах; и даже мелкая незначительная травма может привести к тяжёлой форме хронического периодонтита. В редких случаях периодонтит возникает из-за того, что врач неправильно определил диагноз пациента и назначил ему не то лечение. Так, периодонт воспаляется под действием раздражающих препаратов: мышьяка, формалина, фенола. Иногда периодонтит возникает вследствие аллергической реакции, которая вызывает местную иммунологическую реакцию. И наконец, замечено, что риск появления периодонтита резко повышается у курящих людей – сигаретный дым содержит различные патогенные вещества, способствующие воспалению периодонта. Развитие периодонтита возможно также при проникновении инфекции с боковой поверхности корня через костный «карман», образующийся при заболеваниях десен, оголении корней и наличии зубных отложений.
В девитальном зубе (в котором нерв уже удален и каналы запломбированы) периодонтит чаще всего развивается вследствие сложности анатомического строения корневой системы, множества перешейков и поднутрений, которые невозможно полностью обработать и продезинфицировать. Это самая частая причина развития гранулемы или кисты. К сожалению, не все врачи используют высокоточные метода исследования перед началом лечения зуба, такие как компьютерная томография, которая позволяет точно определить количество корней и каналов, их форму и строение. При невозможности такой оценки повышается риск пропустить дополнительный канал, в котором останутся микроорганизмы и будут продолжать вызывать хроническое воспаление.
Виды и симптомы периодонтитов
Острый периодонтит. Это начальная стадия периодонтита, которая длится обычно не более одного месяца. Острый периодонтит часто подразделяют на:
- острый серозный (он характеризуется отёком периодонта, как следствие – неприятными ощущениями при прикосновении к зубу)
- острый гнойный периодонтиты. Здесь в связке между корнем зуба и пластинкой альвеолы образуются гнойные очаги, возникающие из-за попадающих в периодонт бактерий и погибших там лейкоцитов – клеток крови, которые борются с воспалением. Также гнойный периодонтит характеризуется неприятным запахом изо рта, интоксикацией, повышением температуры тела до 38°С и общей слабостью.
Весь период протекания острого периодонтита сопровождается резкими пульсирующими болями в области поражённого зуба и особой чувствительностью к горячей и холодной пище. Появляется ощущение «выросшего зуба», до которого невозможно дотронуться.
Хроническим периодонтитом называют вторую стадию, разделённую на три подтипа воспаления связочного аппарата зуба:
- Фиброзный периодонтит. Поражённый зуб в этом случае находится в ремиссии, то есть может не давать никакой симптоматики. Связочный аппарат находится в состоянии постоянного воспаления, но иммунитет пока справляется с ним.

- Гранулирующий периодонтит. В поражённой области могут манифестировать периодические несильные болевые ощущения, возрастающие при нажатии на зуб или жевании. В костной ткани, окружающей корень, начинают разрушаться костные балочки и происходит формирование полости. Иногда люди говорят: «зуб не болит, но я все время чувствую его иначе, чем другие зубы».
- Гранулематозный периодонтит. Во многих случаях такой вид периодонтита протекает бессимптомно; поражённый зуб не болит, но вызывает чувство неловкости и неудобности нахождения в этом месте. Полость в кости, окружающей корень зуба, увеличивается в размерах и формируется оболочка, которой организм пытается отгородиться от воспаления.
В периоды обострения хронического процесса возможно появление флюса (отека десны) и свищевого хода от очага воспаления, через который идет отток воспалительного экссудата. При появлении оттока чаще всего происходит облегчение болей и стихание симптомов. Некоторые люди, у которых есть хронические очаги, знают об этом и просто ждут, претерпевая боль несколько дней и принимая обезболивающие таблетки. К сожалению, без правильного лечения, без качественной очистки, дезинфекции системы корневых каналов и герметичного повторного пломбирования, очаг хронического воспаления никуда не уйдет и обострения будут происходить все чаще и с более выраженными симптомами. В состоянии обострения люди испытывают сильные боли и чаще всего принимается решение об удалении зуба.
Лечить или удалять?
Самый сложный вопрос, который встает перед доктором и пациентом. От чего зависит решение? От многих факторов:
- Опыт, знания и умения врача, оснащенность клиники. Тут ничего объяснять не надо
- Желание и возможности пациента. Лечение периодонтита, особенно в обострении, потребует от пациента определенных финансовых затрат и нескольких визитов в клинику
- Размер и локализация очага воспаления. Бывают очаги на одном зубе, бывают распространяющиеся на несколько соседних зубов и даже вызывающие воспаление в верхнечелюстной пазухе
- Значимость зуба.
 Понятно, что «зуб мудрости» скорее всего удалят, а передний постараются сохранить
Понятно, что «зуб мудрости» скорее всего удалят, а передний постараются сохранить - Возможность последующего восстановления. Бывает, что такие зубы разрушены ниже уровня десны и восстановить их пломбой или коронкой уже нет возможности
И чтобы не принимать такие сложные решения, сберечь свои зубы и деньги, посещайте стоматолога раз в полгода для контрольного осмотра.
Лечение периодонтита зубов в Москве. Методы, этапы и симптомы.
Острый и хронический периодонтит — это воспаление соединительной ткани, которая окружает верхушку корня зуба (периодонта). При данном заболевании в пораженной области возникает периапикальный абсцесс в виде очага разлитого гнойного воспаления или нагноения с образованием так называемых мешочков. Как правило, острый периодонтит поражает только соединительную ткань, не нарушая целостность кости. При хроническом течении заболевания возможно развитие кисты челюсти, флегмоны, околочелюстного абсцесса, остеомиелита, свищей и прочих серьезных осложнений. Чтобы не допустить тяжелых последствий, рекомендуем обратиться к специалистам «Медлайн-Сервис» для проведения комплексного лечения больного зуба.
Причины появления заболевания
Острое или хроническое воспаление периодонта может возникать по разным причинам. По происхождению данное заболевание зубов бывает следующих видов:
- инфекционное. Воспаление возникает как реакция организма на поражение соединительной ткани болезнетворными микроорганизмами. Например, фузобактериями, стрептококками, золотистым стафилококком, спирохетой или грибками. Источниками инфицирования периодонта зуба могут быть кариозная полость, ринит, парадонтит, гайморит, периостит;
- травматическое. Причиной возникновения острого периодонтита может быть ушиб, удар или раскусывание твердого предмета. Нередко к нему приводит повреждение зуба инструментами при обработке корневых каналов. Также воспаление периодонта развивается от хронической микротравмы, вызванной искусственной коронкой или пломбой;
- медикаментозное.
 Оно возникает под воздействием на околоверхушечные ткани зуба агрессивных химических компонентов, в том числе препаратов, используемых для лечения других стоматологических заболеваний. Это могут быть формалин, йод, хлоргексидин, фенол, эвгенол и прочие сильные вещества.
Оно возникает под воздействием на околоверхушечные ткани зуба агрессивных химических компонентов, в том числе препаратов, используемых для лечения других стоматологических заболеваний. Это могут быть формалин, йод, хлоргексидин, фенол, эвгенол и прочие сильные вещества.
Клинические проявления и течение периодонтита
Симптомы и темпы развития воспаления периодонта зависят от многих факторов. Основные — иммунитет человека, продолжительность воздействия травмирующих факторов на зуб, возраст пациента, наличие у него других заболеваний ротовой полости и прочее. Болезнь может протекать в виде острого, хронического или обострившегося хронического периодонтита. Каждая форма имеет особые клинические проявления.
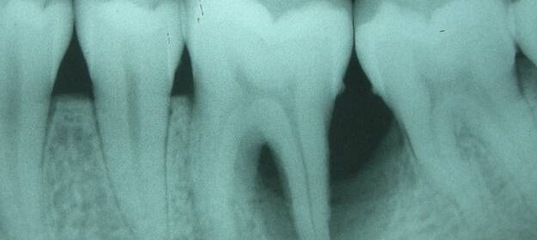
Острый периодонтит — это первичное воспаление соединительной ткани у корня, имеющее выраженную симптоматику. Как правило, в данном случае происходит только нагноение возле зуба без разрушения кости. На рентгене пораженный участок не имеет значительных изменений. Специалисту заметно лишь небольшое расширение периодонтальной щели. При возникновении острого периодонтита наблюдается ноющая или резкая боль, усиливающаяся при давлении на зуб. Также могут проявляться температура, слабость, нарушение сна, отечность десны. Пациент нередко ощущает распирание челюсти и пульсацию.
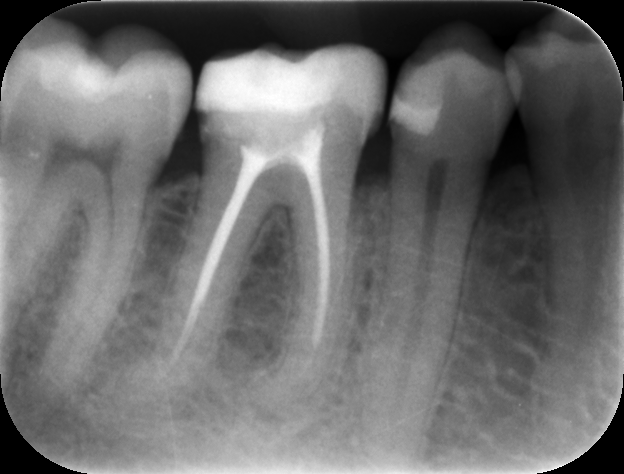
Хронический периодонтит — это длительное воспаление соединительной ткани у верхушки зубного корня, возникающее из-за отсутствия лечения острой формы заболевания. Симптоматика может полностью отсутствовать или проявляться скудно: легкая (терпимая) боль, возникающая при воздействии горячей, острой или кислой пищи. При хроническом периодонтите происходит разрушение кости, которое хорошо заметно на рентгеновском снимке. Внешне воспаление проявляется периодическим образованием на десне свищевых отверстий, из которых выделяется гной. Как правило, больной зуб имеет кариозное поражение, старую пломбу или коронку.
Обострение хронического периодонтита — волнообразное течение воспаления соединительной ткани у корневой верхушки, когда острая симптоматика чередуется с ее полным отсутствием. Обострение чаще всего наступает при снижении иммунитета или в результате переохлаждения. В такой период у пациента могут наблюдаться выраженная боль и припухлость. Нередко на десне образуется свищ, через который осуществляется отток гноя. Даже при отсутствии лечения эти острые симптомы постепенно уменьшаются и полностью исчезают. Воспаление периодонта продолжает протекать в хронической форме до следующего обострения.
Обострение чаще всего наступает при снижении иммунитета или в результате переохлаждения. В такой период у пациента могут наблюдаться выраженная боль и припухлость. Нередко на десне образуется свищ, через который осуществляется отток гноя. Даже при отсутствии лечения эти острые симптомы постепенно уменьшаются и полностью исчезают. Воспаление периодонта продолжает протекать в хронической форме до следующего обострения.
Виды периодонтита
По форме образовавшегося в пораженной области экссудата заболевание делят на гнойное и серозное. При хроническом воспалении периодонта профессиональные стоматологи также применяют специальную классификацию по изменению тканей в области корня зуба. По данному критерию при диагностике периодонтит разделяют на следующие виды:
- фиброзный — форма воспаления, при которой наблюдается разрастание фиброзной ткани. На рентгеновском снимке заметно выраженное расширение периодонтальной щели. Данный вид заболевания считается легким. Его лечение заключается в медикаментозном воздействии и качественном пломбировании зуба;
- гранулирующий — наиболее агрессивная форма воспаления периодонта, при которой происходит быстрое разрушение костной ткани в области верхушки зубного корня. На рентгеновском снимке пораженный участок не имеет четких контуров. Очаг воспаления лишен определенных границ и выглядит как форма пламени свечи;
- гранулематозный — этот вид хронического воспаления характеризуется появлением нескольких образований, плотно прикрепленных к верхушке зубного корня. Гнойные очаги имеют плотную оболочку. В зависимости от размеров их делят на гранулемы, кистогранулемы и ретикулярные кисты. На снимке видны затемнения с четкими округлыми контурами.
Диагностика
Перед началом лечения периодонтита обязательно проводится комплексное обследование, которое позволяет определить тяжесть, характер и форму заболевания. В рамках диагностики используется несколько методик.
- Визуальный осмотр. Специалист внимательно анализирует жалобы пациента. Также проводится осмотр больного зуба на предмет установления степени его разрушения и изменения цвета. Врач определяет интенсивность боли, наличие свищей, отека десны, неприятного запаха и других симптомов воспаления периодонта.
- Электроодонтометрия (ЭОД). Данный метод диагностики применяется для измерения степени возбудимости зубной пульпы. Чем ниже показатель реакции тканей, тем выше вероятность возникновения у пациента воспаления или некроза. Норма ЭОД для здорового зуба — 6-8 мкА. При остром периодонтите показания находятся в пределах 180-200 мкА.
- Рентгенография. Данный способ является основным методом исследования для постановки диагноза «хронический периодонтит» и его лечения. При остром течении заболевания на снимках могут отсутствовать какие-либо изменения. При длительном воспалении рентген позволяет врачу определить характер, степень и локализацию поражения корня зуба.
Методы лечения периодонтита
Тактика устранения воспалительного процесса и нагноения определяется исходя из конкретного случая заболевания. Составляя схему лечения периодонтита, специалист учитывает состояние зуба и выраженность клинических проявлений. Также принимаются во внимание распространенность воспаления, причины его возникновения, возраст пациента и другие факторы.
Лечение воспаления тканей у верхушки зубного корня включает ряд различных процедур. Их количество и последовательность определяются специалистом. В тяжелых случаях при лечении периодонтита может проводиться хирургическое вмешательство. Например, при наличии кист крупного размера. Однако в большинстве случаев комплексное лечение включает следующие манипуляции.
- Купирование болевого синдрома. Является неотъемлемой частью лечения острого периодонтита, при котором пациент ощущает острую и сильную боль. Эффект достигается за счет приема или местного применения анальгезирующих препаратов.

- Дренаж экссудата. При наличии гнойных очагов при лечении периодонтита обязательно проводится вскрытие корневых каналов. Отток экссудата может осуществляться через зуб, десневой карман или разрез в переходной складке.
- Расчистка и обработка канала. Важным этапом лечения периодонтита является удаление нерва и некротизированных тканей, очистка, промывание и высушивание полости. В зуб помещают антисептик, пациенту назначается прием антибиотиков.
- Пломбировка зуба. После первичной обработки корневые каналы закрываются турундой на 1-3 дня. В случае отсутствия повторных нагноений, воспаления и болевых ощущений процесс лечения периодонтита считается завершенным. Проводится пломбировка зуба.
- Укрепление тканей. Важной составляющей качественного лечения острого периодонтита и других форм данного заболевания является «подтягивание» проблемной десны. Также проводятся мероприятия по укреплению зубов, затронутых воспалением.
Профессиональная стоматологическая помощь от «Медлайн-Сервис»
Наша сеть клиник проводит лечение периодонтита зубов различной сложности, комбинируя традиционные и современные технологии (включая лазерные). Мы готовы оказать квалифицированную стоматологическую помощью при любой форме и сложности заболевания. Если Вас интересует лечение острого, фиброзного или другого периодонтита в Москве, записывайтесь к нам на прием по контактному телефону или с помощью онлайн-сервисов.
Отзывы
Отвозили в эту клинику маму. Она у нас молодец, в стоматологию сама регулярно ходит, но десны ей запустили в обычной поликлинике. Сказали, что это возраст, хроническая проблема и ничего сделать не могут уже. А мы попробовали сменить клинику на платную и нормальную и оказалось, что вовсе не так безнадежно, и маме еще рано в совсем старуху без зубов превращаться.
Сергей
Апикальный периодонтит | Причины и лечение
Одним из часто встречающихся заболеваний полости рта является апикальный периодонтит. Он может подразделяться на острый и хронический.
Он может подразделяться на острый и хронический.
Апикальный периодонтит – это следствие воспалительного процесса соединительной связки зубов и дёсен. Образуется патология в области верхушки корня зуба. Острый периодонтит проявляет себя очень сильными болями, хроническая стадия может протекать незаметно и практически бессимптомно.
Чаще всего апикальный периодонтит является следствием запущенного пульпита.
Причины появления патологии
Выделяют несколько факторов, которые способствуют развитию воспалительного процесса верхушки зубного корня:
- Инфекционный фактор, вызванный проникновением инфекции в организм. К такому виду периодонтита приводит невылеченный кариозный процесс, наличие в полости рта стафилококков, стрептококков и т.п. болезнетворных микроорганизмов. Бактерии проникают в образовавшееся апикальное отверстие и вызывают воспаление. Также причиной инфекционного апикального периодонтита могут стать гайморит или остеомиелит.
- Медикаментозный фактор. Возникает при попадании в пародонтальные ткани мышьяка, формалина или другого подобного медицинского средства. Также подобный периодонтит может быть следствием неграмотно проведенного стоматологического лечения или травмирования твердых тканей зуба стоматологическими инструментами.
- Травматический фактор. Может возникнуть в результате удара или ушиба, а также по причине неправильно установленных ортодонтических конструкций или зубных протезов.
Классификация
Апикальный периодонтит в острой форме характеризуется сильными болевыми ощущениями, которые усиливаются от любого прикосновения. Зуб становится чувствительным ко всем раздражителям. Иногда появляется пульсация, отдающая в уши, горло или нос. Болезнь очень быстро развивается и ведет к общему ухудшению самочувствия пациента: повышается температура тела, появляются головные боли. Если вовремя не приступить к лечению, апикальный периодонтит приведет к образованию кист, свищей и других осложнений.
Апикальный периодонтит в хронической форме практически всегда протекает бессимптомно. Иногда болезнь может проявляться появлением запаха изо рта, а в запущенной форме характеризуется выделением гноя.
Лечение
Для проведения грамотного лечения изначально необходимо поставить точный диагноз, и дифференцировать, какая именно форма периодонтита у пациента. Для этого врач-стоматолог собирает анамнез, проводит визуальный осмотр и необходимые рентгенологические исследования.
Лечение проводится в несколько этапов:
- Иссечение всех пораженных тканей зуба вместе с пульпой, механическая обработка каналов воспаленного зуба;
- Антисептическая обработка воспаленной области. Как правило, также назначается курс антибиотиков и полоскание антисептическими растворами.
- Пломбирование депульпированного зуба.
В сложных ситуациях такого лечения может быть недостаточно, и специалист может приступить к хирургическому устранению патологии. В самых запущенных случаях пораженный зуб приходится удалять.
Острый и хронический периодонтит: причины, симптомы, лечение
Стадии периодонтита
Периодонтит принято подразделять на две основные стадии:
- острая: характеризуется быстрым течением и ярко выраженными симптомами болезни. Требует быстрого вмешательства специалиста во избежание развития гнойных процессов, распространяющихся на периодонт и другие ткани;
- хроническая: становится результатом длительного неострого воспаления, которое негативно влияет на структуру мягкой и костной тканей, поэтому также требует лечения, несмотря на то, что может не сильно беспокоить пациента.
Острый периодонтит
Острый периодонтит протекает достаточно быстро и может вызвать ряд серьезных осложнений, особенно если это острый апикальный периодонтит, поэтому обращаться к врачу необходимо сразу после появления первых признаков болезни.
Чаще всего он имеет инфекционную природу и развивается из-за наличия серьезного кариеса в зубе или же других инфекций в организме, особенно на фоне слабого иммунитета.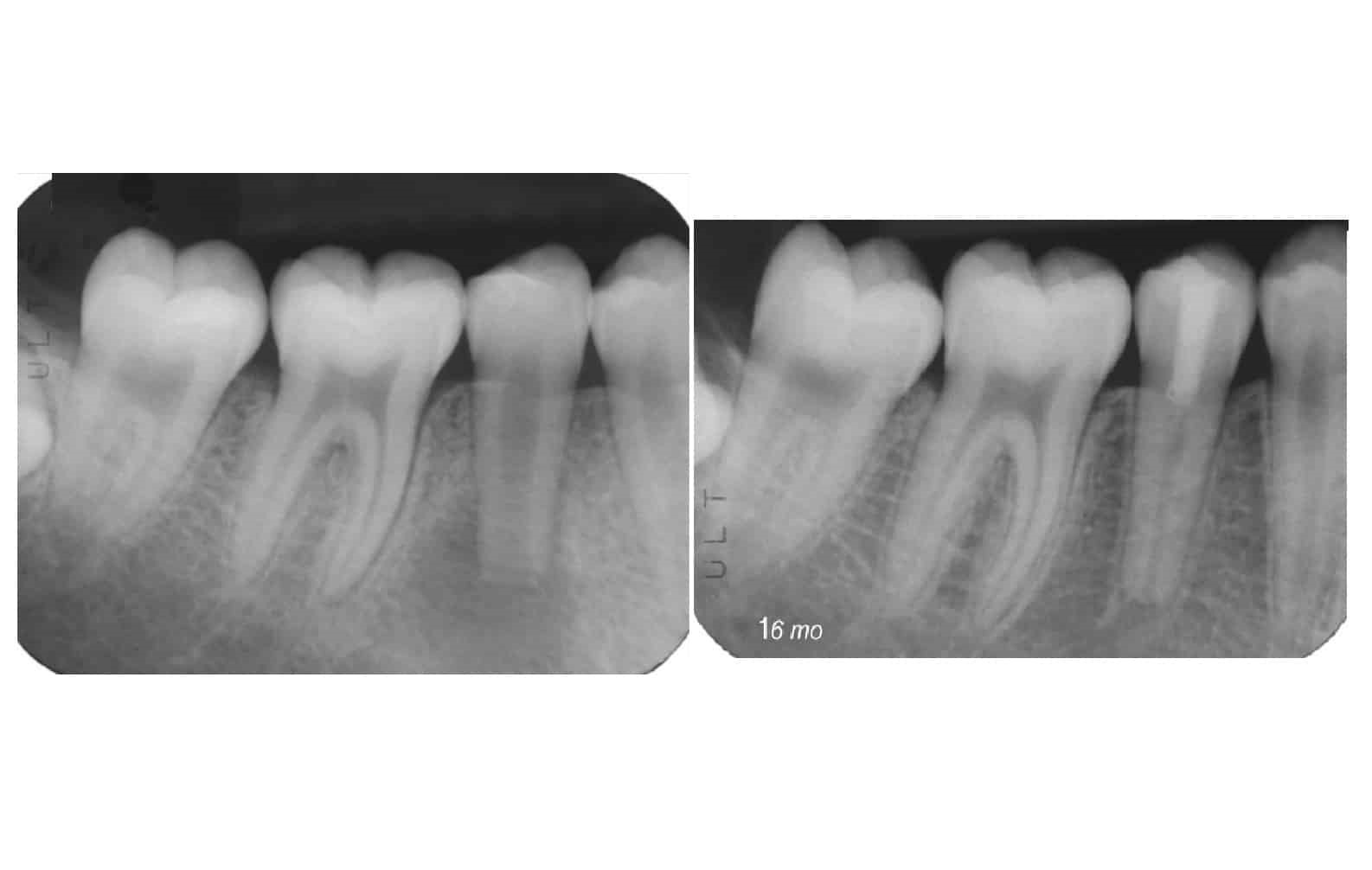 Периодонтит такого типа может быть также последствием нелеченного пульпита.
Периодонтит такого типа может быть также последствием нелеченного пульпита.
К наиболее явным симптомам возможного острого периодонтита принято относить острые боли, усиливающиеся при жевании или прикосновении к зубу. Боли могут сопровождаться опуханием десны, а также щеки и губы, изменением вида мягких тканей. При дальнейшем развитии болезни может наблюдаться повышение температуры тела, что свидетельствует о распространении инфекции.
Лечение в основном предполагает мощное антибактериальное воздействие на источник инфекции с последующим удалением пораженных тканей.
Различают два основных типа острого периодонтита — серозный и гнойный, требующие каждый своего способа лечения.
Острый серозный периодонтит
Серозный периодонтит считается начальной стадией острой фазы болезни, характеризуется резкими болями и незначительным изменением внешнего вида десны — отека. Чаще всего становится следствием пульпита или неполноценного лечения кариеса.
В основе лечения серозного типа болезни лежит антибактериальная терапия, а также чистка и пломбировка пораженных каналов. Если воспаление периодонтита удается устранить на ранней стадии, осложнений чаще всего не возникает.
Острый гнойный периодонтит
Острый гнойный периодонтит может стать следствием невылеченного серозного периодонтита. Один из основных симптомов периодонтита — образование полости, заполненной гноем, который нередко может сочиться из отверстия в десне, и потому это заболевание требует своевременного лечения. Характеризуется резкими болями и чувством «распирания» в больном зубе, запахом изо рта. При отсутствии своевременного лечения может стать причиной серьезных осложнений (остеомиелита костей челюсти), вплоть до сепсиса.
Лечение предполагает более длительную медикаментозную терапию и дренирование очага инфекции. После полного устранения пораженных тканей зуб можно будет пломбировать.
Хронический периодонтит
Хронический периодонтит отличается от острого тем, что воспаление при этой форме болезни, а значит, и симптомы не проявляют себя с такой силой, так как воспаление обычно не сильное, лечат его несвоевременно. Боли могут быть незначительными, но ощутимыми, особенно при чрезмерной нагрузке на зуб. Возникает чаще всего при некачественно вылеченном кариесе, не давшем серьезных острых осложнений.
Боли могут быть незначительными, но ощутимыми, особенно при чрезмерной нагрузке на зуб. Возникает чаще всего при некачественно вылеченном кариесе, не давшем серьезных острых осложнений.
Хроническое воспаление негативно влияет на костные и мягкие ткани. К тому же устранить его в полной мере бывает непросто. Лечение хронического периодонтита, помимо медикаментов, предполагает другие методы воздействия, вплоть до хирургических: так, хронический апикальный периодонтит (верхушечный) может потребовать удаления верхушки корня или всего этого зуба.
Среди типов хронического периодонтита выделяют фиброзный, гранулирующий и гранулематозный (последние два относятся к деструктивным типам), каждый из которых требует своего типа лечения.
Хронический фиброзный
Хронический фиброзный периодонтит представляет собой постепенную замену здоровой ткани периодонта на грубую фиброзную соединительную ткань длительного вялотекущего воспалительного процесса. В связи с этим амортизирующие способности периодонта снижаются, к тому же усложняется отток крови и лимфы через ткани.
Этот тип болезни возникает по причине ошибок при лечении пульпита и чаще всего протекает бессимптомно (с незначительными болями, изменением цвета зуба), поэтому установить его чаще всего можно только на профилактическом осмотре у стоматолога.
Лечится фиброзный тип заболевания чаще всего с помощью медикаментов, а также путем удаления фиброзной ткани.
Гранулирующий хронический
Гранулирующий периодонтит отличается более явным течением болезни, чем фиброзный, в силу более сильного поражения периодонта и костной ткани. Это поражение обычно имеет вид дефекта костной лунки с нечеткими краями, свидетельствующего о замещении тканей кости на фиброзные с возможным наличием отделяемого.
Диагностировать гранулирующий периодонтит можно только с помощью рентгена, поэтому необходимо обращаться к врачу в случае незначительных болей в зубе неясного характера.
Лечение хронического гранулирующего периодонтита чаще всего проходит хирургическим путем с привлечением различных медикаментов.
Хронический гранулематозный периодонтит
Гранулематозный периодонтит — это тип хронического периодонтита, при котором источник воспаления в костной лунке ограничен гранулемой — капсулой со стенками из фиброзной ткани. Капсула становится своего рода защитной реакцией организма на воспалительный процесс. В силу этого такой тип заболевания можно установить только рентгеновским способом, так как, вплоть до сильного разрастания капсулы и появления свища, болезнь может себя практически не проявлять.
В последнем случае может наблюдаться отек тканей десны и щеки, переход заболевания в обостренное состояние.
Лечение хронического гранулематозного периодонтита предполагает удаление гранулемы с последующей терапией, чисткой и пломбировкой каналов.
Обострение хронического периодонтита: лечение
Обострение хронического периодонтита предполагает переход болезни из пассивной стадии в активную, либо из-за резкого падения иммунитета, либо при механическом повреждении, повышении нагрузки на зуб, приведшей к тому, что гранулема у корня луба открывается. В этом случае гной попадает в ткани и вызывает обострение воспаления, характеризующееся резкими болями, отеком и покраснением десны, иногда — подвижностью зуба.
При появлении таких признаков необходимо как можно быстрее обратиться к врачу и пройти соответствующие этапы лечения хронических форм периодонтита: противовоспалительную терапию, дренаж полости, чистку каналов с удалением пораженных тканей.
Как лечить периодонтит
Методы лечения могут варьироваться в зависимости от стадии и типа болезни. При этом в основе своей лечение направлено на устранение острого или хронического воспаления и восстановление целостности зуба.
Различают несколько основных методов консервативного и хирургического лечения периодонтита.
Хирургические методы лечения периодонтита
Хирургическое вмешательство представляет собой иссечение пораженных тканей периодонта, чаще всего предполагающее удаление верхушки корня зуба. Чаще всего хирургическое лечение проводится под местным наркозом и назначается в случае запущенного периодонтита или невозможности взять под контроль сильное воспаление консервативно. Степень вмешательства напрямую зависит от объема пораженной ткани, которую необходимо удалить.
Лечение периодонтита лазером
Лазерное лечение применимо как для острой, так и для хронической формы заболевания в качестве дополнительного метода консервативного вмешательства. Лазерная терапия предполагает направленное воздействие на пораженный участок периодонта с целью сокращения активности микроорганизмов и снижения воспаления. В совокупности с традиционными методами лечения, в первую очередь приемом антибиотиков, позволяет достичь хороших результатов.
Лечение периодонтита антибиотиками
При борьбе с периодонтитом очень важную роль играет антибактериальная терапия, предполагающая использование антибиотиков и других препаратов для терапевтического лечения. При этом антибиотики для устранения периодонтита могут применяться в виде растворов, паст либо инъекций. Длительное и постоянное воздействие на очаг поражения (лекарство может закладываться несколько раз) позволяет чаще всего полностью избавиться от острого и хронического воспаления, особенно если пациент вовремя обратился к врачу.
Лечение периодонтита импрегнационным методом
Используется в основном для лечения хронических форм болезни, в случае если возникают сложности с пломбировкой каналов. Импрегнационный метод предполагает введение в канал специального раствора (обычно на основе серебра), который образует защитную пленку на стенках канала и обладает антибактериальным эффектом. После введения такого раствора в зуб можно проводить даже неполную пломбировку каналов без риска повторного развития воспаления.
Особенности лечения при беременности
Во время беременности лечение периодонтита возможно только при сильном воспалении, грозящем осложнениями, особенно если женщина находится на раннем сроке, потому что тогда рентгеновское обследование противопоказано. К тому же надо с большой аккуратностью использовать медикаменты, в том числе антибиотики и анестетики. Чаще всего в таких случаях пораженный зуб рекомендуется удалять, хотя схема лечения будет исключительна индивидуальна. Лечение или удаление зуба при периодонтите — этот выбор делает врач совместно с пациенткой.
[Пародонтальный абсцесс: этиология, диагностика и лечение]
Пародонтальный абсцесс — это острый деструктивный процесс в пародонте, приводящий к локализованным скоплениям гноя, сообщающимся с полостью рта через десневую борозду или другие участки пародонта, а не из пульпы зуба. Распространенность пародонтального абсцесса относительно высока, что влияет на прогноз зуба. Пародонтальные абсцессы могут развиться на основе стойкого пародонтита, но могут возникать и при отсутствии пародонтита.Причиной развития пародонтального абсцесса, вызванного хроническим периодонтитом, является краевое закрытие пародонтального кармана, или просвет кармана может быть слишком плотным, чтобы дренировать увеличенное нагноение из-за изменений в составе поддесневой микрофлоры, изменения вирулентности бактерий или хозяина. защиты. Диагностика пародонтального абсцесса основана на медицинском и стоматологическом анамнезе, а также на осмотре полости рта (глубина кармана, отек, нагноение, подвижность, чувствительность зуба).Наиболее распространенная группа бактерий: P. gingivalis, P. intermedia, B. forsythus, F. nucleatum и P. micros. Предыдущие исследования предполагали, что полное лечение пациентов с пародонтитом с острым пародонтальным абсцессом должно проводиться в два этапа: первый этап — лечение острых поражений, затем второй этап — соответствующее комплексное лечение исходных и / или остаточных поражений. . Лечение острых поражений включает в себя дренаж через просвет кармана, поддесневое удаление зубного камня и выравнивание корня, выскабливание эпителия подкладочного кармана и сильно воспаленной соединительной ткани, сжатие стенки кармана до нижележащего зуба и опоры пародонта, а также поддержание контакта тканей.Некоторые авторы рекомендуют разрез либо для установления дренажа и ирригации, либо лоскутной хирургии, либо даже удаления безнадежных зубов. Мы рекомендуем использовать системные антибиотики в качестве профилактики системных заболеваний или в случае системных симптомов.
Неотложных стоматологических состояний, объясненных доктором Замани.
Острые заболевания пародонта — это набор быстро возникающих заболеваний, поражающих полость рта. В отличие от гингивита или пародонтита, которые являются хроническими инфекциями, эти состояния могут быть связаны с болью или дискомфортом и могут иметь немедленные системные проявления.Симптомы острых заболеваний пародонта могут быть настолько серьезными, что вызывают экстренную стоматологическую помощь. Абсцесс десны
Абсцесс — это скопление гноя в инфицированной области. Абсцесс десны — это болезненная опухоль десны, которая может казаться красной и блестящей. Он нежный на ощупь, из него может вытекать гной. Это может быть вызвано бактериальным налетом или инородным предметом, попавшим в чувствительную область. Лечение включает в себя слив гноя и тщательную очистку абсцесса. Для комфорта пациента эту область необходимо обезболить, и при своевременном лечении абсцессы десен не должны оставлять рубцов или долгосрочных осложнений.
Пародонтальный абсцесс
Пародонтальный абсцесс проявляет те же признаки и симптомы, что и десневой абсцесс, но с инфекцией, поражающей кость и ткани, поддерживающие зуб. Пораженный зуб может стать подвижным и чувствительным к прикосновению из-за быстрой потери костной ткани вокруг него. Чтобы вылечить пародонтальный абсцесс, необходимо обезболить эту область и дренировать абсцесс. Возможно, зуб нужно будет удалить с зуба, чтобы удалить раздражители, вызвавшие инфекцию. Может потребоваться промывание абсцесса специальными противомикробными растворами или системный прием антибиотиков.Возможно, зуб потребуется поправить, чтобы прикус был более комфортным. Если абсцесс тяжелый, может потребоваться хирургическое лечение или даже удаление зуба. После неотложной стоматологической помощи рекомендуется тщательное обследование пародонта для выявления других возможных проблемных зон.
Пародонтальный / эндодонтический абсцесс
Это комбинированная инфекция десны, кости и нерва корневого канала зуба. Это может быть вызвано инфекцией десен, которая прогрессировала до кончика зуба, инфицированием нерва в корневом канале или инфекцией нерва, которая дренирует через ткань десны.В любом случае признаки и симптомы такие же, как при абсцессе пародонта или десны. Этот тип лечения пародонта может включать лечение пародонта (как указано выше) и / или лечение корневых каналов.
Острый язвенно-некротический гингивит (ANUG)
Болезненные язвы, которые легко кровоточат, характеризуют это генерализованное острое состояние десен. Также может присутствовать неприятный запах изо рта, а системные проявления включают лихорадку и увеличение лимфатических узлов. ANUG ассоциируется со стрессом, курением, плохим питанием и людьми с иммунодефицитами (включая ВИЧ).Без лечения ANUG может прогрессировать до NUP (язвенно-некротический периодонтит), при котором происходит потеря костной ткани вокруг зубов и, в конечном итоге, потеря зубов. Лечение ANUG включает чистку зубов и орошение десен. После начального лечения очень важно контролировать образование зубного налета. Если трудно чистить зубы щеткой или зубной нитью, могут быть назначены полоскания рта. Лечение антибиотиками может потребоваться при системном поражении, таком как лихорадка.
Герпетический гингивостоматит
Это еще одно генерализованное острое состояние десен и мягких тканей рта.Это инфекция, вызванная вирусом простого герпеса. Могут быть множественные язвы и жар. Увеличение лимфатических узлов и недомогание также могут быть связаны с герпетическим гингивостоматитом. Это состояние проходит самостоятельно и проходит через 10-15 дней. Для удобства пациента лечение включает применение обезболивающего (местного анестетика) и тщательную очистку язв. Затем следуют инструкции по гигиене полости рта и информация о правильном питании. При некоторых обстоятельствах могут быть прописаны противовирусные препараты.Герпетический гингивостоматит заразен, поэтому в период заживления следует избегать интимного контакта.
Перикоронит
Это воспаление и инфекция тканей, покрывающих жевательные поверхности зубов, которые прорезываются не полностью. Десны в этой области могут быть красными, опухшими и болезненными при прикосновении. Также может быть трудно открыть рот. Кроме того, могут быть выделения гноя. Как и все другие инфекции, перикоронит может распространяться и вызывать дальнейшие системные осложнения, такие как увеличение лимфатических узлов, лихорадку и недомогание.Лечится перикоронит путем тщательной очистки и орошения пораженного участка. Может потребоваться хирургическое изменение формы десны вокруг частично прорезавшегося зуба или удаление зуба. Также может потребоваться лечение антибиотиками.
Острые заболевания пародонта могут быть проявлением уже существующих проблем пародонта, которые приводят к острой проблеме и неотложной стоматологической помощи. Лучший способ предотвратить неотложную стоматологическую ситуацию — поддерживать здоровье полости рта и регулярно посещать стоматолога для осмотра.
От Лауры Минск, DMD
Лечение локализованного агрессивного пародонтита
Inside Dentistry
Март 2020
Том 16, Выпуск 3
Регенеративная пародонтальная терапия предлагает альтернативу удалению / установке имплантата
Ахмад Сулари, DMD, MS
Из-за эффекта осложнений, связанных с имплантатами, долговечность имплантатов часто сомнительна, даже по сравнению с долговечностью поврежденных, но успешно вылеченных естественных зубов.В этой статье описывается случай тяжелого локализованного заболевания пародонта, при котором пациент отклонил рекомендацию пройти удаление с последующей установкой имплантата и реставрацией в пользу регенеративной пародонтальной терапии для сохранения естественного зуба.
Отчет о болезни
Пациентка 17 лет обратилась с жалобой на потерю костной массы, связанную с зубом № 24. Клиническое обследование и оценка пародонта (т.е. оценка подвижности, глубины зондирования, кровотечения при зондировании, оценки налета и клинической потери прикрепления) выявили тяжелую горизонтальную и вертикальная потеря костной ткани, глубокая глубина зондирования с кровотечением, подвижность класса II, расширение пародонтальной связки, травматическая окклюзия и образование диастемы между зубами (рис. 1 — рис. 4).Кроме того, наблюдалась меньшая потеря костной массы, связанная с зубом № 23. Рентгенограмма зуба № 24 показала вертикальную и горизонтальную потерю костной массы, распространяющуюся на апикальную треть длины корня. Это был изолированный глубокий внутрикостный дефект с несовместимыми краями, который можно было измерить от цементно-эмалевого соединения или от гребня альвеолярной кости до основания дефекта. Периапикальная рентгенограмма показала угловую потерю кости на дистальной части зуба № 24 под углом почти 45 °.Межзубное пространство между зубами № 24 и 23 было единственным участком с серьезной потерей костной массы во рту пациента; Следовательно, диагноз — локализованный агрессивный пародонтит. История болезни пациента была ничем не примечательной, но важным открытием было сохранение молочных зубов с импакцией премоляра в нижней правой части. Позже пациентка была направлена на консультацию к ортодонту.
Целью регенеративной пародонтальной терапии является улучшение прогноза зуба за счет регенерации опорных структур.В этом случае прогноз для зуба № 24 был плохим, и в таких случаях текущая тенденция в стоматологическом сообществе заключается в удалении зуба и установке имплантата. Однако пациентка не могла позволить себе имплантаты и хотела сохранить свой естественный зуб как можно дольше. Более того, долговечность имплантатов не превосходит долговечность поврежденных, но успешно вылеченных естественных зубов, 1 , а биологические и протезные осложнения являются обычным явлением с возрастом имплантатов. 2 Помимо этих соображений, успешная установка имплантата и управление промежутком между зубами №№23 и 24 потребуют большего объема кости и десны; Следовательно, существующее место не было подходящим для установки имплантата. Пациент согласился с планом лечения, который включал хирургическую регенеративную пародонтологическую терапию.
Клиническое лечение
Перед хирургическим вмешательством было выполнено масштабирование и выравнивание корня, а также была произведена коррекция окклюзии. Повторная оценка области через 6 недель после удаления зубного камня и выравнивания корня выявила умеренное улучшение глубины зондирования, кровотечения при зондировании и клинической потери прикрепления.Однако глубина зондирования 6 мм с кровотечением при зондировании сохранилась; Таким образом, регенеративная пародонтальная терапия планировалась как альтернатива удалению зубов и протезированию. Пациенту сообщили, что удаление зубного камня и выравнивание корня было только начальной фазой пародонтальной терапии и что за ней последует хирургическая фаза.
Перед процедурой пациенту была назначена премедикация 250 мг метронидазола и 500 мг амоксициллина 3 раза в день в течение 2 недель.После достижения анестезии были сделаны разрезы оболочки от дистальной части зуба № 21 до мезиальной части зуба № 25 с использованием лезвия скальпеля № 12 (лезвия для скальпеля из углеродистой стали № 12, Benco Dental). Это позволило получить доступ к корню и костному дефекту в интерпроксимальной области между зубами № 23 и 24 через лоскут на всю толщину, который был приподнят над слизисто-десневым соединением для облегчения процедуры увеличения гребня. Поднятие лоскута позволило получить доступ к грануляционной ткани, занимающей дефект, а последующее удаление грануляционной ткани позволило визуализировать дефект, размер которого составлял 5 мм × 8 мм.Отсутствие доступа к корню и костному дефекту привело к разрушению щечной и язычной костных пластинок (рис. 5). Зубы были очищены, а корень снова выровнен, чтобы удалить оставшийся зубной налет и зубной камень. Удаление всех некротических тканей позволило наблюдать голую кость без кровотечения. После удаления дефекта костный дефект заполняли высушенным вымораживанием костным аллотрансплантатом (Cortical Bone, Maxxeus Dental) (Рисунок 6) и покрывали рассасывающейся мембраной (Bio-Gide ® , Geistlich Biomaterials), которая была обрезана и подогнана к интерпроксимальная область (рис. 7).Лоскут продвигали коронально, чтобы закрыть мембрану, и фиксировали на месте простыми узловыми швами 4-0 (Coated VICRYL ® [polyglactin 910] Suture, Ethicon). После операции на пародонте пациенту было рекомендовано возвращаться через 3-месячные интервалы для профилактических посещений, чтобы продлить улучшения, достигнутые во время операции, которые были нормальными до небольшой глубины зондирования, увеличения уровня прикрепления и отсутствия кровотечения при зондировании. Соблюдение этой рекомендации пациентом было неустойчивым, но это не повлияло отрицательно на усиление привязанности.Пациент был проинформирован о том, что польза от лечения пародонта, хирургического или нехирургического, может быть кратковременной без обязательных регулярных посещений для обслуживания пародонта.
При контрольном осмотре через 3 года были сделаны рентгенограммы, которые показали, что зуб № 23 улучшился, а зуб № 24 был полностью функциональным и больше не имел подвижности, не было расширенной периодонтальной связки и диастемы (рис. 8). ). В этом случае регенеративная пародонтальная терапия смогла привести к значительному восстановлению кости (т.е. 8 мм) в течение 3 лет.Фотография нижнего переднего гребня через 3 года после операции (рис. 9) демонстрирует улучшение цвета, тона и текстуры ткани, а также отсутствие отека. Кровотечения при зондировании не было, глубина зондирования 3 мм, подвижности зубов и открытого контакта не было.
Обсуждение
Усовершенствованный подход к хирургической реконструкции может дать благоприятный долгосрочный прогноз, сохранить естественные здоровые зубные ряды и избавить от необходимости в протезировании. 3 Биологические и технические осложнения могут возникнуть в 50% имплантатов в течение 10 лет после установки. 4 При обсуждении технических факторов (например, окклюзия, неправильная установка имплантата, изгиб имплантатов, плохо спланированные протезы, слишком ранняя нагрузка и т. Д.) И биологических факторов (например, плохая гигиена полости рта, заболевания пародонта, системные заболевания, курение, специфические микробы, вызывающие периимплантит), которые могут повлиять на успешность имплантации, было отмечено, что примерно от 25% до 30% взрослого населения имеет явный скрежет или стискивающий бруксизм, и что это может способствовать отказу имплантата, если протез с опорой на имплантат несоответствующий дизайн окклюзии для борьбы с бруксизмом. 5 Плохо спроектированные протезы с опорой на имплантаты не способствуют соблюдению пациентом гигиены полости рта, что может привести к поражению зубного имплантата и, в конечном итоге, вызвать периимплантит. Плохая личная гигиена полости рта и заболевания пародонта являются этиологическими факторами потери прикрепления вокруг боковых резцов, и эти факторы могут вызвать ту же проблему и даже больший вред в отношении реставраций на имплантатах, используемых для замены боковых резцов. 3 Поскольку имплантаты не являются полностью беспроблемными, могут быть дорогими и не обязательно служат дольше, чем естественные зубы, сохранение естественных зубов пациента должно быть целью, когда это возможно.Для получения рентабельных и положительных результатов пародонтологи должны применять сбалансированный подход между установкой имплантатов и применением регенеративной пародонтальной терапии, при которой пациенты оцениваются на соответствие каждого из них в индивидуальном порядке. Успешная регенеративная терапия пародонта требует доступа к корневому и костному дефектам для правильной диагностики и обработки раны. Рейнольдс и его коллеги предположили, что после раннего вмешательства по поводу внутрикостных дефектов с помощью регенеративных подходов можно ожидать успешных результатов. 6 Регенеративные материалы, такие как лиофилизированные костные аллотрансплантаты, барьерные мембраны и факторы роста, помещаются в это место, чтобы усилить образование нового цемента, кости и функциональной периодонтальной связки во время процесса заживления. Перед окончательной доработкой любого плана лечения пародонтологи должны рассмотреть риск прогрессирования заболевания и последующей потери зубов, а также выбрать вариант (например, установка имплантата по сравнению с сохранением естественных зубов) с лучшим прогнозом и меньшим количеством осложнений. пациента, и это экономически оправдано. 7
Прежде чем составить окончательный план лечения, следует также учитывать долговечность имплантатов и поврежденных, но успешно вылеченных естественных зубов. Необходимо учитывать несколько факторов. Во-первых, ткани вокруг имплантатов могут быть более восприимчивыми к инфекциям, связанным с зубным налетом, чем ткани вокруг естественных зубов. 8 В исследовании с участием гончих собак позволяли налету накапливаться вокруг естественных зубов и зубных имплантатов, чтобы вызвать заболевание пародонта.Результаты клинического и гистологического исследований показали, что деструкция тканей в местах имплантации была более выражена, чем в местах естественных зубов. Степень и серьезность разрушения твердых и мягких тканей вокруг имплантатов была больше, чем у естественных зубов, и они даже распространились на костный мозг. 8 Во-вторых, риск развития периимплантита выше среди пациентов, предрасположенных к пародонтиту, 5 и лечение периимплантита непредсказуемо. 8 В-третьих, стоимость обслуживания имплантатов может быть намного выше, чем стоимость ухода за естественными зубами. 10 В-четвертых, примерно в 50% случаев имплантации могут возникнуть биологические и технические осложнения в течение 10 лет. 4 И, наконец, поврежденные, но успешно вылеченные естественные зубы служат дольше, чем имплантаты. 1 Результаты лечения имплантатами в целом положительные, но иногда имплантаты не работают, и это может происходить по разным причинам, включая аллергию на металлы, проблемы с окклюзией, перенесенное заболевание пародонта, гигиену полости рта, диету, системные заболевания, курение, недостаточность костной ткани. , или микробная колонизация. 5 Еще один вопрос, заслуживающий рассмотрения, — это опыт практикующего специалиста. Сравнение имплантатов, выполненных различными практикующими врачами, показало, что выживаемость имплантатов, установленных неопытными практикующими врачами, составила 73,0%, тогда как выживаемость имплантатов, установленных специалистами по имплантологии, составила 95,5%. 11 Чтобы помочь в принятии решения об удалении зуба и установке имплантата, Пьетурссон и Хеймисдоттир предлагают систему классификации зубов как надежных, сомнительных или нерациональных для лечения. 12 В целом, стоматологи должны стараться сохранить естественные зубы, когда это возможно.
Представленный здесь случай демонстрирует, что зуб с плохим прогнозом можно сохранить с помощью соответствующей регенеративной пародонтальной терапии. Не каждый зуб с плохим прогнозом можно спасти, но достижения в области регенеративной пародонтальной терапии иногда позволяют стоматологам избежать удаления зуба и установки имплантата, сохранив естественный зубной ряд.
Об авторе
Ахмад Сулари, доктор медицинских наук, магистр медицины
Дипломант
Американский совет пародонтологии
Частная практика
Гейтерсбург, Потомак и Силвер-Спринг, Мэриленд
Список литературы
1.Холм-Педерсен П., Ланг Н.П., Мюллер Ф. Какова долговечность зубов и оральных имплантатов? Clin Oral Implants Res . 2007; 18 (Дополнение 3): 15-19.
2. Деркс Дж., Шаллер Д., Хоканссон Дж. И др. Анализ эффективности имплантологической терапии в шведской популяции: распространенность периимплантита. J Dent Res . 2016; 95 (1): 43-49.
3. Камил В., Аль-Баяти Л., Хусин А.С., Хассан Х. Реконструкция развитого костного дефекта, связанного с тяжелым поражением передних зубов верхней челюсти при агрессивном пародонтите: клинический случай. J Med Case Rep . 2015; 9: 211. DOI: 10.1186 / s13256-015-0677-6.
4. Ланг Н.П., Берглунд Т., Хейтц-Мэйфилд Л.Дж. и др. Согласованные утверждения и рекомендуемые клинические процедуры в отношении выживаемости имплантата и осложнений. Int J Oral Maxillofac Implants . 2004; 19 (Прил.): 150-154.
5. Christensen GJ. Почему имплантаты выходят из строя? Сайт Dentaltown. https://www.dentaltown.com/magazine/article/7757/why-are-implants-failing. Опубликовано в октябре 2019 г. Проверено 9 января 2020 г.
6. Рейнольдс М.А., Као Р.Т., Камарго П.М. и др. Регенерация пародонта — внутрикостные дефекты: консенсус-отчет семинара по регенерации AAP. Дж Периодонтол . 2015; 86 (2 приложения): S105-S107.
7. Донос Н., Лорелл Л., Мардас Н. Иерархические решения о зубах и имплантатах у пациентов с предрасположенностью к пародонтиту: современная дилемма. Периодонтол 2000 . 2012; 59 (1): 89-110.
8. Линдх Дж., Берглунд Т., Эрикссон И. и др. Экспериментальное разрушение тканей периимплантата и пародонта.Исследование на собаке породы бигль. Clin Oral Implants Res . 1992; 3 (1): 9-16.
9. Линд Дж., Мейл Дж., Группа D Европейского семинара по пародонтологии. Заболевания периимплантатов: согласованный отчет шестого Европейского семинара по пародонтологии. Дж Клин Периодонтол . 2008; 35 (8 доп.): 282-285.
10. Fardal Ø, Grytten J. Сравнение зубов и имплантатов во время поддерживающей терапии с точки зрения количества лет без болезней и затрат — исследование внутреннего контроля in vivo. Дж Клин Периодонтол . 2013; 40 (6): 645-651.
11. Сетзер Ф.К., Ким С. Сравнение долговременной выживаемости имплантатов и зубов, подвергнутых эндодонтическому лечению. J Dent Res . 2014; 93 (1): 19-26.
12. Пьетурссон Б.Е., Хеймисдоттир К. Зубные имплантаты — они лучше естественных зубов? Eur J Oral Sci . 2018; 126 (Приложение 1): 81-87.
Локализованный агрессивный пародонтит: отчет о стоматологической реабилитации All-On-4
Пациент: Афроамериканка, 20 лет
Диагностика и лечение: Устная реабилитация All-On-4
Американская академия пародонтологии с 1999 года изменила классификацию заболеваний пародонта, от которых страдают молодые люди.(1) Классификации включают:
- Заболевания десен, вызванные зубным налетом
- Хронический пародонтит
- Агрессивный пародонтит
- Заболевания пародонта как проявление системного заболевания
- Язвенно-некротические заболевания
Текущий отчет о афроамериканском случае женщина, у которой был диагностирован локализованный агрессивный пародонтит (LAP) примерно в период полового созревания и который перерос в генерализованную форму заболевания, когда пациентка вступила в поздний подростковый возраст.Эта агрессивная форма пародонта может проявляться как в молочных, так и в постоянных зубных рядах.
Рисунок 2 Много лет назад агрессивный пародонтит молочных зубов классифицировали как локализованный препубертатный периодонтит (LPP) и локализованный ювенильный пародонтит (LJP) в постоянных зубных рядах.
ДОПОЛНИТЕЛЬНАЯ ИНФОРМАЦИЯ | Повышение приемлемости стоматологических случаев с помощью диагностики слюнной
Локальный агрессивный пародонтит поражает первые коренные зубы и / или резцы.
Рекомендуемое лечение зубного камня, выравнивание корней и антибактериальная терапия, наряду с хирургическим вмешательством, если это будет сочтено необходимым, ограничат прогрессирование агрессивной инфекции.
Рис. 3 Наиболее важным аспектом данного исследования и наиболее прискорбным является то, что через три года после начальной терапии болезнь продолжала прогрессировать до генерализованной формы агрессивного пародонтита. Несмотря на трехмесячную поддерживающую терапию, использование антибактериальной терапии и введение доксициклина гиклата (20 мг) два раза в день, прогрессирование заболевания не замедлилось и не остановилось.
ДОПОЛНИТЕЛЬНАЯ ИНФОРМАЦИЯ | Понимание и лечение потери костной ткани вокруг имплантата
В следующей истории болезни описывается диагноз и последующее клиническое лечение этого молодого подростка, который впоследствии прошел полное удаление зубов и подход All-On-4 для оральной реабилитации. (2)
История болезни
17-летняя афроамериканка, хорошо питающаяся и в остальном здоровая, была направлена по поводу потери костной массы, связанной с зубами №№.21, 22, 23, 24, 25, 27 и 28 (рисунки 1 и 2).
Пациенту выполнено пародонтальное и рентгенологическое обследование полного рта. Был рекомендован и получен профиль биохимии крови и общий анализ крови для устранения любых системных аномалий.
При первом посещении пациенту прописали 250 мг тетрациклина HCl 3 раза в день в течение 14 дней. Через четыре недели под местной анестезией последовало удаление зубного камня и выравнивание корня, и было назначено 100 мг доксициклина HCl один раз в день в течение трех недель.Профиль биохимии крови дал общие результаты в пределах нормы. Больше всего беспокоит случайное обнаружение ювенильного диабета, заболеваний крови или любого другого типа нарушений резорбции костей.
После двух последовательных трехмесячных процедур отзыва, оценки комплаентности пациента и оценки ухода за полостью рта в домашних условиях, глубина зондирования пародонта была измерена на том же уровне, что и исходный. Был представлен план лечения для хирургического удаления всех костных дефектов, выравнивания всех поверхностей корня и дефектов костного трансплантата, которые оказались вертикальными по своей природе.
Все хирургические участки были зашиты для первичного закрытия, и пациенту были даны специальные инструкции по послеоперационной гигиене. Пациенту назначили 20 мг доксициклина гиклата (в течение девяти месяцев), 800 мг ибупрофена 3 раза в день для устранения дискомфорта и 0,12% хлоргексидина.
Рис. 5Пациент вернулся через семь дней после операции. Было установлено, что ткани десны благоприятно заживают без значительных послеоперационных осложнений или термической чувствительности.Пациенту снова посоветовали продолжить прием доксициклина гиклата в дозе 20 мг и вернуться через месяц, чтобы пройти периодонтальную терапию.
В течение следующих 30 месяцев пациент прошел 10 профилактических осмотров пародонта. Пациент продемонстрировал благоприятный домашний уход с минимальными отложениями зубного налета и зубного камня. Фторсодержащий лак наносился при каждом отзыве, чтобы уменьшить и контролировать чувствительность корней. Пациенту прописали 20 мг доксициклина гиклата, чтобы уменьшить резорбцию альвеолярной кости, и настоятельно рекомендовали постоянный повторный прием через три месяца.
Через шесть месяцев после операции пациенту рекомендовано удалить нижние резцы — Nos. 23, 24, 25 и 26 — из-за повышенной подвижности и дискомфорта при жевании. Была предоставлена временная часть нижней передней части (рис. 3).
В течение следующего года наблюдалось умеренное количество зубного налета и зубного камня, и домашний уход стал неэффективным. Пациент сообщил о затруднениях с жеванием, и переход на мягкую пищу не помог. Поддержание периодонтального отзыва продолжалось три месяца.
Рис. 6В следующем году пациентка описала дискомфорт, связанный с зубом № 5, и в целом представила опухоль десны. Амоксициллин и метронидазол были прописаны для уменьшения инфекции и отека тканей. Пациенту посоветовали практиковать безопасный секс, используя защиту во время приема коктейля с антибиотиками. Планировалось удалить зубы 7, 8, 9 и 10, а для замены зубов изготовили временную часть верхней челюсти.
При возврате для вышеупомянутого удаления зуба №5 зубов самоотворились, остальные зубы были удалены, а временная часть была установлена (рисунки 4 и 5).
Примерно через два с половиной года после активного лечения пародонта и поддерживающей терапии пациент и авторы обсудили удаление всех оставшихся зубов и восстановление полости рта с помощью подхода All-On-4 (AO4) (рисунок 6).
В это время пациентка, ведущая активный образ жизни в студенческие годы и работающая в школе, не хотела, чтобы ее отвлекали постоянные проблемы с зубами, включая инфекции и потерю зубов.Затем была назначена встреча с четырехчасовым визитом под руководством И.В. седация и местная анестезия для выполнения устной реабилитации AO4.
Рис. 7Конечно, были получены надлежащие записи, чтобы изготовить временный временный протез (рис. 7), верхний и нижний, чтобы обеспечить надлежащую функцию, эстетику и простоту преобразования.
Панорамная рентгенограмма (рис. 8) и компьютерная томография с коническим лучом (КЛКТ) были получены для оценки высоты и ширины альвеолярной кости, а также положения всех пазух и подбородочных отверстий.
В связи с агрессивной потерей костной массы при пародонтологическом заболевании, был возможен более консервативный подход, и удаление кости было тщательно спланировано, если это станет необходимым.
Подход AO4 начался с измерения окклюзионного вертикального размера (OVD) путем маркировки точек на подбородке и носу, которые помогли бы оценить окончательный OVD после преобразования временного протеза.
Рис. 8Нижнечелюстная и верхнечелюстная дуги были полностью беззубыми, и все лунки второго и третьего моляров зашиты.
Хирургические стенты (рис. 9), имитирующие временные зубы, были помещены в нужное положение, чтобы оценить необходимость любого восстановления альвеолярной кости. Альвеолярная кость была немного уменьшена, связанная с возвышением каждого клыка и передним гребневым гребнем нижней челюсти, примерно на 2 мм.
Из-за агрессивного характера заболевания ранее резорбированная альвеолярная кость была очень подходящей для установки и преобразования нижнечелюстных и верхнечелюстных протезов.
В верхней и нижней челюсти дистальные имплантаты устанавливались под правильным углом от 30 до 45 градусов, чтобы избежать перфорации пазухи и травмы подбородочного отверстия соответственно.
Рисунок 9Передние имплантаты были установлены прямо, за исключением левого имплантата верхней челюсти, установленного во избежание ранее развившегося пародонтального дефекта. Все имплантаты были пересажены с комбинацией минерализованных и деминерализованных аллотрансплантатов костей человека, а оставшиеся лунки были пересажены на кости для улучшения сохранения альвеолярного гребня (рис. 10). (2)
Затем на дентальные имплантаты устанавливали трансмукозальные абатменты или многоэлементные абатменты с использованием прямого, 17-градусного или 30-градусного изгиба для соответствия преобразованному протезу для обеспечения надлежащей стабильности и затяжки.
Затем были установлены временные протезы, и после обеспечения надлежащей стабильности, функциональности и косметического вида они были затянуты с усилием 15 Нсм. На этом этапе оценивалась окклюзия; задняя окклюзия была отрегулирована так, чтобы она была очень легкой, и окклюзия, связанная в передней области, несла большую меж дуговую нагрузку (рис. 11). (2)
Рисунок 10Мягкая диета вместе с послеоперационными инструкциями была подчеркнута, особенно в течение первых шести недель заживления.
Техническое обслуживание
Техническое обслуживание продолжительностью от трех до четырех месяцев настоятельно рекомендовалось для того, чтобы помочь пациенту в надлежащем домашнем уходе и заживлении.Периодически выполняются панорамные рентгенограммы, чтобы продолжить оценку поддержки костной ткани поддерживающих зубных имплантатов.
Протокол All-On-4 для этого молодого пациента вневременной, но, возможно, сомнительный.
Авторы твердо убеждены в том, что с агрессивным характером ее пародонтальной инфекции и связанными с ней типами бактерий, патогенными для этого агрессивного заболевания, полное удаление зубов и реабилитация по этому протоколу придадут этой молодой пациентке уверенность и энтузиазм в отношении жизни без стоматологических осложнения (рисунок 12).
Благодарность: Авторы выражают благодарность компании BioHorizons Implant Company за предоставленные части имплантата и соединения имплантата для процедуры All-On-4 бесплатно.
Рисунок 11Альфонс Гарджуло, DDS, MS , занимается частной практикой в Park Dental Specialists в Чикаго, штат Иллинойс. Вы можете связаться с ним по телефону [email protected] .
Рэйчел Деген, RDH , — гигиенист в Park Dental Specialists в Чикаго, штат Иллинойс.
Марк Вал, CDT , — владелец стоматологической лаборатории Prestige Dental Laboratory в Чикаго, штат Иллинойс.
Ссылки
1. Армитаж Г. Разработка классификации заболеваний и состояний пародонта. Ann Periodontol. 1999; 4: 1–6.
2. Мало П., Нобре Мде А., Петерсон Ю., Вигрен С. Пилотное исследование полной реабилитации беззубых зубов с немедленной функцией с использованием новой конструкции имплантата: серия случаев. Clin Implant Dent Relat Res . 2006; 8: 223–232.
3. Хо ЧК, Явонвич С. Концепция All-On-4 для имплантации беззубой челюсти. Компендию . 2014; 35: 255–259.
4. Kim Y, Ol T-J, Misch C, Wang H. Окклюзионные аспекты имплантационной терапии: Клинические рекомендации с биомеханическим обоснованием. Clin Oral Implant Res . 2005; 16: 26–35.
Экстренное лечение пародонта в полевых условиях • Военная медицина в мире
Введение
Язвенно-некротический пародонтит с крупным планом некротических сосочковГингивит и пародонтит — очень распространенные заболевания.Это было снова подтверждено в Четвертом немецком исследовании здоровья полости рта, проведенном в 2006 году. Например, было обнаружено, что у субъектов в возрасте от 35 до 44 лет 52,7% имели десневые карманы глубиной 4-5 мм, в то время как еще 20,5% имели карманы глубина 6 мм и более. Поэтому неудивительно, что заболевания пародонта также широко распространены среди персонала Бундесвера. Об этом свидетельствуют результаты исследования, проведенного Henne et al. в котором прошли обследование 2023 военнослужащих в особенно актуальном для военнослужащих возрастном диапазоне от 18 до 30 лет.Из этих субъектов 66,4% страдали гингивитом или пародонтитом от легкой до средней степени тяжести, а у 12% было серьезное заболевание пародонта. Эти расстройства обычно хронические; Другими словами, они развиваются в течение более длительного периода, и пациент не замечает их присутствия, потому что они не испытывают серьезных симптомов. Однако следует иметь в виду, что если позволить периодонтиту развиваться беспрепятственно, у пациента не только будет потеряно зубы, но и могут возникнуть системные эффекты. Но не все формы этих нарушений имеют прямое влияние на работоспособность, поэтому в этой статье основное внимание уделяется заболеваниям пародонта, имеющим отношение к этому конкретному аспекту.
Согласно современной медицинской теории, внутриротовые бактерии, присутствующие в наддесневых и поддесневых налетах, играют важную роль в развитии гингивита и пародонтита. Они образуют сложные биопленки на поверхности зубов. Бактериальный налет запускает иммунологические и воспалительные процессы, которые могут привести к развитию клинически манифестного гингивита, если периодонт подвергается их воздействию в течение более длительных периодов времени. Следствием может стать пародонтит с обширным разрушением пародонта.В настоящее время общепринято, что микробный налет является одной из основных причин воспалительных заболеваний пародонта, однако все больше внимания уделяется иммунному ответу хозяина. Если равновесие между микроорганизмами и ответом хозяина составляет
Язвенно-некротизирующий вид спереди пародонтитнарушается из-за дисфункции иммунной системы, воспалительные заболевания пародонта могут развиваться, прогрессировать или обостряться. Есть и другие сопутствующие факторы. К ним относятся курение, системные расстройства и психосоциальный стресс.Персонал в командировках регулярно подвергается повышенному физическому и психологическому стрессу, который может серьезно сказаться на их иммунном статусе. Персонал Бундесвера в настоящее время несут службу по всему миру. Это означает, что они нуждаются в хорошем состоянии здоровья зубов, и поэтому первоочередной задачей стоматологических служб на родине является обеспечение того, чтобы их стоматологическая пригодность поддерживалась на должном уровне. Все сотрудники проходят ежегодный стоматологический осмотр, во время которого они проверяются на признаки пародонтоза с помощью индекса пародонтального скрининга (PSI).В качестве основного ориентира предполагается, что только персонал с хорошим устным статусом может считаться полностью работоспособным. Но даже при соблюдении этого принципа все равно невозможно избежать случаев, когда требуется экстренное стоматологическое лечение. В 2012 году 4392 пациента потребовали экстренной стоматологической помощи во время дежурства в Бундесвере. 819 из этих случаев (что соответствует 18,65% сеансов лечения) были вызваны заболеваниями пародонта.
Это немаловажный процент с учетом того, что острые воспалительные заболевания пародонта могут значительно снизить работоспособность пострадавших.Это особенно характерно для людей с пародонтальными абсцессами и некротизирующим язвенным гингивитом, заболеваниями, которые более подробно рассматриваются ниже.
Острые воспалительные заболевания пародонта
Далее я расскажу об острых заболеваниях пародонта, которые сопровождаются серьезными симптомами и, таким образом, могут напрямую влиять на работоспособность персонала.
Пародонтальные абсцессы
В зависимости от локализации абсцессы могут иметь форму десневых абсцессов, пародонтальных абсцессов и перикорональных абсцессов.
Микробный налет после окрашиванияПародонтальные абсцессы имеют особое значение для пародонтологии; здесь локализованная инфекция десневой ткани может привести к разрушению связок и костей. Большинство абсцессов развивается в существующих пародонтальных карманах. Как правило, чем глубже карман, тем выше риск развития пародонтального абсцесса. Возможны различные причины возникновения пародонтальных абсцессов. Важным этиологическим фактором является предотвращение выведения из пародонтального кармана (напр.грамм. из-за попадания инородного тела). Нарушение клиренса приводит к накоплению в кармане хозяйских клеток, жидкости борозды, воспалительного экссудата и бактерий. Смит и Дэвис (1986) смогли продемонстрировать, что 55% пародонтальных абсцессов связаны с глубиной кармана не менее 7 мм. Другими возможными этиологическими факторами являются использование системных антибиотиков, системные расстройства, такие как сахарный диабет и поражение фуркации. Большинство пародонтальных абсцессов обычно располагаются около коренных зубов.Нарушение иммунного статуса также может представлять собой этиологический фактор, который может иметь отношение к персоналу, находящемуся на действительной службе. Ситуации, в которых находится персонал в полевых условиях, означают, что они испытывают значительный психологический и физический стресс, и это в долгосрочной перспективе, в сочетании с воздействием экстремальных условий окружающей среды, может привести к ослаблению иммунной системы. Существующий ранее баланс между хроническим воспалением пародонта и реакцией хозяина нарушается, что приводит к обострению хронического воспаления.Микробная флора в периодонтальном абсцессе представляет собой смесь различных микроорганизмов, хотя преобладают грамотрицательные анаэробные бактерии. Состав флоры абсцесса во многом соответствует микробиологической флоре глубоких пародонтальных карманов. Было показано, что существует тесная корреляция между наличием Porphyromonas gingivalis и абсцессными процессами. Острое воспаление связано с такими симптомами, как воспаление, боль, отек и расшатывание или выпадение зубов.Это также может сопровождаться локальным лимфаденитом
Тяжелый зубной дефект пародонта дистальный зуб 14и лихорадка. Эти симптомы могут серьезно повлиять на общее состояние и, следовательно, на работоспособность пострадавшего персонала, которому в дальнейшем потребуется неотложная стоматологическая помощь. В своем исследовании McLeod et al. (1977) продемонстрировали, что пародонтальные абсцессы часто приводят к потере зубов: их цифры показывают, что 45% зубов были потеряны в результате пародонтального абсцесса. Диагностика пародонтального абсцесса в основном включает рассмотрение анамнеза пациента, клиническое обследование, проверку чувствительности и рентгенологическую визуализацию.В частности, наличие глубоких пародонтальных карманов может быть признаком того, что у пациента может быть абсцесс. Лучше всего действовать исходя из афоризма «Уби гной, иби эвакуа», т.е. там, где есть гной, создайте отверстие для его оттока. Часто это возможно с помощью принудительного зондирования пародонтального кармана, хотя может потребоваться и разрез. Для удаления экссудата можно использовать хирургический дренаж, но в большинстве случаев в этом нет необходимости. Также для лечения требуется промывание очага поражения диглюконатом хлоргексидина и назначение анальгетика.Желательно избегать хирургической обработки поверхности корня во время острой фазы пародонтального абсцесса. Это не только не нужно, но также может привести к повреждению жизнеспособных участков пародонта. Немедленное удаление также является вариантом для зубов, которые невозможно спасти. Как правило, достаточно местной терапии и не нужно назначать антибиотики. Их использование должно быть ограничено случаями, когда абсцессные процессы демонстрируют явную тенденцию к распространению. При дифференциальной диагностике в таких случаях необходимо исключить наличие периапикальных отростков, эндоперио поражений и абсцессов в области переломов корня.
Язвенно-некротические заболевания пародонта
Язвенно-некротические заболевания пародонта проявляются в форме язвенно-некротизирующего гингивита (НЯГ) и язвенно-некротизирующего пародонтита (НЯП). NUG — это инфекция, ограниченная десной, которая характеризуется некрозом десен, кровоточивостью десен и болью. Без лечения NUG может привести к клинической потере прикрепления, обнажению кости и, как следствие, секвестрации кости. В литературе указанная распространенность находится в районе 0.2 — 1,4%. В его этиологию вовлечены различные факторы, некоторые из которых тесно связаны с воздействием на человека высоких уровней стресса.
Не совсем случайно, что мы находим первые описания таких заболеваний пародонта в отчетах о военных действиях, датируемых 400 годом до нашей эры. Некоторые этиологические факторы особенно важны для военнослужащих, находящихся на действительной службе. Преобладающим среди них является психосоциальный стресс, который обычно рассматривается как один из основных причинных факторов некротического заболевания пародонта.Уровень стресса (например, угроза жизни и здоровью), которому подвергается персонал, определяется театром операций и миссией. Помимо воздействия стресса на иммунную систему (к которому я вернусь позже), стресс также может вызывать изменения в поведении, такие как повышенное потребление сигарет и пренебрежение личной гигиеной полости рта. Также важно, что некротизирующие заболевания пародонта чаще всего возникают в более молодых возрастных группах, например, у военнослужащих, работающих в полевых условиях.Предрасполагающие факторы показаны в таблице 2. С микробиологической точки зрения эти нарушения связаны со смешанной анаэробной флорой, состоящей в основном из штаммов Treponema и Fusobacterium с Prevotella intermedium и Porphyromonas gingivalis. Стандартными клиническими симптомами язвенно-некротического гингивита являются сильная боль, некроз и изъязвление межзубных сосочков со спонтанным кровоточивостью десен.
Пародонтальный абсцесс с выделением гной — зуб 12Другими часто встречающимися симптомами являются лихорадка, плохое общее состояние, неприятный запах изо рта и лимфаденит.Военнослужащие с NUG не годны для службы; им потребуется неотложная стоматологическая помощь. Наиболее вероятные места — передняя нижняя челюсть и задние коренные зубы. Первой задачей лечения является устранение микроорганизмов-возбудителей. Из-за чувствительности к боли в острых случаях часто невозможно обеспечить профессиональную чистку зубов, поэтому рекомендуется использовать ватные шарики для удаления некротических тканей и покрытий. Также полезно нанесение 3% раствора перекиси водорода на воспаленные участки десны.Это высвобождает кислород, который эффективен в основном против анаэробных микроорганизмов. Некротизирующие заболевания пародонта могут вызвать обширные необратимые дефекты тканей. Таким образом, в особо запущенных случаях следует рассмотреть возможность применения системных антибиотиков. Прием метронидазола 750 — 1000 мг / день в течение семи дней оказался эффективным ввиду присутствия анаэробных микроорганизмов, в то время как не рекомендуется использовать местные антибиотики. Это лечение может сопровождаться одновременным приемом или назначением анальгетиков и выдачей раствора хлоргексидина диглюконата для использования пациентом дома в качестве антибактериального средства для полоскания рта.Пациенту следует назначать ежедневный прием, чтобы можно было продолжать применять перекись водорода (3%) до облегчения симптомов и ремиссии острого воспаления.
Пародонтит в сочетании с эндодонтическими поражениями
Пародонтально-эндодонтические поражения представляют собой патологические изменения, поражающие как пародонт, так и эндодонтий. Они классифицируются как
- первичные эндодонтические поражения со вторичным поражением пародонта
- первичные поражения пародонта с вторичным эндодонтическим поражением
- подлинные комбинированные поражения
Не всегда легко различить различные формы при дифференциальной диагностике, в то время как дифференциальная диагностика пародонтальный абсцесс сам по себе не беспроблемный.В этом контексте важны тестирование чувствительности и радиологическая диагностика. Также может быть обострение пародонтально-эндодонтического поражения, приводящее к развитию абсцессов. Для острой терапии этих заболеваний может использоваться процедура, аналогичная описанной для пародонтальных абсцессов. Трепанация омертвевших зубов также может потребоваться при первичных эндодонтических поражениях. Соответствующая форма последующего лечения будет определяться в зависимости от того, является ли поражение в первую очередь эндодонтическим или пародонтальным.
Активное развертывание: этиологический фактор?
Обширный вестибулярный отек в ассоциация с пародонтальным абсцессом при зуб 15Как указано выше, бактериальный налет является основным причинным фактором в развитии воспалительных заболеваний пародонта. Бактериальный налет состоит из широкого спектра различных микроорганизмов, некоторые из которых обычно обнаруживаются в поражениях пародонта и, таким образом, считаются потенциально патологическими. Считается, что Aggregatibacter actinomycetemcomitans, Porphyromonas gingivalis и Tannerella forsythensis имеют особенно выраженную патогенность.Эти пародонтопатогенные микроорганизмы также присутствуют в полости рта людей со здоровым пародонтом, где, однако, они обычно не вызывают заболевания пародонта, по-видимому, потому, что микроорганизмы контролируются иммунным ответом хозяина. Но это равновесие может быть нарушено. Длительное воздействие стресса может привести к изменению физиологических параметров и поведения пострадавших. То, что задумано как краткосрочная реакция организма при появлении угроз, может само стать угрозой и причиной болезни, если стрессовая ситуация сохраняется в течение более длительного времени.В зависимости от местоположения и миссии персонал Бундесвера на театре военных действий в Афганистане находится в тяжелых, а иногда и в экстремальных условиях, что означает, что они подвергаются значительно возросшему психологическому и физическому стрессу. Существует множество факторов стресса, которые в целом можно разделить на универсальные и индивидуальные. Универсальные факторы стресса включают дефицит сна, жажду и экстремальные температуры, которые летом могут достигать 50 ° C. Примерами индивидуальных факторов стресса являются тоска по дому, беспокойство о партнерских отношениях, потеря товарищей и угроза собственной жизни и здоровью.Первые
Отвод гноя из пародонта карман зуба 15Три фактора стресса также влияют на персонал, который живет в так называемых «безопасных» лагерях и фактически никогда не покидает периметр лагеря. До сих пор неясно, в какой степени условия развертывания действительно приводят к обострению болезни; соответствующих исследований персонала на местах, подвергающегося длительному и высокому уровню стресса, не проводилось. Однако корреляция между ними кажется правдоподобной и ее можно предположить.Эта гипотеза подтверждается статьями Eger & Ferchland, касающимися миссии в Боснии и Герцеговине в 2001 году, и исследованием тех же авторов миссии ISAF в 2008 году. Среди прочего, они изучили изменения микробной флоры в десневой борозде. личного состава немецкого бундесвера, служащего в ISAF. Хотя изменения в изученных потенциально условно-патогенных микроорганизмах, зарегистрированные в этом исследовании, не были статистически значимыми, другие аспекты представляют интерес.Потенциально периопатогенный микроорганизм Aggregatibacter actinomycetemcomitans был обнаружен только у четырех человек на родине; это увеличилось до 11 субъектов на театре военных действий. Это могло произойти из-за распространения микроорганизма, количество которого все еще было ниже предела обнаружения, пока испытуемые находились дома. Другая возможность — экзогенная инфекция. Это аспект, который требует более глубокого изучения в дальнейших исследованиях.
Значение для военной медицины
Немаловажная доля случаев стоматологического лечения, необходимого на театре военных действий — 18.65% — стали необходимыми из-за заболеваний пародонта. Однако подробные сведения о диагнозе пародонта в этих случаях недоступны. Важно помнить, что не все эти случаи связаны с серьезными острыми формами заболеваний пародонта, о которых говорилось выше. Насколько я знаю по собственному опыту, эти расстройства действительно возникают у военнослужащих, находящихся на действительной службе, но их точная распространенность остается неясной. В то же время и из-за потенциально серьезных осложнений, связанных с острым воспалительным заболеванием пародонта, эти расстройства должны рассматриваться как имеющие большое значение в контексте военной медицины.Можно предположить, что нарушения, с которыми боролись во время большинства сеансов лечения, были менее серьезными и принимали форму, например, простого гингивита. Таким образом, было бы желательно иметь более дифференцированную разбивку статистики. Это
Неотложная стоматологическая помощь во время всех дежурств в 2012 году по типамважно продолжать применять принцип, согласно которому только персонал, здоровый орально и пародонтологически здоров, пригоден для активной службы. Программа профилактики, предназначенная для подготовки персонала к развертыванию, которая была разработана и реализована стоматологической службой Бундесвера, признает этот принцип и должна быть сохранена.Также может оказаться целесообразным предоставлять профессиональные услуги по чистке зубов персоналу на местах. Однако до тех пор, пока нет четких клинических доказательств того, что это необходимо, выделение дополнительного персонала и ресурсов для этой цели не может быть оправдано. Для полноты картины я хотел бы кратко обрисовать аспект, по которому в настоящее время нет соответствующих данных. Имплантаты Enossal все чаще используются персоналом Бундесвера в качестве основы для замены зубов.Как и в случае с зубом, ткань вокруг такого имплантата может воспалиться; это называется периимплантитом. Было бы интересно узнать, играют ли условия в операционной и связанные с ними стрессовые факторы также роль в развитии периимплантита.
Адрес автора:
подполковник д-р Михаэль Люпке
Директор специализированного стоматологического центра
Гамбургская больница бундесвера
Lesserstraße 180
Дата: 01.03.2019
83
904 Медицинский источник: Международный Корпус Корпуса (4/2014)
Десневой, периапикальный и пародонтальный абсцесс
ОПУБЛИКОВАНО: суббота, 19 мая 2018 г.
Список стоматологических заболеваний, с которыми вы можете столкнуться, довольно длинный.Тем не менее, стоматологи часто выделяют абсцесс зуба как один из самых болезненных и опасных. Если вы всю ночь испытываете ужасную зубную боль, которая не проходит, возможно, у вас на руках нечто большее, чем обычный кариес. Абсцесс зуба — одно из состояний, с которым никогда не сталкиваются те, кому повезло.
Чтобы узнать больше, прочтите краткое руководство по выявлению, лечению и профилактике абсцесса зуба.
Как выглядит абсцесс?
Абсцесс зуба — это гнойный карман, который образуется возле зуба при его инфицировании.Он полон бактерий, которые обычно накапливаются некоторое время, что приводит к бактериальной инфекции, разрушающей ткань. Они могут образовываться и в других частях тела, и их основная роль заключается в том, чтобы действовать как защитный механизм и предотвращать проникновение инфекции в другие части тела. Иногда абсцесс трудно увидеть невооруженным глазом, и сильную боль, которую вы чувствуете, может быть трудно определить.
Существует три типа зубных абсцессов: периапикальный, пародонтальный и десневой.
Периапикальный (зубной) абсцесс — самый распространенный из трех.Это происходит в зубе (внутри мягкой пульпы), как правило, в результате кариеса. Гной может появиться на линии десен, но в большинстве случаев попадает в окружающие ткани.
Пародонтальный абсцесс обычно находится глубоко в десневых карманах (между зубами и деснами). Поскольку гною некуда стечь, инфекция распространяется на окружающие ткани и кость челюсти.
Абсцесс десны возникает только в ткани десны и не затрагивает зуб и связки.
В чем причина абсцесса зуба?
Зубной налет является причиной всевозможных стоматологических проблем, и то же самое касается абсцесса зуба. Абсцесс не возникает непосредственно из-за налета. Но зубной налет вызывает кариес и является одной из двух основных причин абсцесса зуба. Плохое питание и плохая гигиена полости рта являются основными виновниками кариеса. Соблюдение надлежащей гигиены полости рта и употребление здоровой пищи (с низким содержанием рафинированных углеводов и сахара) сделают вас маловероятным кандидатом на заболевание зубным абсцессом.
Вторая причина абсцесса зуба — это совсем другой фактор — физическая травма. Если вы получили удар по голове или получили травму в результате аварии, обязательно проверьте зубы на наличие сколов и трещин. Сломанный зуб уязвим для инфекции и дает возможность развитию абсцесса зуба. Бактерии попадают в щель и проникают в пульпу зуба, что приводит к инфекции (отек, гной и резкая боль).
Знаки для вызова стоматолога
Хотя боль возникла ниоткуда, гной, вероятно, образовывался довольно давно.В любом случае резкая и внезапная боль — красный сигнал о том, что пора обратиться к стоматологу. Если вы проживаете в районах Голд-Кост и Брисбен, свяжитесь с нами по телефону MGA Dental. Наши врачи скорой помощи окажут вам помощь как можно скорее. Имейте в виду, что абсцесс не пройдет сам по себе, и если вы хотите спасти зуб и предотвратить распространение инфекции — действуйте немедленно.
Боль также может сопровождаться другими симптомами, поэтому будьте осторожны, если вы испытываете какое-либо из этих состояний:
● Ваши зубы чувствительны к холоду или жару
● Вы чувствуете слабость и / или у вас жар
● Набухание челюстей
● Увеличение лимфатических узлов (на шее или под челюстью)
● Неприятный запах изо рта и странный (горький / соленый) привкус во рту
● Дренирующая язва, расположенная на десне
Даже если вы не испытываете острой и сильной боли и у вас нет проблем с приемом пищи, рекомендуется как можно скорее посетить стоматолога, чтобы избежать дальнейших инфекций и осложнений.Если вы не можете дышать, глотать или у вас высокая температура, немедленно обратитесь в отделение неотложной помощи.
Как лечится абсцесс
Лечение, которое вы получите, во многом зависит от того, насколько серьезен абсцесс вашего зуба.
Во время первого осмотра стоматолог осмотрит абсцесс и осторожно исследует его, чтобы проверить уровень дискомфорта. Затем они порекомендуют рентгеновское сканирование, чтобы проверить состояние кости и окружающих тканей. Знайте, что ваш стоматолог сначала попытается вылечить инфекцию без удаления, если это возможно.Если антибиотики не действуют, корневой канал — это следующий шаг в попытке спасти зуб. Если зуб не может быть очищен во время процедуры корневого канала или инфекция возвращается, зуб необходимо удалить.
Чтобы уберечь себя от боли и дорогостоящих процедур и сохранить здоровую улыбку, обязательно назначьте регулярные стоматологические осмотры каждые 6 месяцев и поддерживайте надлежащую гигиену полости рта.
Лечение острой пародонтальной инфекции (Арт.213) — Seymour Dental — Персональный уход
Нужна встреча?
Если вы хотите записаться на прием к стоматологу в Seymour Dental, свяжитесь с нами или позвоните нам в Далвич-Хилл, Сидней, по телефону (02) 9564 2397 .
213 Лечение острой пародонтальной инфекции — по записи. Этот пункт может включать дренаж и удаление зубного камня с пораженного зуба (зубов) или имплантата.
Это острая ситуация, что означает, что организм не справляется с возникшей проблемой. Этот тип инфекции включает отек и даже гной. Гной — это чудесное жидкое вещество желтого цвета. Материал представляет собой мертвое инфицированное вещество, связанное с абсцессом. Это также означает, что организм плохо справляется с возникшей проблемой.
Эта проблема возникает в области между корнем и костью, называемой периодонтальной связкой.
