Оголилась шейка зуба: что делать | лечение оголения шейки зуба
Если ваши зубы стали слишком чувствительными, вы не можете спокойно пить горячие напитки или есть мороженное, а при чистке зубов ваши десна кровоточат, возможно, проблема в том, что оголилась шейка зуба. Здоровые зубы – крепкие и белые, прочно «сидят» в деснах, снаружи остается только коронка зуба, а шейка и корень должны быть скрыты в глубине десен, но иногда шейка зубов начинает оголяться, а край десны отодвигается. Это может стать причиной целого ряда стоматологических заболеваний и даже привести к потере здорового зуба, поэтому знать, почему оголяется шейка зуба и как с этим бороться нужно каждому.
Оголилась шейка зуба – симптомы и признаки
Процесс оголения шейки зубы происходит очень медленно, чаще всего больной не может сказать, когда появились первые признаки болезни, а обратиться к врачу его заставляет либо косметологический дефект, на который обратил внимание кто-то другой или проблемы с зубами, возникающие из-за оголения шейки. Чаще всего эта патология встречается у людей старше 40 лет, не уделяющих должного внимания состоянию своей ротовой полости и сильно запускающих болезнь. Заметить постепенно оголение шейки зуба достаточно сложно, но диагностировать болезнь можно по следующим признакам:
Чаще всего эта патология встречается у людей старше 40 лет, не уделяющих должного внимания состоянию своей ротовой полости и сильно запускающих болезнь. Заметить постепенно оголение шейки зуба достаточно сложно, но диагностировать болезнь можно по следующим признакам:
— повышение чувствительности зубов – зубы начинают реагировать на слишком холодную, горячую, кислую или сладкую пищу. Это связано с тем, что цемент, покрывающий шейку десен гораздо чувствительнее эмали коронок зубов;
— кровоточивость и отечность десен – еще один характерный признак – это появление крови при чистке зубов, кровавые «отпечатки» на надкусанном яблоке и невозможность съесть что-то твердое без боли в деснах;
— изменение цвета зубов – из-за разницы в цвете между белой эмалью коронок и желтоватым цементом шеек зубов, зубы кажутся более темными;
— визуальное увеличение межзубных промежутков – оголившиеся шейки зубов создают иллюзию того, что расстояние между зубами стало больше;
— зубы становятся визуально больше, а десны отодвигаются.
Установить диагноз оголения шейки зуба стоматологам не представляет никакого труда, достаточно простого осмотра ротовой полости. Но вот определить причину начала болезни и подобрать соответствующее лечение гораздо сложнее.
Причины оголения шейки зуба
Оголение шейки зубу может произойти по самым разным причинам:
1. Недостаточный уход за полостью рта, неправильное питание и вредные привычки – неправильный уход за зубами и деснами, редкое посещение стоматолога, злоупотребление сладким, газированными напитками и курением вызывает скопление бактерий в ротовой полости, постепенно зубной налет превращается в зубной камень, зубы начинают разрушаться, а шейка зубов оголяется. Это самая частая причина подобной патологии у людей старшего возраста.
2. Чрезмерное увлечение косметическими процедурами – слишком интенсивная чистка зубов, частые отбеливающие и удаляющие камень стоматологические процедуры также могут отрицательно сказаться на здоровье десен и зубной эмали. Постоянное травмирование десен приводит к тому, что край просто «стирается», обнажая шейку зуба.
Постоянное травмирование десен приводит к тому, что край просто «стирается», обнажая шейку зуба.
3. Анатомические особенности строения ротовой полости – неправильный прикус, короткая уздечка и другие особенности строения ротовой полости, вовремя не скорректированные, становятся причиной развития гингивитов, парадонтитов и, как следствие, обнажения шейки зуба.
4. Кариозные полости – не вылеченные кариозные зубы превращаются в постоянный источник инфекции в ротовой полости, из-за скопления бактерий увеличивается риск развития пародонтита и гингивита, при которых может оголиться шейка зуба.
5. Хронические заболевания внутренних органов – заболевания желудочно-кишечного тракта и эндокринные патологии, такие как сахарный диабет и гипотиреоз, вызывают нарушение обмена веществ, из-за чего возникает дисбактериоз ротовой полости и различные стоматологические проблемы.
6. Стресс, хроническая усталость и авитаминоз – постоянное раздражение, недостаток сна и снижение иммунитета вызывает множество болезней, в том числе и заболевания ротовой полости.
Оголение шейки зуба: лечение
Современная стоматология позволяет остановить патологический процесс оголения шейки зуба практически на любом этапе заболевания. Большое значение имеет определение точной причины болезни, так как без ее устранения, эффект от терапии будет временным.
Если у больного еще не образовался большой клиновидный дефект, то есть шейка зуба обнажилась не полностью, ему назначают ряд терапевтических мероприятий:
— тщательную очистку полости рта;
— использование специальных лечебных десенсибилизирующих паст и профессиональных зубных щеток;
— полоскание полости рта противовоспалительными растворами.
Обязательно проводится лечение сопутствующих заболеваний: пародонтоза и гингивита. Очищается зубной камень, и проводиться полное лечение всех кариозных зубов в ротовой полости. При необходимости корректируется неправильный прикус или короткая уздечка.
Если всех вышеперечисленных мер лечения недостаточно, используются специальные методы:
— реминерализация эмали – поверхность зубов обрабатывается специальными фторсодержащими препаратами, за счет чего минеральный состав зубной эмали восстанавливается и зубы становятся менее чувствительными. Процедура считается одной из самых безопасных и безболезненных – на предварительно очищенные зубы наносится специальный гель или другое лекарственное средство;
Процедура считается одной из самых безопасных и безболезненных – на предварительно очищенные зубы наносится специальный гель или другое лекарственное средство;
— фторирование эмали – процедура напоминает предыдущую, но затрагивает более глубокие слои зубной эмали;
— лазерная чистка – позволяет избавиться от зубного камня, помогает при незначительных дефектах ткани десен;
— пломбирование клиновидного дефекта – достаточно сложный способ лечения, так как из-за специфической формы запломбировать оголение шейки зуба бывает очень сложно;
— установка винира – один из самых эффективных, но дорогостоящих методов. Винир представляет собой керамическое покрытие, которое полностью скрывает переднюю поверхность зуба и клиновидный дефект, зубы выглядят ровными, белыми и здоровыми. За счет установки виниров снижается жевательная нагрузка на зубы, но из-за хрупкости самого покрытия, их приходиться достаточно часто менять и устанавливать новые;
— установка искусственной коронки – также как и виниры полностью скрывает дефект зуба и является самым эффективным методом лечения запущенных случаев оголения шейки зуба. Единственный недостаток процедуры, кроме цены – это то, что для установки коронки повреждаются здоровые ткани зуба, которые могут разрушиться в результате процедуры.
Единственный недостаток процедуры, кроме цены – это то, что для установки коронки повреждаются здоровые ткани зуба, которые могут разрушиться в результате процедуры.
Оголение шейки зуба на ранних стадиях можно вылечить без особых проблем, поэтому стоит обратить внимание на состояние своих зубов и десен и не забывать о профилактических посещениях стоматолога.
Дата: 23.11.2014.
Обновлено: 22.04.2015
Симптомы, лечение, фотографии и многое другое
Корень зуба находится ниже линии десны и помогает закрепить зуб в челюстной кости. Открытый корень может указывать на повреждение десен или зубов.
Когда корень зуба больше не скрыт десной, это может вызвать чувствительность и боль. Без лечения это может привести к инфекции и другим осложнениям.
В этой статье описываются причины и симптомы оголения корня зуба, а также различные методы лечения и признаки необходимости обращения к стоматологу.
Во рту видна только половина зуба. Остальная часть находится ниже линии десны и закрепляет зуб в кости челюсти. Эта скрытая часть зуба называется «корнем».
Все зубы имеют хотя бы один корень, но некоторые имеют два или три. Каждый корень похож на зубец. Как и остальная часть зуба, корень содержит нервы и чувствительную ткань. Когда корень подвергается воздействию воздуха, он может повредиться и вызвать сильную боль.
Многие проблемы с зубами могут вызывать боль и повышенную чувствительность зубов. Если зубы выглядят тоньше вблизи десен или видны один или несколько зубчатых выступов, проблема может заключаться в оголенном корне зуба.
Однако обнаженный корень может быть не виден в зависимости от расположения пораженного зуба.
В зубе, расположенном в передней части рта, человек может увидеть часть или весь обнаженный корень, если:
- Повреждение десны обнажает более глубокие структуры зуба.
- Верхушка зуба сломана, корень виден.

- Зуб начинает вращаться, расшатываться или выпадать.
Человек с обнаженным корнем может также испытывать:
- боль при чистке зубов
- кровоточивость десен
- изменение формы десен или зубов
Корень зуба может обнажиться в результате внезапной травмы, например, удара по рту. Вместо этого воздействие может происходить постепенно из-за кариеса или заболевания десен. Ниже мы рассмотрим эти проблемы более подробно:
Травма полости рта
Травмы полости рта могут сломать или сдвинуть зубы, в результате чего станут видны корни. Например, удар по лицу может вызвать смещение зуба в десне, обнажая его корень.
Рецессия десны
Десна отходит от зубов или опускается вниз, обнажая части зуба, которые обычно скрыты. Сильная рецессия десны может обнажить корни зубов.
Рецессия десны также может привести к тому, что зубы станут более чувствительными или болезненными.
Несколько факторов увеличивают риск рецессии десен, в том числе:
- заболевания десен
- слишком интенсивная чистка зубов
- старение
- курение
- наличие плохо подогнанных зубных протезов
- повреждение в результате хирургического вмешательства или травмы
- генетическая предрасположенность
кариес
Невылеченный кариес может привести к обнажению корней зубов. В большинстве случаев это происходит медленно с течением времени.
В большинстве случаев это происходит медленно с течением времени.
Поскольку кариес разъедает защитное покрытие эмали зуба, у человека может появиться повышенная чувствительность или боль. В конце концов, корень может стать видимым, особенно если кариес настолько запущен, что зуб ломается.
Плохо выровненные зубы
Смещенные или скученные зубы могут увеличить риск заболевания десен и кариеса, оба из которых могут привести к обнажению корней зубов.
Если зубы сильно смещены или скучены, они также могут вращаться или смещаться, что может привести к выходу их корней из-под линии десны.
Другие факторы
Реже корень зуба обнажается из-за:
- утраты пломбы
- лекарств, которые повреждают зубы или их корни
- осложнения челюстно-лицевой хирургии, например, если хирург удаляет большую часть зуба, но оставляет часть корня под линией десны
- генетические нарушения и аномалии, такие как состояния, вызывающие очень короткие корни зубов
Только верхние части видны здоровые зубы.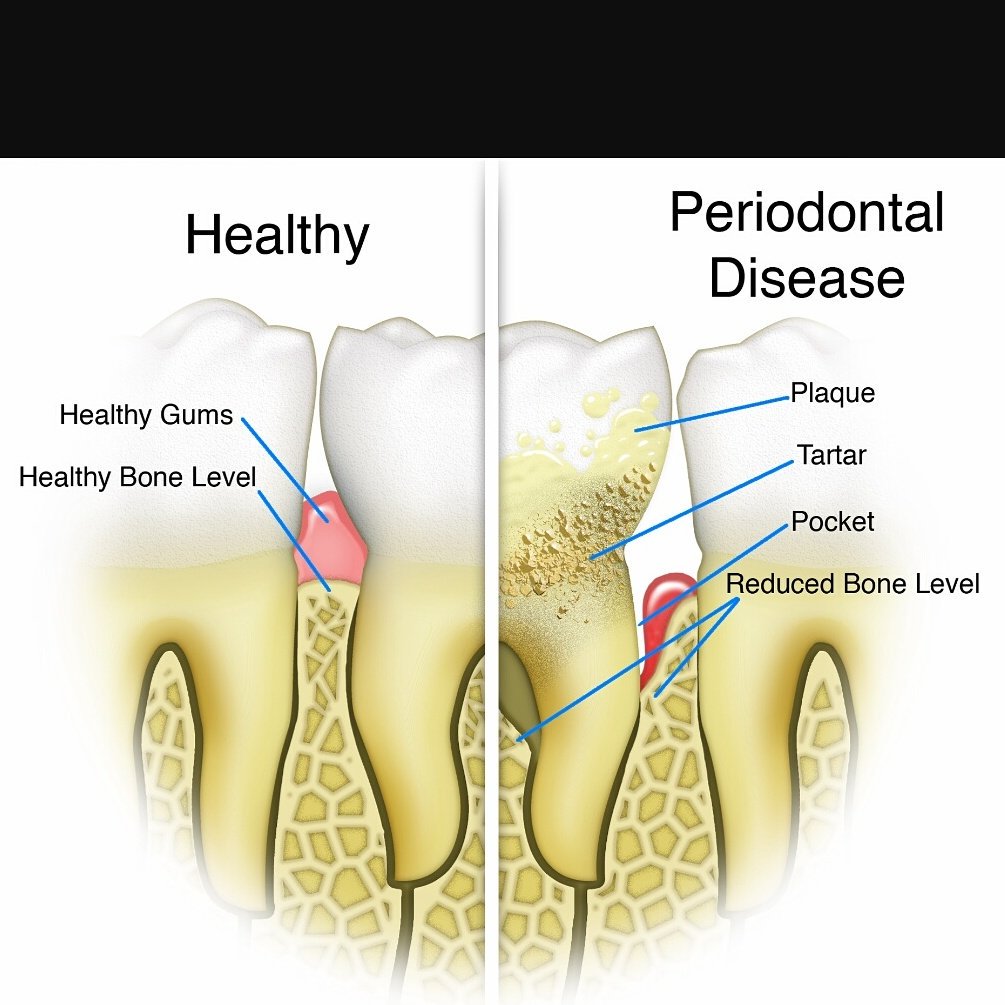 Десны должны выглядеть ровными на всех зубах, без существенных различий в форме или толщине.
Десны должны выглядеть ровными на всех зубах, без существенных различий в форме или толщине.
Если корень обнажается из-за рецессии десны, десны могут выглядеть неровными — у одних зубов ткань десны меньше, чем у других. Также может показаться, что между зубами и деснами есть щели или карманы.
Наиболее эффективный подход зависит от причины обнажения корня зуба:
- Кариес: Стоматолог может удалить разрушенный участок зуба и поставить пломбу. Если разрушение сильное, может потребоваться более интенсивное лечение, такое как корневой канал, установка коронки или удаление зуба.
- Рецессия десны: Стоматолог может выполнить процедуры удаления зубного камня и полировки корней для удаления зубного налета из-под линии десны. В некоторых случаях человеку может потребоваться операция по пересадке здоровой ткани десны в области серьезной рецессии.
- Травма: Может потребоваться неотложная помощь. В зависимости от травмы лечение может касаться зуба, а также челюсти или других окружающих тканей.
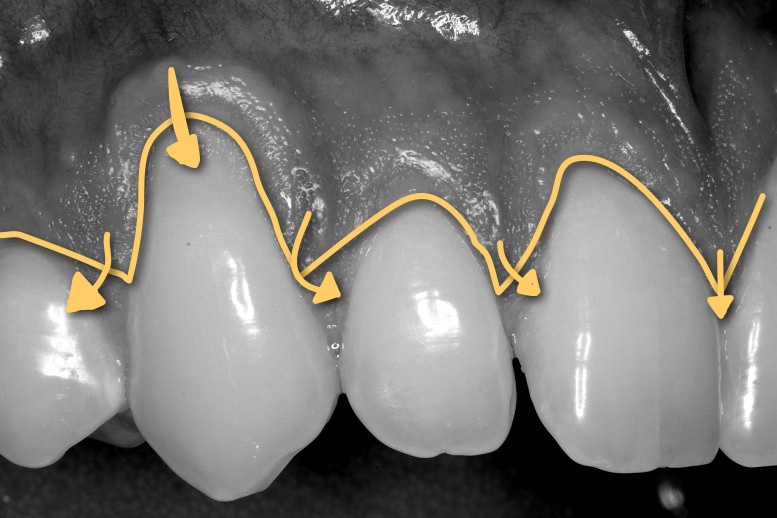
- Смещенные зубы: Ортодонтическое лечение, такое как брекеты, может помочь выровнять зубы. Человеку с серьезным смещением или кариесом может потребоваться хирургическое вмешательство.
Если человек замечает оголенный корень зуба, ему следует как можно скорее обратиться к стоматологу.
Однако оголенный корень не всегда виден, особенно если зуб находится в задней части рта или вытеснен другими зубами. По этой причине человеку также следует обратиться к стоматологу, если он испытывает какие-либо из следующих симптомов:
- чувствительность к холоду или теплу
- боль при чистке зубов
- часто кровоточащие десны
- изменение формы зубов или десен 8
- перерывов в зубе
- сильный удар в рот
- сильная боль, не поддающаяся обезболиванию
- зубная боль, сопровождающаяся лихорадкой
- любые другие признаки инфекции или абсцесса
Обнаженный корень зуба может вызвать чувствительность или боль, которая может быть сильной. Есть много причин, в том числе кариес, рецессия десен, травмы и неправильное положение зубов.
Есть много причин, в том числе кариес, рецессия десен, травмы и неправильное положение зубов.
Любой, кто замечает оголенный корень зуба или испытывает симптомы, должен как можно скорее обратиться к стоматологу. Своевременное лечение снижает риск осложнений, а также потребность в более обширном лечении.
Остеорадионекроз — StatPearls — Книжная полка NCBI
Дональд Д. Дэвис; Мэри Э. Хэнли; Джеффри С. Купер.
Информация об авторе и организациях
Последнее обновление: 10 августа 2022 г.
Непрерывное обучение
Лечение злокачественных новообразований с помощью ионизирующего излучения спасло бесчисленное количество жизней за последние 50 лет. Однако у небольшого процента пациентов, получавших лучевую терапию по поводу рака головы и шеи, развивается остеорадионекроз челюсти. У пациентов с остеорадионекрозом челюсти может развиться обнажение внутриротовой нижнечелюстной кости. Многие из этих пациентов выздоравливают спонтанно и без осложнений, но у других может развиться остеомиелит и даже переломы нижней челюсти. У этих пациентов может развиться некроз мягких тканей как дальнейшее осложнение. Сообщается, что более новый метод лучевой терапии, называемый лучевой терапией с модулированной интенсивностью, приводит к снижению частоты остеорадионекроза нижней челюсти. Гипербарическая оксигенация стала основой подхода межпрофессиональной команды к лечению остеорадионекроза. Это задание описывает патофизиологию, оценку и лечение остеорадионекроза челюсти и подчеркивает роль межпрофессиональной команды в его лечении.
У этих пациентов может развиться некроз мягких тканей как дальнейшее осложнение. Сообщается, что более новый метод лучевой терапии, называемый лучевой терапией с модулированной интенсивностью, приводит к снижению частоты остеорадионекроза нижней челюсти. Гипербарическая оксигенация стала основой подхода межпрофессиональной команды к лечению остеорадионекроза. Это задание описывает патофизиологию, оценку и лечение остеорадионекроза челюсти и подчеркивает роль межпрофессиональной команды в его лечении.
Цели:
-
Определите этиологию остеорадионекроза челюсти.
-
Опишите клиническую картину пациента с остеорадионекрозом челюсти.
-
Перечислите возможные варианты лечения остеорадионекроза челюсти.
-
Объясните, почему тщательное планирование и обсуждение между членами межпрофессиональной команды, участвующими в лечении пациентов с остеорадионекрозом челюсти, улучшат результаты.
Получите доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Лечение злокачественных новообразований с помощью ионизирующего излучения спасло бесчисленное количество жизней за последние 50 лет. Однако у небольшого процента пациентов, получавших лучевую терапию по поводу рака головы и шеи, развивается остеорадионекроз (ОРН) челюсти. У пациентов, получивших более 6000 сантигрей (сГр) радиации, частота развития остеорадионекроза нижней челюсти составляет примерно 9%. Сообщалось, что более новый метод лучевой терапии, называемый лучевой терапией с модулированной интенсивностью (IMRT), снижает частоту развития остеорадионекроза нижней челюсти. У некоторых из этих пациентов разовьется обнаженная внутриротовая нижнечелюстная кость. Многие из этих пациентов выздоравливают спонтанно и без осложнений, но у некоторых развивается остеомиелит и даже переломы нижней челюсти, что в конечном итоге приводит к некрозу мягких тканей.[1][2]
Лечение гипербарическим кислородом стало основным лечением остеорадионекроза. Межпрофессиональная команда, состоящая из челюстно-лицевых хирургов, стоматологов, специалистов по подводной и гипербарической медицине, специалистов по инфекционным заболеваниям и онкологов-радиологов, может оптимизировать лечение пациентов, у которых остеорадионекроз развивается как осложнение лучевой терапии. Гипербарическое лечение следует проводить в дополнение к хирургической обработке раны и соответствующей антибактериальной терапии, направленной на посев, чтобы обеспечить наиболее оптимальный результат.
Гипербарическое лечение следует проводить в дополнение к хирургической обработке раны и соответствующей антибактериальной терапии, направленной на посев, чтобы обеспечить наиболее оптимальный результат.
Этиология
Остеорадионекроз челюсти (ОРН) является поздним последствием лучевой терапии. Ранее облученные ткани головы и шеи становятся гиповаскулярными и гипоксическими. В поле облучения на нижней челюсти может развиться асептический аваскулярный некроз, который может привести к инфицированию, потере зубов и даже патологическому перелому челюсти. Остеорадионекроз редко наблюдается у пациентов, получивших менее 6000 сантиГрей (сГр), и может возникать спустя годы или даже десятилетия после окончания облучения.[3][4]
Эпидемиология
Остеорадионекроз развивается приблизительно у девяти процентов (9%) пациентов, получающих более 7000 сГр ионизирующего излучения для лечения злокачественных новообразований головы или шеи, у двух процентов (2%) пациентов, получающих от 6000 сГр до 7000 сГр, и почти нет пациентов, получающих менее 6000 сГр. Удаление зуба в ранее облученном поле также является потенциальным катализатором остеорадионекроза нижней челюсти.
Удаление зуба в ранее облученном поле также является потенциальным катализатором остеорадионекроза нижней челюсти.
Пациенты с остеорадионекрозом обычно старше 55 лет.[5][6][7] Также установлено, что до одной пятой пациентов с агрессивным остеорадионекрозом, не поддающимся агрессивному лечению, имеют повреждение кости, вызванное рецидивирующим злокачественным новообразованием или опухолью, вторичной по отношению к первоначальному лучевому лечению.[8][6]
Патофизиология
Остеорадионекроз возникает у пациентов, которые ранее подвергались воздействию ионизирующего излучения для лечения рака головы и шеи. Излучение оставляет костные и мягкие ткани с плохой васкуляризацией, что приводит к картине аваскулярного некроза на нижней челюсти. У пациентов могут появиться участки обнаженной кости во рту и, как следствие, потеря зубов и поддерживающих структур. Возникающие в результате хронические инфекции могут привести к остеомиелиту и орокожным свищам мягких тканей [9].]
Гистопатология
Имеется фаза хронического воспаления, за которой следует фиброз. Заключительная фаза представляет собой фиброатрофическую фазу с плотной гиалинизацией и фиброзом с потерей клеток костного мозга. Может быть остеомиелит, реактивная чешуйчатая слизистая оболочка, некротизированная или склеротическая кость, фиброз костного мозга и некроз костного мозга поверх вышеперечисленного.
Заключительная фаза представляет собой фиброатрофическую фазу с плотной гиалинизацией и фиброзом с потерей клеток костного мозга. Может быть остеомиелит, реактивная чешуйчатая слизистая оболочка, некротизированная или склеротическая кость, фиброз костного мозга и некроз костного мозга поверх вышеперечисленного.
Анамнез и физикальное исследование
Показан тщательный осмотр полости рта с использованием стоматологического зеркала и депрессора языка. Следует отметить состояние зубов, а также те, которые уже отсутствуют или нуждаются в удалении. Следует осмотреть язык и десны. Любая открытая кость должна быть измерена и задокументирована. Любые дренирующие пазухи или свищи должны быть задокументированы. Следует провести пальпацию шейных, задних ушных и подмышечных лимфатических узлов и задокументировать результаты. Время и дозу облучения следует запросить у онколога-радиолога. Любая назначенная химиотерапия должна быть задокументирована, а также отмечены даты начала и завершения. Следует отметить наличие ксеростомии, дисфагии, дисфонии и агевзии.
Следует отметить наличие ксеростомии, дисфагии, дисфонии и агевзии.
Оценка
Необходимо пересмотреть изображения, такие как рентгенограммы, панорамные изображения, компьютерная томография (КТ), магнитно-резонансная томография (МРТ). Нет никаких лабораторных исследований, которые бы диагностировали остеорадионекроз (ОРН) челюсти как таковой, кроме биопсии. Скорость оседания и С-реактивный белок (СРБ) могут быть повышены при остеомиелите.
Лечение/управление
Лечение остеорадионекроза требует межпрофессионального подхода. Пациенты должны находиться под наблюдением хирургов, инфекционистов, рентгенологов и специалистов по гипербарической медицине. Ни один из этих методов лечения не может существовать в вакууме, и если его пытаться применять по отдельности, он, скорее всего, не будет успешным. Пациентов следует стадировать и лечить хирургическим вмешательством и периоперационным гипербарическим лечением, как указано в зависимости от стадии остеорадионекроза.
Остеорадионекроз является результатом бессосудистого асептического некроза. Большая часть новаторских исследований гипербарической оксигенации при остеорадионекрозе была проведена Робертом Марксом, доктором медицинских наук, который разработал систему стадирования и протоколы лечения остеорадионекроза. Шкала Маркса классифицирует некроз нижней челюсти и используется для описания тяжести остеорадионекроза.
Шкала лучевого остеонекроза
Стадия I: Пациенты с открытыми костями, которые присутствуют хронически или быстро развиваются. Пациентов лечат 30 гипербарическими процедурами до операции с последующей санацией кости. После операции им назначают еще десять процедур.
Стадия II: это пациенты, которые не реагируют положительно на 30 предоперационных процедур или когда требуется более обширная хирургическая обработка раны. Хирургия у пациентов с остеорадионекрозом II стадии должна быть направлена на сохранение целостности нижней челюсти. Если предполагается резекция нижней челюсти, пациенты переходят к стадии III.
Хирургия у пациентов с остеорадионекрозом II стадии должна быть направлена на сохранение целостности нижней челюсти. Если предполагается резекция нижней челюсти, пациенты переходят к стадии III.
Стадия III: Наряду с пациентами, у которых прогрессировали стадии I и II, пациенты с остеорадионекрозом стадии III имеют серьезные и потенциально серьезные прогностические признаки, такие как патологический перелом, чрескожные свищи и литические поражения, которые распространяются на нижний край нижней челюсти. Для пациентов с остеорадионекрозом III стадии в рамках хирургического лечения планируется резекция нижней челюсти. Крайне важно, чтобы вся некротизированная кость была очищена и удалена у пациентов со стадией III. Пациенты с остеорадионекрозом на стадии III получают 30 процедур до операции, а затем десять процедур гипербарической оксигенации после операции.[12][13][14][12]
Дифференциальная диагностика
При оценке остеорадионекроза медицинские работники должны учитывать широкий спектр дифференциальных диагнозов.
-
Медицинские работники должны учитывать возможность рецидива первоначального злокачественного новообразования или радиационно-индуцированной вторичной опухоли.
-
Остеомиелит — это сопутствующее заболевание, которое необходимо лечить антибиотиками.
-
Следует также исключить остеонекроз челюсти, связанный с бисфосфонатами, поскольку остеонекроз челюсти является хорошо известным осложнением при применении препарата. Тщательный сбор анамнеза поможет исключить этот диагноз.
Прогноз
Пациенты, первоначально получавшие антибиотики, гипербарическую оксигенацию и хирургическую обработку, обычно имели благоприятный клинический исход. Людей с прогрессирующим остеорадионекрозом челюсти, которые не реагируют на обычные методы лечения, можно лечить с помощью терапии пентоксифиллином и токоферолом, при этом отчеты указывают на 60% случаев полного выздоровления или значительного улучшения [11].
Осложнения
Остеорадионекроз часто приводит к следующим осложнениям:
-
Изъязвление и некроз слизистой оболочки с обнаженной костью, что неизбежно приводит к инфекции и некрозу кости.

-
Открытая кость часто приводит к раздражению окружающих мягких тканей полости рта.
-
В ослабленной кости могут образовываться патологические переломы.
-
Свищи являются признаком распространения местной инфекции и могут в конечном итоге привести к системной инфекции и даже сепсису, если не принять надлежащих мер.[15]
Сдерживание и обучение пациентов
Несмотря на то, что с годами заболеваемость остеорадионекрозом снизилась, он по-прежнему является известным осложнением лучевой терапии головы и шеи, и его следует обсуждать с пациентами перед любой лучевой терапией как потенциальное осложнение. Сведение к минимуму лучевой терапии может помочь предотвратить возникновение этого осложнения, а своевременная оценка может ускорить соответствующее лечение, сводя к минимуму осложнения.
Жемчуг и другие предметы
Добавление лечения гипербарической оксигенацией улучшает реакцию тканей на хирургическое ранение и увеличивает шансы пациента на заживление после хирургической резекции или реконструкции нижней челюсти. Периоперационное профилактическое лечение гипербарической оксигенацией рекомендуется для пациентов с предшествующим облучением головы и шеи, которые повторно подвергаются удалению зубов или завершают процедуры удаления зубов, чтобы увеличить кровоток, оксигенацию и проникновение антибиотиков в кость. Исследования показали снижение частоты остеорадионекроза с 30% до 5% при использовании профилактического лечения гипербарической оксигенацией. Стоматологам рекомендуется направлять пациентов из группы риска к гипербарической медицине для консультации перед удалением зубов в ранее облученных областях. Перед началом лучевой терапии все пациенты должны пройти тщательное стоматологическое обследование. Профилактическое извлечение перед лучевой терапией может предотвратить проблемы остеорадионекроза позже.
Периоперационное профилактическое лечение гипербарической оксигенацией рекомендуется для пациентов с предшествующим облучением головы и шеи, которые повторно подвергаются удалению зубов или завершают процедуры удаления зубов, чтобы увеличить кровоток, оксигенацию и проникновение антибиотиков в кость. Исследования показали снижение частоты остеорадионекроза с 30% до 5% при использовании профилактического лечения гипербарической оксигенацией. Стоматологам рекомендуется направлять пациентов из группы риска к гипербарической медицине для консультации перед удалением зубов в ранее облученных областях. Перед началом лучевой терапии все пациенты должны пройти тщательное стоматологическое обследование. Профилактическое извлечение перед лучевой терапией может предотвратить проблемы остеорадионекроза позже.
Улучшение результатов работы команды здравоохранения
Лечение остеорадионекроза лучше всего проводить с помощью межпрофессиональной команды, в которую входят медицинские работники, фармацевты и медсестры, работающие в области хирургии полости рта, инфекционных заболеваний, радиологии и гипербарической медицины. Ни один из этих методов лечения не может существовать в вакууме, и если его пытаться применять по отдельности, он, скорее всего, не будет успешным. Пациентов следует стадировать и лечить периоперационным гипербарическим лечением и антибиотикотерапией, а также хирургическим вмешательством по мере необходимости в зависимости от стадии остеорадионекроза. Вся некротизированная кость должна быть удалена хирургическим путем.
Ни один из этих методов лечения не может существовать в вакууме, и если его пытаться применять по отдельности, он, скорее всего, не будет успешным. Пациентов следует стадировать и лечить периоперационным гипербарическим лечением и антибиотикотерапией, а также хирургическим вмешательством по мере необходимости в зависимости от стадии остеорадионекроза. Вся некротизированная кость должна быть удалена хирургическим путем.
Контрольные вопросы
-
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
-
Комментарий к этой статье.
Ссылки
- 1.
-
Bettoni J, Olivetto M, Duisit J, Caula A, Bitar G, Lengele B, Testelin S, Dakpé S, Devauchelle B. Лечение остеорадионекроза нижней челюсти методом свободные надкостничные лоскуты. Br J Oral Maxillofac Surg. 2019 июль; 57 (6): 550-556. [PubMed: 31104917]
- 2.
-
Элаккад А., Ромеро-Санчес Г.Т., Форгани Р., Гинзберг Л.

- 3.
-
Беттони Дж., Оливетто М., Буауд Дж., Девошель Б. Техническая заметка о заборе надкостничных составных свободных лоскутов предплечья при лечении раннего остеорадионекротического повреждения нижней челюсти. J Stomatol Oral Maxillofac Surg. 2019 декабрь; 120(6):570-572. [В паблике: 31035022]
- 4.
-
Siegmund BJ, Rustemeyer J. История болезни: хроническая воспалительная язва и остеорадионекроз черепа после лучевой терапии в раннем детстве. Оральный челюстно-лицевой хирург. 2019 июнь; 23 (2): 239-246. [PubMed: 31011848]
- 5.
-
Pitak-Arnnop P, Sader R, Dhanuthai K, Masaratana P, Bertolus C, Chaine A, Bertrand JC, Hemprich A. Лечение остеорадионекроза челюстей: анализ доказательств . Eur J Surg Oncol. 2008 г., 34 октября (10): 1123-34. [В паблике: 18455907]
- 6.
-
Reuther T, Schuster T, Mende U, Kübler A.
 Остеорадионекроз челюстей как побочный эффект лучевой терапии пациентов с опухолями головы и шеи — отчет о тридцатилетнем ретроспективном обзоре. Int J Oral Maxillofac Surg. 2003 г., июнь; 32 (3): 289–95. [PubMed: 12767877]
Остеорадионекроз челюстей как побочный эффект лучевой терапии пациентов с опухолями головы и шеи — отчет о тридцатилетнем ретроспективном обзоре. Int J Oral Maxillofac Surg. 2003 г., июнь; 32 (3): 289–95. [PubMed: 12767877] - 7.
-
Jereczek-Fossa BA, Orecchia R. Осложнения нижнечелюстной кости, вызванные лучевой терапией. Cancer Treat Rev. 2002 Feb; 28(1):65-74. [PubMed: 12027415]
- 8.
-
Thorn JJ, Hansen HS, Specht L, Bastholt L. Остеорадионекроз челюстей: клинические характеристики и отношение к области облучения. J Oral Maxillofac Surg. 2000 г., октябрь; 58 (10): 1088-93; обсуждение 1093-5. [PubMed: 11021701]
- 9.
-
West JL, Frenkel MB, Renfrow JJ, Wilson JA. Краниоцервикальный остеорадионекроз, леченный неоадъювантной и адъювантной гипербарической оксигенацией в сочетании с задним спондилодезом. Мировой нейрохирург. 2019 июнь; 126: 107-112. [В паблике: 30858001]
- 10.
-
Park MS, Eo MY, Myoung H, Kim SM, Lee JH.
 Ранняя диагностика остеомиелита челюстей с помощью простого цифрового панорамного анализа. Maxillofac Plast Reconstr Surg. 2019 дек;41(1):6. [Статья бесплатно PMC: PMC6358629] [PubMed: 30800645]
Ранняя диагностика остеомиелита челюстей с помощью простого цифрового панорамного анализа. Maxillofac Plast Reconstr Surg. 2019 дек;41(1):6. [Статья бесплатно PMC: PMC6358629] [PubMed: 30800645] - 11.
-
Колокитас А., Расмуссен Дж. Т., Рирдон Дж., Фэн С. Лечение остеорадионекроза челюстей с помощью пентоксифиллин-токоферола: систематический обзор литература и метаанализ. Int J Oral Maxillofac Surg. 2019Фев; 48 (2): 173-180. [PubMed: 30205911]
- 12.
-
Bianco E, Maddalone M, Porcaro G, Amosso E, Baldoni M. Лечение остеорадионекроза челюсти озоном в форме геля на масляной основе: 1 год наблюдения вверх. J Контемп Дент Практ. 2019 01 февраля; 20 (2): 270-276. [PubMed: 31058646]
- 13.
-
Маркс РЭ. Памидронат (Aredia) и золедронат (Zometa) вызывали аваскулярный некроз челюстей: растущая эпидемия. J Oral Maxillofac Surg. 2003 сен; 61 (9)):1115-7. [PubMed: 12966493]
- 14.
-
Сари Э., Булут Н.

