Свищ — Стоматология Москвы «Королевская Улыбка»
При неправильном лечении зуба может появиться воспаление на десне, которое имеет вид полости, заполненной гноем и кровью. Свищ появляется из-за инфекции, которая попадает в канал. Однако через это заболевание организм может выводить токсины. Также десенная фистула является осложнением хронического периодонтита.
Причины
Возникновение свища связано с присутствием в мягких тканях абсцесса. Воспаление в десне или кости может возникнуть по следующим причинам:
- Перфорация корня зуба
- Кариес;
- Неправильное лечение;
- Неоконченное лечение;
- Осложнения, вызванные периодонтитом;
- Задержка роста зуба мудрости;
- Пульпит;
- Воспаление кисты;
- Некачественно установленная пломба.
Симптомы
Свищ не имеет симптомов как таковых. Однако есть некоторые признаки его проявления: боль в деснах, опухоль, боль при приёме пищи, пульсирующие ощущения. Также стоит помнить, что свищ – это не что иное, как последняя стадия кариеса. И если не предпринимать меры по лечению, то можно потерять зуб.
Также стоит помнить, что свищ – это не что иное, как последняя стадия кариеса. И если не предпринимать меры по лечению, то можно потерять зуб.
Как лечить свищ?
Конечно, начинать лечение стоит с устранения причины появления опухоли. Затем стоматолог сделает следующее:
- Устранит кариес;
- Запломбирует зуб;
- Назначит курс лечения для обработки рта;
- Также назначит курс солевых полосканий, которые нужны для снятия отёка и обезболивания;
- Удалит свищ лазером.
Если запустить болезнь, то придётся удалить зуб вместе со свищём, а затем прочищать свищевой канал, а потом удалять и саму опухоль. Хирургическое вмешательство займёт гораздо больше времени, и будет более болезненным.
Для предотвращения появления свища в дальнейшем, необходимо проводить профилактику. Стоматолог назначит специальные лекарственные препараты для поддержания чистоты и гигиены ротовой полости. Также необходимо будет раз в полгода посещать гигиеническую чистку, проходить осмотры у врачей.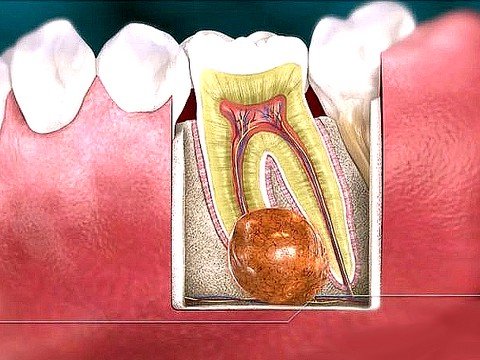 Это поможет предотвратить осложнения, которые могут возникнуть после болезни.
Это поможет предотвратить осложнения, которые могут возникнуть после болезни.
Свищ у детей
Опухоль на десне выглядит, как отверстие небольших размеров. Это некий канал, который соединяет поверхность дёсен и пропускает через себя инфекционные заболевания. Зачастую возникает около корня зуба. Тогда у ребёнка появляется боль, которая усиливается от прикосновения. Однако стоматологу всё-таки необходимо металлическим предметом прикоснуться к воспалённой зоне. Это нужно для того, чтобы выявить причину появления свища, инфицированную область и степень повреждения тканей.
Вследствие такого заражения, у ребёнка могут сдвигаться зубки, краснеть и опухать дёсны также начнёт прогрессировать воспалительный процесс, из-за которого будет выделяться гной или кровянистая жидкость.
При выявлении у малыша данных симптомов, родителям не стоит прибегать к самолечению, а следует незамедлительно обратиться за помощью стоматолога.
Первопричины проявления свища у детей
Основным фактором возникновения свища у детей, является чрезмерное употребление сладкого. Если родители вовремя не проконтролируют, что на зубах образовался кариес, тогда начнётся распространение инфекции. Свищ начнёт формироваться на прогрессирующем воспалении. Также почвой для развития опухоли может стать травма зуба или нагноение дёсен.
Если родители вовремя не проконтролируют, что на зубах образовался кариес, тогда начнётся распространение инфекции. Свищ начнёт формироваться на прогрессирующем воспалении. Также почвой для развития опухоли может стать травма зуба или нагноение дёсен.
Одной из причин развития новообразования является грануляция или разрастание соединительных тканей. Это препятствует нормальному затягиванию корня больного зуба. На этой почве размножаются вредоносные бактерии, образуется нагноение.
Иногда, свищ появляется на том месте, где вот-вот прорежется зубик. Зачастую опухоль появляется за несколько недель до прорезывания зуба. Однако в таком случае заболевание не носит вредоносный характер.
Лечение свища у детей
При появлении свища у ребёнка, следует немедленно обращаться к специалисту. Однако такое инфекционное заболевание может причинять ребёнку сильную боль. В таком случае можно воспользоваться народной медициной, чтобы немного облегчить страдание малыша. После того как боль немного угаснет, нужно срочно посетить стоматолога.
Стоматолог проведёт диагностику, сделает на рентгене снимок и выявит причину заболевания. Далее, врач примет меры по лечению зуба, или предложит удалить его. Если свищ имеет небольшие размеры и не задевает корень зуба, тогда специалист назначит курс лечения. Однако же, если опухоль имеет большие размеры и причины её воспаления опасны, стоматолог удалит зуб, чтобы не провоцировать осложнение.
Гнилостная жидкость, которая содержится в новообразовании, очень опасна. Так как ребёнок может случайно её проглотить, и, тогда она попадёт в желудок и ослабит иммунную систему малыша. В то числе и спровоцировать заражение крови. Также это воспаление может обостриться и вызвать очень сильную боль, не исключено и распространение гноя по ротовой полости, что может привести к заражению остальных зубов и разрушению тканей дёсен.
Однако стоит помнить, что свищ у ребёнка – это не повод для паники. Потому что врачи найдут наилучший способ устранения свища и предотвратят его появление в дальнейшем.
Смотрите также:
— Рейтинг отбеливающих зубных паст — 2018
— Что делать, если режется зуб мудрости и болит десна?
— Как выбрать электрическую зубную щетку?
— Анестезия и седация в стоматологии
— Как ухаживать за несъемными зубными протезами ?
— Как выбрать брекеты?
— Атрофия костной ткани челюсти
— Нужно ли ставить временные коронки?
— Уход за зубами при диабете
Связь с каналом в Дзене: перейти на статью
Статьи закреплены авторством и фиксированы по дате в Яндекс уникальные тексты.
- Post category:Хирургия
почему возникает данное осложнение и как бороться
Свищ как осложнение после имплантации: что становится причиной появления, каковы последствия воспаления и в чем заключается лечение
Навигация по статье
- Что такое свищ, или фистула
- Какие симптомы сопутствуют
- Причины возникновения
- В чем опасность
- Как проходит лечение
вопрос специалисту
Осложнения после имплантации в современных условиях и профессионализме врачей – редкое явление.
Что такое свищ, или фистула
Применяя медицинскую терминологию, свищ называют фистулой (от лат. fistula – «трубка»). Она представляет собой канал, образованный эпителиальной или грануляционной тканью, связывающий патологическую полость с внешней средой или с другой полостью. Патологическая полость внутри мягких тканей или кости в свою очередь образуется из-за развития длительного гнойного воспаления и образования гнойного очага. Гной возникает вследствие распада тканей и, накапливаясь со временем, ищет выход из полости. Если воспалительный процесс не устранен и продолжается, то ход, через который гной вышел, не зарастает, а формирует гнойную фистулу – патологическое отверстие.
Если воспалительный процесс не устранен и продолжается, то ход, через который гной вышел, не зарастает, а формирует гнойную фистулу – патологическое отверстие.
Свищ иногда путают с флюсом (периоститом). Чем отличается флюс, можно узнать из статьи на нашем сайте «Лечение зубов и полости рта перед имплантацией».
В полости рта появление свищевого хода возможно на десне в районе корней зубов, как на верхней, так и на нижней челюсти. Выглядит он как округлое уплотнение, ярко-красная шишка с белесой верхушкой. Диаметр образования, как правило, не превышает 1 сантиметра. Зуб, возле которого образуется свищ, обычно больной (глубокий кариес, пульпит, периодонтит) или некачественно вылеченный (воспаление развилось под пломбой в каналах, возникло на верхушке корня). Также свищ может образоваться на десне около импланта как следствие развития воспалительного процесса.
Важно помнить, что выход гнойного содержимого возможен не только в полость рта, но и во внутренние ткани и органы. Это очень опасно, так как ведет к инфицированию здоровых областей, заражение может проникнуть в кровеносную и лимфатическую системы. Усугубляет ситуацию близость разветвленной сети подчелюстных и шейных лимфоузлов.
Это очень опасно, так как ведет к инфицированию здоровых областей, заражение может проникнуть в кровеносную и лимфатическую системы. Усугубляет ситуацию близость разветвленной сети подчелюстных и шейных лимфоузлов.
Какие симптомы сопутствуют образованию свища
Сам свищ на десне сложно спутать с чем-то другим: воспаленная область ярко выделяется на фоне здоровых десен. Главным признаком является патологическое отверстие, через которое при надавливании может выходить гнойный экссудат с примесью крови. Сопутствующими симптомами являются:
- ноющая боль в пораженной области, которая усиливается при жевании и гигиенических процедурах,
- сильное покраснение, отек слизистой в области появления свища,
- появление неприятного гнилостного запаха изо рта,
- попадание гноя в полость рта, изменение вкусовых ощущений из-за этого,
- чувство инородного тела и распирания в десне,
- появление подвижности установленного импланта или соседних зубов,
- общее недомогание,
- повышение температуры тела до 38°С,
- припухлость близлежащих лимфоузлов,
- изредка возможен небольшой отек лица.

После прорыва полости пациент обычно чувствует облегчение и уменьшение боли, однако без антисептической обработки и лечения воспаление продолжится и может привести к еще большим осложнениям.
По каким причинам свищ может возникнуть в области имплантата
Появление свища на десне после установки зубного импланта (как сразу, так и в любой период времени после) говорит о возникновении осложнения после хирургического вмешательства или развитии воспаления на фоне имеющихся заболеваний пародонта. Это опасное состояние, которое требует незамедлительного обращения к стоматологу. По-хорошему, пациент должен насторожиться еще до появления свищевого хода, когда его начинают беспокоить боль, припухлость и покраснение на десне, и не доводить до крайности.
Возбудителями патологического процесса являются стрептококки, гонококки, золотистый стафилококк. От образования гнойника до появления свищевого хода может пройти неделя.
Появление свища после имплантации – редкость. На фото можно увидеть, как он выглядит. Причины такого состояния подразделяют на две больших группы – те, которые вызваны ошибками имплантолога, и те, которые своими действиями спровоцировал сам пациент.
На фото можно увидеть, как он выглядит. Причины такого состояния подразделяют на две больших группы – те, которые вызваны ошибками имплантолога, и те, которые своими действиями спровоцировал сам пациент.
Причины по вине имплантолога:
- выбор некачественного импланта,
- неправильно подобранная конструкция, которая не соответствует размеру и форме костного ложа,
- ошибки при установке,
- нарушение асептических и антисептических правил во время хирургических манипуляций: попадание инфекции на имплант, заражение лунки,
- игнорирование или несвоевременное выявление воспалительных процессов в деснах и соседних зубах, недостаточная, некачественная подготовка к имплантации и санация полости рта,
- неполный сбор анамнеза, неучитывание сопутствующих болезней и состояний, влияющих на остеоинтеграцию импланта.
Вторую группу причин (со стороны пациента) составляют:
- превышение нагрузки на имплант и травмирование тканей в период реабилитации и в дальнейшем,
- несоблюдение рекомендаций врача по приему лекарств и обработке полости рта (особенно на фоне пародонтита),
- недостаточная гигиена после имплантации, нерегулярные профилактические визиты к стоматологу.

О том, что нужно учесть, собираясь установить импланты, читайте в материале «Как хорошо подготовиться к имплантации зубов: необходимые обследования, анализы и лечение».
В чем заключается опасность свища рядом с имплантом
Сам по себе свищевой ход не опасен, в какой-то степени он даже помогает остановить на время разрастание полости с гноем, так как через него выходит избыточно скопившийся экссудат. Однако его появление говорит об обширном гнойном воспалении. Долго ограничиваться локальной полостью оно не может и распространятся дальше. Это может привести, помимо поражения мягких тканей, к деструкции челюстной кости. В дальнейшем свищ при имплантации зуба грозит серьезными осложнениями:
- обширное воспаление надкостницы,
- подвижность живых единиц и установленных имплантов,
- полная потеря зубов и выпадение искусственных конструкций,
- разрастание очага воспаления в близлежащие структуры: внутреннее ухо, пазухи,
- появление множественных кист в челюсти,
- сепсис – заражение крови и лимфы,
- полиорганная недостаточность: поражение внутренних органов вследствие сепсиса.

Подробнее о самом опасном осложнении после имплантации читайте в материале «Отторжение зубного импланта».
Как проходит лечение патологии
Так как развитие воспалительного процесса происходит довольно быстро, то обращаться к врачу нужно, как только появятся первые признаки. Свищ опасен тем, что трудно предсказать, в каком месте (во внутренние ткани или в полость рта) возникнет отверстие и выйдет гной. Однако воспаление в принципе можно увидеть в результате осмотра и проведения КТ/панорамного снимка на регулярных профилактических осмотрах.
Лечение свища предполагает использование комплекса методов – консервативного медикаментозного лечения и хирургического. Алгоритм устранения патологии состоит из нескольких этапов: экстренное удаление гноя из полости где, образовался свищ, снятие воспаления, сохранение установленного импланта и расположенных по соседству единиц, запуск регенеративных процессов для восстановления пораженных тканей. Вылечить свищ после установки импланта возможно, главное, не затягивать с лечением и не ждать прорыва полости.
«Несколько лет назад мне установили импланты на верхней челюсти, всего 4 штуки. До этого проводили синус-лифтинг. Через месяц после операции около одного появилась небольшая темная шишка, несколько миллиметров. На рентгене врач увидел воспаление возле импланта, и там уже появился гной. Стоматолог вскрыл шишку, все оттуда вычистил и снова зашил, а на дом выписал, что нужно делать. Я долго полоскала, и шишка начала заживать, а потом осталась небольшая крапинка. Скоро и полностью исчезла, и проблемы больше не возвращались».
Алена, отзыв с портала topdent.ru
Если свищ появился над имплантом или рядом с ним, то нет необходимости в удалении конструкции. В этом случае стоматолог первым делом удаляет из полости гной, делая разрез в десне, где имплант, по шишечке. Контролируемый отход гноя завершается установкой дренажа – тонкой резиновой ленты. Она к тому же не позволяет ране закрыться и оставить внутри себя болезнетворные жидкости. Через 2–3 дня закладывается антисептическое средство для очищения полости от патогенов. Если свищ большой по размеру, врач может наложить швы. К этому добавляется местная антибактериальная терапия в виде ванночек и полосканий полости рта, мазей, а также назначаются антибиотики. В целом, лечение занимает около 2–3 недель.
Если свищ большой по размеру, врач может наложить швы. К этому добавляется местная антибактериальная терапия в виде ванночек и полосканий полости рта, мазей, а также назначаются антибиотики. В целом, лечение занимает около 2–3 недель.
Если патологическая полость затронула металлический стержень (что чаще случается на нижней челюсти), то необходимо его извлечение и следование всему лечебному алгоритму. Полость очищают от гноя и грануляций, некротизированных тканей, обрабатывают антисептиками. В этом случае при поражении костной ткани потребуется ее восстановление[1]. Повторная имплантация возможна не ранее чем, через 6–12 месяцев.
[1] Мусиенко А.И. [и др.] Предупреждение оромаксиллярных свищей с помощью стимуляции репаративного остеогенеза фактором роста / Уральский медицинский журнал. – 2015.
Автор: Васильев А. А.
(Благодарим за помощь в написании статьи и предоставленную информацию)
Что такое ороназальная фистула у собак и как ее лечить?
Пятница, 01 мая 2020 г.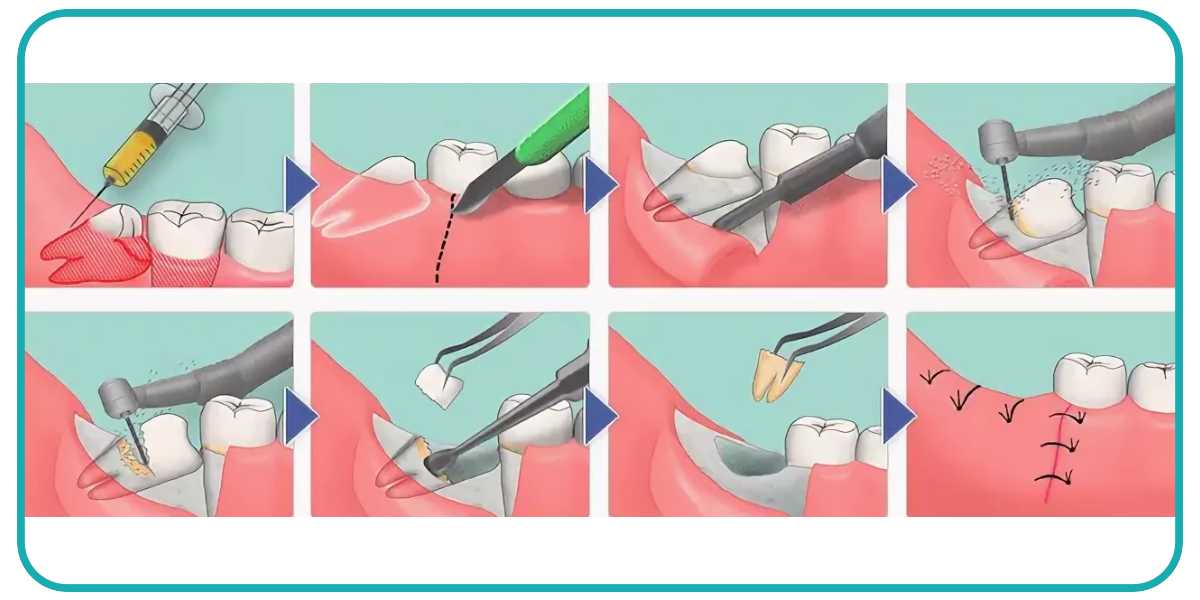 Автор Davin R. Ringen, MS, DVM
Автор Davin R. Ringen, MS, DVM
Что такое ороназальный свищ (ONF)?
По определению свищ представляет собой сообщение между двумя разными пространствами. Думайте о свище как о дыре в стене, которая позволяет вам видеть через стену в соседнюю комнату. Ороназальные свищи представляют собой аномальные сообщения или отверстия между полостью рта и носовым ходом.
При нормальной анатомии верхней челюсти (верхней челюсти) носовые ходы отделены от ротовой полости мягкими тканями и костью (наподобие стены). При повреждении этих тканей может образоваться сообщение, похожее на дыру в стене, между полостью рта и носовыми ходами.
Как у собак и кошек возникают ороназальные свищи?
Наиболее частой причиной ороназальных свищей является пародонтоз. Заболевание пародонта – это воспаление поддерживающих тканей вокруг зубов. К этим тканям относятся десна, периодонтальная связка, цемент и кость, которые закрепляют зубы на месте. По мере прогрессирования заболевания пародонта эти ткани разрушаются и теряются. При достаточной эрозии ткани пародонта ослабевают или полностью разрушаются, образуя свищ между полостью рта и носовыми ходами. Наиболее частая локализация ороназального свища — вдоль верхних клыков (клыков). Однако они могут образовываться и вокруг других зубов.
По мере прогрессирования заболевания пародонта эти ткани разрушаются и теряются. При достаточной эрозии ткани пародонта ослабевают или полностью разрушаются, образуя свищ между полостью рта и носовыми ходами. Наиболее частая локализация ороназального свища — вдоль верхних клыков (клыков). Однако они могут образовываться и вокруг других зубов.
Другими распространенными причинами ротоназальных свищей являются травмы (наезд на машину, укус другой собаки, проникающее ранение и т. д.) челюстно-лицевой области (верхней челюсти), агрессивные раковые заболевания ротовой полости, а иногда и во время удаления зуба. Кость, разделяющая корень зуба и носовой ход, вокруг некоторых корней тонкая. Если используются чрезмерные методы экстракции или если кость уже ослаблена из-за пародонтита, кость может сломаться, образуя ороназальный свищ.
Как узнать, есть ли у моего питомца ороназальный свищ?
Если рото-носовой свищ достаточно большой, его можно увидеть во время осмотра полости рта в сознании. В противном случае ороназальные свищи могут быть трудно диагностировать, если пациент не проведет тщательное обследование под анестезией. В большинстве случаев ороназальные свищи подозреваются на основании клинических симптомов ринита, таких как выделения из носа и чихание, или у пациентов с прогрессирующим стоматологическим заболеванием.
В противном случае ороназальные свищи могут быть трудно диагностировать, если пациент не проведет тщательное обследование под анестезией. В большинстве случаев ороназальные свищи подозреваются на основании клинических симптомов ринита, таких как выделения из носа и чихание, или у пациентов с прогрессирующим стоматологическим заболеванием.
Как мы лечим ороназальные свищи?
Ороназальные свищи подлежат хирургической коррекции. После обнаружения фистула зашивается, чтобы восстановить разделение между ротовой полостью и носовым проходом, подобно заделыванию дыры в стене. Хирургическое восстановление включает создание лоскута из тканей полости рта и наложение швов на свищ для его восстановления (см. рис. 2 и 3 ниже).
Если свищ связан с зубом, зуб удаляют, а место зашивают. Для большинства ороназальных свищей время восстановления такое же, как при удалении зуба. Пациента кормят мягкой пищей и не разрешают жевать что-либо твердое в течение 2 недель или дольше, пока место операции заживает.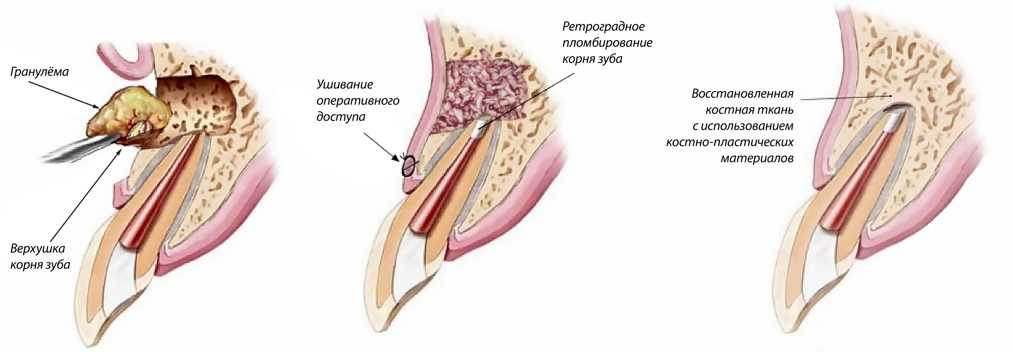
Рисунок 1. Внутриротовое изображение ороназального свища у собаки. Обратите внимание на отверстие рядом с клыком. Отверстие представляет собой ороназальный свищ и представляет собой прямое сообщение между ротовой полостью и носовым ходом. Их может быть трудно диагностировать у бодрствующего пациента. Этот снимок был сделан, когда пациент находился под наркозом.
Рис. 2. Внутриротовое изображение ороназального свища у собаки. Обратите внимание на отверстие в том месте, где когда-то был правый верхний клык. Это более крупное отверстие свища, и его можно диагностировать, когда пациент бодрствует.
Рис. 3. Внутриротовое изображение ороназального свища после хирургического вмешательства. Свищ располагался там, где когда-то был верхний правый клык. Лоскут слизистой оболочки полости рта подшивали поверх рото-носовой фистулы.
Нечастый одонтогенный рото-кожный свищ челюсти, обработанный обогащенным тромбоцитами фибрином
На этой странице
0003
Кожно-оральный свищ (OCF) зубного происхождения является относительно редким состоянием и по-прежнему представляет собой сложную диагностику. Неправильный диагноз OCF обычно приводит к ненужному и неэффективному лечению. Мужчина 21 года обратился с жалобами на образование на подбородке, которое врач ошибочно диагностировал как карбункул (образование неодонтогенного происхождения). После рентгенологического исследования было обнаружено поражение вокруг апикальной области правого центрального резца. Эти находки указывали на синусовый тракт, связанный с зубным происхождением. После лечения корневых каналов была выполнена апикальная хирургия, и обогащенный тромбоцитами фибрин (PRF) был введен в полость поражения в виде геля для улучшения заживления, а также использовался в качестве мембранной формы, чтобы отрезать связь между инфицированной областью и кожей. . Все процедуры проводились интраорально; внеротовых вмешательств не проводилось. Три месяца спустя клиническое и рентгенологическое обследование показало полное заживление без образования рубца. Ключом к успешному лечению OCF является точная диагностика. Кроме того, использование PRF после хирургических вмешательств является эффективной и инновационной терапией для улучшения заживления.
Неправильный диагноз OCF обычно приводит к ненужному и неэффективному лечению. Мужчина 21 года обратился с жалобами на образование на подбородке, которое врач ошибочно диагностировал как карбункул (образование неодонтогенного происхождения). После рентгенологического исследования было обнаружено поражение вокруг апикальной области правого центрального резца. Эти находки указывали на синусовый тракт, связанный с зубным происхождением. После лечения корневых каналов была выполнена апикальная хирургия, и обогащенный тромбоцитами фибрин (PRF) был введен в полость поражения в виде геля для улучшения заживления, а также использовался в качестве мембранной формы, чтобы отрезать связь между инфицированной областью и кожей. . Все процедуры проводились интраорально; внеротовых вмешательств не проводилось. Три месяца спустя клиническое и рентгенологическое обследование показало полное заживление без образования рубца. Ключом к успешному лечению OCF является точная диагностика. Кроме того, использование PRF после хирургических вмешательств является эффективной и инновационной терапией для улучшения заживления.
1. Введение
Орокожный свищ (ОКФ) стоматологического происхождения является относительно редким заболеванием и продолжает оставаться сложным диагнозом [1, 2]. Часто возможность одонтогенного происхождения упускается из виду, поэтому пациенты предпочитают обращаться к врачам для лечения кожного поражения, поскольку у большинства пациентов не возникает никаких симптомов, связанных с зубами [3]. Многие пациенты также могут иметь сходные состояния при специфических клинических аномалиях, таких как эпидермальная киста, фурункул, карбункул, реакция на инородное тело, остеомиелит, бисфосфонат-ассоциированный остеонекроз, пиогенная гранулема, свищ слюнной железы, свищ щитовидно-язычного тракта, свищ жаберной щели, актиномикоз, базально-клеточный и плоскоклеточный рак [1–4]. В этом случае врачи могут не оценить хроническую стоматологическую инфекцию как источник дренирования синусового тракта, и поэтому лечение может включать терапию, направленную на неодонтогенный диагноз, такую как многократные схемы антибиотикотерапии, множественные хирургические иссечения, многократные биопсии и лучевая терапия. которая не удалась [1–6]. Правильный диагноз необходим для предотвращения диагностической дилеммы и успешного лечения OCF. Поэтому для постановки правильного диагноза следует учитывать стоматологическую этиологию, если в области лица имеется дренирующее поражение.
которая не удалась [1–6]. Правильный диагноз необходим для предотвращения диагностической дилеммы и успешного лечения OCF. Поэтому для постановки правильного диагноза следует учитывать стоматологическую этиологию, если в области лица имеется дренирующее поражение.
Этот случай включает кожный одонтогенный свищевой ход на подбородке, который был неправильно диагностирован врачом. Однако было представлено полное заживление после стоматологического лечения.
2. История болезни
Мужчина, 21 год, обратился в отделение челюстно-лицевой хирургии с жалобами на выделения из кожного образования диаметром около 2 см под подбородком (рис. 1). Согласно анамнезу больного, он впервые узнал о поражении за 6 месяцев до контакта с автором. Первоначально поражение было диагностировано врачом как карбункул и лечилось комбинированным систематическим лечением антибиотиками (1 г амоксициллина и клавуланата каждые 12 часов и 150 мг клиндамицина каждые 6 часов в течение 7 дней). После применения этих препаратов пациентка сообщила, что на некоторое время прекратилось дренирование, а очаг уменьшился в размерах. В связи с повторным возникновением (постепенное увеличение поражения и начало дренирования) поражения, он обратился в нашу стоматологическую клинику за альтернативным решением.
В связи с повторным возникновением (постепенное увеличение поражения и начало дренирования) поражения, он обратился в нашу стоматологическую клинику за альтернативным решением.
При внеротовом осмотре обнаружено кожное поражение на подбородке (рис. 1). Внутри полости рта, хотя у него были реставрации класса III на передних зубах нижней челюсти (мезиальные стороны 32 и 42 и дистальные стороны 31 и 41), зубы и ткани пародонта в переднем отделе нижней челюсти выглядели здоровыми. Кроме того, не было болезненности ни при пальпации, ни при перкуссии. Стоматологическая этология свищевого хода одонтогенного происхождения может быть подтверждена с использованием гуттаперчи или аналогичного рентгеноконтрастного материала, но, поскольку пациент не соглашался на какие-либо внеротовые вмешательства, внутриротовая периапикальная рентгенограмма была сделана без гуттаперчи, и она показала рентгенопрозрачность вокруг нижней правой центральной части. резца, что было единственной причиной, которая могла вызвать кожное поражение.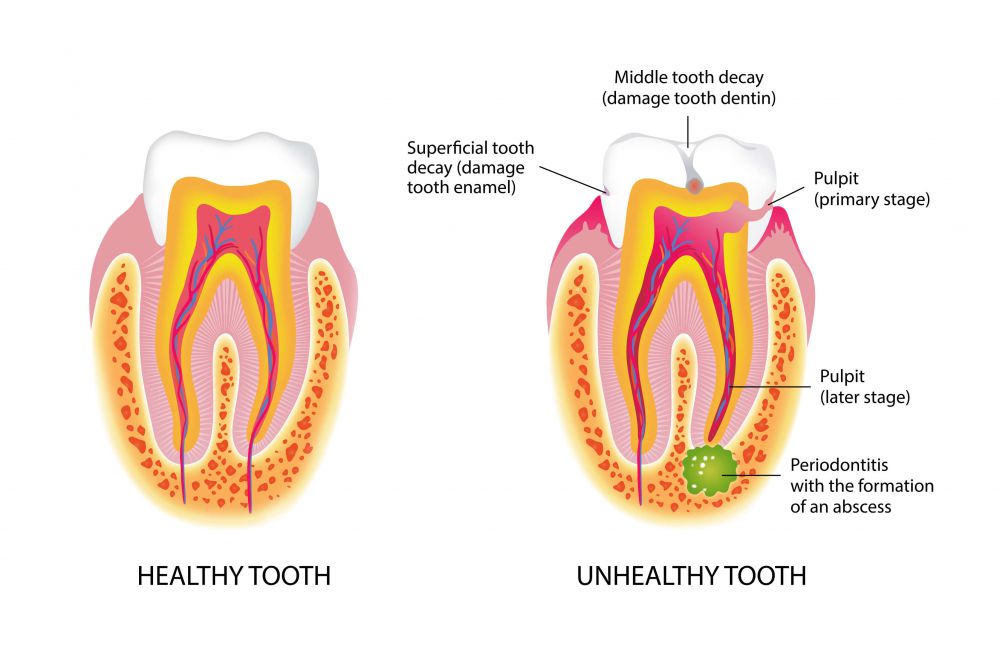 Рентгенопрозрачность указывала на воспаление пульпы, вызывающее хронический апикальный периодонтит (рис. 2(а)). Лечение началось с обработки корневых каналов (рис. 2(b)). Через 2 дня после пломбирования корневого канала выполняли апикальную резекцию и вводили в костную полость богатый тромбоцитами фибрин (PRF), а также использовали мембрану PRF для закрытия участка. После закрытия мягких тканей шелковыми швами 3–0 (рис. 3) пациенту было рекомендовано принимать амоксициллин (1000 мг) 3 раза в день в течение пяти дней и использовать антисептик (повидон-йод 7,5%) для полоскания рта 3 раза в день в течение семи дней. дней. Флурбипрофен (100 мг) также назначали в послеоперационном периоде для приема по мере необходимости. Швы были сняты через семь дней, и рана зажила без осложнений.
Рентгенопрозрачность указывала на воспаление пульпы, вызывающее хронический апикальный периодонтит (рис. 2(а)). Лечение началось с обработки корневых каналов (рис. 2(b)). Через 2 дня после пломбирования корневого канала выполняли апикальную резекцию и вводили в костную полость богатый тромбоцитами фибрин (PRF), а также использовали мембрану PRF для закрытия участка. После закрытия мягких тканей шелковыми швами 3–0 (рис. 3) пациенту было рекомендовано принимать амоксициллин (1000 мг) 3 раза в день в течение пяти дней и использовать антисептик (повидон-йод 7,5%) для полоскания рта 3 раза в день в течение семи дней. дней. Флурбипрофен (100 мг) также назначали в послеоперационном периоде для приема по мере необходимости. Швы были сняты через семь дней, и рана зажила без осложнений.
В данной презентации экстраоральное иссечение пазухи не проводилось. На третьем месяце наблюдения при рентгенологическом, внутриротовом и внеротовом обследованиях было выявлено полное заживление кости в периапикальной области поражения и спонтанное заживление ротокожного свища. Кроме того, в период заживления его старые реставрации на нижних передних резцах были заменены, как показано на рис. 4.
Кроме того, в период заживления его старые реставрации на нижних передних резцах были заменены, как показано на рис. 4.
Препарирование PRF . Образец крови пациента был взят непосредственно в 10-мл пластиковую пробирку со стеклянным покрытием, не содержащую антикоагулянт, и немедленно центрифугирован (Elektro-mag M415P) при 3000 об/мин в течение 10 мин, примерно за 10 мин до операции. Бедную тромбоцитами плазму, которая накапливалась в верхней части пробирок, удаляли. PRF был рассечен примерно на 2 мм ниже точки контакта с расположенными ниже красными тельцами, чтобы включить любые оставшиеся тромбоциты, которые могли локализоваться ниже соединения между PRF и красными тельцами [7].
3. Дискуссия
Кожный свищ зубного происхождения представляет собой ход, который начинается на верхушке инфицированного зуба или инфицированной области челюсти через альвеолярный отросток и дренирует инфицированные материалы (гной) через кожу [1, 2 ]. Лечение этой ситуации начинается с точного диагноза, потому что дифференциальных диагнозов много. После внеротового, внутриротового и рентгенологического исследования, если источник данного поражения имеет стоматологическое происхождение, основным приемом должно быть отсечение сообщения между инфицированным участком и кожей (устранение источника инфекции). Интраорально это можно сделать с помощью нехирургической консервативной эндодонтической терапии и эндодонтического лечения с последующей апикальной резекцией или экстракцией с кюретажем и хирургическим экстраоральным удалением свищевого хода.
После внеротового, внутриротового и рентгенологического исследования, если источник данного поражения имеет стоматологическое происхождение, основным приемом должно быть отсечение сообщения между инфицированным участком и кожей (устранение источника инфекции). Интраорально это можно сделать с помощью нехирургической консервативной эндодонтической терапии и эндодонтического лечения с последующей апикальной резекцией или экстракцией с кюретажем и хирургическим экстраоральным удалением свищевого хода.
В литературе описаны многие методы лечения. Согласно Саммуту и др. [1] в первом случае проводилась только корневая обработка; во втором случае выполнена апикальная хирургия и ретроградное пломбирование корня; в третьем, четвертом и пятом случаях были удалены зубы, связанные с пазухами, и во всех случаях наблюдалось заживление. Браун и др. [2] сообщили, что синусовые ходы, связанные с зубами, были удалены в трех случаях, а поражения зажили без осложнений, подобно тому, что наблюдалось Sato et al. [8]. Согласно Яневу и Редзепу [3] после лечения корневых каналов были выполнены апикальная резекция и внеротовое иссечение, и наблюдалось полное выздоровление. Кумар и др. [4] сообщили, что свищевые ходы зубного происхождения полностью регрессировали только при консервативном эндодонтическом лечении, аналогичном тому, что наблюдал Tidwell et al. [5], Пастернак-Джуниор и соавт. [9] и Tian et al. [10]. Согласно Хименес-Гарсия и соавт. [11] в первом случае производили извлечение остатков нескольких корней и внеротовое иссечение; во втором случае было слишком поздно для эндодонтического лечения; поэтому зуб с кистой удалили. В результате лечения у них наблюдалось заживление зубных пазух. Гупта и др. [12] выполняли иссечение ходов пазух с удалением или после лечения корневых каналов, Mishra и Khan [13] сообщили, что было выполнено хирургическое иссечение ходов внеротовых пазух с последующей обработкой корневых каналов. Таким образом, все успешные методы лечения OCF включают устранение источника инфекции и перекрытие пути между кожей и зараженной областью.
[8]. Согласно Яневу и Редзепу [3] после лечения корневых каналов были выполнены апикальная резекция и внеротовое иссечение, и наблюдалось полное выздоровление. Кумар и др. [4] сообщили, что свищевые ходы зубного происхождения полностью регрессировали только при консервативном эндодонтическом лечении, аналогичном тому, что наблюдал Tidwell et al. [5], Пастернак-Джуниор и соавт. [9] и Tian et al. [10]. Согласно Хименес-Гарсия и соавт. [11] в первом случае производили извлечение остатков нескольких корней и внеротовое иссечение; во втором случае было слишком поздно для эндодонтического лечения; поэтому зуб с кистой удалили. В результате лечения у них наблюдалось заживление зубных пазух. Гупта и др. [12] выполняли иссечение ходов пазух с удалением или после лечения корневых каналов, Mishra и Khan [13] сообщили, что было выполнено хирургическое иссечение ходов внеротовых пазух с последующей обработкой корневых каналов. Таким образом, все успешные методы лечения OCF включают устранение источника инфекции и перекрытие пути между кожей и зараженной областью.
Хотя обогащенная тромбоцитами плазма (PRP, концентрат тромбоцитов первого поколения) широко используется в регенеративной медицине, протокол ее приготовления относительно сложен и не стандартизирован между лабораториями. Поэтому его клинические результаты часто значительно различались между отдельными группами клинических исследований [14]. Чтобы преодолеть этот недостаток, французский доктор Шукрун разработал PRF (концентрат тромбоцитов второго поколения), изменив процесс приготовления PRP [15]. Есть несколько основных различий между PRP и PRF. PRF можно приготовить исключительно за счет активации процесса эндогенной коагуляции без помощи коагулянтов животного происхождения, и PRP требует двухэтапного центрифугирования, но PRF требует одноэтапного центрифугирования, что делает приготовление PRF проще, чем PRP. Кроме того, конечный продукт PRP можно использовать в жидкой форме, а PRF можно использовать в форме геля и мембраны из-за его фибриновой матрицы. Кроме того, удобное для врача обращение и удобные для оператора процедуры подготовки также являются преимуществами PRF при использовании в клинических условиях [14–16].
PRF представляет собой аутологичный фибриновый гель, содержащий медиаторы воспаления и заживления. Факторы роста (трансформирующий фактор роста (TGF- β 1), тромбоцитарный фактор роста (PDGF- β ), инсулиноподобный фактор роста 1 и фактор роста эндотелия сосудов (VEGF)), лейкоцитарные клетки и их цитокины (фактор некроза опухоли α , интерлейкин-1 β [IL-1 β ], IL-6 и IL-4) вплетены в фибриновую матрицу PRF. PRF использовался для заживления ран, заживления пародонта, ангиогенеза и наращивания кости с многообещающими результатами. Чукрун и др. показали кистозную полость, заполненную PRF, и кость зажила за 2 месяца вместо 6-12 месяцев, поскольку матрица PRF способна более эффективно направлять сбор стволовых клеток и ускоряет заживление. Более того, использование PRF в качестве мембраны также включает все молекулярные и клеточные элементы, обеспечивающие оптимальное заживление, поскольку фибриновая матрица содержит все полезные компоненты, присутствующие в образце крови [7, 14, 16].
В данном случае через 2 дня после лечения корневого канала была проведена периапикальная хирургия, и PRF был нанесен на полость резекции в виде геля для ускорения заживления, а мембранная версия была использована для перекрытия пути между альвеолярной костью и синусовым трактом. В результате этого метода лечения не произошло образования рубцов на подбородке и наблюдалось спонтанное заживление свищевых ходов.
4. Заключение
Сообщается о случае OCF, который был представлен как диагностическая дилемма, которая полностью разрешилась с помощью ценной помощи PRF после лечения корневых каналов и апикальной резекции без какого-либо экстраорального доступа. Все свищи на лице и шее следует рассматривать как одонтогенные, потому что точная диагностика OCF обеспечивает успех лечения и предотвращает диагностическую дилемму. Кроме того, использование PRF после хирургических вмешательств является эффективной и инновационной терапией для улучшения заживления.
Конфликт интересов
У автора нет конфликта интересов, связанного с этой работой..jpg)
Ссылки
-
S. Sammut, N. Malden, and V. Lopes, «Кожные пазухи лица зубного происхождения — диагностическая проблема», British Dental Journal
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
Р. С. Браун, Р. Джонс, Т. Феймстер и Ф. Э. Сэм, «Кожные свищевые ходы (или появляющиеся свищевые ходы) одонтогенного происхождения: отчет о 3 случаях», Клиническая, косметическая и исследовательская стоматология , том. 2, стр. 63–67, 2010 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
Э. Янев и Э. Редзеп, «Управление кожными пазухами зубного происхождения», Открытый доступ, Македонский журнал медицинских наук, , том. 4, нет. 3, стр. 489–492, 2016 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
У.
Кумар, С. К. А. Дхармани, Б. Дж. О. Джордж и С. Абрахам, «Консервативное лечение стойких лицевых кожных пазух зубного происхождения», BMJ Case Reports , vol. 2014, стр. 1–5, 2014.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
E. Tidwell, JD Jenkins, C.D. Ellis, B. Hutson и R.A. Cederberg, «Cutaneous odontogenic sinus tract to the chin», International Endodontic Journal , vol. 30, нет. 5, стр. 352–355, 1997.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
М. Вермани, В. Калиа, С. Сингх и др., «Кожно-оральный свищ или травматическое инфекционное поражение кожи: диагностическая дилемма», Отчеты о клинических случаях в стоматологии , том. 2015 г., идентификатор статьи 353069, 4 страницы, 2015 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
D.
 M. Dohan, J. Choukroun, A. Diss et al., «Фибрин, богатый тромбоцитами (PRF): концентрат тромбоцитов второго поколения. Часть II: биологические особенности, связанные с тромбоцитами», Хирургия полости рта, медицина полости рта, патология полости рта, радиология полости рта и эндодонтология , том. 101, нет. 3, стр. E45–E50, 2006 г.
M. Dohan, J. Choukroun, A. Diss et al., «Фибрин, богатый тромбоцитами (PRF): концентрат тромбоцитов второго поколения. Часть II: биологические особенности, связанные с тромбоцитами», Хирургия полости рта, медицина полости рта, патология полости рта, радиология полости рта и эндодонтология , том. 101, нет. 3, стр. E45–E50, 2006 г. Посмотреть по адресу:
Сайт издателя | Академия Google
-
T. Sato, H. Suenaga, M. Igarashi, K. Hoshi и T. Takato, «Редкий случай наружного зубного свища субментальной области, ошибочно диагностированного как перевернутый фолликулярный кератоз и киста щитовидно-язычного протока», International Journal отчетов о хирургических случаях , vol. 16, стр. 39–43, 2015 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
B. Pasternak-Júnior, C.S. Teixeira, YTC Silva-Sousa и M.
 D. Sousa-Neto, «Диагностика и лечение одонтогенных кожных пазух эндодонтического происхождения: три тематических исследования», Международный эндодонтический журнал , том. 42, нет. 3, стр. 271–276, 2009 г.
D. Sousa-Neto, «Диагностика и лечение одонтогенных кожных пазух эндодонтического происхождения: три тематических исследования», Международный эндодонтический журнал , том. 42, нет. 3, стр. 271–276, 2009 г. Посмотреть по адресу:
Сайт издателя | Google Scholar
-
J. Tian, G. Liang, W. Qi, and H. Jiang, «Одонтогенный кожный свищевой тракт, связанный со вторым нижнечелюстным вторым моляром, имеющим редкий дистально-язычный корень: отчет о клиническом случае», Head & Face Medicine , том. 11, статья 13, 2015 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
Р. Хименес-Гарсия, Ф. Мартинес-Вера и Л. Фуэнтес-Вера, «Кожные свищевые ходы одонтогенного происхождения: два клинических случая», Журнал Американского совета семейной медицины , том. 28, нет. 6, стр. 838–840, 2015.

Посмотреть по адресу:
Сайт издателя | Google Scholar
-
М. Гупта, Д. Дас, Р. Капур и Н. Сибал, «Клиническая диагностика затруднений и дифференциальная диагностика кожных лицевых пазух зубного происхождения: серия отчетов о клинических случаях», устный Хирургия, оральная медицина, оральная патология, оральная радиология и эндодонтия , том. 112, нет. 6, стр. e132–e136, 2011.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
Р. Мишра и Т. С. Хан, «Кожные пазухи в сочетании с травматическим повреждением зубов», International Journal of Clinical Pediatric Dentistry , vol. 6, нет. 3, стр. 205–207, 2013 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
М. Кобаяши, Т. Кавасэ, К.
 Окуда, Л. Ф. Вольф и Х. Йоши, «Имунологические и биологические оценки in vitro ангиогенного потенциала препаратов фибрина, богатых тромбоцитами: стандартизированное сравнение с препаратами PRP. », Международный журнал имплантологической стоматологии , том. 1, статья 31, 11 страниц, 2015.
Окуда, Л. Ф. Вольф и Х. Йоши, «Имунологические и биологические оценки in vitro ангиогенного потенциала препаратов фибрина, богатых тромбоцитами: стандартизированное сравнение с препаратами PRP. », Международный журнал имплантологической стоматологии , том. 1, статья 31, 11 страниц, 2015. Посмотреть по адресу:
Сайт издателя | Google Scholar
-
D. M. Dohan, J. Choukroun, A. Diss et al., «Фибрин, богатый тромбоцитами (PRF): концентрат тромбоцитов второго поколения. Часть I: технологические концепции и эволюция», Хирургия полости рта, медицина полости рта, патология полости рта, радиология полости рта и эндодонтология , том. 101, нет. 3, стр. E37–E44, 2006.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
J. Choukroun, A. Diss, A. Simonpieri et al., «Фибрин, богатый тромбоцитами (PRF): концентрат тромбоцитов второго поколения.

