Симптомы и лечение периодонтита — Блог Денталюкс
Периодонтит – это воспаление периодонта: ткани, окружающей зубной корень. То есть патологический процесс, начавшись с крохотной дырочки на зубе, устремился вглубь. Развился до пульпита, допустил микробов до корня и продолжает свою разрушительную деятельность уже в близлежащих тканях, расползаясь все дальше…
Таково свойство зубных недугов – со временем будет только хуже.
Помните студента из любимой комедии про приключения Шурика? Того самого, который обвязал щёку платком, спрятав туда приёмник. Так он имитировал флюс – раздутую щеку вследствие воспаления надкостницы (периостита) – одного из наиболее опасных осложнений периодонтита. Боли при флюсе неимоверные…
А ведь еще при нелеченном периодонтите грозят гайморит, острый остеомиелит и даже абсцессы и флегмоны челюстно-лицевой области.
На что жалуетесь? Симптомы периодонтита
Пациент вначале отмечает слабую чувствительность к холодному и горячему, а также к резким вкусам пищи: кислому, соленому, сладкому.
Как лечит периодонтит современная медицина
На вооружении у наших стоматологов множество отработанных методик и технологий, чтобы успешно лечить периодонтит, как острый, так и хронический. На их выбор влияет мера запущенности и зона охвата. Лечение всегда многоэтапное, в несколько посещений стоматологического кабинета, что обусловлено сложностью течения болезни и включением разных структур в пагубный процесс тканей зуба, периодонта, кости, десны.
В некоторых ситуациях может помочь терапевтическое лечение с применением электрофореза слабыми токами совместно с лекарственными средствами (раствором йодистого калия). Процедура помогает ликвидировать опасные микроорганизмы, устранить воспаление, отёк и боль. Но здесь тоже редко получается ограничиться единственным сеансом лечения. Необходим курс, состоящий минимум из двух процедур, максимум из 5-6. За 20-минутный сеанс лекарственное вещество проникает в очаг воспаления в количестве не менее 0,2 мг. Учитывая, что воздействие локальное, ясно, что риск осложнений после процедуры практически нулевой. После прохождения курса пациенту настоятельно рекомендуется через некоторое время вновь посетить стоматолога, чтобы тот предложил способы закрепить благоприятный лечебный эффект. Тогда наконец вы расстанетесь с неприятной болезнью окончательно!
Если недуг имеет хроническую форму, сильно запущен и зуб выступает в роли источника инфекции, доктор может принять решение об удалении зуба, под которым развился периодонтит.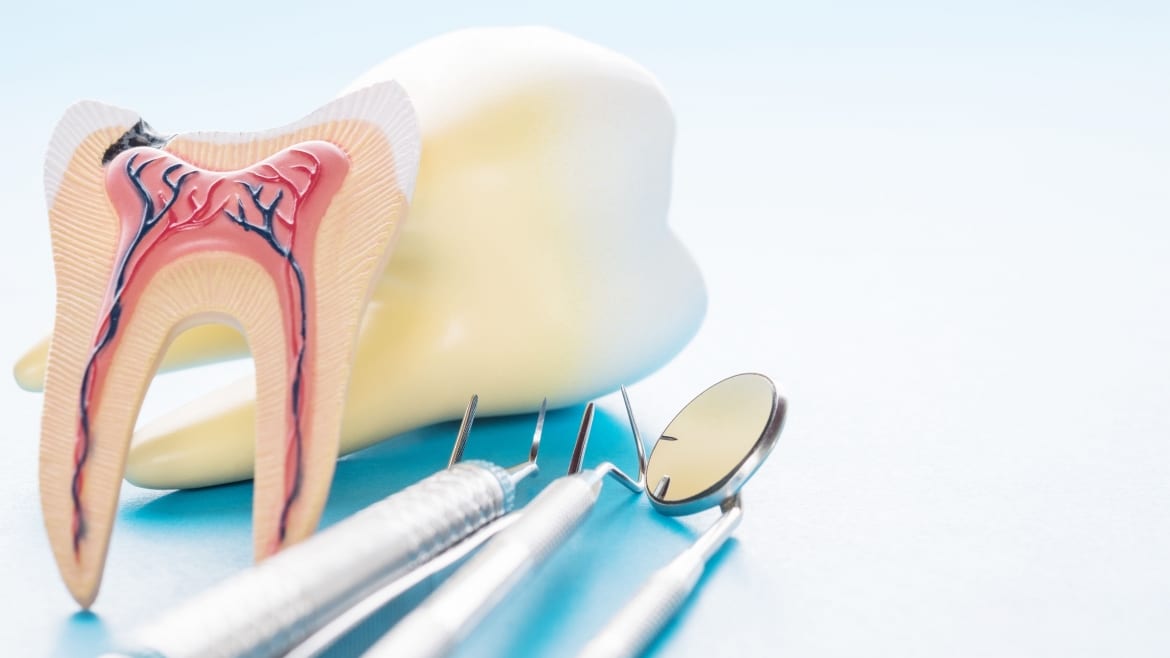 Иначе придется периодически терпеть обострения – возобновление воспалительного процесса. Например, стоит переохладиться, простыть, как десна вновь набухнет, отечёт, приобретёт болезненность и, вполне вероятно, раздуется флюсом.
Иначе придется периодически терпеть обострения – возобновление воспалительного процесса. Например, стоит переохладиться, простыть, как десна вновь набухнет, отечёт, приобретёт болезненность и, вполне вероятно, раздуется флюсом.
Имейте в виду, что сохранение целостности зубочелюстной системы – главный принцип современной стоматологии, удаление совершается лишь в крайних случаях. Но если это необходимо, то в нашем центре вам удалят зуб абсолютно безболезненно – благодаря эффективным анестетикам и хирургическим технологиям.
Если стоматолог считает нужным сохранить зуб, он должен провести целый комплекс лечебных манипуляций, ставя задачей уничтожение гнилостных микробов и предотвращение риска воспалений. Тогда есть шанс добиться полной компенсации работы зуба!
Внимание! Терапия хронического периодонтита зависит от типа воспаления: оно может быть фиброзное, гранулирующее, гранулематозное. Как правило, для лечения фиброзного периодонтита достаточно двух визитов к доктору. Он прочистит каналы и установит временную пломбу в первое посещение, а во второй приход пациента – уже постоянную.
Он прочистит каналы и установит временную пломбу в первое посещение, а во второй приход пациента – уже постоянную.
Гранулирующий и гранулематозный периодонтит лечатся зачастую до полугода. Придётся посетить стоматолога как минимум 4 раза. Поэтому выбирайте специалиста, с которым вам комфортно.
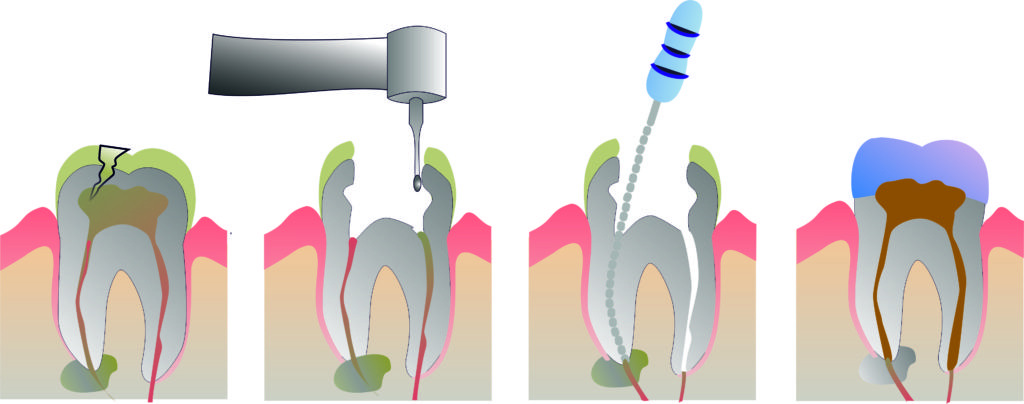
Лечение хронического периодонтита состоит из ряда значимых этапов:
1 этап. Механическая подготовка.
Специалист осуществляет расширение зубных каналов и их очищение, используя бормашину и стоматологический микроскоп. Часть дентина в этот момент удаляется, именно та, которая поражена патологическим процессом, каналы чистятся, их содержимое убирается.
На данном этапе, после всех врачебных манипуляций, воспаление угасает, исчезает риск его распространения, а человек ощущает освобождение от изнурительной боли.
2 этап. Антисептическая обработка.
Доктор обязательно дезинфицирует каналы, в ряде случаев применяя лекарственные составы, не допуская их попадания в верхнюю часть корня зуба. Далее обычно осуществляется физиотерапия каналов с помощью ультразвука – бесшумно и безболезненно.
Далее обычно осуществляется физиотерапия каналов с помощью ультразвука – бесшумно и безболезненно.
3 этап. Пломбирование каналов и зубной полости.
Пломбирование – ответственная и важная процедура, но в наших специалистах вы можете быть уверены! Квалифицированный врач нашего центра подберет для пациента оптимальный пломбировочный материал и методику: они зависят от структуры каждого канала. Доктор аккуратно заполнит каналы наиболее подходящим именно для вашего случая составом, обеспечив их долгое и надёжное функционирование.
Внимание! 2 и 3 этапы, вероятно, потребуют, по меньшей мере, двукратного повторения! Тогда после санации и медикаментозного лечения ставится временная пломба.
4 этап.
Физиотерапия, полоскания, антибиотики. Это дополнительная терапия, доктор назначает её при необходимости. Применяется электрофорез, УВЧ, лазер, магнитотерапия, магнитно-резонансная терапия, аппликации парафином.
5 этап.
Контроль через два-три месяца. Осмотр полости рта, рентгенография, назначение профилактических мер по недопущению рецидива.
Особенности лечения острого периодонтита
При остром периодонтите пациент испытывает острую труднопереносимую боль, и первая помощь оказывается неотложно. Но лечение все равно потребует нескольких визитов к специалисту.
1 визит.
Незамедлительно делается и анализируется рентгеновский снимок, затем доктор ставит анестезирующий укол, обезболивая пораженный участок. Затем следует сверление, удаление кариеса и мёртвой пульпы. Далее производится санация зубных каналов, вероятно придётся сделать разрез и дренаж десны, чтобы вывести из области воспаления экссудат (особую жидкость) или гной.
Практикуется назначение антибиотиков, противовоспалительных медикаментов плюс анальгетиков при необходимости.
2 визит.
Через 2 дня каналы повторно санируются, в них помещается препарат и идёт пломбирование временными составами.
3 визит.
На третьем, чаще заключительном этапе каналы вновь обрабатываются антисептиком, и ставится постоянная пломба. Если сохранение зуба не представляется возможным, стоматолог осуществляет операцию по его удалению (экстракцию), что случается чрезвычайно редко.
Профилактика периодонтита
-
Тщательная гигиена ротовой полости. Чистка зубов не менее 2 раз в день, причем пациент должен стараться очистить границу зуба и десны, чтобы убрать бактериально-грибковый налет и препятствовать его проникновению под десну.
-
Желательно использовать флосс – зубную нить, различные жидкости для ополаскивания, в том числе на основе хлоргексидина, а также полезные травяные настои с дубильными, кровоостанавливающими и антивоспалительными свойствами: календулы, мать-имачехи, алоэ, шалфея, эвкалипта, каланхоэ, подорожника, сосны, тысячелистника.
-
Важно дважды в год посещать стоматолога, а при наличии дискомфорта – как можно быстрее, не дожидаясь прогрессирования проблемы и сильной боли!
Уважаемые пациенты, помните: периодонтит – серьёзное заболевание. Благоприятный прогноз возможен только при своевременном обращении к стоматологу.
И не стоит волноваться: лечить периодонтит сложно, но возможно! Особенно, если вы попадёте к настоящим специалистам.
Ждём вас в нашем центре!
Пародонтит. Диагностика и лечение в Краснодаре
Пародонтит – зубное заболевание, при котором наблюдается развитие воспалительного процесса в тканях пародонта. Пародонтом называют ткани, окружающие и удерживающие зуб. Из практики можно сказать, что пародонтит, наряду с кариесом, являются одними из самых распространенных зубных заболеваний в современной стоматологии.
Частой причиной возникновения заболевания является кариес, зубной налет, гингивит и другие источники инфекций. Как правило, сперва под действием микроорганизмов развивается гингивит – воспаление поверхности десен. Далее болезнетворные микроорганизмы в процессе своей жизнедеятельности вырабатывают токсичные вещества, которые постепенно разрушают и ослабляют связки, удерживающие зуб в десне, что и приводит к появлению пародонтита.
Как правило, сперва под действием микроорганизмов развивается гингивит – воспаление поверхности десен. Далее болезнетворные микроорганизмы в процессе своей жизнедеятельности вырабатывают токсичные вещества, которые постепенно разрушают и ослабляют связки, удерживающие зуб в десне, что и приводит к появлению пародонтита.
Формы и симптомы пародонтита
В современной стоматологии принято различать три стадии заболевания. В этом разделе подробно рассмотрена каждая форма пародонтита и характерная для каждой формы симптоматика.
Легкая степень пародонтита
Легкая степень характеризуется появлением небольших пародонтальных карманов, как правило, глубина которых не превышает 3 мм. На этой стадии боли и подвижность зубов отсутствуют, и человек не ощущает большого дискомфорта. Для легкой степени заболевания характерно проявление следующих симптомов:
→ Периодическая, небольшая кровоточивость десен после чистки;
→ Появление небольшой отечности десен;
→ Увеличение вязкости слюны.
Средняя степень пародонтита
Средняя степень заболевания характеризуется увеличением глубины пародонтальных карманов до 5 мм, при этом частично оголяется шейка зуба. При переходе заболевания с легкой формы на среднюю появляются следующие симптомы:
→ Усиливается кровоточивость десен;
→ Возникает чувство распирания внутри десны;
→ Появляются промежутки между зубами;- Небольшое расшатывание зубов;
→ Неприятный запах изо рта.
Тяжелая степень пародонтита
Тяжелая форма пародонтита, как правило, развивается довольно долго и появляется через 4 – 6 лет после начала заболевания. Тяжелая степень характеризуется сильным увеличением пародонтальных карманов, глубиной от 6 мм и более, что приводит к большому развитию бактерий и появлению гноя. Для тяжелой степени характерно проявление следующих симптомов:
→ Сильная отечность и покраснение десен;
→ Оголение корней зубов;
→ Появление гнойных выделений из-под десен;
→ Большая подвижность зубов и их смещение;
→ Сильная пульсирующая боль.
Диагностика и лечение пародонтита
Перед тем, как назначить лечение пародонтита, необходимо провести процедуру диагностики для установления вида и стадии развития воспалительного процесса. Диагностику пародонтита можно условно разделить на несколько этапов:
Прохождение визуального осмотра при посещении стоматолога.
Снимок челюсти с помощью рентгена.
Возможно применение компьютерной томографии для получения более полной и точной картины о заболевании.
Для подтверждения воспаления может быть назначена сдача общего анализа крови
После диагностики врач подбирает индивидуальное лечение для каждого случая, руководствуясь полученными данными и общим состоянием пациента. Существует несколько методов лечения пародонтита. В настоящее время выделяют два основных метода лечения заболевания – консервативная терапия и хирургический метод.
Консервативный метод лечения пародонтита
Консервативный метод лечения включает в себя медикаментозное лечение и физиотерапевтические методы.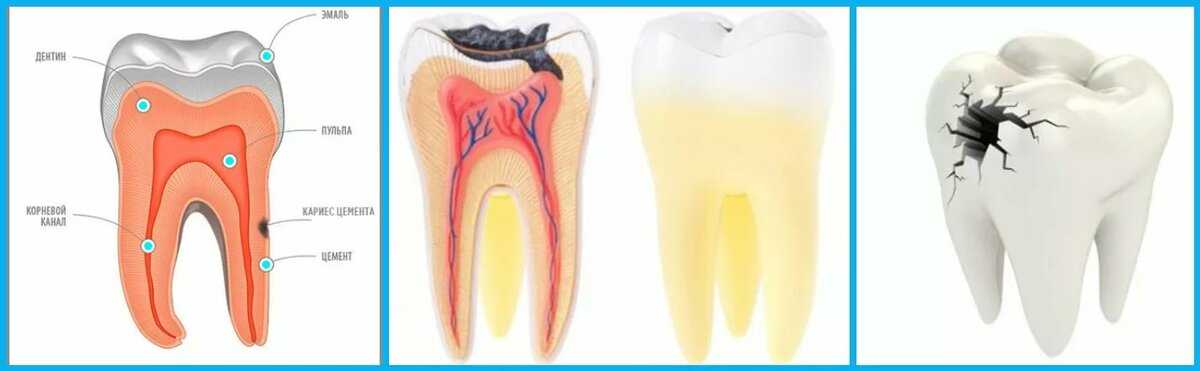 Метод делится на несколько этапов:
Метод делится на несколько этапов:
1. Главной причиной появления пародонтита является плохая гигиена полости рта и развитие кариозных процессов. Поэтому на начальном этапе лечения выполняется удаление мягких и твердых зубных отложений механическим способом или с применением ультразвука;
2. Для снятия воспалительных процессов и подавления патогенных микроорганизмов на втором этапе назначается прием противовоспалительных препаратов. Противовоспалительное лечение можно проводить и в домашних условиях. Медикаментозная терапия, как правило, длится около десяти дней и включает в себя применение специальных препаратов, назначенных стоматологом.
3. Третий этап не является обязательным. Он может проводиться параллельно с другими этапами лечения и заключается в применении физиотерапевтических методов. К таким методам относятся фотодинамическая терапия и лечение лазером. Эти методы подтвердили свою эффективность и позволяют в более сжатые сроки добиться избавления от симптомов заболевания.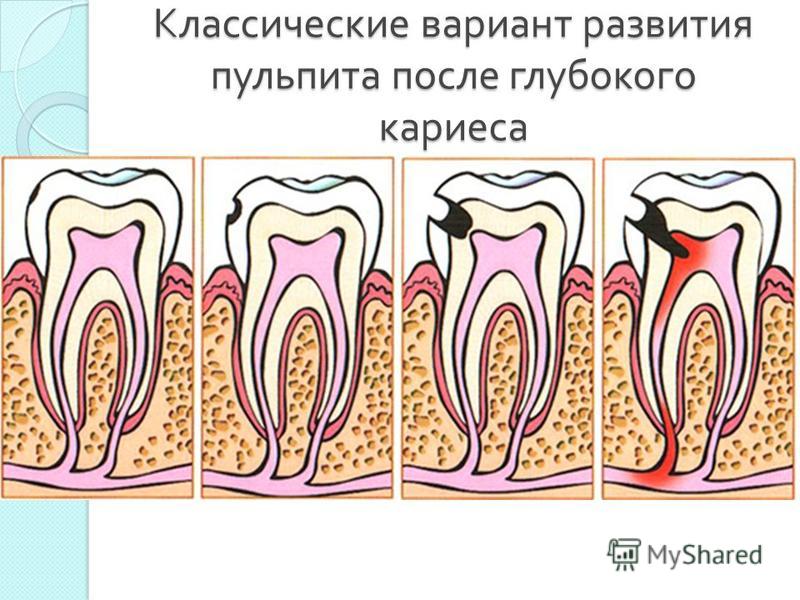
Хирургический метод лечения пародонтита
Хирургический метод лечения пародонтита, как правило, применяется при сложных и запущенных формах заболевания, когда с помощью только медикаментозного метода лечения невозможно добиться положительного результата. С помощью оперативного метода можно радикально остановить развитие пародонтита. К методам хирургического метода лечения относят:
→ Метод закрытого кюретажа пародонтальных карманов;
→ Метод открытого кюретажа;
→ Лоскутная операция.
Профилактика пародонтита
Пародонтит является довольно опасным заболеванием, которое может привести к потере зубов и к различным осложнениям. Чтобы не столкнуться с таким заболеванием рекомендуется проводить профилактику пародонтита.
Профилактика включает соблюдение ряда простых правил, которые также актуальны и для профилактики многих других стоматологических заболеваний. К таким правилам относятся:→ Применение правильной гигиены полости рта. Выполнять тщательную чистку зубов, уделять внимание межзубным промежуткам;
Выполнять тщательную чистку зубов, уделять внимание межзубным промежуткам;
→ Регулярно посещать стоматолога и при необходимости выполнять профессиональную чистку зубов;
→ Придерживаться правильного питания, чтобы организм в достаточном количестве получал все необходимые минералы и витамины;
→ Употреблять в пищу морковь, яблоки, груши и другую твердую пищу. Употребление твердой пищи способствует проведению массажа десен и стимулирует кровообращение;
→ Не допускать развития и своевременно лечить такие зубные заболевания как кариес, пульпит и другие;
→ Придерживаться здорового образа жизни и отказаться от вредных привычек.
Пройти полную диагностику пародонтита и других стоматологических заболеваний, а в случае их выявления пройти необходимое лечение вы можете в нашей семейной стоматологии «Ортодонтикс». Записаться на прием и ознакомиться с ценами вы можете на нашем сайте.
Стоимость услуг. Пародонтология.
| Пародонтология | ||
|---|---|---|
| А11.07.010 | Инъекции лекарственных препаратов на один сегмент | 1 000 ₽ |
| А11.07.022 | Аппликация лекарственных веществ одного сегмента | 1 000 ₽ |
| А11.07.022.001 | Антисептическая обработка патологических десневых карманов (один сегмент-4 зуба) | 1 000 ₽ |
| А11.07.022.001 | Использование лечебных пластин на один сегмент | 2 000 ₽ |
| А11.07.022.002 | Склерозирующая терапия в области одного зуба | 500 ₽ |
| А11.07.024.001 | Аппликация реминерализующих препаратов в области одного сегмента | 1 000 ₽ |
| А15.07.003 | Наложение лечебно-фиксирующей повязки на один сегмент | 600 ₽ |
| А16.07.012 | Вскрытие пародонтального абсцесса одного зуба с установкой дренажа | 2 000 ₽ |
А16. 07.012.001 07.012.001 | Удаление пародонтальной кисты в области 1-2 зубов | 3 500 ₽ |
| А16.07.017.002 | Устранение внутрикостных дефектов, прилегающих к области адентии | 5 500 ₽ |
| А16.07.017.002.001 | Устранение пародонтальных карманов с имплантацией остеопластического материала одного сегмента (без учета стоимости материала) | 8 000 ₽ |
| А16.07.019 | Шинирование одного зуба с применением нитей GlasSpan без композитного материала | 1 500 ₽ |
| А16.07.019 | Шинирование одного зуба светоотверждаемыми композитами | 2 000 ₽ |
| А16.07.019 | Трансдентальное шинирование в области одного зуба | 4 000 ₽ |
| А16.07.025.003 | Минимальная манипуляция по пародонтологии (использование лазера при хирургических операциях) | 2 000 ₽ |
| А16.07.026 | Коррекция десневого края, иссечение десны в области одного зуба | 1 500 ₽ |
А16. 07.026.001 07.026.001 | Клиническое удлинение коронки одного зуба | 3 500 ₽ |
| А16.07.038 | Открытый кюретаж в области одного зуба | 2 000 ₽ |
| А16.07.039 | Закрытый кюретаж в области одного зуба | 1 500 ₽ |
| А16.07.040.001 | Коррекция десневого края с использованием соединительнотканного трансплантата с нёба | 9 000 ₽ |
| А16.07.040.002 | Закрытите рецессии десны в области одного зуба (смещённым лоскутом) | 5 000 ₽ |
| А16.07.040.003 | Закрытие рецессии десны в области одного зуба (соединительнотканным трансплантатом с нёба) | 8 000 ₽ |
| А16.07.040.004 | Увеличение длины коронковой части зуба апикальносмещенным лоскутом в области одного сегмента | 4 500 ₽ |
| А16.07.042/А16.07.044 | Пластика уздечки губы/языка | 4 000 ₽ |
| А16.07.045 | Вестибулопластика (коррекция преддверия полости рта) | 5 000 ₽ |
А16.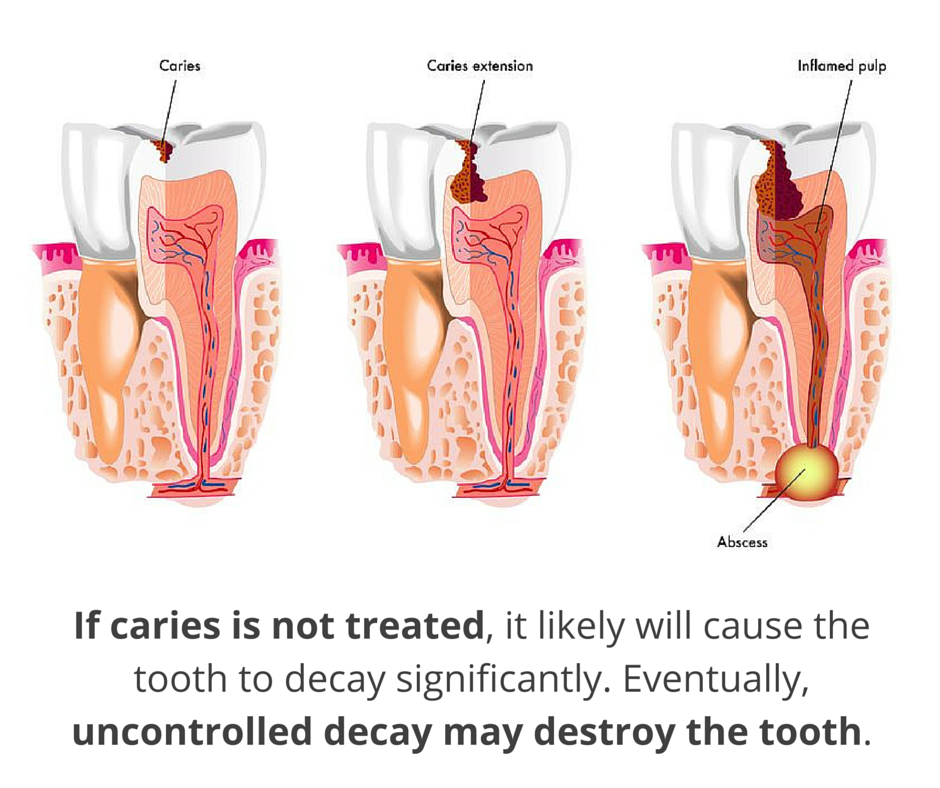 07.089 07.089 | Коррекция десневого края, гингивоостеопластика в области одного зуба | 5 000 ₽ |
| А22.07.002 | Пародонтологическая чистка (ультразвуковое удаление наддесневых и поддесневых зубных отложений) одного зуба | 3 000 ₽ |
Вернуться к списку услуг
Полезная информация
Консультация пародонтолога
Лечение гингивита
Пародонтология
Статьи по стоматологии от медцентра Эко-безопасность
Ученые утверждают, что уже 5 000 лет назад люди страдали от боли в зубах.
При раскопках археологами обнаружены черепа людей, живших многие тысячелетия назад, со следами обработки зубов. Изображение процесса удаления зубов было обнаружено на вазе, найденной при раскопках скифских погребений (примерно IV в. до н. э.). Но только в конце XVII – начале XVIII в. стоматология стала самостоятельной областью медицины, в первую очередь благодаря французскому врачу П. Фошару. С 1838 года зубных лекарей стали называть «дантистами». Они получали право на самостоятельную практику только после сдачи экзаменов при медико-хирургической академии или медицинских факультетах университетов.
Изображение процесса удаления зубов было обнаружено на вазе, найденной при раскопках скифских погребений (примерно IV в. до н. э.). Но только в конце XVII – начале XVIII в. стоматология стала самостоятельной областью медицины, в первую очередь благодаря французскому врачу П. Фошару. С 1838 года зубных лекарей стали называть «дантистами». Они получали право на самостоятельную практику только после сдачи экзаменов при медико-хирургической академии или медицинских факультетах университетов.
В настоящее время стоматология является областью клинической медицины, изучающей болезни зубов и других органов полости рта, и подразделяется на:
- терапевтическую стоматологию, использующую лечение с целью сохранения структуры и функции зубов;
- хирургическую стоматологию, которая направлена на оперативное лечение органов полости рта и челюстно-лицевой области;
- ортопедическую стоматологию, которая для профилактики и лечения использует протезирование и ортодонтические аппараты;
- стоматологию детского возраста.

В процессе жизни человека зубы испытывают на себе следующие виды воздействия:
- механическое – при откусывании и жевании пищи
- термическое – воздействие горячей и холодной пищей и напитками
- химическое – возникает вследствие химических процессов, происходящих в полости рта (в т.ч. после приема медикаментов)
И все эти воздействия не самым благоприятным образом сказываются на состоянии зубов. Прежде всего, нужно сказать, что в целом состояние зубов наследуется нами от родителей. И чаще встречаются крепкие и здоровые зубы. Но, чтобы сохранить такой прекрасный дар от природы, не следует пускать все на самотек: необходимо ухаживать за полостью рта и зубами, исключать вредные воздействия и, конечно, использовать зубы по их прямому назначению, а не открывать зубами бутылки с пивом, грызть орехи или перекусывать провода.
Если же предпринимаемые вами меры оказались недостаточными для защиты зубов, то только своевременный визит к стоматологу поможет справиться с возникшей проблемой наиболее щадящим способом. Поскольку не все проблемы во рту сопровождаются болевыми ощущениями, а выявляются только при осмотре – не пренебрегайте регулярными визитами к зубному доктору. Давайте разберемся, насколько серьезными могут оказаться эти проблемы и как их не допустить.
Поскольку не все проблемы во рту сопровождаются болевыми ощущениями, а выявляются только при осмотре – не пренебрегайте регулярными визитами к зубному доктору. Давайте разберемся, насколько серьезными могут оказаться эти проблемы и как их не допустить.
Флюороз — это заболевание обусловлено повышением поступления фтора в организм, чаще встречается в регионах, где в воде повышено содержание фтора. При флюорозе характерны множественные поражения зубной эмали в виде пятен и дефектов, которые проявляются с момента прорезывания зубов.
Лечение флюороза заключается в местном воздействии на зубы с целью восстановления минерального состава эмали и отбеливания измененных участков.
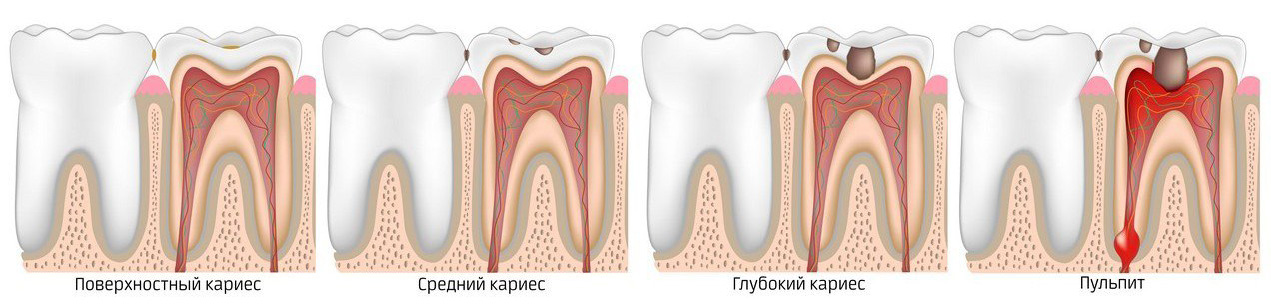
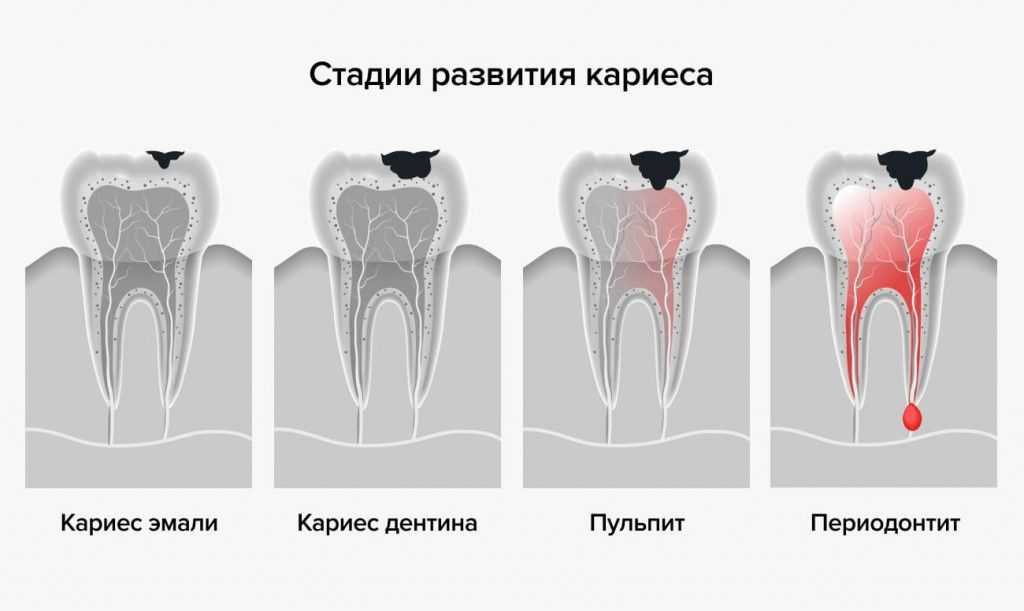
Кариес – наиболее распространенная и издавна известная патология зубов. Сущность патологического процесса заключается в том, что при кариесе нарушается минерализация и происходит размягчение твердых тканей уже прорезавшихся зубов с последующим образованием дефекта в виде полости. Среди факторов, приводящих к развитию кариеса: внутренние –наследственность и хронические заболевания и внешние – сладкая пища и микроорганизмы полости рта. Еще одним внешним фактором следует считать механическое воздействие. Отказ от употребления твердой пищи (сырые фрукты и овощи) приводит к тому, что зубы в самом процессе пережевывания пищи не самоочищаются. В то же время излишнее воздействие на зубы (разгрызание семечек, орехов) может вести к микротравмам, а следовательно, способствует развитию кариеса зубов.
Еще одним внешним фактором следует считать механическое воздействие. Отказ от употребления твердой пищи (сырые фрукты и овощи) приводит к тому, что зубы в самом процессе пережевывания пищи не самоочищаются. В то же время излишнее воздействие на зубы (разгрызание семечек, орехов) может вести к микротравмам, а следовательно, способствует развитию кариеса зубов.
По степени выраженности кариес делится на 4 стадии:
1. Стадия пятна, или кариозная деминерализация, развивается незаметно для больного, не вызывая никаких субъективных ощущений. Эта стадия кариеса обнаруживается только при осмотре зубного врача. Обращает на себя внимание потеря эмали зуба естественного блеска на ограниченном участке, чаще у шейки зуба, рядом с десной. Постепенно за счет деминерализации белое кариозное пятно превращается в поверхностный кариес. Срок этого процесса индивидуален каждого случая.
2. Поверхностный кариес характеризуется нарушением твердости эмали, появлением шероховатой поверхности и ее размягчением, что обнаруживается при зондировании. На этой стадии процесс развития кариеса может приостановиться. Но поскольку этот процесс протекает бессимптомно, то человек, который не посещает регулярно стоматолога и не соблюдает правила гигиены полости рта, доводит свои зубы до следующей стадии кариеса, а порой и до пульпита.
На этой стадии процесс развития кариеса может приостановиться. Но поскольку этот процесс протекает бессимптомно, то человек, который не посещает регулярно стоматолога и не соблюдает правила гигиены полости рта, доводит свои зубы до следующей стадии кариеса, а порой и до пульпита.
3. На стадия среднего кариеса помимо эмали уже поражается следующий слой зуба – дентин. В результате воздействия микроорганизмов происходит размягчение и рассасывание размягченной ткани дентина. Не все люди на этой стадии предъявляют жалобы, хотя для нее характерно появление болезненных ощущений на химическое (сладкое, кислое) и термическое раздражение (холодное или горячее питье). Кроме того, болевые ощущения могут появляться при попадании пищи в кариозную полость и продолжаться до тех пор, пока инородное тело не удаляется из полости.
4. Стадия глубокого кариеса характеризуется дефектом тканей зуба, как правило, больших размеров. На этой стадии уже имеются значительные изменения дентина, что обусловливает жалобы больного на кратковременные боли от механических, химических и термических раздражителей. Объем и тактику лечения выбирает стоматолог в зависимости от стадии кариеса зуба.
Объем и тактику лечения выбирает стоматолог в зависимости от стадии кариеса зуба.
Зубной камень представляет собой кристаллические отложения фосфата кальция и магния в области шейки зуба.
Предрасполагающими факторами образования зубных камней считают:
- повышенное слюноотделение
- нарушение обменных процессов в организме (нарушение питания, сахарный диабет, проблемы с печенью и др.)
- прием ряда лекарственных препаратов
- курение
Зубной камень оказывает раздражающее действие на десну, поэтому зачастую приводит к ее воспалению. Профилактика появления зубного камня заключается в правильном уходе за полостью рта. Если камень все же образовался, то его удалит стоматолог.
Пульпа зуба – это мягкие ткани зуба, в которых проходят нервы и сосуды.Их воспаление называется пульпитом.Чаще всего пульпит возникает как осложнение кариеса зуба из-за воздействия на пульпу микрофлоры кариозного очага, токсинов и продуктов распада дентина.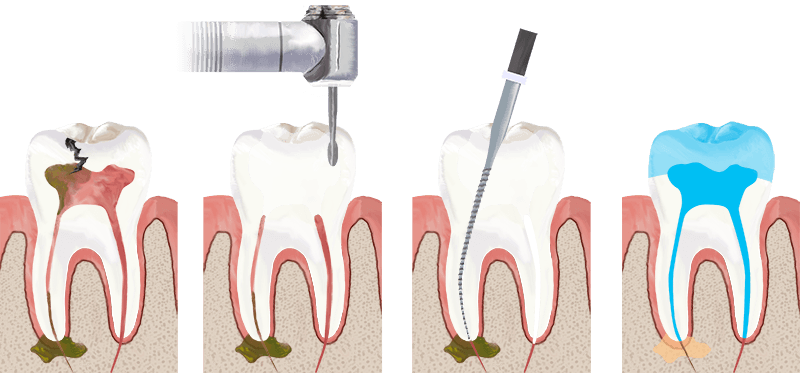 Реже может развиваться травматический пульпит, обусловленный травмой зуба (ушиб, разрыв пульпы, перелом коронки или корня зуба и др.). Пульпит может быть острым, который характеризуется внезапными (чаще ночными) приступами болей, и хроническим. Хронический пульпит характеризуется длительно текущим воспалительным процессом. При этом будут беспокоить периодические ноющего характера боли, появляющиеся после приема пищи и после воздействия температурного раздражителя, которые проходят в течение 1 – 2 дней. При этом раздражение холодом вызывает боль, а на горячее болевая реакция отсутствует. Разновидность хронического пульпита, связанного с разрушением коронки зуба и называемая гранулематозным пульпитом, вызывает основное беспокойство из-за нароста ткани зуба, который мешает приему пищи и смыканию челюстей. В зависимости от стадии и выраженности пульпита лечение может быть консервативным, направленным на ликвидацию воспаления, но с сохранением пульпы, и хирургическим – с удалением пульпы.
Реже может развиваться травматический пульпит, обусловленный травмой зуба (ушиб, разрыв пульпы, перелом коронки или корня зуба и др.). Пульпит может быть острым, который характеризуется внезапными (чаще ночными) приступами болей, и хроническим. Хронический пульпит характеризуется длительно текущим воспалительным процессом. При этом будут беспокоить периодические ноющего характера боли, появляющиеся после приема пищи и после воздействия температурного раздражителя, которые проходят в течение 1 – 2 дней. При этом раздражение холодом вызывает боль, а на горячее болевая реакция отсутствует. Разновидность хронического пульпита, связанного с разрушением коронки зуба и называемая гранулематозным пульпитом, вызывает основное беспокойство из-за нароста ткани зуба, который мешает приему пищи и смыканию челюстей. В зависимости от стадии и выраженности пульпита лечение может быть консервативным, направленным на ликвидацию воспаления, но с сохранением пульпы, и хирургическим – с удалением пульпы.
Профилактика пульпита заключается, прежде всего, в профилактике кариеса зуба, уходом за полостью рта. Но если все же начался пульпит, то при появлении первых спонтанных болей следует немедленно обратиться к зубному врачу.
Но если все же начался пульпит, то при появлении первых спонтанных болей следует немедленно обратиться к зубному врачу.
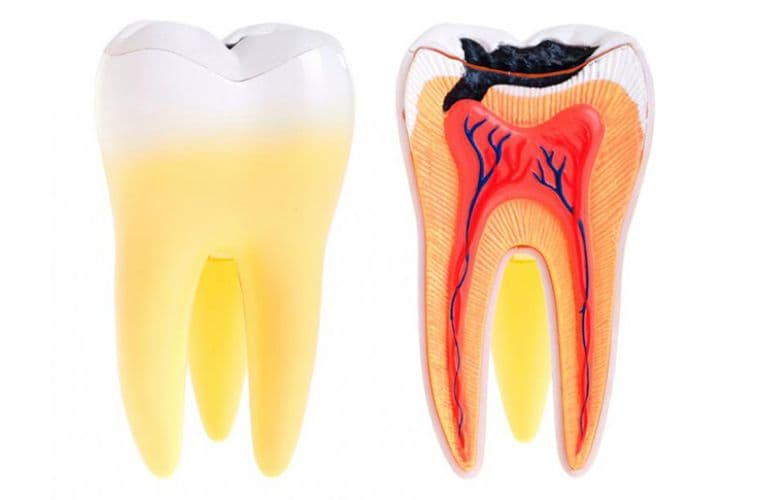
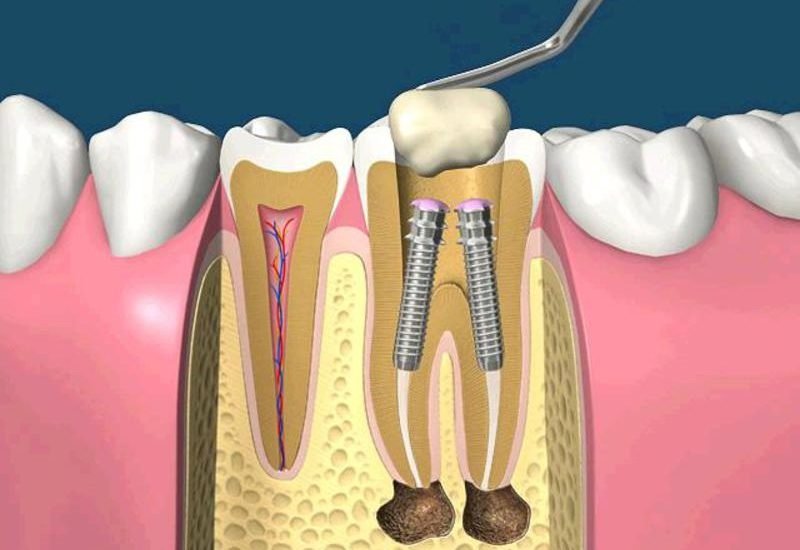
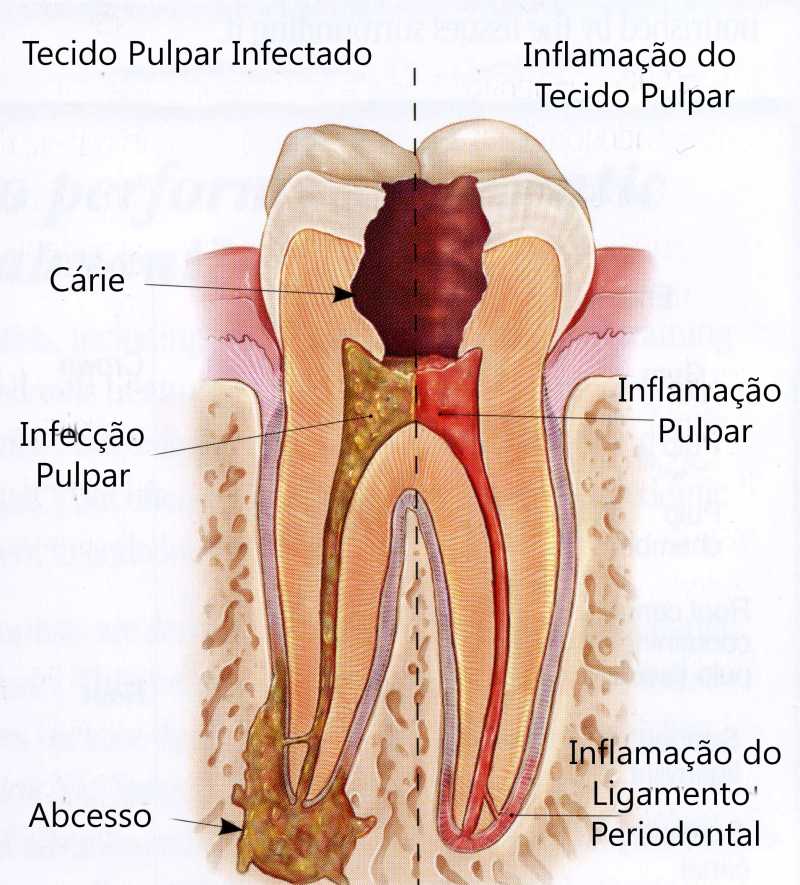
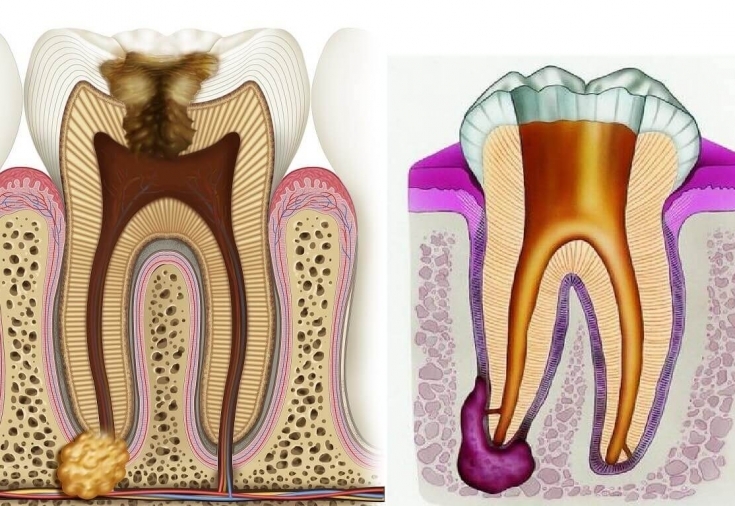
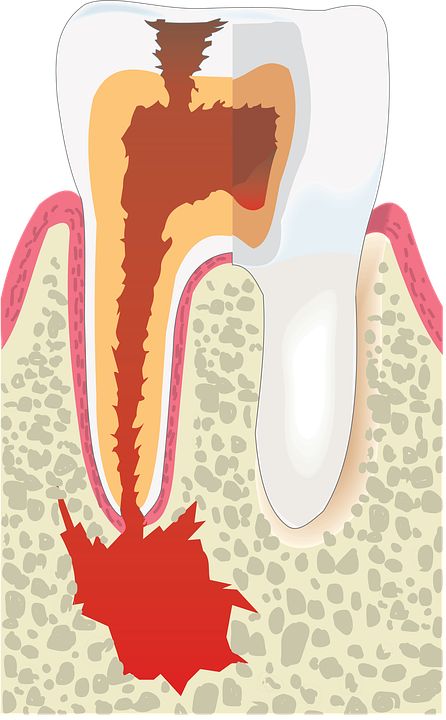
Вернемся к строению зуба. Периодонт соединяет корень зуба с костью челюсти, удерживая его на своем месте. Периодонтит — воспаление периодонта, которое, в подавляющем большинстве случаев, вызывается микробами. Редко причиной периодонтита может быть травма, токсическое воздействие при лечении пульпы или занос инфекции с кровью.
Наиболее частым вариантом воспалительного поражения периодонта является острый верхушечный периодонтит, который характеризуется жалобами на ощущение распирания, боли при прикусывании, иногда – ноющие тупые боли. Больной четко указывает локализацию в одном зубе, отмечая при этом, что все ощущения возникли несколько часов назад. В дальнейшем все эти явления нарастают. Присоединяются общая слабость, головная боль, отсутствие аппетита, чувство жара. Эти явления проявляются уже через 1 – 2 суток и быстро прогрессируют. Повышается температура тела, появляется «флюс».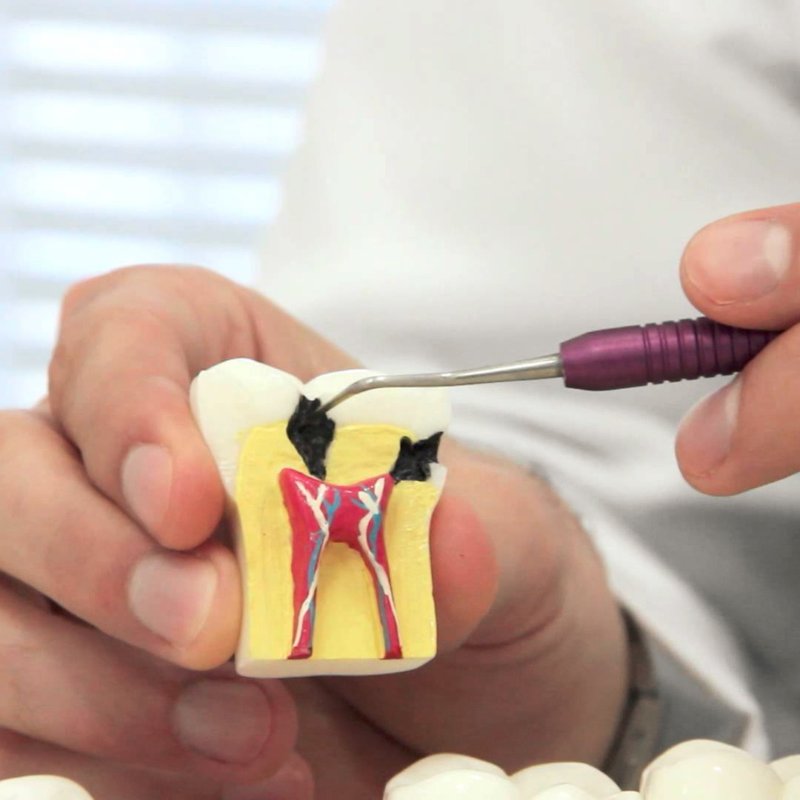 Чем раньше пациент обращается за лечением, тем выше шансы на спасение зуба.
Чем раньше пациент обращается за лечением, тем выше шансы на спасение зуба.
Показания к удалению больного зуба при наличии воспалительного процесса:
- Значительное разрушение коронки зуба, при котором невозможно восстановить зуб с помощью пломбы, искусственной коронки или другой ортопедической конструкции.
- Разрушение корня зуба ниже уровня десны, не позволяющее изготовить штифтовый зуб.
- Общее тяжелое состояние больного, когда пораженный зуб является источником заболевания организма.
- Зубы с непроходимыми корневыми каналами с хроническими околокорневыми периодонтитами, кистами, особенно осложненные гайморитами, невралгиями.
- Бурное прогрессирование острого воспалительного процесса и опасность распространения воспаления на окружающие ткани, когда консервативные методы лечения оказались неэффективными.
Пародонтоз или «фальшивая цинга» — это системное поражение околозубной ткани (пародонта), к которой относятся кость, десна, слизистая оболочка и связки.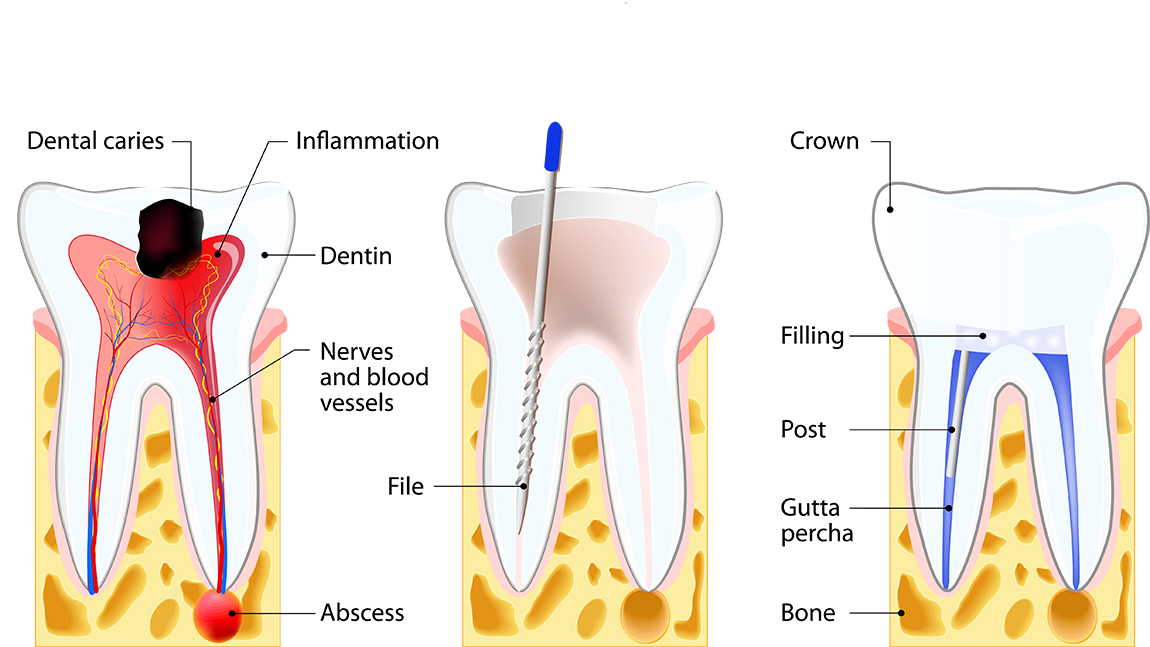 При пародонтозе патологический процесс носит не воспалительный характер, и проявляется обнажением шеек зубов за счет разрушения тканей вокруг зуба. Пациента беспокоит повышенная чувствительность шеек зубов, ощущение зуда в деснах. Без своевременного и соответствующего лечения заболевание может приводить к потере зубов.Развитию пародонтоза зачастую предшествует воспаление десневого края – гингивит.
При пародонтозе патологический процесс носит не воспалительный характер, и проявляется обнажением шеек зубов за счет разрушения тканей вокруг зуба. Пациента беспокоит повышенная чувствительность шеек зубов, ощущение зуда в деснах. Без своевременного и соответствующего лечения заболевание может приводить к потере зубов.Развитию пародонтоза зачастую предшествует воспаление десневого края – гингивит.
Гингивит – это воспаление десен. Среди причин гингивита: прорезывание зубов, недостаток витаминов (в частности, витамина С), снижение иммунитета, воздействие физических (травма, ожог), химических и инфекционных факторов на десну. Проявляется покраснением, болезненностью, кровоточивостью десен. Лечение гингивита проходит быстро и довольно безболезненно. Врачом удаляется зубной камень, а также назначается комплексная терапия, направленная на поддержание здоровой гигиены полости рта. Для этого подбираются зубная щетка, которая не раздражает десны, и зубная паста, укрепляющая их. Наиболее эффективно и безболезненно лечение гингивита лазером.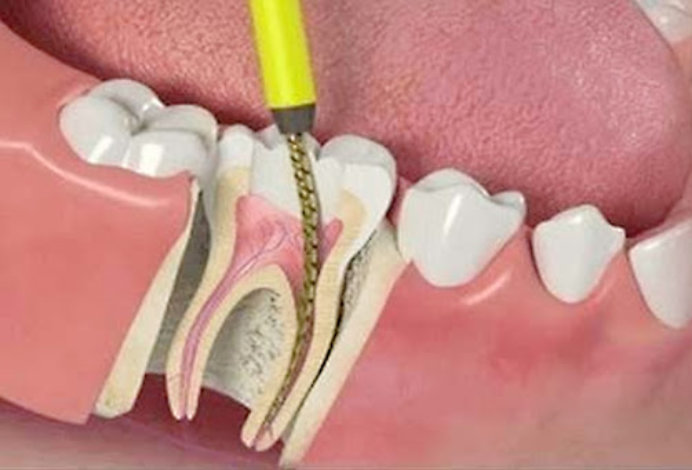
Пародонтит – это запущенная форма гингивита. Симптомы пародонтита:
- Кровоточивость десен, которая не устраняется переходом на более мягкую зубную щетку, а также укрепляющую зубную пасту
- Воспаление десны
- Десневой карман заполнен зубным налетом, либо остатками пищи, которые невозможно удалить зубной щеткой и нитью
- Зубы шатаются и нередко смещаются
Лечение пародонтита на начальных стадиях проводится путем очищения десневых карманов (удаляется зубной налет, а десневоепространство промывается антибактериальными средствами). При средней тяжести заболевания для очищения карманов нередко приходится прибегать к отрезанию части десны (это позволяет добраться до корня зуба). Помимо этого, назначается медикаментозное лечение, включающее витамины, противовоспалительные препараты и антисептики, позволяющее снять воспаление и удалить все микробы из полости рта.
Стоматит – воспаление слизистой оболочки полости рта. Предрасполагающими к патологии факторами являются авитаминоз, общая интоксикация, передозировка сильнодействующих медикаментов, употребление очень острой, кислой или соленой пищи, ожоги полости рта, хронический алкоголизм, некоторые заболевания эндокринной, нервной и пищеварительной систем, нарушения обмена веществ. Причиной воспаления слизистой рта могут быть травмы, инфекции и аллергия. Травмы могут быть механическими, физическими или химическими, а инфекция — вирусной, бактериальной или грибковой. Следовательно, как симптомы, так и лечение стоматита напрямую зависят от причины, вызвавшей это заболевание.
Предрасполагающими к патологии факторами являются авитаминоз, общая интоксикация, передозировка сильнодействующих медикаментов, употребление очень острой, кислой или соленой пищи, ожоги полости рта, хронический алкоголизм, некоторые заболевания эндокринной, нервной и пищеварительной систем, нарушения обмена веществ. Причиной воспаления слизистой рта могут быть травмы, инфекции и аллергия. Травмы могут быть механическими, физическими или химическими, а инфекция — вирусной, бактериальной или грибковой. Следовательно, как симптомы, так и лечение стоматита напрямую зависят от причины, вызвавшей это заболевание.
Первыми симптомами стоматита является легкое покраснения слизистой рта. Со временем слизистая опухает, появляется жжение. Если не начать лечение на этом этапе, покраснения заменяются язвочками небольших размеров овальной или круглой формы, сероватого или белого цвета, с красным ореолом и пленкой сверху. Язвы во рту очень болят, и затрудняют прием пищи. Появляются они на внутренней поверхности щек и губ, под языком.
Если хотя бы один раз в жизни у вас был стоматит, то всегда будет существовать риск его повторного возникновения. Поэтому на первый план выступает профилактика. Для профилактики стоматита помимо гигиены полости рта, очень важно внимательно относиться к тому, что вы едите. Ограничьте употребление продуктов, которые оказывают травмирующее или раздражающее воздействие на слизистую рта: хрустящее, соленое, острое и пряное. Не рекомендуются томатный и апельсиновый соки, алкоголь. Рацион должен быть достаточно сбалансирован, так как нехватка витаминов и микроэлементов может вызвать еще один приступ заболевания.
Чтобы ваши зубки были здоровыми, а дыхание свежим — избегайте вредных привычек, придерживайтесь диеты, старайтесь не нервничать и, конечно же, соблюдайте гигиену полости рта.
Пульпит зуба что это такое
Пульпит является воспалением внутренней ткани зуба, имеющей название пульпа. В ней находятся нервы и сосуды, которые питают ткани зуба. Именно по этой причине пульпит может спровоцировать потерю жизнеспособности зуба или же стать причиной начала воспалительных процессов на окружающих тканях. Чаще всего, данное заболевание сопровождается резкими болями, поэтому пропустить его развитие достаточно сложно. Патология начинает развиваться на фоне кариеса зуба или кариозного процесса на соседних зубах.
Чаще всего, данное заболевание сопровождается резкими болями, поэтому пропустить его развитие достаточно сложно. Патология начинает развиваться на фоне кариеса зуба или кариозного процесса на соседних зубах.
Содержание
- Пульпит. Как именно протекает заболевание?
- Симптомы
- Диагностика заболевания
Пульпит. Как именно протекает заболевание?
Пульпит появляется из-за кариозного разрушения зуба, когда разные микроорганизмы и еда начинают попадать в его полость (в пульпу). Еще один вариант возникновения заболевания — попадание в зуб инфекции из соседних зараженных зубов по кровеносным сосудам. Иногда встречаются и другие пульпиты, к которым относятся:
- Воспаление. Начинает развиваться по причине неправильно проведенного лечения, случайного вскрытия пульпы или использования врачом некачественных материалов.
- Конкрементозный. Появляется при переизбытке отложений минеральных образований, начинающих замещать в зубе его внутренние ткани.

- Травматический. Появляется из-за слома, трещины или скола зуба.
Независимо от того, какой из вариантов пульпита диагностирован, нужно срочно начинать лечение. Среди факторов, которые негативно влияют на вероятность появления пульпита, можно выделить: сахарный диабет, остеопороз и плохую гигиену. Есть 3 стадии пульпита: острый, обостренный хронический и хронический. По классификации МБК-10, которая используется во время диагностирования, болезнь делится на пару категорий.
Симптомы
Фиброзный пульпит:
- Тяжесть и «распирание» в больном зубе.
- Боль имеющая ноющий характер, значительно усиливающаяся в вечернее и ночное время.
- Резкая реакция на температуру, которая продолжается и после того, как раздражитель удален.
Гангренозный пульпит имеющий закрытую полость поражения:
- Болезненная реакция на горячую еду и напитки. При этом боль сохраняется на протяжении максимально продолжительного периода времени.

- Интенсивные систематические приступы боли.
Гангренозный пульпит имеющий открытую полость поражения:
- Запах гнили изо рта.
- Дискомфортные ощущения в районе больного зуба.
- Свищ, отечная десна и эмаль серого цвета.
- Болезненные ощущения во время кусания.
- Болезненная реакция на горячую еду и напитки, боль сохраняется на протяжении продолжительного периода времени.
Острый пульпит:
- Болезненная реакция на холодное/горячее.
- Сильная боль, которая может отдавать в виски, ухо, горло или соседние зубы.
Диагностика заболевания
В процессе осмотра врачом проводится осмотр больного. Определяется характер болевых ощущений, а также их длительность и интенсивность. После этого производится внешний осмотр и легкое постукивание. Так врач может определить наличие кариозной полости, оценить состояние десен и выявить размягченность пульпы.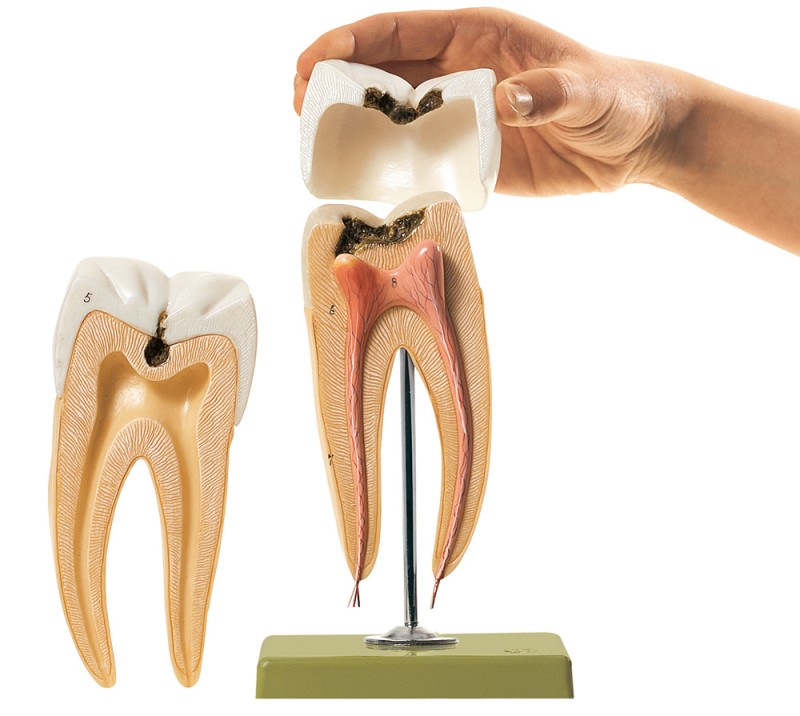 Дальше производится назначение рентгена, который покажет, в каком состоянии находятся внутренние каналы и ткани, а также масштабы воспалительных процессов.
Есть два основных типа заболевания: хронический и острый. В последнем случае у больного резко появляются приступообразные боли, которые никак не связаны с внешними факторами и не исчезают после устранения раздражителей. Вначале на зубе появляется отверстие темного цвета, которое через некоторое время начинает разрастаться и задевает глубокие ткани, доходя до самих каналов.
В том случае, если воспаление не прошло за три недели, оно называется хроническим. Тупые боли ноющего характера могут возникать с определенной систематичностью и беспокоить человека лишь ночью.
Виды острого пульпита:
Дальше производится назначение рентгена, который покажет, в каком состоянии находятся внутренние каналы и ткани, а также масштабы воспалительных процессов.
Есть два основных типа заболевания: хронический и острый. В последнем случае у больного резко появляются приступообразные боли, которые никак не связаны с внешними факторами и не исчезают после устранения раздражителей. Вначале на зубе появляется отверстие темного цвета, которое через некоторое время начинает разрастаться и задевает глубокие ткани, доходя до самих каналов.
В том случае, если воспаление не прошло за три недели, оно называется хроническим. Тупые боли ноющего характера могут возникать с определенной систематичностью и беспокоить человека лишь ночью.
Виды острого пульпита:
- Серозный. Такой вид чаще всего встречается у детей и является патологией инфекционной этиологии, сопровождающейся короткими болевыми приступами.
- Очаговый. Может наблюдаться лишь пару суток.
 Болевые ощущения пациент испытывает около 20 минут с перерывами в 2-3 часа. Также у больного начинают отекать десна.
Болевые ощущения пациент испытывает около 20 минут с перерывами в 2-3 часа. Также у больного начинают отекать десна. - Гнойный. Пораженная полость начинает заполняться гноем. Чувствуется болезненная пульсация. Наблюдается постоянное ухудшение состояния больного.
- Диффузный. Поражает корень, коронковую часть и нервные окончания зуба. В тканях наблюдается нарушение кровоснабжения. Боль трансформируется в пульсирующую и длиться на много дольше, чем во время очаговой формы.
Классификация хронического пульпита:
- Фиброзный. Это последствия острого пульпита. Данный тип заболевания может протекать абсолютно незаметно пару месяцев, систематически обостряясь. Десны у больного не отекают, а болевые ощущения появляются очень редко и имеют ноющий характер.
- Гангренозный. Этот тип пульпита является осложнением острого фиброзного, при котором начинают отмирать ткани пульпы, после чего начинает разрушаться коронковая часть зуба.

- Гипертрофический. Внутри кариозной полости очень четко видны ткани имеющие ярко-красный оттенок, из которых регулярно выделяется кровь. Особенно если немного надавить на них.
⚡️ Лечение хронического пульпита по старой цене от 3100 руб.⚡️
Почему развивается хронический пульпит
Пульпа — мягкая ткань зуба, внутри нее находятся нерв и питающие его кровеносные сосуды. Как и любому органу, пульпе присуща защитная реакция на вторжение инфекции — воспаление. При этом возникают отек, нагноение и приступы резкой пульсирующей боли. Это — острый пульпит.
К воспалению пульпы может привести любая инфекция. Особенно легко заболевают пациенты с глубоким кариесом, болезнями десен, гайморитом, остеомиелитом челюсти, стираемостью зубов, травматическим обнажением пульпы.
Инфекция проникает в дентин:
- через трещину в корне;
- с током крови через сосуды;
- из кариозной полости.
Если пациент откладывает поход к стоматологу, спустя 1–2 суток, в пульпе вырабатываются коллагеновые волокна и начинается первая стадия заболевания — фиброзный пульпит.
Острый пульпит может перейти в хронический:
- В результате жизнедеятельности болезнетворных микроорганизмов: лактобактерий, стафилококков, стрептококков. Например, после перенесенных инфекционных заболеваний: краснухи, гриппа, ОРВИ.
- После травмы зуба: вывиха, перелома, некорректного лечения или если пациент не обращается к стоматологу при остром пульпите.
- При воздействии химических веществ и стоматологических материалов.
Формы хронического пульпита
Заболевание вызывает сильные изменения в структуре и функциях зуба. В зависимости от стадии принято различать следующие формы хронического пульпита:
Фиброзный
В начальной стадии воспаленные клетки сосудисто-нервного пучка перерождаются и становятся толще. Пациент ощущает постоянную тяжесть и распирание внутри зуба. На изменение температуры окружающей среды сосудистый пучок начинает реагировать ноющей болью. Так происходит, когда пациент зимой выходит на улицу из теплого помещения.
В этой стадии болезнь обратима, при правильном стоматологическом лечении зубной нерв можно восстановить.
Язвенный
Если воспаление прогрессирует, на коронке пульпы появляются изъязвления. Это результат размножения гнилостных бактерий в пульпарной камере. Темный гнилостный налет в углублениях эмали заметен визуально. Зуб начинает болеть при надавливании, во рту постоянно присутствует неприятный привкус.
Гипертрофический
Если после острого пульпита ткани не только увеличиваются в размерах, но и начинают делиться, внутри зуба образуется полип. Нарост имеет серовато-розовый цвет и обнаруживается при электроодонтодиагностике.
Из-за особенностей роста зубных тканей такой вид пульпита возникает у пациентов, не достигших 30-летнего возраста.
Конкрементозный
У пациентов старше 45 лет в дентине откладываются соли-кальцификаты: дентиклы, петрификаты. Их химический состав вызывает раздражение, а затем и воспаление в сосудисто-нервном пучке.
Симптомы конкрементозного пульпита сходны с невралгией тройничного нерва: боль, отдающая в висок и подбородок, ноющие боли по ночам.
Гангренозный
Это последняя стадия хронического воспаления пульпы, в это время нервно-сосудистый пучок полностью разрушается. Зуб лишается кровоснабжения и питания, темнеет, усиливается гнилостный запах изо рта.
Верхушечное отверстие корня деформируется. Гангренозный пульпит чаще других приводит к развитию острого периодонтита или образованию гранулемы у корня зуба.
Воспаление пульпы у детей
Хронический пульпит у детей может развиться сразу, минуя острую стадию. Это возможно в силу:
- Особенностей строения молочных зубов. Они имеют широкую камеру внутри пульпы, небольшие корни и широкое отверстие в верхушке корня зуба. Через него инфекция из окружающих зуб тканей легко проникает в дентин.
- Склонности ребенка к простудным и ЛОР-заболеваниям.
 Патогенные возбудители, которые провоцируют частые простуды и насморки, с легкостью инфицируют околозубную ткань. Далее инфекция с током крови попадает к сосудисто-нервному пучку.
Патогенные возбудители, которые провоцируют частые простуды и насморки, с легкостью инфицируют околозубную ткань. Далее инфекция с током крови попадает к сосудисто-нервному пучку. - Частых травм и микротравм, которые ребенок получает при падениях и столкновениях. Патогенные возбудители проникают в ткани зуба через микротрещины.
В детских зубах инфекция распространяется быстро — на коронки соседних молочных и зачатки коренных зубов. Это приводит к развитию множественного кариеса.
Поэтому так важны регулярные осмотры ребенка у стоматолога. Если малыш жалуется на боль, тяжесть и неприятные ощущения в зубе, изо рта появился неприятный запах, боль возникает при употреблении холодной или горячей пищи — обязательно обратитесь к врачу. За здоровьем молочных зубов необходимо следить так же тщательно, как за постоянными.
Симптомы хронического пульпита
При разных формах заболевания его проявления могут различаться. Например, при гипертрофическом пульпите почти отсутствуют боль, но имеет место кровоточивость корня зуба. Причина в разрастании в зубе посторонней ткани.
Например, при гипертрофическом пульпите почти отсутствуют боль, но имеет место кровоточивость корня зуба. Причина в разрастании в зубе посторонней ткани.
Если воспаление все же сопровождается болью, при хроническом пульпите она имеет характерную особенность — отсроченный характер. Пациент продолжает ощущать боль даже после того, как раздражитель устранен. Даже при относительной стабилизации состояния остается ощущение тяжести в зубе.
Симптомы хронического пульпита:
- кровоточивость;
- чувствительность к холодной, горячей пище и другим внешним раздражителям;
- зуб приступообразно ноет, в том числе — ночью;
- во рту ощущается неприятный привкус;
- сложно жевать и откусывать пищу;
- костная ткань разрежена в зоне корня;
- под пломбой можно разглядеть темную кариозную кайму;
- эмаль зуба изменила цвет.
Диагностика заболевания
Хронический пульпит не может излечиться самостоятельно.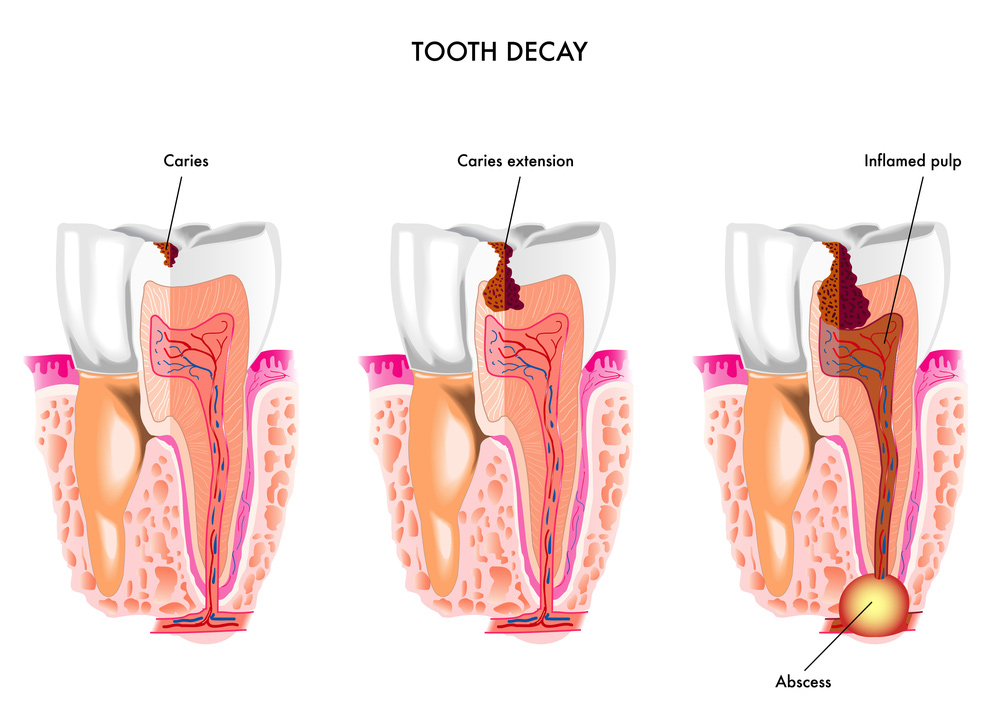 У пациента в любой момент может возникнуть острая боль, флюс, прогрессирующее воспаление. Что, в свою очередь, приводит к образованию кисты, флегмоны, свищевого хода.
У пациента в любой момент может возникнуть острая боль, флюс, прогрессирующее воспаление. Что, в свою очередь, приводит к образованию кисты, флегмоны, свищевого хода.
Любая боль в области зубов и десен подлежит немедленной диагностике.
Задача стоматолога при подозрении на хронический пульпит — установить форму воспаления и характер процесса.
Для этого используют:
- Зондирование и простукивание зуба. Так можно определить уровень болевой чувствительности, а значит — степень поражения нервного пучка.
- Электроодонтодиагностика (ЭОД) — оценка чувствительности пульпы к электротоку. Высокие показатели чувствительности указывают, на серьезные разрушения сосудистого пучка, более низкие — о его жизнеспособности. Это наиболее точное исследование степени поражения нервного аппарата.
- Рентгенограмма. На снимке видны фиброзные разарастания, конкрементозные отложения и следы деформации в каналах корня.
В сложных случаях врач может назначить компьютерную томографию зуба.
Что делать при обострении хронического пульпита
Хронический пульпит неприятен тем, что боль в зубе может возобновиться в любой неблагоприятной обстановке. Обострение могут вызвать:
- стресс;
- грипп, ОРВИ, ЛОР-заболевания;
- переохлаждение;
- травма, в том числе — незначительная.
Боль при обострении хронического пульпита захватывает челюсть и зону тройничного нерва — висок, подбородок, щеку.
Если у вас обострилось хроническое заболевание зуба или возникла зубная боль — срочно запишитесь на прием к стоматологу. Принимать обезболивающие в этой ситуации не стоит — они могут ослабить действие анестетиков, которые врач будет применять в ходе лечения.
Лечение
Хроническое воспаление пульпы можно лечить комбинированным или хирургическим способом. Выбор метода зависит от степени разрушения нерва зуба:
- Комбинированный способ помогает на начальной стадии, фиброзной или гипертрофической форме пульпита.
 Врачу достаточно удалить верхушечную часть нервного пучка и покрыть культю специальной кальцийсодержащей пастой. Затем установить пломбу. Так зуб сохранит канал питания и функциональность.
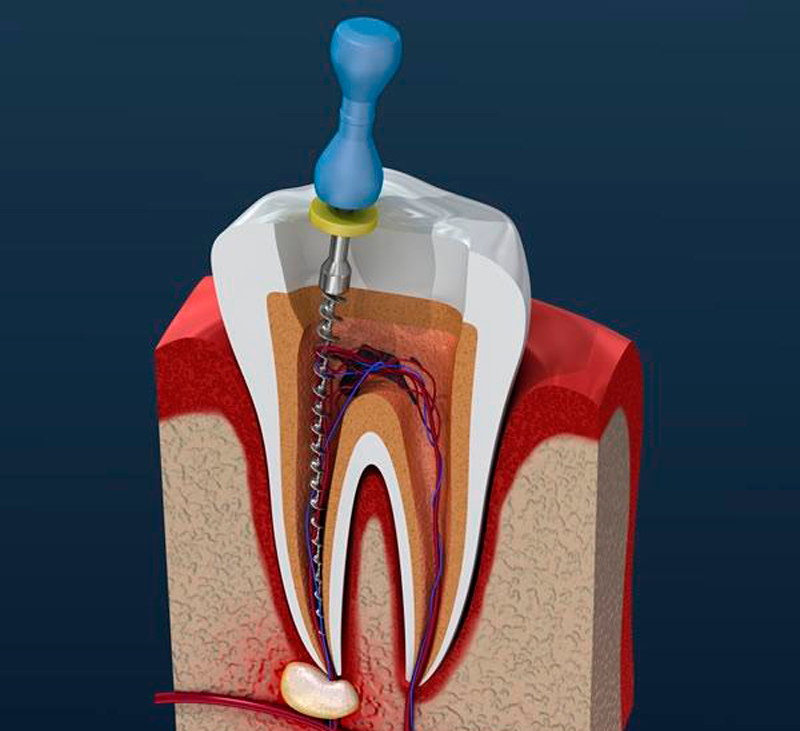
Врачу достаточно удалить верхушечную часть нервного пучка и покрыть культю специальной кальцийсодержащей пастой. Затем установить пломбу. Так зуб сохранит канал питания и функциональность. - При хирургическом методе (пульпоэктомии) пульпа должна быть удалена полностью. Этот метод оправдан при гангренозном пульпите. Операция занимает не менее часа, проводится при обезболивании. Для этого достаточно посетить врача однократно.
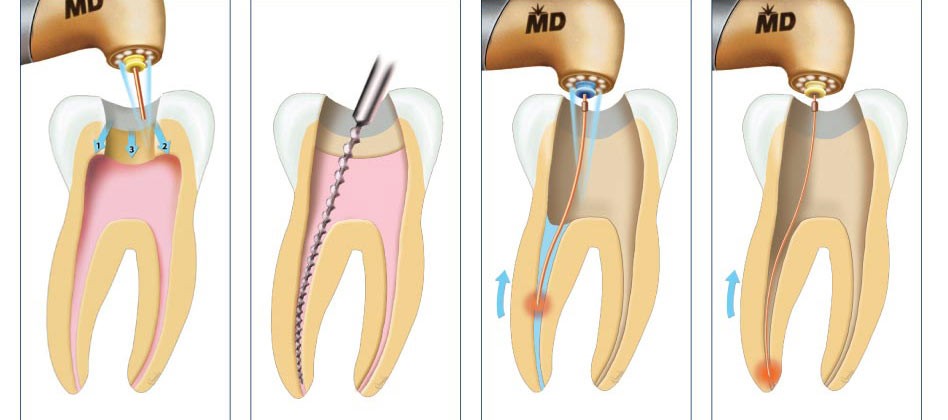
При пульпоэктомии последовательность действий врача такова:
- Препарирование ротовой полости, удаление остатков пломбы и кариеса.
- Снятие первой части пульпы в коронке зуба.
- Открытие корневых каналов ультратонким бором, извлечение нервных волокон. В современных клиниках врачи используют удобный и безопасный инструмент — электронный эндонаконечник, он контролирует глубину и уровень заполнения корневого канала.
- Обработка каналов при помощи тонких эндодонтических пластин, дезинфекция каналов.

- Пломбирование и заполнение полости зуба фото- или нанокомпозитом.
Качество проведенных работ врач контролирует при помощи контрольного прицельного снимка. Манипуляция считается завершенной, если канал полностью запломбирован, верхушечное отверстие корня запечатано, нет признаков возможной перфорации корневых каналов.
Только лечение у стоматолога решит проблему хронического пульпита и вам больше не придется опасаться острого приступа боли, который может вернуться в самый неподходящий момент. Если вы откладываете визит к врачу и принимаете обезболивающие препараты, имейте ввиду — это вредит здоровью и не лечит воспаление, а только приводит к серьезным осложнениям и более сложному и дорогостоящему лечению.
Воспаление корня зуба: причины, симптомы и лечение
Содержание:
Иногда люди не спешат посещать стоматолога даже тогда, когда зуб болит ощутимо. Предпочитают перетерпеть, наглотавшись обезболивающих таблеток. Чем убирают симптом, но значительно усугубляют причину боли – воспаление. И последствия такого самостоятельного «излечения» всегда ведут к печальному и предсказуемому результату: разрушению пульпы и гнойным процессам на зубных корнях.
И последствия такого самостоятельного «излечения» всегда ведут к печальному и предсказуемому результату: разрушению пульпы и гнойным процессам на зубных корнях.
Что провоцирует воспалительный процесс
Периодонт — это соединительная ткань, расположенная между цементом зуба и пластиной альвеолы. Воспаление данной ткани, образующей зубной корень, именуется периодонтитом. Факторов, запускающих патогенный процесс, может быть несколько:
- Последствия запущенного кариеса и пульпита – инфекционное воспаление тканей корня.
- Неверное лечение пульпита вызывает медикаментозный периодонтит. Возникает по причине попадания на поверхность периодонта сильнодействующих медикаментов (например, мышьяка). Иногда корень воспаляется из-за аллергии на лекарственные средства, применяемые для лечения пульпитов.
- Травмы челюсти (от ударов, падений, регулярных микротравм). Течение травматического периодонтита достаточно острое.
- Воспаление корневых тканей зуба может быть осложнением после гайморита, иных ЛОР-патологий или остеомиелита (внезубная разновидность недуга).

Кроме того, к причинам, вызывающим воспаление околокорневых тканей зуба, относят такие патологии: разрыв стенки или всей полости корня; отсутствие проходимости корневых каналов; кистозные образования, вокруг зубного корня или уже проросшие в верхнечелюстную пазуху; травмирование корневых тканей при извлечении штифтов или культевых вкладок. В тяжелых запущенных стадиях, при неадекватной терапии может наблюдаться маргинальный периодонтит, при котором вместе с корневой верхушкой поражению подвергается и десны.
Что характерно для воспаления корневых тканей зуба
Различают острую, хроническую формы и обострение хронического течения периодонтита. Острой форме присуща такая симптоматика: ноющая, резкая и периодами невыносимая боль постоянного характера, локализация болевых ощущений в районе больной зубной коронки. Если стоматологическая помощь на фоне таких проявлениях не оказывается, боль начинает нарастать, пульсировать и как при нарыве. Что ярко иллюстрирует перетекание начального воспаления в фазу гнойного.
Острая форма периодонтита может длиться от нескольких дней до двух недель, ее делят на два этапа:
- Фаза интоксикации — изнурительные, ноющие и непрекращающиеся боли, чувство тяжести вокруг пораженного зуба, резко нарастающая болезненность при попыткеах укусит данным зубом.
- Экссудативный этап – для воспаления характерны невыносимые боли, которые не утихают без применения анальгетиков. Болевые «прострелы» вызывает не только попытка укусит этим зубом, но даже легкое надавливание на него языком. При этом может присутствовать ощущение, что нездоровый зуб «двигается», потому как он действительно обретает несвойственную подвижность. В экссудативном периоде околозубные мягкие ткани становятся отечными, увеличиваются лимфоузлы.
При наличии гнойного очага наблюдается обостренная чувствительность на горячие/холодные продукты и при пережевывании твердой пищи. Боль распространяется и на зубы, расположенные рядом, возникают гнойные шишки на десне, заметна отечность тканей полости рта.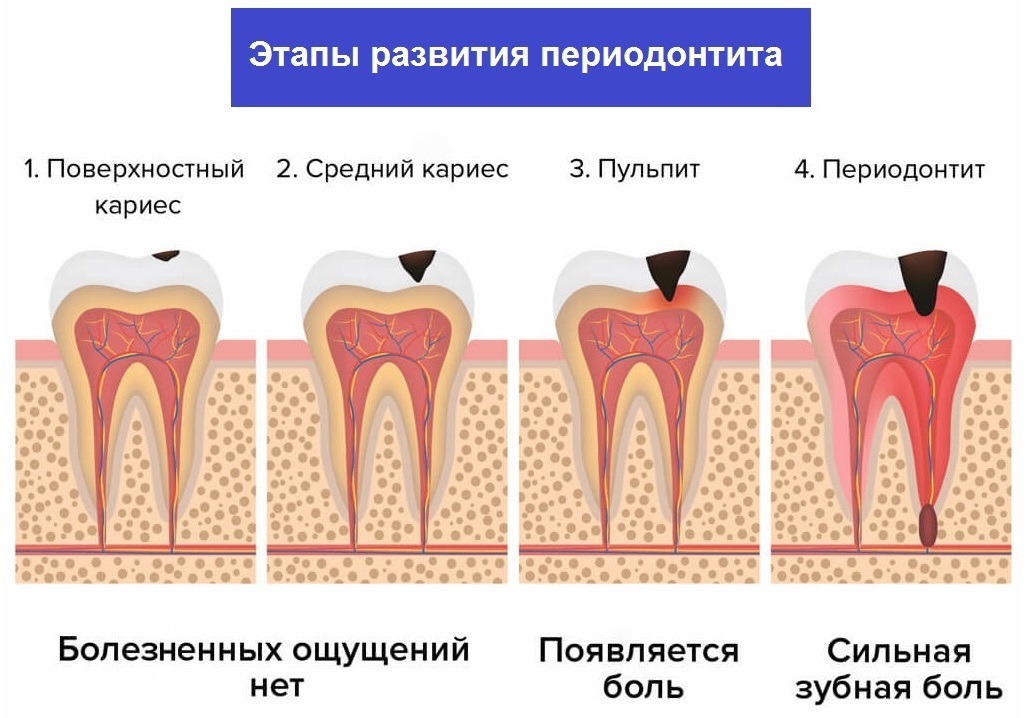 Усиливается пульсация и жжение в десне, ощутим гнилостный запах изо рта. Гнойная форма очень коварна, может вызывать снижением работоспособности, повышением температуры тела, вялость и слабость.
Усиливается пульсация и жжение в десне, ощутим гнилостный запах изо рта. Гнойная форма очень коварна, может вызывать снижением работоспособности, повышением температуры тела, вялость и слабость.
Хроническое течение воспаления зубного корня сложно диагностируется из-за смазанной симптоматики и схожести с некоторыми разновидностями пульпита. Тем не менее, специалисты обращают внимание на следующие маркеры недуга:
- Больной испытывает неудобства и дискомфортность при кусании пораженным зубом или надавливании на него, но изнуряющих и постоянных болей при этом может и не быть.
- Периодическое чувство незначительного распирания и тяжести в околозубной области.
- Появление свищей.
- Гнилостный привкус и запах во рту.
- Перемена цвета зубной эмали (не путать с пятнами от кариеса).
- Увеличение и болезненность лимфоузлов.
- При давлении на десну неприятные, болезненные ощущения.
Стоматолог в ходе диагностики обнаруживает глубокую полость, прощупывание зондом которой вызывает острейшую боль. Окончательный диагноз устанавливается по результатам рентгеновского исследования. Если воспалительный процесс перешел в хронику, то его обострения случаются время от времени, а пациент перехаживает их на обезболивающих. И, зачастую, поэтому так сложно определять хроническую форму периодонтита.
Окончательный диагноз устанавливается по результатам рентгеновского исследования. Если воспалительный процесс перешел в хронику, то его обострения случаются время от времени, а пациент перехаживает их на обезболивающих. И, зачастую, поэтому так сложно определять хроническую форму периодонтита.
Лечение воспалительных процессов корней зуба
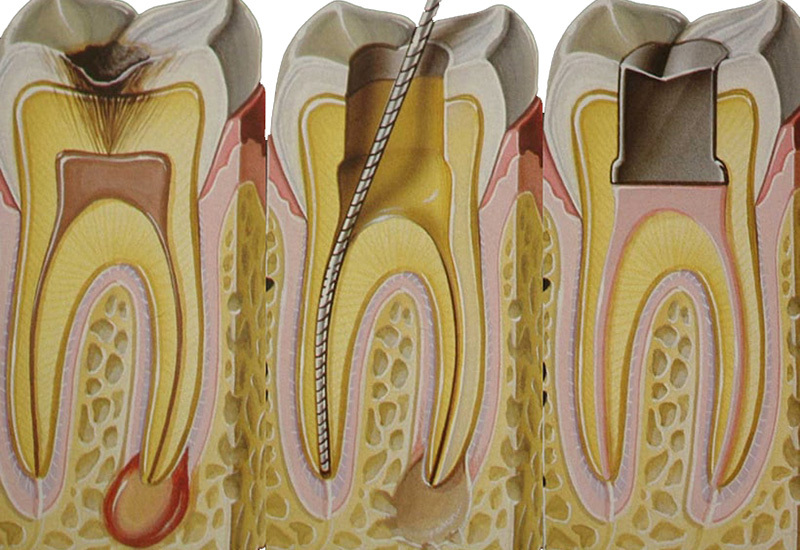
Сразу оговоримся, лечение возможно только в высококвалифицированной стоматологической клинике. Патология серьезная, поэтому требует точной постановки диагноза и продуманного лечения, которое может быть, как консервативным, так и хирургическим.
При консервативном методе проводится:
- Диагностика по рентгену.
- При наличии старых пломб их удаляют, чтобы дать доступ к зубным каналам.
- Чистка канальных полостей механическим способом и удаление нервных окончаний.
- Расширение и антисептическая обработка каналов (для обеззараживания тканей).
- Лечение, путем помещения в полость медикаментозной смеси и следом установки временной пломбы.

Затем, при последующем приеме у стоматолога, временная пломба удаляется, если воспаление прекратилось, то производится постоянное пломбирование. В особо сложных случаях двух посещений для полноценного излечения будет мало, и потребуется до нескольких недель или даже месяцев терапии. По завершению всех лечебных мероприятий делается контрольный рентгеновский снимок. В период излечения могут назначаться антибиотики и другие антибактериальные препараты.
Если стоматолог видит, что консервативные способы терапии не принесут желаемого результата или уже проведенные процедуры не дали положительный эффект, показано хирургическое вмешательство. Оперативное лечение острого и хронического периодонтита заключается в удалении верхней или несколько большей части корня, а иногда – в полном устранении зуба и воспаленного корня.
Профилактические меры
Мероприятия по предотвращению периодонтита заключаются в следующем:
- Регулярная и тщательная гигиена ротовой полости с использованием фторированных зубных паст.
- У бактериального налета (особенно после еды) при помощи зубных нитей, щеток и прочее.
- Плановое посещение стоматолога (раз в полгода), который вовремя пролечит кариес, удалит зубной камень и другое.
- Здоровый рацион питания, где будут витамины, сложные углеводы, полезные микроэлементы. Все это содержится в свежих овощах и фруктах, кисломолочных продуктах, в богатой белками еда, прочее.
- Свести к минимальному употреблению в пищу консервантов и различных искусственных усилителей вкуса, содержащих сахар продуктов и напитков (особенно газировки).
И самое главное, не запускайте зубной недуг при малейших проявлениях. Нелеченые и крайне запущенные формы кариеса и пульпита – это основная причина периодонтита.
Читайте также:
Виды зубного протезирования
Подвижность зубов
Почему нужно лечить кариес
Дексаметазон уменьшает боль и отек после удаления третьих моляров
Клинические испытания
. 1993 ноябрь; 48 (11): 961-4.
1993 ноябрь; 48 (11): 961-4.
doi: 10.1111/j.1365-2044.1993.tb07474.x.
B R Баксендейл 1 , М. Фатер, К. М. Лавери
принадлежность
- 1 Отделение анестезии, больница Расселс Холл, Дадли, Уэст-Мидлендс.
- PMID: 8250191
- DOI: 10.1111/j.1365-2044.1993.tb07474.x
Бесплатная статья
Клинические испытания
BR Baxendale et al. Анестезия. 1993 9 ноября0003
Бесплатная статья
. 1993 ноябрь; 48 (11): 961-4.
1993 ноябрь; 48 (11): 961-4.
doi: 10.1111/j.1365-2044.1993.tb07474.x.
Авторы
Б Р Баксендейл 1 , М. Фатер, К. М. Лавери
принадлежность
- 1 Отделение анестезии, больница Расселс Холл, Дадли, Уэст-Мидлендс.
- PMID: 8250191
- DOI: 10.1111/j.1365-2044.1993.tb07474.x
Абстрактный
Удаление нескольких третьих моляров может вызвать сильную послеоперационную боль, отек и тризм, что может привести к задержке выписки из стационара. Мы изучили влияние однократной профилактической дозы перорального дексаметазона 8 мг на эти осложнения в рандомизированном двойном слепом исследовании с участием 50 взрослых пациентов. Количество выполненных экстракций и оперативный доступ были стандартизированы. Дексаметазон привел к значительному уменьшению боли через 4 ч после операции и устранил потребность в опиоидной анальгезии в послеоперационном периоде. Частота тяжелых отеков также значительно снизилась, но не повлияло на тризм. Послеоперационная тошнота и рвота были значительно ниже в группе дексаметазона. Мы пришли к выводу, что профилактический пероральный прием дексаметазона полезен для снижения потребности в послеоперационном обезболивании у этой группы пациентов и может облегчить хирургическое вмешательство, выполняемое в дневном стационаре.
Мы изучили влияние однократной профилактической дозы перорального дексаметазона 8 мг на эти осложнения в рандомизированном двойном слепом исследовании с участием 50 взрослых пациентов. Количество выполненных экстракций и оперативный доступ были стандартизированы. Дексаметазон привел к значительному уменьшению боли через 4 ч после операции и устранил потребность в опиоидной анальгезии в послеоперационном периоде. Частота тяжелых отеков также значительно снизилась, но не повлияло на тризм. Послеоперационная тошнота и рвота были значительно ниже в группе дексаметазона. Мы пришли к выводу, что профилактический пероральный прием дексаметазона полезен для снижения потребности в послеоперационном обезболивании у этой группы пациентов и может облегчить хирургическое вмешательство, выполняемое в дневном стационаре.
Похожие статьи
-
Влияние предоперационной подслизистой инъекции дексаметазона на послеоперационный отек и тризм после хирургического удаления третьего моляра нижней челюсти.
Эхсан А., Али Бухари С.Г., Ашар, Манзур А., Джунаид М. Эхсан А. и др. J Coll Physicians Surg Pak. 2014 июль; 24 (7): 489-92. J Coll Physicians Surg Pak. 2014. PMID: 25052972 Клиническое испытание.
-
Упреждающий эффект дексаметазона и диклофенака натрия, связанного с кодеином, на боль, отек и тризм после операции на третьем моляре: рандомизированное, тройное слепое, контролируемое клиническое исследование с разделенным ртом.
Lima TC, Bagordakis E, Falci SGM, Dos Santos CRR, Pinheiro MLP. Лима ТК и др. J Oral Maxillofac Surg. 2018 Январь; 76 (1): 60-66. doi: 10.1016/j.joms.2017.06.012. Epub 2017 14 июня. J Oral Maxillofac Surg. 2018. PMID: 28675812 Клиническое испытание.
-
Влияние подслизистой инъекции дексаметазона на послеоперационную боль, отек и тризм после операции на третьем моляре нижней челюсти: проспективное рандомизированное двойное слепое клиническое исследование.
Мойша И.М., Покровецкий Р., Липчински К., Червонка Д., Щеклик К., Залеска М. Мойса И.М. и соавт. Int J Oral Maxillofac Surg. 2017 Апрель; 46 (4): 524-530. doi: 10.1016/j.ijom.2016.11.006. Epub 2016 21 декабря. Int J Oral Maxillofac Surg. 2017. PMID: 28012633 Клиническое испытание.
-
Сравнение влияния введения дексаметазона на послеоперационные осложнения до и после операции по удалению «третьего моляра».
Шуханизад Э., Парвин М. Шуханизад Э. и др. Endocr Metab Цели для лечения иммунных расстройств. 2020;20(3):356-364. дои: 10.2174/18715303196661
120405. Endocr Metab Цели для лечения иммунных расстройств. 2020. PMID: 31416411 Обзор. -
Играют ли кортикостероиды все еще роль в лечении третьего моляра?
Ngeow WC, Lim D.
 Ngeow WC, et al.
Adv Ther. 2016 июль;33(7):1105-39. doi: 10.1007/s12325-016-0357-y. Epub 2016 10 июня.
Adv Ther. 2016.
PMID: 27287853
Бесплатная статья ЧВК.
Обзор.
Ngeow WC, et al.
Adv Ther. 2016 июль;33(7):1105-39. doi: 10.1007/s12325-016-0357-y. Epub 2016 10 июня.
Adv Ther. 2016.
PMID: 27287853
Бесплатная статья ЧВК.
Обзор.
Посмотреть все похожие статьи
Цитируется
-
Влияние интратекального и внутривенного дексаметазона на осложнения, связанные с интратекальным введением морфина после кесарева сечения: сравнительное исследование.
Киасари А.З., Агай Н., Аэззи Г., Алипур А., Гавибонех К. Киасари А.З. и др. J Educ Health Promot. 2022 31 января; 11:28. doi: 10.4103/jehp.jehp_9_21. Электронная коллекция 2022. J Educ Health Promot. 2022. PMID: 35281410 Бесплатная статья ЧВК.
-
Оценка длительной блокады нижнего альвеолярного нерва для послеоперационной анальгезии при хирургии третьего моляра нижней челюсти путем периневрального добавления дексаметазона к 0,5% ропивакаину: рандомизированное сравнительное исследование.

Стоянович С., Бурич Н., Тиянич М., Тодорович К., Бурич К., Бурич Н., Йованович М., Баягич В. Стоянович С. и др. Общественное здравоохранение Int J Environ Res. 2022 25 января; 19 (3): 1324. дои: 10.3390/ijerph2
24. Общественное здравоохранение Int J Environ Res. 2022. PMID: 35162346 Бесплатная статья ЧВК. Клиническое испытание. -
Обзор применения дексаметазона для лечения осложнений в послеоперационной хирургии третьего моляра.
Selvido DI, Bhattarai BP, Niyomtham N, Riddhabhaya A, Vongsawan K, Pairuchvej V, Wongsirichat N. Сельвидо Д.И. и др. J Korean Assoc Oral Maxillofac Surg. 2021 31 октября; 47 (5): 341-350. doi: 10.5125/jkaoms.2021.47.5.341. J Korean Assoc Oral Maxillofac Surg. 2021. PMID: 34713808 Бесплатная статья ЧВК. Обзор.
-
Препараты для профилактики послеоперационной тошноты и рвоты у взрослых после общей анестезии: сетевой метаанализ.
Вайбель С., Рюкер Г., Эберхарт Л.Х., Пейс Н.Л., Хартл Х.М., Джордан О.Л., Майер Д., Ример М., Шефер М.С., Радж Д., Бакхаус И., Хелф А., Шлезингер Т., Киенбаум П., Кранке П. Вейбель С. и соавт. Cochrane Database Syst Rev. 2020 Oct 19;10(10):CD012859. дои: 10.1002/14651858.CD012859.pub2. Кокрановская система базы данных, версия 2020. PMID: 33075160 Бесплатная статья ЧВК.
-
Роль серратиопептидазы и дексаметазона в контроле послеоперационного отека.
Кришна Б.П., Редди Б.П., Яшавант Кумар Д.С., Уммар М., Шекхар В., Чандра Тивари Р.В. Кришна Б.П. и др. Энн Максиллофак Хирург. 2020 янв-июнь;10(1):108-113. doi: 10.4103/ams.ams_249_19. Epub 2020 8 июня. Энн Максиллофак Хирург. 2020. PMID: 32855925 Бесплатная статья ЧВК.
Просмотреть все статьи «Цитируется по»
Типы публикаций
термины MeSH
вещества
6 распространенных признаков того, что вам нужен корневой канал
Корневой канал — два простых слова, которые могут вызвать много опасений, а иногда даже страха.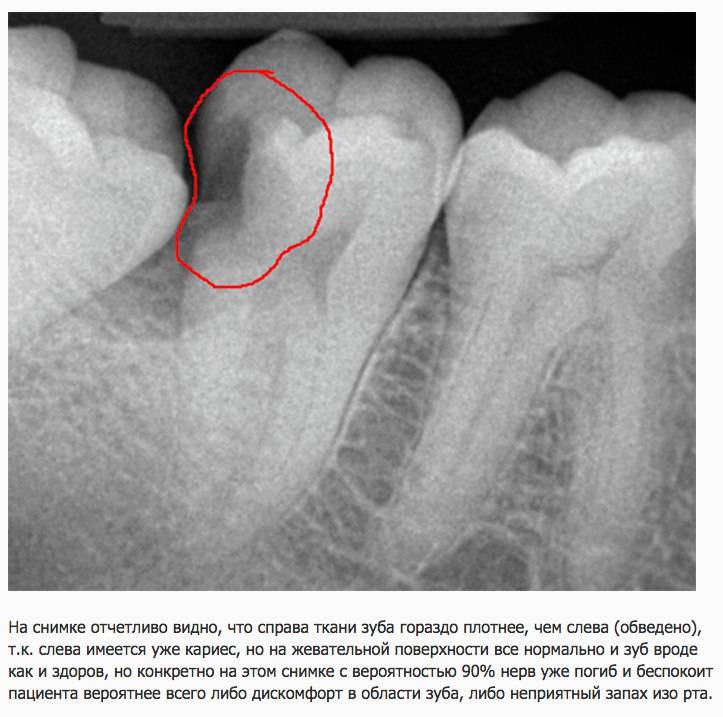
Как узнать, нужен ли вам корневой канал? Есть ли характерные признаки?
Иногда признаки заметны — если у вас сильная зубная боль или очевидная кариес, то вы знаете, что в будущем у вас, вероятно, появится корневой канал. С другой стороны, проблема не стала для вас очевидной, потому что требуется опытный глаз стоматолога, чтобы знать, на какие признаки обращать внимание, и выявлять проблему до того, как она обострится. Многие физические симптомы обычно не проявляются до тех пор, пока проблема не станет более серьезной и, в свою очередь, возможно, более дорогостоящей для лечения, поэтому так важно регулярно посещать стоматолога. Регулярные профилактические посещения могут помочь вам избежать корневых каналов в целом.
Если вы подозреваете, что у вас проблемы с одним или несколькими зубами, не игнорируйте знаки . Единственный верный способ узнать наверняка, нужен ли вам корневой канал, — это посетить стоматолога.
Однако есть несколько предупреждающих знаков, на которые следует обратить внимание.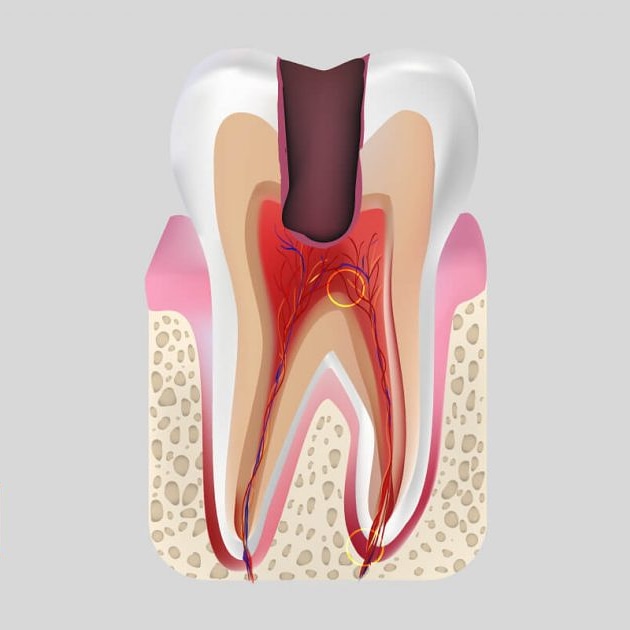
Вот 6 признаков, указывающих на то, что вам может понадобиться лечение корневого канала…..
#1. Сколы или трещины на зубах:
Многие сколы и трещины на зубах являются результатом несчастного случая или укуса чего-то твердого. Даже мельчайшего скола или микротрещины в зубе достаточно, чтобы вредоносные бактерии проникли во внутреннюю часть зуба, постепенно вызывая кариес и вызывая инфекцию.
Если вы немедленно обратитесь за лечением сколотого или треснувшего зуба, вы, скорее всего, сможете избежать полномасштабной инфекции и необходимости лечения корневых каналов.
Постоянная зубная боль:
Правда в том, что не все виды зубной боли являются показанием для лечения корневых каналов, поэтому на этих ранних стадиях проблемы может быть трудно понять, могут ли улучшения гигиены полости рта решить проблему. или если требуется стоматологическая работа. Очевидно, что ужасная зубная боль является основным признаком того, что вам может понадобиться корневой канал. Это может быть непрерывная пульсация или она может приходить и уходить, но сильная и постоянная зубная боль, особенно если она усиливается во время еды, накусывания или другого беспокоящего зуба, является сигналом к тому, что вам необходимо записаться на прием к врачу. стоматолог как можно скорее.
Это может быть непрерывная пульсация или она может приходить и уходить, но сильная и постоянная зубная боль, особенно если она усиливается во время еды, накусывания или другого беспокоящего зуба, является сигналом к тому, что вам необходимо записаться на прием к врачу. стоматолог как можно скорее.
Важно помнить, что зубная боль редко проходит сама по себе, и вам необходимо обратиться к стоматологу, чтобы решить основную проблему, которая вызывает боль.
Стойкая чувствительность:
Болезненная чувствительность к горячему или холодному, которая не проходит быстро, является возможным признаком повреждения нерва в вашем зубе, и это может указывать на то, что вам может понадобиться лечение корневого канала.
Потемневший или обесцвеченный зуб:
Один из ваших зубов внезапно стал серым или черным? В то время как некоторое обесцвечивание зубов является обычным явлением и может быть исправлено с помощью отбеливания зубов, сильно обесцвеченный зуб свидетельствует о серьезном кариесе или разрушении внутренних тканей и может быть признаком того, что необходимо лечение корневых каналов.
Отек:
Отек не всегда указывает на необходимость хирургического лечения корневых каналов. Однако любой отек лица и челюсти, от едва заметного до сильного, является одним из наиболее частых признаков инфицирования зуба. Особенно, если это сопровождается отеком десны, окружающей зуб, и зубной болью. Это может быть признаком того, что кариес распространился на десны через корень зуба, и, скорее всего, у вас развился зубной абсцесс, который можно вылечить только с помощью лечения корневых каналов и антибиотиков для сдерживания инфекции.
Бугорок на десне:
Прыщиобразный бугорок на десне является зубным абсцессом и указывает на серьезную инфекцию в области вашего зуба, где находится чувствительный внутренний слой, содержащий артерии и нервные окончания. Это приводит к образованию глубоких карманов, наполненных гноем, вокруг корня зуба. Помимо невероятной боли, вы также можете испытывать такие симптомы, как отек лица, опухшие лимфатические узлы и лихорадка.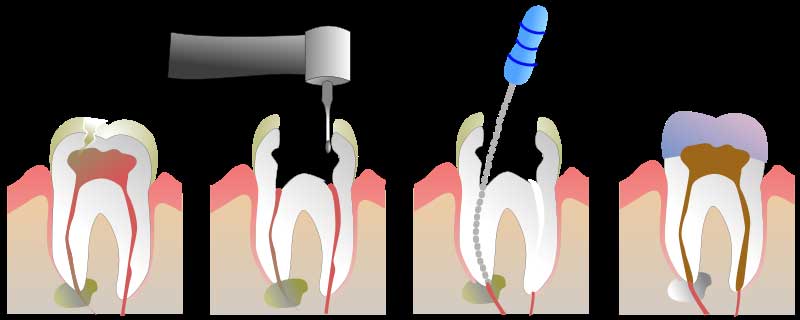 Абсцесс требует немедленного лечения антибиотиками и корневого канала.
Абсцесс требует немедленного лечения антибиотиками и корневого канала.
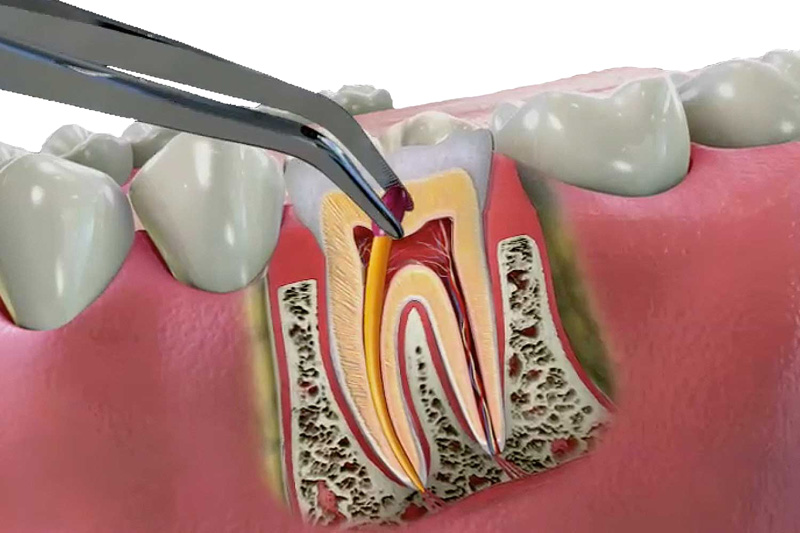
Что такое корневой канал?
Когда зуб сильно разрушен или инфицирован, лечение корневых каналов является единственным способом восстановить и сохранить зуб. Когда пульпа зуба, состоящая из кровеносных сосудов и нервов, повреждена, ее необходимо удалить, а внутреннюю часть зуба очистить и запломбировать.
Лечение корневых каналов — это стандартная процедура для лечения боли, вызванной кариесом или инфекцией в пульпе зуба, и предотвращения возврата или распространения инфекции на соседние зубы. Фактически, корневые каналы являются предпочтительным методом лечения проблем с зубами, которые в прошлом привели бы к потере зуба.
Беспокоитесь о том, что вам может понадобиться корневой канал? Если вы испытываете какие-либо из этих симптомов, обязательно свяжитесь с нами прямо сейчас, чтобы повысить свои шансы на спасение зуба! Современная терапия корневых каналов не только эффективна, но и бережна.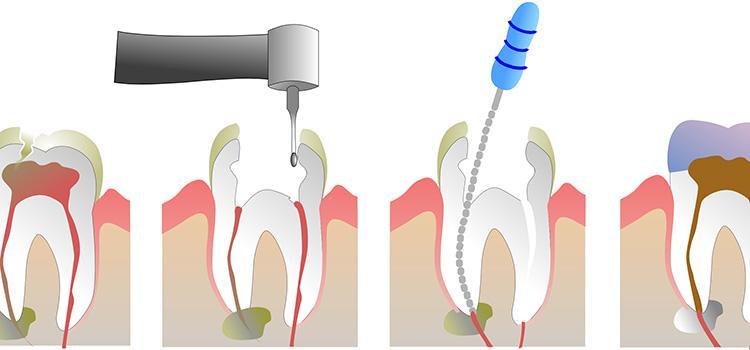 После вашего визита вы будете на пути к здоровому и безболезненному рту!
После вашего визита вы будете на пути к здоровому и безболезненному рту!
Подробнее:
Думаете, вам может понадобиться лечение корневых каналов? Начните здесь.
Часто задаваемые вопросы о корневых каналах
Чего ожидать
Травмы полости рта и смещение зубов
Падение или удар по лицу может привести к порезу губ или языка или к смещению зуба. Повреждения рта могут привести к сильному кровотечению или отеку, что требует неотложной медицинской помощи, поскольку существует повышенный риск закупорки дыхательных путей.
Если зуб выбит при столкновении или падении, знание правильной первой помощи может спасти зуб.
Признаки и симптомы травмы рта
Если ваш ребенок упал или ударился лицом, у него могут быть:
- кровотечения изо рта, губ или десен
- боль вокруг рта
- ослабленный или сломанный зуб (от удара)
- отек губ или челюсти
- неспособность открыть или закрыть рот/челюсть.
Первая помощь
Кровоточащие или опухшие губы, язык или десны
Во-первых, всегда проверяйте дыхательные пути вашего ребенка.
Немедленно вызвать скорую помощь, если:
- у вашего ребенка проблемы с дыханием или
- при обильном кровотечении из горла или отеке языка или горла, который может повлиять на дыхание, переверните ребенка на бок в восстановительном положении, пока вы ждете скорую помощь.
Если ваш ребенок дышит нормально, а кровотечение медленное:
- Помогите вашему ребенку устроиться максимально комфортно.
- Используйте стерильную повязку или чистое полотенце (или влажную ткань при порезах губ), чтобы сильно, но осторожно прижать кровотечение.
- Отведите ребенка к врачу общей практики или в ближайшую больницу скорой помощи. отделение.
Смещенные зубы
Если зуб выпал и вы можете его найти, держите его за коронку (видимая часть, когда зуб находится во рту) и не касайтесь корня.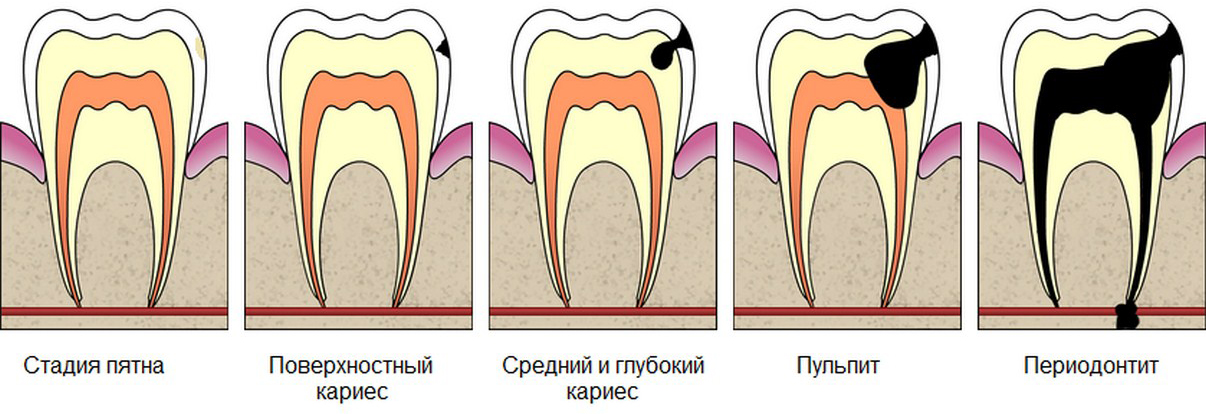 Корень может быть легко поврежден.
Корень может быть легко поврежден.
- Если вашему ребенку 10 лет и старше: если зуб очень грязный, быстро промойте его теплой водой. Попробуйте вставить зуб обратно в десну, чтобы помочь сохранить корень живым, убедившись, что зуб стоит правильно. Используйте сложенный кусок алюминиевой фольги, чтобы удерживать зуб на месте, обеспечивая фольга достаточно большая, чтобы покрыть зубы с обеих сторон. Попросите ребенка осторожно прикусить фольгу. Немедленно отведите ребенка к стоматологу или в больницу, чтобы увеличить шансы на сохранение зуба.
- Если вашему ребенку меньше 10 лет или вы не можете получить зуб обратно: храните зуб в чистом контейнере с небольшим количеством молока или в слюне вашего ребенка, если у него аллергия на молоко. Немедленно отведите ребенка к стоматологу или в больницу, чтобы увеличить шансы на сохранение зуба. Обратите внимание, что выбитые молочные зубы не подлежат повторной имплантации.
Если у вашего ребенка выпал зуб, и вы не можете его найти, важно показать вашего ребенка врачу на случай, если смещенный зуб попал в дыхательные пути.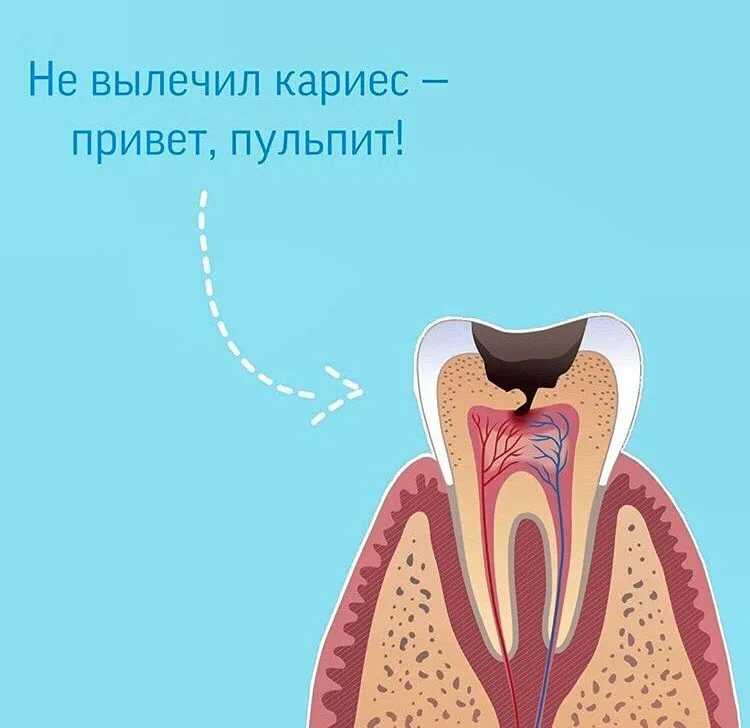
Сломанные зубы
Если у вашего ребенка сломался зуб, срочно обратитесь к местному стоматологу. Если есть открытые острые части, предложите ребенку осторожно прикусить влажную ткань, чтобы не порезать губы или язык.
Ключевые моменты, которые следует помнить
- Вызовите скорую помощь, если у вашего ребенка проблемы с дыханием,
или если есть много крови или опухоли во рту.
- Сильно, но осторожно надавите на кровотечение.
- Если возможно, постарайтесь заменить смещенный зуб или сохранить его в небольшом количестве молока. Немедленно отведите ребенка к стоматологу или в больницу.
Для получения дополнительной информации
- Детский информационный бюллетень о здоровье:
Травма головы – общие рекомендации
- Детский информационный бюллетень о здоровье: Стоматологическая помощь
- Национальный опрос детского здравоохранения RCH: здоровье полости рта детей
- Национальный опрос детского здоровья RCH: безопасность лета
- Сеть Raising Children: статьи по уходу за зубами доступны для каждой возрастной группы
- Обратитесь к стоматологу, терапевту или в местную больницу.
Общие вопросы, которые задают нашим врачам
Я не смог восстановить зуб моего ребенка. Сколько времени у нас есть чтобы вставить его обратно до того, как зуб нельзя будет спасти?
Если вы можете попасть к стоматологу или в больницу и зуб может быть вставьте обратно в течение 30 минут, тогда есть большая вероятность, что зуб может быть сохранен. Через 30 минут шансы на успешную реимплантацию снижаются. существенно. Тем не менее, все же стоит попробовать в течение трех часов после зуб был выбит, так как зуб все еще может быть имплантирован и шинированный.
Могу ли я использовать гель для прорезывания зубов, чтобы уменьшить боль в зубах моего ребенка? рот после травмы рта?
Зубной гель вряд ли будет эффективным
достаточно как обезболивающее при травме рта. Гели для местной анестезии могут быть
прописаны лечащим врачом или стоматологом вашего ребенка. Простые обезболивающие лекарства
(например, парацетамол, ибупрофен) также можно безопасно использовать.
Разработано отделами общественной информации и стоматологии Королевской детской больницы. Мы признательны за вклад потребителей RCH и опекунов.
Рассмотрено в октябре 2018 г.
Информация о здоровье детей поддерживается Фондом Королевской детской больницы. Чтобы сделать пожертвование, посетите www.rchfoundation.org.au.
Абсцесс кошачьего зуба | PetMD
Что такое абсцесс кошачьего зуба?
Абсцесс кошачьего зуба представляет собой воспалительную реакцию на инфекцию из мертвого зуба. Эта инфекция вокруг корня зуба приводит к разрушению кости. Болезненная костная инфекция и воспаление могут распространяться на мягкие ткани лица и вызывать отек щеки или подбородка. Отек может вскрыться, и из него может вытекать жидкость с примесью крови или гной.
Вот несколько определений, которые помогут вам понять, что ваш ветеринар может сказать об абсцессе кошачьего зуба:
-
Абсцесс : участок воспаленной и инфицированной ткани, обычно вызванный бактериальной инфекцией
-
Пульпа : совокупность нервов, кровеносных сосудов и мягких тканей внутри зуба
-
Верхушка корня зуба : конец корня зуба, который соединяет нервы и кровеносные сосуды пульпы с остальной частью тела
-
Клык : более крупный и острый зуб в передней части рта, который используется для захвата и кусания.
 Хотя название может натолкнуть вас на мысль о собаках, у кошек четыре клыка.
Хотя название может натолкнуть вас на мысль о собаках, у кошек четыре клыка.
Симптомы абсцесса кошачьего зуба
Многие кошки со сломанными зубами не имеют явных симптомов, и сломанные зубы обнаруживаются при обычном ветеринарном осмотре.
У кошки с абсцессом зуба могут возникнуть следующие симптомы:
Причины абсцессов зубов у кошек
Наиболее распространенной причиной абсцессов зубов является сломанный зуб. Когда зуб ломается и обнажается пульпа, она воспаляется и погибает из-за вторжения бактерий изо рта. Хотя это правда, что не все сломанные зубы приводят к абсцессу, все они требуют лечения у вашего ветеринара.
Зубы покрыты снаружи эмалью, которая действует как жесткий щит для защиты пульпы. Эмаль у кошек очень тонкая, всего 0,1-0,3 мм, что намного тоньше, чем у людей. Любой перелом зуба может привести к обнажению пульпы зуба. Клыки чаще всего ломаются у кошек.
Эмаль у кошек очень тонкая, всего 0,1-0,3 мм, что намного тоньше, чем у людей. Любой перелом зуба может привести к обнажению пульпы зуба. Клыки чаще всего ломаются у кошек.
Как ветеринары диагностируют абсцесс кошачьего зуба
Ваш ветеринар может заподозрить абсцесс кошачьего зуба, если есть сломанный зуб, отек лица или кровоточащая язва на линии десен. Чтобы поставить диагноз, ветеринар поместит кошку под анестезию, проведет осмотр всей полости рта и сделает рентген каждого зуба выше и ниже линии десны.
В конце концов, все сломанные зубы мертвы и требуют лечения у ветеринара, чтобы предотвратить образование абсцесса и боли у вашей кошки.
Лечение абсцессов кошачьих зубов
Лечение абсцессов кошачьих зубов в зависимости от диагноза. Наиболее распространенным методом лечения этого состояния будет удаление зуба. Удаление зуба, скорее всего, будет включать:
Восстановление и лечение абсцессов зубов у кошек
После анестезии для удаления инфицированного зуба ваша кошка будет питаться мягким консервированным кормом в течение примерно 14 дней. Это делается для того, чтобы твердая пища не нарушила швы в период заживления. В это время вам нужно держать подальше от кошки игрушки, твердые лакомства и другие жевательные предметы, чтобы предотвратить осложнения при заживлении.
Лучший способ предотвратить появление абсцессов в будущем — это обследование полости рта вашей кошки под анестезией с осмотром ротовой полости и ротовой полости каждый год или по указанию ветеринара5. дайте нам знать, когда у нее болит рот, это позволит вашему ветеринару поработать с вами, чтобы убедиться, что ваша кошка не скрывает какие-либо потенциально болезненные области. Молодых кошек со сломанными клыками можно лечить с помощью терапии корневых каналов, чтобы сохранить структуру и функцию зуба.
дайте нам знать, когда у нее болит рот, это позволит вашему ветеринару поработать с вами, чтобы убедиться, что ваша кошка не скрывает какие-либо потенциально болезненные области. Молодых кошек со сломанными клыками можно лечить с помощью терапии корневых каналов, чтобы сохранить структуру и функцию зуба.
Другие заболевания, которые могут поражать кошек и вызывать боль во рту, включают
-
Резорбция зубов
Все они чаще встречаются у пожилых кошек, а также диагностируются с помощью рентгенографии зубов и осмотра ротовой полости под анестезией.
Часто задаваемые вопросы об абсцессе зубов у кошек
Как узнать, есть ли у моей кошки абсцесс зубов?
Если у вашей кошки абсцесс зуба, вы можете заметить, что на ее щеках или подбородке внезапно развивается опухоль. Эти отеки могут выделять кровянистые или гнойные жидкости.
Эти отеки могут выделять кровянистые или гнойные жидкости.
Может ли абсцесс кошачьего зуба зажить самостоятельно?
К сожалению, абсцесс кошачьего зуба не заживет, пока ветеринар не удалит мертвый зуб.
Как лечить абсцесс кошачьего зуба в домашних условиях?
Абсцесс зуба требует ветеринарной помощи и не лечится в домашних условиях. Ветеринар может прописать антибиотики и обезболивающие препараты, чтобы кошке было комфортно перед удалением зуба, но эту процедуру необходимо проводить в кабинете ветеринара под анестезией.
Каталожные номера
1. Торн С., Джонстон Н., Адамс В.Дж. Успешное использование MTA Fillapex в качестве герметика для лечения корневых каналов кошек у 50 клыков у 37 кошек. Джей Вет Дент. 2020;37(2):77-87.
2. Кроссли Д.А. Толщина зубной эмали в зрелом зубном ряду домашних собак и кошек — предварительное исследование. Джей Вет Дент. 1995;12(3):111-113.
Джей Вет Дент. 1995;12(3):111-113.
3. Соукуп Дж.В., Малхерин Б.Л., Снайдер С.Дж. Распространенность и характер зубочелюстных повреждений у пациентов с челюстно-лицевыми переломами. J Small Anim Pract. 2013;54(1):9-14.
4. Лобприз Х.Б., Додд Дж.Р. Ветеринарная стоматология Виггса: принципы и практика. Второе издание. Джон Вили и сыновья, Inc; 2019.
5. Беллоуз Дж., Берг М.Л., Деннис С. и соавт. Руководство AAHA по уходу за зубами для собак и кошек, 2019 г.*. J Am Anim Hosp Assoc. 2019;55(2):49-69.
Избранное изображение: iStock.com/Andrzej Rostek
Помогите нам сделать PetMD лучше
Была ли эта статья полезной?
Расшифровка синдрома вывиха зуба | Стоматология IQ
Современная стоматология со всеми ее технологиями за последние 50 лет решила многие проблемы, возникшие в связи с увеличением ретенции зубов. Тем не менее, все еще возникают ситуации, в которых разумные практикующие врачи могут не согласиться с точки зрения диагностики и лечения. Такие разногласия могут привести к задержке эффективного лечения, ненужным процедурам или чрезмерным действиям. Все это создает ситуацию разочарования для пациента и стоматолога, что приводит к недоброжелательности и непродуктивной деятельности.
Тем не менее, все еще возникают ситуации, в которых разумные практикующие врачи могут не согласиться с точки зрения диагностики и лечения. Такие разногласия могут привести к задержке эффективного лечения, ненужным процедурам или чрезмерным действиям. Все это создает ситуацию разочарования для пациента и стоматолога, что приводит к недоброжелательности и непродуктивной деятельности.
Рассмотрим типичный пример: Пациент предъявляет следующие жалобы: тупая генерализованная боль, периодический «зуд» десен, боль при зондировании локализованных карманов десен, болезненность при жевании, чувствительность к температуре и иногда головная боль. Боль не настолько сильна, чтобы разбудить пациента, но дискомфорта достаточно, чтобы пациент записался на конкретную встречу, чтобы обсудить проблему. Кроме того, у пациента недавно была запломбирована полость в области дискомфорта.
Хорошим способом диагностики проблемы является рентген, температурные тесты, перкуссия и проверка прикуса, чтобы выявить потенциальные проблемы. Целесообразно также проверить прикус пациента с помощью артикуляционной бумаги, чтобы определить возможные выступы. Тем не менее, общие стратегии, по-видимому, не решают или четко не определяют проблему пациента. Нет полостей, трещин на зубах, проблем с пазухами или острых болей, связанных с прикусыванием. Имеются клинические признаки подъема моляра с латеральной экскурсией на рабочей (жевающей) стороне больного, а также балансирующий боковой контакт на тот же зуб с противоположной латеральной экскурсией. Кроме того, зуб немного подвижен, а ткани пародонта болезненны и кровоточат при зондировании. Рентгенологическое исследование указывает на слегка утолщенное пространство периодонтальной связки и слегка утолщенный слой кортикальной пластинки, окружающий его, но потери костной ткани не наблюдается.
Целесообразно также проверить прикус пациента с помощью артикуляционной бумаги, чтобы определить возможные выступы. Тем не менее, общие стратегии, по-видимому, не решают или четко не определяют проблему пациента. Нет полостей, трещин на зубах, проблем с пазухами или острых болей, связанных с прикусыванием. Имеются клинические признаки подъема моляра с латеральной экскурсией на рабочей (жевающей) стороне больного, а также балансирующий боковой контакт на тот же зуб с противоположной латеральной экскурсией. Кроме того, зуб немного подвижен, а ткани пародонта болезненны и кровоточат при зондировании. Рентгенологическое исследование указывает на слегка утолщенное пространство периодонтальной связки и слегка утолщенный слой кортикальной пластинки, окружающий его, но потери костной ткани не наблюдается.
В этот момент могут возникнуть разногласия по поводу дальнейших действий. Некоторые практикующие врачи могут попытаться решить проблему, подпилив зуб или заменив пломбу. Другие могут вылечить корневой канал или поставить коронку, некоторые даже решат удалить зуб, а некоторые могут ничего не делать. Но есть еще один вероятный диагноз (и возможное лечение) — «синдром вывихнутого зуба».
Но есть еще один вероятный диагноз (и возможное лечение) — «синдром вывихнутого зуба».
Связанные материалы:
Растяжение челюсти или растяжение связок челюсти симптомы и методы лечения
Как справиться с зубной болью
Синдром вывиха зуба
Синдром вывиха зуба (ССД) определяется как состояние, при котором необычно сильные двусторонние противодействующие векторные силы вызывают растяжение и хроническое воспаление связок, соединяющих зуб с костью, вызывая дискомфорт пациента, аналогичный описанному выше. Точно так же, как связки могут быть растянуты и повреждены в лодыжке или других частях тела, аналогичное повреждение может произойти со связками, соединяющими зуб с костью, что приводит к STS.
Распространенными причинами, которые могут привести к STS, являются:
* Простуда, проблемы с носовыми пазухами или аллергия
* Травма от мелких предметов (семян попкорна и т. д.)
* Переполнение пломбы или коронки
* Недостаточная пломба
* Смещение зубов
* Инфекция витального зуба на ранней стадии
* Повреждение, износ или неправильный ремонт для закрытия рабочих боковых зубов (желателен подъем клыка или групповая функция)
Одной из частых причин STS является подвижность зубов из-за проблем с пазухами или простуды . Чрезмерное глотание как прямой результат дренирования пазухи может привести к аномальному внешнему боковому давлению от языка к зубам, создавая временное ортодонтическое давление и движение наружу. Это временное смещение зуба наружу может привести к повреждению язычного бугорка и повреждению латеральных сил между зубами. Таким образом, очень важно определить, почему зубы двигаются и вызывают горизонтальное трение. В таких случаях, как простуда или синусит, ожидание улучшения состояния здоровья пациента может быть лучшим способом действий. После того, как простуда пройдет, давление языка будет меньше, а давление щеки вернет зуб в гармоничное положение.
Чрезмерное глотание как прямой результат дренирования пазухи может привести к аномальному внешнему боковому давлению от языка к зубам, создавая временное ортодонтическое давление и движение наружу. Это временное смещение зуба наружу может привести к повреждению язычного бугорка и повреждению латеральных сил между зубами. Таким образом, очень важно определить, почему зубы двигаются и вызывают горизонтальное трение. В таких случаях, как простуда или синусит, ожидание улучшения состояния здоровья пациента может быть лучшим способом действий. После того, как простуда пройдет, давление языка будет меньше, а давление щеки вернет зуб в гармоничное положение.
Другой причиной STS может быть случайная травма или травма от небольшого предмета , такого как семя попкорна или кость в куске мяса. Эта травма может вызвать временное повреждение периодонтальной связки и отек, что может привести к прорезыванию зуба в опасном положении, что затем может продлить воспаление на неопределенный срок.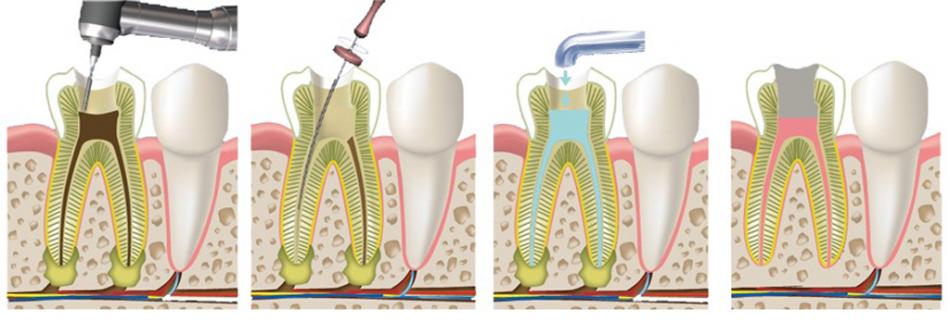
Стоматология сама может способствовать возникновению этих вредных состояний во рту. Если коронка изготовлена с идеальным центральным контактом, но с буграми, которые мешают латеральным экскурсивным движениям, может развиться STS. Точно так же, если центральный контакт пломбы или коронки остается слишком низким, со временем (от нескольких дней до нескольких недель) зуб может прорезаться выше и сместить один или несколько бугров в окклюзионную интерференцию, что приведет к воспалению, вызванному СТС. .
Дрейфующие зубы всегда подвержены риску перемещения одного или нескольких бугорков в этот опасный латеральный экскурсионный путь.
Иногда инфекция зуба может вызвать супрапрорезывание этого зуба, подвергая бугры опасности. Последующие симптомы будут частью синдрома растяжения зуба, но вторичны по отношению к инфекции зуба, что еще раз подчеркивает необходимость выяснить, почему зуб сместился в такое опасное положение. Во всех случаях СТС очень важно наблюдаться (через две недели, четыре недели, три месяца и шесть месяцев), чтобы убедиться, что симптомы устранены и инфекция не была основной причиной СТС.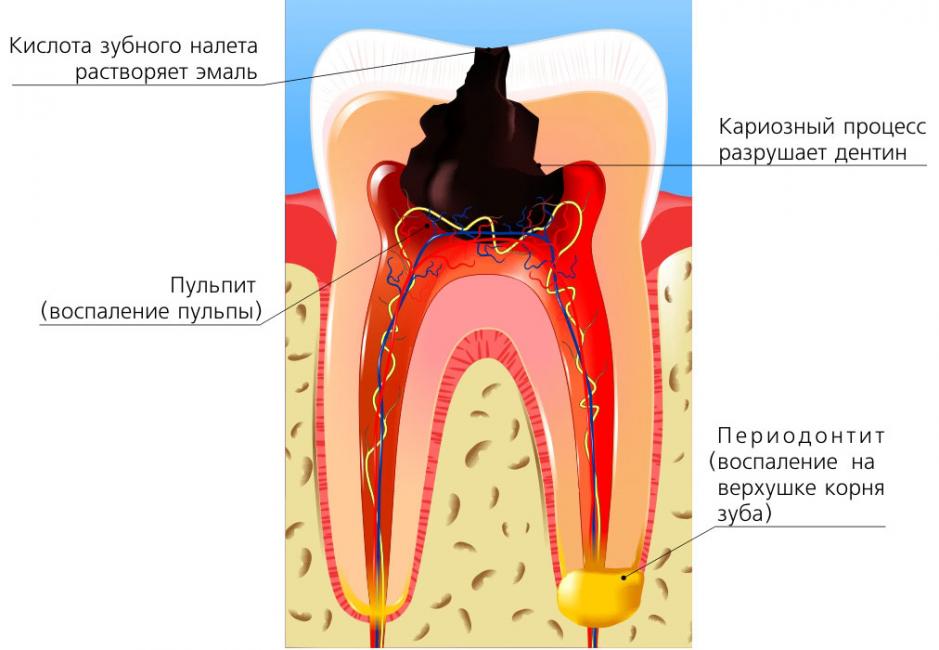
Наконец, менее очевидной, но не менее важной причиной STS является повреждение, износ или неправильный ремонт разделяющих (рабочей стороны) зубов . Именно эта рабочая боковая защита (лучше всего клык) предохраняет балансирующие боковые бугорки от неприятностей.
Коротко говоря, жевательные зубы предназначены для поглощения больших усилий в направлении длинной оси зуба. Большинство жевательных зубов не предназначены для поглощения повреждающих боковых сил, что может привести к STS. Определение того, как возникли эти повреждающие силы, важно для определения лечения.
Идентификация STS не так проста, как может показаться. Иногда симптомы могут навести вас на мысль, что проблема связана с СТС, хотя на самом деле это ранняя инфекция витального зуба. Инфекция витального зуба определяется как раннее инфицирование зуба с частично инфицированным и частично витальным нервом, что приводит к тем же симптомам и дискомфорту, что и СТС.
Несколько предусмотрительных тестов должны дать стоматологам уверенность в том, что они правильно диагностировали STS:
1. Поместите ватный тампон или «зубной сыщик» на подозреваемые зубы и дайте пациенту прикусить. Спросите пациента, где, по его мнению, находится проблема. Также спросите, является ли боль от укуса острой или тупой и ноющей. Тусклый и болезненный показатель STS. Иногда с помощью этого теста пациент не уверен, исходит ли боль сверху или снизу.
Поместите ватный тампон или «зубной сыщик» на подозреваемые зубы и дайте пациенту прикусить. Спросите пациента, где, по его мнению, находится проблема. Также спросите, является ли боль от укуса острой или тупой и ноющей. Тусклый и болезненный показатель STS. Иногда с помощью этого теста пациент не уверен, исходит ли боль сверху или снизу.
2. Используйте периозонд на ткани десны, чтобы найти болезненную область или аномальный десневой карман, и наблюдайте за пациентом на предмет дискомфорта, который может указывать на воспаление. Ткань десны может быть болезненной по окружности, а иногда локализоваться на одной стороне пораженного зуба.
3. Перкутируйте зубы зеркальной ручкой и наблюдайте за реакцией пациента на болевую реакцию, которая может указывать на воспаление пародонта.
4. Тест пульпы и холодовой тест зубов. Растянутый зуб, если в нем не были пролечены корневые каналы, может быть чувствительным к холоду и должен реагировать на тест пульпы, возможно, с повышенными показаниями в ожидании любого сопутствующего воспаления пульпы, вторичного по отношению к воспалению периодонта.
5. Поместите артикуляционную бумагу на пораженные зубы и попросите пациента широко тереть их вправо и влево. Соблюдайте маркировку. Любой балансирующий боковой контакт, сопровождаемый рабочим боковым контактом аналогичной интенсивности на тот же зуб, обнаруженный этим методом, может привести к подозрению на этот синдром.
Как объяснить пациентам СТС
Люди не пережевывают пищу прямыми движениями вверх и вниз. Скорее они пережевывают шарнир, используя боковую оболочку движения. Клыки и клыки человека должны защищать бугры моляров от ударов друг о друга во время этого движения. Клыки с длинными корнями, плотно укреплены в кости с боков, имеют скошенные наклонные жевательные поверхности и расположены во рту вперед. Эти особенности делают клыки идеальными в качестве «подставки» для рта. Все эти защитные функции, кроме переднего расположения, говорят сами за себя.
Рот очень похож на щелкунчика: чем дальше вы входите в рот, тем сильнее давление. Вот почему так важно, чтобы клыки (расположенные спереди) несли на себе основную тяжесть жевательных движений, чтобы снять нагрузку с моляров. Если клыки не защитят, то моляры будут стучать, скрежетать и начнут шевелиться. Когда столб раскачивается взад и вперед в земле, в конце концов столб ослабляется, и вокруг столба могут образовываться зазоры.
Если клыки не защитят, то моляры будут стучать, скрежетать и начнут шевелиться. Когда столб раскачивается взад и вперед в земле, в конце концов столб ослабляется, и вокруг столба могут образовываться зазоры.
Стоматологу необходимо восстановить защиту моляров, нарастив клыки, откорректировав возвышения от бугорков на пораженных молярах, или испробовав несколько других методов, таких как изготовление ночного щитка/бруксирующего аппарата или ортодонтическое изменение положения. Пораженный зуб похож на вывихнутую лодыжку, и на его заживление потребуется около недели. Когда пациент возвращается к жеванию пораженного зуба, ему следует начинать с мягкой пищи.
Кроме того, известно, что головные боли вызываются мышечным напряжением. STS также может быть связан с усилением скрежетания, мышечного напряжения и головных болей. В некоторых случаях решение этих проблем с прикусом привело к уменьшению головных болей или их отсутствию. Кроме того, сообщите пациенту, что жевание жевательной резинки и одностороннее жевание также усугубляют этот синдром.
Лечение STS
Лечение STS довольно просто; стоматолог должен устранить второй вектор силы на зубе, оставив центральный контакт. STS вызывается сильными двусторонними противодействующими векторными силами, поэтому устранение одной из противодействующих сил имеет важное значение. Однако устранение второй векторной силы может быть сложным процессом.
Наиболее распространенная стратегия заключается в маркировке пораженного зуба/зубов в боковых экскурсионных движениях с помощью артикуляционной бумаги. Определите масштабы и источник проблемы. Затем разработайте стратегию лечения, которая устранит проблему.
Однако могут возникнуть осложнения, например, при перекрестном прикусе. Как правило, если задействовано более одного-двух зубов или если исправлением прикуса вы создадите новые проблемы, то вы предпочитаете не корректировать контакт второго вектора. Существует множество доказательств того, что контралатеральные балансирующие боковые контакты могут быть важны для здоровья мыщелкового сустава.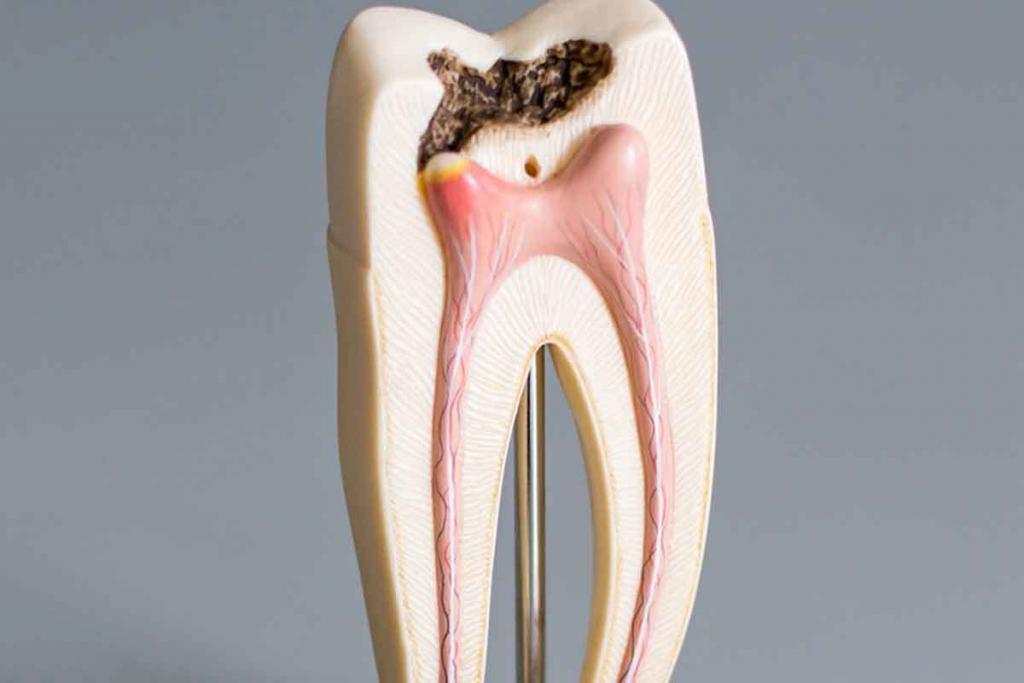 В таких случаях устранение этого контакта может нанести вред ВНЧС. Создание защищенной окклюзии на противоположной стороне рта, изготовление приспособления для ночного шлифования, чтобы свести к минимуму ночные повреждения, или ортодонтическое исправление прикуса могут быть более безопасными альтернативными методами лечения, особенно если у пациента нет никаких симптомов ВНЧС.
В таких случаях устранение этого контакта может нанести вред ВНЧС. Создание защищенной окклюзии на противоположной стороне рта, изготовление приспособления для ночного шлифования, чтобы свести к минимуму ночные повреждения, или ортодонтическое исправление прикуса могут быть более безопасными альтернативными методами лечения, особенно если у пациента нет никаких симптомов ВНЧС.
Противоположные векторные силы могут проявляться в щечном/язычном, мезиальном/дистальном направлении или в любом промежуточном направлении противоположного вектора. Лечение остается прежним — безопасно устранить силу второго вектора, оставив зуб в стабильном положении, чтобы вам не приходилось корректировать зуб (или зубы) каждые шесть месяцев.
Об успешном лечении свидетельствует немедленное ощущение пациентом того, что укус ощущается по-другому и лучше. Они могут сказать что-то вроде: «Прикус не такой тугой» или «Мои зубы намного лучше скользят друг по другу». В течение нескольких дней и недели состояние зуба вернется к норме с полным исчезновением субъективных симптомов.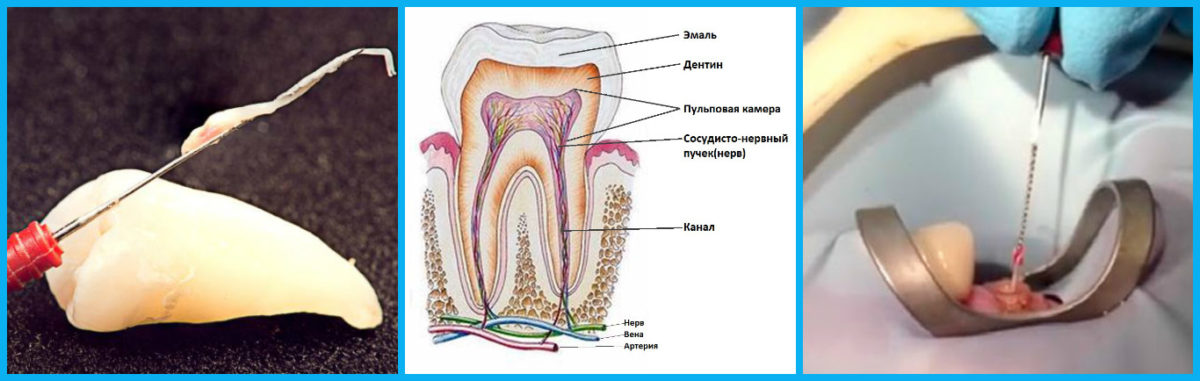 Головные боли и скрежет могут полностью исчезнуть.
Головные боли и скрежет могут полностью исчезнуть.
Этот консервативный подход к лечению предназначен только для пациентов с легкой или умеренной болью, которая обычно купируется ибупрофеном.
Попросите пациента связаться с врачом, если симптомы не исчезнут полностью в течение четырех-пяти дней, поскольку это может быть признаком ранней инфекции витального зуба, которая может привести к более серьезным проблемам, если ее игнорировать.
Если симптомы не исчезают или они ухудшаются, попросите пациента немедленно обратиться в вашу клинику и лечить эту проблему с зубами как инфекцию и назначить выбранный вами антибиотик с последующим соответствующим лечением.
Когда лечить
Когда вознаграждение превышает риск.
Риск:
1. Удаление здоровой эмали без необходимости, прорыв к дентину или пульпе.
2. Изменение прикуса больного на менее устойчивый или как-то ухудшившее его состояние. (Чем больше симптомов у пациента до лечения, тем меньше риск того, что вы ухудшите его состояние.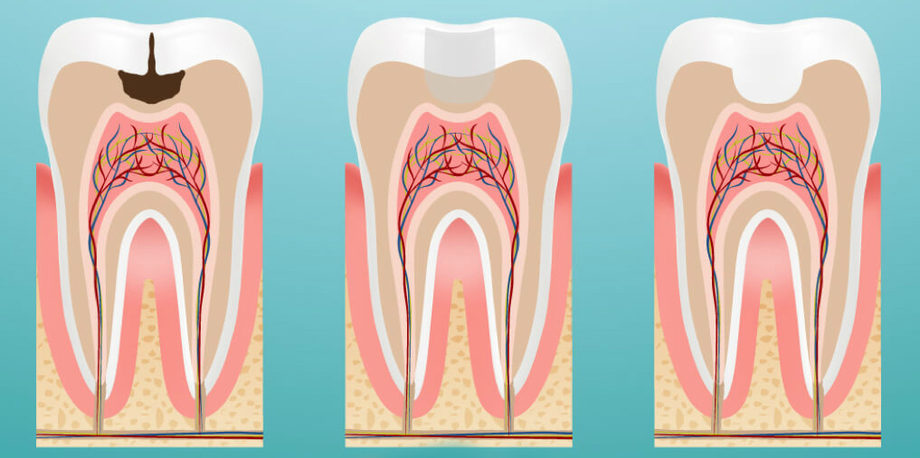 )
)
Минимизация риска:
Ограничьте корректировку одним-двумя зубами. Если больше (или окклюзионная схема сложная, как, например, перекрестный прикус), то нужно подумать об ортопедической операции, наращивании клыков, восстановлении всех пораженных жевательных зубов или пожизненном изготовлении ночника. Хирургия челюсти и полная реконструкция рта являются наиболее инвазивными и должны рассматриваться как крайняя мера.
Если есть признаки противоборствующих векторных сил, но нет симптомов, вознаграждения нет. В этих случаях вы смотрите его и советуете пациенту, какие симптомы могут возникнуть в будущем.
Если пациент записывается на прием для решения этой проблемы, то лечение этого случая вознаграждается, и предпринимаются усилия по устранению второго вектора силы на пораженный зуб. Большую часть времени зубы и прикус будут чувствовать себя на 100% лучше сразу после корректировки.
Наградой, конечно же, будет то, что вы избавите их от боли, вы сделаете их укусы более приятными, вы подтвердите их симптомы, вы диагностируете то, что другие могли пропустить, вы, возможно, поможете вылечить их головные боли и, возможно, предотвратить будущие проблемы с пародонтом — все это используя консервативный, рентабельный подход, который выражает искреннюю заинтересованность в решении их проблемы. Пациент не может не быть благодарным, если это удается, и это становится огромным источником практики.
Пациент не может не быть благодарным, если это удается, и это становится огромным источником практики.
Ответственность за отказ от лечения, конечно же, заключается в том, что симптомы пациента, возможное повреждение пародонта и эмоциональное расстройство продолжаются. Вы можете вообще потерять пациента.
Последующее наблюдение важно по четырем причинам:
1. Чтобы убедиться, что проблема решена к удовлетворению пациента.
2. Это дает вам еще одну возможность собрать информацию о проблеме, которая поможет вам локализовать и решить ее.
3. Чтобы убедиться, что ранняя инфекция витального зуба может быть исключена. Если симптомы навсегда исчезли через 2-3 месяца, вы можете предположить, что инфекции нет, но вы все равно сделаете рентген зуба через 6 месяцев.
4. Это показывает пациенту, что вы заботитесь о нем и действительно прислушиваетесь к его жалобам.
Может быть много пациентов, страдающих этим синдромом. Это плохо изучено, потому что есть несколько факторов, которые способствуют его возникновению и тяжести:
1. Двусторонние противодействующие векторные силы от окклюзии, из которых преждевременные контакты и эксцентрические экскурсии могут быть очень сложными и трудными для обнаружения.
Двусторонние противодействующие векторные силы от окклюзии, из которых преждевременные контакты и эксцентрические экскурсии могут быть очень сложными и трудными для обнаружения.
2. Величина силы прикуса, положение которой во рту, крутизна бугорков и развитие мускулатуры находятся в прямой зависимости и в равной степени трудно поддаются обнаружению или измерению.
3. Частота оскорбительного воздействия, важными факторами риска которого являются жевание жевательной резинки, частое пережевывание пищи, одностороннее жевание или частое перетирание.
Существует несколько факторов, которые сводят к минимуму клиническое воздействие этого синдрома, особенно переносимость боли и приток крови к области для восстановления воспаленной ткани.
Каким бы неясным ни казался этот синдром, после прочтения этой статьи должно быть ясно, что однонаправленные силы переносятся зубами лучше, чем двунаправленные противоположно-векторные силы. Кроме того, стоматолог должен уметь выявлять и лечить пациентов с признаками и симптомами синдрома растяжения зуба.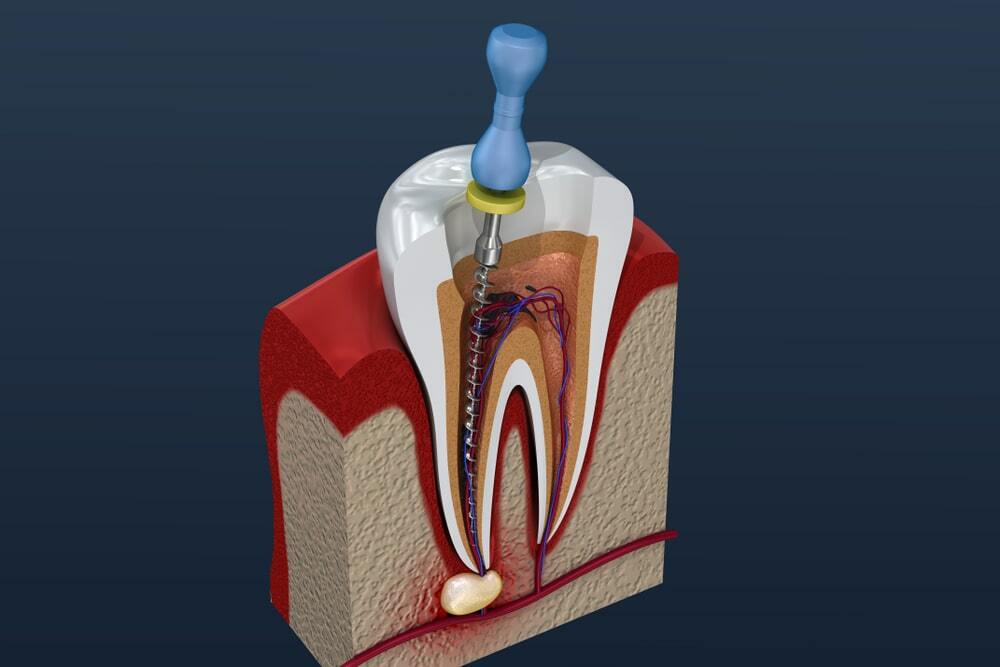
Первоначально опубликовано в 2007 г. и регулярно обновляется
Как узнать, есть ли у вас инфекция корневых каналов
2 Джейн Стрит, офис 505
Торонто, Онтарио. М6С 4W3
416-766-2853
- Главная
- Блог
- Как узнать, есть ли у вас инфекция корневых каналов
Опубликовано by Bloor West Smiles • 0 комментариев
Выяснить, требует ли лечения корневой канал вашего зуба, не всегда простая задача. Как мы собираемся объяснить и обрисовать здесь, люди, которым не требуется лечение корневых каналов, часто испытывают самые разные симптомы.
С другой стороны, есть некоторые менее очевидные признаки инфекции корневых каналов, которые могут определить только опытные стоматологи.
Возьмем, к примеру, зубную боль. Несмотря на то, что это может быть явным признаком многих проблем с зубами, зубная боль не всегда означает, что зуб нуждается в корневом канале.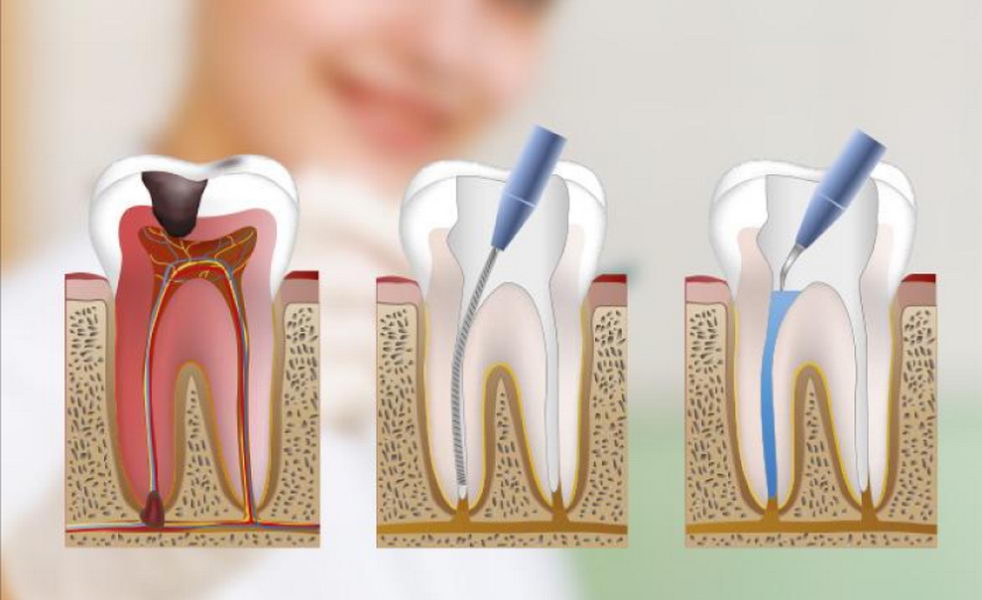 Очень важно ознакомиться с симптомами и предупреждающими признаками инфекции корневых каналов.
Это может помочь вам действовать своевременно и предотвратить ущерб в будущем.
Очень важно ознакомиться с симптомами и предупреждающими признаками инфекции корневых каналов.
Это может помочь вам действовать своевременно и предотвратить ущерб в будущем.
Что такое корневой канал?
Прежде всего, давайте посмотрим, что такое корневой канал. Этот термин относится к двум вещам. Это может относиться к стоматологической процедуре, при которой инфицированный материал удаляется и зубная боль уменьшается. Но это также может относиться к внутренней части зуба, которая находится между корнем зуба и пульпой.
Каждый корневой канал содержит кровеносные сосуды и нервы. Кровеносные сосуды доставляют различные питательные вещества как к нервам, так и к зубам. Что касается зубных нервов, то они обладают способностью ощущать различные воздействующие факторы, такие как давление, тепло и холод.
В случае тяжелой инфекции пульпы и кариеса лечение корневых каналов может включать удаление нерва в качестве необходимого этапа стоматологической процедуры.
Каковы признаки и симптомы инфицирования корневых каналов?
Как указывалось выше, определение того, требует ли зуб лечения корневых каналов, часто является сложной задачей. Только квалифицированные стоматологи с большим опытом могут принять решение о необходимости процедуры, затрагивающей корневые каналы, с использованием профессиональных методов.
Наиболее распространенные симптомы инфекции корневых каналов
Зубная боль
Инфицированные корневые каналы вызывают острую боль, поскольку внутренний материал зуба чрезвычайно чувствителен. В некоторых случаях инфекция корневого канала имеет тенденцию развиваться и вызывать зубной абсцесс. Зубная боль становится невыносимой, и ее необходимо лечить незамедлительно. Однако не все виды зубной боли связаны с корневым каналом.
То, что вы испытываете сильную зубную боль, не означает, что вам нужно лечение корневых каналов. Иногда зуб, который нуждается в корневом канале, вообще не болит.
Кроме того, зубная боль может быть вызвана другими стоматологическими заболеваниями, такими как кариес, обнажение дентина, пародонтоз, инфекция пазухи, бруксизм и перелом зуба.
Ключевым моментом является определение локализации, начала, продолжительности и характера боли. Очень важно определить, является ли боль тупой или острой и интенсивной. Основное состояние может существовать в течение нескольких недель или даже месяцев, вызывая боль или дискомфорт.
Хотя большинство пациентов способны определить, какой зуб на самом деле болит, в некоторых случаях боль может быть неопределенной и неопределенной.
Следующие виды боли часто указывают на инфекцию корневых каналов:
Иногда зуб, который нуждается в корневом канале, вообще не болит.
Кроме того, зубная боль может быть вызвана другими стоматологическими заболеваниями, такими как кариес, обнажение дентина, пародонтоз, инфекция пазухи, бруксизм и перелом зуба.
Ключевым моментом является определение локализации, начала, продолжительности и характера боли. Очень важно определить, является ли боль тупой или острой и интенсивной. Основное состояние может существовать в течение нескольких недель или даже месяцев, вызывая боль или дискомфорт.
Хотя большинство пациентов способны определить, какой зуб на самом деле болит, в некоторых случаях боль может быть неопределенной и неопределенной.
Следующие виды боли часто указывают на инфекцию корневых каналов:
- Сильная зубная боль при жевании;
- Боль настолько сильная, что невозможно спать по ночам.
- Боль, возникающая при надавливании на инфицированный зуб;
- Боль от термических раздражителей — например, может возникнуть, когда вы пьете холодную воду сразу после горячего напитка или наоборот;
- Спонтанная боль, которая может быть прерывистой или постоянной;
- Затяжная зубная боль;
- Пульсирующая зубная боль.

Жевательная резинка Нежность и набухание
Отек является еще одним сопутствующим симптомом. Он бывает разных видов и форм. В некоторых случаях это может выглядеть нормально и сопровождается болезненностью десен. В других случаях есть большая шишка, которую вы можете легко увидеть или почувствовать. Отек иногда распространяется на шею или лицо в крайних случаях. Часто это сопровождается зубной болью. Подобно зубной боли, опухоль не всегда указывает на инфицирование корневых каналов. Это затрудняет определение необходимости хирургического лечения корневых каналов. Вот некоторые симптомы отека, которые могут указывать на инфекции корневых каналов:
- Отек, который длится в течение длительного периода времени;
- Нарыв, похожий на десневой прыщ, расположенный впереди или на кончике корня;
- Зуб, который на ощупь немного выше соседних зубов;
- Повторяющийся прыщ, который образуется на деснах;
- Выраженный отек.

Неприятный запах изо рта и острый апикальный абсцесс
Бактерии могут вызывать различные инфекции с неприятным запахом, в том числе инфицирование корневого канала. Если зубная эмаль повреждена в результате эрозии, кариозной полости или травмы, вредные бактерии могут легко проникнуть в корневой канал и начать размножаться в пульповой камере, выделяя неприятный запах. Гной может быть еще одним источником неприятного вкуса или запаха во рту, особенно при сливе и выходе. Зубная инфекция может привести к образованию гнойных карманов, известных как абсцессы. Сначала это происходит в виде небольшого бугорка, который обычно опухший и болезненный. Он имеет тенденцию увеличиваться с течением времени. Как только образуется абсцесс, вам будет трудно с ним справиться. Это потому, что инфекция вашего корневого канала уже распространилась. Поэтому действуйте быстро, если заметите какую-либо выпуклость под десной.
Изменение цвета зубов
Индивидуально потемневший зуб, приобретающий темно-желтый, синий или серый оттенок, может быть признаком инфекции корневых каналов.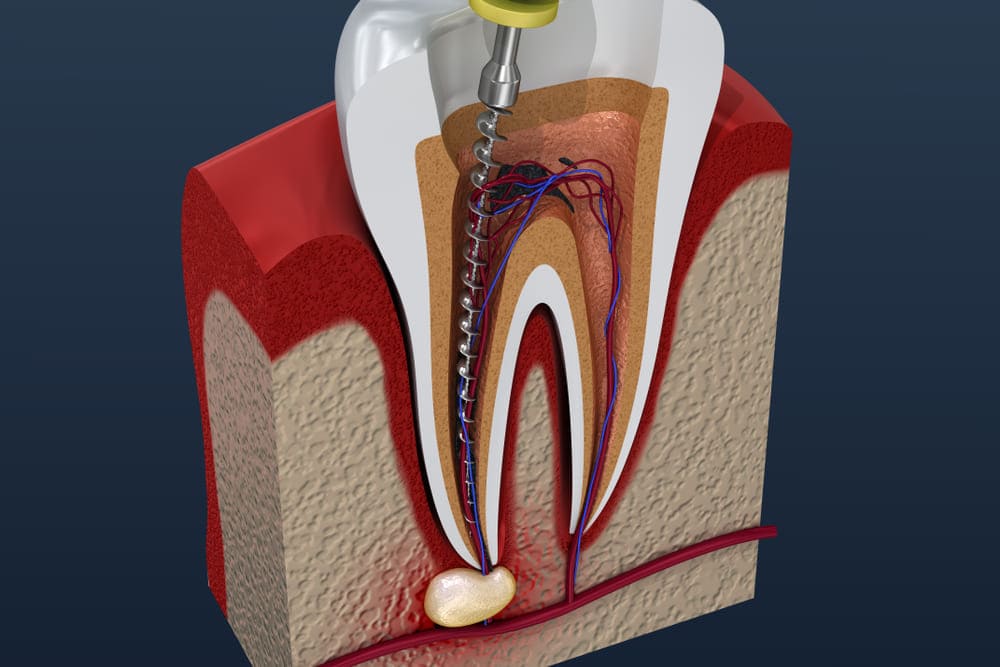 К счастью, такой зуб можно легко заметить. Это как темный оттенок по сравнению с остальными зубами. Зуб меняет цвет из-за ограниченного кровотока.
Изменение цвета зубов обычно указывает на патологические изменения, происходящие в области нервов. Зуб темного цвета часто означает, что ваш зубной нерв сильно инфицирован.
По мере распространения инфекции нерв ослабевает и в конце концов отмирает. Погибший нерв необходимо лечить как можно скорее. В противном случае в нем будут скапливаться бактерии, вызывающие различные проблемы с полостью рта.
К счастью, такой зуб можно легко заметить. Это как темный оттенок по сравнению с остальными зубами. Зуб меняет цвет из-за ограниченного кровотока.
Изменение цвета зубов обычно указывает на патологические изменения, происходящие в области нервов. Зуб темного цвета часто означает, что ваш зубной нерв сильно инфицирован.
По мере распространения инфекции нерв ослабевает и в конце концов отмирает. Погибший нерв необходимо лечить как можно скорее. В противном случае в нем будут скапливаться бактерии, вызывающие различные проблемы с полостью рта.
Заключительные мысли
Организм человека может очень эффективно бороться с инфекциями полости рта. Но нет никакого способа получить антитела глубоко внутри зуба. Тут на помощь приходит стоматолог.
Если вы испытываете какие-либо из вышеперечисленных симптомов, обязательно обратитесь к стоматологу немедленно. Не игнорируйте эти знаки. Ваши проблемы только усугубятся. Важно получить быстрое и надлежащее профессиональное лечение.