Свищ зуба — симптомы, причины и методы лечения
- Почему появляется фистула
- Тактика лечения
- Последствия если не лечить свищ
Что такое свищ зуба
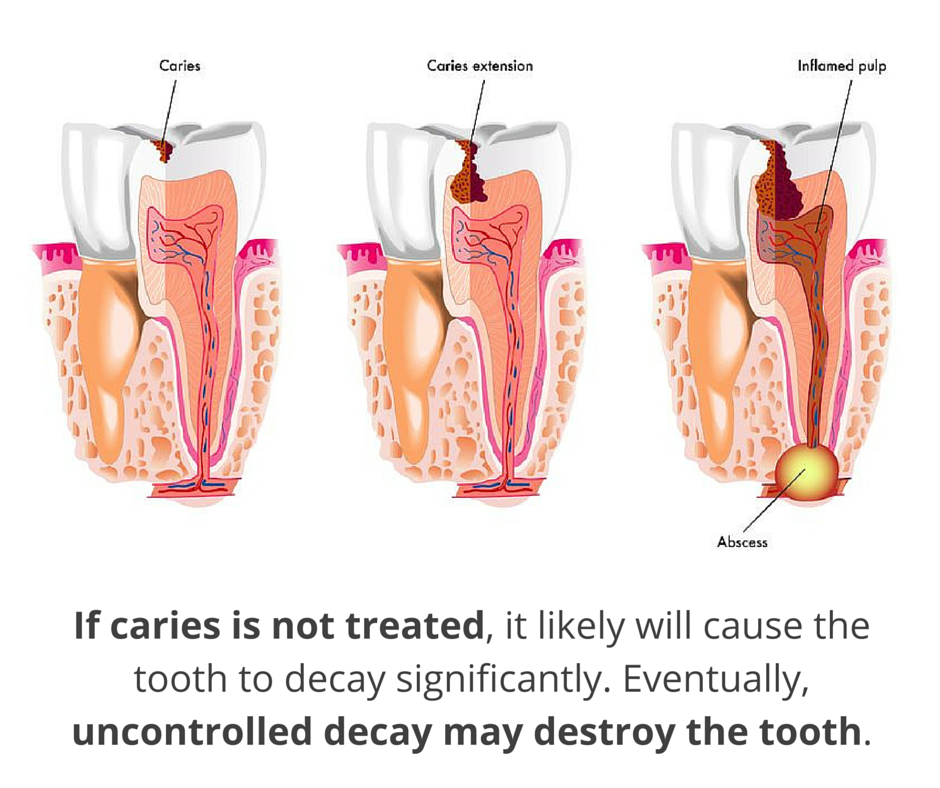
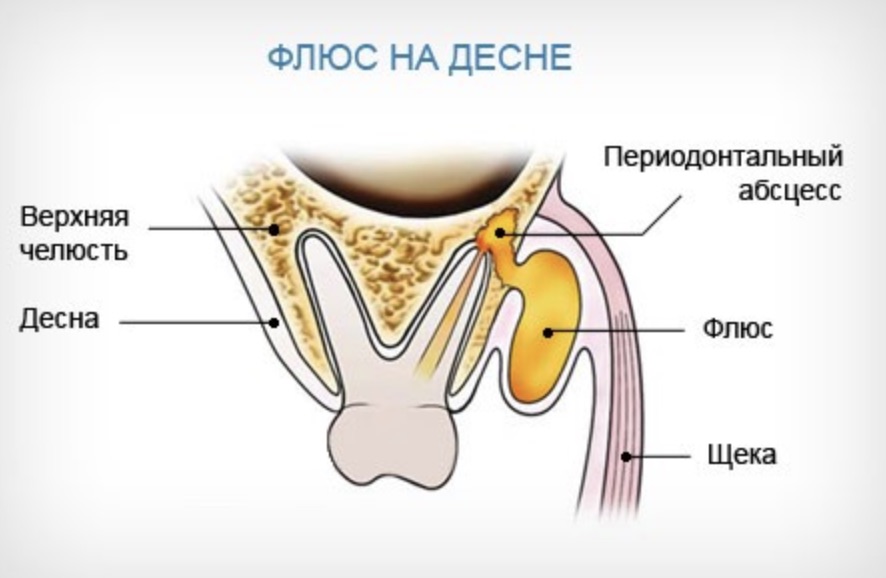
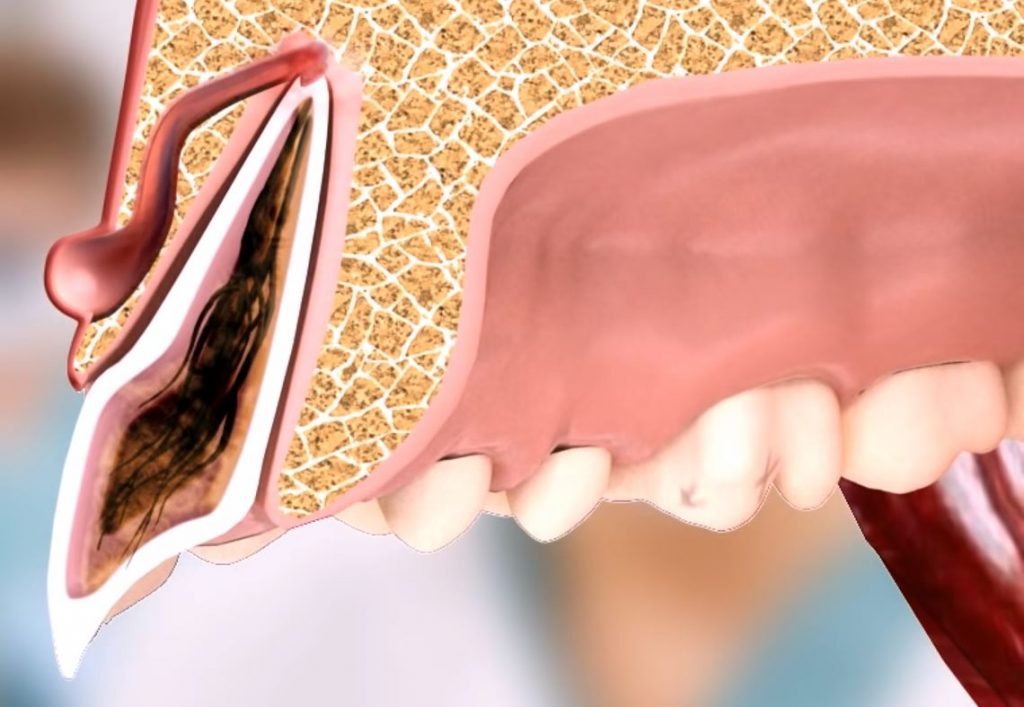
Отверстие в десне, через которое вытекает скопившийся возле корня зуба гной, называют свищем зуба. В каком-то смысле так и есть: в большинстве случаев гнойный очаг возникает в результате воспаления и гибели пульпы. Некротизированные массы выходят в периодонтальные ткани, откуда и прорывается в полость рта.
Нагноение в десне может долго не вызывать никаких ощущений, иногда единица кажется выпирающей и ноет при накусывании. Обострение начинается после переохлаждений, болезней или стрессов: десна краснеет, набухает и болит, а в проекции корня появляется белая шишка-гнойник. Когда его содержимое прорывается через свищ, наступает временное облегчение.
На портале Stom-Firms.ru разбираем причины возникновения свища на десне и способы его лечения у взрослых и детей. Также рассмотрим, что может произойти, если не лечить его.
Причины появления свища зуба
Фистула возле корня зуба может сформироваться в разных ситуациях:
- До лечения. Когда пациент игнорирует начало кариеса и допускает его переход в пульпит, и далее ― в периодонтит. При осмотре обнаруживается, что коронка разрушена кариесом;
- После лечения. Из-за некачественного пломбирования каналов корня, перфорации стенки канала, ожоге пломбировочным материалом или аллергии на него. На осмотре видна искусственная коронка или пломба;
- После удаления. Образуется из-за того, что в лунке осталась инфекция, части кости или повреждено дно гайморовой пазухи. В последнем случае кроме свища около удаленного зуба наблюдаются симптомы острого гайморита, такие как заложенность носа, боли и чувство распирания под глазом. Иногда патологическое отверстие относится не к удаленной, к соседней единице, если ее корни атипично изогнуты;
- В результате травмы ― от падения или удара.
 Часто встречается у маленьких детей, спортсменов, не использующих капы, или после ДТП. На эмали видны трещины, сколы или вся коронковая часть темнеет.
Часто встречается у маленьких детей, спортсменов, не использующих капы, или после ДТП. На эмали видны трещины, сколы или вся коронковая часть темнеет.
Реже свищи образуются как осложнение пародонтита ― воспаления десен, при котором их края постепенно отходят от зубов. В этих местах образуются пародонтальные карманы с пищевыми остатками, твердыми отложениями и инфекцией. Иногда карманы настолько глубоки, что гнойное содержимое не перетекает через край слизистой, а прорывает ее насквозь, формируя свищ.
Несколько свищей одновременно чаще наблюдаются при онкологических заболеваниях челюстей.
Как лечат свищ зуба
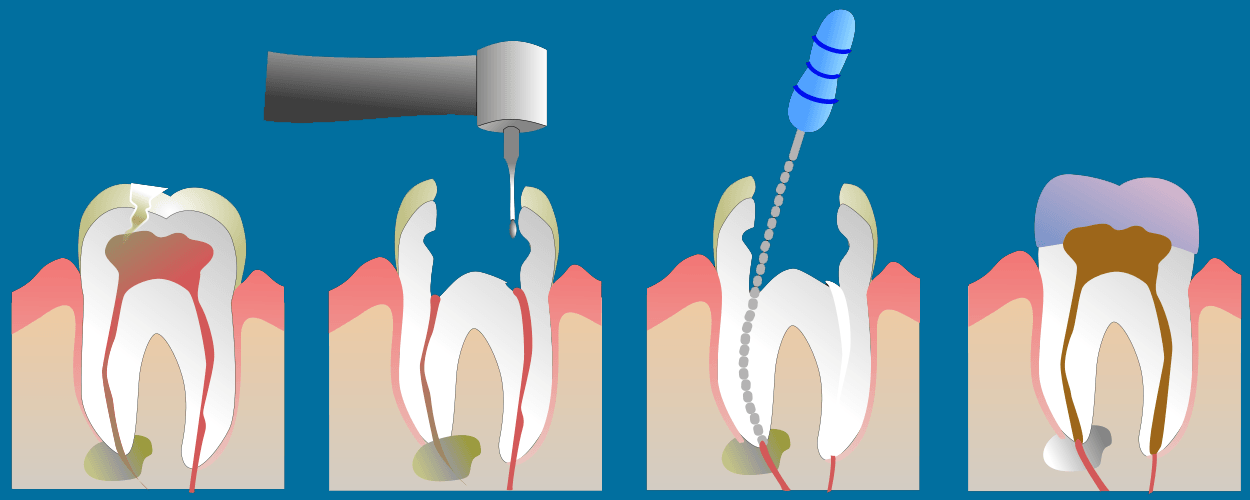
Тактика терапии свища зависит от состояния причинного зуба. Обычно после ликвидации очага свищ зарастает сам:
- Если всему виной запущенный пульпит или травма, врач проводит эндодонтическое лечение ― чистит и дезинфицирует каналы. После этого оставляет их открытыми на несколько дней и назначает обильное полоскание и антибиотики.
- Некачественно запломбированные каналы приходится распломбировывать и перелечивать заново по аналогичной схеме;
- При невозможности распломбировки каналов доктор может провести резекцию верхушки корня зуба: для создания доступа разрезает слизистую, выпиливает в кости «окошко», через него отпиливает верхушку и выскабливает очаг с гноем. Затем ушивает операционную рану,
- Чтобы закрыть перфорацию стенки канала, хирург выполняет схожую операцию: обеспечивает доступ со стороны десны, закрывает отверстие специальным пломбировочным материалом и ушивают слизистую;
- В случае, когда пациент затянул с обращением, а в это время свищ то зарастал, то открывался вновь, врачу приходится тщательно выскребать ход и вставлять в него дренаж на 2-3 дня. Так же поступают со свищем удаленного зуба.

Пародонтальные свищи иссекают в процессе открытого кюретажа. При подозрении на онкологию и перфорации дна гайморовой пазухи требуется консультация соответствующих специалистов и оперативное вмешательство.
Необходимость удаления зуба связана не с наличием свища, а с состоянием самого резца или моляра: шатается ли он, насколько сильно разрушена коронка и сохранен ли корень. Решение стоматолог принимает после осмотра и рентгена в каждом конкретном случае.
Стоимость лечения свища зуба
Как лечат свищ у детей
Молочный зуб с периодонтитом, послуживший причиной появления свищевого хода, однозначно удаляют. Это связано с тем, что корни временных зубов расположены очень близко к зачаткам постоянных, воспаление может быстро перекинуться на них и полностью разрушить. А незрелый детский иммунитет только способствует этому.
Что будет, если не лечить свищ зуба
Отверстие на слизистой ― не причина, а признак того, что внутри десны находится очаг инфекции. Если после отхождения части гнойной жидкости свищ закрывается, это не означает полное выздоровление, ведь некротизированные ткани не исчезли, они все еще в периодонте. И в следующий раз они могут распространиться в другую сторону, разлиться по тканям лица или кровеносным сосудам, вызвать остеомиелит или сепсис. Минимум, что гной может сделать, это расплавить связочный аппарат, удерживающий зуб, в результате чего он начнет шататься и придется его удалять.
Если после отхождения части гнойной жидкости свищ закрывается, это не означает полное выздоровление, ведь некротизированные ткани не исчезли, они все еще в периодонте. И в следующий раз они могут распространиться в другую сторону, разлиться по тканям лица или кровеносным сосудам, вызвать остеомиелит или сепсис. Минимум, что гной может сделать, это расплавить связочный аппарат, удерживающий зуб, в результате чего он начнет шататься и придется его удалять.
Рекомендуется обращаться к стоматологу профилактически не реже, чем раз в полгода, при появлении непонятных острых или смазанных симптомов, ощущении выпирания зуба и, конечно, при обнаружении свища.
Узнайте больше
Читайте наши материалы, чтобы узнать подробнее, как лечат свищ зуба:
- Гемисекция зуба
- Резекция верхушки корня зуба
- Удаление зуба
Литература, используемая для статьи:
- Хирургическая стоматология / Под общ. ред. проф. В.В. Афанасьева.
 ― М.: ГЭОТАР-Медиа, 2019 г.
― М.: ГЭОТАР-Медиа, 2019 г. - Хирургическая стоматология: Учебник / Под ред. Т.Г. Робустовой. ― М.: Медицина, 2003 г.
вся информация о решении проблемы
Содержание:
- Свищ после удаления зуба: самая полная информация о том, как решить проблему
- Причины возникновения проблемы
- Симптомы патологии и характер течения
- В чем заключается опасность
- Принципы лечения проблемы
- 1. Медикаментозное лечение
- 2. Удаление свища хирургическим путем
- Помощь на дому и народные методы
- Профилактические рекомендации
к содержанию ↑
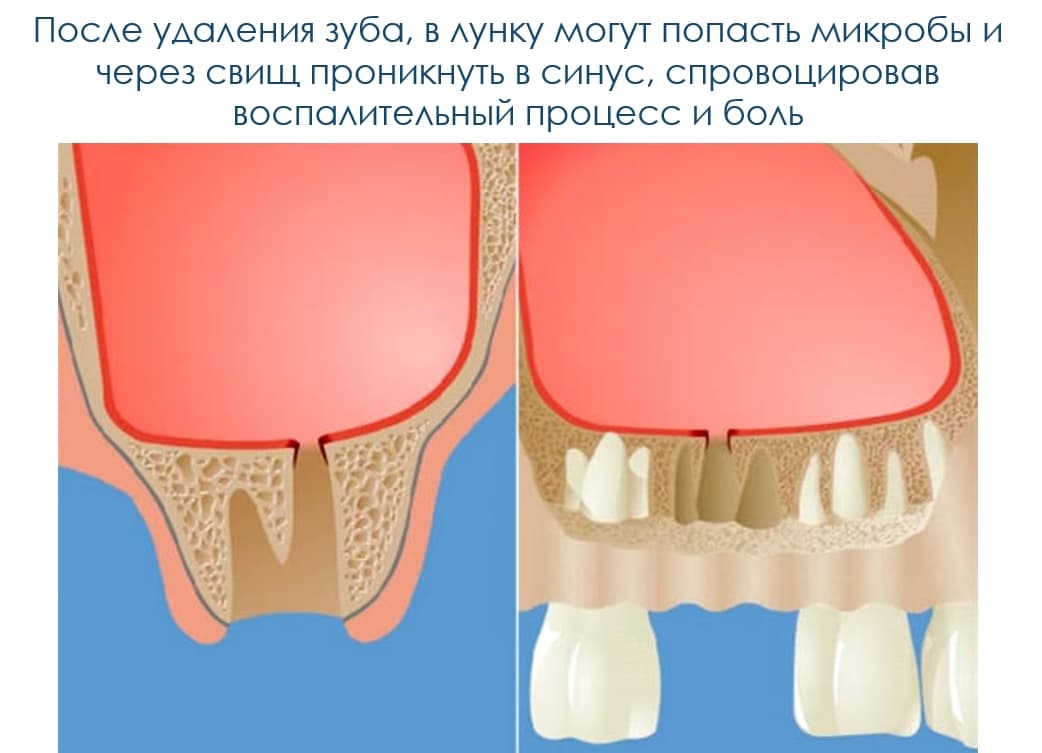
Свищ, образовавшийся после удаления зуба – не слишком распространенное явление, которое, как правило, свидетельствует о необнаруженном воспалительном процессе, протекающем в тканях десны, челюсти или гайморовых пазухах, если речь шла об извлечении зуба на верхней челюсти.
Свищ представляет собой канал, образовавшийся между очагом воспаления и полостью рта, по которому инфекция вместе с накопившемся гноем пытается выйти наружу. Однако полностью этот гной выйти не может. Так, свищ при удалении верхнего зуба может связывать полость рта с гайморовой пазухой верхней челюсти. Ниже в статье читайте полезную информацию о том, как лечить свищ, а также о причинах, симптомах и осложнениях данной патологии.
к содержанию ↑
Причины возникновения проблемы
Свищ (фистула) – заболевание не из простых. На то, что образовался свищ, может повлиять множество факторов, поэтому болезнь может возникать в разных местах и проявляться по-разному. Например, свищ на десне часто является осложнением периодонтита. Свищ после удаления зуба мудрости может образоваться, если пациент плохо ухаживал за лункой и в ранку проникла инфекция. Это также является причиной появления свища после удаления молочного зуба у ребенка. Зачастую фистула возникает после плохого пломбирования корневых каналов.
Помимо этих основных причин существуют и другие провоцирующие факторы:
- врачебные ошибки при удалении зуба, из-за которых произошла перфорация корня и инфекция осталась внутри лунки,
- появление кисты на корне, которая со временем воспалилась с образованием нагноения,
- неправильное прорезывание зуба мудрости и его последующее сложное удаление,
- сильный кариес или запущенное воспаление нерва (пульпит), например, соседнего от удаленного зуба.
Свищ в гайморовой пазухе является тяжелым осложнением после удаления зуба верхней челюсти. Так как образовавшийся после процедуры канал связывает больное место и верхнечелюстную пазуху, из-за попадания в него инфекции может произойти воспаление последней.
На заметку! Свищ у детей не всегда обусловлен разрушением зуба и воспалением в корне. В период прорезывания зубов десны ребенка уязвимы. В свою очередь малыши пытаются облизывать, сосать грязные пальцы и другие предметы.
Бактерии попадают в ранки и могут спровоцировать развитие воспаления.
к содержанию ↑
Симптомы патологии и характер течения
Вот некоторые признаки, которые могут свидетельствовать о развитии фистулы:
- пульсирующая боль,
- покраснение и воспаление отдельной области десны,
- гнойные выделения из ранки, образовавшейся после удаления зуба,
- сильный и крайне неприятный запах изо рта,
- повышение температуры тела до 38 или даже 39 градусов.
В процессе формирования гнойного образования боль постепенно ослабевает, а когда появляется свищ она исчезает полностью или возникает лишь при надавливании на больную область. Затем фистула лопнет и через это отверстие гной вытечет наружу, а пациент почувствует облегчение.
Важно! Проходит ли свищ сам? Нет. И избавиться от проблемы в домашних условиях не получится. Поэтому если присутствует хоть один из вышеперечисленных симптомов, лучше не затягивать с посещением врача.
Своевременно правильно поставленный диагноз – гарантия эффективного лечения без неприятных последствий.
к содержанию ↑
В чем заключается опасность
Во-первых, это некрасиво, неприятно и больно. Во-вторых, патология может обернуться более серьезными последствиями: воспаление распространится на здоровые зубы, которых в последствии также можно лишиться; разовьется гнойно-некротический процесс челюсти (остеомиелит или флегмона), результатом которого станет разрушение костной ткани; возникнет дисфункция нервов и слуховых ходов. Как и в любом другом случае, чем раньше состоится визит к стоматологу и начнется лечение, тем легче будет путь к выздоровлению.
к содержанию ↑
Принципы лечения проблемы
Прежде, чем определиться с лечением, врач cделает рентген-снимки. Они помогут понять, насколько глубоко распространилась инфекция. Обязательно проводится очищение лунки удаленного зуба, что поможет устранить воспалительный процесс.
В целом лечение имеет два направления: медикаментозное и хирургическое. Первый вариант предполагает назначение курса антибиотиков, второй, если ситуация сложная – удаление фистулы в ходе операционного вмешательства. Рассмотрим эти методики подробнее.
к содержанию ↑
1. Медикаментозное лечение
Такой подход предполагает использование медикаментозных препаратов. Стоит отметить, что лечение будет успешно лишь в том случае, когда полость рта была тщательно обработана, т.е. были устранены все бактерии (например, соседние зубы очищены от налета и камня, если нужно – запломбированы).
Как правило, назначаются следующие лекарственные препараты. Важно то, что для каждого пациента они индивидуальные! Поэтому самолечением согласно нашему списку все-таки заниматься не стоит:
- 7-10-дневный курс антибиотиков: чаще всего это «Гентамицин», «Амоксиклав», «Трихопол», «Амоксициллин»,
- пасты и гели с антибактериальным эффектом, которые втираются в пораженную область,
- антигистаминные препараты («Супрастин», «Тавегил»),
- лекарственные растворы для полоскания («Хлоргексидин», «Мирамистин»).
На заметку! На время лечения необходимо заменить гигиенические средства. Подобрать профессиональную антибактериальную пасту, а также использовать щетку с мягкой (или средней жесткости) щетиной. То есть постараться не травмировать пораженную область.
к содержанию ↑
2. Удаление свища хирургическим путем
Если время упущено и проблема приобрела, можно сказать, глобальный масштаб, придется провести хирургическую операцию. Она заключается во вскрытии свища в области скопления гноя, а также удалении гноя и промывании всей полости. В завершение пациенту установят дренаж, чтобы вновь образующийся гной вытекал, назначат антибиотики и противоотечные препараты. Если по истечении трех дней не образовалось новое нагноение, дренаж могут удалить.
Важно! У беременной женщины свищ на десне может появиться из-за того, что ее иммунитет и организм в целом ослаблены. Оставлять воспаление без внимания нельзя, ведь оно может навредить плоду.
Однако антибиотики во время беременности принимать все-таки нельзя, они также совершенно не полезны для малыша. Что делать? В такой ситуации фистулу удалят хирургическим путем, а после проведут реабилитационный комплекс. Но, все-таки, скорее всего с применением антибиотиков, если ситуация сложная.
Стоит отметить, что после любого хирургического вмешательства требуются реабилитационные процедуры, способствующие скорейшей регенерации пораженно области: прижигание ранок током, лазером, ультразвуком, полоскания в домашних условиях.
к содержанию ↑
Помощь на дому и народные методы
Народная медицина не является полноценным лечением и не может устранить причину заболевания. Она способна лишь купировать очаги распространения инфекции, снять болезненность. К тому же не стоит забывать, что некоторые травы могут вызвать аллергические реакции.
Для полоскания можно приготовить лечебный отвар по народным рецептам. В равных долях потребуются одуванчик, тысячелистник, пижма, календула. Одну столовую ложку смеси этих трав нужно заварить кипятком. После остывания отвар удерживать во рту в течение в течении 4-5 минут, повторять несколько раз в день. Важно! НЕ полоскать! Это может привести к повреждению ранки – достаточно просто удерживать настой во рту.
Одну столовую ложку смеси этих трав нужно заварить кипятком. После остывания отвар удерживать во рту в течение в течении 4-5 минут, повторять несколько раз в день. Важно! НЕ полоскать! Это может привести к повреждению ранки – достаточно просто удерживать настой во рту.
Внимание! Настойки на спирту использовать нельзя! Спирт раздражает слизистую и обостряет воспаление. Кроме того, народные методы лишь временно облегчают состояние и не способны устранить причину болезни.
Эффективна и мазь из перемолотых растений. Для ее приготовления перемалывают две части цветков и листьев тысячелистника, цветков календулы и корня одуванчика и одна часть соцветий и травы пижмы, корня огородного щавеля, травы донника. Затем все это смешивается с «мазью Вишневского» и используется для обработки воспаленной части десны.
Нужно помнить, что заниматься лечением без консультации врача бесполезно и опасно. Т.к. если не избавиться от первопричины, проблема вернется, да еще и обострится. А гной вообще опасен тем, что очень быстро распространяется по организму. Поэтому все лечение нужно согласовать со специалистом.
А гной вообще опасен тем, что очень быстро распространяется по организму. Поэтому все лечение нужно согласовать со специалистом.
к содержанию ↑
Профилактические рекомендации
Чтобы сократить риск возникновения свища после удаления зуба нужно обязательно соблюдать все рекомендации специалиста: принимать назначенные препараты, проводить ванночки для полости рта. Заблаговременно до удаления позаботиться о том, чтобы все протекающие в организме острые заболевания были вылечены или хотя бы переведены в период ремиссии. Безусловно, это касается и различных стоматологических заболеваний.
Важное профилактическое значение имеют регулярные и качественные гигиенические процедуры до и после удаления зуба. Еще одно правило, которое не зависит от пациента – использование стерильных инструментов и поддержание высокого санитарно-гигиенического состояния стоматологического кабинета. Так что стоит также выбирать профессионального специалиста – от него тоже очень много зависит.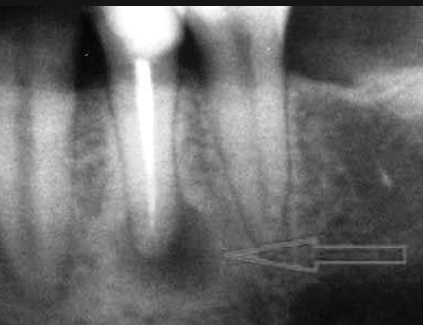
«Семь лет назад удалил верхний зуб, который возле зуба мудрости. Спустя некоторое время на десне образовался свищ. Хочу сказать, что это такая неприятная и неловкая штука… Хуже всего, что работаю с людьми, а из-за свища такой неприятный запах изо рта был. К врачу не шел, боялся и надеялся на чудо. Но его так и не произошло, поэтому в клинику все-таки пошел. Доктор сделала снимок и прооперировала, вставила дренаж, с которым я ходил около недели. В итоге все зажило и теперь никаких проблем».
Борис Т., из отзыва с сайта woman.ru
Важно помнить, что появившийся на десне свищ, это не только эстетический дефект, но и серьезная угроза всему организму. Не пускайте болезнь на самотек, а поскорее обратитесь к специалисту, который окажет квалифицированную помощь.
Видео по теме
Что такое свищ на десне после удаления зуба
07. 12.2019
12.2019
Содержание статьи
- 1 Причины появления
- 2 Особенности проявления
- 3 Лечение фистулы у детей на десне молочного зуба
- 4 Свищ в стоматологии
- 5 Лечение свища
- 6 Лечение свища у взрослых
- 7 Лечение свища в период беременности
- 8 Народная медицина
- 9 Профилактические меры
Свищ после удаления зуба – распространенная проблема, при которой гной скапливается в области десен. Расстройство возникает по разным причинам, например после занесения инфекции при лечении кариеса. Избавиться от воспаления сложно, потребуется длительное лечение.
Свищ или фистула возле верхнего или нижнего зуба может возникнуть в результате неудачного или неправильного пломбирования. Это не безобидное явление, важно знать, как с ним бороться и что делать, чтобы избежать подобной неприятности в будущем.
Причины появления
Чаще всего фистула около зуба появляется по причине некачественного пломбирования, свидетельствует о наличии острых или хронических воспалительных процессах в зубном корне. Выявить их можно только с помощью рентгена.
Выявить их можно только с помощью рентгена.
Не каждая стоматологическая клиника располагает современными инструментами, использование которых при пломбировании гарантирует отсутствие осложнений. Поэтому среди причин образования свища на десне лидирует удаление зуба мудрости и нерациональный подход к пломбированию корневых каналов.
Среди факторов, провоцирующих образование фистулы, можно выделить:
- Травмы во время процедуры по удалению зуба с последующим занесением инфекции.
- Неполное пломбирование корневых каналов.
- Образование кисты возле верхушки зубного корня, частые воспаления.
- Прорезывание зуба мудрости.
- Пульпит или кариес в запущенной форме.
Поначалу около верхушки зубного корня начинает формироваться скопление гноя, только после этого образуется свищ. Часто после некачественного стоматологического лечения обработанные каналы приходится перелечивать.
Сделать это в домашних условиях без вреда для здоровья невозможно, поскольку нередко причины фистулы кроются в наличии стоматологических патологий, пародонтита. Избавиться от свища возле зуба можно лишь по мере проведения курса терапии, направленного на излечение основной патологии.
Избавиться от свища возле зуба можно лишь по мере проведения курса терапии, направленного на излечение основной патологии.
Особенности проявления
При возникновении свища пациенты жалуются на боль, ощущение пульсации, отечность десны в месте поражения. Эти признаки связаны со скоплением гноя и его давлением на ткани.
О развитии патологического процесса можно догадаться еще за сутки до появления фистулы:
- В начале возникает боль, источник которой находится в области пораженного зубного корня.
- Постепенно развивается отечность и покраснение десны, температура тела вокруг воспаленного участка начинает повышаться.
- Человеку больно жевать и разговаривать.
- Когда образуется свищ и гной начинает постепенно выходить, боль снижается.
- Она может ощущаться только при надавливании на область пораженного зубного корня.
К характерным симптомам фистулы можно также отнести:
- неприятный запах изо рта;
- зуд десен;
- боль при нажатии на пораженную десну;
- кратковременные болевые ощущения, возникающие при употреблении кислого, соленого, сладкого, холодного или горячего;
- шатание зубов;
- появление гнойников, сопровождающееся повышением температуры тела.

Свищ имеет округлую форму, и локализуется на десне поблизости от больного зуба. Одним из основных признаков наличия воспаления является многочисленные поражения зубов кариесом.
Лечение фистулы у детей на десне молочного зуба
Свищ на десне у ребенка – частое явление, возникающее в результате неправильного роста молочных зубов. Иногда происходит сдавливание десенных тканей и развитие в них гнойного процесса. Такая ситуация требует ответственного подхода в плане лечения, поскольку ее последствия могут оказаться плачевными.
Рассмотрим популярные методы лечения:
- Медикаментозный, базирующийся на применении фармакологических средств, назначенных врачом. Параллельно можно использовать рецепты народной медицины: отвары или настои, растворы для полоскания ротовой полости. Применять их лучше после консультации с врачом.
- Хирургический, подразумевающий удаление молочного зуба, рядом с которым находится свищ. На радикальные меры стоматолог решается в крайних случаях, когда заболевание носит серьезный характер, а консервативная терапия не оказывает ожидаемого воздействия.

Свищ в стоматологии
Свищ можно заметить в области верхушки зуба. Воспаление может быть внутренним и наружным. Первый вариант визуально незаметен. Внутренний свищ можно обнаружить только на рентгеновском снимке. Но такая форма считается редкостью. Чаще свищ вылезает наружу, поэтому не заметить его будет сложно. Это бугорок с гноем, который при набухании вызывает неприятные ощущения, может прорваться в любой момент. Попадание гноя в желудок плохо сказывается на здоровье пациента.
Появление свища можно предотвратить. При малейшем подозрении следует немедленно начать лечение и тогда можно обойтись маленьким испугом, да и только. Свищ – это гнойник. Если его не лечить, последствия могут быть плохие. Свищ часто возникает после резекции верхушки корня зуба, которую проводят при периодонтите. Иногда десна воспаляется при неудачной установке имплантатов, воспалении кисты.
Почему следует лечить кариес при его малейшем проявлении. Кариозный процесс часто приводит к перемещению очага воспаления из мягких тканей зуба в его верхушку, создаются условия для развития периодонтита, в результате появляется свищ. Если на десне появился маленький мешочек, самостоятельно он не пройдет. Лучше обратиться к специалисту за консультацией по лечению свища. Если промедлить, состояние здоровья усугубляется уже в ближайшем будущем.
Если на десне появился маленький мешочек, самостоятельно он не пройдет. Лучше обратиться к специалисту за консультацией по лечению свища. Если промедлить, состояние здоровья усугубляется уже в ближайшем будущем.
Лечение свища
Нельзя заниматься самолечением, необходима консультация стоматолога. Доктор должен оценить степень заболевания, при необходимости вскрыть свищ и извлечь гной. Если этому процессу будут мешать пломбы, коронки и т.д., врач может их убрать.
Антибиотики используются в качестве вспомогательного средства. Но без похода к стоматологу тут не обойтись. Хороший специалист изучит проблему, пропишет правильный курс приема антибиотиков. Обычно употребляют таблетки от 5 до 10 дней в зависимости от размеров свища.
Часто используются средства народной медицины. Это неотъемлемая составляющая комплексного лечения. Последствие употребления средств народной медицины на организм могут быть непредсказуемыми. Поэтому без одобрения специалиста лучше не заниматься самолечением. Нельзя угадать реакцию организма. Многие лекарства состоят из трав, поэтому настои можно использовать в качестве антисептика или для устранения боли.
Нельзя угадать реакцию организма. Многие лекарства состоят из трав, поэтому настои можно использовать в качестве антисептика или для устранения боли.
Полоскать полость рта можно отварами из эвкалипта, тысячелетника, календулы. Такие процедуры моно делать даже, когда нет заболевания, а просто для профилактики. Рецепты для приготовления отваров нужно узнавать только у врача.
Лечение свища у взрослых
Стоматолог при осмотре зубов устраняет причины возникновения свища. Специалист подбирает курс лечения. Это могут быть антибиотики, антибактериальные гели или пасты. После сеанса нужно следовать рекомендациям дантиста.
Возможно оперативное вмешательство, если свищ находится под пломбой или коронкой. Врач делает надрез в области больного места и удаляет скопившийся гной.
Не исключается лечение в домашних условиях. При этом допускается употребление антисептиков или обезболивающих. Более сложные процедуры проводятся у стоматолога. При полоскании, особое внимание уделяйте пораженному месту на десне.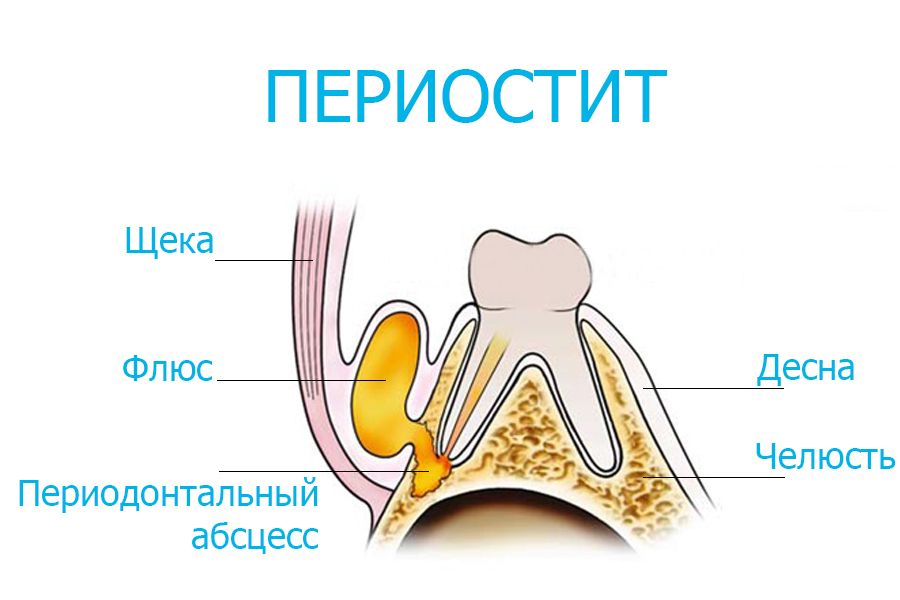 Старайтесь, чтобы лекарство всегда попадало на гнойный бугорок.
Старайтесь, чтобы лекарство всегда попадало на гнойный бугорок.
Лечение свища в период беременности
У беременной женщины организм ослаблен, поэтому наиболее подвергается разным инфекциям. В процессе вынашивания плода не рекомендуется употреблять антибиотики, поэтому чаще всего используется оперативное вмешательство с последующим лечением отварами или специальными мазями.
Можно использовать отвары из эвкалипта и календулы. Необходимо полоскать ими рот, стараясь обрабатывать пораженную зону. Такие средства помогут избежать хирургического вмешательства, которое применяется при беременности в исключительных случаях.
Народная медицина
Перечислим несколько популярных рецептов:
- Для начала нужно очистить канал от бактерий. Развитие свища блокируется настойкой золы. 1 горсть варится в 2 л воды полчаса. Полученная жидкость процеживается и употребляется в качестве средства для полоскания.
- Полоскание ротовой полости раствором соды с добавлением 1 ч.
 лож. порошка и 1 ст. воды с йодом.
лож. порошка и 1 ст. воды с йодом. - Средство для полоскания с экстрактом ромашки тоже используется.
- Из эвкалипта можно приготовить мазь. Листья мелко крошатся, размачиваются в подсолнечном масле. Смесь настаивается в течение дня, туда насыпают немного измельченного лука. Мазью пропитывается ватный тампон или бинт, прижимается к свищу. Лекарство способствует устранению гноя, заживляет ранку.
Профилактические меры
Своевременно начатое лечение дает высокие результаты, имеет благоприятные прогнозы на выздоровление пациента. Нужно обеспечивать не только качественную терапию свища, но и соблюдать меры профилактики.
Человек, переболевший однажды такой болезнью, рискует повторно столкнуться с ним. Во второй раз гнойник может образоваться на другом участке десны. Болезнь легче предотвратить, чем потом заниматься ее лечением. Для этого нужно соблюдать такие рекомендации:
- Регулярно проходить профилактические осмотры у стоматолога (раз в 6-12 месяцев).

- Обращаться за консультацией только к компетентным врачам.
- При подозрении на образование фистулы отбросить все мысли о самолечении и немедленно записаться на прием к стоматологу.
- Следить за чистотой ротовой полости.
Если соблюдать эти нехитрые правила, можно не волноваться по поводу такого неприятного заболевания, как фистула. Эти рекомендации помогают предотвратить развитие многих патологических процессов на слизистой.
Необходимо регулярно проводить чистку зубов от камня и полировку. Рекомендуется употреблять больше еды, содержащей кальций и другие витамины, способствующие укреплению эмали на зубах.
Для выявления свища делается рентгеновский снимок места удаленного зуба. Место нагноения вскрывается, удаляется гной, воспаленный участок промывается. После этого ставится дренаж для выведения гнойной массы в случае ее повторного появления. Пациентам дают антибиотики и лекарства от воспаления.
Категория Удаление зубов Опубликовал Mister stomatolog
Лечение ороантральной фистулы
- Вход в панель авторов
Что такое открытый доступ?
Открытый доступ — это инициатива, направленная на то, чтобы сделать научные исследования бесплатными для всех. На сегодняшний день наше сообщество сделало более 100 миллионов загрузок. Он основан на принципах сотрудничества, беспрепятственного открытия и, самое главное, научного прогресса. Будучи аспирантами, нам было трудно получить доступ к нужным нам исследованиям, поэтому мы решили создать новое издательство с открытым доступом, которое уравняет правила игры для ученых со всего мира. Как? Упрощая доступ к исследованиям и ставя академические потребности исследователей выше деловых интересов издателей.
На сегодняшний день наше сообщество сделало более 100 миллионов загрузок. Он основан на принципах сотрудничества, беспрепятственного открытия и, самое главное, научного прогресса. Будучи аспирантами, нам было трудно получить доступ к нужным нам исследованиям, поэтому мы решили создать новое издательство с открытым доступом, которое уравняет правила игры для ученых со всего мира. Как? Упрощая доступ к исследованиям и ставя академические потребности исследователей выше деловых интересов издателей.
Наши авторы и редакторы
Мы являемся сообществом из более чем 103 000 авторов и редакторов из 3 291 учреждения в 160 странах мира, включая лауреатов Нобелевской премии и некоторых самых цитируемых исследователей мира. Публикация на IntechOpen позволяет авторам получать цитирование и находить новых соавторов, а это означает, что больше людей увидят вашу работу не только из вашей собственной области исследования, но и из других смежных областей.
Оповещения о содержимом
Краткое введение в этот раздел, посвященный открытому доступу, особенно с точки зрения IntechOpen
Как это работаетУправление предпочтениями
Контакты
Хотите связаться? Свяжитесь с нашим головным офисом в Лондоне или командой по работе со СМИ здесь:
Карьера
Наша команда постоянно растет, поэтому мы всегда ищем умных людей, которые хотят помочь нам изменить мир научных публикаций.
Рецензируемая глава в открытом доступе
Автор:
Гухан Дергин, Юсуф Эмес, Чагри Делилбасы и Гокхан Гурлер
0007DOI: 10.5772/63403
СКАЧАТЬ БЕСПЛАТНОИз отредактированного тома
Под редакцией Мохаммада Хосейна Калантара Мотамеди
Сведения о книге Заказать Печать
Обзор показателей главы
9002 5 723 загрузки главПосмотреть полные показатели
СКАЧАТЬ БЕСПЛАТНОРекламное объявление
Abstract
Сообщение между верхнечелюстной пазухой и полостью рта является частым осложнением в челюстно-лицевой хирургии. Это происходит в основном в результате удаления премоляров и моляров верхней челюсти, когда дно пазухи находится близко к верхушке зуба. Это также может произойти после инфекции, поражающей зубы верхней челюсти, проникновения в полость пазухи кисты или карциномы, травмы, операции Колдуэлла-Люка или других дентоальвеолярных процедур или процедур имплантации. Отверстия размером менее 2 мм могут заживать спонтанно, в то время как более крупные отверстия требуют хирургического лечения. Ороантральная фистула (ОАФ) может развиться как осложнение удаления зубов, в результате инфекции или как последствия лучевой терапии, травмы и удаления кист или опухолей верхней челюсти. Были изучены различные методы закрытия ороантральных сообщений. Однако чаще всего возникает вопрос, как обеспечить лучшее заживление области дефекта и донорского участка. В этой главе обсуждаются этиология, клинические особенности, медикаментозное и хирургическое лечение ОФП, а также преимущества и недостатки различных методов закрытия.
Это происходит в основном в результате удаления премоляров и моляров верхней челюсти, когда дно пазухи находится близко к верхушке зуба. Это также может произойти после инфекции, поражающей зубы верхней челюсти, проникновения в полость пазухи кисты или карциномы, травмы, операции Колдуэлла-Люка или других дентоальвеолярных процедур или процедур имплантации. Отверстия размером менее 2 мм могут заживать спонтанно, в то время как более крупные отверстия требуют хирургического лечения. Ороантральная фистула (ОАФ) может развиться как осложнение удаления зубов, в результате инфекции или как последствия лучевой терапии, травмы и удаления кист или опухолей верхней челюсти. Были изучены различные методы закрытия ороантральных сообщений. Однако чаще всего возникает вопрос, как обеспечить лучшее заживление области дефекта и донорского участка. В этой главе обсуждаются этиология, клинические особенности, медикаментозное и хирургическое лечение ОФП, а также преимущества и недостатки различных методов закрытия.
Ключевые слова
- OROANTRAL FISTULAS
- МЕЗИЛЛИЧЕСКАЯ ПРОИЗВОДИТЕЛЬНЫЕ ПЕРЕКЛЮЧЕНИЯ
- Шлипы
- Оральная хирургия
- Оральная полость
1. Введение
АБНАЛЬНАЯ СООБЩЕНИЯ ИЛИ ИЛИ ИЛИ ИЛИ ИЛИ ИОЛ ИОЛ ИЛИ ИОЛ ИЛИ ИОЛ ИЛИ ИОЛ ИЛИ ИОЛ ИЛИ ИОЛ ИЛИ ИОЛ ИЛИ ИОЛ ИЛИ ИЛИ ОРИЦА ИЛИ СОЕДИНЕНИЯ ИЛИ АБРИОНАЛЬНА. OAC между верхнечелюстной пазухой и полостью рта является частым осложнением в челюстно-лицевой хирургии, возникающим в основном в результате удаления премоляров и моляров, когда дно пазухи находится близко к верхушке зуба и отделено тонкой костной пластинкой [1-3]. В физиологических условиях толщина слизистой оболочки верхнечелюстной пазухи колеблется от 1 до 7 мм [4, 5], но в некоторых случаях, когда костное дно антрального отдела резорбируется периапикальными инфекциями или кистами, риск ОАК увеличивается. Это также может произойти после инвазии полости пазухи кистами и опухолями, челюстно-лицевых хирургических процедур, таких как непрямая или прямая подтяжка синуса, операций по дентоальвеолярной пластике или корректирующих операций, таких как ортогнатические операции. ОАК также могут возникать вследствие травмы [1, 3]. Эпителизация сообщения между полостью рта и верхнечелюстной пазухой образует патологический ход, который называется ороантральным свищом (ОАФ). Описаны различные методы закрытия OAF. Однако возникает вопрос, как обеспечить лучшее заживление области дефекта и донорского участка. В этой главе обсуждаются этиология, клинические особенности, медикаментозные и хирургические методы лечения ОФП.
Это также может произойти после инвазии полости пазухи кистами и опухолями, челюстно-лицевых хирургических процедур, таких как непрямая или прямая подтяжка синуса, операций по дентоальвеолярной пластике или корректирующих операций, таких как ортогнатические операции. ОАК также могут возникать вследствие травмы [1, 3]. Эпителизация сообщения между полостью рта и верхнечелюстной пазухой образует патологический ход, который называется ороантральным свищом (ОАФ). Описаны различные методы закрытия OAF. Однако возникает вопрос, как обеспечить лучшее заживление области дефекта и донорского участка. В этой главе обсуждаются этиология, клинические особенности, медикаментозные и хирургические методы лечения ОФП.
Объявление
2. Этиология
Наиболее частой причиной ОАК является удаление жевательных зубов, корни которых находятся в тесной связи с верхнечелюстной пазухой. Несмотря на то, что более ранние исследования указывали на вторые премоляры как на самый высокий риск ОАК во время удаления [6], в более поздних исследованиях сообщалось, что коренные зубы располагаются в непосредственной близости от дна пазухи [7–10]; Güven [11] заявил, что в его исследовании удаление второго моляра с последующим удалением первого моляра имело самый высокий риск. ОАК в результате удаления зубов наиболее часто встречаются в третьем десятилетии жизни и встречаются в основном у взрослых с небольшим количеством жевательных зубов, у которых расширены верхнечелюстные пазухи. Из-за их недоразвитых небольших верхнечелюстных пазух риск ОАК во время удаления у детей очень низок. Общее мнение состоит в том, что ОАК должны быть закрыты в течение 24–48 ч для предотвращения свищей и синуситов [12, 13].
ОАК в результате удаления зубов наиболее часто встречаются в третьем десятилетии жизни и встречаются в основном у взрослых с небольшим количеством жевательных зубов, у которых расширены верхнечелюстные пазухи. Из-за их недоразвитых небольших верхнечелюстных пазух риск ОАК во время удаления у детей очень низок. Общее мнение состоит в том, что ОАК должны быть закрыты в течение 24–48 ч для предотвращения свищей и синуситов [12, 13].
Инфекции, операции по удалению кист и опухолей, выполненные в задней части верхней челюсти, и травмы также могут приводить к формированию ОАК. OAC можно встретить после процедуры увеличения синуса из-за инфицирования материала трансплантата или неправильного разреза во время операции. Недир и др. [14] сообщили о формировании ОАК после отторжения дентального имплантата в области второго моляра. Имплантат, который был установлен через 10 лет после синус-лифтинга и потери остеоинтеграции, привел к удалению имплантата, что вызвало ОАК. Верхнечелюстной остеонекроз вследствие применения бисфосфонатов может вызвать синусит и ОАК, а удаление некротизированной кости у этих пациентов по показаниям может вызвать ОАК [15].
Advertisement
3. Клинические данные и диагностика
Воздух и жидкости, поступающие в нос и рот, являются основными клиническими признаками после формирования ОАК. Клиницист может увидеть пузырьки крови в дефекте или пациент может почувствовать утечку воздуха при высморкании с закрытыми ноздрями. Обычно больные жалуются на неприятные соленые выделения в рот из отверстия, запах, заброс жидкости и пищи в нос изо рта или подсос воздуха, что иногда затрудняет курение. Пациенты могут также испытывать резонанс своих проблем со звуком и речью, если дефект большой. Всасывание розетки может создать глухой звук, указывающий на связь. Мембрана пазухи иногда может быть интактной. Поэтому следует уделять большое внимание исследованию перфорации методами зондирования или аспирации, которые могут привести к разрыву мембраны пазухи, которая иногда может быть интактной [16, 17].
Наличие одного или нескольких из перечисленных симптомов может указывать на ОАК или свищ, в то время как у некоторых пациентов эти признаки могут отсутствовать, если проход слишком мал или закрыт крупным полипом. Чтобы подтвердить клинические данные, клиницист должен рентгенологически обследовать участок с помощью панорамной рентгенограммы или компьютерной томографии (КТ). Дентальная томография дает четкие данные о перфорации и ее размерах, если дефект закрыт полипозом или грануляционной тканью [18].
Чтобы подтвердить клинические данные, клиницист должен рентгенологически обследовать участок с помощью панорамной рентгенограммы или компьютерной томографии (КТ). Дентальная томография дает четкие данные о перфорации и ее размерах, если дефект закрыт полипозом или грануляционной тканью [18].
Advertisement
4. Лечение ОАС/фистул
Поскольку почти все задние зубы подвержены риску ОАС, клиницист должен тщательно обследовать пациента перед удалением. Взаимосвязь между верхушками зубов верхней челюсти и верхнечелюстной пазухой, толщиной кортикального слоя дна пазухи, апикальными гранулемами и кистами, которые могли вызвать резорбцию дна пазухи, следует оценивать рентгенологически. После экстракции более безопасно, если края раны хорошо сближены и стабилизированы швами, если хирург подозревает небольшую перфорацию. Большие перфорации могут быть закрыты местными лоскутами [1, 19]., 20].
Случайная небольшая перфорация во время дентоальвеолярного хирургического вмешательства, такого как сверление при имплантации, апикоэктомия зубов верхней челюсти и удаление кист и опухолей, может быть устранена интраоперационно, если пазуха не инфицирована. Хирург должен быть осторожен, чтобы не закрыть дефект с чрезмерным натяжением тканей, что может увеличить риск расхождения послеоперационной раны [21].
Хирург должен быть осторожен, чтобы не закрыть дефект с чрезмерным натяжением тканей, что может увеличить риск расхождения послеоперационной раны [21].
Основной задачей врача при лечении ОАК/фистулы является закрытие дефекта и предотвращение проникновения бактерий полости рта и остатков пищи в пазуху. Эти оральные загрязнения могут инфицировать пазухи или вызывать воспаление, которое может вызвать нарушение цилиарной функции, проблемы с ареолацией пазух, заложенность носа и синусит. Но перед закрытием OAF симптомы, связанные с воспалением в пазухах, такие как персистирующие гнойные выделения из OAF, неприятный запах, заложенность и выделения из носа, постназальное затекание, должны быть устранены медикаментозно с помощью антибиотиков, частых промываний антрального отдела и деконгестантов. Пациенты должны находиться под тщательным наблюдением и должны часто оцениваться, если ОАК или свищ имеют какие-либо симптомы острого синусита. Вне зависимости от выбранной методики следует учитывать два основных момента. Во-первых, инфекцию пазухи необходимо лечить с помощью адекватного дренажа носа. Этого можно добиться с помощью процедуры Колдуэлла-Люка с назальной гастростомией или эндоскопической хирургии околоносовых пазух. Во-вторых, уменьшение заложенности носа с помощью деконгестанта и стерильной физиологической воды для получения естественного дренажа и ареоляции устья. Избегайте длительного применения местных назальных деконгестантов, которые могут вызвать рецидив заложенности носа [16, 22].
Во-первых, инфекцию пазухи необходимо лечить с помощью адекватного дренажа носа. Этого можно добиться с помощью процедуры Колдуэлла-Люка с назальной гастростомией или эндоскопической хирургии околоносовых пазух. Во-вторых, уменьшение заложенности носа с помощью деконгестанта и стерильной физиологической воды для получения естественного дренажа и ареоляции устья. Избегайте длительного применения местных назальных деконгестантов, которые могут вызвать рецидив заложенности носа [16, 22].
Реклама
5. Хирургическое лечение ОФП
Предпочтительность метода закрытия ОАК зависит от размера дефекта (который иногда трудно оценить клинически), состояния окружающих тканей, состояния верхнечелюстной пазухи и время постановки диагноза. Кроме того, следует принимать во внимание послеоперационное ортопедическое планирование (например, планирование зубных имплантатов) [19, 23].
Успех закрытия OAC или OAF тесно связан со здоровьем пораженной верхнечелюстной пазухи. При нарушении дренирования антрального отдела посредством мукоцилиарного транспорта и обструкции остеомеатального комплекса может потребоваться комбинированный доступ к ОАК [23]. Несмотря на то, что открытый доступ к верхнечелюстной пазухе применялся в течение длительного времени (операция Колдуэлла-Люка), функциональная эндоскопическая хирургия гайморовых пазух в сочетании с внутриротовой техникой закрытия в настоящее время является методом выбора у этих пациентов [10, 21, 24].
При нарушении дренирования антрального отдела посредством мукоцилиарного транспорта и обструкции остеомеатального комплекса может потребоваться комбинированный доступ к ОАК [23]. Несмотря на то, что открытый доступ к верхнечелюстной пазухе применялся в течение длительного времени (операция Колдуэлла-Люка), функциональная эндоскопическая хирургия гайморовых пазух в сочетании с внутриротовой техникой закрытия в настоящее время является методом выбора у этих пациентов [10, 21, 24].
Закрытие OAF редко требует костной реконструкции, за исключением пациентов с восстановлением расщелины или восстановлением имплантата. Когда внутриротовых донорских участков недостаточно, можно использовать внеротовые участки, такие как свод свода черепа или передний гребень подвздошной кости. Различные авторы ранее описали различные методы закрытия OAC. Агарвал [24] и соавт. предложили пришивание богатых тромбоцитами фибриновых валиков к месту сообщения, хотя они не упомянули свои критерии показаний для этой техники. Ноэль и др. [17] использовали носо-перегородочный лоскут на ножке у пациента, ранее перенесшего лучевую терапию. У пациента, которого они описали, было отверстие диаметром 10 мм, которое было успешно закрыто. Для лечения ОАК было предложено использование аллогенных материалов, ксенотрансплантатов или аллопластических материалов, а также размещение третьего моляра или зубного имплантата в дефекте. Но все эти методы редко используются в литературе и заменяются методами лечения мягких тканей [16].
Ноэль и др. [17] использовали носо-перегородочный лоскут на ножке у пациента, ранее перенесшего лучевую терапию. У пациента, которого они описали, было отверстие диаметром 10 мм, которое было успешно закрыто. Для лечения ОАК было предложено использование аллогенных материалов, ксенотрансплантатов или аллопластических материалов, а также размещение третьего моляра или зубного имплантата в дефекте. Но все эти методы редко используются в литературе и заменяются методами лечения мягких тканей [16].
В литературе описано несколько хирургических методов закрытия OAF. Щечные и небные лоскуты являются широко используемыми методами, в то время как другие местные лоскуты в основном представляют собой вариации этих двух методов. Отдаленные лоскуты, такие как жировая ткань щечной ножки, язык и лоскуты височных мышц, также используются для закрытия OAF. Размер и локализация дефекта, наличие острой или хронической инфекции в пазухах и отсутствие достаточной вестибулярной глубины или ороговевших тканей, окружающих дефект, являются определяющими факторами в выборе хирургической техники для закрытия дефекта. Кроме того, при планировании дизайна лоскута хирург должен учитывать, является ли он немедленным или отсроченным, есть ли толстые и здоровые ткани, окружающие дефект, и является ли пациент здоровым или соматически скомпрометированным [16].
Кроме того, при планировании дизайна лоскута хирург должен учитывать, является ли он немедленным или отсроченным, есть ли толстые и здоровые ткани, окружающие дефект, и является ли пациент здоровым или соматически скомпрометированным [16].
5.1. Щечный доступ
5.1.1. Щечные лоскуты продвижения
Щечные лоскуты продвижения являются одними из наиболее часто используемых методов закрытия OAC. Это связано с простотой техники. Несмотря на то, что в литературе утверждается, что ОАК могут спонтанно заживать при размере дефекта менее 1–2 мм, это может быть не так для всех небольших дефектов. [8, 11, 25, 26]. В некоторых исследованиях сообщалось даже о спонтанном заживлении ОАК размером до 5 мм [8]. Когда в месте сообщения есть инфекция, и сообщение остается открытым в течение длительного периода времени, это может привести к формированию OAF. Из-за этих фактов большинство хирургов могут предпочесть щечные лоскуты в качестве лечения первого выбора даже при небольших сообщениях, где возможно закрытие простым наложением швов [27].
Лоскут Рермана и лоскут Моцара — два наиболее часто используемых щечных лоскута. Эти два лоскута также могут иметь недостатки по сравнению с простым наложением швов, потому что отражение слизисто-надкостничного лоскута может привести к отеку, а также требует от стоматолога надлежащей подготовки для выполнения этой операции. Другим недостатком щечного лоскута является риск потери глубины вестибулярной борозды, даже несмотря на то, что лоскут Моцара приводит к меньшему уплощению вестибулярной борозды согласно Vowern [8].
Существуют методы безлоскутного закрытия, которые представляют собой простое размещение рассасывающихся материалов в лунке, таких как окисленная целлюлоза [28]. Эти материалы поддерживают закрытие, стабилизируя сгусток крови в лунке. Следует иметь в виду, что в настоящее время не существует общепринятых рекомендаций по выбору метода закрытия. По этой причине эти безлоскутные методы очень часто используются врачами общей практики из-за их простоты, не требующей обширных хирургических навыков. Несмотря на то, что некоторые исследования показывают, что эти простые методы столь же эффективны для закрытия, как и щечный лоскут, эти исследования не всегда считаются воспроизводимыми с точки зрения метода анализа осложнений [27, 28]. Как правило, невозможно узнать точный размер отверстия в дне пазухи без отражения лоскута. Поэтому стоматологи должны быть осторожны при принятии решения об использовании безлоскутной техники и должны помнить, что дефект может быть больше, чем они думают. Обычная рентгенограмма (периапикальная пленка или ортопантомограмма) может дать представление о размере дефекта. Когда происходит OAC, вероятность успеха очень высока, когда достигается немедленное закрытие. Эта скорость значительно снижается, когда закрытие выполняется вторично [1, 29].]. Инфицированные ткани, апикальные кисты и инородные тела должны быть удалены из лунки, если они могут препятствовать заживлению [1, 11, 26].
Несмотря на то, что некоторые исследования показывают, что эти простые методы столь же эффективны для закрытия, как и щечный лоскут, эти исследования не всегда считаются воспроизводимыми с точки зрения метода анализа осложнений [27, 28]. Как правило, невозможно узнать точный размер отверстия в дне пазухи без отражения лоскута. Поэтому стоматологи должны быть осторожны при принятии решения об использовании безлоскутной техники и должны помнить, что дефект может быть больше, чем они думают. Обычная рентгенограмма (периапикальная пленка или ортопантомограмма) может дать представление о размере дефекта. Когда происходит OAC, вероятность успеха очень высока, когда достигается немедленное закрытие. Эта скорость значительно снижается, когда закрытие выполняется вторично [1, 29].]. Инфицированные ткани, апикальные кисты и инородные тела должны быть удалены из лунки, если они могут препятствовать заживлению [1, 11, 26].
Для выполнения щечного лоскута делают два вертикальных расходящихся разреза на мезиальном и дистальном концах лунки. Разрезы должны выходить за пределы дефекта и лежать на здоровой кости. После подъема слизисто-надкостничного лоскута десневые края лунки деэпителизируют острым инструментом. Затем лоскут располагается нёбно и первичное закрытие достигается несколькими швами. Иногда может потребоваться апикальный надкостничный релиз лоскута. После операции следует назначить антибиотик. Хирурги могут иногда назначать послеоперационные назальные деконгестанты. При наличии свища с инфекцией пазухи в первую очередь необходимо лечить инфекцию. Некоторые авторы рекомендуют перед операцией ежедневное орошение перфорированного антрального отдела растворами антибиотиков [30].
Разрезы должны выходить за пределы дефекта и лежать на здоровой кости. После подъема слизисто-надкостничного лоскута десневые края лунки деэпителизируют острым инструментом. Затем лоскут располагается нёбно и первичное закрытие достигается несколькими швами. Иногда может потребоваться апикальный надкостничный релиз лоскута. После операции следует назначить антибиотик. Хирурги могут иногда назначать послеоперационные назальные деконгестанты. При наличии свища с инфекцией пазухи в первую очередь необходимо лечить инфекцию. Некоторые авторы рекомендуют перед операцией ежедневное орошение перфорированного антрального отдела растворами антибиотиков [30].
Фальчи и др. [30] описали модификацию этой методики у пациента с ОФП. Они сшивали края слизистой оболочки фистулы перед отражением щечного лоскута. Затем на это ушитое место натягивали щечный лоскут и подворачивали под небный лоскут, который поднимали одновременно со щечным лоскутом.
Основным недостатком этой простой и безопасной методики является слабая перфузия лоскута, что может привести к невозможности закрытия крупных дефектов. Ялчин и др. [12] рекомендуют использовать этот метод для небольших дефектов. Как упоминалось ранее, эта техника может привести к уплощению вестибулярной борозды, и у пациентов с полной адентией может потребоваться вторичная вестибулопластика. У пациентов с полной адентией предпочтение отдается технике небного лоскута, особенно если альвеолярный гребень сильно атрофирован. В своем исследовании 23 случаев Yaçın et al. выполнили щечный лоскут у 10 пациентов, а потеря вестибулярной глубины наблюдалась только у 2 пациентов в конце 6 месяцев.
Ялчин и др. [12] рекомендуют использовать этот метод для небольших дефектов. Как упоминалось ранее, эта техника может привести к уплощению вестибулярной борозды, и у пациентов с полной адентией может потребоваться вторичная вестибулопластика. У пациентов с полной адентией предпочтение отдается технике небного лоскута, особенно если альвеолярный гребень сильно атрофирован. В своем исследовании 23 случаев Yaçın et al. выполнили щечный лоскут у 10 пациентов, а потеря вестибулярной глубины наблюдалась только у 2 пациентов в конце 6 месяцев.
Щечные выдвижные лоскуты можно с уверенностью предпочесть у пациентов с зубами без альвеолярной резорбции и костным дефектом размером менее 5 мм в дне пазухи для немедленного закрытия ОАК. Щечные лоскуты можно использовать у пациентов с полной адентией и в том случае, если свищ находится на щечной стороне альвеолярного гребня [12]. Несмотря на первоначальное успешное закрытие, как пациент, так и хирург должны знать, что всегда существует риск повторного формирования ОФП [21]. Нойшль и др. [31] сообщили об очень редком осложнении, при котором проток околоушной железы был ятрогенно вшит в верхнечелюстную пазуху во время закрытия ОАК щечным лоскутом.
Нойшль и др. [31] сообщили об очень редком осложнении, при котором проток околоушной железы был ятрогенно вшит в верхнечелюстную пазуху во время закрытия ОАК щечным лоскутом.
5.1.1.1. Техника
После иссечения свищевого хода трапециевидный щечный слизисто-надкостничный лоскут отслаивают и обнажают латеральную стенку верхней челюсти. Горизонтальные послабляющие разрезы выполняются в самой апикальной части лоскута, что позволяет без натяжения перемещать и дотягивать лоскут до дефекта. После освобождения лоскута его можно продвигать к дефекту и пришивать к небной ткани (рис. 1а–в).
Рис. 1.
Иллюстрация щечных лоскутов: (a—c) метод продвижения щечного лоскута, (d—e) щечный жировой лоскут.
5.1.2. Щечный жировой лоскут
Другим распространенным буккальным подходом к OAC является использование буккального жирового тела (BFP). Использование BFP для лечения OAF сначала было просто альтернативой закрытию дефектов малого и среднего размера; однако в настоящее время он также используется при больших костных дефектах. Этот метод был впервые описан Egyedi в конце 1970-х годов [32], и его использование стало более распространенным после исследования Tideman et al. [33], которые показали, что BFP эпителизировался в течение 3–4 недель. Этот метод используется не только при лечении ОФП, но и при реконструкции дефектов верхней челюсти среднего размера (например, при иссечении опухоли) [34–36]. Щечный жировой лоскут содержит 10 мл жировой ткани. Жировая ткань доступна через полость рта, щечная и височная ветви верхнечелюстной артерии, лицевая артерия и поверхностная височная артерия в достаточной степени кровоснабжают ее, что делает ее хорошим материалом для закрытия дефектов верхней челюсти среднего размера. [37].
Использование BFP для лечения OAF сначала было просто альтернативой закрытию дефектов малого и среднего размера; однако в настоящее время он также используется при больших костных дефектах. Этот метод был впервые описан Egyedi в конце 1970-х годов [32], и его использование стало более распространенным после исследования Tideman et al. [33], которые показали, что BFP эпителизировался в течение 3–4 недель. Этот метод используется не только при лечении ОФП, но и при реконструкции дефектов верхней челюсти среднего размера (например, при иссечении опухоли) [34–36]. Щечный жировой лоскут содержит 10 мл жировой ткани. Жировая ткань доступна через полость рта, щечная и височная ветви верхнечелюстной артерии, лицевая артерия и поверхностная височная артерия в достаточной степени кровоснабжают ее, что делает ее хорошим материалом для закрытия дефектов верхней челюсти среднего размера. [37].
Разрез аналогичен технике буккального лоскута. Чтобы обнажить BFP, надкостницу надрезают позади скулового контрфорса.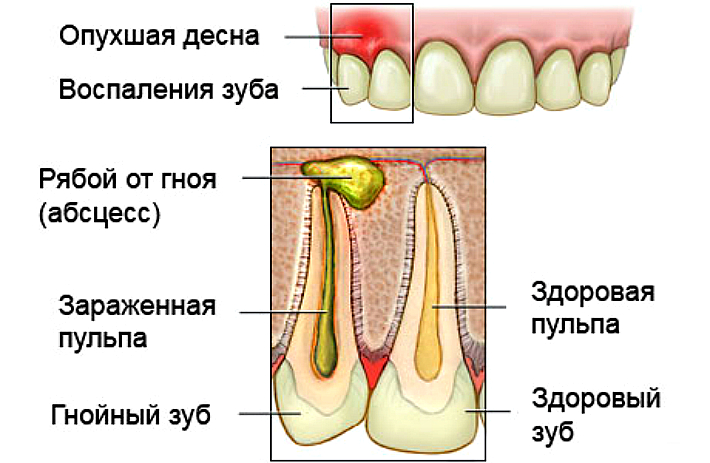 Воздействуют на жировую ткань путем экстраорального нажатия ниже скуловой дуги. Затем жировое тело подшивают к небным тканям, закрывая свищ.
Воздействуют на жировую ткань путем экстраорального нажатия ниже скуловой дуги. Затем жировое тело подшивают к небным тканям, закрывая свищ.
Многие авторы сообщают об успехе этого метода. Мохан и др. использовали методику у 11 пациентов по поводу различной патологии, включая иссечение плеоморфной аденомы, и только у одного пациента наблюдали частичную потерю трансплантата и у другого — гематому [38]. Мартин-Гранизо и др. [39] сообщили об успешном применении этой техники у своих пациентов, даже у тех, у кого был частичный некроз лоскута. Незафати и др. [40] провели исследование, в котором сравнивали методы щечного лоскута и буккального жирового лоскута, и пришли к выводу, что оба метода одинаково успешны. Инфицирование жировой ткани является основной проблемой этой методики.
5.1.2.1. Техника
Вокруг дефекта делают циркулярный разрез с краем 3 мм (рис. 2), полностью иссекают эпителиальный ход с воспалительной тканью и выполняют два вертикальных разреза с продолжением в преддверие.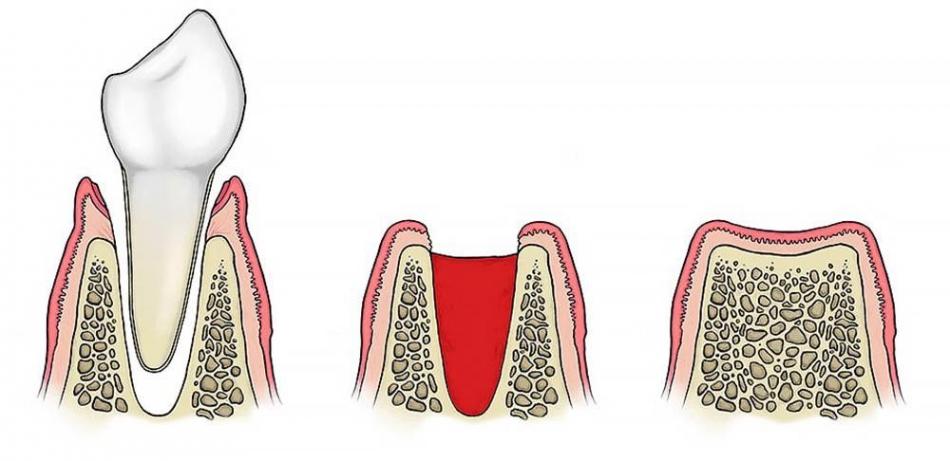
Рис. 2.
(а—в) Иллюстрация ротационного лоскута на всю толщину, (б—г) метод язычного лоскута для закрытия больших ороантральных дефектов.
Трапециевидный щечный слизисто-надкостничный лоскут отводят и обнажают латеральную стенку верхней челюсти. Щечный жир обнажается вертикальным разрезом через надкостницу кзади от скуловой опоры. Применение внешнего давления ниже скуловой дуги помогает при выпячивании BFP. После осторожного извлечения BFP высвобождается путем тщательного рассечения ножницами. После набора достаточной длины лоскут продвигали к дефекту ротовой полости из-за коренных зубов и фиксировали на свище рассасывающимися полидиоксаноновыми швами над жировым телом, которое осторожно продвигали над дефектом бонга (рис. 3) и закрепляли швами. (Рисунок 4). Наконец, слизисто-надкостничный лоскут возвращают в исходное положение с наложением швов между BFP и щечным лоскутом. Жир остается открытым во рту без какого-либо покрытия (рис. 1d–f).
Жир остается открытым во рту без какого-либо покрытия (рис. 1d–f).
Рисунок 3.
Иссеченная стенка свища в области правого верхнечелюстного моляра.
Рис. 4.
Формирование собачьего уха при ротационном лоскуте на всю толщину в точке вращения (отмечено стрелкой).
5.1.3. Небные лоскуты
Небные лоскуты бывают разных форм, которые можно классифицировать как прямоходовые, ротационно-поступательные, шарнирные, островковые лоскуты, подслизистые островковые лоскуты на ножке, подслизистые соединительнотканные лоскуты [1, 10].
5.1.4. Полнослойный небный лоскут
Полнослойные ротационные небные лоскуты обладают преимуществами кератинизированной ткани, сохранения вестибулярной глубины и достаточного кровоснабжения для лучшего заживления. Однако толстая ороговевшая ткань ограничивает ротацию, если OAF располагается на бугристости верхней челюсти [1, 41]. При использовании полнослойных небных ротационных лоскутов в точке поворота во время ротации лоскута может возникнуть перегиб или образование «собачьего уха», что может нарушить кровоснабжение, предрасполагать пациента к венозному застою и ухудшить адаптацию дистальной части лоскута. клапан. Kruger предложил иссекать V-образный разрез в области наибольшего изгиба лоскута для предотвращения складок и складок [3]. При полнослойных небных ротационных лоскутах техника обнажает костную структуру твердого неба и иногда требуется для повторной эпителизации, что вызывает серьезные жалобы, такие как боль, жжение и отек твердого неба. 13 Существует также риск некроза обнаженной кости на донорском участке, особенно у пациентов с системными нарушениями. Эрдоган и др. [42] сообщили о неожиданном некрозе небной кости у диабетиков после использования полнослойных небных ротационных лоскутов.
Однако толстая ороговевшая ткань ограничивает ротацию, если OAF располагается на бугристости верхней челюсти [1, 41]. При использовании полнослойных небных ротационных лоскутов в точке поворота во время ротации лоскута может возникнуть перегиб или образование «собачьего уха», что может нарушить кровоснабжение, предрасполагать пациента к венозному застою и ухудшить адаптацию дистальной части лоскута. клапан. Kruger предложил иссекать V-образный разрез в области наибольшего изгиба лоскута для предотвращения складок и складок [3]. При полнослойных небных ротационных лоскутах техника обнажает костную структуру твердого неба и иногда требуется для повторной эпителизации, что вызывает серьезные жалобы, такие как боль, жжение и отек твердого неба. 13 Существует также риск некроза обнаженной кости на донорском участке, особенно у пациентов с системными нарушениями. Эрдоган и др. [42] сообщили о неожиданном некрозе небной кости у диабетиков после использования полнослойных небных ротационных лоскутов. Использование небного стента рекомендуется после ротационных операций с небным лоскутом для уменьшения отека и стабилизации лоскута в новом положении [43].
Использование небного стента рекомендуется после ротационных операций с небным лоскутом для уменьшения отека и стабилизации лоскута в новом положении [43].
5.1.4.1. Техника
Рисунок 5.
Собачье ухо было удалено, приспособлено к дефекту и закрыто ротационным лоскутом на всю толщину.
В технике ротации слизисто-надкостничного небного лоскута на всю толщину конструкция лоскута располагается в соответствии с большой небной артерией. Формируют дополнительный лоскут длиной около 1 см для закрытия свища без натяжения на щечном костном основании. Дефект кости и угол поворота являются ключевыми моментами при определении ширины лоскута. Следует оценить образование перегиба в точке поворота лоскута; если имеется образование собачьего уха, его следует удалить для лучшей адаптации (рис. 2 а–с и 3 9).0181 – 6).
Рисунок 6.
Заживление свища. После закрытия FTPF (полнослойный небный лоскут).
5.1.5. Модифицированный подслизистый соединительнотканный лоскут
Dergin et al. [44] сообщили об использовании модифицированного подслизистого соединительнотканного лоскута для восстановления ОФП. При использовании модифицированного соединительнотканного лоскута из-за его эластичности не образуются складки или загнутые уши, и он позволяет лучше манипулировать и адаптироваться при закрытии OAF в области второго и третьего моляров. При модифицированной методике лоскута соединительной ткани все донорские участки закрывались лоскутами слизистой оболочки, закрывающими подлежащую кость. В модифицированном лоскуте из соединительной ткани в послеоперационном периоде не требуется небная акриловая пластина.
Ito и Hara [45] модифицировали небный лоскут на ножке, создав подслизистый соединительнотканный лоскут на ножке, и сообщили, что разделение лоскута на верхний слой слизистой оболочки и нижележащий слой соединительной ткани решает проблему обнажения кости в донорском участке. Заживление на донорском участке происходит в течение 1 месяца. Методика обязана своим успехом хорошему кровоснабжению и подвижности без напряжения [46]. Единственными недостатками этой методики являются сложность диссекции, возможность повреждения кровоснабжения и необходимость в опытном хирурге [45, 46].
Заживление на донорском участке происходит в течение 1 месяца. Методика обязана своим успехом хорошему кровоснабжению и подвижности без напряжения [46]. Единственными недостатками этой методики являются сложность диссекции, возможность повреждения кровоснабжения и необходимость в опытном хирурге [45, 46].
Техника небного лоскута на ножке на основе соединительной ткани, описанная Dergin et al. [44] отличается от техники Ito и Hara [45] конструкцией слизистых лоскутов и препарированием подслизистого туннеля. Подготовка длинного узкого лоскута слизистой оболочки сопряжена с риском некроза и инфицирования вышележащего лоскута слизистой оболочки на донорском участке.
5.1.5.1. Техника
При модифицированной технике небного соединительнотканного лоскута (рис. 7а) на слизистой оболочке неба в 4 мм от десневого края моляров и премоляров выполняли Н-образный разрез в виде окна с медиальным разрезом 2–3. мм от средней линии. Стенка свища иссекается по окружности и кюретируется грануляционная ткань (рис. 8).
8).
Рисунок 7.
Иллюстрация модифицированной методики соединительной ткани a: иссечение стенки свища, b: H-разрез, c: оконцеобразные лоскуты артериальной небной соединительной ткани и рассечение артериального соединительнотканного лоскута, d: маневр небного туннеля, e: сшивание.
Рисунок 8.
Ороантральный свищ с иссеченной стенкой свища.
После иссечения фистулы слизистая двух малых лоскутов Н-образного оконечного разреза (рис. 7b и 10) была приподнята и отделена от подлежащей соединительной ткани без нарушения целостности слизистого лоскута (рис. 9).).
Рис. 9.
w3.org/2001/XMLSchema-instance»> Интраоперационный вид Н-образного разреза.
Рисунок 10.
Приподнятый Н-образный лоскут слизистой оболочки (отмечен звездочками).
Подстилающую артериализованную соединительную ткань сначала рассекали в области премоляров и клыков, где резцовая и большая небная артерии анастомозируют (рис. 7c и 11).
Рис. 11.
Интраоперационный вид приподнятого небного соединительнотканного лоскута.
Рис. 12.
Ориентация лоскута, проходящего через небный туннель, к подлежащему свищу во время операции.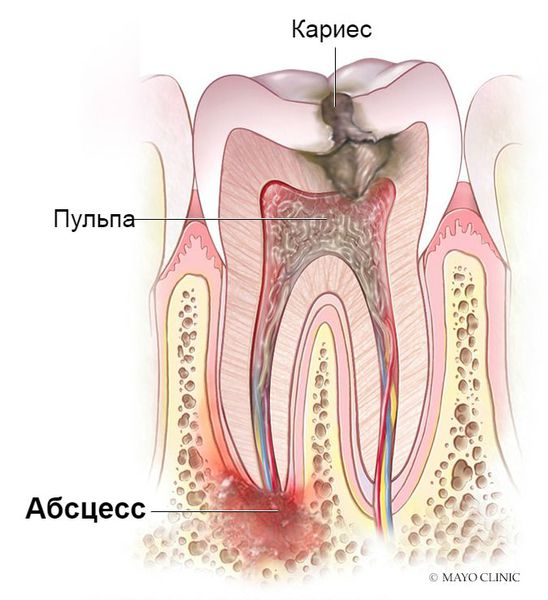
Соединительная ткань была приподнята с надкостницей, как в ротационных небных лоскутах. Повернутый лоскут был проведен через полнослойный тканевый туннель, предварительно подготовленный на небной стороне OAF (рис. 7d и 12).
Лоскут вставлен под слизистую оболочку щеки и зашит полигликаном 4/0 без натяжения. Малые лоскуты Н-типа были сшиты полигликаном 4/0 и оставлены для первичного заживления (рис. 7д, 13 и 14).
Рисунок 13.
После того, как малые лоскуты слизистой были ушиты, не осталось места для вторичного заживления.
Рисунок 14.
Заживление свища. После закрытия MPCF (модифицированный небный соединительнотканный лоскут).
5.1.6. Отдаленные лоскуты
Местные лоскуты являются методом выбора в большинстве случаев ОАК..jpg.d7a17409728026726c55f3c9df829762.jpg) Однако иногда эти лоскуты могут оказаться несостоятельными, и для лечения особо крупных дефектов можно использовать лоскуты на ножке из отдаленных участков. Эти лоскуты обычно выбирают из анатомических участков, находящихся в непосредственной близости от дефекта. Латеральный лоскут языка был описан как метод закрытия OAF [47]. Латеральные язычные лоскуты применяют для лечения дефектов бокового неба и латерального альвеолярного отростка, а также на послеоперационном 14 -й -й день ножка разорвана [48] (рис. 2в и г).
Однако иногда эти лоскуты могут оказаться несостоятельными, и для лечения особо крупных дефектов можно использовать лоскуты на ножке из отдаленных участков. Эти лоскуты обычно выбирают из анатомических участков, находящихся в непосредственной близости от дефекта. Латеральный лоскут языка был описан как метод закрытия OAF [47]. Латеральные язычные лоскуты применяют для лечения дефектов бокового неба и латерального альвеолярного отростка, а также на послеоперационном 14 -й -й день ножка разорвана [48] (рис. 2в и г).
Использование височного лоскута было описано ранее для внутриротовой реконструкции [49–51] и может использоваться для реконструкции больших дефектов верхней челюсти, особенно после абляционной хирургии опухоли. Это хорошо васкуляризированный лоскут с достаточным объемом для закрытия больших дефектов. Большой объем этого лоскута также может обеспечить мягкотканное ложе, если в будущем планируется дальнейшая костная реконструкция места дефекта. Отдаленные лоскуты редко предпочтительны по сравнению с местными лоскутами [52].
Реклама
6. Заключение
ОАК можно успешно лечить, если диагностировать их во время возникновения или на ранней стадии. Размер дефекта является важным фактором при принятии решения о том, какую технику использовать. Небольшие отверстия могут заживать спонтанно, но здоровье пазухи является важным фактором, который может привести к неполному заживлению и формированию OAF.
Врач должен поставить правильный диагноз и выбрать правильное показание для лечения.
Местные щечные и небные лоскуты наиболее подходят для закрытия ОАС, возникших в результате стоматологических процедур. Однако большие дефекты после резекции опухоли или травмы могут потребовать использования более совершенных методов для успешного заживления.
Ссылки
- 1. Anavi Y, Gal G, Sifen R, Calderon S, Tikva Petah et al. Небный ротационный лоскут для отсроченной пластики ороантральной фистулы: ретроспективная оценка 63 случаев.
 Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2003 ноябрь; 96(5):527–34.
Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2003 ноябрь; 96(5):527–34. - 2. Ли Дж.Дж., Кок С.Х., Чанг Х.Х., Ян П.Дж., Хан Л.Дж. Восстановление ороантральных коммуникаций в области третьего моляра случайным небным лоскутом. Int J Oral Maxillofac Surg. 2002 г., декабрь; 31 (6): 677–80.
- 3. Крюгер Г.О., редактор. Учебник челюстно-лицевой хирургии (6 -е -е изд.). Сент-Луис: CV Мосби; 1984: с. 291.
- 4. Hanazawa Y, Itoh K, Mabashi T, Sato K. Закрытие ороантральных коммуникаций с помощью трансплантата щечной жировой ткани на ножке. J Oral Maxillofac Surg. 1995 июля; 53 (7): 771–75.
- 5. Скоглунд Л.А., Педерсен С.С., Холст Э. Хирургическое лечение 85 перфораций верхнечелюстной пазухи. Int J Oral Surg. 1983 г., февраль; 12 (1): 1–5.
- 6. Мустиан В.Ф. Дно верхнечелюстной пазухи и ее зубочелюстные, ротовые и носовые связи. J Am Dent Assoc. 1933; 20: 2175–87.

- 7. Килли Х.К., Кей Л.В. Анализ 250 случаев ороантральной фистулы, вылеченной с помощью буккального лоскута. Оральный сург. 1967 г., декабрь; 24 (6): 726–39.
- 8. Von Wowern N. Закрытие ороантрального свища щечным лоскутом. Рерманн против Моцайра. Int J Oral Surg. 1982 июня; 11 (2): 156–65.
- 9. Эрл П.А. Ороантральная связь. Эпикритическое исследование 175 пациентов с особым вниманием к вторичному оперативному закрытию. Int J Oral Surg. 1980 окт; 9 (5): 351–8.
- 10. Пунвутикорн Дж., Вайкакул А., Пайручвей В. Клинически значимые ороантральные связи — исследование частоты и локализации. Int J Oral Maxillofac Surg. 1994 г., февраль; 23 (1): 19–21.
- 11. Гювен О. Клиническое исследование ороантральных фистул. J Краниомаксиллофак Хирург. 1998 г., август; 26 (4): 267–71.
- 12. Ялчин С., Ончу Б., Эмес Ю., Аталай Б., Акташ И. Хирургическое лечение ороантральных свищей: клиническое исследование 23 случаев.
 J Oral Maxillofac Surg. 2011 г., февраль; 69 (2): 333–9.
J Oral Maxillofac Surg. 2011 г., февраль; 69 (2): 333–9. - 13. Вишер С.Х., ван Миннен Б., Бос Р.Р. Закрытие ороантральных сообщений: обзор литературы. J Oral Maxillofac Surg. 2010 июнь; 68 (6): 1384–91.
- 14. Недир Р., Н. Нурдин Н., Эль Хаге М., Аби Наджм С., Бишоф М. Ороантральный свищ: осложнение позднего отторжения имплантата. Clin Oral Implant Res. 2015 г.; 26 (Приложение 12): 408.
- 15. Voss PJ, Vargas Soto G, Schmelzeisen R, Izumi K, Stricker A, Bittermann G, Poxleitner P. Синусит и ороантральный свищ у пациентов с бисфосфонат-ассоциированным некрозом верхней челюсти. Голова Лицо Мед. 2016 янв; 6;12(1):3.
- 16. Курияма Т., Льюис МАО, Уильямс Д.В. Инфекции ротовой и челюстно-лицевой области. В: Андерссон Л., Канберг К., Погрел М.А., редакторы. Челюстно-лицевая хирургия. Западный Сассекс: Блэквелл; 2010: стр. 1197–1208.
- 17. Ноэль Дж., Тео Н., Диви В.
 , Наяк Дж.В. Использование носоперегородочного лоскута на ножке для закрытия патологического ороантрального свища. J Oral Maxillofac Surg. 2016 Апрель; 74(4) 704.e1-6.
, Наяк Дж.В. Использование носоперегородочного лоскута на ножке для закрытия патологического ороантрального свища. J Oral Maxillofac Surg. 2016 Апрель; 74(4) 704.e1-6. - 18. Боргоново А.Е., Берардинелли Ф.В., Фавале М., Майорана С. Хирургические варианты лечения ороантральных свищей. Open Dent J. 2012; 6: 94–8.
- 19. Аванг М.Н. Закрытие ороантрального свища. Int J Oral Maxillofac Surg. 1988 г., апрель; 17 (2): 110–5.
- 20. Эль Хаким И.Е., Эль Фахарани А.М. Использование щечного жирового тела на ножке (BFP) и небных ротационных лоскутов при закрытии ороантрального сообщения и небных дефектов. Ж Ларынгол Отол. 1999 г., сен; 113 (9): 834–8.
- 21. Адамс Т., Тауб Д., Розен М. Восстановление ороантральных коммуникаций с использованием комбинированного хирургического подхода: функциональная эндоскопическая хирургия и трансплантация щечного лоскута/буккального жирового слоя. J Oral Maxillofac Surg.
 2015 авг; 73 (8): 1452–6
2015 авг; 73 (8): 1452–6 - 22. Abuabara A, Cortez ALV, Passeri LA, et al. Оценка различных методов лечения ороантральной/ороназальной коммуникации. Int J Oral Maxillofac Surg. 2006 г., февраль; 35 (2): 155–8.
- 23. Слэк Р., Бейтс Г. Функциональная эндоскопическая хирургия околоносовых пазух. Ам семейный врач. 1998 г., 1 сентября; 58 (3): 707–18.
- 24. Agarwal B, Pandey S, Roychoudhury A. Новая техника закрытия ороантрального свища с использованием богатого тромбоцитами фибрина. Br J Oral Maxillofac Surg. 2016 г., февраль; 54 (2): e31–2.
- 25. Лазов СК. Хирургическое лечение ороантрального свища: лоскутные операции. Oper Tech Otolaryngol Head Neck Surg. 1999 июня; 10(2):148.
- 26. Miloro M, Ghali GE, Larsen P, Waite P. Принципы челюстно-лицевой хирургии Peterson, 3 rd edition. Сент-Луис: CV Мосби; 1998: стр. 477–85.
- 27.
 De Biasi M, Maglione M, Angerame D. Эффективность хирургического лечения ороантральных коммуникаций: систематический обзор литературы. Оральный имплантат Eur J. 2014 Зима; 7 (4): 347–57.
De Biasi M, Maglione M, Angerame D. Эффективность хирургического лечения ороантральных коммуникаций: систематический обзор литературы. Оральный имплантат Eur J. 2014 Зима; 7 (4): 347–57. - 28. Gacic B, Todorovic L, Kokovic V, Danilovic V, Stojcev-Stajcic L, Drazic R, Markovic A. Закрытие ороантральных сообщений резорбируемыми аналогами корня бета-TCP, покрытыми PLGA, гемостатической марлей или щечными лоскутами: проспективное исследование. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2009 г.Декабрь; 108 (6): 844–50.
- 29. Дель Хунко Р., Раппапорт И., Эллисон Г.Р. Стойкие оральные антральные свищи. Arch Otolaryngol Head Neck Surg. 1988 ноябрь; 114 (11): 1315–6.
- 30. Falci SG, Dos Santos CR. Модификация техники вестибулярного слизисто-надкостничного лоскута для закрытия ороантрального свища. J Craniofac Surg. 2015 Октябрь;26(7):e659.
- 31. Neuschl M, Kluba S, Krimmel M, Reinert S.
 Ятрогенная транспозиция околоушного протока в верхнечелюстную пазуху после удаления зуба и закрытия ороантрального свища. Отчет о случае. J Краниомаксиллофак Хирург. 2010 г., октябрь; 38 (7): 538–40.
Ятрогенная транспозиция околоушного протока в верхнечелюстную пазуху после удаления зуба и закрытия ороантрального свища. Отчет о случае. J Краниомаксиллофак Хирург. 2010 г., октябрь; 38 (7): 538–40. - 32. Egyedi P. Использование буккального жирового тела для закрытия ороантрального сообщения. J Maxillofac Surg. 1977 г., ноябрь; 5 (4): 241–4.
- 33. Tideman H, Bosanquet A. Scott J использование буккального жирового тела в качестве трансплантата на ножке. J Oral Maxillofac Surg. 1986 г., июнь; 44 (6): 435–40.
- 34. Рапидис А.Д., Александридис К.А., Элефтериадис Э., Ангелопулос А.П. Использование буккального жирового тела для реконструкции дефектов полости рта: обзор литературы и отчет о 15 случаях. Оральный челюстно-лицевой хирург. 2000 г., февраль; 58 (2): 158–63.
- 35. Хао С.П. Реконструкция дефектов ротовой полости с помощью буккального жирового тела на ножке ap. Отоларинго Хирургия головы и шеи.
 2000 г., июнь; 122 (6): 863–7.
2000 г., июнь; 122 (6): 863–7. - 36. Дин А., Аламильос Ф., Гарсия-Лопес А., Санчес Дж., Пенальба М. Буккальный жировой слой при реконструкции полости рта. Шея головы. 2001 г., май; 23 (5): 383–8.
- 37. Лох FC1, Лох HS. Использование буккального жирового тела для коррекции внутриротовых дефектов: отчет о случаях. J Oral Maxillofac Surg. 1991 г., апрель; 49 (4): 413–6.
- 38. Мохан С., Канкария Х., Харджани Б. Использование жировой ткани щеки для реконструкции дефектов полости рта: обзор литературы и отчет о случаях. J Maxillofac Oral Surg. 2012 г., июнь; 11 (2): 128–31.
- 39. Martín-Granizo R, Naval L, Costas A, Goizueta C, Rodriguez F, Monje F, Muñoz M, Diaz F. Использование буккального жирового слоя для восстановления внутриротовых дефектов: обзор 30 случаев. Br J Oral Maxillofac Surg. 1997 г., апрель; 35 (2): 81–4.
- 40. Nezafati S, Vafaii A, Ghojazadeh M.
 Сравнение щечного жирового лоскута на ножке со щечным лоскутом для закрытия оро-антрального сообщения. Int J Oral Maxillofac Surg. 2012 г., май; 41 (5): 624–8.
Сравнение щечного жирового лоскута на ножке со щечным лоскутом для закрытия оро-антрального сообщения. Int J Oral Maxillofac Surg. 2012 г., май; 41 (5): 624–8. - 41. Джеймс Р.Б. Хирургическое закрытие больших ороантральных свищей с использованием небного островкового лоскута. J Оральный Surg. 1980 августа; 38 (8): 591–5.
- 42. Erdogan O, Esen E, Ustun Y. Костный небный некроз у пациента с диабетом, вторичный по отношению к небному ротационному лоскуту. Дж Диаб Осложнения. 2005 ноябрь — декабрь; 196: 364–7.
- 43. Палата BB. Небный лоскут. Oral Maxillofac Surg Clin N Am. 2003 г., ноябрь; 15 (4): 467–73.
- 44. Дергин Г., Гурлер Г., Гурсой Б. Модифицированный соединительнотканный лоскут: новый подход к закрытию ороантрального свища. Br J Oral Maxillofac Surg. 2007 г., апрель; 45 (3): 251–2.
- 45. Ито Т., Хара Х. Новая техника закрытия ороантрального свища.
 J Оральный Surg. 1980 июля; 38 (7): 509–12.
J Оральный Surg. 1980 июля; 38 (7): 509–12. - 46. Yamazaki Y, Yamaoka M, Hirayama M, et al. Подслизистый островковый лоскут при закрытии ороантрального свища. Br J Оральный челюстно-лицевой хирург. 1985 г., август; 23 (4): 259–63.
- 47. Sielgel EB, Bechtold W, Sherman PM, Stoopack JC. Лоскут на ножке языка для закрытия ороантрального дефекта после резекции верхней челюсти. J Оральный Surg. 1977; 35: 746–9.
- 48. Buchbinder D, St-Hilaire H. Лоскут языка в челюстно-лицевой хирургии. Oral Maxillofac Surg Clin North Am. 2003 г., ноябрь; 15 (4): 475–86.
- 49. Алонсо дель Ойо Дж., Фернандес Санроман Дж., Хиль-Диес Дж.Л., Диас Гонсалес Ф.Дж. Лоскут височной мышцы: оценка и обзор 38 случаев. J Oral Maxillofac Surg. 1994; 52: 143–147.
- 50. Демас П.Н., Сотерианос Г.К. Трансчелюстно-височная передача для реконструкции большого небного дефекта: отчет о клиническом случае.
 J Oral Maxillofac Surg. 1989; 47: 197–202.
J Oral Maxillofac Surg. 1989; 47: 197–202. - 51. Коранда ФК, МакМахон МФ, Джернстром ВР. Лоскут височной мышцы для внутриротовой реконструкции. Arch Otolaryngol Head Neck Surg. 1987;113:740–3.
- 52. Кэмпбелл Х.Х. Реконструкция левой верхней челюсти. Plast Reconstr Surg. 1948; 3: 66–72.
Разделы
Информация о авторе
- 1. Введение
- 2. Итиология
- 3. Клинические результаты и диагностика
- 4. Management of OACS/Fistula
- 5.Surgical Gearment of Oafss.surgical 444444444444444444444444.cults 444444.culs 4444.cult
Ссылки
Реклама
Автор:
Гухан Дергин, Юсуф Эмес, Чагри Делилбасы и Гокхан Гурлер
Опубликовано: 30 сентября 2015 г. Отредактировано: 31 марта 2016 г. Опубликовано: 31 августа 2016 г.
Отредактировано: 31 марта 2016 г. Опубликовано: 31 августа 2016 г.
© 2016 Автор(ы). Лицензиат IntechOpen. Эта глава распространяется в соответствии с условиями лицензии Creative Commons Attribution 3.0, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии надлежащего цитирования оригинальной работы.
Как управлять ороантральной связью? Ключевые моменты – Обсуждения Oasis
ЦДА Оазис 19 марта, 2013
Этот сценарий неотложной медицинской помощи (USC) представлен командой JCDA Oasis в сотрудничестве с доктором Арчи Моррисоном и также доступен через JCDA Oasis Mobile
Oroantral Fulalist Communication (Oroantral Communication)
Ороантральное сообщение (ОАК) представляет собой аномальное сообщение между верхнечелюстной пазухой и полостью рта. Это может быть результатом различных патологических процессов и часто возникает после удаления. Другие причины ОАС включают: инфекции, воспалительные состояния, новообразования, болезнь Педжета, ятрогенные повреждения и травмы.
Другие причины ОАС включают: инфекции, воспалительные состояния, новообразования, болезнь Педжета, ятрогенные повреждения и травмы.
| Презентация |
Население
- Лица, недавно подвергшиеся удалению задних зубов верхней челюсти.
- Индивидуумы, обращающиеся за удалением давно стоящего одинокого заднего моляра верхней челюсти.
- Лица с рентгенологическими признаками больших корней моляров верхней челюсти или близкого расположения корней к дну пазухи.
- Пожилые люди с большими выпуклыми корнями с большим расширением кости и возможным переломом тонкого дна пазухи.
- Лица с утратой твердой пластинки верхних жевательных зубов, подлежащие удалению.
Признаки
- Луковичное расширение альвеолярного отростка от крупных корней с повышенным риском перелома корня и альвеолярного отростка
- Перелом дна антрального отдела
- Прикрепление слизистой оболочки пазухи и связанные с ней переломы костей и корней при экстракции
- Темное отверстие в пазухе визуализируется при соответствующем освещении
- Потеря сгустка крови из лунки в первые дни после экстракции
Симптомы
- Больной жалуется на выделение жидкости изо рта в нос при питье.
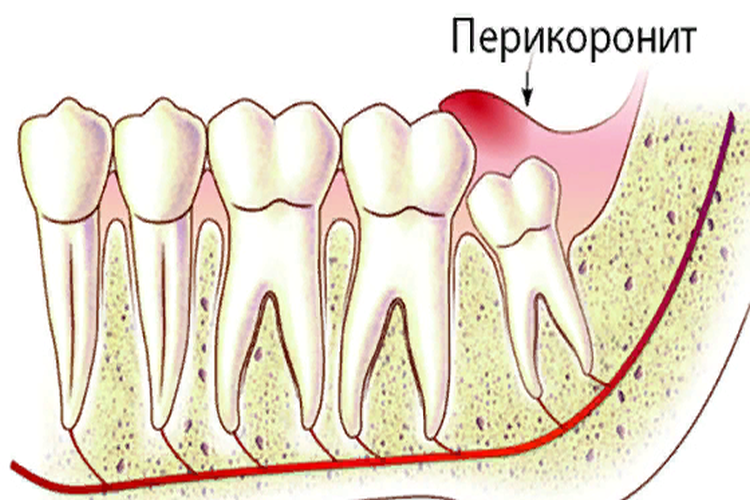
- Пациент чувствует, как воздух проходит через глазницу при дыхании.
- Интенсивность боли : Обычно не вызывает боли, если только не развивается вторичный синусит.
| Расследование |
- Спросите пациента о приливе жидкости к носу во время питья.
- Проведите полное внеротовое и внутриротовое обследование, а также рентгенографическое исследование для исключения местных патологий.
- При соответствующем освещении исключить потерю сгустка крови или грануляционной ткани в лунке.
- Подтвердите предполагаемые небольшие отверстия в антральном отделе.
- Выполните щадящую пробу Вальсальвы, если после сбора анамнеза и осмотра пациента остается вопрос об открытии, но окончательное отверстие не найдено.
| Диагностика |
На основании клинического осмотра и рентгенологических данных устанавливается диагноз ороантрального сообщения (ороантральный свищ).
| Лечение |
Обычное начальное лечение: Оценить диаметр свища
- 1-2 мм : Лечение не требуется, так как свищ обычно заживает естественным путем.
- 2 -4 мм : Внимательно наблюдайте за пациентом через 1-2 недели и порекомендуйте избегать напряжения области (не сдерживать чихание, не курить, не использовать соломинки, не давить на пазухи).
- 6 мм или больше : Последующее наблюдение с интервалом 2–4 недели в течение 3–4 месяцев до направления на операцию. Рассмотрите возможность направления к челюстно-лицевому хирургу для дальнейшего обследования.
Лекарственная терапия
- Амоксициллин (500 мг/взрослым) 3 раза в день в течение как минимум 1 недели и, возможно, 2 с самого начала.
- Применение клиндамицина у пациентов с аллергией на пенициллин.
- При резистентных инфекциях рассмотрите возможность применения левофлоксацина в дозе 500 мг 1 раз в сутки.

- Используйте безрецептурные симпатомиметики, такие как Отривин или Судафед, для контроля заложенности носовых пазух в течение максимум 3 дней.
- Рассмотрите возможность использования назального стероидного спрея, такого как Флоназе, для ограничения воспаления слизистой оболочки носовых пазух.
Хирургическая процедура
- Очистите лунку и наполните ее гелевой пеной для образования тромба.
- Закройте щечным лоскутом: выдвиньте немного щечной мягкой ткани на небо и закрепите ее швами.
- В случае большого отверстия: переместите небный лоскут на ножке пальца в эту область и закройте его щечным лоскутом.
- При очень больших хронических дефектах рассмотрите возможность использования трансплантата щечной жировой ткани в лунку перед закрытием лоскутами.
Возможные осложнения
- Хронический синусит
- Остеомиелит с потерей верхнечелюстной кости, хотя встречается реже.

Последующие действия: Какую дополнительную информацию вы хотели бы получить по этой теме? Напишите нам по адресу [email protected]
Читателям предлагается прокомментировать этот первоначальный ответ и предоставить дополнительную информацию, разместив сообщение в поле для комментариев, которое вы найдете, нажав « Оставить ответ » ниже. Вы можете оставаться анонимным, и ваш адрес электронной почты не будет опубликован.
Что такое Ороантральная коммуникация?
Чтобы понять, что такое оро-антральная коммуникация, нам нужно сначала объяснить пару терминов. «Синус» и «антральный отдел» являются сокращениями для «верхнечелюстного воздушного синуса» и «верхнечелюстного антрального отдела» соответственно. На самом деле они означают одно и то же — это воздушное пространство в верхней челюсти, которое соединяется с носом. Это тот, который блокируется при простуде или вызывает боль при синусите.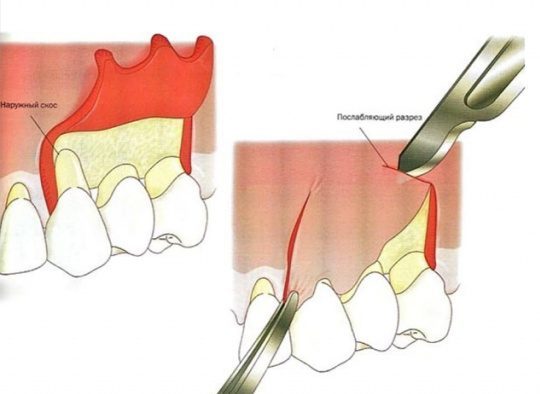
Ороантральное сообщение является потенциальным осложнением удаления верхнего моляра. Если у вас особенно большие корни верхних моляров, иногда они могут выходить за пределы челюстной кости в пазуху. Это означает, что если требуется удаление, отверстие, которое образуется при удалении зуба, соединяет ваш рот («оро») с антральным отделом («антральный отдел»), которые вместе составляют «9».0413 ороантральная коммуникация или сокращенно OAC.
Если у меня есть OAC, что произойдет?
Две вещи могут случиться:
- Это может вылечить – Как обычно бывает при надлежащем уходе
- Образуется ороантральный свищ – Здесь десна во рту и слизистая оболочка полости носа срастаются, образуя незаживающий туннель между ними (известный как «фистул»). Это происходит в 0,5% случаев и требует дальнейшего хирургического вмешательства для закрытия.
Каковы признаки и симптомы?
Они будут несколько различаться в зависимости от размера «коммуникации», но включают в себя:
- Неисцеляемый (пустой) сокет
- Боль на начальном этапе – со временем боль будет только в случае присоединения инфекции
- Попадание воздуха или жидкости в рот через нос
- Попадание пищи или жидкости изо рта в нос
- Синусит, вызванный попаданием слюны и бактерий изо рта в нос
- Боль и болезненность в области под глазами/верхней щеке
- Заложенность носа и выделения с одной стороны.
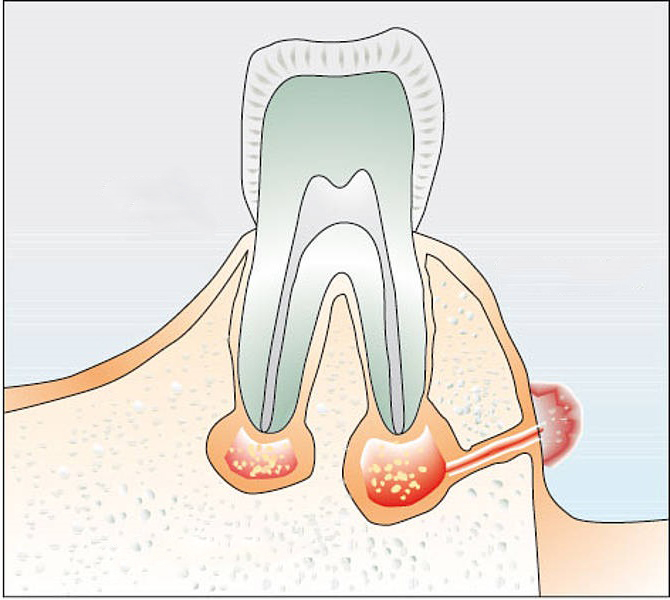
Классический Жалоба
Тупая пульсирующая боль в верхней челюсти только с одной стороны. Кажется, что давление поднимается до вашего глаза и большинства верхних зубов с этой стороны; зубы чувствительны при надкусывании. Возможно, вы заметили насморк и заложенность носа с одной стороны. Боль длилась пару недель после удаления верхнего коренного зуба и теперь мешает спать.
Какие исследования проведет дантист?
- Рентгеновские снимки будут сделаны перед удалением, чтобы оценить, как корни зуба лежат по отношению к пазухе. Если вы вернетесь с этой классической жалобой, может быть проведено другое обследование, чтобы исключить другие проблемы или проверить, не проник ли какой-либо фрагмент корня в пазуху.
- Прочие зубья . Любые проблемы с другими зубами должны быть исключены.
- Пузырьки воздуха. Стоматолог будет искать пузырьки воздуха в лунке, когда вы вдыхаете через нос, что является признаком того, что ваш нос и рот соединены.
- Всасывающий наконечник . Если зубную присоску, которая вытирает всю вашу слюну, держать над лункой, можно услышать звук аэродинамической трубы, поскольку воздух всасывается из антрального отдела.
Некоторые стоматологи могут очень осторожно прощупать область или попросить вас аккуратно высморкаться. Тем не менее, большинство было бы против этого, так как это может ухудшить любое соединение или, если сделать его слишком сильно, создать его, если слизистая оболочка антрального отдела желудка все еще не повреждена.
Какие факторы подвергают вас риску OAC?
- Большая пазуха
- Большие и неблагоприятной формы корни, уходящие в пазуху
- Сухая лунка или плохое заживление
- Пожилой возраст (старше 40 лет)
- Удаление 1-го и 2-го верхних коренных зубов
- Трудное извлечение
- Инфекция, абсцесс или киста, связанные с удаляемым зубом
- Болезнь пародонта (значительная потеря костной массы)
- Гиперцементоз – чрезмерное накопление цемента (одного из слоев зуба, например, эмали или дентина), что придает зубу жирный вид.

Как вы лечите OAC?
Стоматолог может заподозрить связь, или она может быть подтверждена. В любом случае, совет один и тот же — вы должны следовать их инструкциям, которые направлены на предотвращение повышения давления воздуха в пазухах. Если это произойдет, например, при чихании или сморкании, воздух будет нагнетаться в рот через отверстие, что может ухудшить или помешать восстановлению связи.
Консультация включает:
- Не сморкаться
- Когда вы чихаете, позвольте воздуху выйти изо рта — не держите его в
- Используйте противоотечное средство или средство, назначенное вашим врачом/стоматологом
- Используйте антибактериальную жидкость для полоскания рта, такую как хлорэхидин (савакол), но не в течение первых 24 часов, пока образуется сгусток
- Следуйте всем рекомендациям по уходу после удаления.
Существует риск того, что часть корня может отколоться от зуба и попасть в пазуху, что вызовет проблемы.

