Осложнения и последствия удаления зуба мудрости
- Главная
- Статьи
- Осложнения после удаления зуба мудрости
Количество просмотров: Просмотры: 925
Последнее обновление:
Время прочтения: 3 минуты
Осложнения после удаления зуба мудрости могут последовать почти сразу же после выполнения операции. Некоторые из них являются закономерными, поскольку удаление – это сложное хирургическое вмешательство, «восьмерки» находятся в труднодоступных местах, у них большие корни. Но иногда осложнения могут давать о себе знать в течение полугода, и они провоцируют заболевания десен, соседних зубов, костей и даже суставов. Чтобы не допустить таких проблем, необходимо знать первые признаки патологии, и в срочном порядке обратиться к опытному стоматологу.
Основные последствия после удаления зуба мудрости
- Сухая лунка – последствие, которое возникает по причине использования доктором анестетиков и сосудосуживающих препаратов одновременно.

- Боль в области лунки – обычное состояние, которое может продолжаться до пяти суток. Если боль не уходит, а спустя пять дней активизируется, необходимо в срочном порядке обратиться к доктору.
Стоматологическая помощь заключается в незначительном травмировании десневого кармана, когда действие сосудосуживающих препаратов закончится. Лунка заполняется кровью и рана постепенно «затягивается».
Боль в зоне лунки удаленного зуба – признак таких патологий:
- альвеолит – воспаление, возникающее вследствие наличия инфекции в полости рта, обломков зуба;
- заостренные края альвеол – следствие непрофессионального удаления «восьмерки»;
- остеомиелит лунки – следствие плохой обработки раны в первые часы и дни после хирургической операции;
- обнажение альвеолярной зоны – травма, на фоне которой обнажилась часть кости;
- невропатия луночного нерва – когда при ликвидации «8-ки» были задеты нервы нижней челюсти.

Частые осложнения после удаления зуба мудрости верхней челюсти: альвеолит (воспаление лунки), гематомы (когда врач повреждает сосуд), кровотечения (эта область обильно кровоснабжается), повреждение дна пазухи верх. челюсти, отечность и воспалительный процесс тканей.
Распространенные осложнения после удаления зуба мудрости в нижней челюсти: флюс, повреждение соседних нервных окончаний, кровотечение, стоматит, кисты и др.
Признаки осложнений после удаления зуба мудрости:
- лунка зуба мудрости становится бурой, иногда приобретает синюшный оттенок;
- усиление боли;
- отеки;
- повышенная температура тела;
- мощное кровотечение;
- сухость лунки;
- слабость;
- слабый аппетит;
- боли при проглатывании пищи и напитков;
- трудности при открывании и закрывании рта и др.
При всех перечисленных выше осложнениях необходимо обязательно обратиться к опытному стоматологу проверенного центра «Зууб». Доктор проведет обследование, определит проблему и назначит адекватное лечение.
Когда можно курить после удаления зуба мудрости?
Никотин и смолы, которые попадают в ротовую полость и ткани, препятствует свертываемости крови, и замедляют процесс заживления раны. Стоматологи советуют полностью воздержаться от курения 2-7 дней или курить реже. За семь суток рана полностью заживет, швы рассосутся. Соблюдение предписаний доктора и отказ от курения будут способствовать сокращению процесса реабилитации после операции и скорейшему выздоровлению.
Когда гарантированно заживает рана после удаления «8-ки» (зуба мудрости)
Образовавшаяся лунка «затягивается» и заживает в течение двух-трех недель. Процесс заживления начинается с формирования кровяного сгустка, на поверхности раны образуется эпителий. После полного заживления разрешена нагрузка на прооперированную область.
После полного заживления разрешена нагрузка на прооперированную область.
Если же возникли определенные проблемы (например, у зуба было несколько корней), этот период может увеличиться до 25 дней.
Оценить процесс здорового или патологического заживления раны сможет только стоматолог. В идеале, рекомендовано посетить кабинет специалиста через 5-7 дней после удаления «восьмерки», чтобы избежать осложнений.
ЗАПИСАТЬСЯ НА КОНСУЛЬТАЦИЮ
+7 (495) 135-10-64
Удаление зубов мудрости — последствия и уход за полостью рта
- Главная
- Статьи
- Удаление зубов мудрости
С этими зубами мудрости столько проблем, что лучше бы они вообще не прорезывались.
Стоит ли сохранять зубы мудрости?
Ряд специалистов считает, что удалять восьмерки желательно в подростковом возрасте, когда их корневая система еще не сформировалась окончательно, а кости челюсти не обрели свойственную взрослым пациентам плотность. Другие придерживаются мнения, что зубы, прорезывающиеся позже всех, лучше оставить в зубном ряду, если:
-
зуб расположен правильно в кости челюсти, растет вертикально и полностью прорезался без формирования над ним кармана;
-
зуб доступен для стоматологических манипуляций в случае развития кариеса;
-
корневая система и состояние коронки зуба позволяют использовать «восьмерку» как опору для протеза;
-
на челюсти достаточно места и появление еще одной «боевой единицы» не спровоцирует скученность зубов.
Основная проблема зубов мудрости в том, что они не участвуют в акте жевания, потому их поверхности гораздо хуже очищаются от бактериального налета и камня. Осмотр коронки, расположенной в глубине полости рта самим человеком затруднен, особенно в тех случаях, когда часть ее прикрыта десной. Это становится причиной формирования осложнений запущенного кариозного процесса.
Особое внимание следует уделять ретинированным зубам, которые располагаются в мягких тканях десны или кости челюсти. Фактически, это «мина замедленного действия», которая может «рвануть» в любой момент. Расположенная в тканях «восьмерка» может воспалиться, симулируя симптомы острого отита, фарингита. Активный воспалительный процесс сопровождается значительным подъемом температуры, выраженной интоксикацией. Поставить диагноз в таких условиях бывает затруднительно, так как проблемный зуб может ничем себя не выдавать, а к диагностике придется подключить врачей нескольких специальностей.
Больно ли удалять зуб мудрости?
Все очень индивидуально и зависит от объема стоматологических манипуляций, которые необходимо выполнить для того, чтобы извлечь зуб. По статистике, верхние «восьмерки» удаляются проще нижних, а полностью прорезавшуюся коронку захватить щипцами легче, чем ретинированную.
Процесс удаления проводится под местной анестезией, потому особого физического дискомфорта пациент не ощущает. Спустя время после окончания действия местных анестетиков могут присутствовать болевые ощущения разной степени выраженности. Чем больше были повреждены ткани во время удаления зуба или его частей, тем выше вероятность, что без приема анальгетиков обойтись не удастся.
Наиболее неблагоприятной является ситуация, когда зуб растет из рога верхней челюсти и располагается в кости горизонтально, упираясь жевательной поверхностью в бок соседу. Здесь не обойтись без операции, которая может затянуться на час и более.
Как проходит удаление?
В несложных случаях вырывают «восьмерки» по стандартной схеме, которая включает:
-
Осмотр и обследование.
 Врач визуально и с помощью инструментов определяет положение зуба в челюсти, его состояние, показания и противопоказания к удалению. В обязательном порядке выполняется рентгеновский снимок для того, чтобы исключить «сюрпризы» в виде загнутых рыболовным крючком корней, которые гарантированно поломаются и останутся в кости при удалении, челюстной кисты.
Врач визуально и с помощью инструментов определяет положение зуба в челюсти, его состояние, показания и противопоказания к удалению. В обязательном порядке выполняется рентгеновский снимок для того, чтобы исключить «сюрпризы» в виде загнутых рыболовным крючком корней, которые гарантированно поломаются и останутся в кости при удалении, челюстной кисты.
-
Обезболивание. Обычно используется лидокаин, новокаин и другие местные анестетики, которые вводятся в ткани десны с двух сторон от альвеолярного отростка челюсти. Препарат начинает действовать спустя несколько минут после инъекции. На всякий случай врач проверяет уровень онемения, прикасаясь к слизистой и наблюдая за реакцией человека. Сложные операции могут проводиться в условиях стационара под общим наркозом.
-
Удаление. Если коронка зуба расположена на поверхности, то ее захватывают щипцами, расшатывают и удаляют. Если же она полностью или частично прикрыта слизистой, то для начала выполняется разрез.

Последствия удаления зуба мудрости
По статистике, чем больше откладываешь удаление, тем выше риск осложнений. К числу неблагоприятных последствий процедуры можно отнести:
-
повреждение нерва, которое сопровождается онемением слизистой рта;
-
повреждение эмали рядом стоящих зубов;
-
перелом челюсти при оказании на нее чрезмерного давления.
Эти осложнения встречаются одинаково часто при удалении зубов любой локализации. В период восстановления необходимо обращать внимание на состояние лунки, оставшейся после удаления зубного корня. В норме в ней формируется сгусток крови, который создает оптимальные условия для заживления.
Если вымыть этот сгусток при полоскании, то формируется осложнение, известное как сухая лунка зуба.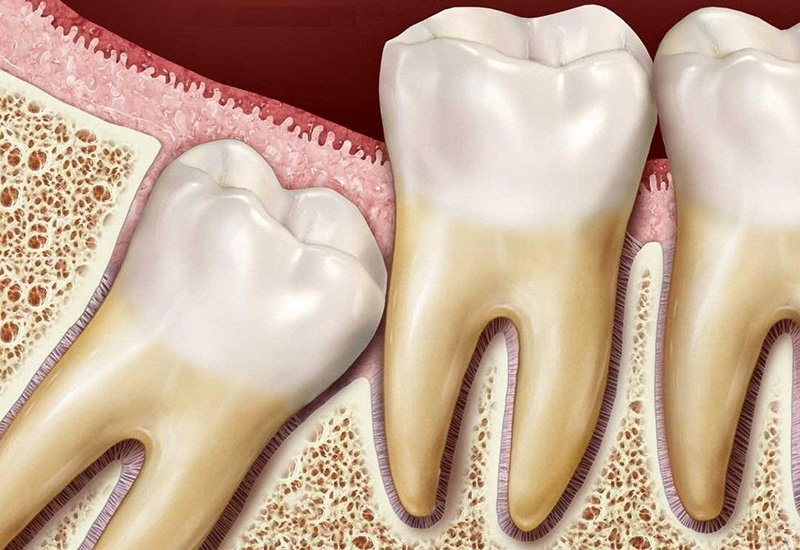 Стенки полости воспаляются, появляется постоянная тупая боль. Сухая лунка самостоятельно не заживает. Необходимо проводить противовоспалительное лечение, принимать анестетики. С этой целью желательно как можно раньше обратиться к врачу и получить назначения.
Стенки полости воспаляются, появляется постоянная тупая боль. Сухая лунка самостоятельно не заживает. Необходимо проводить противовоспалительное лечение, принимать анестетики. С этой целью желательно как можно раньше обратиться к врачу и получить назначения.
Уход за полостью рта после удаления зуба мудрости
Незначительная болезненность, отек в области угла нижней челюсти и щеки, затрудненное открывание рта является вариантом нормы, если симптомы появляются в первые сутки после удаления зуба и их интенсивность день ото дня снижается. Снизить вероятность развития осложнений, облегчить процесс заживления позволяет следование рекомендациям врача:
-
не есть в течение первых 3 часов после удаления зуба;
-
отказаться от употребления горячих блюд и напитков;
-
не жевать на поврежденной стороне;
-
делать ванночки вместо того, чтобы активно полоскать полость рта;
-
не греть область отека, избегать любых тепловых воздействий на область лица.
Стоматолог с профилактической целью может назначить прием антибиотиков. Их необходимо принимать в указанной дозировке полным курсом.
Удаление зуба мудрости, это дорого?
Если проводить процедуру в плановом порядке, то сумма получается вполне себе бюджетная. Если затянуть и обратиться в клинику с осложнениями, то заплатить придется порядком, плюс потерять несколько дней на лечение в стационаре или в домашних условиях. Особенно неприятно, когда стоматологическая проблема дает о себе знать накануне отпуска или другой значимой даты.
Вы можете пройти бесплатную диагностику и получить бесплатную консультацию
Врач-ортодонт даст медицинское заключение: вам лучше подходят брекеты, виниры или элайнеры
Записаться на прием в Вашем городе
Необходима помощь?
Необходима помощь?
Записаться на бесплатную консультацию
Нажимая на кнопку «Жду звонка», вы подтверждаете свое согласие на обработку пользовательских данных
Спасибо за вашу заявку, наш менеджер свяжется с вами
Читайте также:
- Противопоказания к ортодонтическому лечению
- Чем грозит неправильный прикус и его нарушение?
- Хирургическое исправление прикуса
- Ортодонтическая пустышка
- Пластинки для выравнивания зубов
- Лингвальные брекеты
Улыбка на миллион по выгодной цене!
Нажимая на кнопку «Жду звонка», вы подтверждаете свое согласие на обработку пользовательских данных
Спасибо за заявку! в ближайшее время с вами свяжется менеджер.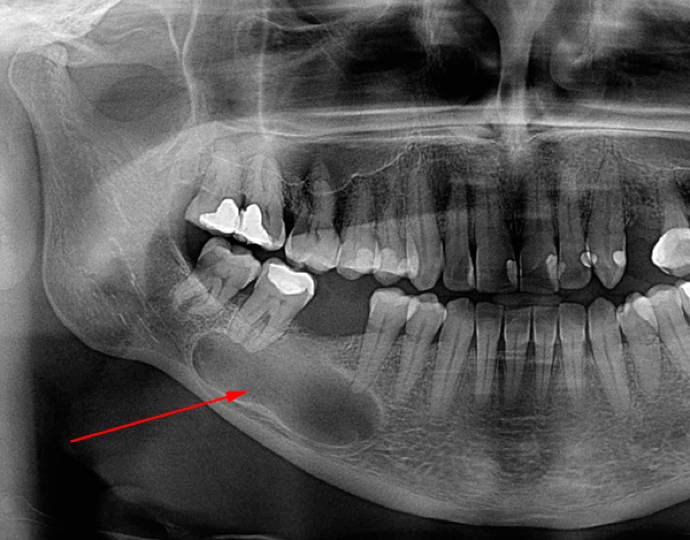
Остался осколок после удаления зуба – что делать, как лечить проблему? — ROOTT
Задача современной стоматологии состоит в сохранении зубного ряда на как можно более долгий срок. Но бывают ситуации, когда зуб приходится удалять. Хотя это хорошо известная, рутинная операция, иногда у нее бывают осложнения. Например, когда в десне остался осколок зуба после удаления. Как понять, что это произошло и какие шаги следует предпринять?
Почему остаются осколки
Когда у зуба всего 1-2 корня, они прямые, зуб расположен во фронтальной части, удалить его несложно. Но если это жевательная единица или зуб мудрости, с 3-мя переплетенными корнями, что экстракция становится нелегким делом. Такие зубы извлекают по частям. Иногда часть осколков остается в десне.
Другие ситуации:
- Корень раскололся в результате травмы
- Зуб распался во время удаления
- При применении сверхусилий, отломилась часть соседнего зуба и скол проник в рану
- Хирург не проверил, все ли фрагменты извлечены
Факторы, осложняющие экстракцию
-
Третьи моляры
Доступ к “восьмеркам” ограничен.
 Хирургу сложно наложить щипцы, ему не хватает места для свободных манипуляций. К тому же, у зубов мудрости часто встречаются изогнутые, перепутанные корни.
Хирургу сложно наложить щипцы, ему не хватает места для свободных манипуляций. К тому же, у зубов мудрости часто встречаются изогнутые, перепутанные корни.
- Ретенированные зубы Если зуб прорезался не до конца, а то и вовсе покрыт плотным слоем слизистой, удалить его становится сложнее.
- Дистопированный зуб Расположенный в неправильном положении зуб затрудняет извлечение и увеличивает риск повреждения соседних зубов.
- Зубы с полностью разрушенной коронкой Если от коронковой (видимой) части зуба осталось меньше половины, это говорит о запущенном воспалительном процессе или травме. В обоих случаях, вероятность повреждения корня высокая. Экстракция будет затруднена.
Зуб удалили, но кажется не весь
В первый день после удаления формируется кровяной сгусток, который важно сохранить. Это бактериальный барьер для раны. Поэтому важно не полоскать рот. Жидкость может вымыть сгусток из лунки.
Поэтому важно не полоскать рот. Жидкость может вымыть сгусток из лунки.
В течение трех дней после операции сгусток уплотняется, покрывается белесым налетом (фибрином). Вид у лунки после удаления зуба не очень привлекательный, но пугаться не следует. Неприятный запах тоже считается вариантом нормы, если он не гнилостный и совсем уж противный. Это разлагаются белки крови в сгустке. К третьему дню начинает формироваться грануляционная ткань. К концу этого периода у 90% пациентов боль и неприятные ощущения стихают.
К 8-му дню окончательно исчезают следы отека, возвращается розовый цвет десны, в лунке видны участки новой ткани. Все неприятные ощущения проходят.
Поводом для беспокойства является ситуация, когда пациент соблюдает все правила, но через неделю после операции у него все еще наблюдаются следующие симптомы:
- Припухлость
- Покраснение
- Боль при накусывании
- Неприятный запах изо рта
- Выделение гноя
- Ощущение, что в десне что-то осталось
Часто пациенты не обращают внимание на эти признаки, в надежде, что “все само пройдет”.
Чем опасны осколки
Выйдут ли осколки без вмешательства врача – неизвестно. А вот, что может произойти, если их вовремя не извлечь, стоматологи знают очень хорошо..
- Зуб разрушился в результате травмы Остатки зуба наносят микротравмы, открывая путь в кровоток патогенным бактериям. Рана может долго не заживать, воспалиться. Инфекция способна распространиться на кость и надкостницу и привести к тяжелым патологиям: флегмоне, остеомиелиту. Поэтому все части необходимо извлечь и обработать рану антисептиком.
- В десне осталась часть корня Это хронический воспалительный очаг, который может привести к разрушительным последствиям: пародонтиту, кисте или абсцессу и разрушить соседнии зубы.
Удаление осколка корня зуба
После того, как хирург извлек корень, он вычищает лунку кюретажной ложкой, удаляя гранулированную ткань и осколки. После проведения дезинфекции, стоматолог обязательно осматривает зуб, чтобы убедиться, что верхушка корня не отломилась. Если этого не сделать, то остается вероятность повторного обращения из-за оставленного осколка.
Если этого не сделать, то остается вероятность повторного обращения из-за оставленного осколка.
Если есть подозрение, что корень извлекли не полностью, нужно сразу обратится в клинику. Рентгеновский снимок покажет, что стало причиной неприятных ощущений – в десне остался осколок или возникло другое осложнение после удаления зуба. Любое из этих состояний нуждается во врачебном вмешательстве.
Нельзя удалять осколок самостоятельно – это может привести к инфекции
Удаление осколка проходит по стандартной хирургической методике:
- Диагностика
- Анестезия
- Удаление осколка
- Антисептическая обработка
- Наложение швов
Если осколок находится выше альвеолярного края, то отслаивать слизистую не нужно. В случае, когда часть корня расположена глубоко, слизистую отслаивают, чтобы облегчить захват.
Иногда, удалить фрагмент зуба элеватором или щипцами не получается.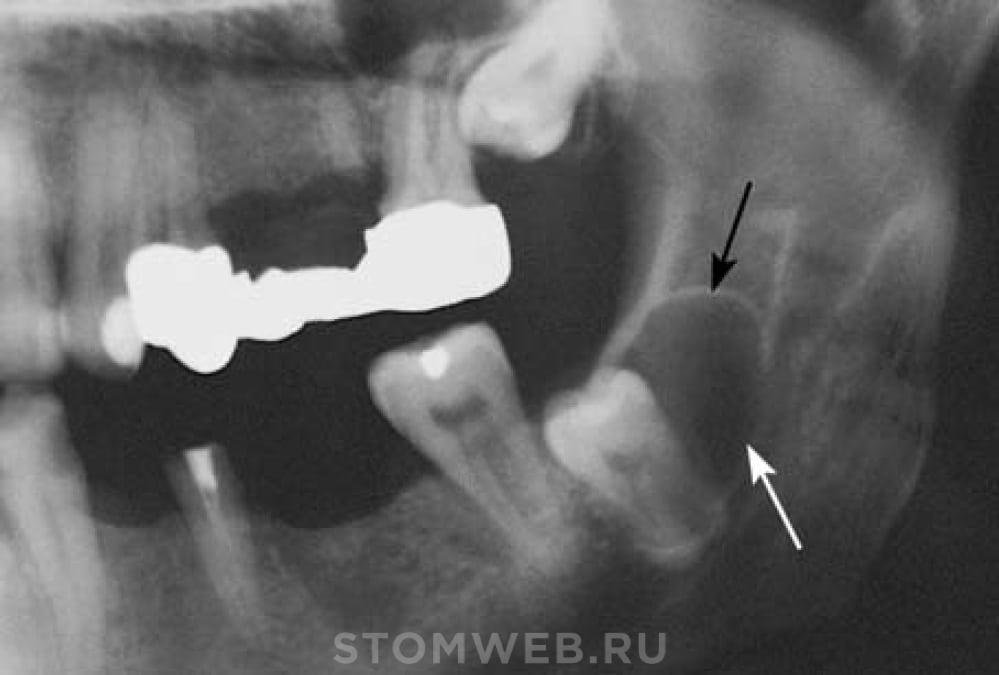 Тогда хирург отслаивает лоскут. Часть корня выпиливают мелким бором или вскрывают костную пластину и достают осколок. Звучит страшновато, но на самом деле операция безболезненная и не очень сложная.
Тогда хирург отслаивает лоскут. Часть корня выпиливают мелким бором или вскрывают костную пластину и достают осколок. Звучит страшновато, но на самом деле операция безболезненная и не очень сложная.
О чем стоит помнить
- Своевременное обращение к стоматологу предупреждает развитие серьезных осложнений.
- Не стоит тянуть время, чтобы вылез осколок. Ожидание чревато воспалительными процессами.
- Ни в коем случае нельзя удалять фрагменты самостоятельно. Во-первых, это может быть не осколок, а край лунки, например. Во-вторых, можно повредить сгусток или занести инфекцию инструментом. В стоматологии это маловероятно.
Если не осколок, то что?
Симптомы сразу нескольких осложнений после удаления похожи, поэтому необходима дифференциальная диагностика.
Это может быть:
- Повреждение десны и мягких тканей
- Острые края лунки
- Экзостоз десны
Экзостоз очень часто принимают за оставленные осколки. На самом деле, это костная шпора, которая появляется на десне под лункой удаленного зуба. По виду экзостоз – небольшая, твердая шишка. Жалобы при ее появлении, в осносном, на ощущение инородного тела, боль при надавливании, изменение цвета слизистой. Но чаще всего экзостоз не имеет никаких симптомов, кроме выпуклости на десне. Шишку удаляют хирургическим путем, этапы такие же, как при удалении осколков: диагностика, анестезия, отслаивание слизистой, удаление нароста, шлифовка кости, наложение швов.
На самом деле, это костная шпора, которая появляется на десне под лункой удаленного зуба. По виду экзостоз – небольшая, твердая шишка. Жалобы при ее появлении, в осносном, на ощущение инородного тела, боль при надавливании, изменение цвета слизистой. Но чаще всего экзостоз не имеет никаких симптомов, кроме выпуклости на десне. Шишку удаляют хирургическим путем, этапы такие же, как при удалении осколков: диагностика, анестезия, отслаивание слизистой, удаление нароста, шлифовка кости, наложение швов.
Профилактика
Сохранить зубы здоровыми помогают:
- Тщательная гигиена Зубная щетка, нить, ирригатор очищают эмаль от зубного налета. Это снижает риск кариеса и воспалительных заболеваний пародонта. Здоровые зубы не нуждаются в удалении.
-
Профессиональная чистка зубов
В домашних условиях нельзя полностью уничтожить налет. В стоматологии для этих целей применяют ультразвук, метод AirFlow или лазерный луч.
 Они способны очистить эмаль от твердого зубного налета и зубного камня. Эти процедуры предотвращают инфекции и воспалительные процессы в ротовой полости.
Они способны очистить эмаль от твердого зубного налета и зубного камня. Эти процедуры предотвращают инфекции и воспалительные процессы в ротовой полости.
- Диета Употребление в пищу твердых фруктов и овощей также способствует укреплению зубов и очищению их от налета.
- Регулярные консультации стоматолога Во время профилактических осмотров можно выявить патологический процесс и провести лечение до того, как возникнут осложнения.
Если же зуб приходиться удалять, важно выбрать клинику с квалифицированными хирургами и современной аппаратурой. Опытный хирург сведет к минимуму риск появления обломков, а качественные инструменты и аппараты позволят провести операцию быстро и эффективно, так, что удаление осколка корня зуба не понадобится.
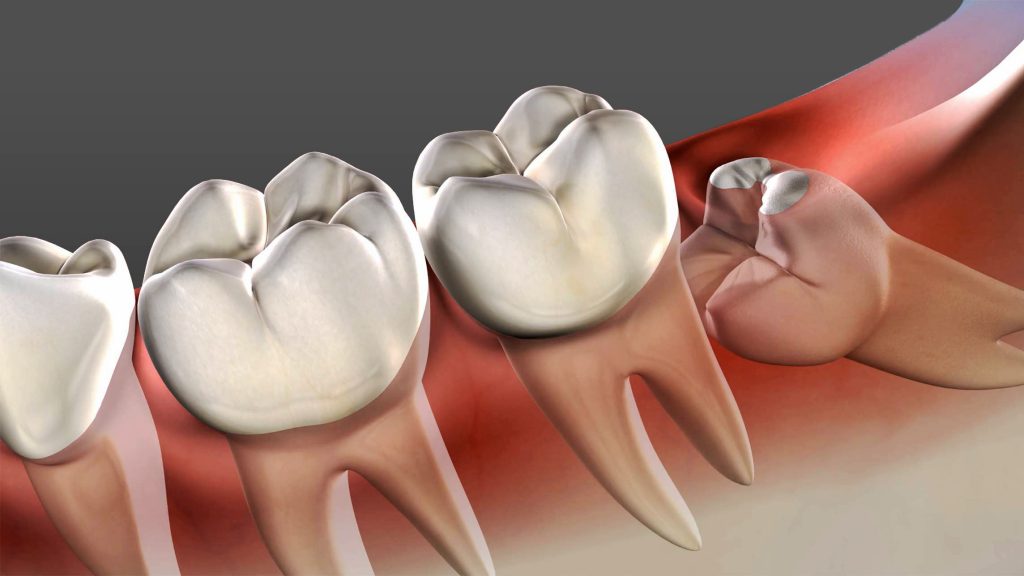
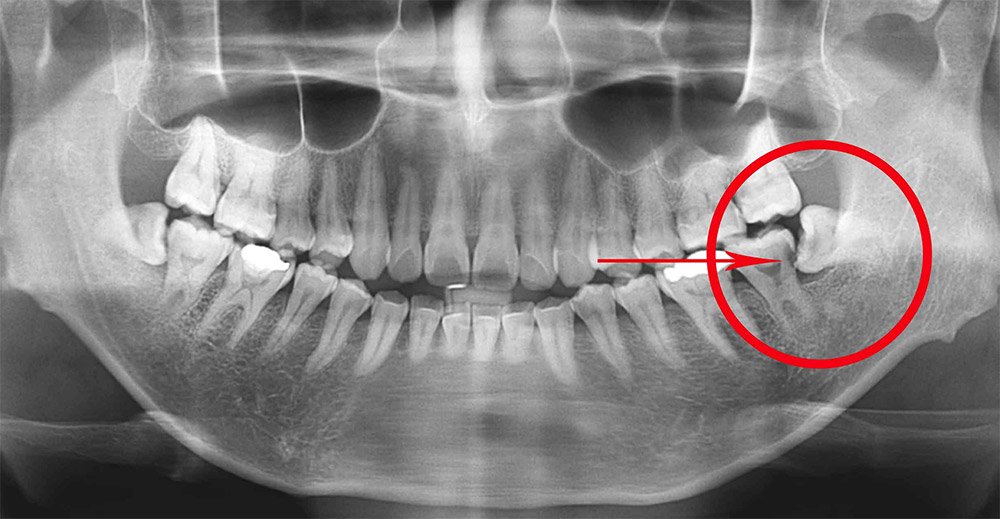
Возможные сложности и последствия удаления зуба мудрости — особенности операции
Удаление зуба мудрости – это хирургическая операция, входе которой восьмой зуб извлекают из альвеолы. При нормальном расположении третьего моляра его удаление происходит также, как и любого другого зуба, но при наличии осложнений в виде удлиненного или длинного корня от стоматолога-хирурга потребуется выполнение сложных манипуляций.
При нормальном расположении третьего моляра его удаление происходит также, как и любого другого зуба, но при наличии осложнений в виде удлиненного или длинного корня от стоматолога-хирурга потребуется выполнение сложных манипуляций.
Восьмерки не принимают участия в пережевывании пищи, поэтому их относят к рудиментам. Обычно они начинают прорезаться в возрасте 18-24 лет. Часто встречаются случаи, когда не все 4 зуба мудрости заложено в челюсти или же их вовсе нет.
Прорезавшиеся моляры труднодоступны для достаточно тщательной чистки, из-за чего на них часто скапливается налет, быстро развивается кариес, который поражает соседние зубы, а также мягкие ткани.
Симптомы поражения зуба мудрости
Наиболее распространенные жалобы пациентов, вызванные проблемами с восьмерками:- воспаление десен
- боль острого или ноющего характера в этой области
- тянущая боль при широком открывании рта и боли
- неприятные ощущения во время жевания и проглатывания пищи и напитков
- неприятный запах
- повышение температуры тела
При возникновении подобных симптомов вам нужно как можно быстрее обратиться к врачу, что вы можете сделать в стоматологии в Таганроге. Специалист проведет осмотр и при необходимости уточнения диагноза и получения дополнительных данных назначит рентген.
При несвоевременном обращении к стоматологу пациенты сталкиваются с осложнениями: распространением кариеса на соседние зубы, смещением зубного ряда из-за неровного расположения зубов мудрости в челюсти, остеомиелитом челюсти, флегмоной, обширному абсцессу.
Специалист проведет осмотр и при необходимости уточнения диагноза и получения дополнительных данных назначит рентген.
При несвоевременном обращении к стоматологу пациенты сталкиваются с осложнениями: распространением кариеса на соседние зубы, смещением зубного ряда из-за неровного расположения зубов мудрости в челюсти, остеомиелитом челюсти, флегмоной, обширному абсцессу.
Когда требуется удаление
При наличии показаний стоматолог назначит плановую или срочную операцию по удалению зуба мудрости.
Показания для плановой операции:- Неправильное расположение. В таком случае восьмерки не прорезываются вовсе, если расположены горизонтально в челюсти, или растут неровно. Это может привести к повреждению корней соседних зубов и мягких тканей.
- Киста, расположенная рядом.
- Отсутствие противостоящего моляра. Если на противоположной стороне челюсти зуб мудрости отсутствует, то и прорезающийся моляр удаляют, чтобы предотвратить разницу давления на зубной ряд и выдвижения зубов.

- Кариес. Так как восьмерки не принимают участия в пережевывании пищи, то при кариесе их сразу удаляют.
- Непрорезывание. Маляры могут не прорезываться полностью или частично, что может послужить показанием для их удаления.
- Воспаление. Воспалительные процессы в области зубов мудрости часто распространяются на мягкие ткани ротовой полости и затрагивают щеки.
Внеплановые операции проводятся в следующих случаях:
- Тяжелая инфекция. Если инфекционное поражение сопровождается обширным абсцессом, то зуб мудрости удаляется немедленно.
- Перелом зуба.
Противопоказания
В некоторых случаях пациенту не может быть проведена операция из-за высокого риска:- беременность – удаление зуба переносят на время, когда женщине можно будет употреблять антибиотики и анальгетики без рисков
- плохая свертываемость крови – операция проводится только после подготовки пациента
- гипертония, ишемия, инфаркты, инсульты – зуб можно удалить только в период длительной ремиссии
- острые инфекционные болезни
Диагностические методы
Для точного выполнения операции хирургу потребуется снимок челюсти, по которому будет понятно расположение зуба. Это особенно важно, если зуб не прорезался. Также перед операцией проводится осмотр ротовой полости и сбор анамнеза.
Это особенно важно, если зуб не прорезался. Также перед операцией проводится осмотр ротовой полости и сбор анамнеза.
Особенности операции
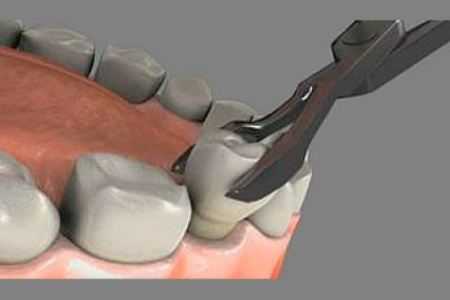
Удаление зуба может быть простым и сложным в зависимости от сопутствующих факторов. Простое удаление возможно, если зуб достаточно прорезался, чтобы не потребовалось делать дополнительные надрезы десны. Хирург использует в ходе операции щипцы и элеватор. Для удаления используется местная анестезия, процесс извлечения зуба из челюстной кости занимает 2-10 минут.
Крупные раны зашиваются. В некоторых случаях при небольшом отверстии на место удаленного зуба достаточно нанести антисептик. Для остановки кровотечения на рану накладывается бинт с антисептиком.
В сложных случаях операция требует дополнительных манипуляций. После введения анестезии десна рассекается скальпелем. Зуб разделяется на части бор-машиной для более просто извлечения. Зачем рана зашивается, на нее накладывается бинт с антисептиком. Операция может длится от 15 до 90 минут. Это зависит от особенностей расположения зуба.
Это зависит от особенностей расположения зуба.
После завершения любой операции хирург обязательно проводит консультацию пациента о правилах на период заживания раны и способах ухода за ней. В некоторых случаях назначается дополнительное медикаментозное лечение.
Послеоперационная реабилитация
В некоторых случаях пациентам назначается медикаментозная терапия, включающая антибиотики для местного и внутреннего применения. Также назначаются препараты для снятия болей. Допустимо применять медикаменты для снятия температуры.
Врач может назначить физиотерапию, которая будет проводиться ультразвуком. Это необходимо при сильных отеках и воспалении, так как после таких процедур они достаточно быстро устранятся, что приводит к снятию болей.
Пациенту необходимо избегать любого теплового воздействия: горячего душа, ванной, пищи и напитков.
Бинт, наложенный на рану, снимается через 20 минут. После этого нельзя интенсивно полоскать ее и трогать языком, щеткой, зубочистками, так как это может привести к повторному кровотечению и замедлению заживления.
Для снятия болей можно прикладывать лед к щеке.
ПоследствияПосле операции пациенты сталкиваются с временным кровотечением, отеками, повышением температуры тела и болезненными ощущениями. Обычно эти симптомы наблюдаются несколько дней. Если боли они наблюдаются более длительное время, то нужно срочно обратиться к врачу.
Адрес и контакты
-
г. Таганрог, ул. Ленина 205
Понедельник-Пятница с 10:00 до 19:00, Суббота с 10:00 до 16:00, Воскресенье — выходной - 8 (950) 860-06-30
Присоединяйтесь к нам
Удаление зуба мудрости рекомендуется осуществлять при появлении осложнений, связанных с ростом зубной единицы, возникновением боли, повышением температуры и другими моментами. Зуб мудрости требуется сразу удалять при возникновении перикоронита, разрушении зубной единицы, развитии абсцесса и других болезней. Если вы почувствовали дискомфорт во время прорезывания зуба, рекомендуется сразу обратиться к стоматологу.
Зуб мудрости требуется сразу удалять при возникновении перикоронита, разрушении зубной единицы, развитии абсцесса и других болезней. Если вы почувствовали дискомфорт во время прорезывания зуба, рекомендуется сразу обратиться к стоматологу.
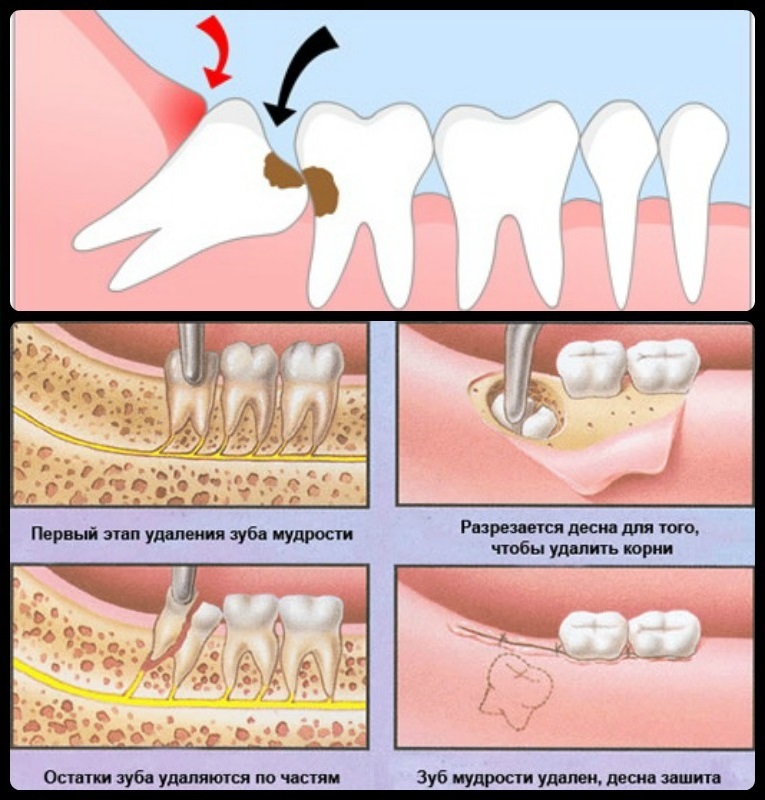
Процедура удаления проходит несколько этапов:
- Проведение анестезии.
- Разрез десны, получение доступа к зубу мудрости.
- Удаление больного зуба.
- Наложение на несколько дней швов на десну.
Для удаления зуба применяется местное обезболивание. Может использоваться инфальтрационная, аппликационная, проводниковая и интралигаментарная анестезия. Использование наркоза позволит предотвратить возникновение случайных травм, гарантирует пациенту ощущение комфорта во время проведения операции.
Беременным женщинам рекомендуется записываться на удаление зуба мудрости только при появлении серьезных проблем, связанных с его прорезыванием, неправильным ростом. Данную процедуру нужно осуществлять во втором триместре. Стоматологи клиники «София» осуществляют удаление зубов мудрости, его капюшона, ретинированного зуба (при отсутствии возможности для его прорезывания), зубного корня, зачатков зубной единицы.
Стоматологи клиники «София» осуществляют удаление зубов мудрости, его капюшона, ретинированного зуба (при отсутствии возможности для его прорезывания), зубного корня, зачатков зубной единицы.
[]
Запись на прием
Номер телефона
phone
keyboard_arrow_leftPrevious
Nextkeyboard_arrow_right
FormCraft — WordPress form builder
Удаление 8 ретинированного зуба в Москве
8 зуб («восьмерка» или, по медицинской терминологии, третий моляр) — последний зуб постоянного ряда (частый источник проблем). Зачатки моляров формируются в 6-7 лет, а корни — в 15-17, формирование заканчивается к 21-22 годам. Затем зубы прорезаются, и тогда-то появляются проблемы. Российские стоматологи единогласны в том, что удаление 8 зуба необходимо.
Причины для удаления 8 зуба
В 80% случаев процесс прорезывания «восьмерок» сопровождается болями и дискомфортом, т. к. над растущим зубом образуется капюшон слизистой оболочки (вокруг него создается карман). Там скапливается зубной налет, остатки пищи, образуется благоприятная среда для активного роста бактерий, которые, размножаясь, провоцируют гнойно-воспалительный процесс в мягких тканях вокруг зуба (перикоронит).
к. над растущим зубом образуется капюшон слизистой оболочки (вокруг него создается карман). Там скапливается зубной налет, остатки пищи, образуется благоприятная среда для активного роста бактерий, которые, размножаясь, провоцируют гнойно-воспалительный процесс в мягких тканях вокруг зуба (перикоронит).
Симптомы заболевания: боль при укусе на то место, где происходит прорезывание, боли во время глотания, увеличенные и болезненные поднижнечелюстные лимфоузлы, повышение температуры тела, выделение гноя из десны и неприятный запах изо рта. Очаг воспаления находится очень близко к жизненно важным органам. Поэтому перикоронит может перейти в хроническую форму и дать серьезные осложнения: воспаление надкостницы челюсти (флюс), остеомиелит (гнойно-некротический процесс в кости челюсти).
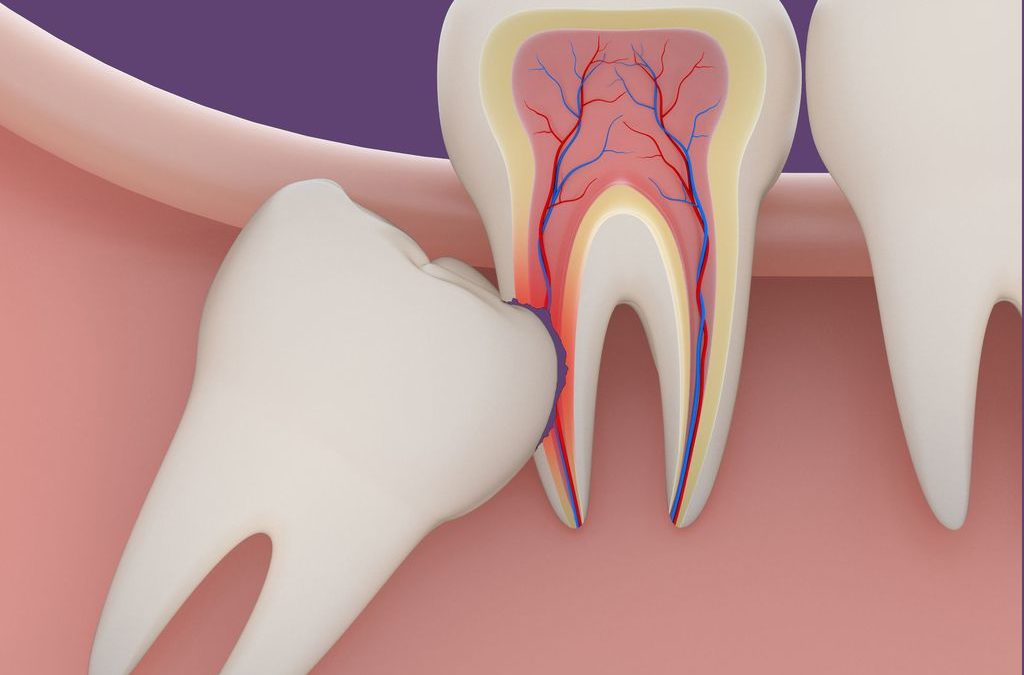
Другое дело — кариес. «Восьмерки» труднодоступны, их сложно чистить, и не менее сложно лечить. Поэтому часто кариес поражает и прилегающие к ним зубы. К чему приводит запущенный кариес, знают все: пульпит, периодонтит, которые могу закончиться потерей зуба.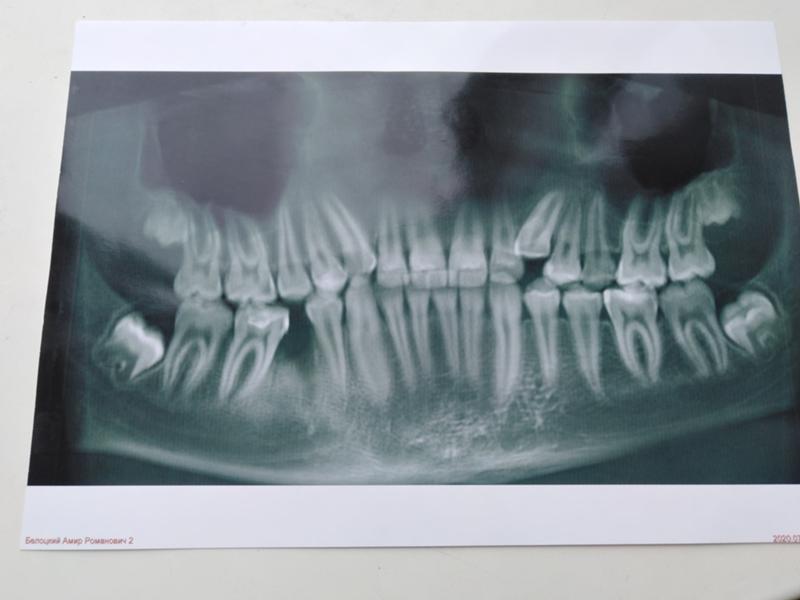
В зоне роста третьих моляров повышен риск образования кист и опухолей за счет наличия там слоя незрелых клеток. Эти клетки есть и в других зубах, но от них организм избавляется в процессе жевания. Зубы мудрости в жевательной активности не участвуют и долго сохраняют мезенхимальные клетки, что приводит к опасности возникновения новообразований.
Помимо перечисленных неприятностей, третьи моляры влияют на прикус, причем не всегда благоприятно. Боковое давление на прилежащие зубы вызывает их скученность. Также зубы могут прорезываться в щечную сторону, травмируя слизистую оболочку щеки.
Бывает, что зуб мудрости не прорезывается, а остается в челюсти. Тогда он спровоцирует лицевую невралгию – поражение лицевых нервов, сопровождающееся приступами боли. В перечисленных случаях решение только удаление зуба.
| Цена на удаление 8 зуба | |
| Удаление ретинированного зуба | от 6500 Р |
Почему прорезывание зубов мудрости — сложный процесс?
Стоматологи считают, что причина осложнений в процессе прорезывания — онтогенетическая. То есть, связана с изменениями, которые происходят с людьми по мере развития человечества. Из-за изменений условий жизни, в первую очередь качества пищи, челюсти человека больше не нуждаются в таком количестве сильных жевательных зубов, как несколько столетий назад.
То есть, связана с изменениями, которые происходят с людьми по мере развития человечества. Из-за изменений условий жизни, в первую очередь качества пищи, челюсти человека больше не нуждаются в таком количестве сильных жевательных зубов, как несколько столетий назад.
Длина челюстей в ходе эволюции сократилась, размер зубов не изменился. Зубам мудрости просто не хватает места для нормального роста, отсюда разнообразные патологии со смещением, косым или частичным прорезыванием. Если удаление 8 зубов — необходимость, почему пациенты часто отказываются от этой операции?
Причины
Одна из причин — популярное мнение, что в организме нет ненужных или лишних элементов. Возможно, медицина не до конца понимает назначение этих органов. Против этого «говорит» факт, что все «восьмерки» есть не у всех людей, а лишь у половины.
Иногда врачи советуют своим пациентам постараться сохранить третьи моляры в качестве своеобразной страховки. Они могут стать держателями для протеза, если будет необходимо съемное протезирование зубов. Сейчас когда медицинские технологии развиваются стремительно, руководствоваться этой причиной также не стоит, ведь на смену протезам постепенно приходят импланты. Поставить имплант вы можете в нашей клинике «Мелиора Дент».
Сейчас когда медицинские технологии развиваются стремительно, руководствоваться этой причиной также не стоит, ведь на смену протезам постепенно приходят импланты. Поставить имплант вы можете в нашей клинике «Мелиора Дент».
Главной причиной, по которой большинство страдающих от проблемных «восьмерок» стремится избежать их удаления – это страх перед операцией. Удаление зубов мудрости, особенно нижних, часто сопутствуется трудностями. После 20 лет кости челюсти уже полностью сформированы, а кость нижней челюсти более плотна по своей структуре, почему и извлечение зуба из нее — настоящая операция, которая редко проходит без последствий. Сами нижние моляры более крепки, имеют усложненную корневую систему.
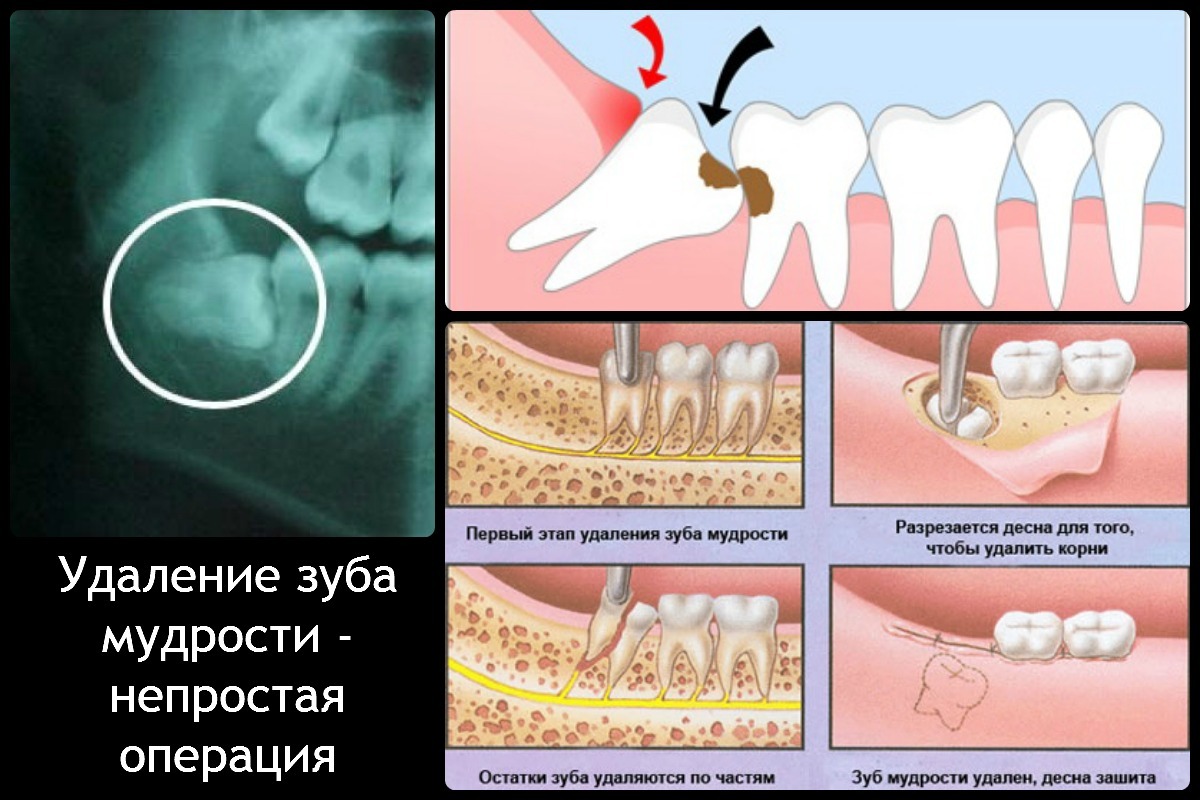
Процесс удаления восьмерки
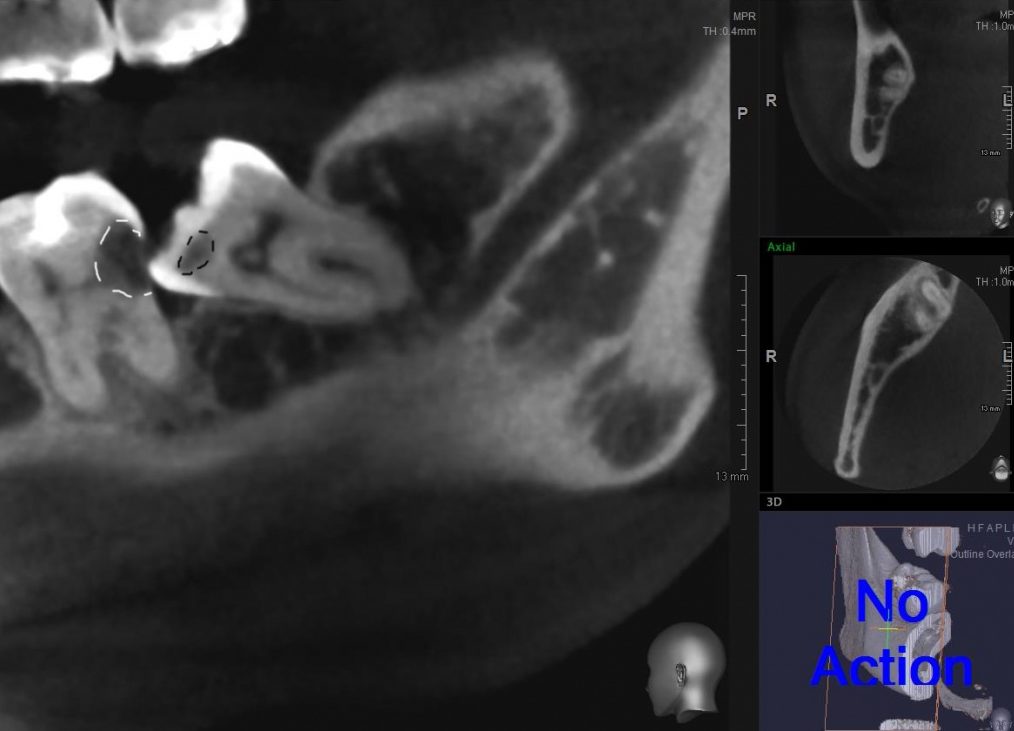
Если зуб находится под десной, необходимо сделать разрез, освободить коронковую часть зуба и срезать ее под корень, затем уже удаляются корни (при срощенном корне сразу, если корней несколько — по отдельности). Корней может быть разное количество, причем и формой, и положением в челюсти они могут обладать совершенно непредсказуемыми. В этом случае необходимо сделать рентген зуба. Помимо прицельных снимков используется ортопантомограмма — снимок, выполненный на цифровом рентген-аппарате, что помогает врачу составить точную картину состояния зубов.
В этом случае необходимо сделать рентген зуба. Помимо прицельных снимков используется ортопантомограмма — снимок, выполненный на цифровом рентген-аппарате, что помогает врачу составить точную картину состояния зубов.
Далее лунка выскабливается, и на место извлеченного зуба накладываются швы, которые снимаются через пару недель. Если зуб не скрыт под десной, операция выполняется просто. Удаление 8 зуба сверху, происходит достаточно легко с помощью специальных щипцов — зуб легче выходит из более мягкой верхней челюсти.
Удаление 8 зуба снизу
: лечение и последствияУдаление 8 зуба сверху последствия имеет неприятные — не всегда образуются синяки и отеки (здесь многое зависит от особенностей организма, сложности случая и мастерства хирурга), но болевых ощущений после наркоза и последующей терапии антибиотиками не избежать.
Лечение после удаления зуба — важный этап, к которому нужно отнестись ответственно. Помимо прописанных нашим врачом препаратов, нужно будет соблюдать определенный режим: не провоцировать изменение температуры тела (отказаться от посещения бани, сауны, приема горячих ванн, употребления горячих напитков), не травмировать рану на месте зуба механическими воздействиями. Более подробные рекомендации даст врач нашей клиники «Мелиора Дент».
Более подробные рекомендации даст врач нашей клиники «Мелиора Дент».
Подытожим
Если нет острой необходимости удалять зубы мудрости, решение остается за пациентом. Прежде чем его принять, необходимо проконсультироваться с грамотным специалистом нашей стоматологии, который поможет взвесить все «за» и «против». Регулярные осмотры у стоматолога должны быть привычкой, ведь это поможет избежать многих проблем со здоровьем и финансами.
Операция удаления зуба стоимость имеет не такую высокую, ведь она складывается из анестезии и расценок на услуги нашей клиники. Обычно цена гораздо меньше, чем затраты на лечение заболеваний, вызванных неправильным ростом восьмых зубов.
отеки, болит лунка от зуба
Комментарии и отзывы (83)
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
У меня зуб мудрости растет внутри челюсти, получается, при удалении будут резать десну и вырывать зуб.
 Какими осложнениями это может обернуться?
Какими осложнениями это может обернуться?Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Scarlett
После удаления зуба мудрости очень болит ранка. Можно ли купить в аптеке какие-то мази и положить в ранку? Или только обезболивающее пить?
Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Анастасия
Я где-то читала, что удалять нижние зубы мудрости намного болезненнее, чем верхние.
 Скажите, это правда? И с чем это связано?
Скажите, это правда? И с чем это связано?Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Удаляла верхний зуб мудрости, болевых ощущений — ноль. А вся процедура заняла минут 20.
Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
NewFaund
Меня скоро ждет удаление аж трех зубов мудрости сразу, мы сейчас планируем ребеночка завести, ходим и консультируемся.
 Очень страшно, аж поджилки трясутся, а муж шутит, что я как ребенок маленький. Боюсь осложнений и боли, конечно.
Очень страшно, аж поджилки трясутся, а муж шутит, что я как ребенок маленький. Боюсь осложнений и боли, конечно.Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
Комарова
У меня два нижних зуба мудрости выросли косо и на боку лежали, практически вдоль десны. Один удалили за полтора года до беременности, другой через два после родов. И оба раза выпиливали зуб из десны, накладывали швы и прочее. Неделю потом пила обезболивающие и антибиотики, пока не стало легче. Так что, мне кажется, если некритично, лучше удалять такие проблемные зубы не сразу, а с промежутками в недели три.
Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
Даринка
Не знаю, кто вам удалял, у меня вырвали зуб мудрости секунд за тридцать.
 Было терпимо, никакой жуткой боли. И зажило все быстро, без обезболивающих и антибиотиков. И мне еще лекарство положили после процедуры.
Было терпимо, никакой жуткой боли. И зажило все быстро, без обезболивающих и антибиотиков. И мне еще лекарство положили после процедуры.Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
Ой, помню в детстве, когда удаляли зуб мудрости, был такой ужасный скрежет и звук ломающейся кости. Пришла как-то в стоматологию удалять восьмерку, ждала такой же звук, а ничего не было. Просто шевеление в десне и все. Спрашиваю врача: «Это все что ли??», она кивает.
Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Дарья Деревянко
Здравствуйте, у меня болит уже полгода периодически нижний ретинированный зуб мудрости.
 Пошла к врачу, уже даже настроилась на удаление, а он сказал что удалять не будет, сделает надрез чтоб он рос вверх а не под углом, у меня вопрос, как часто в практике хирургов так бывает что зубы мудрости после надреза десны, вырастали и становились полноценными зубами, или это миф и в итоге все-равно придётся удалять и идти снова на операцию? Или может просто залечить антибиотиками (я так делала полгода назад)?
Пошла к врачу, уже даже настроилась на удаление, а он сказал что удалять не будет, сделает надрез чтоб он рос вверх а не под углом, у меня вопрос, как часто в практике хирургов так бывает что зубы мудрости после надреза десны, вырастали и становились полноценными зубами, или это миф и в итоге все-равно придётся удалять и идти снова на операцию? Или может просто залечить антибиотиками (я так делала полгода назад)?Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Анна Исакова
Здравствуйте! скажите ,если удалить 7 левый.нижний, может это помочь встать или прорезаться ретинированному 8 зубу (лежит горизонтально)удалить его просто нет возможности у нас в стране. Спасибо.

Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
spyka2010
Удалил сегодня вообще впервые в поликлинике восьмой внизу справа,слегка был на измене не из-за боли,а из-за возможного кровотечения,плохая свёртываемость,врач парень,наверное и 30 нет,уколол наверное новокаин потому,что даром,через минут 10 дёрнул,2 секунды,вставил вату,говорит закрывай и свободен,я даже отдуплится не успел,прошло уже 2 часа после укола,не болит,ещё не отпустило до конца,кровь сочится потихоньку,но я думаю всё будет хорошо,я ожидал худшего,и при чём всё бесплатно,только надо было в 6 утра придти взять талон.Так что не бойтесь,у страха,как говорится,глаза велики.И не болейте!
Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Бина 85
Здравствуйте, в пятницу удалила нижнюю 8-ку слева (зуб мудрости),правильно говорят сама процедура проходит без боли, в моем случае удаление было очень сложное проходило 1час и 50 минут, нужно набраться терпения чтобы столько сидеть у хирурга в кресле, ну и конечно же будет отходить очень тяжело боль особенно в тот же день ужасная, лучше сразу пить обезболивающие, у меня сегодня уже 6 день и все равно болит, пришлось выпить снова обезболивающее, через два дня снимать швы, посмотрим что будет дальше.
 ) Вот как то так, короче удалять их нужно обязательно, дальше будет хуже, я бы сама не решилась, просто мне врач рассказала о последствиях, если не удалять,пришлось идти.) Терпения Вам идите удаляйте!!!
) Вот как то так, короче удалять их нужно обязательно, дальше будет хуже, я бы сама не решилась, просто мне врач рассказала о последствиях, если не удалять,пришлось идти.) Терпения Вам идите удаляйте!!!Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Galiya
Я ношу брекеты.Надо будет удалять зуб мудрости. Очень боюсь,все говорят что сильно больно,,
Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Иришка87
Вчера удалила нижнюю 8 в частной клинике,50 минут дёргали,потом вылез — без осколков,целиком.
 Уже 3 таблетки кеторала выпила — ноющая боль,отёк небольшой и челюсть болит.И кто придумал эти зубы мудрости!!!
Уже 3 таблетки кеторала выпила — ноющая боль,отёк небольшой и челюсть болит.И кто придумал эти зубы мудрости!!!Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Rittta
удалила растущий зуб мудрости не жалею — они редко растут правильно! после удаления действительно можно долго промучаться, если не подойти к вопросу с умом! кроме всех рекомендаций стоматолога я мазала десну камистадом чтобы быстрее заживало и в антисептических целях
Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Еленка348
удалили вчера зуб мудрости, нижнюю слева.
 разрезали десну, быстренько удалили зуб, заняло наверное максимум минут 5. Но потом, кошмар, так всё болело, так всё опухло, это ужас. От щеки до шеи всё опухло. рот не открывается, что кушать вообще не могу(и так уже сутки),когда воду пью боль в горле, и отдается в ухо. Не знаю сколько это еще продлиться. Легче родить, чем это перенести
разрезали десну, быстренько удалили зуб, заняло наверное максимум минут 5. Но потом, кошмар, так всё болело, так всё опухло, это ужас. От щеки до шеи всё опухло. рот не открывается, что кушать вообще не могу(и так уже сутки),когда воду пью боль в горле, и отдается в ухо. Не знаю сколько это еще продлиться. Легче родить, чем это перенестиОтветить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Ужас!!! Я все равно ужасно боюсь удалять зуб мудрости, ничего не могу с собой поделать, как же быть??????
Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
Анатолий1961
Не помню точно это было лет 25-30 назад Что то болели меня зубы.
 Сделали снимок. На снимке увидел 8 зуб мудрости лежит и упирается в седьмой. Ничего не стал делать . Сейчас мне 52 . Зубы мудрости все выросли, сами поднялись. Огоромный ряд зубов включая и зубы мудрости. Удивляюсь, не понимаю, как он из лежачего да еще и с упором в 7 стал стоячим и хорошим жевательным зубом. Природа, Бог сами нам на старость их дают для комфортной жизни. Не слушайте того которыйе говорят удаляйте с молоду. Если не беспокоит. Живите и ждите, все исправится само собой.
Сделали снимок. На снимке увидел 8 зуб мудрости лежит и упирается в седьмой. Ничего не стал делать . Сейчас мне 52 . Зубы мудрости все выросли, сами поднялись. Огоромный ряд зубов включая и зубы мудрости. Удивляюсь, не понимаю, как он из лежачего да еще и с упором в 7 стал стоячим и хорошим жевательным зубом. Природа, Бог сами нам на старость их дают для комфортной жизни. Не слушайте того которыйе говорят удаляйте с молоду. Если не беспокоит. Живите и ждите, все исправится само собой.Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Руслан77777
4 дня назад удалял 8-ку нижнюю, ощущения совсем неприятные. Удаляли 3.5 часа…
 В самом начале после укола меня откачивали полчаса так как потерял сознание… Потом вообще жесть…. 3 часа мне немогли вырвать зуб, вернее корни. В конце процедуры анестезия почти недействовала и чувствовал все время боли когда корень пытались то выдернуть , то подковырнуть, то разрезать……
В самом начале после укола меня откачивали полчаса так как потерял сознание… Потом вообще жесть…. 3 часа мне немогли вырвать зуб, вернее корни. В конце процедуры анестезия почти недействовала и чувствовал все время боли когда корень пытались то выдернуть , то подковырнуть, то разрезать……
Сейчас даже незнаю что делать, нужно удалять еще верхний зуб мудрости, но после такого чтото уже неверится что все будет намного легче…… Сами посудите 3 часа вырывать, резать, выбивать молотком, сверлить и тд… Несколько раз во време выдергивания , когда плоскогубцы соскальзывали с зуба , то получал по верхним зубам пасатижами. Думал что поломают нафиг все зубы…………. Сейчас вторую ночь просыпаюсь от жуткой боли как бы соседних зубов или левой челюсти нижней…. Пью таблетки , боль проходит….
Доктор говорит что было очень сложное удаление , поэтому все так и произошло….Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
Ксения13
Руслан, меняйте врача.

Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Simona
Не надо читать и бояться тем более, я пришла к хирургу, думала, что на консультацию, уговорил на удаление:) т.к. лечить нижнюю 8 мою было уже бессмысленно… Зуб поддался не сразу, анестезию колол врач раз 5 (просила сама, как только чувствовала малейший дискомфорт), расплакалась :)когда увидела огромные корни зубика!!!! А так ни чего страшного !!! Может мне и повезло конечно, отек маленький, чесалась только щека сильно, когда отходил наркоз, по ныло вечерок терпимо так, удалось даже по ужинать!!! С утра как будто ничего и не удаляли, антибиотики которые прописал врач, все таки решила пропить(мало ли), а к обезбол.
 средствам даже не прикоснулась.
средствам даже не прикоснулась.Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Дарья2109
Не бойтесь, удалять вообще не больно, а вот потом…. надо набраться терпения и терпеть (очень трудно открыть рот, больно говорить, глотать, повышенное слюновыделение). Зато представьте какой будет кайф когда все пройдет.
Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Александра.
 25 лет.
25 лет.Meangirl !
Как выбрать врача вам сказать не могу, но лично я в своем городе после долгих хождений в итоге обратилась ни в частную клинику, ни в районную стоматологию, а в обычную центральную больницу города в отделение челюстно-лицевой хирургии — я сделала вывод, что именно там работают опытные врачи с сильными руками, уж они то там с какими случаями только не работали. Два года назад удалила там нижний зуб мудрости (сложный, выросший уперевшись в соседний зуб), пошла удалять потому что заболел сильно. Во время удаления боли не было, врач всё сделал за 20 минут, после недельку поболело. Неделю назад пошла к тому же врачу удалять второй нижний зуб мудрости (такой же сложный), но на этот раз не потому-что зуб заболел, нет, он не вобще не болел, а пошла уже сознательно, потому что удалять эти зубы НАДО В ПРИНЦИПЕ, они бесполезны и являются рассадником бактерий во рту. Удаление так же было безболезненным, удалили за 15 минут, сейчас пока что ноет десна, пью обезбаливающие. Позже обязательно пойду к тому же врачу удалять верхние зубы мудрости.
Позже обязательно пойду к тому же врачу удалять верхние зубы мудрости.Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Ксения Мелихова
Здравствуйте! Есть ли способ избавиться от капюшона над зубом мудрости навсегда? Врач делал иссечение несколько раз, но десна снова возвращается на место, т.к. зуб не прорезался полностью и, видимо, в таком положении и останется. Удаление 8-ок тоже проблематично по причине их неполного выхода.
Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Meangirl
предстоит удаление всех 4-х зубов мудрости по ортодонтическим показаниям из-за скученности зубов.
 БС уже установили. через неделю орт дал добро удалять, хотя я предполагала что удалять надо до этого… конечно опасаюсь возможных последствий после удаления, поэтому вопрос как выбрать специалиста, к которому обращаться?
БС уже установили. через неделю орт дал добро удалять, хотя я предполагала что удалять надо до этого… конечно опасаюсь возможных последствий после удаления, поэтому вопрос как выбрать специалиста, к которому обращаться?Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
вчера удаляли восьмерку слева,она у меня ещё не вышла(необходимость для установки брекетов).операция вообще безболезненно прошла,целиком вытащили,наложили швы…а вот отходить тяжело от укола.сейчас больно глотать и опухла щека.Не бойтесь удалять,но запасайтесь обезболивающими.и выполняйте рекомендации врача.
Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Валентин8708
Удалил сегодня 8-ку нижнюю слева.
 Было совсем не больно, только страшно. Ужас как боюсь стоматологов. После удаления болит не сильно, только глотать больновато, постоянное слюновыделение , как на зло. Думаю если с зубом мудрости проблема, то надо сразу удалять. У меня он год назад болел, в клинике убрали только капюшон. В течении года пару раз болел, но не значительно. Сейчас болел дня два, когда начала стихать боль, на соседнем зубе на десне появился гнойный нарост с размером семечки. Что и заставило пойти к врачам. Хотя думал когда перестанет болеть и так пойду, но кто знает пошел бы.
Было совсем не больно, только страшно. Ужас как боюсь стоматологов. После удаления болит не сильно, только глотать больновато, постоянное слюновыделение , как на зло. Думаю если с зубом мудрости проблема, то надо сразу удалять. У меня он год назад болел, в клинике убрали только капюшон. В течении года пару раз болел, но не значительно. Сейчас болел дня два, когда начала стихать боль, на соседнем зубе на десне появился гнойный нарост с размером семечки. Что и заставило пойти к врачам. Хотя думал когда перестанет болеть и так пойду, но кто знает пошел бы.Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Касталомок
Не переживайте, зубы мудрости удалять не больно. Сам переживал, спал всего 4 часа, перед этим, прочитав много статей и отзывов об удалении.
 Не мучайтесь и не читайте все эти комменты, идите и не переживайте. Приехал в клинику. Удаление заняло около 3х минут.
Не мучайтесь и не читайте все эти комменты, идите и не переживайте. Приехал в клинику. Удаление заняло около 3х минут.
Никакой боли, просто небольшой дискомфорт, ну оооочень небольшой.
Все зависит от специалиста.
Еще предстоит удаление нижней правой 8ки. Не переживаю ни капли.Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Olka18
Вчера надрезали десну над нижнем зубом мудрости…хотя он рос горизонтально, его не вырвали, а просто выровняли. Теперь переживаю, не будет ли он снова болеть =(
Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
ромашка
несколько дней назад удалила последний зуб мудрости.
 Верхние зубы было безболезнено немножко поныло,а вот нижние сложнее удалять не больно с уколом, но отходить не приятно неделю ноющая боль но терпеть можно.
Верхние зубы было безболезнено немножко поныло,а вот нижние сложнее удалять не больно с уколом, но отходить не приятно неделю ноющая боль но терпеть можно.Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Риммуля
Удаление верхнего зуба мудрости — мелочь, вот нижнего… идите только к профессионалу, иначе замучаетесь и во время удаления и после.
Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Саша24
вчера удалила зуб мудрости вверху, жутко боялась, но теперь со всей ответственностью могу сказать, чтоб больно не было вообще, только страшно и жуткие звуки еще смущали, зато когда отошла заморозка пила обезболивающее два раза и сегодня болит все, но сам процесс НЕ БОЛЬНО!
Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Татьяна Резванова
Здравствуйте.
 Мне 45 лет. Нижний зуб мудрости прорезался полностью, но на нём боковой кариес со сторон ы щеки очень давно. При осмотре врач не стал его пломбировать по неизвестной мне причине. Не знаю, что делать с этим зубом: удалять или ждать, когда он заболит?
Мне 45 лет. Нижний зуб мудрости прорезался полностью, но на нём боковой кариес со сторон ы щеки очень давно. При осмотре врач не стал его пломбировать по неизвестной мне причине. Не знаю, что делать с этим зубом: удалять или ждать, когда он заболит?Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Возможно ли удаление всех,14,оставшихся зубов одновременно,так как они испорчены,под наркозом?.
Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Шесть дней назад удалила одну из дистопированных нижних восьмёрок.
 Про наличие сгустка в лунке ничего сказать не могу — сразу не знала и не заметила, но лунка, мне кажется, постепенно затягивается. Беспокоит боль в скуле, хотя есть и говорить могу, но широко открывать рот или есть более-менее твёрдую пищу — больно. В последние дни на десне со стороны языка стала ощущаться боль и появилось покраснение. Ноет, но не пульсирует. Похоже на отёк. Что это, как лечить и сколько понадобится времени?
Про наличие сгустка в лунке ничего сказать не могу — сразу не знала и не заметила, но лунка, мне кажется, постепенно затягивается. Беспокоит боль в скуле, хотя есть и говорить могу, но широко открывать рот или есть более-менее твёрдую пищу — больно. В последние дни на десне со стороны языка стала ощущаться боль и появилось покраснение. Ноет, но не пульсирует. Похоже на отёк. Что это, как лечить и сколько понадобится времени?Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
Левин Дмитрий Валерьевич
Центр Приватной Стоматологии Доктор Левин
Москва
Здравствуйте! Для того чтобы делать какие-либо прогнозы, прошло мало времени.
 По поводу необходимого лечения рекомендую обратиться за помощью к специалисту.
По поводу необходимого лечения рекомендую обратиться за помощью к специалисту. Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
света222
удалила зуб мудрости, уже 2 недели все болит, опухоль, есть не могу, говорю с трудом, рот открывать не могу, на языке какая та шишка, опух лимфоузел, при удалении корректировали еще кость нижней челюсти! жить ваще нельзя, ходила к врачу сказал что это норм, но меня все равно напригает это может это из-за кости?
Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Рита Колесниченко
Здравствуйте.
 Беспокоит зуб мудрости верхний, растет он ровно, вот только сбоку со стороны щеки такой кариес, что уже пальцем чувствуется. Два года не могу удалить — сначала беременна была, потом кормила, а теперь вот опять… Боюсь, что эта дырка очень скоро начнет беспокоить, да и за соседние зубы страшно, опять на два года все отложится. Возможны ли какие-то временные меры лечения, или может быть стоит поторопиться с удалением пока маленький срок? Не представляю на сколько будет вредно обезболивание и опасны последствия.
Беспокоит зуб мудрости верхний, растет он ровно, вот только сбоку со стороны щеки такой кариес, что уже пальцем чувствуется. Два года не могу удалить — сначала беременна была, потом кормила, а теперь вот опять… Боюсь, что эта дырка очень скоро начнет беспокоить, да и за соседние зубы страшно, опять на два года все отложится. Возможны ли какие-то временные меры лечения, или может быть стоит поторопиться с удалением пока маленький срок? Не представляю на сколько будет вредно обезболивание и опасны последствия.Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
StartSmile
Здравствуйте, Рита. Кариес возник из-за плохой гигиены. В этой зоне зубная щетка упирается в ветвь нижней челюсти, что усложняет доступ к зубу при гигиене. Удаление у беременных женщин проводится во втором триместре.
 Что касается обезболивания, препараты артикаинового ряда через плацентарный барьер не проходя, т.е. безвредны для плода.
Что касается обезболивания, препараты артикаинового ряда через плацентарный барьер не проходя, т.е. безвредны для плода. -
Маргарита К.
Мне 54 года. Год назад начал расти зуб мудрости (нижний левый), стоматолог увидел на снимке. Это уже 4-й! Третий был в 30 лет. Зуб прорезался. Сейчас начал болеть: болит десна, отдает в ухо. Стоит ли в таком почтенном возрасте оставлять зуб? В этом зубном ряду (нижние левые) дефицит зубов. Может быть подождать когда он вылезет?
Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
Левин Дмитрий Валерьевич
Центр Приватной Стоматологии Доктор Левин
Москва
Здравствуйте, Маргарита.
 Чаще всего зубы мудрости не берутся под опору протезирования в связи с короткими корнями и с наклонным положением коронковой части. Если зуб мудрости доставляет дискомфорт, нужно обратиться к врачу и решить дальнейшую судьбу этого зуба.
Чаще всего зубы мудрости не берутся под опору протезирования в связи с короткими корнями и с наклонным положением коронковой части. Если зуб мудрости доставляет дискомфорт, нужно обратиться к врачу и решить дальнейшую судьбу этого зуба. Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
2 дня назад удалили 8-ку слева. На следующий день щека сильно опухла и при нажатии на нее болит(( Также ноет по ночам, но после принятия обезболивающего боль проходит. Трудно рот открывать. Врач прописал антисептиком полоскать рот. Неделю назад удаляли 8-ку справа и таких осложнений не было. Может сейчас все болит из-за того, что десну надрезали?
Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
Левин Дмитрий Валерьевич
Центр Приватной Стоматологии Доктор Левин
Москва
Здравствуйте! Удаление зуба мудрости может проходить как с осложнениями, так и без.

Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Товарищи, не бойтесь удалять зубы мудрости….Сам боялся, полтора года назад врач напугал рассказами о сложном удалении, вот и дотянул…до того что 8ка «сьела» 7ку (от 7ки отклолся кусочек, потом второй, на момент удаления 8ки врач констатировал что придется удалять и 7ку, на ровном месте потерял жевательный зуб :((( )….удалили мне зуб 3 дня назад. удаляли сложно и долго, порядка 2 часов, анестезия была что надо, вкатили 2 укола, поэтому неприятных ощущений никаких, разве только когда до самого зуба добрался врач и стал его раскачивать чтобы вытащить, но и то минимум, у зуба оказалось помимо 2 обычных (хотя нет, не обычных, а жутко изогнутых) корней еще 2 маленьких, в итоге вытащили с небольшим кусочком костной ткани, для сравнения 7ку перед ним удалили минут за 20 распилив на 2 части.
 …естественно после удаления вечером был еле живой, шоковое состояние, когда отошла анестезия выпил кетанов и антибиотики и баиньки, на следующий день никаких болевых ощущений, но щека конечно распухла, рот тяжело открывался, и болела челюсть от того что 2.5 часа сидел с открытым на максимум ртом…..я думал что придется больничный брать, ничего подобного, все в полном порядке, на третий день опухоли почти нет, пью антибиотики против аллергии полощу рот 3-4 раз в день хлоргексидином (мировая вещь, не раз ранее использованная!)…так что народ, не дрейфьте, смелее удаляйте ненужные зубы пока не поздно. Удачи!
…естественно после удаления вечером был еле живой, шоковое состояние, когда отошла анестезия выпил кетанов и антибиотики и баиньки, на следующий день никаких болевых ощущений, но щека конечно распухла, рот тяжело открывался, и болела челюсть от того что 2.5 часа сидел с открытым на максимум ртом…..я думал что придется больничный брать, ничего подобного, все в полном порядке, на третий день опухоли почти нет, пью антибиотики против аллергии полощу рот 3-4 раз в день хлоргексидином (мировая вещь, не раз ранее использованная!)…так что народ, не дрейфьте, смелее удаляйте ненужные зубы пока не поздно. Удачи!Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Год назад удалил верхнюю 8-ку слева.
 Сделали анастезию, но до нужного места замарозка не дотянула… боль при выдергивании охватила весь мозг… (никогда не давайте дергать если чувсвуете, что анастезия не подействовала). Но на следующий день все стало хорошо.
Сделали анастезию, но до нужного места замарозка не дотянула… боль при выдергивании охватила весь мозг… (никогда не давайте дергать если чувсвуете, что анастезия не подействовала). Но на следующий день все стало хорошо.
А вот неделю назад удалял лежащую 8-ку справа. На это раз анастезия подействовала со второго укола. Ковырялись и долбили долотом минут 20, но я боли не почувствовал. Вечером болело горло, была температура, оттек… на третий день пошел к врачу из-за боли по всей правой стороне лица.. тот сказал, что это все естественно.. но вот уже 8 день боль не проходит… подожду ещё 2 дня и навещу врача если не пройдет боль…Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Елена789
Всем привет, во вторник 18 го декабря удалили мне нижнюю справа 8ку — зуб мудрости , была сложная операция так как зуб слегка появился и начал портиться, два года периодически мучал меня, под действием обезбаливающего ничего не ощущала, операция длилась минут 10, зуб быстро выскочил целиком, но надрез пришлось сделать, потом еще 10 мин накладывание швов, врач-хирург выписал атибиотик и противогрибковое средство, а еще он мне какой-то дренаж поставил, который на следующий день вытащил , немного напухла щека, после, когда обезбаливающее начало проходить началась адская боль, тяжело глотать, целый день ничего не ела, только таблетки запивала водой, немного легче было.
 Вот и сейчас обезболивающим спасаюсь, сегодня 3й день, болит пол головы с правой стороны, такая ноющая боль, а десна где швы, чешется,, рот полностью не могу открывать, врач сказал, надо разрабатывать челюсть (чтоб какая-то кислота там не образовалась), а швы сами отпадут. Завтра опять на прием пойду, он мне сам назначил. Ответьте пожалуйста такие ли должны быть последствия, и главное через какое время они пройдут, после такой операции, спасибо))) Всем советую терпения, а эти зубы (8ки) лучше вовремя удалять!!!
Вот и сейчас обезболивающим спасаюсь, сегодня 3й день, болит пол головы с правой стороны, такая ноющая боль, а десна где швы, чешется,, рот полностью не могу открывать, врач сказал, надо разрабатывать челюсть (чтоб какая-то кислота там не образовалась), а швы сами отпадут. Завтра опять на прием пойду, он мне сам назначил. Ответьте пожалуйста такие ли должны быть последствия, и главное через какое время они пройдут, после такой операции, спасибо))) Всем советую терпения, а эти зубы (8ки) лучше вовремя удалять!!!Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Два месяца в болевом ужасе…отказывались дергать нижнюю восьмерку..мол, сердце не выдержит. В итоге удалили..
 .жуть в том, что болевой синдром остался прежний…все разводят руками, мол, там больше нечему болеть…Спать не могу, а про поесть — вообще молчу. Прошел все обследования…это не нерв и ничего остального. Не знаю, что дальше делать…хоть в петлю лезь…
.жуть в том, что болевой синдром остался прежний…все разводят руками, мол, там больше нечему болеть…Спать не могу, а про поесть — вообще молчу. Прошел все обследования…это не нерв и ничего остального. Не знаю, что дальше делать…хоть в петлю лезь…Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Сергей7772142342
3 дня назад удалил 8 и 7 , пришлось удалять 7 т.к. в нее упиралась 8 (т.е. зуб мудрости). Процесс проходил под общим наркозом так что о боли при удалении и речи быть не может. А вот процесс отхода от наркоза — достаточно неприятен, т.к. на 5-10 минут просто тело тебе не подчиняется и собственно делает все что хочет :)) после особой боли нет, т.к.
 нечему болеть )) — ощущается пустота, дискомфорт, чувствуется опухлость щеки и частично шеи. После данной процедуры прописали антибиотики широко спектра действия — 7 дней (2 укола система). Через 3-4 дня опухоль спала — начал есть полноценную пищу (пельмени, окорочка, котлетки :))
нечему болеть )) — ощущается пустота, дискомфорт, чувствуется опухлость щеки и частично шеи. После данной процедуры прописали антибиотики широко спектра действия — 7 дней (2 укола система). Через 3-4 дня опухоль спала — начал есть полноценную пищу (пельмени, окорочка, котлетки :))Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Тюрина Алиса
два дня назад удалили две восьмерки слева одну с верху другую с низу. оба вырезали из десны т.к. они росли под 7-ми и приносили им воспаление. после снятия анестизии была острая-ноющая боль. на следущий день сильный отек вплость от шеи до левого глаза темрепература боль. сейчас на третий день беспокоит отек ,и боль температура прошла.
 не могу шевелить челестью подскажите что делать?и когда это все закончится?
не могу шевелить челестью подскажите что делать?и когда это все закончится?Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
Левин Дмитрий Валерьевич
Центр Приватной Стоматологии Доктор Левин
Москва
Здравствуйте! К сожалению, удаление восьмого зуба может иметь ряд неприятных осложнений, которые у каждого пациента возникают и проходят очень индивидуально. Сказать что-то конкретное можно только после очной консультации.
Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
natalie843
а мне 3 зуба мудрости удаляли — никаких плохих воспоминаний, словно вынули и всё тут.
 … а перед новым годом последний как то неаккуратно удалили, третий день вся сторона ноет…. но вот вас почитала и поняла что это нормально, хоть успокоилась. Видимо — как повезёт. Еще один фактор — мне не нравился врач, пока сидела анестезировалась перед удалением — всё думала, может уйти… наверное на интуицию тоже надо внимание обращать…
… а перед новым годом последний как то неаккуратно удалили, третий день вся сторона ноет…. но вот вас почитала и поняла что это нормально, хоть успокоилась. Видимо — как повезёт. Еще один фактор — мне не нравился врач, пока сидела анестезировалась перед удалением — всё думала, может уйти… наверное на интуицию тоже надо внимание обращать…
полнолуние было, вот и не верьОтветить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Ольга34
Помогите подскажите ! у меня правый нижний самый дальний зуб судя по всему зуб мудрости имеет большую дырку по середине ! Болит ужасно! мне его лучше вырвать или попробовать залечить?
Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
Левин Дмитрий Валерьевич
Центр Приватной Стоматологии Доктор Левин
Москва
Добрый день! Все зависит от доступности восьмого зуба.
 Если он легко доступен для лечения, то можно и попробовать залечить. Если нет, то лучшим решением будет удаление.
Если он легко доступен для лечения, то можно и попробовать залечить. Если нет, то лучшим решением будет удаление. Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Санчес 1303
29 августа удалили левую нижнюю восьмерку, лежала почти горизонтально, упершись по головку семерки. Хирург сделал два надреза, вытащил восьмого быстро, но драссеченную десну почему-то на зашил. Под языком чувствуется дискомфорт от пореза, кажется что буд-то бы что-то застряло, к тому же огромный кусок десны болтается на лункой. Завтра иду на назначенный осмотр, но меня интересует вопрос, этот болтающийся кусок десны останется навсегда или же со временем рассосется?
Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Helen55
Вот 5 дней назад делала операцию, все зубки сидят под десной ( их не видно).
 Удаляли мне верхний и нижний с правой стороны. Сама операция — НЕ БОЛЬНО!! . Идите и не бойтесь)
Удаляли мне верхний и нижний с правой стороны. Сама операция — НЕ БОЛЬНО!! . Идите и не бойтесь)
После нужно будет дня 3-4 перетерпеть . Обезболивающие хорошо помогают , выпил и забыл. Кушать тяжело , первый день вообще не ела , а потом начала пробовать жидкую кашку . Щека немного припухла, но не значительно. )
Скажу вам так, если нужно делать , идите и делайте. Ничего не бойтесь !=)Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Артём77
расскажу все подробно так как когда сам шёл на удаления зуба мудрости интересовали все подробности. 8-ка нижней с левой стороны, полностью находился под десной, в горизонтальном положении.. вот пришел к врачу, он назначил удаление будет оперативном методом, через неделю уже пришел удалять.
 .. Сел в кресло, и тут мне надевают на лицо, как сказала медсестра, антисемтическую повяску, ну и я уже не чего не вижу, открыт только нос и рот… тут не большой мондраж начался, вобщем сделали укол, потом разрезали десну (не чего не почувствовал) потом начал ковыряться спицей, ащущения такие были, что он мне весь зуб выковорить хочет, после начали выпиливать, тоже кстати не больно.. а потом стал ломать мне зуб клещами, не вырывать а ломать, крутил вертел, чувствовал как челюсть мне сгинает, вот тут вот было больновато, но терпимо, после он наверное не мог отломать зуб или вытащить его, он говорит надо стукнуть пару раз, а я все через щель повяски вижу, берет он зубило и молоток, и раз 20 по зубу, вот тут вот тоже больновато было, но терпимо, вобще за всю операцию не было такого , что вот так больно что встану убегу или за ору, все было на уровне типа стукнулся больно, но пустяк… вобщем вынул он мне остатки зуба, зашил десну и отправил домой, через два дня придти показаться, вот сегодня пойду, за эти два дня, отек лица с левой стороны, без обезболивающего никак особенно ночью, нормаьно не поесть не попить, больше не приятного после опперации чем во время ее.
.. Сел в кресло, и тут мне надевают на лицо, как сказала медсестра, антисемтическую повяску, ну и я уже не чего не вижу, открыт только нос и рот… тут не большой мондраж начался, вобщем сделали укол, потом разрезали десну (не чего не почувствовал) потом начал ковыряться спицей, ащущения такие были, что он мне весь зуб выковорить хочет, после начали выпиливать, тоже кстати не больно.. а потом стал ломать мне зуб клещами, не вырывать а ломать, крутил вертел, чувствовал как челюсть мне сгинает, вот тут вот было больновато, но терпимо, после он наверное не мог отломать зуб или вытащить его, он говорит надо стукнуть пару раз, а я все через щель повяски вижу, берет он зубило и молоток, и раз 20 по зубу, вот тут вот тоже больновато было, но терпимо, вобще за всю операцию не было такого , что вот так больно что встану убегу или за ору, все было на уровне типа стукнулся больно, но пустяк… вобщем вынул он мне остатки зуба, зашил десну и отправил домой, через два дня придти показаться, вот сегодня пойду, за эти два дня, отек лица с левой стороны, без обезболивающего никак особенно ночью, нормаьно не поесть не попить, больше не приятного после опперации чем во время ее. .. если бы щас сказали удалить еще раз зуб мудрости, удалил бы, но когда этот только зажил бы.. больше страшно… так что не бойтесь иди те смело, думайте о том как вам уже удалили, и он вас уже больше никогда беспокоить не будет.. да кстити по времени мин 40, но эт у меня так было, вылести не как не хотел
.. если бы щас сказали удалить еще раз зуб мудрости, удалил бы, но когда этот только зажил бы.. больше страшно… так что не бойтесь иди те смело, думайте о том как вам уже удалили, и он вас уже больше никогда беспокоить не будет.. да кстити по времени мин 40, но эт у меня так было, вылести не как не хотелОтветить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Кристина-Абакан
Добрый день! В пятницу вечером удалили 2 нижние 8-ки оперативным методом. Операция проходила около 30 минут на оба зуба, ничего не чувствовала, все было в порядке. Но сегодня понедельник, у меня очень сильно опухшие щеки, назначили физио в субботу (сказали проходить до 5 раз в их же клинике). Щеки все внутри в язвочках, т.
 к. их прикусываю из-за оттека. Боль незначительная, но на ночь пью обезболивающее и около 4-х раз в день полощу рот и мама делает мне полу-спиртовые примочки на каждую щеку. На второй и третий день после операции температура 37.3. Пью антибиотики и получаю укол раз в день (мама очень боится).
к. их прикусываю из-за оттека. Боль незначительная, но на ночь пью обезболивающее и около 4-х раз в день полощу рот и мама делает мне полу-спиртовые примочки на каждую щеку. На второй и третий день после операции температура 37.3. Пью антибиотики и получаю укол раз в день (мама очень боится).
Нормально ли, что до сих пор температура и такой сильный оттек?Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
Колесниченко Марина Владимировна
Стоматология Beauty Line
Москва
Добрый день! Температура, боль и отек — нормальные явления после сложных удалений восьмерок.
 Если подобные явления имеют непродолжительный характер, то все нормально. В любом случае, ваше состояние должен контролировать ваш лечащий врач.
Если подобные явления имеют непродолжительный характер, то все нормально. В любом случае, ваше состояние должен контролировать ваш лечащий врач. Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Диана Каримова
Здравствуйте. у меня хруст в челюсти слева.также имеется восьмерка которая растет горизонтально,челюстно-лицевой хирург советует удалить зуб и полагает ,что хруст возник из-за этого зуба. но зуб не беспокоит,был обнаружен случайно на понорамном снимке. пройдет ли хруст после удаления 8ки нижней челюсти? стоит ли удалять если растет неправильно,но не беспокоит?
Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
StartSmile
Добрый день.
 Наличие 8 зуба скорее всего не влияет на хруст в суставе.Надо обследовать сустав.А 8,если этот зуб не беспокоит и нет показаний по ортопедическим или ортодонтическим показаниям к его удалению,можно оставить.
Наличие 8 зуба скорее всего не влияет на хруст в суставе.Надо обследовать сустав.А 8,если этот зуб не беспокоит и нет показаний по ортопедическим или ортодонтическим показаниям к его удалению,можно оставить. -
Светлана-Краснодар
Добрый день! Возникла необходимость удаления нижней левой восьмерки. Она у меня давила на соседний зуб и была полностью горизонтальной. Из сложностей еще и то, что она почти не прорезалась и имела крючкообразные корни. Удалять совсем не хотелось, но врач сказал, что через время потеряю и семерку и восьмерку, если не удалить сейчас.
Долго решалась на удаление. Начиталась ужасов и про свернутые челюсти и про адские боли и про неэффективность анестезии…
В итоге пошла удалять. Пошла к доктору их обычной городской стоматологической поликлиники. Но доктора знаю уже не один год и отзывы о нем сплошь положительные.
Доктор сделал обезболивание (и между челюстей и в десны около зуба). Потом дал несколько минут посидеть. Проверил подействовала ли анестезия. Сделал надрез десны. Отпилил коронку зуба, разделил корни и вытащил их. Зашил десну и усадил меня со льдом на кушетку. Не смотря на сложность, операция заняла 20 минут. Зашла в операционную с улыбкой и вышла с улыбкой. Никакой боли, ничего неприятного не чувствовала. Самое неприятное — хруст во рту во время удаления)))
После всего сама села за руль и поехала домой. Чувствовала себя хорошо.
Щека почти не припухла. Болей адских после отхождения анестезии не было. Но чтобы хорошо выспаться на ночь выпила таблеточку обезболивающего и спокойно заснула.
На утро щека отошла. Болей никаких, кроме боли при открывании рта и глотании не осталось. Но это скорее даже не боль. Просто очень неприятно. Обезболивающего больше не пила.
Сегодня уже прошло три дня с момента удаления. Рот почти полностью открывается. Глотание почти не чувствуется.
Так вот что я поняла: главное, идти к хорошему, проверенному врачу. Ничего не бояться, настраивать себя на лучшее всё будет отлично!Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Ленка-пенка
День добрый ! Вчера мне удалили верхний 8 зуб справа в обычной городской стоматологии бесплатно. За полгода до этого удаляла верхнюю 8 слева у того же врача, но в платном кабинете.Дядька опытный, профессиональный,на Стасика Михайлова похож,вызывающий доверие и улыбу.Если аллергии на лекарства нет, зачем переплачивать лишние деньги, если новокаин,лидокаин тоже норм берёт? Раз уж вы вынуждены экономить, то постарайтесь не пугать врача резкими гортанными звуками, не хватайте его за руки и халат : ).
 На самом деле не больно, если заморозка норм подействует,несколько секунд занимает,хруст только противный. Через 5 минут села за руль и помчалась по своим делам.Правда сегодня болит скула ,словно после удара,и рот больно открывать, а так всё ок !!!
На самом деле не больно, если заморозка норм подействует,несколько секунд занимает,хруст только противный. Через 5 минут села за руль и помчалась по своим делам.Правда сегодня болит скула ,словно после удара,и рот больно открывать, а так всё ок !!!Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Иллона
Это просто ужас! 5 часов назад удалили ретенированную нижнюю левую восьмерку. Длилась вся эта радость 2-а часа! заморозку добавляли 4 раза т.к боли были просто ужасные(((По всему рту были разбросаны осколки моего зуба и кусочки дробленой челюсти….кровищи было тоже мама не горюй. это було самое ужасное оперативное виешательство в моей жизни. Сейчас у меня весь рот под заморозкой, но боль такая, что пришлось пить кеторол.
 даже боюсь представить, что будет, когда заморозка полностью отойдет. Горло болит, щетка опухшая, глотать не могу((писец короче(зуб лежал горизонтально, корни кривые и сросшиеся. 21 год
даже боюсь представить, что будет, когда заморозка полностью отойдет. Горло болит, щетка опухшая, глотать не могу((писец короче(зуб лежал горизонтально, корни кривые и сросшиеся. 21 годОтветить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Добрый вечер, удалили верхний зуб мудрости. Наложили швы, сказали рассосуться, но прошла уже неделя, ничего с ними не стало. Однако из-за этого ощущаю сильный дискомфорт. Снять у врача не могу, нахожусь за границей. Через сколько они должны рассосаться?
Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
Левин Дмитрий Валерьевич
Центр Приватной Стоматологии Доктор Левин
Москва
Обычно швы начинают рассасываться в течение 1-2 недель.
 Тем не менее для полного рассасывания может потребоваться несколько месяцев.
Тем не менее для полного рассасывания может потребоваться несколько месяцев. Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Добрый день! Неделю назад удалила нижнюю правую восьмёрку. Дай Бог Здоровья моему врачу, который помимо канители с моим зубом, ещё и всячески пытался поднять мне настроение шутками (насколько это возможно))) и не начинал операцию, пока я не рассмеялась и немного не пришла в себя))) Операция длилась 1.5 часа. Боли не было. Вообще рта не чувствовала. Глаза я закрывать и не подумала, наоборот уставилась на врача и мысленно просила — помоги мне, пожалуйста, пожалуйста, пожалуйста.
 .. И он наверное услышал))))) После операции дали лёд и сказали посидеть спокойно и не дёргаться, так как я всё время норовила сбежать до дому))) На следующий день явка к врачу, который обрадовался наверное больше меня, увидев, что опухоль на щеке незначительная))) Да, ещё мне приписали лекарство утро-вечер 3 дня, диазолин 3 дня на ночь, 2 укола внутримышечно (антибиотик) и полоскание хлоргексидином десну…всё. Да, и ещё соблюдать покой и исключить физические нагрузки, что я совсем не соблюдала честно говоря))) Девочки, главное ничего не бойтесь! Мы выдержим всё и прорвёмся всегда!!!
.. И он наверное услышал))))) После операции дали лёд и сказали посидеть спокойно и не дёргаться, так как я всё время норовила сбежать до дому))) На следующий день явка к врачу, который обрадовался наверное больше меня, увидев, что опухоль на щеке незначительная))) Да, ещё мне приписали лекарство утро-вечер 3 дня, диазолин 3 дня на ночь, 2 укола внутримышечно (антибиотик) и полоскание хлоргексидином десну…всё. Да, и ещё соблюдать покой и исключить физические нагрузки, что я совсем не соблюдала честно говоря))) Девочки, главное ничего не бойтесь! Мы выдержим всё и прорвёмся всегда!!!Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Светик-сусветик
Здравствуйте.
 На 8 -ке справа, со стороны хряща, у меня образовалось дупло прямо у десны и врач , честно сказала, что подобраться к нему и хорошо прочистить не сможет. при этом и удалять не рекомендует. Походите так! Разве это выход ходить с пораженным зубом?
На 8 -ке справа, со стороны хряща, у меня образовалось дупло прямо у десны и врач , честно сказала, что подобраться к нему и хорошо прочистить не сможет. при этом и удалять не рекомендует. Походите так! Разве это выход ходить с пораженным зубом?Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
Левин Дмитрий Валерьевич
Центр Приватной Стоматологии Доктор Левин
Москва
Здравствуйте! Ходить с пораженным зубом, конечно же, не выход. Лучше удалить, а не дожидаться воспаления.

Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Natashka
Привет всем! Не бойтесь удалять мудрые зубы)))))У меня их было 3 почему то а не 4 ну мне ещё и проще!!!Сегодня удалила нижний он не прорезался зато давил на соседний.А я ходила и не знала что он там сидит.Верхнюю 8ку неделю назад удалила вообще не больно,а вот нижнюю не скажу что больно,больше неприятно. сейчас чуток десна болит, врач сказал нижние всегда болезненные.Через неделю пойду последний удалю.Боюсь с каждым посещением,но лучше не запускать эти зубы вредные их не видно а вреда от этого еще больше.Врач у меня хороший шутил, отвлекал.
 ..
..Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Arina_SH
Помогите! Мне удалили 8ки нижние в феврале. Операция была сложная. До сих пор нечуствительна левая середина и край языка, и немного десна в районе левой восмёрки тоже. Есть привычка закусывать внутреннюю сторону щеки, и прикусывать язык во сне. Капа есть, но не очень то помогает от прикуса языка, особенно сейчас при нечуствительности 🙁
Читала, что чуствительность вернётся, максимум через полгода, но мне только хуже, постояное чувство мурашек в кончике языка и невозонавляющаяся чуствительность очень расстарвивает !!
Уже и курс витаминов Б группы пропила и магний , и ничего. Можно ли мне ещё чем-то помочь. ?
?Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
kolibry
Здравствуйте! девушка, не переживайте, у меня тоже было сложное удажение зуба в 2008, 2,5 часа доктор пытался его достать всеми наверное, способами, последствия на неделю в виде отека и прочей ерунды, так вот. онемение у меня было не пол года, как он говорил, а пару лет))) сейчас все восстановилось, это у кого как, мне неочень повезло….
Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Назугум
Здравствуйте! Хотела сказать всем кто собрался удалять зуб мудрости!
Ничего не бояться НЕ НУЖНО!
Я тоже боялась, комментариев на читалась, что это жутко больно, страшно! Ничего подобного! Поболело день немного(но знаете, у меня до разрезания болело сильнее). Поэтому могу смело заявить что после операции даже обезболивающего не делали. Был диагноз (затрудненное прорезывание 38 го зуба, Абцесс ретромолярного пространства)
Поэтому могу смело заявить что после операции даже обезболивающего не делали. Был диагноз (затрудненное прорезывание 38 го зуба, Абцесс ретромолярного пространства)Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Вероника
Здравствуйте, вчера вечером мне удалили 8ку, ретинированную, лежала горизонтально далеко в кости,с одной стороны подпирала зубы с другой давила на пучок нервов.. сама десна была не воспалена, просто по ночам стреляющая боль была в ухе и зубе. Удаляли мне её два часа, там уже всё распухло, долбили ковыряли думала челюсть вывихнут мне, я её даже держала, а сама молилась. Боль была жуткая когда он его выковыривал, там нервы проходят..После этого трогала припухлость и под кожей был хруст — воздух и вода как сказал врач (сказал что погоняете его и пройдет все) Зашил мне десну (шев большой).
 Вот щас второй день, раздуло меня конечно ужасно..Отёк постепенно перешёл в шею, горло болит, лимфоузлы на шее воспалились болят.. Переживаю, зуб здоровый был как правило ни гноя ничего инфекция не должна пройти. Это нормально?
Вот щас второй день, раздуло меня конечно ужасно..Отёк постепенно перешёл в шею, горло болит, лимфоузлы на шее воспалились болят.. Переживаю, зуб здоровый был как правило ни гноя ничего инфекция не должна пройти. Это нормально?Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
Левин Дмитрий Валерьевич
Центр Приватной Стоматологии Доктор Левин
Москва
Здравствуйте! Болезненность и отек в первые дни после такого сложного удаления считаются нормальным явлением.
 Если вас это волнует, обратитесь за очной консультацией к специалисту.
Если вас это волнует, обратитесь за очной консультацией к специалисту. Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Юлия Х
Добрый день! мне 23 года, зубы мудрости вылезли все 4 вроде все нормальные, растут правильно также как и все остальные, но пару дней назад меня начала мучить боль, опухла десна возле нижней левой 8ки, болит щека, горло, не могу кушать. сначала зубу ничего не мешало , а сейчас так все опухло, что закрыло пол зуба. что делать? пытаться просто снять опухоль, обрезать все что мешает или сразу удалить зуб? мне кажется у меня сейчас такие боли как бывают после удаления (по описанию на форуме) поэтому пока терплю может рискнуть?
Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Малика
Добрый день!
Подскажите! Нужно ли удалять 8ку слева нижнюю,если она не беспокоит! В общем с чего все началось обратилась к челюстно лицевому хирургу с болью и хрустом с левой стороны челюсти, поставили острый артрит ВНЧС, снимки все подтвердили. Проходила курс лечения неделю, также сказали сделать панорамный снимок, имеются четыре восьмерки, и по словам врача только одна с отклонением небольшим. Десна в том месте всегда была немного отекшая, но никаким образом не беспокоила и не беспокоит, но даже пройдя курс лечения с диагнозом артрит все равно что то тянет с левой стороны(рада хоть хруст прошел,и жевать могу нормально). Я уже не пойму или это до сих пор с суставом не в порядке или же это зуб беспокоит.Буду признательно,кто может ответить на мою проблему, стоит ли удалять этот зуб?
Проходила курс лечения неделю, также сказали сделать панорамный снимок, имеются четыре восьмерки, и по словам врача только одна с отклонением небольшим. Десна в том месте всегда была немного отекшая, но никаким образом не беспокоила и не беспокоит, но даже пройдя курс лечения с диагнозом артрит все равно что то тянет с левой стороны(рада хоть хруст прошел,и жевать могу нормально). Я уже не пойму или это до сих пор с суставом не в порядке или же это зуб беспокоит.Буду признательно,кто может ответить на мою проблему, стоит ли удалять этот зуб?Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
Половков Дмитрий Анатольевич
Стоматология ЗУУБ на Белорусской
Москва
Добрый день! Прежде чем решить нужно удалять зуб или не нужно, требуется, как минимум очная консультация со специалистом.
 Если у вас все нормально с прикусом, расположением зубов и артрит вас больше не беспокоит, то может и не нужно удалять.
Если у вас все нормально с прикусом, расположением зубов и артрит вас больше не беспокоит, то может и не нужно удалять. Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Натали Соло
У моей дочери стоят брекеты. Врач сказала, что потребуется удаление зубов мудрости, которые еще не проросли. Можно ли удалить зубы мудрости, когда стоят брекеты??? Спасибо.
Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
Колесниченко Марина Владимировна
Стоматология Beauty Line
Москва
Здравствуйте! Да, такое возможно и требуется довольно часто, если в зубном ряду нет места для нормального расположения зубов.

Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Ivan7777
Вчера удалили ниж.лев.8-ку!!!Но удалил только коронку зуба, часа 2 док пытался вырвать корни,но бесполезно!!!назначил на следующий день,я с утра съездил сделал снимок зубов и приехал к нему!!!короче оценив корни они свернулись в спираль между собой удал мне один весь а второй нет он даже не шевелиться!!!Скажу честно я в жизни многое терпел,но это удаление я не могу ни с чем сравнить….ЖЕСТЬ!!!!Врач зашил мне лунку прописал таблетки на прием пойду через пару дней!!!ТАК У МЕНЯ ОЧЕНЬ ИНТЕРЕСУЮЩИЙ МЕНЯ ВОПРОС ПРАВИЛЬНО ЛИ МНЕ СДЕЛАЛ ДОКТОР ОСТАВИВ НЕ ДО КОНЦА УДАЛЕННЫЙ КОРЕНЬ,СКАЗАВ МНЕ ЧТО ВСЕ БУДЕТ Ок И ОН САМ С ГОДАМИ ВЫЛЕЗЕТ ????????????
Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Виктория многозубова
Люди сведующие, помогите!!!
С 18 лет начали лезть зубы мудрости! Делала панорамные снимки — все ровно стояли!
Всего то 5 лет мучений и периодических болей и мои восьмерки выродились!
Стоматологи-студенты, из числа знакомых, пугали «капюшонами» и прочими страшномтями, поэтому на левом нижнем и правом верхнем делали «обрезание» десны, чтоб наверняка «капюшон» меня не посетил.
Боясь за свои зубки, посещала стоматолога, как по часам, 2 раза в год! Каждый визит мне ковыряют эти восьмерки, долбят и прочими насильственными действиями оценивают их качество! Они прекрасны! Здоровые, ттт, ровно стоят! Нижние сровнялись, по высоте, с зубным рядом, верхние — чуточку не доросли!
И вот я ими прекрасными периодически накусываю щеки, но страшнее другое! У меня очень плотный зубной ряд, и умняшки, подвинули передние зубки, не сильно, но стоматолог говорит, что прикус портят мне восьмерки!( Терапевт говорит, что растущие зубы мудрости причина ангины. Ангина 5-й раз за этот год меня посетила, хотя на иммунитет никогда не жаловалась!
И вот я подошла к сути вопроса! Связаны ои гланды с зубами мудрости? Если удалить восьмерки и поставить брекеты, зубной ряд вернется в первозданный вид? И можно ли разом удалить все 4 восьмерки?Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
Колесниченко Марина Владимировна
Стоматология Beauty Line
Москва
Здравствуйте! Скученность зубов — это прямое показание к удалению восьмерок.
 Если поставить после удаления брекеты, то зубы займут нормальное положение. Можно ли разом удалять все четыре восьмерки должен решить врач после консультации.
Если поставить после удаления брекеты, то зубы займут нормальное положение. Можно ли разом удалять все четыре восьмерки должен решить врач после консультации. Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Дарья Пашкова
По поводу боли у всех индивидуально) кто как переносит, и зависит от врача как он это делает! Мне 3 дня назад удалили 8 вверху с правой стороны , началось все с того что болела жутко десна , началось воспаление , думала образовывается гнойный мешок потому что при давлении на нее языком чувствовала неприятную жидкость и твердость в десне со стороны щеки , было ясно что зуб режится в бок! Пошла в обычную районную поликлинику , меня отправили к молодому врачу девушке видимо стажер она посмотрела сказала все хорошо нагноений нет, отправила на рентген, в итоге другой врач посмотрев снимок сказала надо удалять т.
 к растет криво и вытеснит 7 да и рос он не прямо а в бок ..врач на мое удивление оказалась оч вежливая и добрая женщина на что я была удивлена в обычной бюджетной поликлинике ))) ну сев в кресло я попросила чтоб анастезии не пожалели,она мне сделала 3 укола в десну , подождали как схватится , и все понеслось последним что я увидела своими глазами это скальпель в ее руке,закрыла я глаза ибо не хотела я лицезреть эту картину … что то сделав у меня во рту спросила ну что не больно? я только что разрезала тебе десну! я вообще не чего не почувствовала.!! она взяла кусачки как всадила в десну боли ни какой но не приятное ощущение будто она до мозгов залезть пытается больно было только рот который растенули мне как резину.,)) шатала шатала не получилось вытащить, взяла другие кусачки ими шатала и вытащила … спросила на память не нужен? мне было точно не до него))) потом начала зашивать вот зашивать ощущение не исприятных , находится то делеко рана и пока шила я себя успокаивала только чтоп не вырвало((( все зашили наконец положила мне бинт с лекарством я отошла мин 15 пока кровь остановится )) мне сказали каждый день приходить на осмотр в течении недели, делать процедуры помоему физиотерапия.
к растет криво и вытеснит 7 да и рос он не прямо а в бок ..врач на мое удивление оказалась оч вежливая и добрая женщина на что я была удивлена в обычной бюджетной поликлинике ))) ну сев в кресло я попросила чтоб анастезии не пожалели,она мне сделала 3 укола в десну , подождали как схватится , и все понеслось последним что я увидела своими глазами это скальпель в ее руке,закрыла я глаза ибо не хотела я лицезреть эту картину … что то сделав у меня во рту спросила ну что не больно? я только что разрезала тебе десну! я вообще не чего не почувствовала.!! она взяла кусачки как всадила в десну боли ни какой но не приятное ощущение будто она до мозгов залезть пытается больно было только рот который растенули мне как резину.,)) шатала шатала не получилось вытащить, взяла другие кусачки ими шатала и вытащила … спросила на память не нужен? мне было точно не до него))) потом начала зашивать вот зашивать ощущение не исприятных , находится то делеко рана и пока шила я себя успокаивала только чтоп не вырвало((( все зашили наконец положила мне бинт с лекарством я отошла мин 15 пока кровь остановится )) мне сказали каждый день приходить на осмотр в течении недели, делать процедуры помоему физиотерапия. . она промывала мне все , мазала мазью . И кстати по поводу обезболивания прописала мне НИМЕСИЛ это такой порошок с о вкусом апельсина он противоспалительный жаропонижающий, как сказала она выпьешь и боль как отрежет)) и не соврала пришла я домой 2 часа держалась как она сказала не есть не пить .. заморозка начала отходить… и не поверите боли я особ не чувствовала и поняла что мало таких у нас врачей руки золотые))) выпила на всякий случай пакетик …. и сразу даже поела и было не больно совершено мало того ела даж не жидкость и кашки а так жутко мяса захотелось)) и удалось нормально пообедать)) и вот щас 3 день после удаления боли ноль в десне, только есть одно но болит язык у основания видимо во время анастезии натерла зубом и прям щипит и больно говорить только и за него!!!!!! Так что не откладывайте дело в долгий ящик , и хороших вам врачей))))
. она промывала мне все , мазала мазью . И кстати по поводу обезболивания прописала мне НИМЕСИЛ это такой порошок с о вкусом апельсина он противоспалительный жаропонижающий, как сказала она выпьешь и боль как отрежет)) и не соврала пришла я домой 2 часа держалась как она сказала не есть не пить .. заморозка начала отходить… и не поверите боли я особ не чувствовала и поняла что мало таких у нас врачей руки золотые))) выпила на всякий случай пакетик …. и сразу даже поела и было не больно совершено мало того ела даж не жидкость и кашки а так жутко мяса захотелось)) и удалось нормально пообедать)) и вот щас 3 день после удаления боли ноль в десне, только есть одно но болит язык у основания видимо во время анастезии натерла зубом и прям щипит и больно говорить только и за него!!!!!! Так что не откладывайте дело в долгий ящик , и хороших вам врачей))))Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Meimar2
Продолжаю свою эпопею.
 Сегодня удаляли вторую верхнюю восьмерку, ретинированную. В операционной.
Сегодня удаляли вторую верхнюю восьмерку, ретинированную. В операционной.
Операция заняла полтора часа. Полчаса врачи пытались найти и увидеть зуб, разрезали десну, стали, кажется, удалять части слизистой, но это не сильно помогало. Еще полчаса пытались как-нибудь за еле высунувшийся зуб уцепиться щипцами. Вокруг меня собрался целый переговаривающийся консилиум — к сожалению, рассмотреть их не могла, так как на меня надели полупрозрачную зеленую шапочку, закрывшую все, кроме рта. Было очень больно щеку, которую постоянно тянули (зуб у меня оказался ОЧЕНЬ далеко, до него крайне сложно было добраться), пару раз на нее клали тряпочку с обезболивающим.
Наконец пришел еще один врач и «выдавил» зуб сбоку до хруста, а потом его вынул. Все гениальное просто.
Десну зашили. Слизистая частично отсутствует. Глотать больно, разговаривать неприятно, во рту чувствуется сухость. Прописали антибиотики и ванночки с каким-то раствором, а еще через неделю пойду снимать швы.
Несмотря на всю кровавость этой операции (под анестезией я почти ничего не чувствовала, но потом в плевательнице рядом с креслом увидела гору окровавленных тампонов), могу сказать, что ничего страшного или сильно болезненного (не считая щеки, но и эту боль терпеть можно) не было. Я переживала только за седьмой зуб — чтобы его не повредили — и параноидально напоминала об этом врачам, но все обошлось.
Я переживала только за седьмой зуб — чтобы его не повредили — и параноидально напоминала об этом врачам, но все обошлось.
Не так страшен черт, как его малюют. Тут говорят, что проблем больше с удалением нижних, а мне врачи сказали, что с нижними проще — «пили себе и пили». А вот такую верхнюю восьмерку пока найдешь, пока ухватишься…
До нижних пока не добралась, не знаю.
Зуб тоже забрала себе — белый красавец-гигант. Предыдущий, прорезавшийся, был уже частично поражен легким кариесом. Где-то я читала, что с зубами мудрости так оно часто и бывает.Так что не бойтесь удаления, если оно вам нужно! (Повторяю — я удаляю по ортодонтическим показаниям, да и размер моей челюсти, судя по всему, не способствует «огромной дружной семье»). Ничего страшного тут нет. Разные случаи бывают, конечно, но у меня, как мне сказали, был сложный. (Да и вообще после пролечивания всех нужных зубов мой страх перед стоматологами практически пропал. Варварские Времена Дикой Боли давно прошли).

Буду рада, если мои рассказы кому-нибудь помогут. Не бойтесь! Это даже интересно (если действительно нужно, конечно).Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Meimar
Буду ставить брекеты, поэтому сейчас удаляю зубы мудрости. Неск. дней назад удалила верхнюю левую восьмерку. Было немного больно, когда ставили уколы в десну, но потом никаких ощущений, только чувствовала, как один врач держит за голову, а другая расшатывает зуб)
Операция заняла минут 15 с учетом времени, пока обезболивающее подействует. Само «расшатывание-выдергивание» — всего неск. минут.
Боли не было даже потом. Шла кровь, лунку не полоскала день, теперь все в порядке.
Правда, это был единственный мой прорезавшийся зуб мудрости. Посмотрим, что будет дальше)
Посмотрим, что будет дальше)Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Юлия1985
Завтра иду удалять нижнюю ретинированную 8-ку, сижу реву, боюсь жутко=(((((((((
Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Снежок
Удаляли полгода назад ретинированный горизонтальный слева нижний. Мне уже 45, и о его существовании ни знала. На снимке общем показали, сказали, упирается в 7, могут проблемы быть.
 Наркоз взял хорошо, хоть операция длилась 1,5 часа, ничего не чувствовалось. Но, хирург сказал, что зуб был целиком в кости, и это самый сложный случай. Вырезали его по кускам, выпиливая из кости. Потом выписали антибиотики, рекомендовали обезболивающее сразу, как наркоз начнет отходить, дали лед держать. Перед операцией сделали укол в плечо, от отека сказали. Лунку зашили о поставили зонд. Потом, через день осмотрели. Зонд сказали вечером удалить. Рот не открывался больше чем на 2 см. Но, боли не было, так ныло слегка. Через 10 дней рот стал открываться сам, без каких-либо упражнений или процедур. Швы сеяли через неделю, за секунду и не почувствовалось. А вот второй нижний справа, удалили неделю назад. Он рос вертикально, но в сторону шеки. Поэтому вылез на полсантиметра, и застопорился. Это удаление прошло быстро, минут 20. Аетибиотики сказали, модно не пить, т.к. удаление легкое. Зуб выдрался целиком, но корень проходил близко к нерву. Отека почти не было. Зато ноет и нудит уже 6 день.
Наркоз взял хорошо, хоть операция длилась 1,5 часа, ничего не чувствовалось. Но, хирург сказал, что зуб был целиком в кости, и это самый сложный случай. Вырезали его по кускам, выпиливая из кости. Потом выписали антибиотики, рекомендовали обезболивающее сразу, как наркоз начнет отходить, дали лед держать. Перед операцией сделали укол в плечо, от отека сказали. Лунку зашили о поставили зонд. Потом, через день осмотрели. Зонд сказали вечером удалить. Рот не открывался больше чем на 2 см. Но, боли не было, так ныло слегка. Через 10 дней рот стал открываться сам, без каких-либо упражнений или процедур. Швы сеяли через неделю, за секунду и не почувствовалось. А вот второй нижний справа, удалили неделю назад. Он рос вертикально, но в сторону шеки. Поэтому вылез на полсантиметра, и застопорился. Это удаление прошло быстро, минут 20. Аетибиотики сказали, модно не пить, т.к. удаление легкое. Зуб выдрался целиком, но корень проходил близко к нерву. Отека почти не было. Зато ноет и нудит уже 6 день. Рот открывается, температуры не было. Но общее состояние, как при начале простуды: голова чугунная, горло болит с этой стороны, зубы ноют и усталость.
Рот открывается, температуры не было. Но общее состояние, как при начале простуды: голова чугунная, горло болит с этой стороны, зубы ноют и усталость.Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
зуева светлана
привет всем кто очень боится удалять зубы и тем кто не очень! на самом деле это совсем не больно но чувство страха оно зачастую сильнее нас и нужно просто перебороть его. Сегодня мне удалили зуб мудрости и я хочу вам сказать что это совсем не больно. Я готовилась к этому моменту целый месяц и мне постоянно что то мешало , то времени нет то просто откладывала но сегодня утром я просто встала и поехала к стоматологу.Сидя на кресле минута ровнялась часу но когда настал сам момент удаления я и пикнуть не успела как всё закончилось! Дорогие мои не бойтесь ! Страх можно преодалеть а вот постоянную зубную боль нет! Просто идите к врачу и не тратьте деньги на дорогие уколы , достаточно одной ампулы ультрокаина и вы не почувствуете ничего.

Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Бубль Гум
Да не бойтесь Вы! мне позувчера удаляли,удаляли потому что,носила брекиты и нет места в челюсти для восьмерок(зубов мудрости)врач мучился 2 часа ровно!Да тяжело,неприятно,но все ж под анастезией,но в каких то местах реально больно!Когда уже зуб вырвут,то накладывают швы,это уже не больно,после такого шокового состояния!Мне доктор сказал что я герой и умничка,а после операции сказал медсестре укол мне сделать,два куба анальгина в попу((( Больнее потом,когда отходит,щека отекает,рот не открываеться,но мне назначил антибиотики 2 раза в день 5 дней,и обезболивающее))). Очень хорошее кстати,обезболивает аж на сутки!Еще сказал полоскатьантисептиками или водой с содой,главное не в первый день а в последующие!Вообщем не бойтесь,главное выберите высококвалифицированного врача и все будет хорошо)))А еще мне доктор сказал,что остальные будем уже в платной клинике удалять,там все пройдет минут за 25-30,потомучто,аппаратура лучше намного,и менее болезненно так как бормашина с охлаждением)))Удачи Всем)))
Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
СерёгаHead
три дня назад удалил нижнюю лежачею восьмерку,делали два укола,первый как следует не взял.
 При удалении боли особой не было,только когда начали долбить было не приятно,и больно зубы которые не заморозились.Сама операция длилась около 30мин.Когда стала отходить заморозка началось самое интересное,я не знал куда себя деть,боль по всей правой стороне,глотать невозможно,кровь ручьем и останавливаться не собиралась,обезболивающие не помогали,естественно поспать не удалось,всю ночь менял ватки во рту.Кровь остановилась только на след. день к обеду,в зеркало страшно смотреть,как-будто с электричкой поцеловался,щека и шея стали одним целым.Поесть смог только вчера вечером и то через трубочку.Сегодня был у врача,сказал что всё норм,только гематома не большая на десне,типо дней через пять должно пройти,но мне эта гематома маленькой не кажется,рот открывается кое как,выписал антибиотики и,говорит,полощи ромашкой.Сейчас помогает настойка пустырника,боль хорошо снимает,а вот с отеком ничего не сделаешь,с такой рожей на работу не пойдешь,если б знал что так будет взял бы отпуск.В общем,зубы мудрости нужно удалять в крайней необходимости,если правильно растут и не беспокоят,то трогать их я не советую,просто следить за ними и не запускать.
При удалении боли особой не было,только когда начали долбить было не приятно,и больно зубы которые не заморозились.Сама операция длилась около 30мин.Когда стала отходить заморозка началось самое интересное,я не знал куда себя деть,боль по всей правой стороне,глотать невозможно,кровь ручьем и останавливаться не собиралась,обезболивающие не помогали,естественно поспать не удалось,всю ночь менял ватки во рту.Кровь остановилась только на след. день к обеду,в зеркало страшно смотреть,как-будто с электричкой поцеловался,щека и шея стали одним целым.Поесть смог только вчера вечером и то через трубочку.Сегодня был у врача,сказал что всё норм,только гематома не большая на десне,типо дней через пять должно пройти,но мне эта гематома маленькой не кажется,рот открывается кое как,выписал антибиотики и,говорит,полощи ромашкой.Сейчас помогает настойка пустырника,боль хорошо снимает,а вот с отеком ничего не сделаешь,с такой рожей на работу не пойдешь,если б знал что так будет взял бы отпуск.В общем,зубы мудрости нужно удалять в крайней необходимости,если правильно растут и не беспокоят,то трогать их я не советую,просто следить за ними и не запускать.
Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
ди1980
удаляла зуб мудрости нижний. жесть. часа полтора сверлили долбили резали. второй удалять страшно.
Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Андрей 33
Сегодня удалили верхнюю левую 8ку.Врач дал два укола, удалил с 3тей попытки операция длилась 12 минут,это больно очень больно.
Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Куткина
Удалили 8-ку справа, болит конечно! И в добавок ещё и горло, так и должно быть? Врач сказал что зуб очень сложный! Глотать вообще больно) Сколько дней вообще эта боль длится?
Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
ксюша 59
сегодня утром удалили зуб мудрости, наложили швы уже вечер а кровь все течет и течет подскажите что делать ? вдруг что то там не так ?
Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
StartSmile
Здравствуйте! С данным вопросом следует обращаться к своему лечащему врачу.
 В нормальных клиниках врач обязан отслеживаться состояние своих пациентов после сложных хирургических операций.
В нормальных клиниках врач обязан отслеживаться состояние своих пациентов после сложных хирургических операций. -
тат9яна
здравствуйте подскажите как быть,у меня нижняя восьмерка горизонтально лежит.вылез на половину где-то.вчера всю ночь ныла челюсть,но не зуб конкретно,десна не воспалена.сказали удалять,но как зашла в кабинет сидя на кресле только и рыдала от страха в итоге перенесли.сказали что операция сложная будет,а к тому же на 5 месяце беременности,рентген даже нельзя,и не известно какие последствия будут.что делать не знаю,страх преодолевает до истерики,к тому же ребеночек ,боюсь и ему навредить плохим состоянием ,антибиотиками ,не возможностью поесть и т.д…что делать мне???((((
Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
Дахкильгов Магомед Уматгиреевич
Немецкий Имплантологический центр на Киевской
Москва
Здравствуйте! Если нет воспалительного процесса, то в удалении зуба нет необходимости, тем более во время беременности.
 В данном случае требуется наблюдение врача.
В данном случае требуется наблюдение врача. Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Rustem
Доброго времени суток уважаемые! Ровно неделю назад удалили нижнюю восьмерку справа, уже неоднократно посещал стоматолога,но такое пережил впервые….ладно не в этом суть.На следующий день после удаления по назначению начал пить лекарства и делать полоскания ромашкой(все в соответствующих дозах и путях введения согласно назначению конечно же)На четвертый день появилась температура 38-39 которую я связываю с воспалением небных миндалин т.к. на пятый день заметил гнойный налет на миндалинах при том ,что только со стороны удаленного зуба.
 Так вот могла ли ангина явиться осложнением удаления зуба,либо это так совпало(все это время находился дома и ни с кем не контактировал,не переохлаждался,не пил холодного и т.д.)?На месте удаленного зуба явных признаков воспаления нет,слегка отечна десна и тупая боль при механическом воздействии.
Так вот могла ли ангина явиться осложнением удаления зуба,либо это так совпало(все это время находился дома и ни с кем не контактировал,не переохлаждался,не пил холодного и т.д.)?На месте удаленного зуба явных признаков воспаления нет,слегка отечна десна и тупая боль при механическом воздействии.Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
StartSmile
Добрый день, Rustem! Да, зуб мудрости может стать причиной ангины, если он был инфицирован.
-
Max_Son
Добрый день! В таком вопросе главное выбрать хорошего врача. Мне 2 дня назад удалили нижнюю 8-ку справа. Тоже горизонтально росла и цепляла нервы (как сказан хирург: «в канале лежит») Самое интересное в моем городе (крупный город подмосковья) ни кто не взялся делать и отправили в Москву в моники.
 Вот именно там мне все и сделали. Длилась сия процедура 2 часа: резали, пилили, долбили, шатали, ломали, дергали и т.д.)))), но все совершенно безболезненно. Сегодня 3-й день и ничего не болит, немного опухла щека и все. Рот нормально открывается, все фунциклирует слава богу)), как будто и не было ни чего, разьме немного дискомфортно из за лекарства во рту. А вот после отпуска заморозки был конечно «кайф», если бы не обезболивающие, то на потолок бы залез наверное. Теперь недели уколов, антибиотиков и полоскания. Удивило, что врач был очень молодым человеком, но сделал все мегапрофессионально. Так-что не бойтесь ничего, выбирайте врача и в путь)
Вот именно там мне все и сделали. Длилась сия процедура 2 часа: резали, пилили, долбили, шатали, ломали, дергали и т.д.)))), но все совершенно безболезненно. Сегодня 3-й день и ничего не болит, немного опухла щека и все. Рот нормально открывается, все фунциклирует слава богу)), как будто и не было ни чего, разьме немного дискомфортно из за лекарства во рту. А вот после отпуска заморозки был конечно «кайф», если бы не обезболивающие, то на потолок бы залез наверное. Теперь недели уколов, антибиотиков и полоскания. Удивило, что врач был очень молодым человеком, но сделал все мегапрофессионально. Так-что не бойтесь ничего, выбирайте врача и в путь)Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Sempraviva 1988
В левом нижнем зубе мудрости большая дырень-глубокий кариес, сказали удалять.
 Жуть как боюсь и трясусь. Почитала и камменты и как-то даже приободрилась.
Жуть как боюсь и трясусь. Почитала и камменты и как-то даже приободрилась.Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Елизавета Владимировна
Вчера удалила нижнюю 8. Удаление было сложное, зуб полностью лежал, плюс был скрыт. Удаляли около часа, особой боли не испытывала. Наложили 3 шва. Ну, естественно, ощущения не самые приятные, когда в течении 60 мин. тебя режут, пилят, дробят и пр. Проблемы начались на след. день — отек нереальный, до щеки не дотронуться, рот вообще не открывается, пью только через трубочку. В общем, жду когда отпустит…
Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Ируська
Само удаление, хоть и сложное с выдалбливанием, ерунда по сравнению с теми ощущениями, которые начинаются потом.
 Отёк, гематома, сведение челюсти, боль жуткая (ни глотнуть, ни головой пошевелить, не говоря о попытках открыть рот). Сегодня третий день мучений после удаления нижней восьмёрки…когда же это закончится??? В зеркало на себя смотреть не могу…такое ощущение, что избили сильно..рот разорван, рана в углу губы..один плюс-похудение от невозможности есть)))…готовьтесь морально к последствиям сложного удаления!!терпения вам!!!
Отёк, гематома, сведение челюсти, боль жуткая (ни глотнуть, ни головой пошевелить, не говоря о попытках открыть рот). Сегодня третий день мучений после удаления нижней восьмёрки…когда же это закончится??? В зеркало на себя смотреть не могу…такое ощущение, что избили сильно..рот разорван, рана в углу губы..один плюс-похудение от невозможности есть)))…готовьтесь морально к последствиям сложного удаления!!терпения вам!!!Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Sofia11 ван
Добрый день, прежде чем удалять зуб мудрости послушайте что с вами может произойти на самом деле!!! Год назад начал прорезаться нижний правый, сделали рентген сказали нужно резать и удалять, на операцию попала к очень хваленому хирургу, во время операции она копьем пыталась преподнять зуб, со всей силы, и оно слетело, и проткнуло мне гланду( и так во время операции раза 3) было больно.
 после операции я уснула, и проснулась от того что не могу дышать, оказалось что после действия анастезии поврежденная гланда на столько опухла что я не могла сглатывать слюну, от слез забился нос, и ртом я тоже еле дышала так как там была слюна, говорить естественно я тоже не могла. поднялась температура. вызвали скорую они не стали госпитализировать и отправили к тому же хирургу. вообщем 3 дня я не ела и не глотала, позже начала с бульонов и каш. до сих пор раз в месяц гланда переодически воспаляется, теперь начал прорезаться второй зуб мудрости, и скорее всего он то же растет не правильно и придется удалять. но я не смогу заставить себя больше пойти на такую операцию…
после операции я уснула, и проснулась от того что не могу дышать, оказалось что после действия анастезии поврежденная гланда на столько опухла что я не могла сглатывать слюну, от слез забился нос, и ртом я тоже еле дышала так как там была слюна, говорить естественно я тоже не могла. поднялась температура. вызвали скорую они не стали госпитализировать и отправили к тому же хирургу. вообщем 3 дня я не ела и не глотала, позже начала с бульонов и каш. до сих пор раз в месяц гланда переодически воспаляется, теперь начал прорезаться второй зуб мудрости, и скорее всего он то же растет не правильно и придется удалять. но я не смогу заставить себя больше пойти на такую операцию…Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Martischa
Люди, пишущие комментарии из разряда » это не больно и не страшно, не слушайте никого и смело удаляйте! Просто немного поболело и все» — вам просто повезло! Случаи у всех разные и организмы разные, так что не гребите всех под одну гребенку.
 Вчера удалили нижний зуб мудрости — по показаниям стоматолога — он якобы толкал семерку в корень. Я вообще человек довольно терпеливый к боли и к разнообразным процедурам, но это был просто кошмар! Случай у меня был сложный, зуб лежал в кости, горизонтально. Удаление длилось 2,5 часа. Сделали 3 укола анестезии, боли я конечно не чувствовала, а вот все остальное чувствовалось прекрасно! Когда вернулась наконец домой и начал отходить наркоз, часа 2 не могла придти в себя, нарезала круги по квартире, слезы сами собой градом катились от боли, к вечеру вся щека распухла, поднялась температура до 37,5, есть я не могла — рот не открывался, глотать больно, пью антибиотики и обезболивающее по 4 таблетки в сутки, практически не ем и не сплю. Сегодня второй день, надеялась будет хоть чуть чуть получше, но нет, кровь по прежнему периодически идет, болит голова, температура 37, 2, рот по прежнему не открывается, щека опухла еще больше. Честно говоря, я к такому совсем не была готова. Так что все индивидуально.
Вчера удалили нижний зуб мудрости — по показаниям стоматолога — он якобы толкал семерку в корень. Я вообще человек довольно терпеливый к боли и к разнообразным процедурам, но это был просто кошмар! Случай у меня был сложный, зуб лежал в кости, горизонтально. Удаление длилось 2,5 часа. Сделали 3 укола анестезии, боли я конечно не чувствовала, а вот все остальное чувствовалось прекрасно! Когда вернулась наконец домой и начал отходить наркоз, часа 2 не могла придти в себя, нарезала круги по квартире, слезы сами собой градом катились от боли, к вечеру вся щека распухла, поднялась температура до 37,5, есть я не могла — рот не открывался, глотать больно, пью антибиотики и обезболивающее по 4 таблетки в сутки, практически не ем и не сплю. Сегодня второй день, надеялась будет хоть чуть чуть получше, но нет, кровь по прежнему периодически идет, болит голова, температура 37, 2, рот по прежнему не открывается, щека опухла еще больше. Честно говоря, я к такому совсем не была готова. Так что все индивидуально. Если у вас сложный случай, лучше готовьтесь на всякий случай к худшему. Желаю всем здоровых, прямо сидящих и небеспокоющих восьмерок!
Если у вас сложный случай, лучше готовьтесь на всякий случай к худшему. Желаю всем здоровых, прямо сидящих и небеспокоющих восьмерок!Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
-
Юлия67
А мне пришлось удалять зуб мудрости (верхний) на море, на отдыхе. Надо бы давно удалить, он меня сильно мучил, но все страшно было. А тут на отдыхе так прихватил, что понеслась в ближайшее место, где увидела вывеску Стоматологоия. Это место оказалось военным санаторием. Непосредственно удаление заняло минуты 3. Боли не было никакой и хруста тоже. Потом я со страхом ждала, когда отойдет заморозка и будет больно. Не дождалась. Ни боли, ни опухоли, никаких неприятных ощущений не было! До этого много лет назад удаляла другой верхний зуб мудрости.
 Там при удалении слышался хруст и после отхода заморозки нескольуо часов было больно. Но тоже без осложнений. А нижние зубы мудрости у меня, к счастью, не выросли.
Там при удалении слышался хруст и после отхода заморозки нескольуо часов было больно. Но тоже без осложнений. А нижние зубы мудрости у меня, к счастью, не выросли.Ответить
Авторизуйтесь или Зарегистрируйтесь, чтобы оставить отзыв
Статьи по теме
-
22 января 2021
2
Удаление нижнего зуба мудрости
Стоматологи называют их восьмерками, а пациенты — зубами мудрости. Раньше считалось, что эти зубы вырастают именно тогда, когда человек накопит достаточно жизненного опыта,…
-
11 февраля 2020
83
Удаление зубов мудрости
Ах, эти противные-противные зубы мудрости! Мало того, что они вырастают позже остальных и доставляют ужасный дискомфорт при прорезывании… Так еще эти зубы очень часто становятся.
 ..
.. -
11 февраля 2020
2
Удаление верхнего зуба мудрости
Зубы мудрости вырастают у человека тогда, когда основной зубной ряд уже давно сформирован, поэтому появление новых моляров не всегда проходит гладко. Часто «восьмерки» становятся…
Плюсы Минусы, побочные эффекты, шрамы и уход
СОДЕРЖАНИЕ
Как удалить поврежденный зуб?
Иногда уже поздно спасать зуб пломбированием или другим лечением. В этом случае зуб необходимо удалить. У людей, получающих химиотерапию, развиваются инфицированные зубы из-за ослабления иммунной системы. Эти зубы распространяют инфекцию дальше.
Другой причиной может быть необходимость создания места для правильного выравнивания зубов неправильной формы. Несвоевременное выпадение молочных зубов, приводящее к переполненности рта, является одним из основных факторов среди подростков. Зубы мудрости часто вызывают раздражение десен, инфекцию или отек, а иногда и застревают в челюсти.
Несвоевременное выпадение молочных зубов, приводящее к переполненности рта, является одним из основных факторов среди подростков. Зубы мудрости часто вызывают раздражение десен, инфекцию или отек, а иногда и застревают в челюсти.
может помочь вам избавиться от неправильной формы или инфицированных зубов.
Что такое удаление зубов?
Процедура удаления зубов, чаще называемая удалением зубов, представляет собой удаление зубов из зубной лунки во рту.
Кто идеальные кандидаты на удаление зубов?
Эта процедура обычно проводится подросткам и взрослым пациентам. Он идеально подходит для кандидатов, которые хотят сохранить здоровье своих зубов и десен. Процедуру можно пройти по разным причинам, вот некоторые из них:
Наиболее распространенная причина, по которой люди проходят экзодонтическое лечение, связана с нездоровыми зубами. Нездоровые зубы могут возникать из-за кариеса, инфекции корневых каналов и заболеваний десен.
У многих молодых пациентов может наблюдаться скученность зубов, что может привести к смещению челюсти и иногда вызывать сильную боль.
Иногда зубы мудрости могут оставаться внутри самой десны и вызывать отек, воспаление, инфекцию и т. д.
Какие бывают виды удаления зубов?
Существует два вида процедур удаления:
- Простое удаление : выполняется на зубах, которые хорошо видны во рту. Как правило, стоматолог использует инструмент, называемый «лифтом», чтобы отделить зубы от кости челюсти, а затем использует инструмент, называемый «пинцет», чтобы удалить зубы.
- Хирургическое удаление : Это более сложная процедура, чем простое удаление. Хирургическое удаление проводится людям с поврежденными зубами, отломившимися по линии десны, или людям с преждевременными зубами, которые еще не появились снаружи. Эту процедуру проводит челюстно-лицевой хирург или стоматолог, который делает небольшой надрез в десне.
 При этом типе экзодонтики (удаление зуба) могут возникнуть незначительные осложнения, например, когда хирург удаляет часть кости вокруг зуба или откалывает часть зуба.
При этом типе экзодонтики (удаление зуба) могут возникнуть незначительные осложнения, например, когда хирург удаляет часть кости вокруг зуба или откалывает часть зуба.
Что делать перед процедурой удаления зуба?
- Пациент должен представить иностранному врачу полную историю болезни, включая рецептурные и безрецептурные препараты, витамины и добавки и т. д. для полного анализа состояния здоровья пациента.
- Пациент не должен курить в день операции, по крайней мере, так как курение может привести к болезненной проблеме во время операции, называемой «сухой лункой», и увеличить время заживления.
- Будет сделан рентген пораженного зуба и зубов рядом с ним. При поражении зуба мудрости используется «панорамный рентген».
- Некоторые врачи могут назначать антибиотики перед операцией по разным причинам, таким как борьба с инфекцией, укрепление иммунной системы и безопасность во время операции, если она длительная.

- Хирург может назначить (в/в) анестезию перед операцией, которая может быть седацией в сознании или общей анестезией. С этой целью врачи могут попросить пациента носить определенную одежду, например свободную одежду с пуговицами спереди.
- Пациенты не должны принимать пищу или напитки примерно за 6–8 часов до операции.
Что такое послеоперационный уход за процедурой удаления зуба?
- В течение 24 часов пациенту нельзя полоскать рот и следует избегать сильного срыгивания.
- Жидкая диета должна соблюдаться до полного завершения заживления, которое подтвердит врач.
- Некоторые врачи рекомендуют есть качественное мороженое, так как холодное мороженое вызывает онемение десен и предотвращает воспаление. Съев мороженое, тщательно промойте рот.
- Пациент должен воздерживаться от курения, так как никотин препятствует выздоровлению.
- Обезболивающие, при сильной боли принимать по назначению врача.

- Твердую пищу следует употреблять через 24 часа после операции, чтобы не повредить прооперированную область.
- После операции обычно в лунке, из которой был удален зуб, образуется тромб. Сразу после операции хирург наложит на пораженный участок марлевую повязку и попросит пациента сильно прикусить. Это держит сгусток под контролем. Марля должна оставаться на месте до 4 часов после операции.
- Пациент должен лечь, подперев голову подушкой, чтобы свести к минимуму вероятность кровотечения на этапах восстановления.
- Рекомендуется полоскание несколькими унциями соленой воды каждые несколько часов после операции, чтобы свести к минимуму вероятность заражения. Пакеты со льдом
- можно прикладывать к любой стороне рта, чтобы уменьшить отек в качестве меры после ухода.
Что такое послеоперационная диета для процедуры удаления зуба?
Супы полезны больным после удаления зуба в первые 1-2 дня. Следует употреблять теплый суп, так как он успокаивает зараженную область, а также обеспечивает организм большим количеством белка. Суп также является более здоровым вариантом по сравнению с другими холодными блюдами и напитками, покрытыми сахаром, которые обычно рекомендуются.
Суп также является более здоровым вариантом по сравнению с другими холодными блюдами и напитками, покрытыми сахаром, которые обычно рекомендуются.
Через 8-10 часов после операции пациент должен есть мягкое мороженое, которое мягче обычного мороженого из-за молекул воздуха, введенных в процессе замораживания. Это хороший способ уменьшить отек и облегчить боль.
Мягкое яблочное пюре с легкой текстурой является идеальной пищей, которую следует употреблять после удаления зуба. Он содержит витамин С и пищевые волокна, которые полезны для здоровья.
Пудинг не считается полезным, но помогает облегчить «вкусовую скуку», которая обычно возникает у пациентов после послеоперационной хирургии. Он также успокаивает десны, так как он холодный и не требует жесткого жевания.
Хрустящие и твердые продукты можно постепенно включать в рацион через 5-7 дней после операции.
Каковы реалистичные ожидания от процедуры удаления зуба?
- Процедура может быть простой, если операция не является частью процедуры, как в случае менее поврежденного зуба.
 Однако в случае удаления зуба мудрости процедура в основном хирургическая и будет более болезненной.
Однако в случае удаления зуба мудрости процедура в основном хирургическая и будет более болезненной. - Удаление зуба может вызвать боль в последующие дни после удаления. Вы можете принять лекарство, чтобы держать десны онемевшими, что уменьшит боль.
- Вам придется следить за своими привычками в еде в течение как минимум недели после операции. Ваша новая диета должна состоять из жидкостей и мягких продуктов, таких как тофу, картофельное пюре, кексы, заварной крем и йогурт.
- Еще одна вещь, которую следует ожидать от этой процедуры, — это изменение вашего стиля жевания. Отсутствие зуба может вызвать дискомфорт при откусывании или жевании. Впрочем, через некоторое время вы к этому привыкнете.
- Если вы выберете процедуру за границей, вам, возможно, придется совершить две поездки в больницу, если вы чувствуете, что отсутствующий зуб причиняет вам значительный дискомфорт или после операции появляется побочный эффект.
Каковы плюсы и минусы удаления зубов?
-
Плюсы
-
Минусы
- Идеальная улыбка: Иногда у человека больше зубов, чем может вместить челюсть.
 Таким образом, удаление ненужных зубов становится обязательным. В результате после удаления оставшиеся зубы выровнены должным образом, что дает вам лучшую улыбку.
Таким образом, удаление ненужных зубов становится обязательным. В результате после удаления оставшиеся зубы выровнены должным образом, что дает вам лучшую улыбку. - Раннее удаление зубов мудрости: ретинированные зубы мудрости могут повредить соседние здоровые зубы, кости или десны. Чтобы предотвратить это, их извлекают до того, как их корни полностью сформируются.
- Прощайте, молочные зубы: молочные зубы, выпавшие в неправильной последовательности, могут стать причиной препятствия прорезыванию постоянных зубов. Их удаление может принести пользу пациенту, предотвратив необходимость ортодонтического лечения, такого как брекеты, в дальнейшем.
- Когда ничего не помогает: Когда прогноз для зуба настолько плохой, что зубная коронка или корневой канал не могут решить проблему, удаление зуба является единственным выходом.
- Боль и отек после удаления: после удаления в контактных деснах может развиться воспаление. Однако это случается редко, и его можно легко вылечить с помощью льда или геля.

- Смещение корня в пазуху: в процессе экстракции фрагменты корня могут погрузиться в полость пазухи, что может привести к инфекции. Частота возникновения этих инфекций очень низкая. Таким образом, это можно предотвратить, вовремя удалив кончик корня.
- Образование ямки после удаления: Пустая ямка после удаления может вызвать инфекцию или вывих других зубов. Это может быть заполнено имплантатами или мостами.
Кому следует избегать удаления зубов?
Процедуру экстракции обычно проводят лица, имеющие одно из следующих состояний:
- Забитый рот
- Корневая инфекция
- Под угрозой заражения из-за продолжающегося лечения
- Болезнь десен
Тем не менее, следующим лицам не рекомендуется проходить процедуру, даже если они страдают от вышеупомянутых состояний.
- Хронические курильщики, так как потребность в курении после операции может вызвать повторное открытие кровяного сгустка и сухость лунок, что приведет к сильной боли.

- Подвержены риску травм, превышающих норму во время операции; из-за чувствительности зуба и окружающих его нервов.
- Имеют риск сухости лунки после процедуры из-за плотной челюстной кости, ранее существовавшей инфекции или использования противозачаточных таблеток.
- Плохая гигиена полости рта; если десны не здоровы, шансы на послеоперационное кровотечение выше.
Какие существуют альтернативы удалению зуба?
Вы бы сохранили свои зубы, если бы могли. Не так ли? Вот несколько способов сделать это и избежать удаления зубов:
- Терапия корневых каналов: Если прогноз для зуба благоприятный, то лечение корневых каналов – это путь. Это дешевле, чем удаление, и вы можете сохранить свой зуб. Эта процедура включает в себя удаление инфицированных или распадающихся нервов из корней зубов.
- Имплантаты: Зубные имплантаты могут использоваться для замены зуба, который нельзя сохранить.
 Они надежно закреплены в челюсти и не видны после завершения операции. Вы можете получить полные или частичные имплантаты в зависимости от состояния зуба.
Они надежно закреплены в челюсти и не видны после завершения операции. Вы можете получить полные или частичные имплантаты в зависимости от состояния зуба. - Апикоэктомия: Эта процедура обычно применяется, если невозможно провести лечение корневого канала или в долгосрочной перспективе это не удается. Его всегда предлагают вместо удаления зуба. Это небольшая процедура, при которой удаляется и пломбируется самый кончик корня зуба.
- Глубокая обработка десен: Десны, окружающие зуб, обрабатываются для укрепления основания вокруг зуба и предотвращения дальнейшего разрушения. Опять же, этой методике можно следовать, только если прогноз для зуба многообещающий.
Приведет ли удаление зуба к образованию рубцов?
- Пациенту потребуется 7-10 дней для полного выздоровления после простой процедуры удаления зуба, в то время как хирургическое удаление зуба может занять от 3 недель до 3 месяцев.

- Как правило, после обычной процедуры удаления без каких-либо инцидентов во время операции остаются минимальные шрамы, если они вообще есть.
- Пациентам также необходимо соблюдать надлежащий послеоперационный уход и соблюдать диету, чтобы предотвратить возможность образования рубцов.
- В некоторых случаях люди сообщали о паре шрамов, оставленных возле десен, хотя они были скрыты.
Каковы временные побочные эффекты удаления зуба?
К временным осложнениям удаления зуба относятся:
- Боль и кровотечение
Боль и кровотечение являются распространенными рисками при такой процедуре, как удаление зуба. Убедитесь, что вы регулярно принимаете лекарства, как это предписано врачом. Это снимет боль и поможет укрепить десны, чтобы они не часто кровоточили. Кроме того, избегайте сильного полоскания или выплевывания.
- Отек
С отеком можно справиться, только употребляя жидкую пищу, а иногда и мягкую пищу, особенно мороженое. Мороженое действует как естественное обезболивающее для десен. Эту диету необходимо соблюдать в течение недели после проведения процедуры. Употребляя их, вы минимизируете давление на десны и зубы.
Мороженое действует как естественное обезболивающее для десен. Эту диету необходимо соблюдать в течение недели после проведения процедуры. Употребляя их, вы минимизируете давление на десны и зубы.
Как выбрать хирурга для удаления зуба?
Врач, проводящий Вам процедуру удаления зуба, должен уметь понимать особенности строения Вашей челюсти, степень прикрепления разрушенного/поврежденного зуба к корням, а также правильно оценивать, нужно ли Вам простое удаление, или хирургическое извлечение.
В некоторых случаях наряду с простой процедурой удаления зуба может потребоваться операция. Ваш стоматолог должен быть в состоянии провести операцию или попросить хирурга-стоматолога помочь ему/ей во время операции. Существует множество навыков, которыми должен обладать медицинский персонал для такой процедуры, как удаление зуба. Например, если зубы покрыты избыточными тканями десны, хирургу необходимо умело удалить зуб, не повреждая прилежащие ткани. Несоблюдение со стороны медицинского персонала может вызвать осложнения после операции, такие как:
Несоблюдение со стороны медицинского персонала может вызвать осложнения после операции, такие как:
- Сухость во рту
- Синусовое отверстие
- Онемение нижней губы
Следовательно, важно знать о квалификации и опыте хирурга, прежде чем проходить лечение. Это можно установить, эффективно пообщавшись с вашим хирургом перед процедурой.
1 2 3 Далее
Последствия раннего удаления скомпрометированного первого постоянного моляра: систематический обзор | BMC Здоровье полости рта
- Исследовательская статья
- Открытый доступ
- Опубликовано:
- Afnan M. Saber 1 ,
- Doua H.
 Altoukhi 1 ,
Altoukhi 1 , - Mariam F. Horaib 1 ,
- Azza A. El-Housseiny 1,2 ,
- Najlaa M. Аламуди 1 и
- …
- Хеба Дж. Саббах 1
BMC Здоровье полости рта том 18 , номер статьи: 59 (2018) Процитировать эту статью
-
17 тыс. обращений
-
14 цитирований
-
11 Альтметрический
-
Сведения о показателях
Abstract
История вопроса
Целью данного исследования был систематический обзор литературы для определения последствий раннего удаления скомпрометированных первых постоянных моляров (ППМ) в отношении развития скелета и зубов у детей в возрасте от 5 до 15 лет. дети. Мета-анализ был проведен, когда это было применимо.
дети. Мета-анализ был проведен, когда это было применимо.
Методы
Протокол нашего исследования включал стратегию поиска, критерии включения/исключения и план извлечения данных. В качестве поисковых систем использовались PubMed, Scopus и Science Direct. Выбор исследований осуществлялся независимо тремя рецензентами. Статьи, опубликованные с 1960 по 2017 год, были рассмотрены на основе критериев включения и исключения. Был проведен метаанализ для сравнения закрытия промежутков между верхней и нижней зубными дугами.
Результаты
Одиннадцать исследований соответствовали критериям включения. Последствиями были уменьшение пространства после удаления, ускоренное развитие и прорезывание вторых постоянных моляров (ВПМ) и третьих моляров, уменьшение кариеса и/или пломб на проксимальных поверхностях соседних зубов, лингвальный наклон и ретрузия резцов, а также движение против часовой стрелки. вращение окклюзионной плоскости.
Заключение
Было несколько последствий раннего извлечения FPM, которые были связаны с развитием скелета и зубов. Наш систематический обзор предполагает, что всесторонняя оценка скомпрометированных FPM должна быть выполнена до планирования извлечения. Идеальное время для экстракции МТП — это когда ВЗМ находится на ранней стадии бифуркации, чтобы добиться полного закрытия экстракционного пространства ВЗМ. Преимущества следует взвешивать над рисками, чтобы максимально снизить риск неблагоприятных исходов. Однако из-за ограниченных данных об исходах и переменных, влияющих на них, необходимы высококачественные проспективные исследования.
Отчеты экспертной оценки
История вопроса
Кариес зубов является наиболее распространенным инфекционным заболеванием во всем мире [1]. Во всем мире от 60% до 90% школьников имеют кариес зубов [2]. Первый постоянный моляр (ППМ) появляется рано, поэтому он более подвержен кариесу и возможному преждевременному удалению до 15 летнего возраста. Важность этого зуба заключается в его основной роли в поддержании нормальной жевательной функции и гармонии зубочелюстной системы [3].
Важность этого зуба заключается в его основной роли в поддержании нормальной жевательной функции и гармонии зубочелюстной системы [3].
Прежде чем определить подходящий метод лечения сильно разрушенного МФП, необходимо учитывать множество факторов, таких как уровень разрушения коронки, степень созревания пульпы, состояние формирующегося зубного ряда, тяжесть зубной боли, отношение родителей ребенка и способности пациента выдерживать длительное лечение под местной анестезией. Соответственно, некоторые клиницисты отдают предпочтение раннему удалению этих зубов, потому что они с большей вероятностью имеют плохой прогноз и требуют удаления позже [4]. С другой стороны, другие предпочитают восстанавливать сильно разрушенный FPM. Извлечение FPM может быть высоко оценено или не рассмотрено в зависимости от последствий и результатов лечения [5].
Ввиду разногласий по поводу последствий раннего удаления скомпрометированных МФМ этот систематический обзор литературы был предпринят для определения влияния и последствий раннего удаления этих зубов на развитие скелета и зубов у детей в возрасте 5– 15 лет. Мета-анализ был проведен, когда это было применимо.
Мета-анализ был проведен, когда это было применимо.
Методы
Поиск литературы
Мы зарегистрировали тему нашего исследования в Центре обзоров и распространения (регистрационный номер CRD42015020275). Мы разработали протокол исследования, который включал стратегию поиска, критерии включения/исключения и план извлечения данных. Поиск начался в мае 2015 г. и завершился в 2017 г. Стратегия поиска включала ключевые слова, используемые по отдельности или в различных сочетаниях («первый постоянный коренной зуб», «раннее удаление», «ранняя потеря», «результаты» и «эффекты»), и проводилось в трех поисковых системах (PubMed, Scopus и Science Direct) с 1960 до 2017. Никаких языковых ограничений не вводилось.
Отбор исследований
Заголовки статей оценивались на соответствие требованиям тремя исследователями (AMS, DHA, MFH) независимо друг от друга. Были рассмотрены тезисы исследований с благоприятными названиями. Исследования, которые, судя по аннотации, не имеют отношения к теме, на данном этапе были исключены. Списки литературы полнотекстовых статей были проверены для дальнейших соответствующих исследований. Полнотекстовые статьи затем проверялись вышеупомянутыми тремя исследователями по отдельности и вместе в соответствии с заранее определенными критериями включения и исключения 9.0260 . С авторами, которые, как было установлено, проводили исследования, связанные с последствиями извлечения FPM, связались с запросом на доступ к их неопубликованным данным.
Списки литературы полнотекстовых статей были проверены для дальнейших соответствующих исследований. Полнотекстовые статьи затем проверялись вышеупомянутыми тремя исследователями по отдельности и вместе в соответствии с заранее определенными критериями включения и исключения 9.0260 . С авторами, которые, как было установлено, проводили исследования, связанные с последствиями извлечения FPM, связались с запросом на доступ к их неопубликованным данным.
Критерии включения
Применялись следующие критерии включения: клиническое исследование, случай-контроль, перекрестное или когортное исследование; возраст пациента от 5 лет (время начала прорезывания ВПМ) до 15 лет (время полного прорезывания второго постоянного моляра [ВПМ]) [6] на момент удаления; и извлечение FPM из-за кариеса или гипоминерализации. Критериями исключения были: другой дизайн исследования, такой как клинический случай; возраст пациента старше 15 лет или моложе 5 лет [6] на момент удаления; удаление зуба, отличного от FPM; и извлечение FPM в качестве ортодонтического лечения. Одно исследование на турецком языке [7] было переведено на английский носителем турецкого языка.
Одно исследование на турецком языке [7] было переведено на английский носителем турецкого языка.
Извлечение данных
Данные были извлечены из соответствующих документов тремя исследователями, работающими независимо, и включали следующее: место и страна, дизайн исследования, условия, продолжительность, размер выборки, возраст популяции пациентов на момент извлечения, продолжительность исследования. последующее наблюдение и методы, используемые для оценки последствий раннего извлечения FPM. Из подходящих статей была извлечена только информация, непосредственно относящаяся к нашему исследованию.
Метаанализ
Был проведен метаанализ для сравнения частоты спонтанного закрытия промежутка после экстракции FPM на верхней челюсти и на нижней челюсти с использованием программного обеспечения Review Manager (Rev Man 5.1, Cochrane Collaboration). Метод Мантеля-Хензеля был использован для объединения исследований для расчета суммарных отношений шансов и 95% доверительных интервалов [8]. Чтобы решить, можно ли осмысленно объединить результаты отдельных исследований, был проведен статистический тест на однородность. По критерию хи-квадрат коэффициент несогласованности ( I 2 статистика), где значение более 50% указывало на умеренную неоднородность, а значение более 75% указывало на высокую неоднородность [9]. Отношения шансов были объединены с моделью случайных эффектов для гетерогенных исследований. Отношения шансов с их 95% доверительным интервалом для отдельных исследований и сводная оценка эффекта были графически отображены на форест-графике.
Чтобы решить, можно ли осмысленно объединить результаты отдельных исследований, был проведен статистический тест на однородность. По критерию хи-квадрат коэффициент несогласованности ( I 2 статистика), где значение более 50% указывало на умеренную неоднородность, а значение более 75% указывало на высокую неоднородность [9]. Отношения шансов были объединены с моделью случайных эффектов для гетерогенных исследований. Отношения шансов с их 95% доверительным интервалом для отдельных исследований и сводная оценка эффекта были графически отображены на форест-графике.
Когда это было возможно, мы рассчитывали отношение шансов и доверительные интервалы для групп с извлечением и без извлечения в исследованиях, в которых эта информация отсутствовала. Статистика хи-квадрат и p -значения были рассчитаны для сравнения значений закрытия верхнего и нижнего зубного промежутка в исследованиях, где была показана взаимосвязь между ними.
Сильные стороны и ограничения включенных исследований
Три исследователя оценили сильные и слабые стороны рассмотренных статей по отдельности, а затем обсудили их вместе. Любые разногласия разрешались путем консенсуса. Сильные стороны и ограничения исследований оценивались в соответствии с контрольным списком STROBE (укрепление отчетности об обсервационных исследованиях в эпидемиологии). Этот контрольный список состоит из 22 пунктов, которые должны быть указаны в разделах заголовка, аннотации, введения, методов, результатов и обсуждения опубликованных исследований и использоваться для оценки основных обсервационных исследований, т. е. когортных исследований, исследований случай-контроль и перекрестных исследований. 10]. Все заявленные элементы, особенно в разделах методов и результатов включенных статей, считались сильной стороной исследования, а все отсутствующие элементы считались слабым местом. Сила каждой статьи оценивалась в соответствии с контрольным списком STROBE: 1–7 (слабая сила), 8–15 (умеренная сила) и 16–22 (высокая сила). Мы также использовали систему, разработанную Shekelle et al. чтобы оценить доказательства и классифицировать силу рекомендаций во включенных статьях [11] (дополнительный файл 1).
Любые разногласия разрешались путем консенсуса. Сильные стороны и ограничения исследований оценивались в соответствии с контрольным списком STROBE (укрепление отчетности об обсервационных исследованиях в эпидемиологии). Этот контрольный список состоит из 22 пунктов, которые должны быть указаны в разделах заголовка, аннотации, введения, методов, результатов и обсуждения опубликованных исследований и использоваться для оценки основных обсервационных исследований, т. е. когортных исследований, исследований случай-контроль и перекрестных исследований. 10]. Все заявленные элементы, особенно в разделах методов и результатов включенных статей, считались сильной стороной исследования, а все отсутствующие элементы считались слабым местом. Сила каждой статьи оценивалась в соответствии с контрольным списком STROBE: 1–7 (слабая сила), 8–15 (умеренная сила) и 16–22 (высокая сила). Мы также использовали систему, разработанную Shekelle et al. чтобы оценить доказательства и классифицировать силу рекомендаций во включенных статьях [11] (дополнительный файл 1).
Результаты
Выбор исследования
Наша стратегия поиска дала 1602 результата, в том числе 148 в PubMed, 194 в Scopus и 1260 в Science Direct. Дубликаты были удалены, осталось 1554 названия. Из этих названий 68 исследований были одобрены для оценки; их рефераты были проверены, а те, которые выходили за рамки нашего исследования, были исключены, оставив 29 исследований. Ссылки на полнотекстовые статьи были проверены на наличие связанных статей. Из ссылок добавлено пять статей. Полные тексты этих исследований были получены и проверены в соответствии с их критериями включения и исключения. Остальные статьи были исключены либо из-за ортодонтического лечения, либо из-за более старшего возраста на момент удаления. При обращении к авторам за их неопубликованными данными дополнительная информация получена не была. В итоге получилось одиннадцать статей (рис. 1).
Рис. 1Блок-схема процесса выбора исследования
Полноразмерное изображение
Характеристики исследования
Восемь включенных исследований были поперечными [12,13,14,15,16,17,18,19] , два были случай-контроль [7, 20], и один был проспективным и наблюдательным [21]. Одно исследование [12] было исключено, потому что данные о аномалиях прикуса в результате извлечения FPM были недействительными; кроме того, критерии, используемые для классификации нормальной и аномальной аномалии прикуса, не были единообразными или приемлемыми. В таблице 1 показаны характеристики и результаты включенных исследований.
Одно исследование [12] было исключено, потому что данные о аномалиях прикуса в результате извлечения FPM были недействительными; кроме того, критерии, используемые для классификации нормальной и аномальной аномалии прикуса, не были единообразными или приемлемыми. В таблице 1 показаны характеристики и результаты включенных исследований.
Полноразмерная таблица
Результаты
Последствия ранней экстракции МТП, описанные в выбранных статьях, были следующими: влияние на пространство после экстракции; влияние на развитие и прорезывание ВПС и третьего моляра; кариес и/или пломбы в соседних зубах; воздействие на резцы; и влияние на развитие скелета.
Влияние на пространство после экстракции
В шести статьях сообщалось об изменениях в пространстве после экстракции. Одно исследование было методом «случай-контроль» с разделенным ртом [7], в котором анализировались линейные и угловые изменения SPM и второго премоляра, прилегающего к месту экстракции, на цефалометрических рентгенограммах. FPM был извлечен в среднем возрасте пациента 10,5 лет. Исследователи измерили углы между длинным доступом SPM или второго премоляра и франкфуртской горизонтальной плоскостью на верхней челюсти и окклюзионной плоскостью на нижней челюсти. Они также измерили расстояние между дистальной поверхностью верхнего SPM или второго премоляра и крыловидно-верхнечелюстной щелью на верхней челюсти, а также расстояние между нижним SPM или вторым премоляром и ветвью нижней челюсти. Они сообщили, что пространство для извлечения FPM было закрыто в основном SPM, а не вторым премоляром. Углы и расстояния SPM увеличились на 15,65° и 0,18 мм соответственно на верхней челюсти и на 4,62° и 3,83 мм на нижней челюсти, в то время как углы и расстояния вторых премоляров уменьшились на 5,68° и 2,58 мм на верхней челюсти и на 4,63° и 1,82 мм. на нижней челюсти по сравнению с углами и расстояниями до удаления. Результаты также показали значительное изменение средних значений всех углов и расстояний на стороне экстракции через год по сравнению с показаниями во время экстракции (9).
FPM был извлечен в среднем возрасте пациента 10,5 лет. Исследователи измерили углы между длинным доступом SPM или второго премоляра и франкфуртской горизонтальной плоскостью на верхней челюсти и окклюзионной плоскостью на нижней челюсти. Они также измерили расстояние между дистальной поверхностью верхнего SPM или второго премоляра и крыловидно-верхнечелюстной щелью на верхней челюсти, а также расстояние между нижним SPM или вторым премоляром и ветвью нижней челюсти. Они сообщили, что пространство для извлечения FPM было закрыто в основном SPM, а не вторым премоляром. Углы и расстояния SPM увеличились на 15,65° и 0,18 мм соответственно на верхней челюсти и на 4,62° и 3,83 мм на нижней челюсти, в то время как углы и расстояния вторых премоляров уменьшились на 5,68° и 2,58 мм на верхней челюсти и на 4,63° и 1,82 мм. на нижней челюсти по сравнению с углами и расстояниями до удаления. Результаты также показали значительное изменение средних значений всех углов и расстояний на стороне экстракции через год по сравнению с показаниями во время экстракции (9). 0378 P < 0,05). Это сравнение было выполнено путем наложения боковых цефалометрических рентгенограмм. Однако на стороне без экстракции не было обнаружено статистически значимой разницы ни в одном из показаний ( P > 0,05) [7].
0378 P < 0,05). Это сравнение было выполнено путем наложения боковых цефалометрических рентгенограмм. Однако на стороне без экстракции не было обнаружено статистически значимой разницы ни в одном из показаний ( P > 0,05) [7].
Jälevik и Möller [14] исследовали эффект экстракции гипоминерализованных МПС в группе детей в возрасте 5,6–12,7 лет. Они обнаружили, что общая скорость закрытия пространства составила 85,2%. Этот более высокий показатель был более частым для верхней челюсти (81,6%), чем для нижней (75%), но разница не была статистически значимой (9).0378 P = 0,518).
Радукану и др. [16] сообщили, что послеэкстракционная миграция происходила следующим образом: чрезмерное прорезывание противоположных зубов, горизонтальное смещение соседних зубов, уменьшение пространства за счет типирования, двойной сдвиг (горизонтальный и вертикальный) или полное закрытие промежутка. Возраст, в котором была выполнена экстракция FPM, оказал значительное влияние на пространство после экстракции как в верхней ( P = 0,02), так и в нижней ( P < 0,001) дугах. Результаты этого исследования подтвердили, что спонтанного закрытия промежутка не происходит у детей, которым проводится экстракция ФПМ после 11 лет. Авторы сообщили, что частота закрытия промежутков на нижней челюсти (50%) была значительно выше, чем на верхней (33,3%; 9).0378 P = 0,024).
Результаты этого исследования подтвердили, что спонтанного закрытия промежутка не происходит у детей, которым проводится экстракция ФПМ после 11 лет. Авторы сообщили, что частота закрытия промежутков на нижней челюсти (50%) была значительно выше, чем на верхней (33,3%; 9).0378 P = 0,024).
Тео и др. [18] оценили спонтанное закрытие пространства после извлечения ФПМ у детей в возрасте 7–13 лет. Они классифицировали космическое закрытие на пять категорий. Первая категория – полное закрытие пространства между контактными точками СЗМ и вторым премоляром. Тем не менее, остальные четыре категории имели оставшееся пространство в диапазоне от 1 мм до 5 мм или/и ангуляцию или ротацию SPM или второго премоляра. Полное закрытие промежутка в верхнем зубном ряду значительно ( P < 0,001) достигается с большей вероятностью, чем в нижней дуге (в 94% против 66% случаев соответственно).
Раххал [12, 21] изучал сроки извлечения сильно разложившихся верхних МПС. В своей выборке детей (средний возраст 10,5 лет), которым была проведена экстракция ВПС верхней челюсти, Раххал обнаружил, что у 84,6% ВПС верхней челюсти было полное закрытие промежутка без какого-либо ортодонтического вмешательства, и только у 15,4% ВПС верхней челюсти прорезывалось на 1 мм дистальнее второго премоляра. .
.
В более позднем исследовании Teo et al. [17] сообщили о закрытии пространства в группе детей среднего возраста 9 лет..2 года на момент добычи. Они изучили три смешанных рентгенографических фактора, связанных с ранней экстракцией нижнего FPM и его связью с закрытием пространства (таблица 1). Этими тремя факторами были: «1, второй премоляр участвует в раздвоении второго молочного моляра; 2, ВПМ имеет мезиальный угол по отношению к ФПМ; и 3, наличие третьего моляра». Наличие всех трех факторов ассоциировалось со значительно лучшим закрытием пространства ( P < 0,001), а сочетание второго и третьего факторов приводило к наиболее благоприятным результатам ( P < 0,001).
Метаанализ был проведен для трех исследований [14, 16, 18], в которых сообщалось о закрытии промежутков в обеих дугах по отдельности, чтобы сравнить частоту спонтанного закрытия промежутков SPM на верхней челюсти и на нижней челюсти. Закрытие промежутка чаще происходило на верхней челюсти, чем на нижней, но разница не была статистически значимой (отношение шансов 2,06, 95% доверительный интервал 0,46–9,28; P = 0,35). Неоднородность между тремя исследованиями была умеренной (I 2 = 72%) и статистически значимо ( P = 0,03). Одно исследование показало, что закрытие промежутков было значительно выше на верхней челюсти, чем на нижней (94% и 66% соответственно; P = 0,0001) [18]. Второе исследование также показало, что закрытие промежутка было больше на верхней челюсти, чем на нижней (81,6% и 75% соответственно), но разница не была статистически значимой ( P = 0,518) [14]. Напротив, третье исследование показало, что закрытие промежутков было значительно выше на нижней челюсти, чем на верхней (50% и 33,3% соответственно; 9).0378 P = 0,024) [16]. Все эти результаты были проиллюстрированы на лесной диаграмме (рис. 2).
Неоднородность между тремя исследованиями была умеренной (I 2 = 72%) и статистически значимо ( P = 0,03). Одно исследование показало, что закрытие промежутков было значительно выше на верхней челюсти, чем на нижней (94% и 66% соответственно; P = 0,0001) [18]. Второе исследование также показало, что закрытие промежутка было больше на верхней челюсти, чем на нижней (81,6% и 75% соответственно), но разница не была статистически значимой ( P = 0,518) [14]. Напротив, третье исследование показало, что закрытие промежутков было значительно выше на нижней челюсти, чем на верхней (50% и 33,3% соответственно; 9).0378 P = 0,024) [16]. Все эти результаты были проиллюстрированы на лесной диаграмме (рис. 2).
Лесная диаграмма для мета-анализа сравнения закрытия промежутков после удаления в верхней и нижней зубных дугах
Изображение в натуральную величину
Влияние на развитие и прорезывание второго постоянного моляра
Статья Телли и Айтан [7] обсудили влияние извлечения МПС на развитие и извержение взвеси. Они заметили, что закрытие корня и прорезывание ВПС ускорялись на стороне удаления по сравнению со стороной без удаления согласно панорамному рентгеновскому снимку (Таблица 1).
Они заметили, что закрытие корня и прорезывание ВПС ускорялись на стороне удаления по сравнению со стороной без удаления согласно панорамному рентгеновскому снимку (Таблица 1).
Влияние на развитие и прорезывание третьего моляра
Ay et al. [13] изучали изменения угла и положения третьего моляра нижней челюсти после односторонней экстракции FPM нижней челюсти в группе детей в возрасте до 16 лет. Они использовали классификацию Пелла и Грегори для третьего моляра по отношению к ветви нижней челюсти и глубине его ретинации, измеренной на панорамном рентгеновском снимке [22]. Эта классификация была описана следующим образом: «Класс I, коронка находится у передней границы ветви нижней челюсти; Класс II, коронка наполовину покрыта ветвью; Класс III, коронка полностью находится в пределах ветви нижней челюсти» (Дополнительный файл 2) и как «Класс A, окклюзионная поверхность ретенированного зуба находится на уровне или почти на одном уровне с SPM; Класс B, окклюзионная поверхность находится между окклюзионной плоскостью и цервикальной линией СЗМ; Класс C, окклюзионная поверхность ниже линии шейки второго моляра» (Дополнительный файл 3). Ангуляция третьего моляра измерялась между окклюзионной плоскостью первого и второго премоляров и окклюзионной поверхностью третьего моляра. Углы были классифицированы следующим образом: вертикальные < 11°; мезиоангулярно или дистоангулярно, 11°–70°; и горизонтальный, > 70°. Ай и др. обнаружили, что 72% третьих моляров на стороне удаления имели свои коронки вблизи переднего края ветви нижней челюсти по сравнению с 18,7% на стороне без удаления. Кроме того, 76,6% третьих моляров на стороне удаления имели жевательную поверхность на уровне SPM или около него по сравнению с 46,7% на стороне без удаления. Они также обнаружили, что 81,3% третьих моляров находились в вертикальном положении на стороне удаления по сравнению с 34,6% на стороне без удаления. Эти результаты показывают, что третьи моляры на стороне удаления подверглись ускоренному прорезыванию по сравнению со стороной без удаления. Разница между экстрагированными и неэкстракционными сторонами была последовательно статистически значимой ( P < 0,001) [13].
Ангуляция третьего моляра измерялась между окклюзионной плоскостью первого и второго премоляров и окклюзионной поверхностью третьего моляра. Углы были классифицированы следующим образом: вертикальные < 11°; мезиоангулярно или дистоангулярно, 11°–70°; и горизонтальный, > 70°. Ай и др. обнаружили, что 72% третьих моляров на стороне удаления имели свои коронки вблизи переднего края ветви нижней челюсти по сравнению с 18,7% на стороне без удаления. Кроме того, 76,6% третьих моляров на стороне удаления имели жевательную поверхность на уровне SPM или около него по сравнению с 46,7% на стороне без удаления. Они также обнаружили, что 81,3% третьих моляров находились в вертикальном положении на стороне удаления по сравнению с 34,6% на стороне без удаления. Эти результаты показывают, что третьи моляры на стороне удаления подверглись ускоренному прорезыванию по сравнению со стороной без удаления. Разница между экстрагированными и неэкстракционными сторонами была последовательно статистически значимой ( P < 0,001) [13].
Явуз и др. [19] изучали влияние ранней экстракции FPM (в возрасте до 12 лет) на развитие и прорезывание третьего моляра у подростков со средним возрастом 15,35 лет. Они сообщили, что 17% третьих моляров прорезались на стороне удаления по сравнению с только 6,6% третьих моляров на контралатеральной стороне; разница была статистически значимой ( P < 0,05; таблица 1).
Кариес и/или пломбирование соседних зубов
Оливер и др. [15] изучали взаимосвязь между экстракцией FPM и распространенностью кариеса и/или пломбированием соседних зубов. Изъятия происходили в возрасте 11–12 лет. Авторы обнаружили значительно меньше разрушенных и/или заполненных проксимальных поверхностей в зубных дугах с отсутствующим МФП (7,9%), чем в зубных рядах, где ФПМ присутствовал (15,3%; P < 0,001). Однако процент разрушенных и/или пломбированных окклюзионных поверхностей в соседних ФПМ и премолярах в зубных рядах с удаленным ФПМ (34,1%) был значительно выше по сравнению с зубными рядами, в которых ФПМ присутствовал (23,5%; 9). 0378 P < 0,001; Таблица 1).
0378 P < 0,001; Таблица 1).
Воздействие на резцы
Normando и Cavacami [20] обсудили влияние экстракции FPM на резцы у субъектов в возрасте примерно 11 лет. Двусторонняя потеря нижнего FPM привела к выраженному лингвальному наклону ( P = 0,004) и ретрузии ( P = 0,03) резцов нижней челюсти. Однако выраженного влияния на наклон верхних резцов или их переднезаднее положение не наблюдалось (табл. 1).
Влияние на развитие скелета
Normando и Cavacami [20] также обсудили влияние экстракции FPM на скелет. Уменьшение гнатиона до угла седла (т. е. точки, указывающей на передненижний рост нижней челюсти) ( P = 0,05), вращение окклюзионной плоскости против часовой стрелки ( P = 0,0003) и легкое уменьшение в нижней передней части лица высота ( P = 0,048) возникла в результате двусторонней утраты нижнего ФПМ. Не было значительного влияния на соотношение челюстно-лицевой области в переднезаднем направлении (таблица 1).
Идеальное время для извлечения МТП
В двух из включенных статей [17, 18] было высказано предположение, что идеальное время для экстрагирования МТП наступает, когда развитие находится на стадии E по Демерджи [23]. Стадии развития СЗМ по Демирджяну: «Развитая коронка на стадии D, ранняя бифуркация на стадии E, поздняя бифуркация на стадии F и почти полное развитие корня на стадии G» [18]. Кроме того, в одной из статей изучалось самопроизвольное закрытие пространства для СЗМ, которые были разработаны для стадии E или F. Было обнаружено, что частота спонтанного закрытия пространства составляет 58%, когда СЗМ находится на стадии E, и 56,5%, когда она находится на стадии F. Однако разница не была статистически значимой ( P = 1,00) [17].
Сильные стороны и ограничения включенных статей
Ни в одном из включенных исследований не сообщалось о размере выборки или расчетах мощности. Только одно исследование четко описало дизайн исследования [16]. Об условиях, в которых проводилось исследование, не сообщалось в двух статьях [7, 12, 20]. В шести исследованиях четко указан возраст пациентов на момент удаления и их возраст, когда оценивались последствия удаления. Однако в двух статьях не упоминался возраст пациента на момент извлечения [12, 16, 20]. Последствия были тесно связаны с возрастом на момент экстракции. В двух статьях [16, 21] возраст на момент оценки последствий экстракции не упоминался. Кроме того, в трех исследованиях не была четко указана продолжительность последующего наблюдения [19].,20,21]. В двух исследованиях не проводилось установление случаев у их участников [16, 20]; тем не менее, остальные девять исследований касались установления случая с помощью воспроизводимости внутри или между исследователями или с использованием точных методов оценки результатов. Семь исследований были ретроспективными по дизайну и извлекали информацию из историй болезни пациентов, что считается ограничением [13, 16, 17, 18]. Во всех статьях, кроме трех, были проведены межэкзаменаторские или внутриэкзаменаторские тесты на надежность [7, 15, 21].
В шести исследованиях четко указан возраст пациентов на момент удаления и их возраст, когда оценивались последствия удаления. Однако в двух статьях не упоминался возраст пациента на момент извлечения [12, 16, 20]. Последствия были тесно связаны с возрастом на момент экстракции. В двух статьях [16, 21] возраст на момент оценки последствий экстракции не упоминался. Кроме того, в трех исследованиях не была четко указана продолжительность последующего наблюдения [19].,20,21]. В двух исследованиях не проводилось установление случаев у их участников [16, 20]; тем не менее, остальные девять исследований касались установления случая с помощью воспроизводимости внутри или между исследователями или с использованием точных методов оценки результатов. Семь исследований были ретроспективными по дизайну и извлекали информацию из историй болезни пациентов, что считается ограничением [13, 16, 17, 18]. Во всех статьях, кроме трех, были проведены межэкзаменаторские или внутриэкзаменаторские тесты на надежность [7, 15, 21]. Вмешивающиеся факторы, такие как возраст, пол и географическое положение, обсуждались только в одном исследовании [20], в котором пациенты сопоставлялись по возрасту, в то время как в четырех исследованиях [14, 16, 17, 18] сообщался возраст их пациентов, но не сопоставлялся их возраст. в этом отношении. С другой стороны, в двух исследованиях [7, 15, 21] возраст был включен в критерии включения. Наконец, только в одном исследовании сообщалось и анализировалось рентгенографические факторы, которые включали: участие второго премоляра в бифуркации второго молочного моляра; SPM имеет мезиальный угол по отношению к FPM; и наличие третьего моляра [17] (таблица 2).
Вмешивающиеся факторы, такие как возраст, пол и географическое положение, обсуждались только в одном исследовании [20], в котором пациенты сопоставлялись по возрасту, в то время как в четырех исследованиях [14, 16, 17, 18] сообщался возраст их пациентов, но не сопоставлялся их возраст. в этом отношении. С другой стороны, в двух исследованиях [7, 15, 21] возраст был включен в критерии включения. Наконец, только в одном исследовании сообщалось и анализировалось рентгенографические факторы, которые включали: участие второго премоляра в бифуркации второго молочного моляра; SPM имеет мезиальный угол по отношению к FPM; и наличие третьего моляра [17] (таблица 2).
Полноразмерная таблица
Оценка включенных статей проводилась в соответствии с контрольным списком STROBE. Все изделия имели умеренную прочность, за исключением двух [12, 21], у которых была обнаружена слабая прочность. Все включенные исследования относились к категории III, т. е. в них были получены доказательства, полученные в результате неэкспериментальных описательных исследований, таких как сравнительные исследования, корреляционные исследования, когортные исследования и исследования случай-контроль, в соответствии с системой, разработанной Shekelle et al. для оценки доказательств [11]. Кроме того, все статьи были отнесены к классу C на основании доказательств категории III в соответствии с методом, использованным Shekelle et al. классифицировать силу рекомендаций (таблица 3).
Все включенные исследования относились к категории III, т. е. в них были получены доказательства, полученные в результате неэкспериментальных описательных исследований, таких как сравнительные исследования, корреляционные исследования, когортные исследования и исследования случай-контроль, в соответствии с системой, разработанной Shekelle et al. для оценки доказательств [11]. Кроме того, все статьи были отнесены к классу C на основании доказательств категории III в соответствии с методом, использованным Shekelle et al. классифицировать силу рекомендаций (таблица 3).
Полная таблица
Обсуждение
Наш систематический обзор включал одиннадцать статей, которые соответствовали нашим критериям включения. В этих статьях обсуждались некоторые стоматологические и скелетные последствия, связанные с ранним извлечением скомпрометированного МФП. Был проведен метаанализ для сравнения различий в спонтанном закрытии промежутков между верхней и нижней зубными дугами после экстракции.
В одном сообщении основным показанием к удалению FPM был обширный кариес (70%), сопровождаемый гипоминерализацией моляров-резцов (11%) [24]. Соответственно, в наш систематический обзор мы включили исследования, посвященные последствиям раннего удаления «скомпрометированных МФМ», то есть МФМ с тяжелым кариесом или гипоминерализацией.
Исследования, включенные в наш систематический обзор, показали, что спонтанное закрытие промежутка было в диапазоне 45,5–85,2%. Чтобы выяснить причину такого широкого диапазона, мы оценили сильные стороны и ограничения каждого исследования. Кроме того, мы разделили образцы по месту удаления (верхняя или нижняя челюсть) и провели метаанализ для их сравнения.
Наибольшее количество спонтанных закрытий промежутков было зарегистрировано Jälevik и Möller [14], которые использовали мощные методы для оценки прорезывания постоянных зубов и закрытия промежутков, включая панорамную рентгенографию, прикусную рентгенографию, слепки и фотографии. Напротив, наименьшее число было упомянуто Rãducanu et al. [16]. Их исследование имело ограничения небольшого размера выборки и широкого возрастного диапазона субъектов, что, возможно, способствовало низкой общей частоте закрытия пространства.
Напротив, наименьшее число было упомянуто Rãducanu et al. [16]. Их исследование имело ограничения небольшого размера выборки и широкого возрастного диапазона субъектов, что, возможно, способствовало низкой общей частоте закрытия пространства.
В целом частота спонтанного закрытия промежутков колебалась от 33,3% до 94% на верхней челюсти и от 50% до 75% на нижней челюсти. Наименьшее закрытие промежутка (33,3%) на верхней челюсти было сообщено Rãducanu et al. [16]. Как упоминалось выше, это исследование имело ограничения, связанные с небольшим размером выборки и субъектами, которые сильно различались по возрасту, что может объяснить их низкую скорость закрытия промежутков для верхней челюсти. С другой стороны, о наибольшем закрытии промежутка (94%) для верхней челюсти сообщили Teo et al. [18]. Эти исследователи включали больший размер выборки и пациентов с SPM на ранней стадии бифуркации корня, что могло объяснить их высокую скорость закрытия промежутков для верхней челюсти. Примечательно, что мы не сравнивали скорость закрытия постэкстракционного пространства на других стадиях формирования корня, потому что данные, необходимые для этого, отсутствовали.
В недавнем исследовании Teo et al. [17], выполненной в 2015 г., три вышеупомянутых искажающих рентгенографических фактора, которые могут повлиять на закрытие пространства после удаления, были проанализированы на панорамных рентгенограммах. Наличие этих факторов было связано со значительно лучшим закрытием пространства. Сочетание мезиального угла SPM по отношению к FPM и наличия третьего моляра привело к наиболее благоприятным результатам. Эйхенбергер и др. [25] также согласились с тем, что наличие третьих моляров может иметь положительный эффект на спонтанное закрытие промежутков в нижней челюсти. Однако эти исследования проводились только для нижнечелюстной дуги, поэтому сравнение верхней и нижней челюсти не представлялось возможным.
Что касается возраста пациента на момент удаления, Rãducanu et al. [16] сообщили, что экстракция FPM проводилась у большинства детей после 11 лет, и спонтанное закрытие пространства после экстракции достигалось редко [16]. Альбадри и др. [24] сообщили об аналогичных результатах, в которых дети, перенесшие экстракцию FPM, были старше возраста, допускающего оптимальное спонтанное закрытие пространства.
[24] сообщили об аналогичных результатах, в которых дети, перенесшие экстракцию FPM, были старше возраста, допускающего оптимальное спонтанное закрытие пространства.
Telli и Aytan [7] исследовали линейные и угловые измерения, используя боковые цефалометрические рентгенограммы, и сообщили, что пространство для экстракции FPM было закрыто в основном SPM, а не вторым премоляром. Эти авторы также обнаружили статистически значимое изменение средних значений всех углов и расстояний на стороне экстракции через год по сравнению с показаниями во время экстракции. Однако они не сравнивали этот результат с расстоянием, необходимым для закрытия пространства. Кроме того, они не сообщили о том, сколько пациентов достигли полного закрытия или о стандартном отклонении среднего расстояния и угла наклона, поэтому мы не смогли провести дальнейший анализ.
Три исследования сообщили о различиях в степени закрытия промежутков между верхней и нижней челюстью [14, 16, 18] и были подвергнуты метаанализу. Jälevik и Möller [14] и Teo et al. [18] пришли к такому же выводу, т.е. что закрытие промежутка после извлечения скомпрометированного ФПМ было лучше на верхней челюсти, чем на нижней. Однако только Тео и соавт. [18] показали значительную разницу между верхней и нижней челюстью [18]. Напротив, в другом исследовании сообщалось, что полное закрытие промежутка с большей вероятностью достигается на нижней челюсти, чем на верхней [16].
Jälevik и Möller [14] и Teo et al. [18] пришли к такому же выводу, т.е. что закрытие промежутка после извлечения скомпрометированного ФПМ было лучше на верхней челюсти, чем на нижней. Однако только Тео и соавт. [18] показали значительную разницу между верхней и нижней челюстью [18]. Напротив, в другом исследовании сообщалось, что полное закрытие промежутка с большей вероятностью достигается на нижней челюсти, чем на верхней [16].
Разница в пути прорезывания между верхней и нижней челюстью может быть причиной того, что верхняя челюсть лучше закрывается. Верхушка ВПС верхней челюсти обычно располагается мезиально по отношению к коронке, и во время спонтанного закрытия промежутка коронка имеет тенденцию наклоняться мезиально в более удовлетворительное положение [26]. Однако полное закрытие промежутка было достигнуто только в 66% случаев, когда нижнечелюстной ФПМ был извлечен, когда ВПМ находились на ранней стадии бифуркации. Как объяснили Гилл и соавт. [5], извлечение нижнечелюстного ФПМ до или после этого этапа не приведет к полному закрытию пространства. Удаление до ранней бифуркации может привести к дистальному смещению, наклону и вращению непрорезавшегося второго премоляра, поскольку он находится в свободном положении апикально к корням второго молочного моляра. Если ВПМ извлекают во время или после извержения ВПМ, полного закрытия пространства обычно не достигается. Это может быть связано с окклюзионными силами, которые вызывают лингвальный наклон ВПМ, учитывая, что язычная пластинка тоньше, чем щечная пластинка альвеолярной кости, что, в свою очередь, влияет на вероятность полного закрытия пространства.
Удаление до ранней бифуркации может привести к дистальному смещению, наклону и вращению непрорезавшегося второго премоляра, поскольку он находится в свободном положении апикально к корням второго молочного моляра. Если ВПМ извлекают во время или после извержения ВПМ, полного закрытия пространства обычно не достигается. Это может быть связано с окклюзионными силами, которые вызывают лингвальный наклон ВПМ, учитывая, что язычная пластинка тоньше, чем щечная пластинка альвеолярной кости, что, в свою очередь, влияет на вероятность полного закрытия пространства.
В одном исследовании сообщалось, что 84,6% ВПС верхней челюсти полностью закрыли промежутки без какого-либо ортодонтического вмешательства; однако это исследование имело некоторые ограничения, включая отсутствие упоминания о возрасте при оценке последствий, отсутствие контроля и неясную продолжительность наблюдения [21]. Поэтому мы не можем полагаться на эти результаты; кроме того, исследование проводилось только на верхней челюсти, поэтому сравнение верхней и нижней челюсти провести невозможно.
В одной статье обсуждалось влияние извлечения ВПМ на развитие и извержение ВПМ. При анализе панорамных рентгеновских снимков авторы обнаружили, что закрытие корня и прорезывание ВПС ускорялись на стороне экстракции по сравнению со стороной без экстракции [7]. Однако эти результаты не подвергались статистической обработке, что считается недостатком данного исследования. Для подтверждения этих результатов необходимы дальнейшие исследования.
Распространенность ретенции третьего моляра во всем мире составляет 24,40% [27]. Кроме того, в 2016 г. Hatem et al. [28] сообщили, что 70% третьих моляров были классифицированы как ретинированные. Аль-Анкуди и др. [29] обнаружили, что у 54,3% пациентов был хотя бы один ретинированный третий моляр. Следовательно, удаление жевательных зубов может увеличить пространство для прорезывания третьих моляров за счет мезиального перемещения моляров [13]. Третьи моляры, наблюдаемые на стороне удаления, были ближе к переднему краю ветви нижней челюсти, окклюзионная поверхность была на уровне или почти на одном уровне с SPM и располагалась более вертикально по сравнению со стороной без удаления, что указывает на ускорение прорезывания третьего моляра. . Это связано с тем, что удаление FPM нижней челюсти увеличило пространство для прорезывания третьего моляра и перемещения в лучшее положение [13]. Все измерения проводил один и тот же исследователь, и была проверена воспроизводимость метода, что считается сильной стороной этого исследования. Однако точное количество удаленных зубов не указано.
. Это связано с тем, что удаление FPM нижней челюсти увеличило пространство для прорезывания третьего моляра и перемещения в лучшее положение [13]. Все измерения проводил один и тот же исследователь, и была проверена воспроизводимость метода, что считается сильной стороной этого исследования. Однако точное количество удаленных зубов не указано.
Кроме того, сообщалось, что развитие и прорезывание третьих моляров на сторонах удаления FPM были значительно ускорены по сравнению с контралатеральными сторонами, что оценивалось по панорамным рентгеновским снимкам и зубным слепкам. Третьи моляры на стороне удаления в 96 случаях из 131 (73,3%) были ближе к окклюзионной плоскости, чем третьи моляры на контралатеральной стороне [19]. Гилл и др. [5] сообщили об аналогичных результатах, т. е. о 90% вероятности успешного прорезывания третьего моляра после удаления FPM по сравнению с 55% вероятностью после удаления премоляра. Большинство третьих моляров имели тенденцию прорезываться рано и устанавливать хорошие контактные отношения с ВПМ.
По данным панорамной рентгенографии и клинического обследования значительно меньше кариеса и/или пломбирования проксимальных поверхностей было обнаружено в зубных дугах с отсутствующими МФМ (8% при отсутствии МФМ и 15% при их наличии). Это было связано с простотой очистки, доступностью для нанесения фтора и меньшим накоплением зубного налета. Напротив, значительно больше разрушенных и/или заполненных окклюзионных поверхностей было обнаружено в зубных дугах с экстракцией FPM в соседних SPM и премолярах, чем в дугах, в которых присутствовал FPM (34% и 24% соответственно). SPM имели более кариозные или восстановленные окклюзионные поверхности, чем вторые премоляры [15]. Удаление ФПМ не является основным этиологическим фактором развития окклюзионного кариеса. Тем не менее, у детей, нуждающихся в удалении FPM, был более высокий риск развития окклюзионного кариеса во всех зубах.
Используя цефалометрические измерения, Normando и Cavacami [20] обнаружили, что выраженный лингвальный тип и ретрузия резцов нижней челюсти являются результатом двусторонней утраты нижнего FPM. При этом выраженного влияния на наклон верхних резцов и их переднезаднее положение за счет билатеральной экстракции нижних ФПМ не наблюдалось [20]. Удаление нижнего FPM приводит к увеличению прикуса и перерезки из-за лингвального наклона нижних резцов [30].
При этом выраженного влияния на наклон верхних резцов и их переднезаднее положение за счет билатеральной экстракции нижних ФПМ не наблюдалось [20]. Удаление нижнего FPM приводит к увеличению прикуса и перерезки из-за лингвального наклона нижних резцов [30].
После сравнения латеральных цефалометрических измерений между контрольной группой и группой с двусторонней потерей FPM Normando и Cavacami [20] сообщили о нескольких результатах. Уменьшение гнатиона до угла турецкого седла, ротация окклюзионной плоскости против часовой стрелки и умеренное снижение высоты нижнего переднего отдела лица произошли в результате двусторонней утраты нижнего FPM. Эти результаты были связаны с общим клиническим наблюдением потери вертикального размера в результате двусторонней потери FPM. Не было обнаружено значительного влияния на соотношение челюстно-лицевой области в переднезаднем направлении, проанализированное с использованием различных линейных и угловых измерений. Примечательно, что нижняя челюсть была поражена больше, чем верхняя, как в отношении воздействия на резцы, так и в отношении влияния на развитие скелета [20]. Тем не менее, в этом отчете не упоминается ни возраст, в котором были извлечены FPM, ни продолжительность наблюдения, ни условия исследования, поэтому его выводы нуждаются в дальнейшем уточнении.
Тем не менее, в этом отчете не упоминается ни возраст, в котором были извлечены FPM, ни продолжительность наблюдения, ни условия исследования, поэтому его выводы нуждаются в дальнейшем уточнении.
Неправильный прикус — хорошо известная проблема, которая может повлиять на развивающийся зубной ряд после преждевременной потери молочных или постоянных зубов [31]. Неправильный прикус представляет проблему для здоровья, так как может негативно влиять на качество жизни молодых пациентов [32]. Аст и др. [12] утверждали, что неправильный прикус чаще встречался в группе с экстракцией FPM (97%), чем в группе без удаления (70%), предполагая, что неправильный прикус мог быть результатом раннего удаления зуба. Они также обнаружили, что употребление детьми фторированной воды с рождения привело к значительной защите от кариеса и значительно более низкой частоте потери постоянных зубов, в частности, FPM, и, следовательно, к меньшему количеству нарушений прикуса по сравнению с детьми, которые не потребляли фторированную воду в первые годы жизни. оптимальная концентрация [12]. Примечательно, что это ретроспективное исследование не упомянуло дизайн, обстановку или возраст, в котором были извлечены FPM. Кроме того, метод, используемый для устранения неправильного прикуса, не был описан, а метод, используемый для оценки соотношения моляров, не был ни единообразным, ни приемлемым. Поэтому результаты данного исследования нельзя считать достоверными.
оптимальная концентрация [12]. Примечательно, что это ретроспективное исследование не упомянуло дизайн, обстановку или возраст, в котором были извлечены FPM. Кроме того, метод, используемый для устранения неправильного прикуса, не был описан, а метод, используемый для оценки соотношения моляров, не был ни единообразным, ни приемлемым. Поэтому результаты данного исследования нельзя считать достоверными.
Идеальное время для извлечения FPM — это когда SPM находится на ранней стадии бифуркации. Согласно нашему систематическому обзору, удаление скомпрометированного FPM имеет три последствия: изменение пространства, влияние на резцы и влияние на развитие скелета. Эти последствия больше связаны с нижней челюстью, чем с верхней [14, 18, 20]. Спонтанное закрытие промежутка на нижней челюсти было более трудным, чем на верхней [14, 18]. Также сообщалось о лингвальном наклоне и ретрузии нижних резцов и легком снижении высоты лица в нижней части переднего отдела [20]. В результате решение об извлечении FPM более важно для нижней челюсти, чем для верхней. Тем не менее, мы не стесняемся извлекать в верхней челюсти.
Тем не менее, мы не стесняемся извлекать в верхней челюсти.
Наш систематический обзор имеет некоторые ограничения. Включенные исследования были обсервационными (поперечные и случай-контроль), а семь были ретроспективными. Необходимы проспективные исследования для подтверждения последствий извлечения МПС. Другие переменные, влияющие на последствия извлечения FPM, также должны быть протестированы.
Выводы и рекомендации
Результаты ранней экстракции ВПМ включают уменьшение постэкстракционного пространства, ускоренное развитие и прорезывание ВПМ и третьего моляра, уменьшение кариеса и/или пломб на проксимальных поверхностях соседних зубов, лингвальный типинг ретрузия резцов и ротация окклюзионной плоскости против часовой стрелки. Профилактика кариеса у детей позволит избежать этих последствий. В тех случаях, когда экстракция ВПМ неизбежна, следует учитывать идеальное время для экстракции, используя классификацию Демирджяна для развития ВПМ, а не по хронологическому возрасту. Идеальное время для извлечения FPM; с меньшим количеством нежелательных последствий, когда ВПМ находится на стадии Демирджяна E (ранняя бифуркация). Решение об извлечении FPM на нижней челюсти сложнее, чем на верхней, потому что последствия больше относятся к нижней, чем к верхней челюсти. Похоже, что исследования, включенные в этот обзор, имеют слишком много недостатков, чтобы получить достаточные доказательства. Поэтому необходимы дальнейшие лонгитюдные исследования для изучения влияния возраста и пола на время удаления и для сравнения последствий удаления с последствиями других методов лечения, чтобы принять решение о том, как действовать у этих пациентов. Наконец, следует рассмотреть возможность подтверждения предыдущих исходов, а другие переменные, которые могут повлиять на исход, следует проверить в лонгитюдных исследованиях.
Идеальное время для извлечения FPM; с меньшим количеством нежелательных последствий, когда ВПМ находится на стадии Демирджяна E (ранняя бифуркация). Решение об извлечении FPM на нижней челюсти сложнее, чем на верхней, потому что последствия больше относятся к нижней, чем к верхней челюсти. Похоже, что исследования, включенные в этот обзор, имеют слишком много недостатков, чтобы получить достаточные доказательства. Поэтому необходимы дальнейшие лонгитюдные исследования для изучения влияния возраста и пола на время удаления и для сравнения последствий удаления с последствиями других методов лечения, чтобы принять решение о том, как действовать у этих пациентов. Наконец, следует рассмотреть возможность подтверждения предыдущих исходов, а другие переменные, которые могут повлиять на исход, следует проверить в лонгитюдных исследованиях.
Сокращения
- ADA:
-
Американская стоматологическая ассоциация
- КИ:
-
Доверительный интервал
- ФПМ:
-
Первый постоянный моляр
- ГСН:
-
Гнатион в угол седалищного нерва
- Нет данных:
-
Значение неприменимо
- Примечание:
-
Нижний резец до угла точки nasion-B
- ИЛИ:
-
Отношение шансов
- С:
-
Поверхности зубов
- СПМ:
-
Второй постоянный моляр
- СТРОБ:
-
Усиление отчетности по обсервационным исследованиям в эпидемиологии
- Т:
-
Зубья
- ВОЗ:
-
Всемирная организация здравоохранения
Ссылки
- «>
-
Всемирная организация здравоохранения (ВОЗ). Здоровье полости рта . Всемирная организация здравоохранения. 2012 [Доступно по адресу: http://www.who.int/mediacentre/factsheets/fs318/en/ [По состоянию на 15 февраля 2016 г.].
-
Американская стоматологическая ассоциация (ADA). Прорезывание зубов. J Am Dent Assoc. 2006 [Доступно по адресу: http://www.ada.org/~/media/ADA/Publications/Files/patient_58.ashx [Дата обращения: 15–2 февраля 2016 г.].
-
ЭльШейх М., Али А. Планируемое удаление первых постоянных моляров в позднем детстве: клинический отчет и мини-обзор. Dent Oral Craniofac Res. 2015;1(3):77–80.
Google ученый
«> -
Экстранд К.Р., Кристиансен Дж., Кристиансен М.Е. Время и продолжительность прорезывания первого и второго постоянных моляров: продольное исследование. Сообщество Dent Oral Epidemiol. 2003;31(5):344–50.
Артикул пабмед Google ученый
-
Телли А.Э., Айтан С. Изменения зубного ряда в связи с обязательным ранним удалением первых постоянных моляров. Турок Ортодонти Дергиси. 1989;2(1):138–43.
ПабМед Google ученый
-
Mantel N, Haenszel W. Статистические аспекты анализа данных ретроспективных исследований заболеваний. J Natl Cancer Inst. 1959; 22(4):719–48.
ПабМед Google ученый
«> -
фон Эльм Э., Альтман Д.Г., Эггер М., Покок С.Дж., Гоцше П.С., Ванденбрук Дж.П. Заявление об усилении отчетности об обсервационных исследованиях в эпидемиологии (STROBE): руководство по отчетности об обсервационных исследованиях. Дж. Клин Эпидемиол. 2008;61(4):344–9.
Артикул пабмед Google ученый
-
Shekelle PG, Woolf SH, Eccles M, Grimshaw J. Клинические рекомендации: разработка рекомендаций. БМЖ. 1999;318(7183):593–6.
Артикул пабмед ПабМед Центральный Google ученый
-
Ast DB, Allaway N, Draker HL. Распространенность аномалий прикуса, связанных с кариесом зубов и потерей первых постоянных моляров, во фторированном городе и городе с дефицитом фтора.
 Эм Джей Ортод. 1962; 48 (2): 106–13.
Эм Джей Ортод. 1962; 48 (2): 106–13. Артикул Google ученый
-
Ай С., Агар У., Бикакчи А.А., Косгер Х.Х. Изменения угла и положения третьего моляра нижней челюсти после одностороннего удаления первого моляра нижней челюсти. Am J Orthod Dentofac Orthop. 2006;129(1): 36–41.
Артикул Google ученый
-
Jalevik B, Moller M. Оценка самопроизвольного закрытия промежутков и развития постоянных зубов после удаления гипоминерализованных постоянных первых моляров. Int J Paediatr Dent. 2007;17(5):328–35.
Артикул пабмед Google ученый
-
Оливер С.Дж., Даммер П.М., Оливер Р.Г., Хикс Р., Адди М., Кингдон А., Шоу В.К. Взаимосвязь между потерей первых постоянных моляров и распространенностью кариеса и реставраций в соседних зубах: исследование детей 15-16 лет.
 Джей Дент. 1988;16(4):155–9.
Джей Дент. 1988;16(4):155–9. Артикул пабмед Google ученый
-
Rãducanu AFV, Herteliu C, Rãducanu M. Распространенность потери постоянных первых моляров в группе румынских детей и подростков. Oral Health Dent Manag. 2009;8(3):3–10.
Google ученый
-
Тео Т.К., Эшли П.Ф., Деррик Д. Нижние первые постоянные моляры: разработка лучших предикторов спонтанного закрытия промежутков. Евро J Ортод. 2015;38(1):90–5.
Артикул пабмед Google ученый
-
Тео Т.К., Эшли П.Ф., Парех С., Ноар Дж. Оценка спонтанного закрытия промежутков после удаления первых постоянных моляров. Eur Arch Paediatr Dent. 2013;14(4):207–12.
Артикул пабмед Google ученый
-
Явуз И., Байдас Б.
 , Икбал А., Дагсую И.М., Джейлан И. Влияние ранней потери постоянных первых моляров на развитие третьих моляров. Am J Orthod Dentofac Orthop. 2006;130(5):634-8.
, Икбал А., Дагсую И.М., Джейлан И. Влияние ранней потери постоянных первых моляров на развитие третьих моляров. Am J Orthod Dentofac Orthop. 2006;130(5):634-8. Артикул Google ученый
-
Normando D, Cavacami C. Влияние двусторонней утраты нижних постоянных моляров на зубочелюстную морфологию – цефалометрическое исследование. Стоматологический пресс J Orthod. 2010;15(6):100–6.
Артикул Google ученый
-
Rahhal A. Сроки удаления сильно разрушенных первых постоянных моляров верхней челюсти. Czas Стоматол. 2014;4(3):161–8.
Google ученый
-
Пелл Г.Дж., Грегори Г.Т. Ретенированные третьи моляры нижней челюсти: классификация и модифицированная техника удаления. Дент Дайджест. 1933; 39 (9): 330–88.
Google ученый
«> -
Альбадри С., Зайтун Х., Макдоннелл С.Т., Дэвидсон Л.Е. Удаление первых постоянных моляров: результаты трех стоматологических клиник. Бр Дент Дж. 2007;203(7):E14. обсуждение 408-9
Статья пабмед Google ученый
-
Eichenberger M, Erb J, Zwahlen M, Schatzle M. Сроки удаления нереставрируемых первых постоянных моляров: систематический обзор. Eur J Paediatr Dent. 2015;16(4):272–8.
ПабМед Google ученый
-
Crabb JJ, Rock WP. Планирование лечения первого постоянного моляра. Бр Дент Дж. 1971;131(9):396–401.
Артикул пабмед Google ученый
«> -
Хатем М., Бугайгис И., Тахер Э.М. Модель ретенции третьего моляра у населения Ливии: ретроспективное рентгенологическое исследование. Саудовская J Dent Res. 2016;7(1):7–12.
Артикул Google ученый
-
Аль-Анкуди С.М., Аль-Судаири С., Аль-Хосни А., Аль-Манири А. Распространенность и характер ретенции третьего моляра: ретроспективное исследование рентгенограмм в Омане. Университет медицины султана Кабуса, J. 2014; 14 (3): e388–92.
ПабМед ПабМед Центральный Google ученый
-
Абу Айхайя Э.С., Макшени П.Ф., Ричардсон А.А. Цефалометрическое исследование эффекта удаления нижних первых постоянных моляров.
 J Clin Pediatr Dent. 2000;24(3):195–8.
J Clin Pediatr Dent. 2000;24(3):195–8. ПабМед Google ученый
-
Тинанофф Н. Нарушение прикуса. В: Клигман Р.М., Берман Р.Э., Дженсон Х.Б., Стэнтон Б.Ф., редакторы. Учебник Нельсона по педиатрии. 19 изд. Филадельфия: Сондерс Эльзевир; 2011. с. 1252.
Google ученый
-
Димберг Л. Неправильный прикус и качество жизни. Поперечные и продольные исследования у детей. Swed Dent J Suppl. 2015;10(237):1–88.
Google ученый
Оздемир Д. Кариес зубов: наиболее распространенное заболевание во всем мире и стратегии профилактики. Int J Biol. 2013;5(4):55–61.
Артикул Google ученый
Гилл Д.С., Ли Р.Т., Тредвин С.Дж. Планирование лечения при потере первых постоянных моляров. Обновление Дента. 2001;28(6):304–8.
Артикул пабмед Google ученый
Хиггинс Дж.П., Томпсон С.Г., Дикс Дж.Дж., Альтман Д.Г. Измерение несогласованности в мета-анализах. БМЖ. 2003;327(7414):557–60.
Артикул пабмед ПабМед Центральный Google ученый
Демирджян А., Гольдштейн Х., Таннер Дж.М. Новая система оценки стоматологического возраста. Гум Биол. 1973; 45 (2): 211–27.
ПабМед Google ученый
Картер К., Уортингтон С. Предикторы ретенции третьего моляра: систематический обзор и метаанализ. Джей Дент Рез. 2016;95(3):267–76.
Артикул пабмед Google ученый
Скачать ссылки
Благодарности
Авторы данного обзора заявляют об отсутствии конфликта интересов. Этическое одобрение также не требовалось для нашего обзора. Авторы выражают признательность деканам последипломного образования и научных исследований Университета короля Абдулазиза, поскольку работа является частью получения степени магистра первых трех авторов. Авторы также хотели бы поблагодарить доктора Доаа Эль Дерви за ее помощь в получении некоторой статистической информации. Кроме того, мы хотели бы поблагодарить Editage (www.editage.com) за редактирование на английском языке.
Авторы также хотели бы поблагодарить доктора Доаа Эль Дерви за ее помощь в получении некоторой статистической информации. Кроме того, мы хотели бы поблагодарить Editage (www.editage.com) за редактирование на английском языке.
Это исследование не получило какого-либо специального гранта от финансирующих агентств в государственном, коммерческом или некоммерческом секторах.
Финансирование
Это исследование не получило какого-либо специального гранта от финансирующих агентств в государственном, коммерческом или некоммерческом секторах.
Наличие данных и материалов
Неприменимо.
Информация об авторе
Примечания автора
Авторы и организации
-
Кафедра детской стоматологии, стоматологический факультет, Университет короля Абдулазиза, П.О. Ящик 80209, Джидда, 21589, Саудовская Аравия
Афнан М. Сабер, Дуа Х. Алтухи, Мариам Ф. Хораиб, Азза А. Эль-Хусейни, Наджлаа М.
 Аламуди и Хеба Дж. Саббах
Аламуди и Хеба Дж. Саббах -
Кафедра детской стоматологии, Факультет Стоматология, Александрийский университет, Александрия, Египет
Azza A. El-Housseiny
Авторы
- Afnan M. Saber
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Академия
- Doua H. Altoukhi
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- Мариам Ф. Хораиб
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- Azza A. El-Housseiny
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Академия
- Najlaa M. Alamoudi
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- Heba J.
 Sabbagh
Sabbagh Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
Вклады
Поиск литературы, отбор исследований, критерии приемлемости, извлечение данных и написание рукописи проводились тремя авторами (AMS, DHA, MFH) в равной степени. AAE: предоставил идею исследования, участвовал в разработке и критически рассмотрел рукопись. NMA критически рассмотрел рукопись. HS рассмотрел извлечение данных и написание рукописи. Все авторы читали и одобрили окончательный вариант рукописи.
Автор, ответственный за переписку
Переписка с Наджлаа М. Аламуди.
Декларация этики
Одобрение этики и согласие на участие
Неприменимо.
Согласие на публикацию
Неприменимо.
Конкурирующие интересы
Авторы заявляют об отсутствии конкурирующих интересов.
Примечание издателя
Springer Nature остается нейтральной в отношении юрисдикционных претензий в опубликованных картах и институциональной принадлежности.
Дополнительные файлы
Дополнительный файл 1
Схема разработана Shekelle et al. для классификации доказательств и силы рекомендаций исследования. (DOCX 192 kb)
Доп. файл 2
Классификация третьего моляра по Пеллу и Грегори по отношению к ветви нижней челюсти. Класс I: коронка находится у передней границы ветви нижней челюсти. Класс II: коронка наполовину покрыта ветвью. Класс III: коронка полностью находится в пределах ветви нижней челюсти. (DOCX 104 КБ)
Дополнительный файл 3
Классификация Пелла и Грегори в соответствии с глубиной ретинации третьего моляра. Класс А: окклюзионная поверхность ретинированного зуба находится на уровне или почти на уровне второго моляра. Класс B: окклюзионная поверхность находится между окклюзионной плоскостью и цервикальной линией второго моляра. Класс С: окклюзионная поверхность находится ниже линии шейки второго моляра. (DOCX 97 КБ)
Права и разрешения
Открытый доступ Эта статья распространяется на условиях международной лицензии Creative Commons Attribution 4. 0 (http://creativecommons.org/licenses/by/4.0/), которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии, что вы укажете первоначальных авторов и источник, предоставите ссылку на лицензию Creative Commons и укажете, были ли внесены изменения. Отказ от права Creative Commons на общественное достояние (http://creativecommons.org/publicdomain/zero/1.0/) применяется к данным, представленным в этой статье, если не указано иное.
0 (http://creativecommons.org/licenses/by/4.0/), которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии, что вы укажете первоначальных авторов и источник, предоставите ссылку на лицензию Creative Commons и укажете, были ли внесены изменения. Отказ от права Creative Commons на общественное достояние (http://creativecommons.org/publicdomain/zero/1.0/) применяется к данным, представленным в этой статье, если не указано иное.
Перепечатки и разрешения
Об этой статье
Влияние рекомендаций NICE на лечение третьих моляров
Влияние рекомендаций NICE на лечение третьих моляров
Скачать PDF
Скачать PDF
- Опубликовано:
- Л.
 В. Макардл 1 и
В. Макардл 1 и - Т. Рентон 1
Британский стоматологический журнал том 213 , страница E8 (2012)Процитировать эту статью
-
8889 доступов
-
69 цитирований
-
16 Альтметрический
-
Сведения о показателях
Субъекты
- Политика здравоохранения
- Хирургия
Ключевые точки
-
Подчеркивается, что удаление третьих моляров сейчас так же распространено, как и до введения клинических руководств.

-
Сообщает, что рекомендации NICE изменили динамику лечения третьих моляров у пациентов в среднем старше.
-
Подчеркивается, что кариес зубов, связанный с третьими молярами, увеличился более чем на 200% за десятилетний период.
-
Предполагает, что рекомендации NICE могут иметь недостатки и требуют пересмотра.
Abstract
История вопроса Хирургия третьего моляра (TMS), вероятно, является одной из наиболее часто выполняемых хирургических процедур, выполняемых в NHS. В 2000 году Национальный институт клинического мастерства (NICE) представил рекомендации, касающиеся ТМС. Они рекомендовали против профилактического удаления третьих моляров и перечисляли конкретные клинические показания к операции. Воздействие этих руководств не было полностью оценено, и это исследование надеется сосредоточить внимание на влиянии этих руководств за последние десять лет.
Воздействие этих руководств не было полностью оценено, и это исследование надеется сосредоточить внимание на влиянии этих руководств за последние десять лет.
Методы Используя данные, полученные из различных баз данных NHS, таких как HES (Англия и Уэльс), NHSBSA, и данные NHS Шотландии, мы изучили возрастной диапазон пациентов, нуждающихся в удалении третьего моляра, и количество пациентов, которым моляры были удалены как в условиях первичной, так и вторичной помощи с 1989 по 2009 год. Кроме того, мы рассмотрели клинические показания для активности ТМС в условиях вторичной помощи.
Результаты Средний возраст пациентов увеличился с 25 лет в 2000 г. до 32 лет в 2010 г., при этом модальный (наиболее распространенный) возраст увеличился с 26 до 29 лет.годы. После введения клинических руководств количество пациентов, нуждающихся в удалении третьего моляра в рамках вторичной медицинской помощи, сократилось более чем на 30%, однако с 2003 года число пациентов увеличилось на 97%. Также отмечается значительное увеличение кариеса как показание к удалению третьего моляра.
Также отмечается значительное увеличение кариеса как показание к удалению третьего моляра.
Выводы Все больше пациентов нуждаются в удалении третьих моляров с ростом числа пациентов с кариесом, связанным с третьими молярами. Пациенты, в среднем, старше, подтверждая, что удаление третьих моляров смещается от молодой группы взрослого населения к более старшей группе взрослого населения. Рекомендации NICE, по-видимому, способствовали уменьшению объема третьих моляров, удаленных в NHS после 2000 года. Однако вывод о том, что это сокращение демонстрирует успех рекомендаций NICE, был бы преждевременным предположением. Количество пациентов, которым в настоящее время требуется удаление третьего моляра, сравнимо с числом пациентов в середине 19 века.90-е. NICE повлиял на лечение пациентов с третьими молярами, но это не привело к снижению числа пациентов, нуждающихся в удалении третьих моляров. Кодирование и сбор данных для третьих моляров неоднородны, что может привести к искажению данных. Это, возможно, поднимает вопрос о том, что для NHS требуется улучшенная универсальная система кодирования и что рекомендации NICE нуждаются в пересмотре.
Это, возможно, поднимает вопрос о том, что для NHS требуется улучшенная универсальная система кодирования и что рекомендации NICE нуждаются в пересмотре.
Введение
Ретинированные третьи моляры (зубы мудрости) являются одним из наиболее распространенных нарушений развития, поражающих людей. Это происходит из-за неправильного прорезывания третьего моляра, что приводит к столкновению зуба с соседними зубами, альвеолярной костью, окружающей мягкой тканью слизистой оболочки или их комбинацией (рис. 1). Воздействие определяется в зависимости от геометрического угла воздействия, такого как мезио-угловой, дисто-угловой, вертикальный и горизонтальный. Если зуб не может полностью прорезаться, его ретенция также будет определена как частичная, когда часть зуба прорезалась в полость рта; или полный, когда зуб закопан и полностью не прорезался. Наиболее частым ретинированным третьим моляром является третий моляр нижней челюсти, за которым следует третий моляр верхней челюсти. Развитие третьего моляра, как правило, двустороннее, хотя неспособность третьего моляра развиваться как односторонне, так и двусторонне не является редкостью. Ретинированные третьи моляры могут вызвать множество клинических проблем, которые могут потребовать удаления зуба для улучшения здоровья зубов.
Развитие третьего моляра, как правило, двустороннее, хотя неспособность третьего моляра развиваться как односторонне, так и двусторонне не является редкостью. Ретинированные третьи моляры могут вызвать множество клинических проблем, которые могут потребовать удаления зуба для улучшения здоровья зубов.
Изображение в натуральную величину
Хирургия третьего моляра (ТМС) является одной из наиболее часто выполняемых хирургических процедур, выполняемых в учреждениях вторичной медицинской помощи в рамках NHS. В сочетании с амбулаторными процедурами, проводимыми как при вторичной, так и при первичной стоматологической помощи, это, вероятно, считается наиболее распространенной хирургической процедурой, проводимой во всей Национальной службе здравоохранения. Наличие ретенированного третьего моляра является состоянием развития и признано таковым Всемирной организацией здравоохранения в соответствии с определениями Международной кодировки болезней (МКБ-10). 1 Принято считать, что удаление больного или симптоматического третьего моляра облегчит боль и симптомы, а также улучшит здоровье и функцию полости рта у пациентов. 2
1 Принято считать, что удаление больного или симптоматического третьего моляра облегчит боль и симптомы, а также улучшит здоровье и функцию полости рта у пациентов. 2
Национальный институт здравоохранения и клинического мастерства (NICE) выпустил руководство по лечению третьих моляров в 2000 году. практика профилактического удаления должна быть прекращена в рамках NHS, что, в свою очередь, может привести к ежегодной экономии 5 миллионов фунтов стерлингов для NHS.
Влияние рекомендаций NICE не было должным образом оценено, и рекомендации NICE остаются прежними. Целью этой статьи является оценка влияния руководства NICE на изменения в клинической практике на основании количества пациентов, перенесших операцию на третьем моляре, показаний к операции и изменений в демографических данных пациентов за последние 20 лет, до и после введения ПРИЯТНЫЕ рекомендации.
Рекомендации NICE по лечению третьих моляров последовали за введением других известных клинических рекомендаций по лечению третьих моляров. В 1979, Национальный институт здравоохранения США выпустил свои рекомендации по лечению третьих моляров частично в результате комментариев медицинских страховых компаний о том, что третьи моляры удаляются без необходимости без каких-либо клинических показаний, основанных на доказательствах. 4 В 1991 году Американская ассоциация челюстно-лицевых хирургов представила свое руководство и документ по параметрам ухода. 5 Первое в Великобритании научно обоснованное руководство по лечению третьих моляров было выпущено факультетом стоматологической хирургии Королевского колледжа хирургов Англии в 1919 г.97 и самое последнее руководство, выпущенное NICE в 2000 г., дополненное руководством Шотландской межвузовской сети рекомендаций (SIGN) также в 2000 г. рутинную практику профилактического удаления ретенированных третьих моляров без патологии следует прекратить. В частности, клинические показания к удалению ретенированных третьих моляров должны быть ограничены пациентами с признаками заболевания (рис.
В 1979, Национальный институт здравоохранения США выпустил свои рекомендации по лечению третьих моляров частично в результате комментариев медицинских страховых компаний о том, что третьи моляры удаляются без необходимости без каких-либо клинических показаний, основанных на доказательствах. 4 В 1991 году Американская ассоциация челюстно-лицевых хирургов представила свое руководство и документ по параметрам ухода. 5 Первое в Великобритании научно обоснованное руководство по лечению третьих моляров было выпущено факультетом стоматологической хирургии Королевского колледжа хирургов Англии в 1919 г.97 и самое последнее руководство, выпущенное NICE в 2000 г., дополненное руководством Шотландской межвузовской сети рекомендаций (SIGN) также в 2000 г. рутинную практику профилактического удаления ретенированных третьих моляров без патологии следует прекратить. В частности, клинические показания к удалению ретенированных третьих моляров должны быть ограничены пациентами с признаками заболевания (рис. 2).
2).
Клинические показания NICE к удалению третьих моляров
Изображение в натуральную величину
Методы
Определить тенденцию числа пациентов в Великобритании, которым удалили третьи моляры за последние 20 лет. Данные были собраны из базы данных NHS Hospital Episodes Statistics (HES) и Агентства поддержки бизнеса NHS (NHSBSA). 8,9 Кроме того, данные были собраны из отдела информационных служб (ISD) NHS в Шотландии.
HES — это база данных NHS, в которой регистрируется деятельность больниц вторичной медицинской помощи в Англии и Уэльсе. В базу данных включены все диагностические коды пациентов, основанные на кодах Всемирной организации здравоохранения, ВОЗ ICDN-10, и коды хирургической деятельности, основанные на системе кодирования OPCS. В Англии и Уэльсе первичная стоматологическая помощь оценивается NHS BSA, которое в 2005 году взяло на себя роль, которую ранее выполнял Совет по стоматологической практике (DPB). DPB зарегистрировал все коды стоматологических процедур для каждого отдельного стоматолога с контрактом на общие стоматологические услуги (GDS) в Великобритании. Это позволило сопоставить и проанализировать профили лечения стоматологов. В обеих этих базах данных существуют записи о пациентах, у которых были удалены третьи моляры. К сожалению, NHSBSA прекратило регистрацию этих данных в 2006 году, так как это не входило в их компетенцию. Из этих данных мы можем определить относительный уровень активности по удалению третьих моляров в Англии и Уэльсе. Для Шотландии те же данные GDS первичной помощи и эквивалентные данные вторичной помощи HES сопоставляются ISD Национальной службы здравоохранения Шотландии. Цифры по Шотландии рассматриваются отдельно, чтобы можно было провести сравнение после 2005 г. и введения нового стоматологического контракта в Англии и Уэльсе. В дополнение к этим данным мы оценили данные ГЭК об изменении демографических профилей пациентов и рассмотрели клинические показания к удалению третьих моляров.
DPB зарегистрировал все коды стоматологических процедур для каждого отдельного стоматолога с контрактом на общие стоматологические услуги (GDS) в Великобритании. Это позволило сопоставить и проанализировать профили лечения стоматологов. В обеих этих базах данных существуют записи о пациентах, у которых были удалены третьи моляры. К сожалению, NHSBSA прекратило регистрацию этих данных в 2006 году, так как это не входило в их компетенцию. Из этих данных мы можем определить относительный уровень активности по удалению третьих моляров в Англии и Уэльсе. Для Шотландии те же данные GDS первичной помощи и эквивалентные данные вторичной помощи HES сопоставляются ISD Национальной службы здравоохранения Шотландии. Цифры по Шотландии рассматриваются отдельно, чтобы можно было провести сравнение после 2005 г. и введения нового стоматологического контракта в Англии и Уэльсе. В дополнение к этим данным мы оценили данные ГЭК об изменении демографических профилей пациентов и рассмотрели клинические показания к удалению третьих моляров.
Важно понимать, что запись данных HES и DPB/NHSBSA отличается. У пациентов может быть удалено более одного третьего моляра во время курса лечения, и если не учитывать нюансы регистрации данных этими системами, интерпретация может быть запутанной. HES регистрирует количество пациентов, у которых был удален один или несколько третьих моляров, тогда как DPB регистрирует фактическое количество удаленных третьих моляров. Следовательно, из данных HES мы не знаем, сколько третьих моляров было фактически удалено, и, наоборот, из данных DPB мы не знаем фактического числа пациентов, у которых были удалены третьи моляры. Из-за этого при вторичной помощи может быть удалено больше третьих моляров, на что указывают данные, и, наоборот, количество третьих моляров, удаляемых при первичной помощи, не отражает общего числа пациентов, и это необходимо принимать во внимание. при сопоставлении и анализе данных.
Результаты
Завершенные сеансы HES у консультанта
Данные, зарегистрированные HES, относятся к числу пациентов, которые были госпитализированы либо для дневного стационара, либо для стационарных процедур под общей или внутривенной седацией. Как правило, пациенты, у которых третьи моляры были удалены под местной анестезией в амбулаторных условиях, не включаются в данные HES, поскольку это действие регистрируется как анонимное амбулаторное посещение, а не как амбулаторное хирургическое вмешательство, как в случае других хирургических вмешательств. хирургические специальности. Однако совсем недавно этот тип активности начал регистрироваться, но истинный уровень амбулаторного удаления третьих моляров неизвестен, и поэтому эти амбулаторные цифры могут значительно занижать фактическое количество пациентов, которым удалили третьи моляры.
Как правило, пациенты, у которых третьи моляры были удалены под местной анестезией в амбулаторных условиях, не включаются в данные HES, поскольку это действие регистрируется как анонимное амбулаторное посещение, а не как амбулаторное хирургическое вмешательство, как в случае других хирургических вмешательств. хирургические специальности. Однако совсем недавно этот тип активности начал регистрироваться, но истинный уровень амбулаторного удаления третьих моляров неизвестен, и поэтому эти амбулаторные цифры могут значительно занижать фактическое количество пациентов, которым удалили третьи моляры.
По данным HES, 8 приблизительно 50 000 человек в год удаляли третьи моляры в Англии и Уэльсе в начале 1990-х годов (рис. 3). Это число выросло до 70 000 к середине 1990-х годов и составляло в среднем около 60 000 пациентов в год в течение всего этого десятилетия. В первой половине 2000-х число пациентов начало значительно снижаться, и к 2003 г. данные HES свидетельствуют о том, что менее 40 000 пациентов в год лечили третьи моляры в условиях стационара либо в условиях стационара, либо в условиях дневного стационара: сокращение 1990-х в среднем более 30%. 8
8
Пациенты, нуждающиеся в удалении третьего моляра в рамках вторичной медицинской помощи: Англия и Уэльс
Изображение в натуральную величину
данные вместе со стационарными и дневными данными. За последние 5 лет 2000-х число пациентов, которым удалили третьи моляры, увеличилось почти до 77 000 пациентов в год в 2009/10 г. (65 000 стационарных/дневных стационаров; 12 000 амбулаторных). Это соответствует приблизительному увеличению на 67% стационарной и дневной активности, зарегистрированной в секторе вторичной медицинской помощи, но 97% увеличение всей зарегистрированной активности пациента. К 2009/10 г. количество пациентов, которым удалили третьи моляры в условиях стационара, достигло самого высокого уровня за 20 лет. 8
В Шотландии показатели стационарной/дневной активности следуют той же тенденции, что и в Англии и Уэльсе (рис. 4). На протяжении большей части 1990-х годов ежегодно производилось чуть менее 5000 случаев удаления третьих моляров. После введения руководящих принципов SIGN была отмечена аналогичная тенденция в числе случаев в год, которая к 2005 г. снизилась примерно до 1600 случаев в год, т. е. примерно на 70%. Однако после 2005 г. был отмечен устойчивый ежегодный рост, и к 2009 г./10 число пациентов увеличилось примерно до 2800 случаев: увеличение на 67% по сравнению с низким показателем 2004/5 года.
После введения руководящих принципов SIGN была отмечена аналогичная тенденция в числе случаев в год, которая к 2005 г. снизилась примерно до 1600 случаев в год, т. е. примерно на 70%. Однако после 2005 г. был отмечен устойчивый ежегодный рост, и к 2009 г./10 число пациентов увеличилось примерно до 2800 случаев: увеличение на 67% по сравнению с низким показателем 2004/5 года.
Пациенты, нуждающиеся в удалении третьего моляра в рамках вторичной медицинской помощи: NHS Scotland
Изображение в полном размере
Коды NHSBSA/DPB 2204/2205
NHSBSA/DPB регистрирует элементы лечения каждого пациента, а не эпизоды лечения для пациентов . 9 Документ Отчет о стоматологическом вознаграждении (SDR) содержит коды единиц услуг, использовавшиеся ранее в рамках старого Общего контракта на стоматологические услуги. 10 Коды SDR 2204 и 2205 относятся к третьему моляру, и хотя третьи моляры, несомненно, были бы удалены под другими кодами, такими как 2101 и 2201, эти коды не относятся к конкретному зубу и не могут использоваться для определения активности третьего моляра. Кроме того, коды SDR 2204/5 могут идентифицировать зубы как нижней, так и верхней челюсти отдельно. Этот набор данных ограничен исключительно третьими молярами нижней челюсти, поскольку общее количество удаленных третьих моляров верхней и нижней челюсти может не точно отражать фактическое количество пациентов, перенесших операцию на третьем моляре. Ограничивая наш набор данных исключительно третьими молярами нижней челюсти, мы получаем менее искаженное представление о фактическом количестве пациентов. Кроме того, нижние третьи моляры, как правило, вызывают более серьезные клинические проблемы, являются более сложными в хирургическом отношении и имеют большую послеоперационную заболеваемость, что делает их предметом большинства опубликованных исследований.
Кроме того, коды SDR 2204/5 могут идентифицировать зубы как нижней, так и верхней челюсти отдельно. Этот набор данных ограничен исключительно третьими молярами нижней челюсти, поскольку общее количество удаленных третьих моляров верхней и нижней челюсти может не точно отражать фактическое количество пациентов, перенесших операцию на третьем моляре. Ограничивая наш набор данных исключительно третьими молярами нижней челюсти, мы получаем менее искаженное представление о фактическом количестве пациентов. Кроме того, нижние третьи моляры, как правило, вызывают более серьезные клинические проблемы, являются более сложными в хирургическом отношении и имеют большую послеоперационную заболеваемость, что делает их предметом большинства опубликованных исследований.
За период 1992–2005 гг. в Англии и Уэльсе GDS тенденция активности третьего моляра следует сравнительно аналогичной схеме вторичной помощи (рис. 5). На протяжении большей части 1990-х ежегодно удалялось около 80 000 третьих моляров нижней челюсти. После 2000 г. количество удаленных третьих моляров нижней челюсти неуклонно снижалось более чем на 60%, достигнув уровня 28 000 в год в 2004–2005 гг. Данные за этот период недоступны, так как NHSBSA их больше не регистрирует.
После 2000 г. количество удаленных третьих моляров нижней челюсти неуклонно снижалось более чем на 60%, достигнув уровня 28 000 в год в 2004–2005 гг. Данные за этот период недоступны, так как NHSBSA их больше не регистрирует.
Количество третьих моляров нижней челюсти, удаленных при оказании первичной стоматологической помощи: Англия и Уэльс
Изображение в полный размер
В Шотландии данные об активности третьих моляров продолжают собираться для общей стоматологической практики (рис. 6). В первой половине первого десятилетия нового тысячелетия количество удаленных третьих моляров нижней челюсти сократилось на 36%, что отражает ежегодную тенденцию к снижению в Англии и Уэльсе. Однако после 2004 г. удаление третьих моляров нижней челюсти постепенно увеличивалось и к концу десятилетия было на 130% больше, чем на самом низком уровне 2004 г. Эту тенденцию нельзя должным образом сравнивать с тенденцией новых общих стоматологических услуг (nGDS) после 2005 г. Англии и Уэльсе, но это дополняет тенденцию к повышению активности третьих моляров вторичной помощи, наблюдаемую как в Англии и Уэльсе, так и в Шотландии, где за тот же период времени наблюдалось увеличение на 67% для амбулаторных/стационарных процедур.
Англии и Уэльсе, но это дополняет тенденцию к повышению активности третьих моляров вторичной помощи, наблюдаемую как в Англии и Уэльсе, так и в Шотландии, где за тот же период времени наблюдалось увеличение на 67% для амбулаторных/стационарных процедур.
Количество третьих моляров нижней челюсти, удаленных при первичной стоматологической помощи: NHS Scotland
Изображение в натуральную величину 20 лет. В 1990 году средний возраст пациентов, которым удаляли третьи моляры в амбулаторных/стационарных условиях, составлял 25 лет. Этот средний возраст неуклонно растет, и в настоящее время средний возраст пациентов, которым удалили третьи моляры в дневном или стационарном режиме, составляет 32 года (рис. 7). 8
Рисунок 7Средний возраст пациентов, нуждающихся в удалении третьего моляра в вторичной медицинской помощи: Англия и Уэльс
Изображение в натуральную величину
Клинические показания для удаления третьего моляра в вторичной медицинской помощи для удаления третьего моляра (рис.
 8). 8 Наиболее распространенная зарегистрированная кодировка OPCS-10 и показания к удалению третьего моляра относятся к вросшим и ретинированным зубам (K01.0/K01.1), как это ни парадоксально, они не являются показанием NICE для удаления третьего моляра. В 1995 вросших/вдавленных зубов регистрируется как основной диагноз примерно для 70% всех удаленных третьих моляров (рис. 4). В течение следующих 15 лет увеличилась доля кариеса или связанного с ним периапикального абсцесса (K02.9/K04.7), регистрируемых в качестве основного диагноза, с менее чем 10% в 1995 г. до почти 30% к 2009 г. В тот же период периодонтит (K05.2/K05.3), как зарегистрированный основной диагноз, оставался на относительно постоянном уровне и составлял примерно 15%. Одной заметной аномалией системы кодирования является то, что перикоронит кодируется как заболевание пародонта, а не как отдельно определенное состояние. 9
8). 8 Наиболее распространенная зарегистрированная кодировка OPCS-10 и показания к удалению третьего моляра относятся к вросшим и ретинированным зубам (K01.0/K01.1), как это ни парадоксально, они не являются показанием NICE для удаления третьего моляра. В 1995 вросших/вдавленных зубов регистрируется как основной диагноз примерно для 70% всех удаленных третьих моляров (рис. 4). В течение следующих 15 лет увеличилась доля кариеса или связанного с ним периапикального абсцесса (K02.9/K04.7), регистрируемых в качестве основного диагноза, с менее чем 10% в 1995 г. до почти 30% к 2009 г. В тот же период периодонтит (K05.2/K05.3), как зарегистрированный основной диагноз, оставался на относительно постоянном уровне и составлял примерно 15%. Одной заметной аномалией системы кодирования является то, что перикоронит кодируется как заболевание пародонта, а не как отдельно определенное состояние. 9 Полноразмерное изображение клинических вмешательств показали, что NICE не оказал заметного влияния на лечение пациентов с третьими молярами. 11 Данные, использованные в этом исследовании, охватывают период с 1995 по 2001 год, когда за это время наблюдалась тенденция к снижению удаления третьих моляров. Было высказано предположение, что тенденция к снижению частоты удаления третьих моляров уже началась в результате руководства, изданного Королевским колледжем хирургов Англии в 1919 г.97 и Йоркским университетом в 1998 г. 6,12 Период выборки данных был коротким и включал только один год после введения NICE. Однако данные до 1995 года предполагают, что удаление третьих моляров было на том же уровне в течение большей части 1990-х годов, причем 1995 год был пиковым годом в течение этого десятилетия. Учитывая, что рекомендации NICE были введены только в 2000 г., кажется неуместным делать такой вывод после всего лишь одного года данных после публикации NICE и относительно короткого периода выборки.
11 Данные, использованные в этом исследовании, охватывают период с 1995 по 2001 год, когда за это время наблюдалась тенденция к снижению удаления третьих моляров. Было высказано предположение, что тенденция к снижению частоты удаления третьих моляров уже началась в результате руководства, изданного Королевским колледжем хирургов Англии в 1919 г.97 и Йоркским университетом в 1998 г. 6,12 Период выборки данных был коротким и включал только один год после введения NICE. Однако данные до 1995 года предполагают, что удаление третьих моляров было на том же уровне в течение большей части 1990-х годов, причем 1995 год был пиковым годом в течение этого десятилетия. Учитывая, что рекомендации NICE были введены только в 2000 г., кажется неуместным делать такой вывод после всего лишь одного года данных после публикации NICE и относительно короткого периода выборки.
Казалось бы, снижение числа пациентов, у которых были удалены третьи моляры, действительно началось в конце 1990-х годов с введением рекомендаций RCS(Eng), но наши данные свидетельствуют о значительном сокращении удаления третьих моляров с введением рекомендаций NICE/SIGN в 2000 году. 11 Возможно, поэтапное внедрение рекомендаций RCS(Eng), документа по клинической эффективности Университета Йорка и руководства NICE/SIGN продолжало подкреплять рекомендации стоматологам о том, что третьи моляры не нужно удалять. 3,6,7,12
11 Возможно, поэтапное внедрение рекомендаций RCS(Eng), документа по клинической эффективности Университета Йорка и руководства NICE/SIGN продолжало подкреплять рекомендации стоматологам о том, что третьи моляры не нужно удалять. 3,6,7,12
В общей стоматологической практике количество удаляемых третьих моляров сократилось более чем на 50% к 2005 г. Данные по вторичной медицинской помощи показали снижение на 40% пациентов, удаляющих третьи моляры с пика 70 000 в конце 1990-х до 40 000 в середине 2000-х. Исходя из предположения NICE о том, что 40% всех удаляемых третьих моляров не имели клинических показаний для удаления, эти данные свидетельствуют о том, что рекомендации по третьим молярам имели желаемый эффект в виде сокращения количества удаляемых третьих моляров и, следовательно, сокращения расходов на здравоохранение в этой области.
Хотя данные после 2005 года для GDS в Англии и Уэльсе недоступны, данные из Шотландии и HES позволяют предположить, что это падение активности третьего моляра в первичной помощи в Англии и Уэльсе также может быть только временным. В рамках вторичной помощи в Англии и Уэльсе падение активности третьего моляра отражает первичную помощь, причем цифры неуклонно снижались с конца 1990-х до 2002/03 гг. Однако после этого количество случаев удаления третьих моляров во вторичной медицинской помощи начало неуклонно расти, увеличившись с 39000 пациентов в год в 2002/3 г. до почти 77 000 пациентов к 2009/10 г. (65 000 стационарных/дневных стационаров; 12 000 амбулаторных): общее увеличение на 97% за 7 лет. Кроме того, данные Национальной службы здравоохранения Шотландии отражают увеличение активности третьих моляров на 67 % при оказании вторичной медицинской помощи и на 130 % при оказании общих стоматологических услуг во второй половине 2000-х годов.
В рамках вторичной помощи в Англии и Уэльсе падение активности третьего моляра отражает первичную помощь, причем цифры неуклонно снижались с конца 1990-х до 2002/03 гг. Однако после этого количество случаев удаления третьих моляров во вторичной медицинской помощи начало неуклонно расти, увеличившись с 39000 пациентов в год в 2002/3 г. до почти 77 000 пациентов к 2009/10 г. (65 000 стационарных/дневных стационаров; 12 000 амбулаторных): общее увеличение на 97% за 7 лет. Кроме того, данные Национальной службы здравоохранения Шотландии отражают увеличение активности третьих моляров на 67 % при оказании вторичной медицинской помощи и на 130 % при оказании общих стоматологических услуг во второй половине 2000-х годов.
Причины этого увеличения активности третьего моляра во второй половине 2000-х годов и специфического увеличения активности вторичной помощи можно объяснить двумя возможными гипотезами:
-
Возможное влияние нового контракта General Dental Services (nGDS) в Англии и Уэльсе в 2005 г.

-
Связь между увеличением возраста пациентов и ростом заболеваемости кариесом третьих моляров.
Новый контракт на общие стоматологические услуги
Новый контракт на общие стоматологические услуги (nGDS) был введен в Англии и Уэльсе в марте 2006 г., в то время как контракт GDS в Шотландии практически не изменился. Стоматологическое лечение ранее оказывалось по цене за единицу лечения. Новый контракт GDS основан на предоставлении лечения в пределах диапазонов лечения. В настоящее время диапазон обработки генерирует плату, а не единицу услуги или количество различных единиц услуги. Следовательно, это приводит к тому, что стоматологи NHS получают одинаковую плату за курс лечения, который может включать только одну восстановительную процедуру, и точно такую же плату за курс лечения нескольких восстановительных процедур, эндодонтических процедур и экстракций. В этом примере плата за курс лечения группы 2 может составлять около 60–70 фунтов стерлингов, и в действительности эта ограниченная плата за несколько предметов лечения не обязательно покрывает фактическую стоимость лечения.
В этом примере плата за курс лечения группы 2 может составлять около 60–70 фунтов стерлингов, и в действительности эта ограниченная плата за несколько предметов лечения не обязательно покрывает фактическую стоимость лечения.
Поскольку в контракте не предусмотрено вознаграждение в зависимости от времени, которое стоматолог проводит с пациентом, а также за количество и сложность лечебных процедур, было высказано предположение, что стоматологи не желают брать на себя некоторые из более сложных лечебных процедур в рамках NHS. и впоследствии направляют пациентов к другим поставщикам для лечения. 13 Новый контракт GDS позволяет GDPs направлять пациентов на лечение, которое они сами не могут обеспечить, при этом требуя оплаты лечения. Это может объяснить, почему за последние пять лет резко возросло число обращений к поставщикам вторичной медицинской помощи в больницах для хирургических процедур полости рта, таких как удаление третьих моляров. Таким образом, с 2004–2005 гг. количество обращений к хирургам полости рта в эту учебную больницу в Лондоне увеличилось на 100%. 14 Эти наблюдения могут быть только частично связаны с увеличением количества удалений третьих моляров в вторичном лечении за последние пять лет, поскольку тенденция к удалению третьих моляров вторичного лечения уже начала расти до введения нового контракта. С 2003 по 2005 год, за год до введения нового контракта в Англии и Уэльсе, активность третьего моляра уже росла. В Шотландии эта тенденция к увеличению удаления третьих моляров после 2005 г. отражается как в учреждениях первичной, так и вторичной медицинской помощи, что позволяет предположить, что тенденция к увеличению в Англии и Уэльсе может быть многофакторной.
количество обращений к хирургам полости рта в эту учебную больницу в Лондоне увеличилось на 100%. 14 Эти наблюдения могут быть только частично связаны с увеличением количества удалений третьих моляров в вторичном лечении за последние пять лет, поскольку тенденция к удалению третьих моляров вторичного лечения уже начала расти до введения нового контракта. С 2003 по 2005 год, за год до введения нового контракта в Англии и Уэльсе, активность третьего моляра уже росла. В Шотландии эта тенденция к увеличению удаления третьих моляров после 2005 г. отражается как в учреждениях первичной, так и вторичной медицинской помощи, что позволяет предположить, что тенденция к увеличению в Англии и Уэльсе может быть многофакторной.
Кариес зубов и возраст
Что касается третьих моляров, кариес может поражать сам третий моляр или, что более значительно, возникать в дистальной пришеечной области второго моляра из-за мезио-ангулярной ретинации третьего моляра против него. Кариес — это заболевание, которое развивается относительно медленно по сравнению с перикоронитом, и, как следствие, у пациентов кариес развивается позже. 15,16 По данным ГЭК мы наблюдали значительное увеличение числа пациентов, нуждающихся в удалении третьего моляра. За последние десять лет регистрируемая частота кариеса и его последствий как показания к удалению увеличилась с менее чем 10% до почти 30% среди всех пациентов, нуждающихся в удалении третьего моляра. 8 За последние десять лет число пациентов, которым удалили третьи моляры по поводу кариеса, увеличилось более чем на 200%. 8
15,16 По данным ГЭК мы наблюдали значительное увеличение числа пациентов, нуждающихся в удалении третьего моляра. За последние десять лет регистрируемая частота кариеса и его последствий как показания к удалению увеличилась с менее чем 10% до почти 30% среди всех пациентов, нуждающихся в удалении третьего моляра. 8 За последние десять лет число пациентов, которым удалили третьи моляры по поводу кариеса, увеличилось более чем на 200%. 8
Возможно, резкое снижение количества удалений третьих моляров в начале 2000-х годов было связано с жесткой интерпретацией и применением правил для третьих моляров, и поэтому третьи моляры активно не удалялись. Это может быть верно в случаях единичных или легких форм перикоронита или только при наличии частично прорезавшегося и ретинированного третьего моляра, который мог использоваться как показание для удаления до 2000 года.
Третьи моляры не прорезываются в более позднем возрасте, что объясняет увеличение среднего возраста с 26 до 32 лет за последние 20 лет. Третьи моляры сохраняются дольше либо из-за отсутствия заболевания у более молодых пациентов, либо из-за паллиативного подхода к лечению заболевания третьих моляров. Пациенты могут быть более склонны к антибиотикотерапии повторяющихся эпизодов перикоронита и, таким образом, избегать или, что более вероятно, откладывать удаление третьего моляра.
Третьи моляры сохраняются дольше либо из-за отсутствия заболевания у более молодых пациентов, либо из-за паллиативного подхода к лечению заболевания третьих моляров. Пациенты могут быть более склонны к антибиотикотерапии повторяющихся эпизодов перикоронита и, таким образом, избегать или, что более вероятно, откладывать удаление третьего моляра.
Тот факт, что третьи моляры сохраняются у пациентов в более позднем возрасте, делает их более уязвимыми к одному из проблемных последствий среды полости рта: кариесу зубов. Вероятность этого будет очевидна, особенно если зубы ретинированы, частично прорезались и их трудно чистить. Пожилые пациенты с хорошим здоровьем зубов более склонны к удалению третьих моляров из-за признаков, связанных с кариесом, таких как DCC во втором моляре. 15,16,17,18,19 Эти данные подтверждают, что по мере взросления пациентов кариес становится все более серьезной проблемой, связанной с третьими молярами. Эта группа пациентов может способствовать резкому увеличению числа удаляемых третьих моляров.
При увеличении среднего возраста пациентов с 26 до 32 лет мы наблюдаем увеличение числа пациентов, нуждающихся в удалении третьего моляра из-за кариеса. Пациентам старше 30 лет чаще удаляют третьи моляры из-за последствий кариеса, чем тем, кто моложе. 15,16,17,18 Следовательно, было бы разумно считать, что любой бессимптомный, частично прорезавшийся, ретенированный третий моляр, если его сохранить, может в конечном итоге вызвать у пациента такие клинические проблемы, как кариес? Если эти проблемы наносят ущерб здоровью зубов пациента, то не следует ли нам рассмотреть вопрос об определении оптимального времени для удаления – либо во время проявления болезни, либо даже до повреждения, которое может вызвать заболевание – особенно если повреждение связано с второй моляр в виде дистального пришеечного кариеса?
Кодирование по МКБ-10
Похоже, что при кодировании в исследованиях, подобных этому, отсутствует специфичность, что приводит к проблемам с интерпретацией. Кариес как диагноз слишком неспецифичен для целей кодирования. Кариес, связанный с третьим моляром, является показанием к удалению третьего моляра, но дистальный пришеечный кариес (ДКК) второго моляра при наличии мезио-ангулярного третьего моляра также является показанием к удалению третьего моляра. Оба этих клинических состояния, по-видимому, увеличиваются в старших возрастных группах. 15,16,17,18 Система кодирования не позволяет нам изолировать природу распада и, как следствие, ограничивает нашу способность интерпретировать соответствующим образом. Тем не менее, кариес, связанный с третьими молярами, увеличивается, и его последствия необходимо лечить.
Кариес как диагноз слишком неспецифичен для целей кодирования. Кариес, связанный с третьим моляром, является показанием к удалению третьего моляра, но дистальный пришеечный кариес (ДКК) второго моляра при наличии мезио-ангулярного третьего моляра также является показанием к удалению третьего моляра. Оба этих клинических состояния, по-видимому, увеличиваются в старших возрастных группах. 15,16,17,18 Система кодирования не позволяет нам изолировать природу распада и, как следствие, ограничивает нашу способность интерпретировать соответствующим образом. Тем не менее, кариес, связанный с третьими молярами, увеличивается, и его последствия необходимо лечить.
Перикоронит является определяемой клинической проблемой, которая поражает частично прорезавшиеся зубы и является причиной удаления до 60% всех третьих моляров нижней челюсти. 20,21,22,23,24 Перикоронит, однако, не признан системой кодирования ВОЗ-ICDN в качестве уникального диагноза, и его классификация как заболевания пародонта является ошибочной. 1 Этот недостаток создает серьезные проблемы при точной интерпретации данных. Если базы данных регистрируют коды МКБ-10 K05.2 или K05.3, означают ли они заболевание пародонта или перикоронит? Местное заболевание пародонта, поражающее второй моляр, в дополнение к заболеванию пародонта самого третьего моляра, является явным показанием к удалению третьего моляра, но классифицировать перикоронит и заболевание пародонта вместе нецелесообразно и затрудняет интерпретацию данных.
1 Этот недостаток создает серьезные проблемы при точной интерпретации данных. Если базы данных регистрируют коды МКБ-10 K05.2 или K05.3, означают ли они заболевание пародонта или перикоронит? Местное заболевание пародонта, поражающее второй моляр, в дополнение к заболеванию пародонта самого третьего моляра, является явным показанием к удалению третьего моляра, но классифицировать перикоронит и заболевание пародонта вместе нецелесообразно и затрудняет интерпретацию данных.
Ретинированные и застрявшие зубы не являются изолированным показанием к удалению третьего моляра, а просто наблюдением за эктопическим положением, в которое развивается зуб. Аномальное положение зуба является аномалией развития и наряду с другими аномалиями развития определяется в системе кодирования МКБ-10. 1 Эта аномалия развития в конечном счете объясняет болезненные процессы, поражающие ретенированные зубы, но регистрация аномалии развития, а не болезни, к которой она предрасполагает, приводит к несбалансированному наблюдению за показаниями к удалению третьего моляра. Ввиду того, что фактическая частота закупорки ГЭК сопоставима с зарегистрированной частотой перикоронита, можно предположить, что вместо перикоронита регистрируется закупорка. 2,8,20,21,22,23,24
Ввиду того, что фактическая частота закупорки ГЭК сопоставима с зарегистрированной частотой перикоронита, можно предположить, что вместо перикоронита регистрируется закупорка. 2,8,20,21,22,23,24
Точный сбор данных в исследованиях третьих моляров и в системах клинического кодирования имеет важное значение, если данные должны иметь какую-либо значимую ценность. Если система МКБ ВОЗ будет использоваться для сбора данных о третьих молярах, то она потребует капитального ремонта, чтобы она соответствовала этой цели и надлежащим образом отражала фактические болезненные процессы, поражающие третьи моляры.
Заключение
С введением клинических руководств произошло снижение числа пациентов, которым удалили третьи моляры. Эта тенденция, однако, в настоящее время обратилась вспять и неуклонно росла до уровня, существовавшего до NICE. Любая первоначальная финансовая экономия была бы краткосрочной, и с учетом того, что все больше пациентов посещают вторичную помощь для процедур третьего моляра, затраты теперь выше, чем до введения NICE. Пациенты становятся старше, и все больше пациентов сталкиваются с кариесом как показанием к удалению третьего моляра, хотя здоровье зубов и полости рта населения продолжает улучшаться. 25,26 Действительно, пациенты с нижнечелюстными третьими молярами, у которых вторые моляры подверглись ДКК, в среднем имеют лучшее стоматологическое здоровье, чем их сверстники. 16
Пациенты становятся старше, и все больше пациентов сталкиваются с кариесом как показанием к удалению третьего моляра, хотя здоровье зубов и полости рта населения продолжает улучшаться. 25,26 Действительно, пациенты с нижнечелюстными третьими молярами, у которых вторые моляры подверглись ДКК, в среднем имеют лучшее стоматологическое здоровье, чем их сверстники. 16
В течение некоторого времени признавалось, что по мере улучшения стоматологического здоровья населения ранняя потеря первых моляров у детей и подростков происходит не так часто, как раньше. 27 Ранняя потеря первого моляра приводит к смещению вперед и/или опрокидыванию второго моляра, создавая пространство дистально для беспрепятственного прорезывания третьего моляра и, таким образом, снижая вероятность ретенции. И наоборот, ретенция первого моляра ограничивает это пространство в ретромолярной области и, несомненно, увеличивает вероятность ретенции третьего моляра. 27 Увеличение количества хирургических вмешательств на третьих молярах, наблюдаемое за последние 30-40 лет, может быть связано не с неправильным назначением чрезмерных назначений или профилактическим удалением третьих моляров, а на самом деле может быть связано с парадоксальным последствием улучшения здоровья зубов. Вполне вероятно, что количество пациентов, нуждающихся в удалении третьего моляра, всегда будет значительным.
Вполне вероятно, что количество пациентов, нуждающихся в удалении третьего моляра, всегда будет значительным.
Ссылки
-
Всемирная организация здравоохранения. Международная статистическая классификация болезней и связанных с ними проблем со здоровьем; 10-я редакция (МКБ-10) . Женева: ВОЗ, 2010 г.
-
Phillips C, Norman J, Jaskolka M et al. Изменения с течением времени в положении и пародонтальном статусе сохранившихся третьих моляров. J Oral Maxillofac Surg 2007; 65 : 2011–2017 гг.
Артикул Google ученый
-
Национальный институт клинического мастерства. Руководство по удалению зубов мудрости . London: NICE, 2000. Онлайн-статья доступна по адресу: http://egap.evidence.nhs.uk/guidance-on-the-extraction-of-wisdom-teeth-ta1 (по состоянию на август 2012 г.
 ).
). -
Конференция NIH по разработке консенсуса для удаления третьих моляров. J Oral Surg 1980; 38 : 235–236.
-
Американская ассоциация челюстно-лицевых хирургов (AAOMS). Отчет семинара по ведению пациентов с третьими молярами. J Oral Maxillofac Surg 1994; 52 : 1102–1112.
-
Факультет стоматологической хирургии Королевского колледжа хирургов Англии. Текущая клиническая практика и параметры лечения: ведение пациентов с третьими молярами . Лондон: Факультет стоматологической хирургии RCS (Eng), 1997.
-
Шотландская сеть межвузовских рекомендаций. Лечение непрорезавшихся и ретинированных третьих моляров . SIGN, 1999. Онлайн-руководство доступно по адресу http://www.sign.ac.uk/pdf/sign43.pdf (по состоянию на август 2012 г.).
-
Статистика эпизодов больницы. ГЭС онлайн. Онлайн-информация на сайте www.
 hesonline.nhs.uk (по состоянию на август 2012 г.).
hesonline.nhs.uk (по состоянию на август 2012 г.). -
Управление NHS Business Services. Стоматологические услуги. Дайджест-поиск. NHSBSA. Онлайн-поиск доступен по адресу: http://www.nhsbsa.nhs.uk/DentalServices/2876.aspx (по состоянию на август 2012 г.).
-
Отчет о вознаграждении за стоматологические услуги за 2005 год . Онлайн-статья доступна по адресу http://www.nhsbsa.nhs.uk/Documents/ArchivePDF/sdr93.pdf (по состоянию на август 2012 г.).
-
Шелдон Т.А., Каллум Н., Доусон Д. и др. Каковы доказательства того, что руководство NICE было реализовано? Результаты национальной оценки с использованием анализа временных рядов, аудита записей пациентов и интервью. БМЖ 2004; 329 : 999.
Артикул Google ученый
-
Йоркский университет. Эффективность имеет значение. Профилактическое удаление ретинированных третьих моляров: оправдано ли? Центр обзоров и распространения NHS, Йоркский университет, 1998 г.
 ; 3 .
; 3 . -
Канал 4 Отправки. Правда о вашем стоматологе . Великобритания [телевидение], 23 мая 2011 г.
-
Макардл Л.В. Схемы направления к челюстно-лицевой хирургии 2004/2005 – 2009/2010 . Лондон: Отчет об оценке внутренней службы, Фонд NHS Гая и Сент-Томаса, 2010 г.
Google ученый
-
Брюс Р. А., Фредериксон Г. К., Смолл Г. С. . Возраст пациентов и заболеваемость, связанная с операцией на третьем моляре нижней челюсти. J Am Dent Assoc 1980; 101 : 240–245.
Артикул Google ученый
-
Макардл Л.В., Рентон Т.Ф. Дистальный пришеечный кариес второго моляра нижней челюсти: показание к профилактическому удалению третьего моляра? Br J Oral Maxillofac Surg 2006; 44 : 42–45.
Артикул Google ученый
-
Chang S W, Shin S Y, Kum K Y, Hong J .
 Корреляционное исследование между дистальным кариесом второго моляра нижней челюсти и статусом прорезывания третьего моляра нижней челюсти у корейской популяции. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2009; 108 : 838–843.
Корреляционное исследование между дистальным кариесом второго моляра нижней челюсти и статусом прорезывания третьего моляра нижней челюсти у корейской популяции. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2009; 108 : 838–843. Артикул Google ученый
-
Чу Ф.К., Ли Т.К., Луи В.К., Ньюсом П.Р., Чоу Р.Л., Чунг Л.К. Распространенность ретенированных зубов и связанных с ними патологий — рентгенографическое исследование китайского населения Гонконга. Hong Kong Med J 2003; 9 : 158–163.
Google ученый
-
Адейемо В.Л., Джеймс О., Огунлеве М.О., Ладейнде А.Л., Тайво О.А., Олохеде А.К. Показания к удалению третьих моляров: обзор 1763 случаев. Нигер Postgrad Med J 2008; 15 : 42–46.
ПабМед Google ученый
-
ван дер Линден В.
 , Клитон-Джонс П., Лоуни М. . Заболевания и поражения, связанные с третьими молярами. Обзор 1001 дела. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 1995; 79 : 142–145.
, Клитон-Джонс П., Лоуни М. . Заболевания и поражения, связанные с третьими молярами. Обзор 1001 дела. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 1995; 79 : 142–145. Артикул Google ученый
-
Кнутссон К., Бремер Б., Лайселл Л., Ролин М. . Патозы, связанные с нижнечелюстными третьими молярами, подлежат удалению. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 1996; 82 : 10–17.
Артикул Google ученый
-
Брикли М.Р., Шеперд Дж.П. Исследование рациональности удаления нижних третьих моляров на основе критериев Национального института здравоохранения США. Бр Дент J 1996; 180 : 249–254.
Артикул Google ученый
-
Норденрам А., Халтин М., Кьельман О., Рамстрём Г. Показания к хирургическому удалению третьего моляра нижней челюсти.
 Изучение 2630 случаев. Swed Dent J 1987; 11 : 23–29.
Изучение 2630 случаев. Swed Dent J 1987; 11 : 23–29. ПабМед Google ученый
-
Лайселл Л., Ролин М. . Изучение показаний к удалению третьего моляра нижней челюсти. Int J Oral Maxillofac Surg 1988; 17 : 161–164.
Артикул Google ученый
-
Управление национальной статистики. Стоматологическое обследование взрослых, 1998 г. . Лондон: HMSO, 2000.
-
Управление национальной статистики. Обследование состояния зубов у взрослых, 2009 г. . Лондон: HMSO, 2011.
-
Томас Д., Уокер Р., Смит А., Шеперд Дж. . Предоставление услуг ОС в Англии и Уэльсе, 1984–1991 гг. Бр Дент J 1994; 176 : 215–219.
Артикул Google ученый
Скачать ссылки
Информация об авторе
Авторы и организации
-
Консультант хирург-стоматолог, Королевский колледж Лондонского стоматологического института,
L.
 W. McArdle & T. Renton
W. McArdle & T. Renton
Авторы
- L. W. McArdle
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- T. Renton
Посмотреть публикации автора
Вы также можете искать этого автора в PubMed Google Scholar
Автор, ответственный за переписку
Л. В. Макардл.
Дополнительная информация.
Раскрытие потенциала наборов стоматологических данных первичной медико-санитарной помощи NHS
- Дебора Мур
- Томас Аллен
- Мартин Щекотать
Британский стоматологический журнал (2022)
Влияние превентивного ибупрофена на послеоперационную боль после удаления нижних третьих моляров: систематический обзор
- Флер Гейтли
- Камран Али
- Лорна Бернс
Доказательная стоматология (2022)
Профилактически удалять или не удалять частично прорезавшиеся мезиально-ангулярно ретинированные нижние третьи моляры?
- Свен Бутцин
Британский стоматологический журнал (2021)
Эффективность предоперационных пероральных кортикостероидов в уменьшении боли, тризма и отека после удаления нижних третьих моляров: систематический обзор
- Мохаммед Шибл
- Камран Али
- Лорна Бернс
Британский стоматологический журнал (2021)
Послеоперационные эффекты внутриальвеолярного применения 0,2% хлоргексидина или 1% биоадгезивных гелей гиалуроновой кислоты после удаления третьего моляра нижней челюсти: двойное слепое рандомизированное контролируемое клиническое исследование
- Д.
 Муньос-Камара
Муньос-Камара - Г. Пардо-Самора
- Ф. Камачо-Алонсо
Клинические исследования полости рта (2021)
Скачать PDF
Последствия отсутствия зубов
Автор Dr. George Ghidrai
После удаления зубов на зубных дугах появляется одно или несколько беззубых мест. Эти пространства называются беззубыми промежутками, разрывами или беззубыми пространствами .
беззубый промежуток или беззубый промежуток
Физиологические изменения после удаления зубов
После удаления зуба оставшееся после удаления зуба место произведет ряд изменений. Эти процессы происходят медленно в течение большего количества месяцев (от 6 до 8).
Эти процессы происходят медленно в течение большего количества месяцев (от 6 до 8).
Сначала внутри лунки альвеолярного отростка (там, где раньше находился зуб) начинает откладываться костная ткань . Над беззубым промежутком десны медленно закрывают рану после удаления . Ширина и высота кости постепенно уменьшаются .
Анатомическая структура, появляющаяся после окончания процесса заживления, называется беззубый гребень .
беззубый промежуток : беззубый промежуток
беззубый гребень : анатомически структурированный, расположенный в беззубом пространстве
Постепенно вокруг беззубых пространств происходят серьезные необратимые изменения. Без лечения эти состояния будут иметь важные последствия для здоровья и функциональности всей зубочелюстной системы.
-
Смещение противоположных зубов в сторону беззубых пространств
Противоположные зубы начинают двигаться в сторону беззубых промежутков.
 Это вертикальная миграция до тех пор, пока зубы не достигнут противоположного беззубого гребня или другого препятствия, расположенного на пути.
Это вертикальная миграция до тех пор, пока зубы не достигнут противоположного беззубого гребня или другого препятствия, расположенного на пути. вертикальная миграция зуба
в сторону противоположной беззубой щелиВертикальная миграция может происходить двумя способами:
-
Зуб может мигрировать в противоположное пространство вместе с окружающей костью .
-
Зуб может двигаться вертикально без окружающей кости . По сути, зуб «вылезает из альвеолярной лунки» (изображение выше).
-
-
Смещение соседних зубов в сторону брешей
Соседние зубы начинают мигрировать горизонтально в попытке «закрыть щель». Эта миграция также может происходить двумя разными способами:
-
Соседние зубы изгибаются в сторону разрыва . Это означает, что движется только коронка зуба, а положение корня остается неизменным. См. рисунок ниже.
-
Соседние зубы смещаются к пространству как с корнем, так и с коронкой .
 Это означает, что через некоторое время зубы поменяют свое место в полости рта.
Это означает, что через некоторое время зубы поменяют свое место в полости рта.
-
Тип происходящего движения зависит от нескольких внутренних факторов.
!!!Миграция зубов происходит только до тех пор, пока существует беззубый промежуток. При изготовлении зубного протеза миграция зубов останавливается .
Сокращение беззубого пространства
После уменьшения беззубого промежутка (в результате миграции соседних или противоположных зубов) будет очень сложно спроектировать зубную реставрацию. Искусственные зубы не могут быть адекватно сформированы, потому что в них слишком мало места.
чрезмерная усадка беззубого промежутка
из-за вертикальной миграции зубов
Для создания достаточного пространства для мостовидного протеза могут потребоваться сложные процедуры. Очевидно, что они имеют высокую стоимость и длительный срок исполнения.
Бывают ситуации, когда даже такие операции не могут улучшить клиническую ситуацию.
Сильно поражены зубные отростки
Во-первых, эстетика серьезно пострадает, особенно если мигрировавшие зубы или беззубые промежутки расположены на видимых участках.
Даже если зубы расположены в задней части рта, они не смогут нормально выполнять свою основную функцию: жевать . Процесс жевания уже снижен, потому что после удаления зубов уменьшилось количество зубных единиц.
Кроме того, зубы могут мигрировать в совершенно неподходящее положение, что приводит к тяжелым нарушениям прикуса . Произношение тоже пострадает, потому что, как известно, зубы играют большую роль в речи.
Мигрирующие зубы могут страдать пародонтозом или кариесом
Из-за движений зубов десна может отходить от зубов, оставляя корень обнаженным . Эта область покрыта тонким слоем зубного цемента, который очень чувствителен к кариесу.
Кроме того, зуб может менять свое положение внутри альвеолярной лунки. В результате периодонтальные связки (группа специализированных волокон, прикрепляющих зуб к кости) могут быть повреждены, что приведет к подвижность зубов .
В результате периодонтальные связки (группа специализированных волокон, прикрепляющих зуб к кости) могут быть повреждены, что приведет к подвижность зубов .
Десна вокруг искривленных зубов может создавать пространство, в котором могут застаиваться частицы пищи и микробы. Эти области будут увеличиваться, вызывая образование пародонтальных карманов .
На более поздних стадиях, из-за постоянного давления опорного зуба на альвеолярную кость, костная ткань подвергается процессу резорбции Резорбция кости – это процесс, который приводит к потере костной ткани вокруг зубов, увеличивая подвижность зубов .
!!! Для предотвращения этих осложнений крайне важно восстанавливать беззубые промежутки сразу после потери зуба.
Лучшие статьи -арт-системы замены зубов и сейчас более распространены, чем когда-либо прежде. В этом всеобъемлющем руководстве рассматриваются все важные аспекты имплантационной стоматологии …подробнее
15 Распространенные заболевания языка, которые могут возникнуть у вас
Поскольку мы постоянно пользуемся языком, проблемы с языком могут вызывать разочарование и дискомфорт. Узнайте о различных типах проблем с языком, возможных причинах и способах их решения …подробнее
Узнайте о различных типах проблем с языком, возможных причинах и способах их решения …подробнее
Рак полости рта. Как бороться с опасным для жизни заболеванием
Рак ротовой полости — это серьезное заболевание, которое может быть опасным для жизни. Хорошей новостью является то, что если рак ротовой полости обнаружен на ранней стадии, шансы на его излечение очень высоки. Узнайте о ранних признаках рака ротовой полости и о том, как лучше всего предотвратить или вылечить это заболевание…подробнее
Осложнения во время и после хирургического удаления третьих моляров
ВВЕДЕНИЕ
Хирургия третьего моляра является одной из наиболее распространенных процедур, выполняемых в челюстно-лицевых хирургических кабинетах.1-6 Тем не менее, эта процедура требует точного планирования и хирургических навыков. При хирургических вмешательствах всегда могут возникнуть осложнения. Зарегистрированная частота осложнений после удаления третьего моляра составляет от 2,6% до 30,9%. 1 Спектр осложнений варьируется от незначительных ожидаемых последствий послеоперационной боли и отека до необратимого повреждения нерва, переломов нижней челюсти и опасных для жизни инфекций. Незначительные осложнения обычно определяются как осложнения, которые могут исчезнуть без какого-либо дальнейшего лечения. Серьезные осложнения могут быть определены как осложнения, которые требуют дальнейшего лечения и могут привести к необратимым последствиям. второй моляр, резорбция коронки и/или корня второго моляра, кариес третьих или вторых моляров и симптомы ВНЧС связаны с сохранением третьих моляров. также могут возникать кисты или опухоли.2
1 Спектр осложнений варьируется от незначительных ожидаемых последствий послеоперационной боли и отека до необратимого повреждения нерва, переломов нижней челюсти и опасных для жизни инфекций. Незначительные осложнения обычно определяются как осложнения, которые могут исчезнуть без какого-либо дальнейшего лечения. Серьезные осложнения могут быть определены как осложнения, которые требуют дальнейшего лечения и могут привести к необратимым последствиям. второй моляр, резорбция коронки и/или корня второго моляра, кариес третьих или вторых моляров и симптомы ВНЧС связаны с сохранением третьих моляров. также могут возникать кисты или опухоли.2
В последнее время проведено множество исследований, в которых определены факторы риска интраоперационных и/или послеоперационных осложнений. терапевту-стоматологу, а также челюстно-лицевому хирургу важно быть знакомым со всеми возможными осложнениями. Это улучшает обучение пациентов и приводит к раннему распознаванию и лечению. В этом обзоре осложнения считаются редкими или необычными, если их частота обычно указывается ниже 1 процента. Цель этого систематического обзора — напомнить нам о необычных осложнениях, связанных с операцией на третьем моляре.
В этом обзоре осложнения считаются редкими или необычными, если их частота обычно указывается ниже 1 процента. Цель этого систематического обзора — напомнить нам о необычных осложнениях, связанных с операцией на третьем моляре.
МЕТОД И МАТЕРИАЛЫ
Исследования были найдены с помощью систематического поиска в электронных базах данных Medline и Кокрановской библиотеки в период с 1990 г. по настоящее время. Кроме того, был выполнен ручной поиск ключевых текстов, ссылок и обзоров, относящихся к данной области. Ключевые слова включали термины «третий моляр», «зуб мудрости», «осложнения», «необычные» и «редкие».
Данные включались при соблюдении следующих критериев:
1. Исследование должно было касаться интра- или послеоперационных осложнений, связанных с удалением третьих моляров.
2. Дата публикации должна быть между 1990 и 2013 гг.
3. Текст должен быть опубликован на английском или немецком языке.
Текст должен быть опубликован на английском или немецком языке.
Чтобы собрать все важные исследования, ссылки из найденных исследований были перепроверены.
РЕЗУЛЬТАТЫ
Существует множество исследований, посвященных постоянным повреждениям нижних альвеолярных и язычных нервов и переломам нижней челюсти во время и после удаления нижнего третьего моляра. Несколько других исследований/отчетов включают воспалительные процессы, необычные абсцессы и смещение зубов в разные места. Обзор показан в таблице 2. Все эти осложнения считаются серьезными.
Кроме того, имеются сообщения об отдельных случаях, описывающих экстремальные явления, такие как асфиксическая смерть, вызванная постэкстракционной гематомой, угрожающее жизни кровотечение, доброкачественное пароксизмальное позиционное головокружение, эмфизема подкожного и тканевого пространства, субдуральная эмпиема и синдром опоясывающего герпеса. Рассмотренные истории болезни представлены в таблице 3.
Рассмотренные истории болезни представлены в таблице 3.
Основной возраст пациентов среди случаев составил 28 (SD 12,7) лет. В большинстве случаев осложнение возникало после удаления третьего моляра нижней челюсти. Практически во всех случаях требовалось повторное хирургическое вмешательство. Во всех случаях для установления причины осложнения требовалась компьютерная томография (КТ) или магнитно-резонансная томография (МРТ). В большинстве случаев первое оперативное вмешательство описывалось как сложное, а вмешательство — как обширное или длительное.
ОБСУЖДЕНИЕ
Необратимое повреждение нерва
Необратимое повреждение нижнего альвеолярного или язычного нерва встречается крайне редко, но в целом хорошо известны риски, связанные с операцией на третьем моляре. Повреждение язычного или нижнего альвеолярного нерва во время удаления нижних третьих моляров является одной из наиболее частых причин судебных разбирательств в стоматологии. 16 Тесное анатомическое родство между этими нервами и третьим моляром подвергает их риску повреждения. Частота этих крайне редких осложнений варьируется в зависимости от исследований, и ее трудно точно определить из-за небольшого числа участников исследования. Частота постоянных поражений нижних альвеолярных нервов колеблется от 0 процентов17,18 до 0,9.%;19 общепринятая частота составляет около 0,3 %.20,21 Частота осложнений при временном повреждении язычного нерва составляет около 0,4 %22, а при постоянном повреждении язычного нерва она еще ниже.2,20
16 Тесное анатомическое родство между этими нервами и третьим моляром подвергает их риску повреждения. Частота этих крайне редких осложнений варьируется в зависимости от исследований, и ее трудно точно определить из-за небольшого числа участников исследования. Частота постоянных поражений нижних альвеолярных нервов колеблется от 0 процентов17,18 до 0,9.%;19 общепринятая частота составляет около 0,3 %.20,21 Частота осложнений при временном повреждении язычного нерва составляет около 0,4 %22, а при постоянном повреждении язычного нерва она еще ниже.2,20
Перелом нижней челюсти
Непосредственный или поздний перелом нижней челюсти — редкое событие, но серьезное осложнение.23 Снижение прочности кости может быть вызвано физиологической атрофией, остеопорозом, патологическими процессами или может быть вторичным по отношению к хирургическому вмешательству.24 Нет достоверных данных. на частоту переломов нижней челюсти и факторы риска не совсем понятны. 25 В исследовании, проведенном Arrigoni & Lambrecht, было проанализировано 3980 удалений третьих моляров. 8 В этой группе частота осложнений составила около 0,29 %. Пик заболеваемости приходится на пациентов старше 25 лет со средним возрастом 40 лет. 24-26 Из-за большей жевательной силы мужчины могут чаще иметь поздние переломы. кости при удалении зуба. Большинство поздних переломов происходят через две-четыре недели после операции во время жевания.51,62
25 В исследовании, проведенном Arrigoni & Lambrecht, было проанализировано 3980 удалений третьих моляров. 8 В этой группе частота осложнений составила около 0,29 %. Пик заболеваемости приходится на пациентов старше 25 лет со средним возрастом 40 лет. 24-26 Из-за большей жевательной силы мужчины могут чаще иметь поздние переломы. кости при удалении зуба. Большинство поздних переломов происходят через две-четыре недели после операции во время жевания.51,62
Необычные воспалительные процессы и абсцессы
В рассмотренных клинических случаях обсуждается распространение воспалительных процессов на атипичные области головного мозга и шейный отдел. В одном случае поднадкостничный абсцесс орбиты возник у 57-летнего мужчины после безболезненной экстракции левого третьего моляра верхней челюсти27, что могло быть вызвано распространением инфекции через крылонебную и подвисочную области в нижнюю глазничную щель. Другая группа представлена субдуральной эмпиемой и синдромом опоясывающего герпеса (синдром Ханта). 28 В этом случае 21-летнему мужчине удалили все четыре третьих моляра. Обнаружен абсцесс с вовлечением правой крылонижнечелюстной и подмассетеральной областей с распространением на подвисочную ямку. Хотя была начата антибактериальная терапия и дренирование, у него развилась сильная лобная головная боль и рвота с 13 баллами по шкале комы Глазго. Магнитно-резонансная томография (МРТ) показала субдуральное скопление в правой височно-теменной области. Ему сделали экстренную трепанацию черепа и субдуральное дренирование.28 Берджесс сообщил о случае эпидурального абсцесса у 20-летней женщины после удаления зуба мудрости.29Во-первых, у нее диагностировали растяжение связок опорно-двигательного аппарата шеи в результате неправильного положения тела во время операции. Через три дня у пациента появились усиление болей в шее с правой стороны и ощущение онемения в правой руке. Через девять дней после операции на МРТ был виден эпидуральный абсцесс с правой стороны позвонков С4/С529. В другом случае абсцесс головного мозга развился после удаления правого нижнего третьего моляра у мужчины 26 лет.
28 В этом случае 21-летнему мужчине удалили все четыре третьих моляра. Обнаружен абсцесс с вовлечением правой крылонижнечелюстной и подмассетеральной областей с распространением на подвисочную ямку. Хотя была начата антибактериальная терапия и дренирование, у него развилась сильная лобная головная боль и рвота с 13 баллами по шкале комы Глазго. Магнитно-резонансная томография (МРТ) показала субдуральное скопление в правой височно-теменной области. Ему сделали экстренную трепанацию черепа и субдуральное дренирование.28 Берджесс сообщил о случае эпидурального абсцесса у 20-летней женщины после удаления зуба мудрости.29Во-первых, у нее диагностировали растяжение связок опорно-двигательного аппарата шеи в результате неправильного положения тела во время операции. Через три дня у пациента появились усиление болей в шее с правой стороны и ощущение онемения в правой руке. Через девять дней после операции на МРТ был виден эпидуральный абсцесс с правой стороны позвонков С4/С529. В другом случае абсцесс головного мозга развился после удаления правого нижнего третьего моляра у мужчины 26 лет. Ему требовалась срочная нейрохирургия и лечение антибиотиками в течение восьми недель.30
Ему требовалась срочная нейрохирургия и лечение антибиотиками в течение восьми недель.30
Смещение третьих моляров и инструментов
Случайное смещение ретинированных третьих моляров, либо фрагмента корня, коронки, либо всего зуба, не является распространенным во время удаления, но, тем не менее, является хорошо известным осложнением, которое часто упоминается в литературе.31-33,58 Однако имеется лишь ограниченная информация о заболеваемости и лечении. Смещение зубов/корней нижней челюсти обычно происходит при их лингвальном расположении или при фенестрации лингвальной кортикальной пластинки, а также при плохой хирургической технике.32 Когда фрагмент корня «исчезает» во время экстракции, не следует пытаться его извлечь. Следует организовать немедленное направление к специалисту.34,35 Верхние третьи моляры могут быть смещены в подвисочную ямку.38,39,52,56 Другие сообщения описывают смещение третьего моляра в поднижнечелюстное пространство,33,38 в подъязычное пространство,39,40,60 в крыловидно-нижнечелюстное пространство,35,41 в латеральное глоточное пространство42,43 или в латеральную шейную область. В одном случае симптомы начались через два месяца. У больного возник рецидивирующий воспалительный отек в правом поднижнечелюстном пространстве. В течение 14 месяцев один и тот же стоматолог контролировал лечение антибиотиками. После обширных процедур визуализации и хирургического вмешательства зуб был расположен под платизмой.44 Части стоматологического оборудования или боров также могут быть потеряны в соседних тканях. У женщины 35 лет через 3 недели после удаления 48 зуба появился сильный тризм, отек и боль. В поднижнечелюстном пространстве был обнаружен алмазный бор длиной 20 мм.33
В одном случае симптомы начались через два месяца. У больного возник рецидивирующий воспалительный отек в правом поднижнечелюстном пространстве. В течение 14 месяцев один и тот же стоматолог контролировал лечение антибиотиками. После обширных процедур визуализации и хирургического вмешательства зуб был расположен под платизмой.44 Части стоматологического оборудования или боров также могут быть потеряны в соседних тканях. У женщины 35 лет через 3 недели после удаления 48 зуба появился сильный тризм, отек и боль. В поднижнечелюстном пространстве был обнаружен алмазный бор длиной 20 мм.33
Дальнейшие необычные осложнения
Нарушение проходимости дыхательных путей было описано Moghadam & Caminiti. 48 в кабинете дантиста. При компьютерной томографии выявлена гематома в поднижнечелюстном и боковых отделах глотки, что привело к искривлению ротоглотки и сужению дыхательных путей на уровне ротоглотки. Пациент был интубирован на два дня и лечился антибиотиками и высокими дозами стероидов. 45 Funayama et. al., 46 сообщают о случае асфиксии, вызванной постэкстракционной гематомой у 71-летнего мужчины. Остановка дыхания произошла через 12 часов после лечения. Гематома охватила поднижнечелюстное, язычное и щечное пространство, что привело к резкому сужению ротоглотки. Вассон и др. al., сообщили о случае сильного кровотечения при удалении ретенированного третьего моляра у мужчины 60 лет. Потеря крови более 2 л произошла до того, как удалось добиться контроля, используя эмболизацию лицевых и нижних альвеолярных артерий. молярный. Образовавшаяся гематома вызвала справа периорбитальный отек и экхимоз с признаками экзофтальма. Верхнечелюстной разрез был расширен, гематома дренирована, кровотечение остановлено. Считалось, что ветвь задней верхней альвеолярной артерии была повреждена во время экстракции, и кровотечение было направлено в орбиту через подглазничную щель.53 Тяжелое интраоперационное или послеоперационное кровотечение является одним из немногих опасных для жизни осложнений, при которых может возникнуть стоматолог.
45 Funayama et. al., 46 сообщают о случае асфиксии, вызванной постэкстракционной гематомой у 71-летнего мужчины. Остановка дыхания произошла через 12 часов после лечения. Гематома охватила поднижнечелюстное, язычное и щечное пространство, что привело к резкому сужению ротоглотки. Вассон и др. al., сообщили о случае сильного кровотечения при удалении ретенированного третьего моляра у мужчины 60 лет. Потеря крови более 2 л произошла до того, как удалось добиться контроля, используя эмболизацию лицевых и нижних альвеолярных артерий. молярный. Образовавшаяся гематома вызвала справа периорбитальный отек и экхимоз с признаками экзофтальма. Верхнечелюстной разрез был расширен, гематома дренирована, кровотечение остановлено. Считалось, что ветвь задней верхней альвеолярной артерии была повреждена во время экстракции, и кровотечение было направлено в орбиту через подглазничную щель.53 Тяжелое интраоперационное или послеоперационное кровотечение является одним из немногих опасных для жизни осложнений, при которых может возникнуть стоматолог. инициировать управление.45
инициировать управление.45
Торакальные осложнения встречаются очень редко, но о них сообщалось в литературе.47,48,49,55,61 Sekine et. соавт., 47 сообщает о случае обширной подкожной эмфиземы с двусторонним пневмотораксом при удалении левого нижнего третьего моляра у мужчины 45 лет. Как и во многих случаях эмфиземы, использовался стоматологический наконечник с воздушной турбиной.47-49 Распознавание медиастинальной эмфиземы после хирургического удаления затруднено, поскольку отсутствуют абсолютные клинические симптомы и признаки.48,49
Доброкачественное позиционное пароксизмальное головокружение описано в одном случае после удаления всех третьих моляров.50
ЗАКЛЮЧЕНИЕ
Хирургия третьего моляра является очень распространенной процедурой, но связана со многими сопутствующими рисками и осложнениями. К счастью, серьезные осложнения встречаются редко, но их необходимо диагностировать и лечить на ранней стадии, чтобы снизить заболеваемость и, возможно, смертность. Для стоматолога общей практики, а также челюстно-лицевого хирурга крайне важно знать все возможные осложнения, связанные с этой процедурой. OH
Для стоматолога общей практики, а также челюстно-лицевого хирурга крайне важно знать все возможные осложнения, связанные с этой процедурой. OH
Ханс Ульрих Брауэр, DDS, Dr Med Dent, MA, челюстно-лицевой хирург, Центр стоматологии, имплантологии и челюстно-лицевой хирургии, Лар, Германия. Электронная почта: [email protected]
Роберт А. Грин, DDS, MD, Msc, FRCD(C), челюстно-лицевой хирург, Stoney Creek, Онтарио. Электронная почта: [email protected]
Брюс Р.Пинн, Msc, DDS, FRCD(C), челюстно-лицевой хирург, Тандер-Бей, Онтарио. Электронная почта: [email protected]
Oral Health приветствует эту обновленную версию статьи Quimtessence Int 40;565-72, 2009 г.
ССЫЛКИ
1. Bui CH, et al. Типы, частота и факторы риска осложнений после удаления третьего моляра. J Oral Maxillofac Surg 2003;61:1379-1389.
J Oral Maxillofac Surg 2003;61:1379-1389.
2. Chiapasco M, et al. Побочные эффекты и осложнения, связанные с хирургией третьего моляра. Oral Surg Oral Med Oral Pathol 1993; 76: 412-420.
3. Чуанг С.К. и др. Возраст как фактор риска осложнений хирургии третьего моляра. J Oral Maxillofac Surg 2007; 65: 1685-1692.
4. Figueiredo R, et al. Инфекции с отсроченным началом после удаления нижнего третьего моляра: исследование случай-контроль. J Oral Maxillofac Surg 2007;65:97-102.
5. Jerjes W, et al. Опыт и частота осложнений в хирургии третьего моляра. Head Face Med 2006; 2:14.
6. Kim JC, et al. Незначительные осложнения после операции на третьем моляре: тип, частота возникновения и возможная профилактика. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2006; 102: 4-11.
7. Hupp JR, et al. Современная челюстно-лицевая хирургия. Глава 9, 5-е издание, Elsevier-Mosby, 2008.
Современная челюстно-лицевая хирургия. Глава 9, 5-е издание, Elsevier-Mosby, 2008.
8. Arrigoni J, Lambrecht JT. Komplikationen bei und nach operar Weisheitszahnentfernung. Schweiz Monatschr Zahnmed 2004; 114:1271-1279.
9. Блондо Ф., Даниэль Н.Г. Удаление ретинированных третьих моляров нижней челюсти: послеоперационные осложнения и факторы их риска. J Can Dent Assoc 2007; 73:325.
10. Чапарро-Авенданьо А.В. и др. Заболеваемость экстракцией третьего моляра у пациентов в возрасте от 12 до 18 лет. Med Oral Patol Oral Cir Bucal 2005; 10: 422-431.
11. Figueiredo R, et al. Лечение отсроченных инфекций после удаления ретинированных нижних третьих моляров. J Oral Maxillofac Surg 2008;66:943-947.
12. Figueiredo R, et al. Заболеваемость и клинические особенности инфекций с отсроченным началом после удаления нижних третьих моляров. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2005; 99: 265-269.
13. Kunkel M, et al. Осложнения третьего моляра, требующие госпитализации. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2006; 102: 300-306.
14. Сусарла С.М., Додсон Т.Б. Факторы риска затрудненного удаления третьего моляра. J Oral Maxillofac Surg 2004;62:1363-1371.
15. Voegelin TC, et al. Komplikationen während und nach chirurgischer Entfernung unterer Weisheitszähne. Schweiz Monatschr Zahnmed 2008; 118:192-198.
16. Sandstedt P, Sörensen S. Neur
сенсорные нарушения тройничного нерва: долгосрочное наблюдение за травматическими повреждениями. J Oral Maxillofac Surg 1995;53:498-505.
17. Блондо Ф. Парестези: Результат набора 455 3 молярных зубов включает нижние челюсти. J Can Dent Assoc 1994;60:991-994.
18. Schultze-Mosgau S, Reich RH. Оценка нарушений нижних альвеолярных и язычных нервов после зубочелюстной хирургии и восстановления чувствительности. Int J Oral Maxillofac Surg 1993;22:214-217.
Int J Oral Maxillofac Surg 1993;22:214-217.
19. Кармайкл Ф.А., Макгоуэн Д.А. Частота повреждения нервов после удаления третьего моляра: исследование Исследовательской группы челюстно-лицевой хирургии Западной Шотландии. Br J Oral Maxillofac Surg 1992;30:78-82.
20. Руд Дж.П. Необратимое повреждение нижних альвеолярных и язычных нервов при удалении ретенированных третьих моляров нижней челюсти. Сравнение двух методов удаления кости. Бр Дент J 1992;172:108-110.
21. Valmaseda-Castellón E, et al. Повреждение нижнего альвеолярного нерва после хирургического удаления нижнего третьего моляра: проспективное исследование 1117 хирургических удалений. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2001; 92: 377-383.
22. Мальден Н.Дж., Мейдмент Ю.Г. Повреждение язычного нерва после удаления зуба мудрости — ретроспективный аудит 5-летней стоматологической клиники. Бр Дент Дж. 2002; 193:203-205.
Бр Дент Дж. 2002; 193:203-205.
23. Wagner KW, et al. Осложненный поздний перелом нижней челюсти после удаления третьего моляра. Квинтэссенция, 2007 г.; 38:63–65.
24. Krimmel M, Reinert S. Переломы нижней челюсти после удаления третьего моляра. J Oral Maxillofac Surg 2000;58:1110-1112.
25. Libersa P, et al. Немедленные и поздние переломы после удаления третьего моляра. J Oral Maxillofac Surg 2002;60:163-165.
26. Iizuka T, et al. Переломы нижней челюсти после удаления третьего моляра: ретроспективное клиническое и рентгенологическое исследование. Int J Oral Maxillofac Surg 1997; 26:338.
27. Munoz-Guerra MF, et al. Поднадкостничный абсцесс орбиты: необычное осложнение хирургии третьего моляра. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2006; 102: 9-13.
28. Ramchandani PL, et al. Субдуральная эмпиема и синдром опоясывающего герпеса (синдром Ханта), осложняющий удаление третьих моляров. Br J Oral Maxillofac Surg 2004; 42:371.
Субдуральная эмпиема и синдром опоясывающего герпеса (синдром Ханта), осложняющий удаление третьих моляров. Br J Oral Maxillofac Surg 2004; 42:371.
29. Берджесс Б.Дж. Эпидуральный абсцесс после удаления зуба. Emerg Med J 2001; 18:231.
30. Revol P, et al. Абсцесс головного мозга и диффузный шейно-лицевой целлюлит: осложнение после удаления третьего моляра. Rev Stomatol Chir Maxillofac 2003;104:285-289.
31. De Biase A, et al. Хирургическое удаление корня левого нижнего третьего моляра после ятрогенного смещения в мягкие ткани. История болезни. Минерва Стоматол 2005; 54:389-393.
32.
Huang IY, et al. Смещенный нижний третий моляр: обзор литературы и рекомендации по лечению. J Oral Maxillofac Surg 2007;65:1186-1190.
33. Ялчин С. и соавт. Случайное смещение высокоскоростного бора-наконечника во время операции на третьем моляре нижней челюсти: клинический случай. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2007; 105: 29-31.
Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2007; 105: 29-31.
34. Durmus E, et al. Случайное смещение ретинированных третьих моляров верхней и нижней челюсти. Квинтэссенция, 2004 г.; 35:375–377.
35. Huang IY, et al. Хирургическое лечение случайно смещенного третьего моляра нижней челюсти в крыловидно-нижнечелюстное пространство: клинический случай. Kaohsiung J Med Sci 2007; 23:370-374.
36. Димитракопулос И., Пападаки М. Смещение третьего моляра верхней челюсти в подвисочную ямку: клинический случай. Квинтэссенция, 2007 г.; 38:607-610.
37. Патель М., Даун К. Случайное смещение ретинированных третьих моляров верхней челюсти. Бр Дент Дж. 1994; 177:57.
38. Ozyuvaci H, et al. Случайное смещение третьего моляра нижней челюсти: клинический случай. Квинтэссенция, 2003; 34: 278–280.
39. Koseglu BG, et al. Нижний третий моляр смещен в подъязычное пространство. Зубочелюстно-лицевая радиология 2002;31:393.
Koseglu BG, et al. Нижний третий моляр смещен в подъязычное пространство. Зубочелюстно-лицевая радиология 2002;31:393.
40. Pippi R, Perfetti G. Лингвальное смещение всего нижнего третьего моляра. Отчет о случае с предложениями по профилактике и лечению. Минерва Стоматол 2002; 51:263.
41. Tumuluri V, Punnia-Moorthy A. Смещение фрагмента корня третьего моляра в крыловидно-нижнечелюстное пространство. Ост Дент Дж. 2002; 47:68-71.
42. Esen E, et al. Случайное смещение ретенированного третьего моляра нижней челюсти в латеральное глоточное пространство. J Oral Maxillofac Surg 2000; 58: 96.
43. Ertas U, et al. Случайное смещение третьего моляра в латеральное пространство глотки. J Oral Maxillofac Surg 2002;60:1217.
44. Gay-Escoda C, et al. Случайное смещение нижнего третьего моляра. Отчет о случае в боковом шейном положении. Oral Surg Oral Med Oral Pathol 1993; 76: 159-160.
Oral Surg Oral Med Oral Pathol 1993; 76: 159-160.
45. Могадам Х.Г., Каминити М.Ф. Опасное для жизни кровотечение после удаления третьих моляров: история болезни и протокол лечения. J Can Dent Assoc 2002;68:670-674.
46. Фунаяма М. и соавт. Асфиксическая смерть от постэкстракционной гематомы. Am J Forensic Med Pathol 1994; 15:87-90.
47. Sekine J, et al. Двусторонний пневмоторакс с обширной подкожной эмфиземой, возникший во время операции на третьем моляре. Отчет о случае. Int J Oral Maxillofac Surg 2000;29:355-357.
48. Wakoh M, et al. Компьютерная томография эмфиземы после удаления зуба. Dentomaxillofac Radiol 2002;29:201-208.
49. Capes JO, et al. Двусторонняя шейно-лицевая, подмышечная и передняя медиастинальная эмфизема: редкое осложнение удаления третьего моляра. J Oral Maxillofac Surg 1999;57:996-999.
50. D’Ascanio L, et al. Доброкачественное пароксизмальное позиционное головокружение: необычное осложнение удаления коренных зубов. Br J Oral Maxillofac Surg 2007;45:176-177.
D’Ascanio L, et al. Доброкачественное пароксизмальное позиционное головокружение: необычное осложнение удаления коренных зубов. Br J Oral Maxillofac Surg 2007;45:176-177.
51. Wagner KW, et al. Осложненный поздний перелом нижней челюсти после удаления третьего моляра. Квинтэссенция Инт. 2007;38:63-65.
52. Сверзут Ч.Р., и соавт. Удаление третьего корня верхней челюсти, случайно смещенного в подвисочную ямку, внутриротовым доступом под местной анестезией: клинический случай. J Oral Maxillofac Surg 2009;67:316-1320.
53. Гоштасби П. и др. Ретробульбарная гематома после удаления третьего моляра: клинический случай и обзор. J Oral Maxillofac Surg 2010;68:461-464.
54. Hobson DTG, et al. Беременность, осложнившаяся рецидивирующим абсцессом головного мозга после удаления инфицированного зуба. Obstet Gynecol 2011;118:467-470.
55. Gonzalez-Garcia R, et al. Нисходящий некротизирующий медиастинит после удаления зуба. Рентгенологические особенности и соображения хирургического лечения. J Краниомаксиллофак Хирург 2011;39:335-339.
Gonzalez-Garcia R, et al. Нисходящий некротизирующий медиастинит после удаления зуба. Рентгенологические особенности и соображения хирургического лечения. J Краниомаксиллофак Хирург 2011;39:335-339.
56. Shahakbari R, et al. Первое сообщение о случайном смещении третьего моляра нижней челюсти в подвисочное пространство. J Oral Maxillofac Surg 2011;69:1301-1303.
57. Wasson M, et al. Обескровливающее кровотечение после удаления третьего моляра: отчет о клиническом случае и обсуждение материалов и методов селективной эмболизации. J Oral Maxillofac Surg 2012;70:2271-2275.
58. Озер Н. и др. Удаление третьего моляра верхней челюсти, смещенного в крыловидно-платиновую ямку, внутриротовым доступом. Представитель по делу 2013; 2013:3
. 59. Kawashima W, et al. Асфиксическая смерть от постэкстракционной гематомы у
мужчин пожилого возраста. Судебно-медицинская экспертиза, 2013; 228:e47-49.
60. Aznar-Arasa L, et al. Ятрогенное смещение корней нижних третьих моляров в подъязычное пространство: описание 6 случаев. J Oral Maxillofac Surg 2012;70:e107-115.
61. Chen CH, et al. Пневмоторакс, пневмомедиастинум и пневмокардиальные осложнения после удаления зуба мудрости. Рев Порт Пневмол 2012;18:194-197.
62. Grau-Manclus V, et al. Переломы нижней челюсти, связанные с хирургическим удалением ретинированных нижних третьих моляров: отчет о 11 случаях. J Oral Maxillofac Surg 2011;69:1286-1290.
Зуб мудрости | Хирургические инструкции
Удаление ретенированных зубов является серьезной хирургической операцией. Послеоперационный уход очень важен. Ненужную боль и осложнения, связанные с инфекцией и отеком, можно свести к минимуму, если тщательно следовать инструкциям.
Сразу после операции
- Марлевую подушечку, наложенную на операционную область, следует оставить на полчаса.
 По истечении этого времени марлевую салфетку следует снять и выбросить.
По истечении этого времени марлевую салфетку следует снять и выбросить. - Следует избегать интенсивного полоскания рта или прикосновения к области раны после операции. Это может вызвать кровотечение, вызывая смещение образовавшегося кровяного сгустка.
- Примите предписанные обезболивающие, как только почувствуете дискомфорт. Обычно это совпадает с уменьшением действия местного анестетика.
- Ограничьте свою активность в день операции и возобновите обычную деятельность, когда почувствуете себя комфортно.
- Прикладывайте пакеты со льдом к тем сторонам лица, где была проведена операция. Обратитесь к разделу о набухании для объяснения.
Кровотечение
После операции следует ожидать определенного количества кровотечений. Небольшое кровотечение, просачивание или покраснение слюны являются обычным явлением. Чрезмерное кровотечение можно остановить, сначала прополоскав или удалив старые сгустки изо рта, затем наложив марлевую подушечку на область и крепко прикусив ее в течение 60 минут. При необходимости повторите. Если кровотечение продолжается, кусайте влажный чайный пакетик в течение 60 минут. Дубильная кислота в чайных пакетиках способствует образованию тромбов, сужая кровоточащие сосуды. Чтобы свести к минимуму дальнейшее кровотечение, не возбуждайтесь, сидите прямо и избегайте физических упражнений. Если кровотечение не останавливается, позвоните для получения дальнейших инструкций.
При необходимости повторите. Если кровотечение продолжается, кусайте влажный чайный пакетик в течение 60 минут. Дубильная кислота в чайных пакетиках способствует образованию тромбов, сужая кровоточащие сосуды. Чтобы свести к минимуму дальнейшее кровотечение, не возбуждайтесь, сидите прямо и избегайте физических упражнений. Если кровотечение не останавливается, позвоните для получения дальнейших инструкций.
Отек
Обычно ожидаемый отек пропорционален хирургическому вмешательству. Отек вокруг рта, щек, глаз и боковых сторон лица является распространенным явлением. Это нормальная реакция организма на операцию и возможное восстановление. Отек не станет очевидным до следующего дня после операции и не достигнет своего максимума до 2-3 дней после операции. Однако отек можно свести к минимуму за счет немедленного применения пакетов со льдом. К тем сторонам лица, где проводилась операция, следует приложить два мешочка со льдом или пакеты со льдом. Пакеты со льдом должны быть включены постоянно, пока вы бодрствуете. Через 36 часов лед не оказывает благотворного действия. Если отек или скованность челюсти сохраняется в течение нескольких дней, поводов для беспокойства нет. Это нормальная реакция на операцию. Через 36 часов после операции прикладывание влажного тепла к боковым сторонам лица полезно для уменьшения размера отека.
Через 36 часов лед не оказывает благотворного действия. Если отек или скованность челюсти сохраняется в течение нескольких дней, поводов для беспокойства нет. Это нормальная реакция на операцию. Через 36 часов после операции прикладывание влажного тепла к боковым сторонам лица полезно для уменьшения размера отека.
Обезболивающие и лекарства
К сожалению, большинство хирургических вмешательств сопровождается некоторым дискомфортом. Принимайте обезболивающие, прописанные в соответствии с указаниями, до того, как действие местного анестетика перестанет действовать. Местная анестезия, применяемая во время операции, может действовать от 2 до 12 часов в зависимости от типа применяемой анестезии. Прием пищи или больших объемов жидкости перед приемом наркотического обезболивающего снизит вероятность побочных эффектов тошноты или расстройства желудка. Избегайте молочных продуктов, если вас тошнит.
- Дети: принимайте 1 ибупрофен (мотрин, адвил) 200 мг на каждые 50 фунтов веса).

- Взрослые: принимать по 3 ибупрофена (Motrin, Advil) каждые 4 часа и выпивать 8 стаканов воды в день.
Это улучшит контроль над болью, уменьшит опухоль и снизит потребность в обезболивающих препаратах. Можно принимать ибупрофен, а также наркотическое обезболивающее.
Диета
После общей анестезии или внутривенного введения седация, жидкости должны быть первоначально приняты. Не используйте соломинки. Пейте из стакана. Сосательные движения могут вызвать большее кровотечение, смещая сгусток крови. Вы можете есть что-нибудь мягкое, откусывая от места хирургического вмешательства. Высокая калорийность, высокое потребление белка очень важны. Обратитесь к разделу рекомендуемых диетических указаний в конце брошюры. Прикорм следует принимать регулярно. Вы должны предотвратить обезвоживание, регулярно принимая жидкости. Потребление пищи будет ограничено в течение первых нескольких дней. Вы должны компенсировать это, увеличив потребление жидкости. Ежедневно следует принимать не менее 5-6 стаканов жидкости. Старайтесь не пропускать ни одного приема пищи. Вы почувствуете себя лучше, у вас будет больше сил, меньше дискомфорта и вы поправитесь быстрее, если продолжите есть. Предупреждение: Если вы внезапно сядете или встанете из положения лежа, у вас может закружиться голова. Если вы лежите после операции, обязательно посидите одну минуту, прежде чем встать.
Ежедневно следует принимать не менее 5-6 стаканов жидкости. Старайтесь не пропускать ни одного приема пищи. Вы почувствуете себя лучше, у вас будет больше сил, меньше дискомфорта и вы поправитесь быстрее, если продолжите есть. Предупреждение: Если вы внезапно сядете или встанете из положения лежа, у вас может закружиться голова. Если вы лежите после операции, обязательно посидите одну минуту, прежде чем встать.
Держите рот в чистоте
Никакое полоскание не должно выполняться до следующего дня после операции. Вы можете чистить зубы в ночь перед операцией, но осторожно полоскать их. На следующий день после операции следует начать полоскание не менее 5-6 раз в день, особенно после еды, запивая чашкой теплой воды, смешанной с чайной ложкой соли.
Изменение цвета
В некоторых случаях изменение цвета кожи следует за отеком. Развитие черного, синего, зеленого или желтого обесцвечивания связано с распространением крови под тканями. Это нормальное послеоперационное явление, которое может произойти через два-три дня после операции. Влажное тепло, приложенное к области, может ускорить удаление обесцвечивания. Пока синяки присутствуют, избегайте воздействия прямых солнечных лучей.
Влажное тепло, приложенное к области, может ускорить удаление обесцвечивания. Пока синяки присутствуют, избегайте воздействия прямых солнечных лучей.
Антибиотики
Если вам прописали антибиотики, принимайте таблетки или жидкость в соответствии с указаниями. Антибиотики будут даны, чтобы помочь предотвратить инфекцию. Прекратите использование антибиотиков в случае появления сыпи или другой неблагоприятной реакции. Позвоните в офис, если у вас есть вопросы.
Тошнота и рвота
В случае тошноты и/или рвоты после операции не принимайте ничего перорально в течение как минимум часа, включая прописанные лекарства. Затем вы должны выпить газировку, чай или имбирный эль. Вы должны медленно пить в течение 15 минут. Эметрол — это безрецептурный препарат против тошноты, который может помочь при тошноте. Когда тошнота утихнет, можно начинать принимать твердую пищу и назначенные лекарства.
Другие осложнения
- При онемении губы, подбородка или языка нет причин для беспокойства.
 Как указывалось перед операцией, это обычно носит временный характер. Вы должны знать, что если ваша губа или язык онемели, вы можете прикусить их и не почувствовать ощущения. Так что будьте осторожны. Позвоните нашим врачам, если онемение длится дольше, чем в первый день, или если у вас есть какие-либо вопросы.
Как указывалось перед операцией, это обычно носит временный характер. Вы должны знать, что если ваша губа или язык онемели, вы можете прикусить их и не почувствовать ощущения. Так что будьте осторожны. Позвоните нашим врачам, если онемение длится дольше, чем в первый день, или если у вас есть какие-либо вопросы. - Небольшое повышение температуры сразу после операции не редкость. Если температура сохраняется, сообщите об этом в офис. Для снижения температуры следует принимать ацетаминофен (тайленол) или ибупрофен (адвил, мотрин).
- Будьте осторожны при переходе из положения лежа в положение стоя. Вы не могли ни есть, ни пить до операции. Также было трудно принимать жидкости. Прием обезболивающих может вызвать головокружение. У вас может начаться головокружение, когда вы внезапно встанете. Прежде чем встать, следует посидеть одну минуту, а затем встать.
- Иногда пациенты могут ощущать языком твердые выступы во рту. Это не корни; это костные стенки, поддерживающие зуб.
 Эти выступы обычно сглаживаются спонтанно. В противном случае их могут удалить наши врачи.
Эти выступы обычно сглаживаются спонтанно. В противном случае их могут удалить наши врачи. - Если уголки рта растянуты, они могут пересыхать и трескаться. Ваши губы должны оставаться влажными с помощью мази, такой как вазелин.
- Нередки боли в горле и боль при глотании. Мышцы опухают. Нормальный акт глотания может стать болезненным. Это пройдет через два-три дня.
- Тугоподвижность (тризм) мышц челюсти может вызвать трудности при открывании рта в течение нескольких дней после операции. Это нормальное послеоперационное явление, которое со временем пройдет.
Наконец
Швы накладываются в области операции, чтобы минимизировать послеоперационное кровотечение и ускорить заживление. Иногда они смещаются. Это не повод для беспокойства. Просто снимите шов изо рта и выбросьте его. Швы обычно рассасываются в течение первой недели. Те, которые не растворяются, будут удалены примерно через неделю после операции. Снятие швов не требует анестезии или игл. Это занимает всего минуту или около того, и никакого дискомфорта, связанного с этой процедурой. Так что действительно не о чем беспокоиться.
Это занимает всего минуту или около того, и никакого дискомфорта, связанного с этой процедурой. Так что действительно не о чем беспокоиться.
Боль и отек должны уменьшаться с каждым днем после операции. Если ваша послеоперационная боль или отек усиливаются или возникают необычные симптомы, позвоните в офис для получения инструкций.
В месте удаления зуба будет полость. Полость постепенно заполняется новой тканью в течение следующего месяца. В то же время область следует содержать в чистоте, особенно после еды, полосканием соленой водой или зубной щеткой.
Ваш случай индивидуальный. Нет двух одинаковых ртов. Не принимайте благонамеренных советов от друзей. Обсудите вашу проблему с теми, кто лучше всего может вам помочь: с нашими врачами или вашим семейным стоматологом.
Чистить зубы можно, просто будьте осторожны в местах хирургического вмешательства.
Сухая лунка – это когда сгусток крови преждевременно вытесняется из лунки зуба.
