Лечение периодонтита в СПб — цена в стоматологии «Чистое дыхание»
Лечение периодонтита в СПб — цена в стоматологии «Чистое дыхание»м. Фрунзенская м. Дунайская, Купчино
8 812 701-01-05 8 812 605-85-50
Если на верхушках корней есть какие-либо периапикальные изменения (киста, гранулема), — это не повод удалять зуб. В нашей клинике проводят лечение таких зубов без хирургического вмешательства с получением положительного гарантированного результата.
Суть лечения периодонтита заключается в удаление инфекции из системы корневых каналов зуба. Тем самым мы убираем причину периапикальных изменений — гранулем, кист.
Периодонтит — заболевание, которое возникает вследствии кариеса. Глубокий кариес переходит в пульпит. Если не лечить пульпит, то он перейдет в периодонтит, т. е. инфекция выйдет за верхушку корня зуба.
е. инфекция выйдет за верхушку корня зуба.
Цены
Виды периодонтита
Периодонтит инфекционный
Как раз возникает в тех случаях, когда вовремя не лечили кариес или пульпит.
Травматический периодонтит
Возникает в результате полученной травмы, когда повреждается сосудисто-нервный пучок, который питает зуб и вследствии этого возникают периапикальные изменения. В этом случае зуб будет выглядеть внешне здоровым, человек ничего не будет чувствовать.
Периапикальные изменения внутри зуба могут быть фиброзными, гранулирующими, гранулемотозными и выражаться в виде корневой кисты. Кисты, в свою очередь, делятся на гранулемы (от 5 до 8 мм), и на корневые кисты — более 8 мм.
Периодонтит бывает острый и хронический.
Причины возникновения периодонтита или кисты зуба
Существует несколько факторов, которые приводят к образованию кисты.
Первый — механическая травма. Это может быть какой-либо внешний удар, которые приводит к повреждению сосудисто-нервного пучка, в простонародье — нерва, и, соответственно, его надрыву, нарушению питания зуба и образованию перепикальных изменений за зубом, т.е. кисты. Такой зуб может быть абсолютно не поражен кариесом, он будет целый, контактный, но на нем будет периодонтит за счет механического повреждения.
Второй фактор — кариозные полости, которые со временем начинают углубляться, доходят до нерва. Пульпа или нерв умирают и воспаление из корня переходят за верхушку и образуется киста.
Третий фактор — это первично неправильное проведенное лечение, т.е. когда-то удаляли нерв из зуба, плохо запломбировали каналы, не на всю длину, не удалили полностью нерв, плохо продезинфицировали каналы. Как следствие, остаточная инфекция вызвала воспаление за верхушкой корня и образование кисты.
Четвертый фактор — проникновение инфекции через пародонт зуба. Это, как правило, возникает у пациентов с заболеванием пародонта, т.
Чем опасен периодонтит
Киста может перекидываться на здоровые рядом стоящие зубы. Это гнойный соединительно-тканный мешочек, который образуется на том месте, где была раньше здоровая кость. Соответственно, чем больше эта киста разрастается, тем больше она поражает костную ткань, которая будет иметь в дальнейшем большой дефект. В такую кость будет сложно установить имплантат без каких-либо костно-пластических предварительных операций. Это что касается нижней челюсти.
Если на верхней челюсти боковые зубы 5, 6, 7, 8 будут поражены периодонтитом, то киста может в дальнейшем прорастать в пазухи и инфекция будет передаваться в верхнечелюстные пазухи, гайморовы пазухи. Как следствие, будет возникать адентогенный гайморит.
Кисты могут нагнаиваться и будет возникать т.н. флюс — поднадкостничный абсцесс, что приведет к различным разрезам. Более осложненное течение этого флюса может передаться в какое-либо пространство, которое имеется под языком, под челюстью и тогда возникает флегмона либо абсцесс этой области, что может привести к наружному разрезу, образованию рубцов и нарушению эстетики лица. При ослабленном иммунитете процесс может перерасти в заражение крови — сепсис, который дальше распространяется в органы средостения, что приводит к медиастениту и как самое серьезное осложнение — проникновение инфекции в кавернозный синус головного мозга, что приводит к летальному исходу. Такие осложнения крайне редки и как правило возникают у людей с отягощенным соматическим статусом — у алкоголиков, наркоманов, например, у пожилых заброшенных людей.
Более осложненное течение этого флюса может передаться в какое-либо пространство, которое имеется под языком, под челюстью и тогда возникает флегмона либо абсцесс этой области, что может привести к наружному разрезу, образованию рубцов и нарушению эстетики лица. При ослабленном иммунитете процесс может перерасти в заражение крови — сепсис, который дальше распространяется в органы средостения, что приводит к медиастениту и как самое серьезное осложнение — проникновение инфекции в кавернозный синус головного мозга, что приводит к летальному исходу. Такие осложнения крайне редки и как правило возникают у людей с отягощенным соматическим статусом — у алкоголиков, наркоманов, например, у пожилых заброшенных людей.
Диагностика
Есть метод объективного обследования и дополнительные методы: рентген-диагностика, электродонтометрия — это такой тест, при котором можно определить выживаемость пульпы. При периодонтите пульпа мертва. Соответственно, показания электродонтометрии будут очень высокие, что будет свидетельствовать о мертвом нерве.
Способы лечения
Изначально любая киста лечится терапевтически. Т.е. даже, если планируется резекция верхушки корня — РВК, ее нельзя делать не пролечив канал, если есть к нему доступ. Бывает, что лечению препятствуют вкладки, коронки или мосты. После того, как канал будет вылечен, врач принимает решение либо о дальнейшем терапевтическом лечении, либо об РВК — резекции верхушки корня.
Если киста имеет размер до 1 см, то врач пробует терапевтическое лечение. В случае отсутствия положительного течения через 6-9 месяцев и отсутствия заживления кисты, проводится РВК.
Если киста очень больших размеров — от 1 до 3 см, то терапевтическое лечение проводится совместно с операцией РВК.
Что такое вообще воспаление за верхушкой корня? С точки зрения медицины — это аллергическая реакция замедленного типа на бактерии, которые находятся в корневых каналах. Убрав бактерии, т.е. воспаление, киста должна рассосаться. Бывают такие огромные кисты, что вероятность их рассасывания очень низкая. Для того, чтобы предотвратить распространение инфекции проводят РВК.
Для того, чтобы предотвратить распространение инфекции проводят РВК.
Как правило, первично, в любом случае, приступают к терапии, а хирургическое вмешательство — это уже крайняя мера.
Профилактика
Самая главная профилактика — вовремя ходить к стоматологу и лечить кариесы. Не запускать заболевание, а стараться вылечить его на самой ранней стадии. Еще лучше — не допускать образования кариеса, вовремя проводить домашнюю и профессиональную гигиену зубов.
Не допускать травматизма — еще одна профилактика периодонтита.
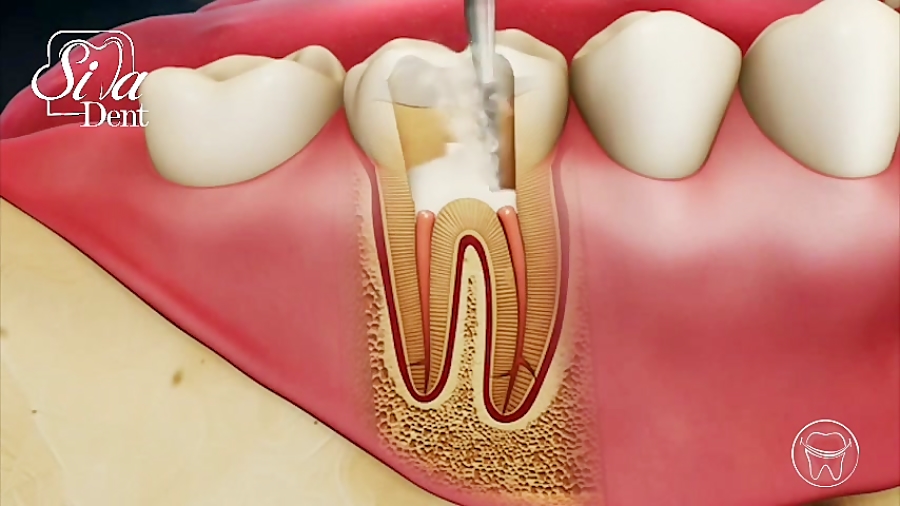
Этапы лечения зуба при периодонтите
Изолирование зуба
Изолировав зуб с помощью роббердама (коффердама) мы создаем доступ к корневым каналам зуба , производим инструментальную обработку с помощью ручных и машинных инструментов, проводим антисептическую обработку раствором гипохлорита натрия.
Пломбирование корневых каналов
После обработки мы проводим постоянное или временное пломбирование корневых каналов, в зависимости от клинической ситуации, кальций содержащими препаратами для создания щелочной среды в системе корневых каналов.
При сильном разрушении зуба и невозможности установки пломбы проводится восстановление зуба с помощью ортопедических конструкций. Сроки заживлении кисты на зубе при адекватном эндодонтическом лечении от 3-х до 12-ти месяцев. При этом существует незначительный процент, когда консервативное эндодонтическое лечение зубов с периапикальными изменениями не дает положительного результата. Тогда необходимо прибегнуть к апикальной хирургии с ретроградным доступом (то есть к операции РВК – резекции верхушки корня или механическому удалению кисты). Об этом можно почитать в разделе хирургия.
Терапия
Использование материала Proroot MTA, триоксидент
3500 ₽
Диагностическое препарирование с постановкой временной пломбы
2500 ₽
Извлечение сломанного эндодонтического инструмента из корневого канала
6500 ₽
Механическая обработка полости при осложнённом кариесе
1000 ₽
Постоянная пломбировка 4 каналов методом вертикальной конденсации
8700 ₽
Постоянная пломбировка 3 каналов методом вертикальной конденсации
7500 ₽
Постоянная пломбировка 2 каналов методом вертикальной конденсации
7000 ₽
Постоянная пломбировка 1 канала методом вертикальной конденсации
6500 ₽
Извлечение штифта
4500 ₽
Распломбировка 1 канала
2000 ₽
Замена лекарственной повязки 4 каналов
6700 ₽
Замена лекарственной повязки 3 каналов
6500 ₽
Замена лекарственной повязки 2 каналов
6000 ₽Замена лекарственной повязки 1 канала
5700 ₽
Постоянная пломбировка 4 каналов
8300 ₽
Постоянная пломбировка 3 каналов
7000 ₽
Постоянная пломбировка 2 каналов
6500 ₽
Постоянная пломбировка 1 канала
6000 ₽
Постановка девитализирующей пасты
4500 ₽
Обработка и/или временная пломбировка 4 каналов
8300 ₽
Обработка и/или временная пломбировка 3 каналов
7800 ₽
Обработка и/или временная пломбировка 2 каналов
6900 ₽
Обработка и/или временная пломбировка 1 канала
6700 ₽
Записаться на лечение зубов в кредит
Сделают ваши зубы красивыми
Врачи
Вся команда
Контактная информация
Отделения
в Санкт-Петербурге
Центральное
Россия, г. Санкт-Петербург, ул. Заозерная, д. 3, корпус 2. ст. м. Фрунзенская.
Санкт-Петербург, ул. Заозерная, д. 3, корпус 2. ст. м. Фрунзенская.
+7 812 701-01-05
Открыто до 21:00
Пн–Сб с 09:00 до 21:00, Вс с 10:00 до 20:00
Транспорт
От м. Фрунзенская
9 минут пешком
От ст м. Фрунзенская нужно перейти через дорогу, идти в сторону набережной Обводного канала, далее повернуть на улицу Заозерная и пройти пешком по правой стороне. Наш вход расположен в начале дома д. 3 кор. 2.
Если вы едете на автомобиле, то вы можете припарковаться на улице Заозерная, но не парковаться именно напротив клиники, так как там запрещающий знак.
Купчинское
Россия, г. Санкт-Петербург, ул. Будапештская, д. 102. (вход с Шипкинского переулка). ст. м. Дунайская, Купчино.
+7 812 605-85-50
Открыто до 21:00
Пн–Сб с 09:00 до 21:00, Вс с 10:00 до 20:00
Транспорт
От м. Дунайская, Купчино
Дунайская, Купчино
11 / 22 минуты пешком
На ст. Дунайская нужно выйти через выход на улицу Ярослава Гашека. далее пройти по Ярослава Гашека в сторону ул. Будапештской до 25-этажного нового дома. Вход в клинику расположен со стороны Шипкинского переулка.
Хотите поблагодарить стоматологию «Чистое Дыхание» за соблюдение санитарно-гигиенических требований или направить пожелания по улучшению условий безопасной деятельности организации?
- Отсканируйте QR-код компании с помощью мобильного телефона
- Ознакомьтесь с информацией об обеспечении организацией базовых санитарно-гигиенических требований
- Поблагодарите или направьте пожелание по улучшению условий безопасной деятельности
Отделение «Купчинское»
ул. Будапештская, д 102
ст.м. Купчино
Отделение «Фрунзенское»
ул.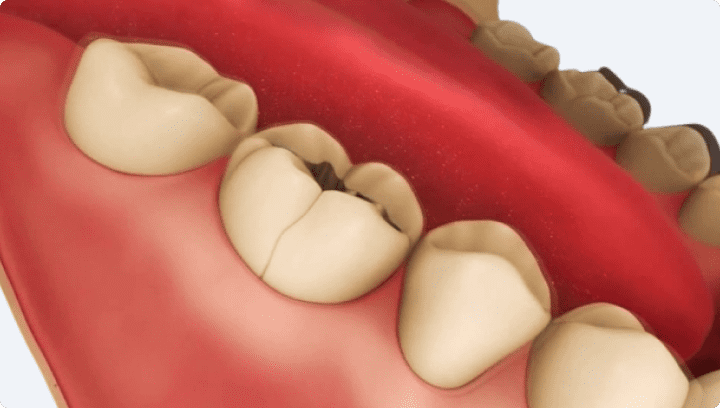 Заозерная, д. 3, к. 2
Заозерная, д. 3, к. 2
ст.м. Фрунзенская
Телефон
Опишите вашу проблему
Вы соглашаетесь на предоставление и последующую обработку персональных данных
Телефон
Опишите вашу проблему
Вы соглашаетесь на предоставление и последующую обработку персональных данных
Телефон
Опишите вашу проблему
Перетащите файл
Прикрепить файл
Вы соглашаетесь на предоставление и последующую обработку персональных данных
Лечение периодонтита постоянных зубов под ключ — Цена в стоматологии «DHC»
Периодонтит представляет собой воспаление тканей периодонта, которые окружают корень зуба. Существует множество причин, по которым развивается это заболевание. Лечение периодонтита — это достаточно длительный процесс, и если не начать его вовремя, можно спровоцировать развитие серьезных последствий.
Существует множество причин, по которым развивается это заболевание. Лечение периодонтита — это достаточно длительный процесс, и если не начать его вовремя, можно спровоцировать развитие серьезных последствий.
Периодонтит — как появляется и как развивается
Периодонтит может встречаться у всех возрастных групп населения. Он составляет примерно 30% обращений пациентов в стоматологическую клинику. Возникать он может в результате ударов, ушибов, попадания косточек, выхода сильнодействующих препаратов из корня зуба в ткани периодонта (когда в зубе был оставлен лечебный препарат, а следующий прием состоялся позже, чем требовалось). Также периодонтит может развиться из-за попадания инфекций в полость зуба. Так, при отсутствии лечения, инфекция распространяется на периодонт, и со временем может охватить всю поддесневую часть зуба. В процессе развития этого заболевания появляется гнойная полость, которая вскрывается на слизистые оболочки рта и на кожу лица.
Периодонтит — как появляется и как развивается
Периодонтит может встречаться у всех возрастных групп населения. Он составляет примерно 30% обращений пациентов в стоматологическую клинику. Возникать он может в результате ударов, ушибов, попадания косточек, выхода сильнодействующих препаратов из корня зуба в ткани периодонта (когда в зубе был оставлен лечебный препарат, а следующий прием состоялся позже, чем требовалось). Также периодонтит может развиться из-за попадания инфекций в полость зуба. Так, при отсутствии лечения, инфекция распространяется на периодонт, и со временем может охватить всю поддесневую часть зуба. В процессе развития этого заболевания появляется гнойная полость, которая вскрывается на слизистые оболочки рта и на кожу лица.
Он составляет примерно 30% обращений пациентов в стоматологическую клинику. Возникать он может в результате ударов, ушибов, попадания косточек, выхода сильнодействующих препаратов из корня зуба в ткани периодонта (когда в зубе был оставлен лечебный препарат, а следующий прием состоялся позже, чем требовалось). Также периодонтит может развиться из-за попадания инфекций в полость зуба. Так, при отсутствии лечения, инфекция распространяется на периодонт, и со временем может охватить всю поддесневую часть зуба. В процессе развития этого заболевания появляется гнойная полость, которая вскрывается на слизистые оболочки рта и на кожу лица.
Виды периодонтита:
- Острый периодонтит сопровождается резкой болью и отечностью десны. Если вовремя не начать лечение, можно потерять зуб. Причинами такого заболевания могут послужить неправильное лечение каналов, травмы, инфекции. Гнойный острый периодонтит представляет собой воспалительный процесс, который затрагивает соединительные ткани, расположенные в области корня.
 Развитие этой формы заболевания провоцирует разрушение связующих звеньев, которые удерживают зуб в альвеоле, а при нажатии на пораженный участок десны выделяется гной.
Развитие этой формы заболевания провоцирует разрушение связующих звеньев, которые удерживают зуб в альвеоле, а при нажатии на пораженный участок десны выделяется гной. - Хронический периодонтит возникает, если вовремя не вылечить острую форму. В данном случае симптомы затихают, и человек может подумать, что болезнь отступила. Но это не так. Заболевание развивается очень медленно, и может приводить к серьезным последствиям. Также хронический периодонтит может возникнуть из-за неправильного лечения кариеса, пульпита, механических травм или аллергии на медикаменты.
- Инфекционный периодонтит встречается в 90% всех случаев, и является наиболее распространенным. Он возникает из-за проникновения инфекции в корневые каналы. В результате развития заболевания нарушаются мягкие и твердые ткани. При отсутствии лечения возникает киста.
- Ретроградный — тип встречается очень редко. Он развивается из-за проникновения инфекции в периодонт через пути лимфотока или кровотока.
- Травматический периодонтит возникает из-за полученной травмы. например, из-за забытого кусочка инструмента, забытого в ротовой полости после проведения манипуляций, при избыточном заложении пломбировочного материала, при неправильно установленных протезах, которых травмируют ротовую полость.
- Токсический — этот тип периодонтита обычно является результатом неправильного лечение кариеса, в результате которого появляются раздражения, вызванные некоторыми лекарственными препаратами.
Методы лечения периодонтита
В стоматологии применяют такие методы лечения как консервативное и хирургическое. Первый метод включает в себя такие этапы:
- Анестезия.
- Изоляция от полости рта зуба, в котором будет осуществляться манипуляция.
- Иссечение тканей, которые закрывают доступ к корневому каналу.
- Создание корневого канала определенной формы.
- Введение лекарственных препаратов.
- Пломбирование канала.

- Восстановление функций зуба с помощью ортопедической конструкции.
Хирургическое лечение может предполагать удаление корня зуба целиком или его части.
После лечения врач пропишет пациенту препараты антибиотики, которые помогут избежать развития инфекции.
Показания и противопоказания к лечению
Показаниями к лечению периодонтита являются:
- Увеличение симптомов воспаления.
- Расшатанность зубов 3-й или 4-й степени.
- Наличие кисты вокруг корней.
Иногда лечить периодонтит консервативными методами противопоказано. Это касается следующих случаев:
- Непроходимость каналов корней зуба.
- Наличие множественных кист в полости рта.
- Перфорация стенки корня или полости зуба.
- Наличие штифта или культевой вкладки, которые нельзя снять без повреждения корня зуба.
- Слишком широкая область поражения.
- Невозможность побороть проблему консервативными методами.
Услуги
Наши врачи оказывают такие услуги как лечение периодонтита молочных зубов у детей, лечение периодонтита у взрослых, чистка каналов зуба, пломбирование, протезирование и так далее.
Чем мы лучше других стоматологических клиник
Наша клиника является одной из ведущих в Москве. У нас невысокие цены на лечение, а также мы всегда подбираем индивидуальный подход к каждому пациенту. У нас работают опытные и высококвалифицированные специалисты, которые справятся с любой стоматологической проблемой. Для записи к нам на прием свяжитесь с нами по контактному номеру телефона.
Периодонтит зуба и его лечение в клинике Конфиденция!
Дата публикации: 29 июня 2021 года.
Дата обновления информации на странице: 18 августа 2022 года.
Периодонт – это комплекс соединительных тканей, окружающих зуб в щелевидном пространстве между цементом корня и стенками альвеолы. По-другому можно сказать, что периодонт – это связочный аппарат зуба, обеспечивающий его удержание и амортизацию в челюсти.
Периодонтит — воспаление верхушки корня зуба в следствие невылеченного пульпита или некачественного пломбирования корневых каналов.В случаях распространения инфекции или других поражающих факторов до тканей пародонта возникает периодонтит.
Виды периодонтитов
Острый периодонтит — быстроразвивающееся воспаление, для которого характерны потемнение зуба, подвижность, острая боль, воспаление щеки, образование отека в области зараженных тканей.
Хронический периодонтит развивается медленно и иногда без симптомов. В период обострения характеризуется острой болью. Хронический периодонтит — это запущенная форма заболевания, которая требует комплексного лечения от нескольких месяцев. Хронический периодонтит влияет на состояние организма в целом, ослабляет иммунитет.
Типы хронических периодонтитов
Фиброзный. Начальная стадия периодонтита, протекающая безболезненно или с редкими несильными болезненными ощущениями. Диагностируется по периодонтальной щели на рентгеновском снимке.
Гранулирующий. Сопровождается отеком десны, постоянной болью и гнойными выделениями.
Гранулематозный. В тканях образуются гранулемы — пустоты, заполненные гноем и кисты. Эта форма заболевания наиболее опасна и требует немедленного лечения путем хирургического удаления гранулем.
Виды периодонтита по причинам заражения
Инфекционный периодонтит возникают по причине распространения воспаления и попадания в периодонт опасных микроорганизмов. Инфекция может распространяться от коронковой части зуба как следствие запущенного кариеса или пульпита, или ретроградно — от корней зубов.
Травматический периодонтит провоцируется механическими повреждениями тканей зуба и десны. Травма может быть получена в результаты неправильно установленной пломбы, удара по зубу, случайного укуса твердого или травмирующего предмета.
Токсический или медикаментозный периодонтит образуется при попадании в ткани химических веществ, например, мышьяка или пломбировочных материалов. При наличии аллергии на определенные вещества возникает аллергический периодонтит.
Симптомы периодонтита
Симптомами периодонтита при обострении является боль при накусывании и дотрагивании до зуба, ощущение «выросшего зуба», отек окружающих мягких тканей. При хроническом течении периодонтит может протекать бессимптомно, диагноз устанавливается при осмотре и оценке рентгенограмм (наиболее достоверно при оценке трехмерных компьютерных томограмм).
Зуб с хроническим периодонтитом является хроническим очагом инфекции, который отрицательно влияет на состояние организма в целом и может вызывать иммунологический сдвиг и заболевания других органов.
Лечение периодонтита
Консервативное лечение периодонтитов противопоказано у пациентов с общими аутоиммунными, инфекционно-аллергическими и тяжелыми хроническими заболеваниями, а также у часто болеющих людей и при снижении иммунитета.
При обращении пациента по поводу острой ситуации основные действия врача направлены на устранение или снижение боли и предотвращение нарастания воспалительных явлений.
При лечении неинфекционного периодонтита важно избежать инфицирования. При лечении острых инфекционных периодонтитов и обострений – предотвратить распространение инфекции на смежные области. При лечении хронических периодонтитов – избежать обострения и развития осложнений, таким образом обеспечивая сохранение зуба.
При лечении периодонтита могут назначаться препараты общего действия: обезболивающие, противовоспалительные, противомикробные, антигистаминные, поливитамины, витамин С. Если воспалительные явления нарастают показано удаление зуба.
При лечении периодонтита без удаления решающим становится возможность проведения качественного эндодонтического лечения, которое обеспечивает санацию очага инфекции. Важна также своевременная оценка степени разрушения зуба и возможности его адекватного и качественного восстановления после эндодонтического лечения, что является залогом достижения долгосрочного клинического результата.
Одним из наиболее сложных видов лечения периодонтита является повторное эндодонтическое лечение при наличии периапекальных очагов инфекции (гранулем и кист). Такое лечение проводится только вне обострения и планово. Лечение выполняет врач-стоматолог-эндодонтист. Лечение направлено на заживление периапекального очага и полноценное восстановление функции зуба.
Такое лечение проводится только вне обострения и планово. Лечение выполняет врач-стоматолог-эндодонтист. Лечение направлено на заживление периапекального очага и полноценное восстановление функции зуба.
Повторное эндодонтическое лечение требует от врача особого внимания. Даже самый талантливый клиницист должен полностью сосредоточиться на этой работе, чтобы медленно «разобрать» предыдущую ошибку и «воссоздать» тот результат, который подразумевался изначально.
Универсальные принципы качественного повторного эндодонтического лечения:
- адекватная оценка истории болезни в сочетании с всесторонней оценкой основных жалоб пациента
- диагностика жизнеспособности пульпы пораженного зуба, перкуссия и пальпация, проверка подвижности и зондирование всех зубов квадранта и противоположной дуги, оценка всей полости рта
- изучение нескольких рентгенограмм и томограмм пораженного зуба
- постановка диагноза в итоге, подтверждаемого симптомами, предъявляемыми пациентом
- необходимость адекватно информировать пациента о характере процедуры, объяснить возможные альтернативы и риски, связанные с лечением, а также ответить на все вопросы пациента, получить информированное согласие пациента
- объяснить пациенту, что результаты повторного эндодонтического лечения менее предсказуемы с точки зрения вероятности успеха, чем результаты первичного лечения, и в случае неудачи может потребоваться удаление зуба или хирургическое вмешательство
Для успеха такого вида лечения важным является сотрудничество пациента, выполнение всех рекомендаций врача и своевременные посещения.
После завершения лечения периодонтита пациент не должен испытывать болевых ощущений, за исключением индивидуальных реакций, которые в каждом конкретном случае могут быть определены врачом.
Рекомендации после лечения периодонтита
Основная рекомендация после проведения эндодонтического лечения периодонтита — это адекватное восстановление зуба: его необходимо закрыть коронкой. После завершения лечения и протезирования – это тщательная индивидуальная гигиена полости рта, регулярная профессиональная гигиена и наблюдение у лечащего врача, обязательный рентгенологический контроль для оценки отдаленных результатов лечения.
Автор статьи: Рахманина Людмила Николаевна
Стоматолог-терапевт, эндодонтист, высшая квалификационная категория
| Периодонтит | СТОИМОСТЬ |
|---|---|
| Периодонтит | |
| Лечение периодонтита одноканального зуба (три посещения) | 26 900 р. |
| Лечение периодонтита двухканального зуба (три посещения) | 33 000 р. |
| Лечение периодонтита трехканального зуба (три посещения) | 39 600 р. |
| Лечение периодонтита четырехканального зуба (три посещения) | 46 200 р. |
Лечение периодонтита в Калининграде: причины, симптомы, диагностика, лечение
Лечение периодонтита – воспаления, локализованного у верхушки корня зуба, – во многих случаях не требует удаления даже при образовании кисты. Наши стоматологи устраняют воспаление лекарственными и аппаратными методами, а сроки лечения сокращаются с 3–6 месяцев до 1–3 недель.
Периодонтит: что это такое, причины
Воспаление связочного аппарата, удерживающего корни зуба (периодонта), жители Калининграда часто называют кистой. Это только одна из форм периодонтита, а само заболевание начинает развиваться задолго до формирования гнойного мешочка у корней зуба.
Периодонтит возникает вследствие:
- глубокого кариеса, осложненного воспалением зубного нерва;
- трещины, перелома корня зуба;
- пародонтита с образованием твердых отложений в глубоких пародонтальных карманах;
- некачественного очищения каналов при удалении нерва;
- слишком долгого воздействия девитализирующей пасты;
- сквозного разрушения (перфорации) стенки зубного корня стоматологическими инструментами;
- недопломбировки/перепломбировки корневого канала;
- формирования высокого прикуса при некорректном протезировании.
В 75% случаев периодонтит возникает из-за нелеченного кариеса. На врачебную ошибку указывают болезненные симптомы, возникшие в течение 2–3 дней после стоматологических манипуляций.
Стадии развития и симптомы периодонтита
Симптомы и лечебная тактика зависят от стадии заболевания:
Острый периодонтит
Без своевременного лечения пульпита воспаление выходит за пределы корневого канала. На начальной серозной (негнойной) стадии возникает распирающее чувство в больном зубе, как будто что-то давит изнутри. Мучительные «пульпитные» приступы сменяются постоянной ноющей болью, которая усиливается при жевании или от горячей еды. Болезненность проходит, если выпить стакан холодной воды.
На начальной серозной (негнойной) стадии возникает распирающее чувство в больном зубе, как будто что-то давит изнутри. Мучительные «пульпитные» приступы сменяются постоянной ноющей болью, которая усиливается при жевании или от горячей еды. Болезненность проходит, если выпить стакан холодной воды.
В течение 2–3 дней у верхушки корня формируется гнойный очаг. Интенсивная болезненная пульсация не дает уснуть, под челюстью увеличиваются лимфоузлы, поднимается температура. Через неделю на припухшей и покрасневшей десне можно заметить белую точку. После вскрытия нагноения болезненные ощущения утихают. Возможна эвакуация гнойного содержимого в кариозную полость.
Хронический периодонтит
Если заболевание не связано с кариесом, воспаление периодонта развивается постепенно, не вызывая явных симптомов. Неприятный запах изо рта, постоянную слабость и частые головные боли пациенты связывают с усталостью и другими болезнями. Так можно годами не знать о периодонтите, а гранулема/киста обнаружится случайно на рентгене при лечении других зубов. Но все же есть один отличительный признак периодонтита – при хроническом воспалении зуб становится серого цвета.
Но все же есть один отличительный признак периодонтита – при хроническом воспалении зуб становится серого цвета.
Возможны три сценария развития хронического воспаления:
Фиброзный периодонтит
В тканях, прилегающих к верхушке корня, постепенно разрастается соединительная ткань. Пациента беспокоит только дискомфорт от горячей пищи и при плотном смыкании зубов. Фиброзный периодонтит – явление довольно редкое, диагностируется через некоторое время после травмы зуба и в пожилом возрасте, лечится консервативными методами.
Гранулирующий периодонтит
Формируется один или несколько плотных очагов (грануляций). Периодически возникает тупая боль в десне, чаще при жевании. Нет яркой реакции на холодное/горячее и ночных приступов, как при пульпите. При обострении десна красная, отечная. Появляется свищ, гной может выделяться через кариозную полость в зубе.
Гранулематозный периодонтит
Сначала на верхушке зуба формируется небольшое уплотнение (стадия гранулемы). Болезненные симптомы отсутствуют, эффективна консервативная терапия. Постепенно очаг увеличивается, по его контуру образуется плотная оболочка. На стадии кистогранулемы часто возникает нагноение с усилением боли, припухлостью и покраснением десны. Лечение начинают с медикаментозных методов. Если через 3 нед. нет улучшения, кистогранулему удаляют хирургическим способом.
Болезненные симптомы отсутствуют, эффективна консервативная терапия. Постепенно очаг увеличивается, по его контуру образуется плотная оболочка. На стадии кистогранулемы часто возникает нагноение с усилением боли, припухлостью и покраснением десны. Лечение начинают с медикаментозных методов. Если через 3 нед. нет улучшения, кистогранулему удаляют хирургическим способом.
Без лечения формируется киста. Пациент отмечает распирающее чувство в зубе. Неприятный запах не устранить чисткой зубов. При образовании большой кисты (1 см и более) поврежденный зуб начинает немного шататься, а из-под десны видна его оголенная шейка. При нагноении сильную пульсирующую боль не снять обезболивающими. Десна, в отличие от нагноившейся гранулемы, остается неизмененной. Безоперационное лечение целесообразно только при первом эпизоде нагноения. В запущенных случаях постепенно разрушается костная ткань, сохранить зуб уже невозможно. Если очаг сформировался на зубе в области гайморовых пазух, не исключен перелом челюсти.
Обострение (нагноение) хронического периодонтита может развиться на фоне переохлаждения, стресса, перенесенного ОРЗ и повышенного давления на зуб, например, из-за привычки грызть карандаш. Самостоятельное вскрытие свища в домашних условиях чревато развитием флегмоны, абсцесса и, в тяжелых случаях, сепсиса. При периодонтите повышается риск воспаления почек и суставов, особенно у пациентов с сахарным диабетом, онкобольных и людей со сниженным иммунитетом.
Диагностика периодонтита
Наш стоматолог-терапевт осмотрит полость рта и, постукивания по стенке зуба, выявит вовлеченность пульпы в патологический процесс. При нажатии стоматологическим инструментом десна бледнеет, затем появляется яркое покраснение. Далее проводятся:
- электроодонтометрия (воздействие слабыми электроимпульсами) – при гибели пульпы аппарат показывает выше 100 мкА;
- прицельный рентген или КТ – определение стадии периодонтита, количества, расположения и проходимости корней зуба, что важно учитывать при лечении.

Как лечат периодонтит
Лечение периодонтита в Калининграде проводится с учетом стадии и формы заболевания. В некоторых случаях воспаление периодонта можно вылечить без хирургического вмешательства, но для этого не нужно затягивать с визитом к стоматологу.
| Стадия/форма периодонтита | Консервативная терапия |
Общие манипуляции:
|
|
| Острый серозный периодонтит, фиброзная форма, гранулемы до 3 мм | Местное лечение:
Важно! Согласно исследованиям, рентген через 2 года после использования гидроксида кальция показал полное рассасывание даже крупных очагов периодонтита у 68% пациентов. У 32% наблюдалось уменьшение размеров уплотнений |
| Острый гнойный периодонтит, кистогранулемы до 8 мм | Местное лечение:
При необходимости антибактериальные курсы повторяют до 4 раз. |
| Небольшая киста (до 1 см), гранулирующий периодонтит | Местное лечение:
Важно! Эффективность консервативного лечения кисты зуба – 75%. |
Местное лечение периодонтита сочетается с приемом антибиотиков. Дополнительно в нашей клинике клинике используют диатермокоагуляцию, которая оказывает мощный антибактериальный эффект. Четкие настройки исключают перегрев периодонта, воздействие длится всего 4 секунды. Диатермокоагуляция позволяет избежать повторения противовоспалительных внутриканальных манипуляций, а это ускоряет выздоровление и снижает стоимость лечения. Для контроля эффективности процедур наши стоматологи используют визиографию. Изображение высокого разрешения получается в режиме реального времени, а лучевая нагрузка на 90-95% меньше обычного рентгеновского снимка.
Если периодонтит не лечили много лет, а патологические очаги более 1 см в диаметре, то консервативная терапия не даст положительного результата. Хирургическое вмешательство также показано при трещинах корней и на шатающемся зубе. Наш стоматолог-хирург проведет одну из следующих операций:
Наш стоматолог-хирург проведет одну из следующих операций:
- Цистостомия – десну и переднюю стенку нагноившейся кисты рассекают, ставят дренаж, промывают антибиотиками и накладывают лечебные повязки.
- Цистэктомия – кисту удаляют через небольшой разрез на вестибулярной (щечной) поверхности десны.
- Апикальная резекция – удаляют до 1/3 поврежденного корня вместе с кистой (операция, сочетанная с цитсэктомией).
- Гемисекция – операция проводится только на многокорневых зубах, врач удаляет корень с кистой и часть коронки. Зуб укрепляют ортопедической шиной.
- Экстирпация – удаление зуба показано при разрушении всех корней, сильном искривлении каналов, перед имплантацией. Не сохраняют поврежденные периодонтитом зубы мудрости и сильно шатающиеся единицы.
Важно понимать, что ни один врач в Калининграде не даст гарантии полного излечения периодонтита с помощью консервативных методов. Об этом он уведомит перед началом лечения. Попытаться спасти зуб или же его удалить и настроиться на протезирование – решение принимает сам пациент.
Цена лечения периодонтита
Точно спрогнозировать общую стоимость лечения периодонтита в Калининграде довольно сложно. Все зависит не только от стадии болезни, но и от индивидуальной реакции организма на противовоспалительное лечение. Прайс с ценами на стоматологические процедуры размещен на нашем сайте.
При лечении периодонтита наши стоматологи постараются сохранить зуб, но не станут обнадеживать пациентов, предлагая заведомо неэффективную консервативную терапию. Лечение проводится под микроскопом, а потому риск повторного воспаления сведен к минимуму. Чтобы не терпеть боль и избежать долгого и порой дорогостоящего лечения, доверяйте свои зубы только опытным стоматологам. Высокую квалификацию наших врачей подтверждают размещенные на сайте дипломы и сертификаты об образовании. О результатах их работы можно судить по отзывам клиентов. Не медлите, Запишитесь на прием к стоматологу в удобное для вас время.
Вопросы – ответы
Какой врач лечит периодонтит?
Стоматолог-терапевт.
Как ускорить заживление десен после операции?
Соблюдайте гигиену полости рта, не употребляйте слишком холодную/горячую пищу. Откажитесь от курения и алкоголя. Стоматолог назначит полоскания. Соблюдайте прописанные врачом правила приема антибиотиков.
Болит зуб после лечения периодонтита. Это нормально?
Вполне. После первого сеанса промывания антибиотиками боль может немного усилится. Дискомфорт ощущается до двух месяцев.
Как понять, что периодонтит полностью вылечили?
Если в течение полугода после окончания лечения вас не беспокоят боли, а на рентгене нет патологических изменений, ваш зуб выздоровел.
Раткевич Милана Александровна
Стоматолог, пародонтолог
Используемая литература:
Периодонтит: этиология, патогенез, клиника, лечение. 2014
Диагностика и лечение пульпита и периодонтита. Ирина Луцкая, 2018
Возможны противопоказания. Необходима консультация специалиста.
Лечение периодонтита у взрослых в Харькове
Периодонтит – это воспалительное заболевание периодонта, возникающее у верхушки корня зуба. Периодонтом называют связки зуба, которые находятся в узкой щели заполняющей между костью и зубами. Периодонтиты являются более тяжелыми заболеваниями, чем кариес и пульпит. Воспалительный процесс возникает в результате поступления инфекции и токсинов через корневой канал в связки зуба.
Периодонтом называют связки зуба, которые находятся в узкой щели заполняющей между костью и зубами. Периодонтиты являются более тяжелыми заболеваниями, чем кариес и пульпит. Воспалительный процесс возникает в результате поступления инфекции и токсинов через корневой канал в связки зуба.
К сожалению, часто приходится сталкиваться с такими ситуациями, когда либо по вине пациента, не обратившегося своевременно за помощью, либо вследствие неудовлетворительно проведённой ранее пломбировки каналов, зуб начинает ныть, болеть при накусывании, вяло реагировать на холод, появляется характерное ощущение «выросшего зуба», неприятный запах и прочие симптомы периодонтита – воспаления корня зуба.
Основные симптомы периодонтита
- сильная боль при накусывании
- ощущение выросшего зуба
- острая пульсирующая боль
- локализованные болевые ощущения, которые усиливаются при постукивании по десне и жевании
Удаление зуба при периодонтите
Но не стоит торопиться удалять такой зуб: в современной стоматологии существует целая линейка препаратов и методик, позволяющих вылечить и сохранить такие, казалось бы, «безнадёжные» с точки зрения стоматологии ХХ века зубы. Это, конечно, не значит, что спасти можно любой, сколь угодно запущенный зуб. Но ещё раз хочется сказать: не спешите с удалением, это, как говорится, всегда успеется.
Это, конечно, не значит, что спасти можно любой, сколь угодно запущенный зуб. Но ещё раз хочется сказать: не спешите с удалением, это, как говорится, всегда успеется.
Любой зуб предпочтительнее иметь во рту, чем в плевательнице.
Виды периодонтитов
Выделяют две основные группы периодонтитов: хронический и острый. Как правило, острый периодонтит встречается чуть реже. Данный факт специалисты объясняют тем, что при развитии воспаления в тканях периодонта существует отток экссудата и больной может вовсе и не замечать, на протяжении нескольких лет наличия у него такого заболевания.
Острый периодонтит
Острый периодонтит имеет следующие симптомы: постоянные резкие давящие или рвущие боли в области причинного зуба, которые обязательно усиливаются от прикосновения, нажатия или постукивания по нему. Возникает чувство выросшего зуба. Присутствует отек мягких тканей губы, десны или щеки в области больного зуба, сам зуб имеет некоторую степень подвижности.
Довольно часто, на десне в проекции верхушки корня образуется свищ, из которого вытекает гной. Свищи чаще всего образуются при периодонтите у детей, но и у взрослых тоже бывают. Свищ представляет собой канал, который предназначен для оттока гнойного экссудата из воспалительного очага. Также увеличены лимфатические узлы.
Свищи чаще всего образуются при периодонтите у детей, но и у взрослых тоже бывают. Свищ представляет собой канал, который предназначен для оттока гнойного экссудата из воспалительного очага. Также увеличены лимфатические узлы.
На рентген снимке изменений в кости нет. Нарушается общее состояние организма.
Хронический периодонтит
Хронический периодонтит может не проявляться долгое время и вообще протекать без всяких симптомов. Единственное, что больной помнит это то, что этот зуб, когда-то давно, у него болел. При осмотре зуб сильно разрушен и его коронка изменена в цвете до серого, особенно в области шейки. Слизистая пастозная и отечная.
Обострение хронического периодонтита протекает с теми же симптомами что и острый, единственное отличие будет выявлено на рентген снимке. Любой хронический периодонтит разрушает костную ткань и это будет видно на рентгене.
Причины периодонтита
Стоматологи выделяют несколько основных причин возникновения данного заболевания:
- острое или хроническое воспаление пульпы зуба
- передозировка или удлинение времени действия девитализирующих препаратов (мышьяк) при лечении пульпита
- травма периодонта при удалении пульпы или обработке корневого канала
- при выведении пломбировочного материала за верхушку корня при лечении пульпита
- применение сильнодействующих антисептиков при лечении корневых каналов зуба
- проталкивание инфицированного содержимого корневого канала за верхушку корня
- аллергическая реакция периодонта на продукты бактериального происхождения и медикаменты
- механическая перегрузка зуба при ортодонтическом лечении
- завышение пломбы или искусственной коронки по прикусу
Чаще всего же периодонтит возникает из-за инфекции. Попадание инфекции в периодонт может быть также обусловлено такими заболеваниями как периостит и остеомиелит.
Попадание инфекции в периодонт может быть также обусловлено такими заболеваниями как периостит и остеомиелит.
Диагностика периодонтита
Врач ставит диагноз на основании анамнеза, клинической картины и дополнительных методов исследования: рентген или компьютерная томография.
Лечение периодонтита
Если вдруг так случилось, что у вас периодонтит то, вам немедленно следует обратиться к врачу.
Строго запрещается греть какими-либо способами область воспаления. Согревание только ухудшает состояние и повышает скорость развития воспалительного процесса в разы. Вам просто нужно почистить зубы, принять обезболивающее и идти быстро на прием. Затягивание процесса лечения в лучшем случае ведет к хроническим процессам, в худшем к серьезным осложнениям.
Хронический периодонтит: лечение
Лечение хронического периодонтита напрямую зависит от типа хронического воспаления.
Выделяют три типа хронического периодонтита:
- фиброзный,
- гранулирующий
- гранулематозный.

Лечат хронический фиброзный периодонтит как правило за 2-3 посещения. Такое довольно быстрое лечение объясняют тем, что при фиброзном периодонтите нет выраженных изменений, связанных с воспалением.
Первое посещение
В первое посещение проводится:
- диагностический рентген снимок
- обезболивание
- удаление пораженных кариесом твердых тканей зуба
- удаление мертвой пульпы или распломбировка каналов зуба (если зуб ранее лечился)
- инструментальная и медикаментозная (хлоргексидин) обработка всех корневых каналов.
- постановка временной пломбы
Второе посещение
На повторное посещение пациент обязательно приходит через 2-3 дня. В подавляющем большинстве случаев жалобы отсутствуют. Временную пломбу удаляют, лекарственные препараты также убирают из корневых каналов. Вновь промывают каналы антисептическими препаратами (хлоргексидин, гипохлорид натрия). Снова ставят временную пломбу.
Третье посещение
Через несколько дней после второго, необходимо прийти к стоматологу в третий раз. Будет проведен контроль эффективности лечения периодонтита с помощью рентгеновского снимка. Решение о постоянном пломбировании принимается в случае положительной динамики. Но сначала врач удаляет полностью весь пломбировочный материал и вновь промывает антисептиками. Каналы могут быть запломбированы разными методиками, но обычно пломбируют с помощью гуттаперчевых штифтов.
Будет проведен контроль эффективности лечения периодонтита с помощью рентгеновского снимка. Решение о постоянном пломбировании принимается в случае положительной динамики. Но сначала врач удаляет полностью весь пломбировочный материал и вновь промывает антисептиками. Каналы могут быть запломбированы разными методиками, но обычно пломбируют с помощью гуттаперчевых штифтов.
Затем ставят постоянную пломбу. В нашей стоматологии также проводится лечение кист и гранулем зубов.
Острый периодонтит: лечение
Острый периодонтит – это острый процесс воспаления, боли при этом возникли в первые. Острый периодонтит случается при неудачном лечении или вовсе не лечении пульпита.
Первое посещение
Обязательное условие, при первом посещении, обеспечить отток гноя и снять острое воспаление, а также интоксикацию организма.
Врач уделяет особое внимание рентген снимку с целью определить острый ли это периодонтит или же обострение хронического периодонтита. При обострении зуб подлежит удалению. Временная пломба не ставится, до второго посещения зуб должен быть открыт для оттока гноя. Перед приемом пищи зуб нужно закрывать ватным тампоном. При наличии свища или абсцесса иногда прибегают к хирургическим методам лечения.
Временная пломба не ставится, до второго посещения зуб должен быть открыт для оттока гноя. Перед приемом пищи зуб нужно закрывать ватным тампоном. При наличии свища или абсцесса иногда прибегают к хирургическим методам лечения.
Препараты могут быть назначены следующие: антибиотики или НПВС, например нимесил.
Второе посещение
Второе посещение назначают через два или три дня. Основные мероприятия сводятся к многократному промыванию всех каналов антисептиками. После промывания в каналы кладут длительно действующие лекарства и на зуб ставят временную пломбу.
Третье посещение
При положительной динамике лечения каналы промываются и пломбируются уже постоянными пломбировочными материалами. Для контроля необходимо сделать рентген снимок.
Каналы должны быть запломбированы до верхушки, иначе возможны рецидивы. В конце ставят постоянную пломбу.
Периодонтит не так просто лечить, как может показаться и перечисленных посещений может быть недостаточно. Лечить периодонтит нужно комплексно.
Профилактика и осложнения
К профилактике периодонтита относится своевременное лечение у стоматолога кариеса, пульпита и болезней десен. А также профилактические осмотры дважды в год.
Периодонтит обязательно нужно лечить. При отсутствии процесса лечения инфекция распространяется дальше на соседние ткани, при этом возникают более опасные заболевания. Флегмоны, абсцессы, гайморит и другие – это все может быть, если периодонтит не лечить.
Если у вас болит зуб при накусывании и нужно провести лечение периодонтита обращайтесь к нам по телефонам: 068 614 53 35 и 099 960 94 77. Харьков, ул. Сумская, 71.
Первичная консультация стоматолога бесплатно.
Автор статьи: стоматолог хирург к. мед.н., Кальчук Роман Олегович.
мед.н., Кальчук Роман Олегович.
Лечение пульпита и периодонтита в Иркутске по выгодной цене в клинике доктора Лютикова
Главная \ Услуги \ Лечение зубов и десен \ Лечение в каналах
Что такое пульпит и как он развивается:
Пульпит («пульпа» — сосудисто-нервный пучок в корнях зуба) – это воспаление зуба, как правило, инфекционного происхождения, когда микробы из кариозной полости попадают в пульпу, почему болит зуб, точнее «болит» нерв зуба, так как микробы добрались и до него.
Неинфекционный пульпит также имеет место быть. Причина – травма зуба или агрессивная работа над зубом бором. Как бы там не было, если по какой-либо причине к сосудисто-нервному пучку все же добрались зловредные микроорганизмы, воспалительного процесса с гниением не избежать. Что бы это не было зуб сильно болит– нерв зуба реагирует на острое раздражение.
Консервативное лечение пульпита заключается в наложении на нерв зуба лекарственных препаратов противовоспалительного и антисептического действия. Минус этого метода – ограниченность показаний.
Минус этого метода – ограниченность показаний.
Чаще приходится обращаться к другому методу лечения, когда пульпа, а значит нерв, из зубной полости удаляется, после осуществляется пломбирование каналов. Этот метод так и называется – депульпирование зуба. К слову, любое лечение периодонтита, пульпита путем обработки и пломбирования корней зуба зовется эндодонтическим лечением.
Эндодонтическое лечение проходит в несколько этапов:
- Корневые каналы подвергаются обработке – удаляется сосудисто-нервный пучок, специальный аппарат очищает каналы и придает им конусную форму для ликвидации микроорганизмов и обеспечения надежного пломбирования.
- Корневые каналы подвергаются медикаментозной обработке – специальными сильными антисептиками в виде растворов промываются каналы для надежной дезинфекции.
- Пломбирование корневых каналов зуба специальными составами со ставкой на герметичность.
- Реконструкция анатомической формы зуба с помощью пломбы или коронки.

(!) Если из-за пульпита болит зуб, лечение может потребовать несколько посещений стоматолога (от2 до 4). В зависимости от особенности случая могут проводиться дополнительные манипуляции и дополнительные этапы лечения. Часто при инфицированном корневом канале, аппаратная обработка сопровождается установкой временного лекарственного средства с противовоспалительным и антибактериальным действием. Лекарство устанавливается на 2-4 недели, после чего извлекается и проводится пломбирование.
Что такое периодонтит:
Периодонтитом называют воспалительный процесс в окружающих корень зуба тканях, часто сопровождается образованием «кисты» или «гранулемы» на зубном корне. Киста, гранулема появляются лишь на поздних стадиях периодонтита, они оказывают разрушительное действие на костную ткань около зуба. Если при пульпите болит нерв зуба, то в случае с периодонтитом болит ткань около зуба.
Причины возникновения периодонтита:
При проникновении болезнетворных микроорганизмов из ротовой полости в околозубную костную ткань развивается периодонтит. Как микробы попадают туда:
Как микробы попадают туда:
- Как правило, из корневых каналов зуба, то есть сначала – пульпит, потом – периодонтит.
- Бывают случаи некачественно проведенного лечения пульпита, когда остаточная инфекция с корней зуба переходит на окружающие зуб мягкие и твердые ткани.
- Еще одним путем для микробов в костную ткань служат глубокие слишком пародонтальные карманы.
- Наиболее редкой причиной развития периодонтита является неинфекционная причина, когда процесс возникает из-за механического воздействия – травма, неправильный прикус, большая нагрузка на зуб.
Периодонтит — симптомы:
Если периодонтит перешел в хроническую форму, то симптомы молчат до тех пор, пока не происходит обострения. Лишь изредка может проявляться дискомфортом и слегка болеть при надавливании. Десна около зуба может иметь свищ, через который периодически отходит гной, накапливаемый в кисте зуба. Когда речь идет о зубе мертвом – депульпированном – киста, гранулема себя никак не обнаруживают, часто их случайно замечают при проведении лечения соседних зубов или, когда периодонтит переходит на запущенную стадию и обостряется. При обострении появляется острое воспаление в тканях зуба, может быть отек, скапливается гной, почему болят зубы, расположенные по соседству к больному.
При обострении появляется острое воспаление в тканях зуба, может быть отек, скапливается гной, почему болят зубы, расположенные по соседству к больному.
Болит зуб – лечение проводится своевременно, так как проблема обнаружена; не болит зуб – лечение может быть проведено, а может быть не проведено. Хронический периодонтит обостряется при любых снижениях иммунитета, будь то простуда, переохлаждение и т.д.
Обострение хронического периодонтита сопровождается: пульсирующей болью, резкой болью при давлении на зуб, жевании; отеком щеки в области развития периодонтита; иногда повышением температуры и общим недомоганием. Даже если организм переборол обострение и боль прошла, это не говорит об отсутствии проблемы, и следующее обострение может быть таким, что потребуется удалять зуб.
Периодонтит — последствия:
Мы привыкли лечить зубы лишь, когда они болят. Но правильно ли это? Чем грозит затаившийся периодонтит? Знакомьтесь: все возможные последствия невылеченного периодонтита:
- Потеря зуба.

- Разъедание кистой костной ткани, что приводит к уменьшению ее объема. В этом случае будет невозможно или затруднительно восстановить утерянный зуб — провести имплантацию.
- Хроническая форма периодонтита – эта ваша постоянная «заначка» инфекции, а инфекция имеет свойство попадать в кровь, с которой разносится по органам и тканям. Обратите внимание, зубы расположены близко к головному мозгу, гайморовым пазухам, глазам и т.д.
- Причиной гайморита также могут стать больные верхние зубы.
Периодонтит — лечение:
Стопроцентное лечение периодонтита подразумевает удаление зуба и очищение зубной лунки, т.е. кисты. Такое удаление причины позволяет костной ткань вновь восстановиться. Если же периодонтит выражен небольшими воспаленными очагами допускается проведение терапевтического лечения, которое позволяет сохранить зуб. Такое лечение требует длительного времени и не всегда оно оказывается успешным. Сегодня удаление зуба – единственный способ стопроцентного излечения от периодонтита.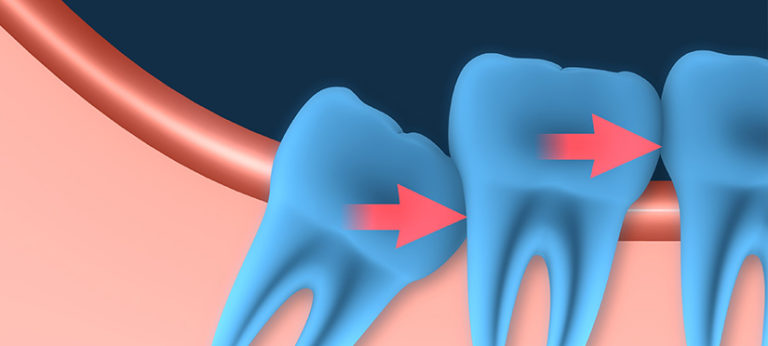 Лечение периодонтита на ранней стадии позволяет достичь успеха в большинстве случаев.
Лечение периодонтита на ранней стадии позволяет достичь успеха в большинстве случаев.
Терапевтическое лечение периодонтита проводится только одним методом – методом эндодонтического лечения, когда корневые каналы прочищаются и герметично пломбируются. Как вы заметили, лечение периодонтита аналогичное лечению пульпита.
Если же раннее зуб не был депульпирован, и не были запломбированы каналы, лечение периодонтита упрощается. Когда периодонтит поражает «мертвый» зуб, необходимо сначала прочистить каналы от предыдущей пломбы и заново запломбировать. Процедура эта может усложняться тем, что пломбировочный материал в корневых каналах может быть очень плотной, а сами каналы сужены, это может сделать невозможным пройти каналы до конца. При таком раскладе говорить об успешном терапевтическом лечении периодонтита не приходится – шансы крайне малы.
Но если корневые каналы все же получилось пройти до конца, то через них ликвидируется очаг воспаления. После устанавливается временная пломба, а внутрь закладывается средство с антимикробным и противовоспалительным действием. В зависимости от случая лекарство в зубе может меняться каждые 2-4 недели. При объективном улучшении канал промывается антисептиком и устанавливается постоянная пломба. Постоянную пломбу нужно установить качественно – это очень важно в лечении периодонтита. Ведь пломба стоит на пути инфекции к околозубным тканям. Если пломба негерметична, инфекция проникает к тканям, почему болят зубы.
В зависимости от случая лекарство в зубе может меняться каждые 2-4 недели. При объективном улучшении канал промывается антисептиком и устанавливается постоянная пломба. Постоянную пломбу нужно установить качественно – это очень важно в лечении периодонтита. Ведь пломба стоит на пути инфекции к околозубным тканям. Если пломба негерметична, инфекция проникает к тканям, почему болят зубы.
Современные стандарты послепериондонтального лечения подразумевают восстановление коронки зуба коронкой, так как пломба не способна в нужной мере уберечь зуб от появления трещин и сколов, что характерно депульпированному зубу.
Существует метод лечения периодонтита путем резекции верхушки корня, он позволяет сохранить зуб от удаления. Отсекается только верхушка зубного корня и кисты, которая при ней образовалась. Технология резекции заключается в выполнении надреза на десне и отверстия в костной ткани, откуда и удаляется киста и верхушка зубного корня. Однако операция такая показана не во всех случаях. Решение по ее проведению может принять только опытный хирург-стоматолог.
Решение по ее проведению может принять только опытный хирург-стоматолог.
Удаление зубов у пациентов с заболеваниями пародонта и процесс принятия клинических решений
Acta Stomatol Croat. 2019 июнь; 53(2): 141–149.
DOI: 10.15644/ASC53/2/6
, 1 , 1 , 1 , 2 и 1, 3
Информация о статье.
Цели
Изучить профессиональные аспекты, а также клинические и рентгенологические данные, которые влияют на решение об удалении зубов среди пародонтологов и стоматологов общей практики.
Материалы и методы
Выборка состояла из 150 (n=106 женщин и 44 мужчин) стоматологов (n=103 стоматологов общего профиля и 47 пародонтологов), которые ответили на вопросник, предназначенный для получения поперечной информации, связанной в основном с их уровнем обучение и опыт практической работы, а также их личное решение по ведению четырех пациентов с заболеваниями пародонта. Был проведен двумерный анализ для проверки связи между клиническими решениями и профессиональной информацией, полученной от стоматологов.
Был проведен двумерный анализ для проверки связи между клиническими решениями и профессиональной информацией, полученной от стоматологов.
Результаты
В отдельных случаях пародонтологи решили сохранить больше зубов, чем обычные стоматологи (p<0,05). В других случаях стоматологи с большим стажем практики предпочли большее количество удалений (p<0,05). Уровень заболеваний пародонта (50-92%), плохая гигиена полости рта (42,6-67,3%) и отсутствие структуры альвеолярной кости (43,2-79,3%) были наиболее распространенными причинами решения об удалении.
Выводы
Продвинутый уровень подготовки в области стоматологии, особенно пародонтологии, и многолетний практический опыт могут привести к более обоснованным решениям об удалении зубов в конкретных случаях.
Ключевые слова: Принятие клинических решений, пародонтология, радиология, удаление зубов 6 ). Ранняя диагностика и лечение, основанное на участии пациента и контроле бляшек, способствуют улучшению прогнозов. Помимо терапевтического подхода, существуют клинические данные, которые играют важную роль в прогнозе. Клиническая потеря прикрепления, глубина зондирования, подвижность зубов и вовлечение фуркаций являются соответствующими признаками пародонтита и, как таковые, могут определять клинические решения (9).0045 7 ).
Помимо терапевтического подхода, существуют клинические данные, которые играют важную роль в прогнозе. Клиническая потеря прикрепления, глубина зондирования, подвижность зубов и вовлечение фуркаций являются соответствующими признаками пародонтита и, как таковые, могут определять клинические решения (9).0045 7 ).
Кроме того, зубочелюстно-лицевая визуализация оказалась решающим инструментом для планирования лечения в пародонтологии ( 8 ). В частности, панорамные рентгенограммы представляют собой один из наиболее распространенных видов стоматологических обследований, используемых в стоматологической практике, что позволяет получить представление о границе между зубами и костями ( 9 ). За последние несколько лет стоматологические изображения стали еще более важными среди других достижений в пародонтологическом лечении. Первоначально ориентировался на профилактику ( 10 ), пародонтология стала центром комплексной терапии, включающей регенерацию тканей, улучшение общего состояния и реабилитацию полости рта ( 11 ).
Научный прогресс, достигнутый в челюстно-лицевой визуализации и пародонтологии, не только улучшил клиническую эффективность, но и привел к появлению широкого спектра доступных терапевтических возможностей. Выбор между этими вариантами стал сложной задачей для стоматологов и пациентов. Профессиональная подготовка в этой области, клинический опыт и социально-экономическое положение пациента считаются в научной литературе одними из факторов, влияющих на принятие решения (9).0045 12 — 14 ). Основываясь на гипотезе о том, что рентгенологические исследования влияют на процесс принятия решений и что несколько факторов могут влиять на терапевтический подход в пародонтологии, это исследование было направлено на оценку решений стоматологов о сохранении или удалении зубов у пациентов с заболеваниями пародонта.
Дизайн исследования
Количественное кросс-секционное и обсервационное исследование на основе вопросников было разработано и проведено после одобрения местного Комитета по этике исследований человека (протокол: 64611317. 6.0000.5083).
6.0000.5083).
Условия и участники
Целевая выборка состояла из стоматологов общей практики (группа 1) и пародонтологов (группа 2) Гоянии – столицы Центральной Бразилии. Критерии включения в Группу 1 включали стоматологов, зарегистрированных в Государственном совете стоматологии И (которые работают в общей стоматологии ИЛИ любой другой специальности, отличной от пародонтологии). Государственный совет стоматологии. В обеих группах критерием исключения были стоматологи с профессиональной практикой за пределами столицы. Во время выборки 423 стоматолога общей практики и 84 пародонтолога были охвачены в их стоматологических кабинетах, профессиональных встречах и на курсах обучения.
Переменные
Стоматологи, охваченные на этапе выборки, получили электронные или бумажные копии адаптированного вопросника ( 15 ). Анкеты были разработаны для получения личной информации от каждого стоматолога, такой как пол, возраст, область практики (пародонтолог или нет), многолетний опыт работы и тип программы бакалавриата (государственная или частная). Кроме того, четыре случая были представлены стоматологам (). Каждый случай имел краткое описание и панорамную рентгенограмму ().
Кроме того, четыре случая были представлены стоматологам (). Каждый случай имел краткое описание и панорамную рентгенограмму ().
Открыть в отдельном окне
– Панорамная рентгенограмма пациента, представленная в случае №1
Открыть в отдельном окне
– Панорамная рентгенограмма пациента, представленная в случае №2
Открыть в отдельном окне
– Панорамная рентгенограмма пациента, представленная в случае № 3
Открыть в отдельном окне
– Панорамная рентгенограмма пациента, представленная в случае № 4
Таблица 1
– Описание четырех случаев, представленных стоматологам общей практики и пародонтологам в анкета
| Case | Sex | Age | General health | Bad habits | Current prosthesis | Oral гигиена | зондирование глубина | зуб подвижность | персонал will |
|---|---|---|---|---|---|---|---|---|---|
| 1 | F | 55 | No systemic diseases | None | A pair of maladaptive removable partial prostheses | Poor | Teeth #17,37,47: 6мм. 4 мм во все остальные зубы 4 мм во все остальные зубы | Все зубы с класс 2 | Поддержание ее зубов и дальнейшее протезирование |
| 2 | M | 48 | Отсутствие системных заболеваний | Курение и употребление алкоголя | Единичный дезадаптивный съемный частичный протез на верхней челюсти | Плохое качество | Зубы #13,15: 4 мм; #16,17,18: 6мм; № 27, 37, 36, 48: 9 мм | Зубья № 35, 45: класс 1; №36,48: 3 класс. Все зубы верхней челюсти: 2 класс Все зубы верхней челюсти: 2 класс | Удаление всех зубов. |
| 3 | M | 65 | Тучный | Сахароед | Одиночный дезадаптивный съемный частичный протез нижней челюсти | Плохое качество | Зубья: № 38, 34, 47: 8 мм; | Зубы верхней челюсти: класс 1; mandibular teeth: grade 2 | Having long-term better outcomes |
| 4 | F | 80 | Diabetes mellitus type I, chronic kidney disease and hypertension all controlled | None | Complete upper denture and partial протез нижней челюсти, как съемный, так и неприспособленный | Poor | Зубы #33,42,43: 8 мм; #32,41: 10 мм | #33,42,43: 2 класс; №32,41: 3 класс (обе шины вместе) | Поддержание всех зубов |
Открыть в отдельном окне
Ж: женщина; М: мужчина; возраст, выраженный в годах, и репрезентативная глубина зондирования для всех поверхностей зуба. Случаи № 1, 2, 3 и 4 проиллюстрированы соответственно. Стоматологическая кодировка по Международной стоматологической федерации.
Случаи № 1, 2, 3 и 4 проиллюстрированы соответственно. Стоматологическая кодировка по Международной стоматологической федерации.
Измерения данных
После ознакомления с клиническими случаями стоматологи должны были предоставить свое решение для лечения каждого пациента. Каждому пациенту было предложено четыре варианта лечения оставшихся зубов: I) сохранение всех зубов; II) удаление 3 зубов и менее; III) удаление более 3-х зубов; и IV) удаление всех зубов. Тем, кто принял решение об извлечении, были запрошены дополнительные обоснования. Доступными обоснованиями были: а) тяжесть заболевания пародонта, б) отсутствие структуры альвеолярной кости; в) плохая гигиена полости рта; г) соотношение затрат и результатов; д) осталось мало зубов; е) простота конструирования протезов; ж) эстетические потребности; и h) личная воля пациента. Стоматологи могли предоставить обоснования, основанные на одном или нескольких вариантах.
Статистические методы
Данные были проанализированы с описательной статистикой абсолютной и относительной частоты количественного решения стоматологов, которые были за или против удаления зубов.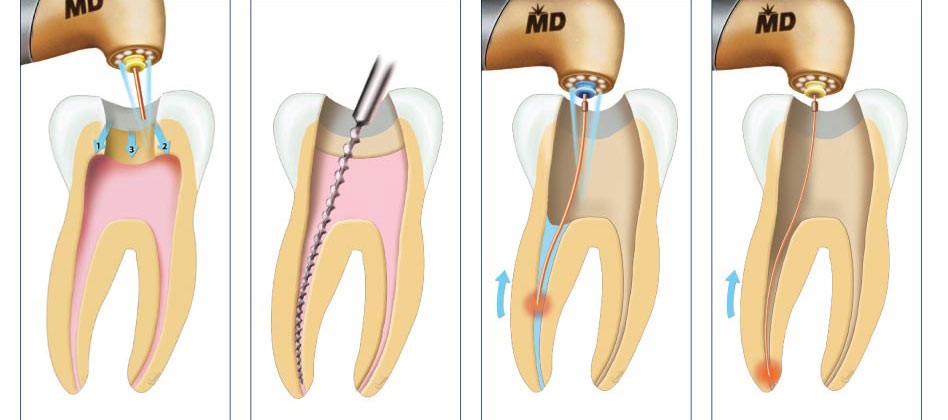 Критерий хи-квадрат и коэффициент корреляции Пирсона использовались для оценки потенциальной связи между решениями об удалении зубов в зависимости от уровня образования и подготовки стоматологов (пародонтология или нет), их опыта работы (выраженного в годах) и их тип программы бакалавриата (государственная или частная). Статистический анализ проводили с использованием программного пакета IBM SPSS 24.0 (IBM Crop., Армонк, Нью-Йорк, США). Уровень значимости был установлен на уровне 5%.
Критерий хи-квадрат и коэффициент корреляции Пирсона использовались для оценки потенциальной связи между решениями об удалении зубов в зависимости от уровня образования и подготовки стоматологов (пародонтология или нет), их опыта работы (выраженного в годах) и их тип программы бакалавриата (государственная или частная). Статистический анализ проводили с использованием программного пакета IBM SPSS 24.0 (IBM Crop., Армонк, Нью-Йорк, США). Уровень значимости был установлен на уровне 5%.
На анкету ответили 150 (35,5%) стоматологов, из которых 103 (68,7%) стоматолога общей практики и 47 (31,3%) пародонтолога. Всего 44 (29,3%) стоматолога были мужчинами и 106 (70,7%) женщинами. Сто два стоматолога (70,3%) были в возрасте до 30 лет и 43 (29,7%) были старше 30 лет. Большинство стоматологов (n=123; 82%) имели опыт работы менее 15 лет.
В случае № 1 () 63 (42%) и 84 (56%) стоматолога решили сохранить все зубы верхней и нижней челюсти соответственно. В случае № 2 (б) большинство стоматологов приняли решение об удалении менее 3 зубов на верхней (n=86; 57,3%) и нижнечелюстной дугах (n=139). ; 92,7%). В случае № 3 (72) семьдесят два (48%) стоматолога приняли решение об удалении менее трех зубов на нижнечелюстной дуге. В случае № 4 (б) большинство стоматологов (n=125; 83,3%) приняли решение об удалении всех зубов, в то время как только 7 (4,7%) приняли противоположное решение (сохранение всех зубов) ().
; 92,7%). В случае № 3 (72) семьдесят два (48%) стоматолога приняли решение об удалении менее трех зубов на нижнечелюстной дуге. В случае № 4 (б) большинство стоматологов (n=125; 83,3%) приняли решение об удалении всех зубов, в то время как только 7 (4,7%) приняли противоположное решение (сохранение всех зубов) ().
Таблица 2
– Абсолютная и относительная частота клинических решений по поводу удаления верхней и нижней челюсти0042 Case #1 Case #2 Case #3 Case #4 Maxilla Mandible Maxilla Mandible Maxilla Mandible Mandible 177 Maintaining 42%(63) 56%(84) 4,7%(7) 4%(6) 98%(147) 8,7%(13) 4,7%(7) 4,7%(7) 1177 4,7%(7) 117749494. 7%(7).
7%(7). 32.7%(49) 22%(33) 57.3%(86) 92.7%(139) 0.7%(1) 48%(72) 11.3%(17) 00327 18,7%(28) 0,7%(1) Экстракт All 14,7%(22) 14,7%(22) 2%(3) 14,7%(22) 2%(3) 7,7%(22).
0%(0) 23,3%(35) 83,3%(125)
Открыть в отдельном окне
Варианты 1, 2, 3 и 4 соответственно показаны на рис.
Статистически значимые ассоциации наблюдались между клиническим решением в случае № 1 и уровнем образования и подготовки врачей-стоматологов (p<0,05). В частности, пародонтологи чаще принимают решение о сохранении зубов (). В случаях № 2 и 3 время практического опыта играло значительную роль в принятии клинического решения (p<0,05). Более опытные стоматологи решились на большее количество удалений (). В случае № 4 ассоциация не имела статистической значимости (p>0,05, ). Статистически значимые связи наблюдались между уровнем образования и подготовки и стажем практической работы (р<0,05). т.е. Большинство пародонтологов имели больший опыт, в то время как большинство общих стоматологов имели меньший стаж (р=0,001).
Таблица 3
– Сравнение уровня образования и подготовки, стажа практики и типа программы бакалавриата и решение об отчислении или нет в случае №1
| 1 Переменные 2 Decision | ||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Maxilla | Mandible | |||||||||||
| Maintaining | <3 teeth | >3 teeth | p | Maintaining | <3 teeth | >3 teeth | p | |||||
| Level of education | General dentist | 35. 9%(37) 9%(37) | 35.9%(37) | 26.2% (27) | 0.22 | 47.6%(49) | 26.2%(27) | 24.3%(25) | 0.01* | |||
| Periodontologist | 54.2%(26) | 25%(12) | 18,75%(9) | 72,9%(35) | 12. 5%(6) 5%(6) | 12.5%(6) | ||||||
| Time of experience | <15 years | 39%(48) | 35.77%(44) | 23.6%(29) | 0,26 | 54,5%(67) | 22%(27) | 22%(27) | 0,86 | |||
| > 15 лет | 55,5,5%(15) | > 15 лет | 55,5%(15) | > 15 лет | 55,5%(15) | > 15 лет | 55,5,5%(15) | > 15 лет | 55,5,5%(15) 9017) %(7) | 63%(17) | 22,2%(6) | 14,8%(4) |
Бакалавриат. программа программа | Public | 43.4%(33) | 34.2%(26) | 21.1%(16) | 0.90 | 56.6%(43) | 25%(19) | 17.1%(13) | 0,80 | |||
| Private | 40,5%(30) | 32%(23) | 27%(20) | 55,4%(41) | 18. 9. 9. | 55,4%(41) | 18. | 55,4%(41) | 18. | 55,4%(41). | ||
Открыть в отдельном окне
*Статистически значимый исход с уровнем значимости 5%.
Таблица 4
– Сопоставление уровня образования и подготовки, стажа практики и типа программы бакалавриата и решение об отчислении или нет в случае № 2
| 1 Переменные 2 Decision | |||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Maxilla | Mandible | ||||||||||||
| Maintaining | <3 teeth | >3 teeth | p | Maintaining | <3 teeth | >3 teeth | p | ||||||
| Level of education | General dentist | 4.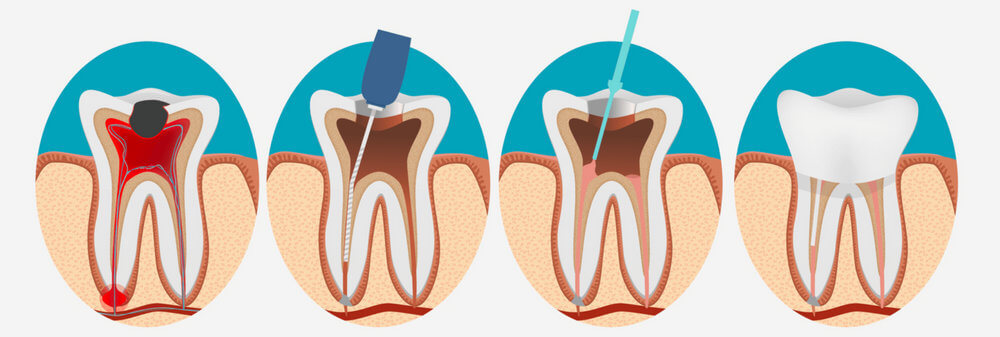 8%(5) 8%(5) | 61.2%(64) | 33.1% (34) | 0,17 | 3,9%(4) | 91,3%(94) | 4,8%(5) | 0,30 | ||||
| Пайероундолог | 7|||||||||||||
| Падрионтолог | 77|||||||||||||
| 777 | |||||||||||||
| 777 | |||||||||||||
| 77 | |||||||||||||
| 77 | |||||||||||||
| 77 . | 48,9%(23) | 4,3%(2) | 95.7%(45) | 0%(0) | |||||||||
| Time of experience | <15 years | 5.7%(7) | 61%(75) | 33.3%(41) | 0.03* | 4.9%(6) | 91.1%(112) | 4%(5) | 0. 27 27 | ||||
| >15 years | 0%(0) | 40.7%(11) | 59.3 %(16) | 0%(0) | 100%(27) | 0%(0) | |||||||
| Бакалавриат. программа | Public | 5.3%(4) | 57.9%(44) | 36.8%(28) | 0.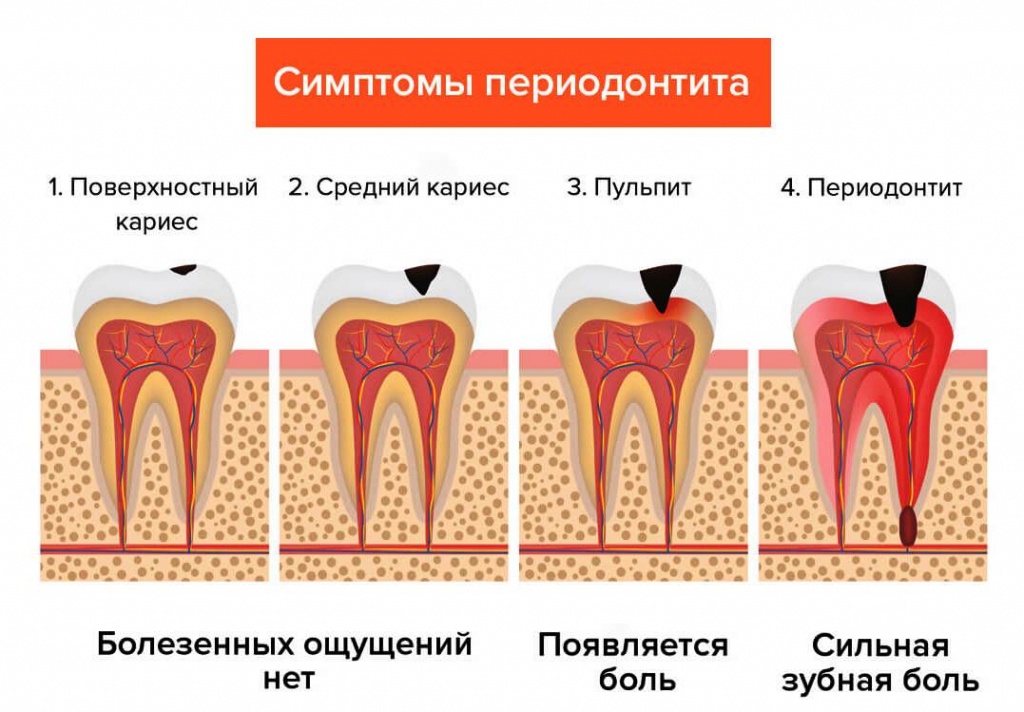 91 91 | 3.95%(3) | 92.1%(70) | 3.95%(3) | 0,91 | ||||
| Private | 4,1%(3) | 56,7%(42) | 39,2%(29) | 4,1%(3) | 93,2% | 4,1%(3) | 93,2%93,2% | 4,1%(3) | 93,2% | 4,1%(3) | 93,2% | 4,1%(3) | 93,2% | .
Открыть в отдельном окне
*Статистически значимый исход с уровнем значимости 5%.
Таблица 5
– Сопоставление уровня образования и подготовки, стажа практики и типа программы бакалавриата и решение об отчислении или нет в случае №3
| 1 Переменные 2 Decision | |||||||||
|---|---|---|---|---|---|---|---|---|---|
| Maxilla | Mandible | ||||||||
| Maintaining | <3 teeth | >3 teeth | p | Maintaining | <3 teeth | >3 teeth | p | ||
| Level of education | General dentist | 98. 05%(101) 05%(101) | 0%(0) | 0% (0) | 0.14 | 8.7%(9) | 52.4%(54) | 36.9%(38) | 0.18 |
| Periodontologist | 97.9%(46) | 2.1%(1) | 0%(0) | 8,5%(4) | 38,3%(18) | 53. 2%(25) 2%(25) | |||
| Time of experience | <15 years | 99.2%(122) | 0%(0) | 0%(0) | 0.03* | 9.8% (12) | 51,2%(63) | 38,2%(47) | 0,09* |
| > 15 лет | 92,6%(25) | 3,8% | 92,6%(25) | ,8%(1) ,6%(25) | ,8%(1) ,6%(25) | 9017,8%.3,7%(1) | 33,3%(9) | 59,3%(16) | |
| Бакалавр. программа | Public | 100%(76) | 0%(0) | 0%(0) | 0.30 | 10.6%(8) | 44.7%(34) | 44.7%(34) | 0. 54 54 |
| Private | 95.9%(71) | 1.4%(1) | 0%(0) | 6.7%(5) | 51.3%(38) | 39.1%(29) | |||
Открыть в отдельном окне
*Статистически значимый исход с уровнем значимости 5%.
Таблица 6
– Сравнение уровня образования и подготовки, стажа практики и вида программы бакалавриата и решение об отчислении или нет в случае №4 Решение
 9%(4)
9%(4) 

Открыть в отдельном окне
*Статистически значимый результат с уровнем значимости 5%.
Тяжесть заболевания пародонта, отсутствие структуры альвеолярной кости и плохая гигиена фигурировали как наиболее распространенные причины, оправдывающие решение об удалении. Тяжесть заболеваний пародонта достигала 50%, 92%, 83,3% и 86% в случаях № 1, 2, 3 и 4 соответственно. Недостаточность альвеолярной структуры кости достигала 43,2%, 59,3%, 50,7% и 79,3% в тех же случаях, а плохая гигиена достигала 42,6%, 67,3%, 43,3% и 60%.
Заболевание пародонта может проявляться разрушением поддерживающей зуб ткани ( 16 ) и может привести к функциональному и эстетическому повреждению пораженных пациентов ( 17 ). В новую эру научного развития решение об удалении зубов с заболеваниями пародонта является сложной задачей, особенно потому, что в стоматологии доступно множество терапевтических альтернатив, таких как биоматериалы для регенерации тканей (9). 0045 18 ). Недавние исследования показали, насколько положительным является прогноз сохранения и лечения зубов. В недавнем систематическом обзоре литературы ( 19 ) выживаемость пародонтальных зубов сравнивалась с выживаемостью зубных имплантатов. Авторы показали, что у пациентов, получающих оптимальную терапию, приживаемость зубов не уступает приживаемости имплантатов. Эти результаты предполагают, что удаление с последующей имплантационной реабилитацией следует рассматривать как индивидуальный случай. Другими словами, пациенты с пародонтитом в анамнезе могут развиться в пациентов с периимплантатным заболеванием (9).0045 20 ).
0045 18 ). Недавние исследования показали, насколько положительным является прогноз сохранения и лечения зубов. В недавнем систематическом обзоре литературы ( 19 ) выживаемость пародонтальных зубов сравнивалась с выживаемостью зубных имплантатов. Авторы показали, что у пациентов, получающих оптимальную терапию, приживаемость зубов не уступает приживаемости имплантатов. Эти результаты предполагают, что удаление с последующей имплантационной реабилитацией следует рассматривать как индивидуальный случай. Другими словами, пациенты с пародонтитом в анамнезе могут развиться в пациентов с периимплантатным заболеванием (9).0045 20 ).
В первом случае у больного был общехронический пародонтит средней степени тяжести. Стоматологи в основном придерживались консервативного подхода. На их решение о сохранении зубов верхней (42%) и нижней челюсти (56%), вероятно, повлияла меньшая тяжесть заболевания по сравнению с другими случаями. С пародонтальной точки зрения, эти зубы можно сохранить и лечить с хорошим прогнозом.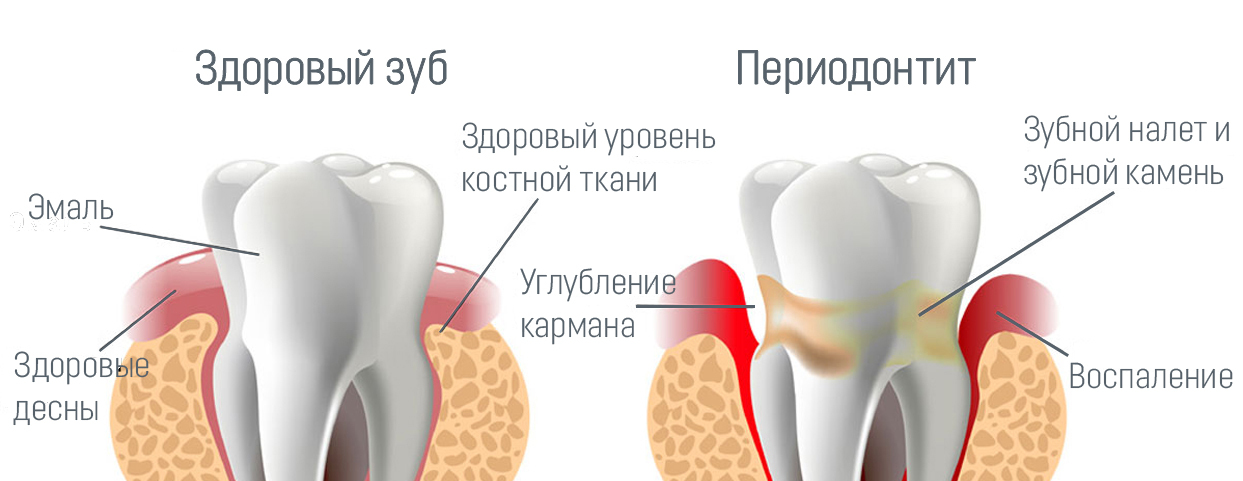 На решение тех, кто решился на удаление, повлияла комбинация факторов, таких как плохая гигиена полости рта и отсутствие структуры альвеолярной кости. Важно отметить, что соотношение затрат и результатов оправдывало решение об удалении в 30,4% случаев. Тем не менее, научная литература показывает, что лечение пародонта может иметь лучшее соотношение затрат и результатов по сравнению с удалением с последующей реабилитацией с помощью имплантатов и протезов (9).0045 21 — 23 ). Кроме того, более глубокий анализ первого случая показал статистически значимые различия между пародонтологами и стоматологами общей практики. Решения о меньшем количестве удалений были приняты пародонтологами, в то время как общие стоматологи использовали более инвазивные подходы. Эти результаты показывают важную роль образования и обучения стоматологии для выбора более консервативных терапевтических подходов ( 12 , 15 ).
На решение тех, кто решился на удаление, повлияла комбинация факторов, таких как плохая гигиена полости рта и отсутствие структуры альвеолярной кости. Важно отметить, что соотношение затрат и результатов оправдывало решение об удалении в 30,4% случаев. Тем не менее, научная литература показывает, что лечение пародонта может иметь лучшее соотношение затрат и результатов по сравнению с удалением с последующей реабилитацией с помощью имплантатов и протезов (9).0045 21 — 23 ). Кроме того, более глубокий анализ первого случая показал статистически значимые различия между пародонтологами и стоматологами общей практики. Решения о меньшем количестве удалений были приняты пародонтологами, в то время как общие стоматологи использовали более инвазивные подходы. Эти результаты показывают важную роль образования и обучения стоматологии для выбора более консервативных терапевтических подходов ( 12 , 15 ).
Во втором случае у больного был генерализованный запущенный хронический пародонтит. Несмотря на далеко зашедшую стадию заболевания, у пациентов было больше зубов по сравнению с таковыми в первом случае. Подвижность зубов 3 степени, обнажение бифуркации корня, курение и употребление алкоголя сыграли большую роль в неблагоприятном прогнозе (9).0045 24 , 25 ). Большинство стоматологов приняли решение об удалении менее 3 зубов на верхней (57,3%) и нижней (92,7%) дугах. Интересно, что 2% стоматологов решили удалить все зубы (включая те, которые можно сохранить с помощью пародонтологического лечения), решение, не подкрепленное научной литературой. Популяризация и доступность зубных имплантатов сделали удаление более распространенным и альтернативным выбором для пациентов, которым нужны краткосрочные решения. При этом количество зубов, рекомендованных к удалению, было связано со временем практического опыта (p<0,05). Стоматологи с более чем 15-летним опытом работы решили удалить большее количество зубов. В целом, эти стоматологи были в основном пародонтологами, и благодаря своему личному опыту в подобных случаях они могли предсказать отсутствие успеха при описанных внутриротовых условиях и дополнительных привычках к курению и употреблению алкоголя, о которых сообщил пациент.
Несмотря на далеко зашедшую стадию заболевания, у пациентов было больше зубов по сравнению с таковыми в первом случае. Подвижность зубов 3 степени, обнажение бифуркации корня, курение и употребление алкоголя сыграли большую роль в неблагоприятном прогнозе (9).0045 24 , 25 ). Большинство стоматологов приняли решение об удалении менее 3 зубов на верхней (57,3%) и нижней (92,7%) дугах. Интересно, что 2% стоматологов решили удалить все зубы (включая те, которые можно сохранить с помощью пародонтологического лечения), решение, не подкрепленное научной литературой. Популяризация и доступность зубных имплантатов сделали удаление более распространенным и альтернативным выбором для пациентов, которым нужны краткосрочные решения. При этом количество зубов, рекомендованных к удалению, было связано со временем практического опыта (p<0,05). Стоматологи с более чем 15-летним опытом работы решили удалить большее количество зубов. В целом, эти стоматологи были в основном пародонтологами, и благодаря своему личному опыту в подобных случаях они могли предсказать отсутствие успеха при описанных внутриротовых условиях и дополнительных привычках к курению и употреблению алкоголя, о которых сообщил пациент.
В третьем случае у пациента было стабильное состояние пародонта зубов верхней челюсти, но пародонтит зубов нижней челюсти. Иными словами, больной был более требователен к срокам и продолжительности лечения. На верхней челюсти только один стоматолог принял решение об удалении 17 и 27 зубов. На нижней челюсти большинство стоматологов (48%) решили удалить менее 3 зубов. Тяжесть заболевания пародонта (83,3%) и отсутствие структуры альвеолярной кости (50,7%) были наиболее распространенными причинами решения об удалении. Эти результаты показывают, что клинические аспекты заболевания являются значимыми факторами для принятия решения о том, следует ли проводить экстракцию. Пародонтологи могут быть более обоснованными при принятии решения об удалении, поскольку они лучше понимают клинические признаки заболеваний пародонта. Этот факт подтверждается связью времени практического опыта и количества удалений, что показывает, что пародонтологи могут указать больше удалений в конкретных случаях благодаря своим знаниям и опыту в этой области.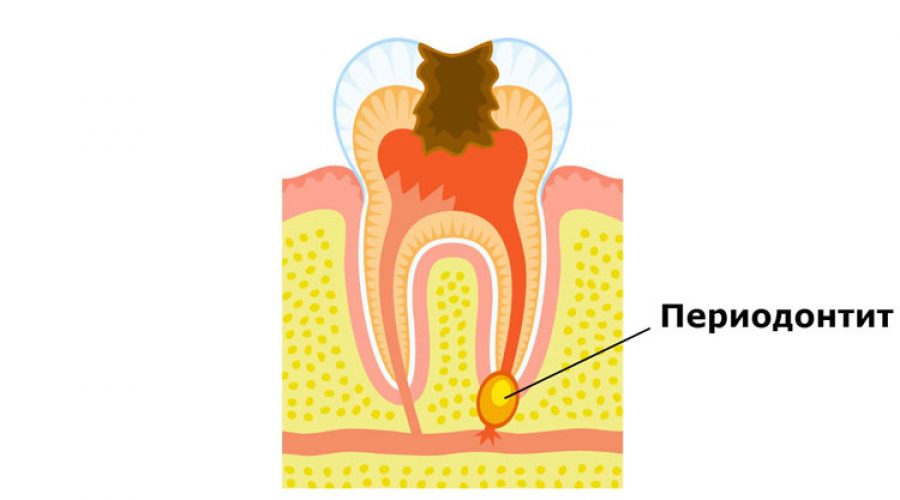
В четвертом случае у пациента отсутствовали зубы на верхней челюсти и плохо поддерживались зубы на нижней челюсти. Несмотря на то, что проводилось лечение пародонта (хирургическое или нет), прогноз был неблагоприятным. Большинство стоматологов (83,3%) решили удалить все зубы. Тех, кто решил сохранить зубы, мог поддержать принцип автономии биоэтики ( 26 ), который позволяет пациенту участвовать в процессе принятия клинического решения (пациент хотел сохранить свои зубы). Тяжесть пародонтита (86%), отсутствие структуры альвеолярной кости (79%).0,3%) и плохая гигиена полости рта (60%) были наиболее распространенными причинами, которые привели к решению об удалении. Эти факторы в сочетании с возрастом пациентки и ее клиническим состоянием могут обосновать решение об удалении.
Как и в большинстве опросов на основе анкет, это исследование было разработано для моделирования клинического сценария с четырьмя случаями для изучения и иллюстрации процесса принятия решений в пародонтологии.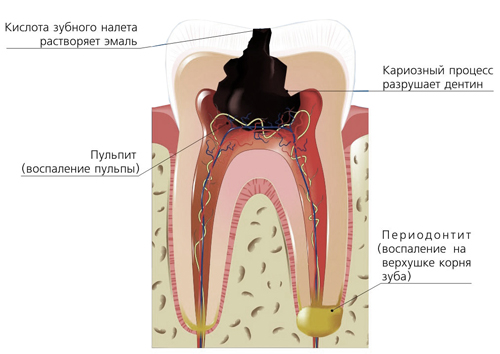 Будущие исследования должны быть структурированы таким образом, чтобы более конкретно изучить уровень знаний в области пародонтологии и его влияние на решение более сложных и подробных клинических случаев. Кроме того, разработанный вопросник следует протестировать и утвердить на других популяциях, чтобы собрать более широкий спектр данных и сделать возможным сравнение конкретных популяций в будущем.
Будущие исследования должны быть структурированы таким образом, чтобы более конкретно изучить уровень знаний в области пародонтологии и его влияние на решение более сложных и подробных клинических случаев. Кроме того, разработанный вопросник следует протестировать и утвердить на других популяциях, чтобы собрать более широкий спектр данных и сделать возможным сравнение конкретных популяций в будущем.
В отношении удаления зубов на процесс принятия клинических решений стоматологами общей практики и пародонтологами влияли уровень заболевания пародонта, уровень гигиены полости рта пациента и уровень оставшейся альвеолярной кости.
Как и ожидалось, на процесс принятия клинического решения повлияли специфические обстоятельства, но в большинстве случаев пародонтологи были менее инвазивны и чаще принимали решение о сохранении зубов с последующим терапевтическим наблюдением.
Конфликт интересов: Авторы сообщают об отсутствии конфликта интересов.
1.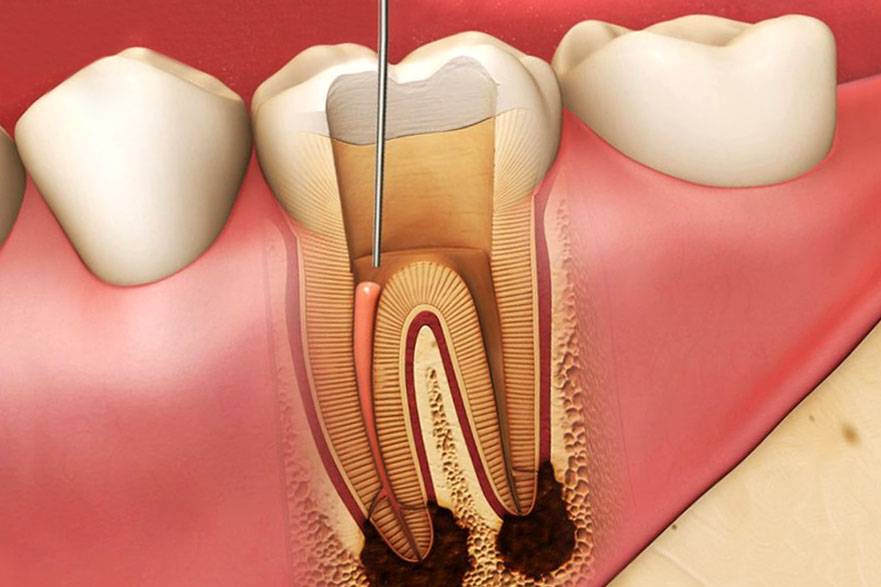 Кассебаум Н.Дж., Бернабе Э., Дахия М., Бхандари Б., Мюррей С.Дж., Марсенес В.
Глобальное бремя тяжелого пародонтита в 1990-2010 гг.: систематический обзор и метарегрессия.
Джей Дент Рез. 2014. Ноябрь; 93 (11): 1045–53. 10.1177/0022034514552491 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
Кассебаум Н.Дж., Бернабе Э., Дахия М., Бхандари Б., Мюррей С.Дж., Марсенес В.
Глобальное бремя тяжелого пародонтита в 1990-2010 гг.: систематический обзор и метарегрессия.
Джей Дент Рез. 2014. Ноябрь; 93 (11): 1045–53. 10.1177/0022034514552491 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
2. Eke PI, Dye BA, Wei L, Slade GD, Thornton-Evans GO, Borgnakke WS, et al. Обновленная информация о распространенности пародонтита среди взрослых в США: NHANES 2009.до 2012 года. J Пародонтол. 2015. Май; 86 (5): 611–22. 10.1902/jop.2015.140520 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
3. Rozier RG, White BA, Slade GD. Тенденции заболеваний полости рта среди населения США. Дж. Дент, образование. 2017. Август; 81 (8): eS97–109. 10.21815/JDE.017.016 [PubMed] [CrossRef] [Google Scholar]
4. Batista MJ, Lawrence HP, Sousa ML.
Классификация потери зубов: факторы, связанные с новой классификацией в группе взрослого населения.
Сьен Сауд Коле. 2015. Сен;20(9)): 2825–35. 10.1590/1413-81232015209.17322014 [PubMed] [CrossRef] [Google Scholar]
10.1590/1413-81232015209.17322014 [PubMed] [CrossRef] [Google Scholar]
5. Irie K, Tomofuji T, Ekuni D, Morita M, Shimazaki Y, Darveau RP. Влияние оральных комменсальных бактерий на деградацию соединительной ткани пародонта у мышей. J Пародонтол. 2015. Июль; 86 (7): 899–905. 10.1902/jop.2015.150006 [PubMed] [CrossRef] [Google Scholar]
6. Goh V, Corbet EF, Leung WK. Влияние гиперчувствительности дентина на качество жизни, связанное со здоровьем полости рта, у лиц, получающих поддерживающую пародонтологическую помощь. Дж. Клин Пародонтол. 2016;43(7):595–602. 10.1111/jcpe.12552 [PubMed] [CrossRef] [Google Scholar]
7. Zitzmann NU, Krastl G, Hecker H, Walter C, Waltimo T, Weiger R. Стратегические соображения при планировании лечения: решение о том, когда лечить, удалять или заменять сомнительный зуб. Джей Простет Дент. 2010. Авг; 104 (2): 80–91. 10.1016/S0022-3913(10)60096-0 [PubMed] [CrossRef] [Google Scholar]
8. Corbet EF, Ho DK, Lai SM.
Рентгенограммы в диагностике и лечении заболеваний пародонта. Ост Дент Дж. 2009; 54
Приложение 1: S27–43. 10.1111/j.1834-7819.2009.01141.x [PubMed] [CrossRef] [Google Scholar]
Ост Дент Дж. 2009; 54
Приложение 1: S27–43. 10.1111/j.1834-7819.2009.01141.x [PubMed] [CrossRef] [Google Scholar]
9. White SC, Pharoah MJ. Оральная радиология – принципы и интерпретация. 7-е изд. Мэриленд-Хайтс: Мосби Эльзевир; 2015. [Google Scholar]
10. Американская академия пародонтологии. Комплексная пародонтологическая терапия: заявление Американской академии пародонтологии. J Пародонтол. 2011. Июль; 82 (7): 943–9. 10.1902/jop.2011.117001 [PubMed] [CrossRef] [Google Scholar]
11. Kornman KS, Giannobile WV, Duff GW. Quo vadis: какое будущее у пародонтологии? Как мы туда доберемся? Пародонтология 2000. 2017;75(1):353–71. 10.1111/prd.12217 [PubMed] [CrossRef] [Google Scholar]
12. Биграс Б.Р., Джонсон Б.Р., Беголе Э.А., Венкус К.С. Различия в принятии клинических решений: сравнение специалистов и стоматологов общей практики. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2008. Июль; 106 (1): 139–44. 10.1016/j.tripleo.2008.01.037 [PubMed] [CrossRef] [Google Scholar]
13. Junges R, Zitzmann NU, Walter C, Rösing CK.
Принятие решений поставщиками стоматологических услуг в отношении ухода за скомпрометированными зубами и показаний к имплантационной терапии: анализ пола и зачисление на преподавательские должности.
Clin Oral Implants Res. 2014. Сен;25(9)): 1027–33. 10.1111/clr.12206 [PubMed] [CrossRef] [Google Scholar]
Junges R, Zitzmann NU, Walter C, Rösing CK.
Принятие решений поставщиками стоматологических услуг в отношении ухода за скомпрометированными зубами и показаний к имплантационной терапии: анализ пола и зачисление на преподавательские должности.
Clin Oral Implants Res. 2014. Сен;25(9)): 1027–33. 10.1111/clr.12206 [PubMed] [CrossRef] [Google Scholar]
14. Hybels CF, Wu B, Landerman LR, Liang J, Bennett JM, Plassman BL. Тенденции кариеса зубов среди людей среднего и пожилого возраста в Соединенных Штатах: социально-экономические различия сохраняются с течением времени. Дж. Дент общественного здравоохранения. 2016;76(4):287–94. 10.1111/jphd.12153 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
15. Zitzmann NU, Scherrer SS, Weiger R, Lang NP, Walter C.
Предпочтения стоматологов в сохранении пораженных зубов в зависимости от их профессионального статуса: имплантаты вместо моляров верхней челюсти, пораженных пародонтом?
Clin Oral Implants Res. 2011;22(2):143–50. 10.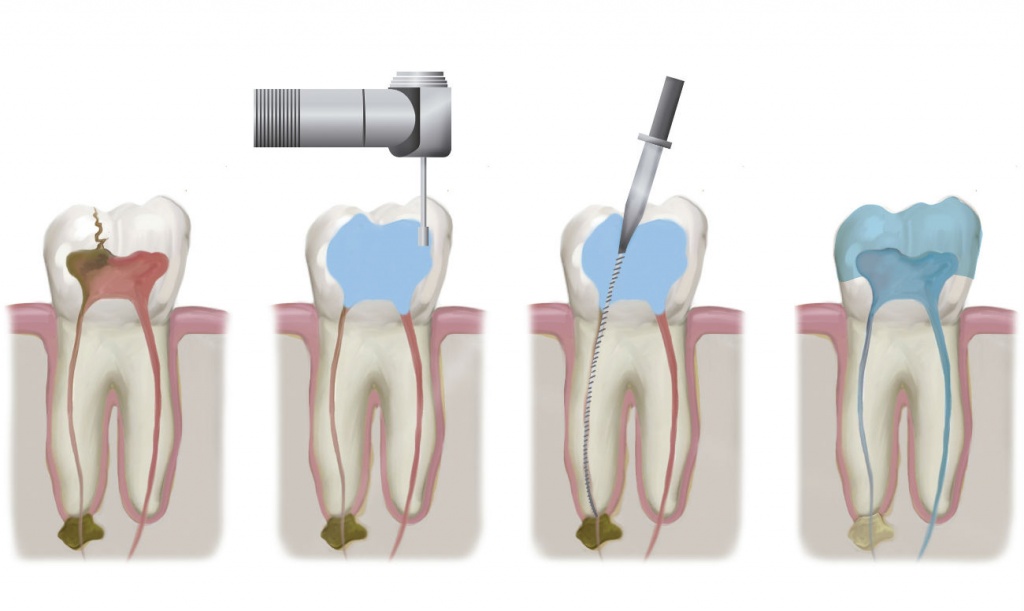 1111/j.1600-0501.2010.02062.x [PubMed] [CrossRef] [Google Scholar]
1111/j.1600-0501.2010.02062.x [PubMed] [CrossRef] [Google Scholar]
16. Вражич Д., Миовски З., Строцци М., Пухар И., Бадовинац А., Божич Д. и соавт. Заболевания пародонта и их связь с ангиографически верифицированной ишемической болезнью сердца. Акта Стоматол Хорват. 2015;49(1):14–20. 10.15644/asc49/1/2 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
17. Орешки Н.П., Челебич А., Петричевич Н. Оценка эстетических характеристик зубов и окружающих их анатомических структур. Акта Стоматол Хорват. 2017;51(1):22–32. 10.15644/asc51/1/3 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
18. Лохи Х.С., Наяк Д.Г., Аппур А.С. Сравнительная оценка эффективности биоактивных керамических композитных гранул отдельно и в сочетании с богатым тромбоцитами фибрином при лечении дефектов фуркации нижней челюсти II класса: клинико-рентгенологическое исследование. J Clin Diagn Res. 2017;11(7):ZC76–80. [Бесплатная статья PMC] [PubMed] [Google Scholar]
19.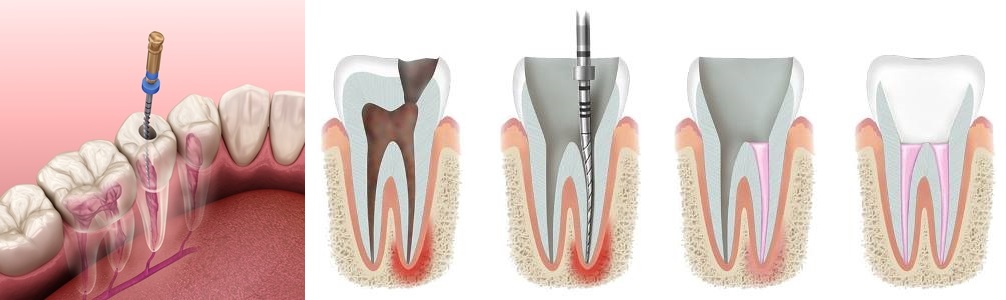 Левин Л., Гальперин-Штернфельд М.
Сохранение зубов или установка имплантатов: систематический обзор показателей долгосрочной выживаемости зубов и имплантатов.
J Am Dent Assoc. 2013;144(10):1119–33. 10.14219/jada.archive.2013.0030 [PubMed] [CrossRef] [Google Scholar]
Левин Л., Гальперин-Штернфельд М.
Сохранение зубов или установка имплантатов: систематический обзор показателей долгосрочной выживаемости зубов и имплантатов.
J Am Dent Assoc. 2013;144(10):1119–33. 10.14219/jada.archive.2013.0030 [PubMed] [CrossRef] [Google Scholar]
20. Zeza B, Pilloni A, Tatakis DN, Mariotti A, Di Tanna GL, Mongardini C. Соблюдение пациентом режима имплантации зависит от истории пародонтологического лечения. J Пародонтол. 2017;88(9):846–53. 10.1902/jop.2017.160528 [PubMed] [CrossRef] [Google Scholar]
21. Wood WR, Greco GW, McFall WT., Jr. Потеря зубов у больных пародонтитом средней степени тяжести после лечения и длительного поддерживающего ухода. J Пародонтол. 1989;60(9):516–20. 10.1902/jop.1989.60.9.516 [PubMed] [CrossRef] [Google Scholar]
22. Fardal Ø, Johannessen AC, Linden GJ.
Потеря зубов во время поддерживающей терапии после пародонтологического лечения в пародонтологической практике в Норвегии.
Дж. Клин Пародонтол. 2004. Июль; 31 (7): 550–5. 10.1111/j.1600-051X.2004.00519.x [PubMed] [CrossRef] [Google Scholar]
10.1111/j.1600-051X.2004.00519.x [PubMed] [CrossRef] [Google Scholar]
23. Schwendicke F, Stolpe M, Plaumann A, Graetz C. Экономическая эффективность регулярной поддерживающей пародонтальной терапии или удаления зубов по сравнению с нерегулярной. Дж. Клин Пародонтол. 2016;43(11):940–7. 10.1111/jcpe.12595 [PubMed] [CrossRef] [Google Scholar]
24. Gupta N, Gupta ND, Goyal L, Moin S, Khan S, Gupta A, et al. Влияние курения на уровень матриксной металлопротеиназы-8 и параметры пародонта у курящих и некурящих пациентов с хроническим пародонтитом: клинико-биохимическое исследование. J Oral Biol Craniofac Res. 2016;6 Приложение 1: S39–43. 10.1016/j.jobcr.2015.08.004 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
25. Coretti L, Cuomo M, Florio E, Palumbo D, Keller S, Pero R, et al. Поддесневой дисбактериоз у курящих и некурящих больных хроническим пародонтитом. Mol Med Rep. 2017. Apr;15(4):2007–14. 10.3892/mmr.2017.6269 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
26.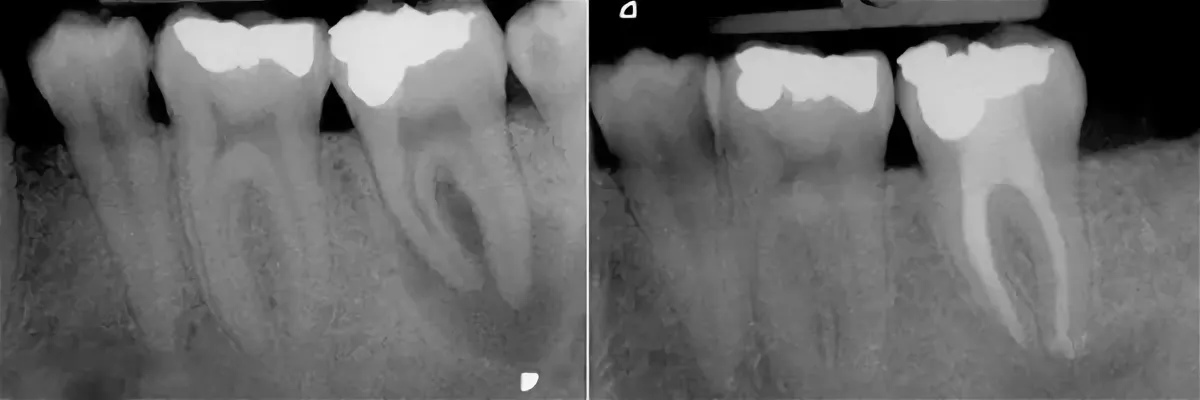 Franco A, Alqerban A, De Lima AAS, Tanaka OM, França BHS.
Ответственность ортодонта и биоэтические аспекты в современной судебной практике.
Eur J Gen Dent. 2012;1(1):20–3. [НИЖЕ У ПУБМЕДУ]
10.4103/2278-9626.101350 [CrossRef] [Google Scholar]
Franco A, Alqerban A, De Lima AAS, Tanaka OM, França BHS.
Ответственность ортодонта и биоэтические аспекты в современной судебной практике.
Eur J Gen Dent. 2012;1(1):20–3. [НИЖЕ У ПУБМЕДУ]
10.4103/2278-9626.101350 [CrossRef] [Google Scholar]
Излечивает ли удаление зуба заболевание десен?
Клиника Al-FaPerio в Лондоне с более чем пятнадцатилетним опытом работы является ведущим экспертом в области лазерного лечения десен, а также специалистами в области пародонтологии и зубных имплантатов.
Существует несколько различных вариантов лечения, направленных на борьбу с любой степенью тяжести и стадией заболевания десен.
Самые популярные процедуры, которые мы предлагаем, — это неинвазивные методы лечения, которые способны вылечить заболевание десен. И даже вылечить его без удаления зубов.
Обратное заболевание десен
Гингивит — это начальная стадия заболевания пародонта. Заметными симптомами являются красные, опухшие десны, которые быстро кровоточат.
Замечая эти признаки и симптомы в младенчестве болезни и быстро действуя, мы можем контролировать болезнь с помощью неинвазивных методов лечения. Мы используем такие процедуры, как нехирургическая пародонтальная терапия, чтобы предотвратить прогрессирование заболевания десен.
Этот метод лечения применяется до того, как будут рекомендованы инвазивные хирургические вмешательства. И во многих случаях мы обнаружили, что одного этого может быть достаточно, чтобы обратить вспять последствия заболевания десен.
Вера в то, что болезнь десен исчезает после потери или удаления зуба, является одним из многих неправильных представлений об этой болезни.
Каковы наиболее распространенные симптомы заболеваний десен?
Как мы уже говорили, распознавание симптомов заболевания десен — лучший способ убедиться, что вы можете выявить его на ранней стадии и получить необходимое лечение. Обычно существуют разные симптомы, в зависимости от стадии заболевания десен, на которой вы находитесь, поэтому мы разбили их здесь:
Гингивит:
Это самая ранняя стадия заболевания десен, симптомы включают:
- Опухание или покраснение десен
- Болезненность десен
- Кровоточивость при чистке зубов
заболевание десен, если его не лечить, симптомы которого варьируются в зависимости от того, как долго вы страдаете. Эти симптомы включают:
Эти симптомы включают:
- Кровоточивость десен при употреблении твердой пищи
- Неприятный запах изо рта и неприятный привкус во рту
- Опущение десен
- Расшатанные или выпавшие зубы
Помните: чтобы избежать этих более серьезных симптомов заболевания десен, обязательно свяжитесь с нашей командой, как только заметите, что что-то не так.
Диагностика заболеваний пародонта
Если у вас есть один или несколько распространенных симптомов заболевания десен, скорее всего, вы уже хорошо представляете, что не так. Тем не менее, важно, чтобы вы прошли осмотр у своего стоматолога, чтобы он мог осмотреть ваши зубы и десны.
Наши стоматологи определят симптомы заболевания десен и насколько серьезен ваш конкретный случай, прежде чем предложить предлагаемое лечение. Мы также потратим это время, чтобы определить наиболее вероятную причину вашего заболевания десен, включая образ жизни и историю болезни, поскольку это может повлиять на выбор лечения, которое мы выбираем.
Во время этой консультации мы обсудим с вами возможные варианты лечения, степень серьезности заболевания десен и дальнейшие действия. Все варианты лечения будут обсуждаться с вами в полном объеме, что дает вам полный контроль над выбором решения, которое подходит именно вам.
Восстановить отступающие десны
Если у вас отступают десны, это означает, что кости также отступают. Начинают формироваться пародонтальные карманы, в результате чего зубы начинают расшатываться.
Чтобы избежать множественной потери и удаления зубов, что обычно наблюдается при агрессивном пародонтите, требуется уникальное лечение; Лазерное лечение десен.
Наш постоянный специалист по деснам и эксперт-пародонтолог, доктор Рана Аль-Фалаки, была первой, кто представил неинвазивное лечение в Великобритании.
Лазерная стоматология разработана таким образом, чтобы быть удобной и безболезненной. Преимущества лазерной стоматологии устраняют инфекцию и способствуют регенерации десен и костей, что приводит к восстановлению рецессивных десен.
«После лечения мои десны больше не кровоточат, зубы стали тверже, а моя уверенность в общении с людьми возросла, так как у меня больше нет неприятного запаха изо рта».
В дополнение к этому лечению, если зубы шатаются, мы используем шинирование и шинированные мостовидные протезы, чтобы удерживать шатающиеся зубы на месте, пока завершаются фундаментные работы.
Было много случаев, когда нам удавалось обратить вспять последствия заболевания десен, независимо от стадии.
Лечение карманов
Пародонтальные карманы начинают формироваться, когда болезнь десен прогрессирует до более серьезной стадии.
Они могут выглядеть очень тревожно и превращаться в большие карманы, чем дольше их не лечить. Чтобы обратить вспять это изменение, вам потребуется вмешательство профессиональной помощи.
Для лечения этих карманов мы проводим неинвазивную процедуру, называемую периодонтальной лазерной терапией. Он использует технологию Waterlase для обработки как мелких, так и глубоких карманов. Большинство наших пациентов, получивших это лечение, добились отличных результатов.
Большинство наших пациентов, получивших это лечение, добились отличных результатов.
Замена отсутствующих зубов
Бактерии, встречающиеся при заболеваниях десен, производят токсины, которые в конечном итоге повреждают десны и кости, окружающие зубы.
Это приводит к расшатыванию пораженных тканей и костей, что приводит к потере зубов и может потребоваться удаление.
В этом случае зубные имплантаты можно использовать для замены зубов, утраченных в результате заболевания десен. Тем не менее, это можно рассматривать только после того, как заболевание десен будет успешно вылечено, и стоматолог-имплантолог будет рад продолжить лечение.
Новая инновационная лазерная терапия десен необходима для восстановления и восстановления десен и костей, утраченных в результате заболеваний десен. Лечение также поможет болезни избежать длительного необратимого повреждения.
В целом заболевание десен не исчезает после удаления зубов. Проблема может продолжать расти, если оставить ее без регулярного ухода и лечения.
Если вы подозреваете, что у вас заболевание десен или хотите обсудить установку зубных имплантатов, позвоните нам по телефону 020 8506 0701, чтобы договориться о консультации.
ЗАПИСАТЬСЯ НА КОНСУЛЬТАЦИЮ СЕГОДНЯ
Вы можете позвонить нам по телефону 020 8506 0701 или заполнить форму здесь для получения дополнительной информации обо всех наших процедурах.
Удаление зуба Даллас, Техас – Центр пародонтологии и имплантации ROOT™ – Кэрроллтон – Дентон – Цветочная насыпь
ROOT™ Центры пародонтологии и имплантации
УДАЛЕНИЕ ЗУБА
Обслуживание Большого
Даллас Форт-Уэрт Метро
Существует два основных типа удаления: простое удаление, при котором удаляется зуб, расположенный выше линии десны, и хирургическое удаление, при котором зуб удаляется ниже линии десны. Простые удаления обычно выполняются для зубов, которые разрушены или повреждены без возможности восстановления, тогда как хирургические удаления выполняются для ретенированных зубов или зубов мудрости.
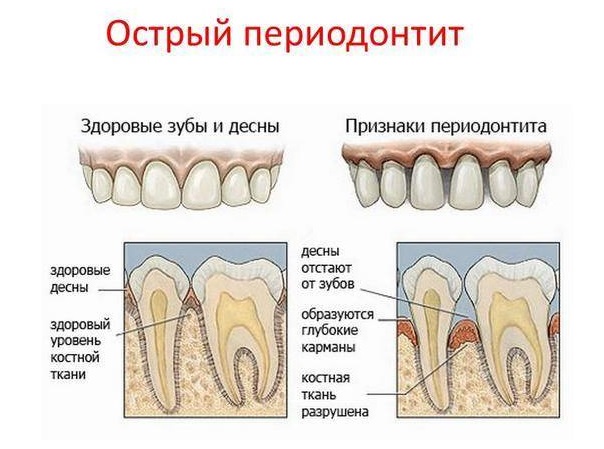
Удаление зубов Служение большему Даллас Форт-Уэрт Метро
Несмотря на то, что будут предприняты все усилия, чтобы сохранить ваши естественные зубы, бывают случаи, когда будет необходимо и в ваших интересах удалить зуб, а не пытаться его сохранить. Возможны два основных типа удаления: простое удаление , которое включает удаление зуба, расположенного выше линии десны, и хирургическое удаление , которое включает удаление зуба, расположенного ниже линии десны. Простые удаления обычно выполняются для зубов, которые разрушены или повреждены без возможности восстановления, тогда как хирургические удаления выполняются для ретенированных зубов или зубов мудрости.
В Центре пародонтологии и имплантации ROOT™ мы стремимся к тому, чтобы вы сохранили свою яркую и здоровую улыбку. Мы также гордимся тем, что предоставляем вам новейшие стоматологические технологии, чтобы вы могли достичь долговременных результатов, которых вы заслуживаете. Если вы хотите узнать больше о качественных услугах, которые мы предлагаем, или если у вас есть какие-либо вопросы относительно того, подходит ли вам удаление зуба, свяжитесь с нами сегодня. Мы стремимся помочь вам достичь и сохранить яркую, здоровую улыбку, которую вы заслуживаете!
Если вы хотите узнать больше о качественных услугах, которые мы предлагаем, или если у вас есть какие-либо вопросы относительно того, подходит ли вам удаление зуба, свяжитесь с нами сегодня. Мы стремимся помочь вам достичь и сохранить яркую, здоровую улыбку, которую вы заслуживаете!
Новые формы пациентов
Запросить встречу
Информация о выставлении счетов, финансах и страховании
Доктор Патель
Пародонтолог
Обучение, которое получил доктор Пател, дало ему обширный опыт в лечении заболеваний пародонта на поздних стадиях, сложном удалении зубов, установке зубных имплантатов, процедурах регенерации кости, а также в пародонтальной пластической хирургии/косметических процедурах.
Познакомьтесь с доктором Пателем >
Доктор Хусейн
Пародонтолог
Доктор Хусейн специализируется на стоматологических хирургических процедурах, включающих пересадку костей и мягких тканей, установку зубных имплантатов, минимально инвазивные LANAP и другие лазерные процедуры, а также лечение хронических заболеваний пародонта.
Познакомьтесь с доктором Хусейном >
Доктор Фаллах Абед
Пародонтолог
Доктор Фаллах получил степень DDS в 2009 г., а затем в 2015 г. завершил резидентуру по пародонтологии в Стоматологическом колледже Нью-Йоркского университета. В 2016 г. он стал дипломатом Американского совета по пародонтологии и занимается пародонтологией в частной практике. в Далласе с 2015 года.
Познакомьтесь с доктором Фаллахом Абедом >
Доктор Шеппард
Пародонтолог
Доктор Шеппард занимается частной практикой с 2004 года. Она гордится тем, что предоставляет своим пациентам высококачественную помощь с использованием новейших технологий и подхода, ориентированного на пациента. В 2005 году она стала соучредителем Северо-западного общества женщин-стоматологов, организации для женщин, которые часто также были владельцами бизнеса.
Познакомьтесь с доктором Шеппардом >
Доктор Альспах
Пародонтолог
Доктор Альспах прошел специальную подготовку по лечению мягких тканей и костей вокруг зубов, а также по установке зубных имплантатов. Его стремление к совершенству никогда не колебалось в течение 30 с лишним лет, когда он служил сообществу Denton.
Его стремление к совершенству никогда не колебалось в течение 30 с лишним лет, когда он служил сообществу Denton.
Познакомьтесь с доктором Альспахом>
Процесс удаления зуба
Чтобы определить, требуется ли вам удаление зуба, вам необходимо записаться на первичную консультацию, во время которой мы проверим общее состояние ваших зубов, повторим свою историю болезни и определить, какие варианты лечения лучше всего подходят для ваших уникальных потребностей.
Если будет установлено, что удаление зуба является для вас оптимальным вариантом лечения, процедура обычно начинается с местной анестезии. Тип используемой анестезии может варьироваться в зависимости от тяжести вашего случая, а также вашей общей чувствительности. После того, как вы правильно обезболите, поврежденный зуб или зубы будут удалены. Ретинированные зубы требуют, чтобы мы вырезали костную ткань и десну, покрывающую зуб. После этого зуб удаляют с помощью щипцов. В некоторых случаях зуб придется удалять по частям.
После того, как зуб или зубы будут удалены, мы зашьем все щели в деснах, чтобы облегчить процесс заживления и минимизировать кровотечение. После завершения этого шага вы можете начать процесс заживления и подготовиться к последующему приему, который, вероятно, будет включать установку зубного имплантата.
Риск удаления зуба
Хотя риск удаления зуба очень низок, могут возникнуть определенные осложнения, в том числе следующие:
- Сухая лунка : Одним из наиболее распространенных осложнений, связанных с удалением зуба, является сухость лунки, проявляющаяся болью в области удаления. Сухие лунки лечат с помощью лечебной повязки.
- Инфекция : возможно развитие инфекции, но маловероятно, если у вас здоровая иммунная система
- Перелом челюсти : Нечасто, но может наблюдаться у пациентов с остеопорозом
- Болезненность нижнечелюстного сустава или мышц челюсти
- Длительное онемение подбородка и губы
- Неполное извлечение
КОНТАКТНЫЙ КОРЕНЬ™
Планирование регулярных посещений для ухода за зубами и деснами активно улучшит ваше общее состояние здоровья, а поддержание яркой и здоровой улыбки сотворит чудеса с вашей уверенностью в себе.
- Сообщение*
- Телефон*
- Имя*
Первый Последние
- Электронная почта*
Последующий уход после удаления зуба
После удаления зуба важно точно следовать всем инструкциям после процедуры. После этой процедуры у пациентов обычно наблюдается легкое кровотечение в дополнение к легкой отечности. Вы должны планировать избегать твердой пищи и ограничивать физическую активность в течение как минимум двух-трех дней после процедуры. На лунку обычно накладывают марлевые подушечки, чтобы остановить кровотечение, а для уменьшения отека можно использовать пакеты со льдом.
Важно тщательно следовать этим инструкциям, чтобы избежать образования сухой лунки, которая может продлить процесс заживления.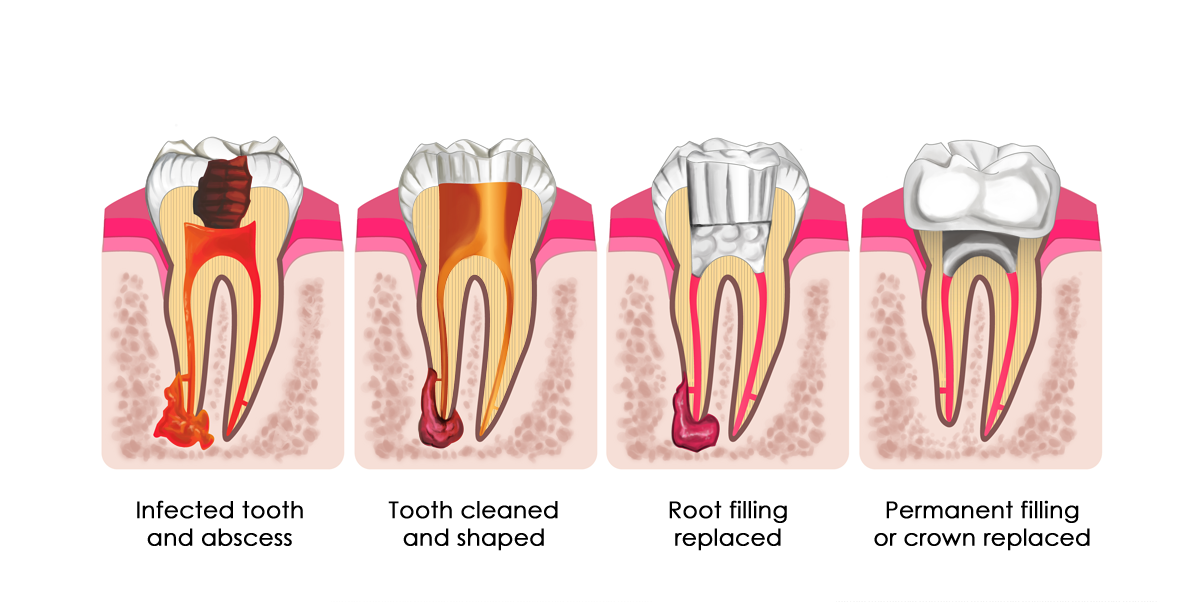 Сухие лунки обычно проявляются пульсирующей болью, которая начинается через 3-4 дня после процедуры. Сухие лунки, как правило, заживают естественным путем, но если вы начнете испытывать дискомфорт, обратитесь к нашим специалистам.
Сухие лунки обычно проявляются пульсирующей болью, которая начинается через 3-4 дня после процедуры. Сухие лунки, как правило, заживают естественным путем, но если вы начнете испытывать дискомфорт, обратитесь к нашим специалистам.
После того, как место удаления полностью заживет, вам не нужно будет следовать дополнительным инструкциям по уходу. Чтобы максимизировать преимущества и долговечность удаления зубов, очень важно соблюдать правила гигиены полости рта, например чистить зубы два раза в день и пользоваться зубной нитью не реже одного раза в день, а в идеале — каждый раз, когда вы чистите зубы. Также важно практиковать правильную технику чистки зубов щеткой и зубной нитью и продолжать планировать регулярные осмотры у пародонтолога каждые шесть месяцев. Поддерживая постоянный уход за полостью рта, вы значительно снизите риск развития дополнительных проблем с пародонтом и будете продолжать наслаждаться яркой и здоровой улыбкой в течение многих лет.
Стоимость удаления зуба
Существует целый ряд факторов, которые могут повлиять на окончательную стоимость удаления зуба или зубов, например, серьезность вашего случая, любые сопутствующие процедуры, которые необходимо будет выполнить до или одновременно с удалением зуба лечение, а также ваш план страхования.
Наша команда стремится помочь вам заполнить необходимые документы, назначить встречи и ответить на любые ваши вопросы, касающиеся выставления счетов. Для пациентов, у которых есть планы страхования, мы просим вас предоставить информацию о медицинском/стоматологическом страховании вместе с вашими документами нового пациента, чтобы ускорить этот процесс.
Обратите внимание: чтобы сократить расходы для наших пациентов, сохраняя при этом высочайший уровень обслуживания, у нас действуют следующие финансовые политики:
- Мы принимаем карты Discover, Visa, MasterCard и American Express
- Полная оплата производится после оказания услуг
- Варианты плана оплаты доступны на сайте www.CareCredit.com
ПАРОДОНТАЛЬНЫЕ УСЛУГИ
Чтобы определить, есть ли у вас заболевание десен, ваш пародонтолог измерит расстояние между вашими зубами и деснами. Пациенты, у которых карманы глубже, чем средняя глубина трех миллиметров или меньше, будут считаться кандидатами на лечение заболеваний десен. В зависимости от того, насколько серьезен ваш случай, ваш пародонтолог предложит повторный прием, во время которого могут быть рекомендованы несколько различных вариантов лечения.
В зависимости от того, насколько серьезен ваш случай, ваш пародонтолог предложит повторный прием, во время которого могут быть рекомендованы несколько различных вариантов лечения.
Хирургическое лечение микропроколов
У пациентов с заболеваниями пародонта может наблюдаться рецессия десны. Если эту проблему не решить на ранней стадии, могут развиться более сложные и серьезные проблемы, поскольку рецессия десны приводит к большему обнажению ваших естественных зубов, что создает возможности для размножения бактерий. Для решения этой проблемы пациентам исторически делали пересадку десны, которая включает удаление ткани из непораженных участков и последующую пересадку этой ткани в пораженные участки. Это эффективный метод решения проблемы опущения десен, однако существует более новый и все более популярный подход к лечению опущения десен — хирургическая техника пинхола Чао (PST).
Узнайте больше о методе точечной хирургии >
Лазерная хирургия десен
Лазерная хирургия десен — это передовой вариант лечения, который эффективно и безболезненно лечит заболевания десен с помощью лазера.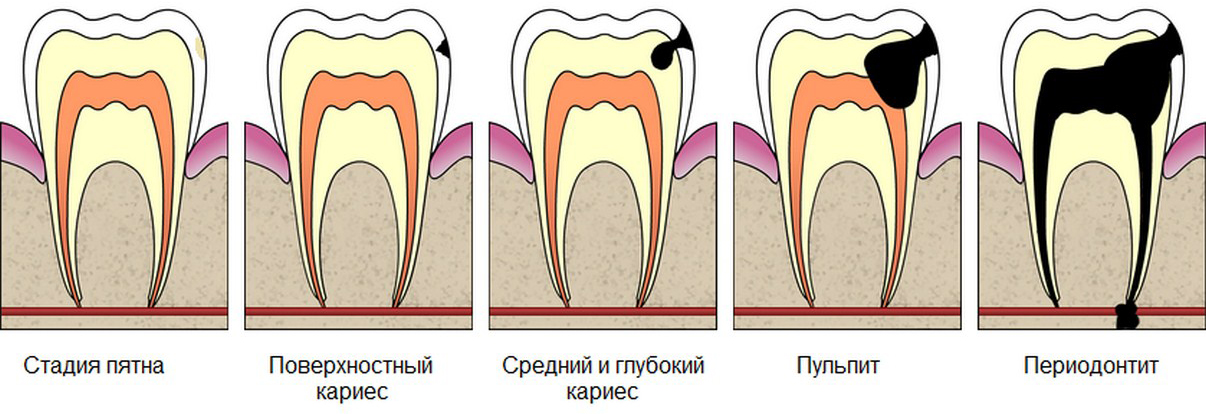 Одним из уникальных аспектов лазерной хирургии десен является то, что лазер точно определяет и убивает бактерии, не повреждая окружающие ткани десен. В отличие от других вариантов лечения, которые включают разрезание и наложение швов, у пациентов, перенесших лазерную хирургию десен и проведенное лечение, процесс заживления проходит гораздо быстрее.
Одним из уникальных аспектов лазерной хирургии десен является то, что лазер точно определяет и убивает бактерии, не повреждая окружающие ткани десен. В отличие от других вариантов лечения, которые включают разрезание и наложение швов, у пациентов, перенесших лазерную хирургию десен и проведенное лечение, процесс заживления проходит гораздо быстрее.
Узнайте больше о лазерной хирургии десен >
Пересадка десен
Пациенты с рецессией десен могут рассмотреть возможность пересадки десен, распространенной хирургической процедуры полости рта, которая утолщает существующие десны и/или покрывает поверхность корня зуба, чтобы предотвратить дальнейший спад не происходит. Рецессия десны может возникнуть по разным причинам, но наиболее распространенной причиной является пародонтоз. Трансплантат десны не только улучшит эстетический вид вашей улыбки, но и снизит риск развития дополнительных проблем.
Подробнее о пересадке десен >
Контурирование десен
Пациенты с дисбалансом соотношения между видимыми деснами и зубами имеют так называемую десневую улыбку. Десневые улыбки могут быть вызваны целым рядом факторов, включая разрушение костей, заболевания пародонта или генетическую предрасположенность. Независимо от причины, пациенты часто стесняются своей внешности и стремятся решить эту проблему, выполняя процедуру контурной пластики десен.
Десневые улыбки могут быть вызваны целым рядом факторов, включая разрушение костей, заболевания пародонта или генетическую предрасположенность. Независимо от причины, пациенты часто стесняются своей внешности и стремятся решить эту проблему, выполняя процедуру контурной пластики десен.
Подробнее о контурной пластике десен >
Скейлинг и полировка корней
Скейлинг и полировка корней (также известная как глубокая чистка зубов и глубокая чистка десен) — распространенный метод, используемый для лечения заболеваний пародонта. Масштабирование относится к процессу удаления зубного камня, который скопился либо на ваших зубах, либо ниже линии десны. Строгание относится к удалению зубного камня ниже корневой линии. Когда бактериям позволяют слишком долго оседать на зубах, они в конечном итоге минерализуются и превращаются в зубной камень. Основное различие между зубным налетом и зубным камнем заключается в том, что зубной налет можно удалить обычными методами чистки зубов, тогда как зубной камень необходимо будет удалить с помощью вашего пародонтолога.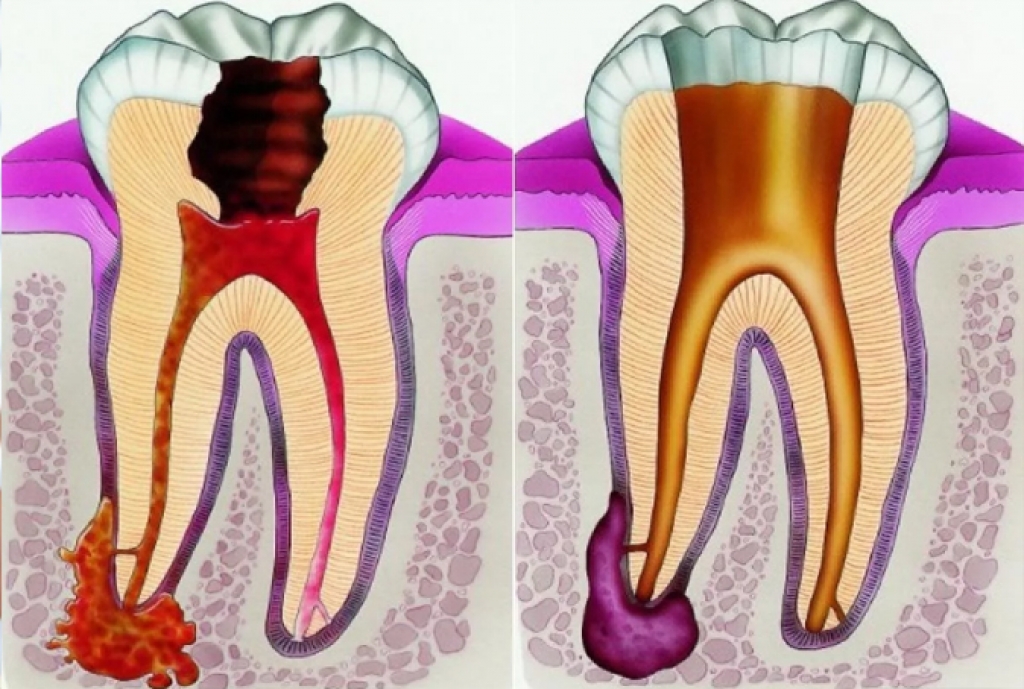 Важно планировать регулярную глубокую чистку зубов и глубокую чистку десен, чтобы предотвратить развитие заболеваний пародонта.
Важно планировать регулярную глубокую чистку зубов и глубокую чистку десен, чтобы предотвратить развитие заболеваний пародонта.
Подробнее о скейлинге и полировании корней >
Запланируйте визит сегодня
В Центре пародонтологии и имплантации ROOT™ мы серьезно относимся к вашему здоровью, уверенности в себе и зубам. Планирование регулярных посещений для ухода за зубами и деснами активно улучшит ваше общее состояние здоровья, а поддержание яркой и здоровой улыбки сотворит чудеса с вашей уверенностью в себе. Помимо признания важности вашего здоровья полости рта, мы также понимаем важность вашего времени, поэтому мы стремимся сделать каждое посещение нашей клиники максимально эффективным.
Если вы хотите узнать больше об удалении зубов или записаться на прием для удаления зуба или зубов, запишитесь на прием или консультацию сегодня с нашим дружелюбным и услужливым персоналом, с которым можно связаться по следующим адресам: Carrollton: ( 972) 242-7603; Цветочный холм: (972) 434-8050; Дентон: (940) 566-7021 или Фриско: (469) 489-ROOT.
Мы с нетерпением ждем возможности обслужить вас и вашу улыбку как можно скорее!
2440 Н. Джози Лн
#202
Carrollton, TX 75006
(972) 242-7603
4514 Cole Avenue
Suite #930
Dallas, TX 75205
(214) 624666666668 9002
7 (214).
Denton, TX 76201
(940) 566-7021
651 Cross Timbers Rd #102 Flow , Техас 76177
817-242-ROOT
6340 Престон Роуд
Suite 100
Frisco, TX 75034
(469) 489-root
Отчет о разделении со ртом
на этой странице
AbstractintroductionCase PresentationDiscusionConcursionclicts. пародонтального кармана дистальнее второго моляра, что может замедлить заживление, а лунка может быть колонизирована бактериями и привести к вторичному абсцессу, или может вызвать подвижность или гиперчувствительность. Целью данного клинического случая является оценка эффективности дентинового аутотрансплантата в профилактике расхождений периодонта после хирургического удаления третьего моляра, полученного путем немедленного обтачивания удаленного зуба. Здоровому мужчине 18 лет прооперированы оба ретенированных моляра нижней челюсти: правая постэкстракционная лунка заполнена шлифованным дентином; затем левый заполнен фибриновой губкой. Пациент наблюдался в течение шести месяцев, и была проведена клиническая и рентгенологическая оценка: измерение индекса зубного налета (PI), кровоточивости при зондировании (BOP), десневого индекса (GI), уровня клинического прикрепления (CAL) и глубины кармана для зондирования ( PPD) были проведены до операции и повторены в 90 и 180 дней после экстракции. Измерения, проведенные через 6 месяцев после операции, показали, что место пластики характеризуется меньшей глубиной кармана по сравнению с зоной без пластики, отсутствие клинико-рентгенологических признаков осложнений.
Здоровому мужчине 18 лет прооперированы оба ретенированных моляра нижней челюсти: правая постэкстракционная лунка заполнена шлифованным дентином; затем левый заполнен фибриновой губкой. Пациент наблюдался в течение шести месяцев, и была проведена клиническая и рентгенологическая оценка: измерение индекса зубного налета (PI), кровоточивости при зондировании (BOP), десневого индекса (GI), уровня клинического прикрепления (CAL) и глубины кармана для зондирования ( PPD) были проведены до операции и повторены в 90 и 180 дней после экстракции. Измерения, проведенные через 6 месяцев после операции, показали, что место пластики характеризуется меньшей глубиной кармана по сравнению с зоной без пластики, отсутствие клинико-рентгенологических признаков осложнений.
1. Введение
Хирургическое удаление третьего моляра часто может привести к развитию периодонтального кармана дистальнее второго моляра: это состояние может замедлить заживление, а лунка может быть заселена бактериями и привести к вторичному абсцессу или может вызвать подвижность, гиперчувствительность или образование пародонтального кармана. Образование расхождения может быть обусловлено другими факторами, такими как выбранная хирургическая техника (экстракция и наложение швов), послеоперационный уход за раной и возникновение осложнений во время и после процедур (ятрогенные ошибки, инфекция, ретракция, резорбция или коллапс раны). лоскутом и реакцией на инородное тело) [1–6].
Образование расхождения может быть обусловлено другими факторами, такими как выбранная хирургическая техника (экстракция и наложение швов), послеоперационный уход за раной и возникновение осложнений во время и после процедур (ятрогенные ошибки, инфекция, ретракция, резорбция или коллапс раны). лоскутом и реакцией на инородное тело) [1–6].
Техника сохранения лунки считается эффективной процедурой для сохранения альвеолярной кости от постэкстракционной физиологической резорбции [7, 8]. Однако, как и при других хирургических вмешательствах, оно может сопровождаться теми же осложнениями, которые могли привести к отторжению трансплантата (обнажение трансплантата, инфицирование, резорбция, потеря трансплантата, неблагоприятная реакция на трансплантат) [9]. ]. Для объема могут использоваться различные типы трансплантатов: синтетические трансплантаты, ксенотрансплантаты (от других видов), аллотрансплантаты (от доноров-людей) и аутотрансплантаты (от самого пациента). Каждый тип трансплантата характеризуется различной заболеваемостью, риском передачи заболеваний, степенью резорбции, остеоиндуктивностью и остеогенностью.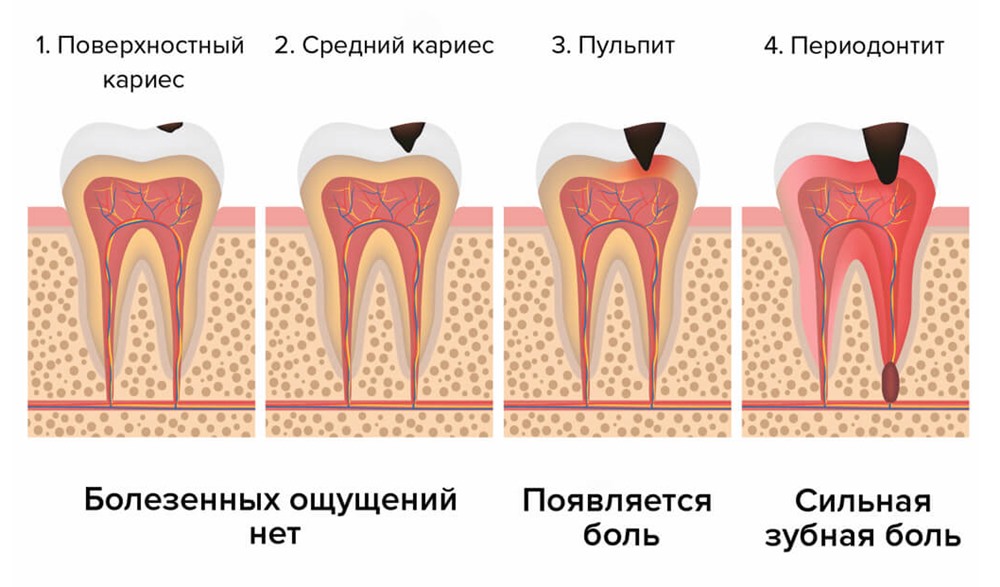 Однако фактически только аутологичный костный трансплантат характеризуется неиммуногенными и непатогенными свойствами, остеоиндуктивными, остеокондуктивными и остеогенными свойствами и широко считается золотым стандартом [10–12].
Однако фактически только аутологичный костный трансплантат характеризуется неиммуногенными и непатогенными свойствами, остеоиндуктивными, остеокондуктивными и остеогенными свойствами и широко считается золотым стандартом [10–12].
Сохранение лунок обычно выполняется с использованием коммерческих продуктов (например, NanoBone®, Artoss GmbH, Росток, Германия; Geistlich Bio-Oss®, Geistlich Pharma AG, Вольхузен, Швейцария; и Laddec®, Biohorizons, Бирмингем, Алабама, США), которые могут быть дорогими, и поэтому их предпочтительно использовать только тогда, когда предполагается установка имплантата или когда требуются эстетические цели: аутогенный зубной трансплантат считается остеокондуктивным материалом, характеризующимся высокой костеобразующей активностью и биосовместимостью. [9, 13–15].
Поскольку коммерческие аллопласты, аллотрансплантаты и ксенотрансплантаты считаются безопасными для человека и их результаты в основном успешны, возможность извлечения эффективного и готового к использованию материала для трансплантации непосредственно из удаляемого зуба может оказаться выгодной для пациента и врача с точки зрения экономии времени и снижения затрат с тем же результатом, что и другие продукты. Использование аутологичного дентина явно дешевле других трансплантатов и полностью совместимо с тканями пациента. Кроме того, он доступен сразу, и его количество обычно точно соответствует количеству трансплантата, необходимому для заполнения постэкстракционной лунки [16–18].
Использование аутологичного дентина явно дешевле других трансплантатов и полностью совместимо с тканями пациента. Кроме того, он доступен сразу, и его количество обычно точно соответствует количеству трансплантата, необходимому для заполнения постэкстракционной лунки [16–18].
Целью данного клинического случая является оценка эффективности аутотрансплантата дентина в предотвращении расхождений периодонта после хирургического удаления третьего моляра, полученного путем немедленного обтачивания удаленного зуба.
2. Описание случая
Бессимптомный, в целом и пародонтологически здоровый 18-летний мужчина, некурящий и не страдающий алкогольной зависимостью, нуждающийся в удалении обоих нижних третьих моляров. Перед началом процедуры было получено письменное информированное согласие. Все процедуры проводились в соответствии с Хельсинкской декларацией, а протокол был одобрен Этическим комитетом Поликлиники Умберто I в Риме (№ 5456/2019).).
Перед удалением были сделаны периапикальные рентгенограммы заинтересованных третьих моляров, и следующие пародонтальные индексы были зарегистрированы калиброванным и ослепленным оператором (G. S) в мезиобуккальном, среднещечном, дистобуккальном, дистолингвальном, среднеязычном и мезиолингвальном участках билатерального вторые моляры нижней челюсти: индекс зубного налета (PI), кровоточивость при зондировании (BOP), индекс десны (GI), уровень клинического прикрепления (CAL) и глубина кармана при зондировании (PPD) регистрировались с использованием зонда PCP-15-UNC. (Hu-Friedy, Лаймен, Германия) (табл. 1) [19, 20]. Регистрация всех вышеперечисленных пародонтальных индексов считалась обязательной во избежание недостоверных результатов, вызванных сморщиванием мягких тканей в процессе заживления. Измерения повторялись через 90 и 180 дней после операции тем же оператором, а периапикальные рентгенограммы выполнялись при каждом последующем посещении. Поскольку центратор Ринна не мог достичь такой задней области, была принята жесткая опора для артикуляционной бумаги для стабилизации рентгенографической пленки. Пациенту было рекомендовано держать ригидную опору в контакте и максимально параллельно окклюзионной поверхности, а рентгенограмму делали только под наблюдением оператора в связи со стандартизацией исследования.
S) в мезиобуккальном, среднещечном, дистобуккальном, дистолингвальном, среднеязычном и мезиолингвальном участках билатерального вторые моляры нижней челюсти: индекс зубного налета (PI), кровоточивость при зондировании (BOP), индекс десны (GI), уровень клинического прикрепления (CAL) и глубина кармана при зондировании (PPD) регистрировались с использованием зонда PCP-15-UNC. (Hu-Friedy, Лаймен, Германия) (табл. 1) [19, 20]. Регистрация всех вышеперечисленных пародонтальных индексов считалась обязательной во избежание недостоверных результатов, вызванных сморщиванием мягких тканей в процессе заживления. Измерения повторялись через 90 и 180 дней после операции тем же оператором, а периапикальные рентгенограммы выполнялись при каждом последующем посещении. Поскольку центратор Ринна не мог достичь такой задней области, была принята жесткая опора для артикуляционной бумаги для стабилизации рентгенографической пленки. Пациенту было рекомендовано держать ригидную опору в контакте и максимально параллельно окклюзионной поверхности, а рентгенограмму делали только под наблюдением оператора в связи со стандартизацией исследования. Чтобы поддерживать облучение на разумно достижимом низком уровне (ALARA), авторы решили не повторять рентгенографическое исследование при наличии небольших дефектов (рис. 1 и 2).
Чтобы поддерживать облучение на разумно достижимом низком уровне (ALARA), авторы решили не повторять рентгенографическое исследование при наличии небольших дефектов (рис. 1 и 2).
60-секундное полоскание рта 0,2% раствором хлорэксидина проводилось перед хирургическими процедурами. Все хирургические вмешательства проводились одним и тем же квалифицированным врачом (М.Л.). Лоскут на всю толщину [21] был выполнен с использованием скальпеля Bard-Parker 15c, а надкостница была поднята с помощью элеватора Molt. Одонтотомию выполняли многолезвийной фрезой из карбида вольфрама и мобилизовали рычагами разной толщины с учетом общепринятых рекомендаций по минимизации риска интраоперационных несчастных случаев [22].
Сразу после удаления (рис. 1) фрагменты правого моляра обтачивали в течение 3 секунд (300–1200 мкм м) с помощью Smart Dentin Grinder™ (KometaBio, Fort Lee, NJ, USA), а затем погружают в 0,5 М NaOH и 20% раствор этанола на 10 минут, чтобы растворить все органические остатки из канальцев. Частицу сначала сушили стерильной марлей, затем дважды (по 3 минуты) промывали фосфатно-солевым буфером для удаления всего NaOH и этанола [16, 23]. Правая постэкстракционная лунка (тестовый участок) заполнена отшлифованным дентином; затем левый (контрольный участок) заполняли фибриновой губкой.
Частицу сначала сушили стерильной марлей, затем дважды (по 3 минуты) промывали фосфатно-солевым буфером для удаления всего NaOH и этанола [16, 23]. Правая постэкстракционная лунка (тестовый участок) заполнена отшлифованным дентином; затем левый (контрольный участок) заполняли фибриновой губкой.
Хирургические лоскуты стабилизировали нейлоновым швом 4,0 (Ethilon, Johnson & Johnson, New Brunswick, NJ, USA), и обе раны зажили при первом натяжении.
Пациента проинструктировали правильно очищать раны с помощью мягкой хирургической зубной щетки и не полоскать и не плевать в течение следующих 48 часов, не заниматься спортом в течение двух недель и избегать курения и употребления алкоголя до снятия швов.
Антибиотики назначались в течение 6 дней (1 таблетка амоксициллина 875 мг + клавулановая кислота 125 мг каждые 12 часов), а полоскания хлоргексидина диглюконатом 0,20% проводились два раза в день в течение двух недель.
Анальгетики вводили внутрь после вмешательства (нимесулид 100 мг) и назначали принимать при болях каждые 10 часов.
Швы были сняты через 14 дней, и были сделаны периапикальные рентгенограммы для оценки состояния постэкстракционных лунок. Через 90 и 180 дней были сделаны новые периапикальные рентгенограммы, и параметры пародонта были повторно оценены для обоих участков. Период наблюдения в 180 дней был выбран, поскольку период в 20-21 неделю считается достаточным для получения данных о состоянии костного регенерата, как показано во многих гистологических рандомизированных контролируемых исследованиях [24-27].
В день операции диаметр дистального кармана второго моляра составлял 4 мм на обоих участках. Через 3 месяца после удаления наблюдалось уменьшение глубины кармана в тестовом участке на 1 мм, в то время как контрольный тест по-прежнему составлял 4 мм: через 6 месяцев после операции изменений в этих измерениях не зарегистрировано (таблица 1).
Различия между лунками после удаления и изменениями, произошедшими в течение периода наблюдения, были измерены с помощью программного обеспечения AutoCAD 2017 (Autodesk, Сан-Рафаэль, Калифорния, США) на периапикальных рентгенограммах, сделанных в разное время, а затем проверены с помощью программного обеспечения Invivo (Anatomage Inc. , Сан-Хосе, Калифорния, США) и 3D Endo Software (Dentsply Sirona, Шарлотта, Северная Каролина, США) слепым оператором (G.M.). Измерения проводились от ЦЭГ до вершины кости дистальнее второго моляра по линии, перпендикулярной линии, проходящей через мезиальную и дистальную проекции ЦЭГ (рис. 2). Результаты измерений представлены в таблице 2.
, Сан-Хосе, Калифорния, США) и 3D Endo Software (Dentsply Sirona, Шарлотта, Северная Каролина, США) слепым оператором (G.M.). Измерения проводились от ЦЭГ до вершины кости дистальнее второго моляра по линии, перпендикулярной линии, проходящей через мезиальную и дистальную проекции ЦЭГ (рис. 2). Результаты измерений представлены в таблице 2.
3. Обсуждение
Зубные элементы, прилежащие к ретинированному или полуретинированному зубу, обычно более предрасположены к дефектам пародонта [28]. Очевидно, что сохранение лунки для каждого удаленного третьего моляра не является обязательным; однако он может быть полезен в таких случаях, как хирургическое удаление, когда может быть потеряна большая часть кости, что может привести к пародонтальному дефекту, который может привести к подвижности или гиперчувствительности второго моляра [29]. Количество кости, которое может быть извлечено во время остеотомии, может быть недостаточным для размеров расхождения: для этого потребуется дополнительный костный или трансплантатный материал, чтобы полностью заполнить постэкстракционную лунку. Другими факторами риска, связанными с развитием пародонтального кармана дистальнее второго моляра, считаются конструкция лоскута, ранее существовавший дефект кости, возраст пациента и расстояние между соседними зубами [30, 31].
Другими факторами риска, связанными с развитием пародонтального кармана дистальнее второго моляра, считаются конструкция лоскута, ранее существовавший дефект кости, возраст пациента и расстояние между соседними зубами [30, 31].
Развитие периодонтального дефекта дистальнее второго моляра непредсказуемо, считается осложнением, трудно поддающимся лечению и не заживающим самопроизвольно. Существует консенсус в отношении того, что лучшим способом предотвращения дистальных дефектов является раннее удаление третьих моляров [32–35], но когда это условие неприменимо, всегда следует учитывать риск потери костной массы. Ричардсон и Додсон обнаружили, что через 2 года после удаления ретенированных третьих моляров у 43,3% пациентов PPD составлял ~7 мм [29].].
Аутологичный дентинный трансплантат исследовали Kim et al. с помощью сканирующей электронной микроскопии, рентгеноструктурного анализа и теста на растворение кальция/фосфата: результаты сравнивались с человеческой костью и другими гетерологичными, гомологичными и аллопастическими материалами для трансплантации, показывая, что аутологичный дентинный трансплантат был наиболее похож на человеческую кость для структура и физико-химические характеристики [36].
Исследование, проведенное с использованием СЭМ-энергодисперсионного рентгеновского излучения (СЭМ-ЭДС), измерило процентное содержание кальция () и фосфата () в дентине удаленных зубов человека и выявило сходство с костью [37]. Кальво-Гирадо и др. в исследовании собак породы бигль гистологически продемонстрировали образование новой хорошо организованной кости с множественными остеонами в 90 дней после аутотрансплантации дентина. Гистоморфометрия выявила более высокий процент зрелой кости и меньший процент незрелой кости в участках, пересаженных с частичным дентином, по сравнению с участками без имплантатов через 90 дней [23].
Кальво-Гирадо и др. предложили использовать здоровые сохраненные или избыточные корни для сохранения постэкстракционных альвеолярных лунок: на животной модели гистологически была продемонстрирована эффективная остеоинтеграция дентальных имплантатов с резорбцией трансплантированных тканей зуба и образованием новой васкуляризированной кости [38].
Еще одним преимуществом шлифованного зуба является то, что объем частиц получается в 2-3 раза больше объема всего зуба: кроме того, наличие промежутков между частицами и наличие микро- и макропор может позволить инфильтрация сосудов и остеогенных клеток [17].
В литературе сообщалось, что ткани зубов человека содержат различные факторы роста, сходные с костью: в дентине присутствуют IGF-II, BMP-2 и TGF-b; TGF-b, IGF-I и PDGF-BB присутствуют в цементобластах. Сообщалось, что такие факторы роста и коллаген типа I могут быть обнаружены также в периодонтальной связке в сочетании с VEGF и основными факторами роста фибробластов. [39, 40]. Тем не менее, использование NaOH и этанола для удаления органических материалов может вывести из строя действие таких факторов роста и, в конечном счете, стволовых клеток, присутствующих в тканях пульпы [17].
Результаты этого клинического случая показали значительное снижение потери костной массы в месте имплантации по сравнению с контрольным: при измерении расстояния между CEJ и вершиной кости глубина контрольного участка уменьшилась на 0,94 мм вместо 2,32 мм. мм места прививки. Клиническая глубина зондирования привела к уменьшению на 1 мм в области трансплантата, в то время как в контрольной области изменений со дня операции зафиксировано не было. Результаты можно объяснить наличием материала для трансплантации, который позволил избежать апикальной миграции мягких тканей [14]. Что касается контрольного участка, то он был заполнен фибриновой губкой, т.е. быстро рассасывающимся материалом, не способным избежать проникновения мягких тканей в постэкстракционную лунку. Поскольку пациент был проинформирован о возможных осложнениях хирургических вмешательств и возможной нежелательной реакции или несостоятельности трансплантата (отек, боль, кровоизлияние, дисфагия, альвеолит, смещение и необходимость повторного вмешательства в связи с удалением трансплантата), его ожидали. не испытывал каких-либо побочных реакций, но он не сообщал о дискомфорте даже через 6 месяцев после операции, как и о повышенной чувствительности или боли в местах вмешательства. Клинически не было выявлено повышенной чувствительности или подвижности второго моляра. Кроме того, как и в случае других гидроксиапатитовых трансплантационных материалов [41], не сообщалось о побочных реакциях или задержке заживления: это может свидетельствовать о том, что аутотрансплантат дентина безопасен и может эффективно использоваться в качестве костного заменителя (рис.
Результаты можно объяснить наличием материала для трансплантации, который позволил избежать апикальной миграции мягких тканей [14]. Что касается контрольного участка, то он был заполнен фибриновой губкой, т.е. быстро рассасывающимся материалом, не способным избежать проникновения мягких тканей в постэкстракционную лунку. Поскольку пациент был проинформирован о возможных осложнениях хирургических вмешательств и возможной нежелательной реакции или несостоятельности трансплантата (отек, боль, кровоизлияние, дисфагия, альвеолит, смещение и необходимость повторного вмешательства в связи с удалением трансплантата), его ожидали. не испытывал каких-либо побочных реакций, но он не сообщал о дискомфорте даже через 6 месяцев после операции, как и о повышенной чувствительности или боли в местах вмешательства. Клинически не было выявлено повышенной чувствительности или подвижности второго моляра. Кроме того, как и в случае других гидроксиапатитовых трансплантационных материалов [41], не сообщалось о побочных реакциях или задержке заживления: это может свидетельствовать о том, что аутотрансплантат дентина безопасен и может эффективно использоваться в качестве костного заменителя (рис. 3). Мазор и др. [42], при исследовании трансплантатов, выполненных с использованием аутологичных частиц зуба, полученных с помощью Smart Dentin Grinder, гистологически было обнаружено, что через три месяца витальная кость находилась в прямом контакте с частицами зуба без признаков воспалительного инфильтрата. Поскольку результаты этого клинического случая согласуются с другими недавними исследованиями [16, 17, 23, 36–38, 43, 44], можно сделать вывод, что аутологичный дентинный трансплантат является безопасным средством для сохранения альвеолярного гребня, а его доступность и низкая стоимость делает эту процедуру доступной по сравнению с более дорогими коммерческими материалами. Тем не менее, необходимы дальнейшие исследования, и эффективность аутологичного дентинного трансплантата в качестве субстрата для установки имплантата еще предстоит оценить.
3). Мазор и др. [42], при исследовании трансплантатов, выполненных с использованием аутологичных частиц зуба, полученных с помощью Smart Dentin Grinder, гистологически было обнаружено, что через три месяца витальная кость находилась в прямом контакте с частицами зуба без признаков воспалительного инфильтрата. Поскольку результаты этого клинического случая согласуются с другими недавними исследованиями [16, 17, 23, 36–38, 43, 44], можно сделать вывод, что аутологичный дентинный трансплантат является безопасным средством для сохранения альвеолярного гребня, а его доступность и низкая стоимость делает эту процедуру доступной по сравнению с более дорогими коммерческими материалами. Тем не менее, необходимы дальнейшие исследования, и эффективность аутологичного дентинного трансплантата в качестве субстрата для установки имплантата еще предстоит оценить.
Конфликт интересов
Авторы отрицают наличие конфликта интересов.
Благодарности
Авторы хотели бы поблагодарить KometaBio, Inc. , Форт Ли, Нью-Джерси, США, за устройство Smart Dentin Grinder.
, Форт Ли, Нью-Джерси, США, за устройство Smart Dentin Grinder.
Ссылки
-
C. T. Lee, L. Hum, and Y. W. Chen, «Влияние регенеративной терапии пародонта на предотвращение дефектов пародонта после удаления третьих моляров: систематический обзор и метаанализ», The Journal of the Американская стоматологическая ассоциация г., т. 147, нет. 9, стр. 709–719.e4, 2016.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
C. E. Nemcovsky, H. Libfeld, and Y. Zubery, «Влияние непрорезавшихся 3-х моляров на дистальные корни и поддерживающие структуры апроксимальных зубов. Рентгенологическое исследование 202 случаев», Journal of Clinical Periodontology , vol. 23, нет. 9, стр. 810–815, 1996.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
В. Кандотто, Л. Оберти, Ф.
 Габрионе, А. Скарано, Д. Росси и М. Романо, «Осложнения при удалении третьих моляров», стр. 9.1632 Journal of Biological Regulators and Homeostatic Agents , vol. 33, 3 Supplement 1, pp. 169–172, 2019.
Габрионе, А. Скарано, Д. Росси и М. Романо, «Осложнения при удалении третьих моляров», стр. 9.1632 Journal of Biological Regulators and Homeostatic Agents , vol. 33, 3 Supplement 1, pp. 169–172, 2019. Посмотреть по адресу:
Google Scholar
-
М. Коулман, А. Маккормик и Д. М. Ласкин, «Частота возникновения пародонтальных дефектов дистальнее верхней челюсти во второй моляра после удаления ретинированного третьего моляра», Journal of Oral and Manillofacial Surgery , vol. 69, нет. 2, стр. 319–321, 2011.
Посмотреть по адресу:
Сайт издателя | Академия Google
-
Г. Саммартино, М. Тиа, Т. Буччи и Х. Л. Ван, «Профилактика дефектов пародонта, связанных с экстракцией третьего моляра нижней челюсти: сравнительное исследование», Journal of Periodontology , vol. 80, нет. 3, стр. 389–396, 2009 г.

Посмотреть по адресу:
Сайт издателя | Google Scholar
-
Дж. Монтеро и Г. Маццаглиа, «Влияние удаления ретенированного третьего моляра нижней челюсти на пародонтальный статус второго моляра нижней челюсти», Журнал челюстно-лицевой хирургии г., т. 69, нет. 11, стр. 2691–2697, 2011.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
К. С. Хассан, Х. Ф. Марей и А. С. Алагль, «Улучшает ли пересадка лунок для удаления третьих моляров периодонтальные параметры у пациентов в возрасте 30–35 лет?» Журнал челюстно-лицевой хирургии , том. 70, нет. 4, стр. 757–764, 2012 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
D. De Santis, S. Sinigaglia, P. Pancera et al., «Обзор сохранения сокетов», Journal of Biological Regulators and Homeostatic Agents , vol.
 33, Supplement 1, pp. 55–59, 2019.
33, Supplement 1, pp. 55–59, 2019. Посмотреть по адресу:
Google Scholar
-
P. Gual-Vaces, C. Polis-Yanes, A. Estrugo-Devesa, R. Ayuso-Montero, A. Mari-Roig и J. Lopez-Lopez, «Аутогенные зубы, используемые для костной пластики: систематический обзор», Medicina Oral, Patología Oral y Cirugía Bucal , vol. 23, нет. 1, стр. e112–e119, 2017.
Посмотреть по адресу:
Сайт издателя | Академия Google
-
Дж. Т. Меллониг, «Аутогенные и аллогенные костные трансплантаты в периодонтальной терапии», Critical Reviews in Oral Biology and Medicine , vol. 3, нет. 4, стр. 333–352, 2016 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
G. Serafini, M. Lollobrigida, L. Fortunato et al., «Посттекстракционное сохранение альвеолярного гребня с использованием L-PRF: клиническая и гистологическая оценка», Case Reports in Dentistry , vol.
 2020, Артикул ID 5073519, 6 страниц, 2020.
2020, Артикул ID 5073519, 6 страниц, 2020. Посмотреть по адресу:
Сайт издателя | Google Scholar
-
Г. Хириак, М. Хертен, Ф. Шварц, Д. Ротамель и Дж. Беккер, «Аутогенные костные чипы: влияние нового пьезоэлектрического устройства (пьезохирургия) на морфологию чипов, жизнеспособность и дифференцировку клеток, Журнал клинической пародонтологии , том. 32, нет. 9, стр. 994–999, 2005.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
Ф. Аль-Яфи, Б. Альчаваф и К. Нельсон, «Что является оптимальным для сохранения альвеолярного гребня?» Стоматологические клиники Северной Америки , том. 63, нет. 3, стр. 399–418, 2019.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
G. Mazzucchi, M.
 Lollobrigida, D. Laurito et al., «Микробиологическая и FE-SEM оценка мембраны d-PTFE, подвергшейся воздействию среды полости рта после сохранения альвеолярных лунок с помощью гранулированного nc-HA», Журнал современной стоматологической практики , том. 21, нет. 4, стр. 404–409, 2020.
Lollobrigida, D. Laurito et al., «Микробиологическая и FE-SEM оценка мембраны d-PTFE, подвергшейся воздействию среды полости рта после сохранения альвеолярных лунок с помощью гранулированного nc-HA», Журнал современной стоматологической практики , том. 21, нет. 4, стр. 404–409, 2020. Посмотреть по адресу:
Google Scholar
-
С. Дас, Р. Джингран, В. К. Бейнс, Р. Мадан, Р. Сривастава и И. Ризви, «Сохранение лунок с помощью бета-трикальцийфосфата с коллагеном по сравнению с богатым тромбоцитами фибрином: клинический анализ». рентгенографическое исследование», Eur J Dent. , том. 10, нет. 2, стр. 264–276, 2016 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
Дж. Л. Кальво-Гирадо, П. Сегарра Дель Пино, Л. Сапозников, Р. А. Дельгадо Руис, М. Фернандес-Домингес и С. А. Герке, «Новая процедура обработки удаленных зубов для немедленной пластики после удаления.
 Розетки. Экспериментальное исследование на собаках породы американский фоксхаунд», Анналы анатомии , том. 217, стр. 14–23, 2018 г.
Розетки. Экспериментальное исследование на собаках породы американский фоксхаунд», Анналы анатомии , том. 217, стр. 14–23, 2018 г. Посмотреть по адресу:
Сайт издателя | Google Scholar
-
T. Nampo, J. Watahiki, A. Enomoto et al., «Новый метод восстановления альвеолярной кости с использованием извлеченных зубов для трансплантата», Journal of Periodontology , vol. 81, нет. 9, стр. 1264–1272, 2010.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
С. Т. Као и Д. Д. Скотт, «Обзор заменителей кости», стр. 9.1632 Клиники челюстно-лицевой хирургии Северной Америки , vol. 19, нет. 4, стр. 513–521, 2007 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
Ф. Грациани, С. Дженнаи, М.
 Петрини, Л. Беттини и М. Тонетти, «Производное эмалевого матрикса стабилизирует кровяной сгусток и улучшает клиническое заживление глубоких карманов после безлоскутной пародонтальной терапии: рандомизированное клиническое исследование». », Journal of Clinical Periodontology , vol. 46, нет. 2019. Т. 2. С. 231–240..
Петрини, Л. Беттини и М. Тонетти, «Производное эмалевого матрикса стабилизирует кровяной сгусток и улучшает клиническое заживление глубоких карманов после безлоскутной пародонтальной терапии: рандомизированное клиническое исследование». », Journal of Clinical Periodontology , vol. 46, нет. 2019. Т. 2. С. 231–240.. Посмотреть по адресу:
Сайт издателя | Google Scholar
-
А. А. Краус, Э. Э. Махтей и М. Пелед, «Влияние удаления нижнего третьего моляра на уровень прикрепления и высоту альвеолярной кости соседнего второго моляра», Международный журнал челюстно-лицевой хирургии , том. 34, нет. 7, стр. 756–760, 2005.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
D. Laurito, M. Lollobrigida, F. Graziani, F. Guerra, A. Vestri и A. De Biase, «Пародонтологические эффекты транспонированного лоскута по сравнению с обычным лоскутом при удалении третьего моляра нижней челюсти», Журнал черепно-лицевой хирургии , том.
 27, нет. 3, стр. 708–711, 2016.
27, нет. 3, стр. 708–711, 2016. Посмотреть по адресу:
Сайт издателя | Google Scholar
-
D. Di Nardo, G. Mazzucchi, M. Lollobrigida et al., «Немедленное или отсроченное извлечение смещенного третьего моляра: обзор», Journal of Clinical and Experimental Dentistry , vol. 11, нет. 1, стр. e55–e61, 2019.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
Дж. Л. Кальво-Гирадо, Х. Э. Мате-Санчес де Валь, М. Л. Рамос-Ольтра и др., «Использование зубных частиц в качестве биоматериала в лунках после удаления. Экспериментальное исследование на собаках», Стоматологический журнал , том. 6, нет. 2, с. 12, 2018.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
Р. С. Деметтер, Б. Г. Калахан и Б.
 Л. Мили, «Гистологическая оценка заживления ран после сохранения гребня с помощью кортикального, губчатого и комбинированного корково-губчатого лиофилизированного костного аллотрансплантата: рандомизированное контролируемое клиническое исследование», Journal пародонтологии , вып. 88, нет. 2017. Т. 9. С. 860–868.
Л. Мили, «Гистологическая оценка заживления ран после сохранения гребня с помощью кортикального, губчатого и комбинированного корково-губчатого лиофилизированного костного аллотрансплантата: рандомизированное контролируемое клиническое исследование», Journal пародонтологии , вып. 88, нет. 2017. Т. 9. С. 860–868. Посмотреть по адресу:
Сайт издателя | Google Scholar
-
А. Дж. Эскоу и Б. Л. Мили, «Оценка заживления после удаления зуба с сохранением альвеолярного гребня с использованием лиофилизированного костного аллотрансплантата кортикального и губчатого вещества», Journal of Periodontology , vol. 85, нет. 4, стр. 514–524, 2014.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
Р. А. Вуд и Б. Л. Мили, «Гистологическое сравнение заживления после удаления зуба с сохранением гребня с использованием минерализованного и деминерализованного лиофилизированного костного аллотрансплантата», Журнал пародонтологии , том.
 83, нет. 3, стр. 329–336, 2012 г.
83, нет. 3, стр. 329–336, 2012 г. Посмотреть по адресу:
Сайт издателя | Google Scholar
-
С. Джамбхекар, Ф. Кернен и А. С. Бидра, «Клинические и гистологические результаты имплантации лунки после безлоскутного удаления зуба: систематический обзор рандомизированных контролируемых клинических испытаний», Журнал ортопедической стоматологии , том . 113, нет. 5, стр. 371–382, 2015.
Посмотреть по адресу:
Сайт издателя | Академия Google
-
K.Y. Peng, YC. Tseng, E.C. Shen, S.C. Chiu, E. Fu и Y.W. Huang, «Пародонтальный статус второго моляра нижней челюсти после удаления третьего моляра», Journal of Periodontology , vol. 72, нет. 12, стр. 1647–1651, 2001.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
Д.
 Т. Ричардсон и Т. Б. Додсон, «Риск пародонтальных дефектов после операции на третьем моляре: упражнение в принятии клинических решений на основе фактических данных», Стоматологическая хирургия, оральная медицина, оральная патология, оральная радиология и эндодонтия г., т. 100, нет. 2, стр. 133–137, 2005 г.
Т. Ричардсон и Т. Б. Додсон, «Риск пародонтальных дефектов после операции на третьем моляре: упражнение в принятии клинических решений на основе фактических данных», Стоматологическая хирургия, оральная медицина, оральная патология, оральная радиология и эндодонтия г., т. 100, нет. 2, стр. 133–137, 2005 г. Посмотреть по адресу:
Сайт издателя | Google Scholar
-
Р. Пиппи, «Эффективность персонализированного устройства в оценке периодонтального заживления второго моляра нижней челюсти после хирургического удаления соседнего третьего моляра», Annali Di Stomatologia (Roma) , vol. 4, нет. 3–4, стр. 218–229, 2013 г.
Посмотреть по адресу:
Google Scholar
-
Г. Х. Блейки, М. Т. Джекс, С. Оффенбахер и др., «Прогрессирование заболевания пародонта в области второго/третьего моляра у пациентов с бессимптомными третьими молярами» Журнал челюстно-лицевой хирургии , том.
 64, нет. 2, стр. 189–193, 2006 г.
64, нет. 2, стр. 189–193, 2006 г. Посмотреть по адресу:
Сайт издателя | Google Scholar
-
P.L.G. Coceancig, «Альвеолярные костные трансплантаты дистальнее нижнего второго моляра», Журнал челюстно-лицевой и оральной хирургии , том. 8, нет. 1, стр. 22–26, 2009 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
P. C. Passarelli, C. Lajolo, G. Pasquantonio et al., «Влияние хирургического удаления третьего моляра нижней челюсти на пародонтальный статус соседних вторых моляров», Журнал пародонтологии , том. 90, нет. 8, стр. 847–855, 2019.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
H. Petsos, J. Korte, P. Eickholz, T. Hoffmann и R. Borchard, «Хирургическое удаление третьих моляров и тканей пародонта соседних вторых моляров», Journal of Clinical Periodontology , vol.
 . 43, нет. 5, стр. 453–460, 2016.
. 43, нет. 5, стр. 453–460, 2016. Посмотреть по адресу:
Сайт издателя | Google Scholar
-
R. P. White Jr., E. L. Fisher, C. Phillips, M. Tucker, K. L. Moss и S. Offenbacher, «Видимые третьи моляры как индикатор риска для увеличения глубины пародонтального зондирования», Журнал челюстно-лицевой хирургии , том. 69, нет. 1, стр. 92–103, 2011 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
Ю. К. Ким, С. Г. Ким, П. Ю. Юн и др., «Аутогенные зубы, используемые для костной пластики: сравнение с традиционными материалами для трансплантации», Оральная хирургия, оральная медицина, оральная патология, оральная радиология , том. 117, нет. 1, стр. e39–e45, 2014.
Посмотреть по адресу:
Сайт издателя | Академия Google
-
F.
 Schwarz, V. Golubovic, K. Becker и I. Mihatovic, «Удаленные корни зубов, используемые для увеличения латерального альвеолярного гребня: исследование, подтверждающее концепцию», Journal of Clinical Periodontology , vol. 43, нет. 4, стр. 345–353, 2016 г.
Schwarz, V. Golubovic, K. Becker и I. Mihatovic, «Удаленные корни зубов, используемые для увеличения латерального альвеолярного гребня: исследование, подтверждающее концепцию», Journal of Clinical Periodontology , vol. 43, нет. 4, стр. 345–353, 2016 г. Посмотреть по адресу:
Сайт издателя | Google Scholar
-
Дж. Л. Кальво-Гирадо, А. Баллестер-Монтилья, П. Н. де Аза и др., «Оценка извлеченных частиц человеческих зубов с помощью СЭМ – Оценка EDX как биоматериала для сохранения лунки: исследование in vitro учеба», Материалы (Базель) , том. 12, нет. 3, с. 380, 2019.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
Н. Е. Сайгин, Ю. Токиясу, В. В. Джаннобиле и М. Дж. Сомерман, «Факторы роста регулируют экспрессию генов, связанных с минералами, в цементобластах», Journal of Periodontology , vol.
 71, нет. 10, стр. 1591–1600, 2000.
71, нет. 10, стр. 1591–1600, 2000. Посмотреть по адресу:
Сайт издателя | Google Scholar
-
G. Serafini, M. Lopreiato, M. Lollobrigida et al., «Фибрин, богатый тромбоцитами (PRF) и его родственные продукты: биомолекулярная характеристика жидкого фибриногена», Журнал клинической медицины , том. 9, нет. 4, с. 1099, 2020.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
Д. Лаурито, М. Лоллобриджида, Ф. Джанно, С. Боско, Л. Ламазза и А. Де Биасе, «Сохранение альвеолярного гребня с помощью мембран nc-HA и d-PTFE: клинические, гистологические и гистоморфометрическое исследование», The International Journal of Periodontics & Restorative Dentistry , vol. 37, нет. 2017. Т. 2. С. 283–290.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
Z.
 Mazor, R. A. Horowitz, H. Prasad и G. A. Kotsakis, «Динамика заживления после сохранения альвеолярного гребня с помощью аутологичной структуры зуба», The International Journal of Periodontics & Restorative Dentistry , vol. 39, нет. 5, стр. 697–702, 2019.
Mazor, R. A. Horowitz, H. Prasad и G. A. Kotsakis, «Динамика заживления после сохранения альвеолярного гребня с помощью аутологичной структуры зуба», The International Journal of Periodontics & Restorative Dentistry , vol. 39, нет. 5, стр. 697–702, 2019. Посмотреть по адресу:
Сайт издателя | Google Scholar
-
A. del Canto-Diaz, J. de Elio-Oliveros, M. del Canto-Diaz, M.A. Alobera-Gracia, M. del Canto-Pingarron и J.M. Martinez-Gonzalez, «Использование аутологичного зуба -полученный трансплантатный материал в постэкстракционную лунку. Пилотное исследование», Medicina Oral, Patología Oral y Cirugía Bucal , vol. 24, стр. e53–e60, 2018.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
А. Купершлаг, Г. Кершите, Г. М. Курцман и Р. А. Горовиц, «Аутогенная дентинная пластика костных дефектов дистальнее вторых моляров нижней челюсти после удаления ретенированных третьих моляров», The Compendium of Continuing Education in Dentistry , том.
 41, стр. 76–82, 2020.
41, стр. 76–82, 2020. Посмотреть по адресу:
Google Scholar
Copyright
Copyright © 2020 Alberto De Biase et al. Это статья с открытым доступом, распространяемая в соответствии с лицензией Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии надлежащего цитирования оригинальной работы.
Пародонтологическое лечение или удаление и установка имплантата?
Carl E. Misch GS, DDS, MDS, PhD (h.c.)
и Jennifer T. Silc, DDS, MS
Для получения дополнительной информации по этой теме перейдите на сайт www.dentaleconomics.com и выполните поиск, используя следующие ключевые слова: имплантаты, ICOI, пародонтологическое лечение, д-р Карл Миш, д-р Дженнифер Силк.
Поддержание здоровых, функциональных и эстетических естественных зубов является основной задачей стоматологии. В прошлом сохранение естественных зубов имело первостепенное значение, потому что методы замены зубов были дорогостоящими и не такими предсказуемыми, как восстановление естественных зубов. Что нового в сегодняшних условиях, так это то, что некоторые стоматологические процедуры (например, лечение тяжелых заболеваний пародонта, лечение фуркаций или функциональное удлинение коронки) могут иметь более низкий уровень успеха или худший косметический результат по сравнению с имплантатом для замены зуба. Поэтому в некоторых случаях естественный зуб со значительно поврежденными участками может быть удален и заменен имплантатом (справа).
В прошлом сохранение естественных зубов имело первостепенное значение, потому что методы замены зубов были дорогостоящими и не такими предсказуемыми, как восстановление естественных зубов. Что нового в сегодняшних условиях, так это то, что некоторые стоматологические процедуры (например, лечение тяжелых заболеваний пародонта, лечение фуркаций или функциональное удлинение коронки) могут иметь более низкий уровень успеха или худший косметический результат по сравнению с имплантатом для замены зуба. Поэтому в некоторых случаях естественный зуб со значительно поврежденными участками может быть удален и заменен имплантатом (справа).
| |
Имплантаты также следует рассматривать в качестве альтернативы, когда планируются более дорогие процедуры в попытке спасти или сохранить поврежденный зуб. Традиционные методы сохранения зуба с годами стали дороже.
Например, многокорневая эндодонтическая терапия сейчас приближается по стоимости к операции имплантации. Когда также требуется функциональное удлинение коронки и последующее эндодонтическое лечение, стоимость обычно выше, чем стоимость удаления и установки имплантата. При планировании лечения следует учитывать естественный зуб, требующий периодонтальной терапии, а также множество других аспектов лечения, которые ставят под угрозу долгосрочный успех и являются непомерно дорогостоящими для предоставляемых услуг.
Зуб может быть удален по ортопедическим, эндодонтическим или пародонтологическим соображениям. В редких случаях можно даже рассмотреть возможность удаления зуба вместо ортодонтии, чтобы восстановить зубы в более эстетичном или функциональном положении. Основное обсуждение, связанное с этой статьей, будет касаться периодонтальных соображений, которые могут потребовать удаления зуба и восстановления имплантата.
0-, 5-, 10-летнее правило
Стоматолог оценивает здоровье естественных зубов с помощью широко используемых ортопедических, пародонтальных и эндодонтических индексов. После того, как это будет выполнено, можно использовать оценку продолжительности жизни, чтобы решить, следует ли удалять или лечить и поддерживать зуб, следуя правилу 0, 5, 10 лет.
После того, как это будет выполнено, можно использовать оценку продолжительности жизни, чтобы решить, следует ли удалять или лечить и поддерживать зуб, следуя правилу 0, 5, 10 лет.
Если естественный зуб имеет благоприятный прогноз более 10 лет (после восстановления здоровья), его чаще всего включают в план лечения. Зуб в этих условиях может даже считаться присоединяющимся к имплантату внутри одного и того же протеза.
Например, зуб может выступать в качестве «живого промежуточного звена» в окончательной реставрации, окруженный достаточной поддержкой имплантата. Решение о том, использовать его или нет в качестве абатмента, требует дополнительной информации, но мало причин в пользу удаления зуба для восстановления у пациента с частичной адентией.
Прогноз для естественного зуба менее 5 лет, несмотря на восстановительную или пародонтальную терапию, требует удаления зуба с имплантацией и планированием поддержки абатмента имплантатом в рамках начального плана лечения. Этот сценарий лечения часто может быть быстрее, проще, менее травматичным и менее дорогим по сравнению с сохранением сомнительного зуба.
Этот сценарий лечения часто может быть быстрее, проще, менее травматичным и менее дорогим по сравнению с сохранением сомнительного зуба.
При глубине зондирования более 7–8 мм с кровотечением при зондировании зубы обычно ставят с прогнозом от 0 до 5 лет. Моляры верхней челюсти с фуркой II или III степени подвержены более высокому риску осложнений и часто теряются в течение 5 лет. Если гигиена плохая с поражением фурки II или III степени в молярах, зуб чаще всего рассматривается в категории от 0 до 5 лет. Это особенно верно, когда другие зубы в том же квадранте отсутствуют или безнадежны.
Пародонтальный абсцесс приводит к быстрой потере прикрепления пародонта и активному разрушению кости и часто сокращает срок жизни зуба. Когда в анамнезе наблюдается повторное образование абсцесса из зуба, обычно назначается безнадежный прогноз.
Если прогноз естественного зуба (после пародонтологического, эндодонтического или восстановительного лечения, когда это необходимо) находится в диапазоне от 5 до 10 лет, решения о лечении более расплывчаты.
В целом глубина глубоких карманов до 7–8 мм с кровоточивостью при зондировании является показателем активности заболевания пародонта, а лонгитудинальные исследования указывают на неблагоприятный прогноз. Зубы в этих условиях можно отнести к категории от 5 до 10 лет. Моляры с поражением фуркаций I степени часто также относятся к категории прогноза на 5–10 лет.
Независимые протезы с опорой на имплантаты показаны для замены отсутствующих зубов в возрасте от 5 до 10 лет. Показано размещение как можно большего количества имплантатов для поддержки независимого протеза вокруг зуба с альтернативными вариантами лечения, которые позволят удалить зуб без ущерба для реставрации.
Особого внимания заслуживают зубы возрастом от 5 до 10 лет рядом с участками множественной адентии. Естественный зуб, удаленный от будущей реставрации на имплантате, с меньшей вероятностью повлияет на реконструкцию имплантата и изменит последовательность лечения.
Однако отторжение естественного зуба, расположенного рядом с местом имплантации, может привести к отторжению соседнего имплантата и почти всегда (независимо от того, происходит отторжение имплантата или нет) приводит к задержке и нарушению реставрации. Поэтому, если практикующий врач не уверен, относится ли соседний зуб к адентическому участку к категории от 0 до 5 лет или от 5 до 10 лет, чаще следует считать, что зуб имеет худший прогноз. В таблице 1 обобщен протокол принятия решения, касающийся естественного абатмента зуба.
Поэтому, если практикующий врач не уверен, относится ли соседний зуб к адентическому участку к категории от 0 до 5 лет или от 5 до 10 лет, чаще следует считать, что зуб имеет худший прогноз. В таблице 1 обобщен протокол принятия решения, касающийся естественного абатмента зуба.
| |
Обсуждение заболеваний пародонта
Тяжесть пародонтита может быть такой, что выбор лечения для решения проблемы может быть удалением. Тяжелое заболевание пародонта можно лечить удалением сомнительных абатментов чаще, чем в прошлом, при условии, что образовавшаяся беззубая область предлагает достаточно кости для предсказуемой установки эндостального имплантата и предсказуемого прогноза. Геродонты не рекомендуются, когда прогноз неблагоприятный или неудача лечения может привести к недостаточности кости для установки имплантата.
Курение является основным фактором риска прогрессирования заболеваний пародонта, а курильщики имеют повышенный риск развития заболеваний пародонта по сравнению с некурящими. Зубные имплантаты с прямым контактом с костью менее подвержены влиянию курения, чем естественные зубы. Таким образом, удаление зубов у курильщиков с заболеванием пародонта средней и тяжелой степени может быть оправдано с последующей имплантационной терапией.
Зубные имплантаты с прямым контактом с костью менее подвержены влиянию курения, чем естественные зубы. Таким образом, удаление зубов у курильщиков с заболеванием пародонта средней и тяжелой степени может быть оправдано с последующей имплантационной терапией.
Лечение пародонта может поставить под угрозу имплантацию в дальнейшем. Это особенно заметно, когда существующая доступная кость вокруг корней зубов уменьшается по высоте в задней части нижней челюсти. Длина имплантата менее 9мм менее предсказуем, чем более длинные имплантаты. Увеличить высоту кости в задней части нижней челюсти сложнее, чем в других областях рта.
Неудачное пародонтологическое лечение и продолжающаяся потеря костной массы могут сделать оставшуюся кость непригодной для установки предсказуемых имплантатов. В результате, когда от нижнечелюстного канала до оставшейся кости вокруг пораженных пародонтом зубов остается всего 10 мм высоты кости, необходимо учитывать предсказуемые аспекты пародонтологического лечения.
Поражение фуркаций
Этиология поражений фуркаций приводит к прогрессирующей и локализованной потере прикрепления у большинства людей. Вилка III степени указывает на сквозное горизонтальное проникновение зонда. В целом, зубы, пораженные фуркацией III степени, имеют плохой прогноз, и регенерация этого типа дефекта не предсказуема в большинстве клинических ситуаций. Таким образом, зубы с фуркацией III класса имеют неблагоприятный исход лечения.
| |
Лечение фуркаций моляров может включать ампутацию корня. Самый низкий показатель успешности резекции корня наблюдается при резекции дистального корня нижней челюсти. Даже в случае успеха для извлечения дистального корня требуется эндодонтия на мезиальном корне, сердцевине и коронке мезиального корня, а также замена дистального корня имплантатом или несъемным частичным протезом. Удаление всего моляра и установка имплантата имеют более высокий уровень успеха и часто более низкую стоимость (см. фотографии справа).
Удаление всего моляра и установка имплантата имеют более высокий уровень успеха и часто более низкую стоимость (см. фотографии справа).
| |
Подвижность
В то время как некоторые авторы обнаружили, что повышенная подвижность является фактором, отрицательно влияющим на выживаемость пораженного зуба, другие не описывают взаимосвязь пораженного зуба. подвижность и результат лечения. Тем не менее, подвижные зубы не являются ортопедическими опорами для замены отсутствующих зубов.
Подвижный зуб, примыкающий к месту будущего имплантата, может вызвать перегрузку протеза на имплантате. Следовательно, подвижный зуб может быть показан к удалению, особенно если он находится в моляре и примыкает к адентическому участку.
Примечание редактора: ссылки доступны по запросу.
Доктор Карл Э. Миш — клинический профессор и директор отдела оральной имплантологии в Стоматологической школе Темпл в Филадельфии, штат Пенсильвания. Он также является директором Международного института имплантатов Миша. Для получения дополнительной информации посетите www.misch.com. Доктор Дженнифер Силк является дипломатом Американского совета пародонтологии и имеет частную практику, ограниченную косметической пародонтологией и имплантацией зубов в Шаумбурге, штат Иллинойс. Она также является адъюнкт-профессором Стоматологической школы Темпл и преподавателем Международный институт имплантации имени Миша. Для получения дополнительной информации посетите сайт www.woodfieldperiodontics.com.
Он также является директором Международного института имплантатов Миша. Для получения дополнительной информации посетите www.misch.com. Доктор Дженнифер Силк является дипломатом Американского совета пародонтологии и имеет частную практику, ограниченную косметической пародонтологией и имплантацией зубов в Шаумбурге, штат Иллинойс. Она также является адъюнкт-профессором Стоматологической школы Темпл и преподавателем Международный институт имплантации имени Миша. Для получения дополнительной информации посетите сайт www.woodfieldperiodontics.com.
Когда восстанавливать или извлекать; A Clinical Guide
Процесс принятия решения о восстановлении или удалении зуба часто представляет собой «серую зону», основанную главным образом на клиническом опыте и приблизительных предположениях относительно долгосрочного прогноза рассматриваемого зуба. В результате клиницист часто принимает решения по «ощущениям», а не по клиническим параметрам. В этой статье будут рассмотрены полезные рекомендации по восстановлению зубов со структурными нарушениями пародонта и/или эндодонтии, в дополнение к эстетическим последствиям сохранения или удаления зуба. Использование этих рекомендаций позволит клиницисту помочь пациентам определить наилучшее решение для их текущей ситуации.
Использование этих рекомендаций позволит клиницисту помочь пациентам определить наилучшее решение для их текущей ситуации.
Решение сохранить или удалить сомнительный зуб часто принимается в стоматологической практике. Есть много факторов, которые следует учитывать при принятии этого решения. Некоторые ситуации очень просты (рис. 1), а другие попадают в «серую» область принятия решений (рис. 2). В этой статье представлены рекомендации по определению необходимости удаления или сохранения зуба, когда решение не так просто с использованием структурных, периодонтальных, эндодонтических и эстетических критериев. Некоторые зубы могут включать только одну из этих областей, а некоторые — различные комбинации этих областей. Существуют также другие важные факторы, которые следует учитывать, такие как ожидания пациента, его финансы и соблюдение пациентом режима лечения, но эти темы варьируются от пациента к пациенту и должны обсуждаться с каждым отдельным пациентом. Хотя эти темы очень важны для процесса принятия решений, они выходят за рамки данной статьи.
Структурные параметры
Зубы, которые сломаны или имеют кариес на уровне альвеолярного отростка или рядом с ним, попадают в серую зону для принятия решения. Возникают вопросы: «Какая структура зуба необходима для получения предсказуемого результата?» и «Каковы варианты получения структуры зуба, если ее недостаточно?» Чтобы ответить на эти вопросы, необходимы две части информации. Во-первых, сколько феррул необходимо для получения предсказуемого результата? Во-вторых, какова биологическая ширина пациента? Начиная с первого вопроса, феррула определяется как «количество тканей зуба между краем реставрации и краем нароста». 1 Согласно лабораторным исследованиям, минимальное расстояние по вертикали оставшейся ткани зуба, необходимое для фиксации реставрации, составляет 1,5 мм на лицевой и язычной части зуба для предотвращения усталостной прочности, 2 и минимальная горизонтальная толщина толщина оставшейся ткани зуба составляет 1 мм.3 Соблюдение этих пределов обеспечит адекватную форму сопротивления, необходимую для предотвращения смещения реставрации.
Если зуб подвергался эндодонтическому лечению, необходимо оценить оставшуюся структуру зуба относительно пространства штифта. В этом случае используется правило третей. В нем указано, что препарирование канала или межканального пространства не должно быть шире, чем одна треть мезиодистального диаметра корня после эндодонтического доступа (рис. 3). 3 После того, как клиницист определит, имеется ли адекватная структура зуба, второй областью, которую необходимо оценить, является расстояние перелома/кариеса от гребня кости. Во избежание импинджмента биологической ширины минимальное расстояние, необходимое от костного гребня до окончательного размещения края, составляет 2,5 мм (рис. 4). Как установлено в исследованиях на трупах, он состоит примерно из 1 мм прикрепления соединительной ткани, 1 мм соединительного эпителия и 0,5 мм десневой борозды. 4 Это измерение предназначено в качестве ориентира, а не абсолютного числа, поскольку было показано, что оно имеет индивидуальную изменчивость. 5 Этот фактический размер для отдельного пациента может быть предсказуемо определен путем зондирования кости соседних зубов для более точного определения биологической ширины пациента. 6
5 Этот фактический размер для отдельного пациента может быть предсказуемо определен путем зондирования кости соседних зубов для более точного определения биологической ширины пациента. 6
Клиническая норма 4 мм, состоящая из 1,5 мм структуры зуба и 2,5 мм биологической ширины 1,3 , является, таким образом, минимальным пределом для структуры зуба над альвеолярным отростком (рис. 5). Если этот параметр не может быть соблюден, есть два варианта получения этого порога. Одним из вариантов является хирургическое удлинение коронки, 7,8 а другой — форсированное ортодонтическое прорезывание. 9 Выбор между каждым вариантом должен быть сделан на основе влияния каждой процедуры на эстетику случая, соотношения коронки и корня, а также того, приведет ли костная хирургия к поражению фуркаций на соседних зубах (рис. 6). ). Эстетические соображения будут рассмотрены позже. Что касается отношения коронки к корню, существуют два руководства по определению минимального соотношения (рис. 7). Один из них — классический 1:1, представленный Penny. 10 Второй, для передних зубов верхней челюсти, составляет от 12 мм до 13 мм зуба с от 8 мм до 9 мм корня в кости и 4 мм на коронке кости, как представлено Spear. 1 Если все эти критерии структуры зуба соблюдены, то зуб следует считать приемлемым кандидатом на ретенцию и реставрацию. Кроме того, при наличии недостаточной структуры зуба требуемая структура зуба может быть получена с помощью принудительного ортодонтического прорезывания или пародонтальной хирургии при условии, что эстетика и пародонтальная функция рассматриваемого зуба и прилегающего зубного ряда не нарушены.
7). Один из них — классический 1:1, представленный Penny. 10 Второй, для передних зубов верхней челюсти, составляет от 12 мм до 13 мм зуба с от 8 мм до 9 мм корня в кости и 4 мм на коронке кости, как представлено Spear. 1 Если все эти критерии структуры зуба соблюдены, то зуб следует считать приемлемым кандидатом на ретенцию и реставрацию. Кроме того, при наличии недостаточной структуры зуба требуемая структура зуба может быть получена с помощью принудительного ортодонтического прорезывания или пародонтальной хирургии при условии, что эстетика и пародонтальная функция рассматриваемого зуба и прилегающего зубного ряда не нарушены.
Параметры пародонта
Заболевания пародонта широко распространены среди взрослого населения. Тяжесть заболевания пародонта и его генерализованность или локализованность будут играть роль при принятии решения о восстановлении или удалении пораженного зуба. Проблемными областями являются глубина кармана; потеря костной ткани; морфология дефекта кости; вовлечение фуркации; и восприимчивость хозяина.
Измерение глубины кармана является одним из методов определения тяжести заболевания пародонта. Глубина кармана определяется как расстояние от свободного края десны до основания борозды. За исключением разрастания десны и псевдокарманов, глубокая глубина зондирования (> 4 мм) с кровотечением является показателем активного заболевания пародонта и будущей потери прикрепления. Хотя глубина кармана может меняться со временем в результате изменения положения свободного десневого края, исследования показывают, что глубина кармана 5 мм или более является признаком перенесенного заболевания пародонта.11 Более глубокие карманы (> 7 мм) также было показано, что их труднее поддерживать с течением времени. 12-14 Таким образом, глубина кармана более 7 мм должна иметь большее значение для экстракции, чем глубина кармана < 5 мм, при прочих равных условиях. Эти параметры основаны на лонгитюдных исследованиях.
Потеря костной массы также является показателем перенесенного заболевания пародонта. Gustavo и соавт. установили ориентир для процента потери костной массы по отношению к долгосрочному прогнозу. 15 Расчет процента потери костной массы основывался на общей длине корня от цементно-эмалевой границы до апекса минус приблизительно 2 мм (биологическая ширина) до длины корня, поддерживающего альвеолярную кость. Они разделили потерю костной массы на три категории: <30% (предсказуемо), 16,17 30–65 % желтого цвета (осторожно), 18–20 и > 65 % (учитывайте экстракцию). 13 Это не означает, что все зубы с потерей костной массы более 65% должны быть удалены; скорее, зубы этой категории в целом имеют худший прогноз, чем зубы с потерей костной массы менее 65%.
Gustavo и соавт. установили ориентир для процента потери костной массы по отношению к долгосрочному прогнозу. 15 Расчет процента потери костной массы основывался на общей длине корня от цементно-эмалевой границы до апекса минус приблизительно 2 мм (биологическая ширина) до длины корня, поддерживающего альвеолярную кость. Они разделили потерю костной массы на три категории: <30% (предсказуемо), 16,17 30–65 % желтого цвета (осторожно), 18–20 и > 65 % (учитывайте экстракцию). 13 Это не означает, что все зубы с потерей костной массы более 65% должны быть удалены; скорее, зубы этой категории в целом имеют худший прогноз, чем зубы с потерей костной массы менее 65%.
Морфология костных дефектов также играет важную роль в предсказуемости сохранения зубов. Горизонтальные дефекты непредсказуемы для попыток направленной регенерации ткани (рис. 8). Узкие вертикальные дефекты более благоприятно реагируют на попытки регенерации (рис. 9).). 21
Также необходимо оценить поражение фуркаций. Вовлечение фуркации классически делится на три категории. Вовлечение фуркации I класса назначается, когда фуркация <3 мм от горизонтального проникновения. Класс II > 3 мм, но не насквозь. Класс III имеет сквозное зондирование. 22 Дефекты класса I можно предсказуемо лечить и обслуживать. 23,24 Дефекты класса II можно успешно лечить 25,26 (рис. 10), но долгосрочное обслуживание может быть проблемой. 27 Дефекты класса III имеют неблагоприятный долгосрочный прогноз (рис. 11). 28,29 Эти рекомендации основаны на обзоре литературы. Восприимчивость хозяина — это многофакторная тема, включающая курение и системные заболевания. Курение является основным фактором риска прогрессирования заболеваний пародонта; было показано, что он влияет на шансы развития заболеваний пародонта, 30 нарушений полиморфноядерных клеток, снижения иммуноглобулинов и ослабления способности к заживлению ран. 31,32 Все эти факторы в совокупности затрудняют сохранение зубов с сомнительным прогнозом.
Вовлечение фуркации классически делится на три категории. Вовлечение фуркации I класса назначается, когда фуркация <3 мм от горизонтального проникновения. Класс II > 3 мм, но не насквозь. Класс III имеет сквозное зондирование. 22 Дефекты класса I можно предсказуемо лечить и обслуживать. 23,24 Дефекты класса II можно успешно лечить 25,26 (рис. 10), но долгосрочное обслуживание может быть проблемой. 27 Дефекты класса III имеют неблагоприятный долгосрочный прогноз (рис. 11). 28,29 Эти рекомендации основаны на обзоре литературы. Восприимчивость хозяина — это многофакторная тема, включающая курение и системные заболевания. Курение является основным фактором риска прогрессирования заболеваний пародонта; было показано, что он влияет на шансы развития заболеваний пародонта, 30 нарушений полиморфноядерных клеток, снижения иммуноглобулинов и ослабления способности к заживлению ран. 31,32 Все эти факторы в совокупности затрудняют сохранение зубов с сомнительным прогнозом.
Диабет — это системное заболевание, поражающее пародонт. У него есть некоторые из тех же недостатков, что и у курения. Нарушение функции нейтрофилов, чрезмерная воспалительная реакция, дефекты обмена коллагена и нарушение заживления ран — все это последствия неконтролируемого диабета. 33 Ключевым моментом для клинициста является определение контроля пациента над процессом заболевания. У неконтролируемого пациента сохранение сомнительных зубов будет намного сложнее, чем у пациента, которого контролируют с помощью диеты и / или лекарств.
Эндодонтические параметры
В последнее время было много дискуссий об успешности имплантации зубов по сравнению с эффективностью эндодонтического лечения. Предполагая, что зуб является структурно реставрируемым, необходимо ответить на два вопроса, чтобы определить, требуется ли сохранение зуба или его удаление. Во-первых, какие существующие состояния повлияют на долгосрочный прогноз выбранной терапии? Во-вторых, каковы показатели успеха начальной терапии, повторного лечения, первоначальной апикальной хирургии и последующей апикальной хирургии?
Зуб, который считается структурно восстанавливаемым и пародонтологически здоровым, требующим эндодонтического лечения, имеет общий показатель успеха 90%. Существуют определенные условия, которые снижают вероятность успеха, о которых должен знать клиницист. Согласно исследованию в Торонто, 34 , продольному исследованию, жизнеспособный зуб, требующий начальной терапии, будет иметь показатель успеха 93%. У невитального зуба с периапикальной рентгенопрозрачностью < 5 мм вероятность успеха составляет 89%. 34 Нежизнеспособный зуб с периапикальным просветлением > 5 мм будет иметь 74% успеха.34 Очевидно, что зуб с периапикальным просветлением > 5 мм значительно снижает вероятность успеха эндодонтического лечения (рис. 12).
Существуют определенные условия, которые снижают вероятность успеха, о которых должен знать клиницист. Согласно исследованию в Торонто, 34 , продольному исследованию, жизнеспособный зуб, требующий начальной терапии, будет иметь показатель успеха 93%. У невитального зуба с периапикальной рентгенопрозрачностью < 5 мм вероятность успеха составляет 89%. 34 Нежизнеспособный зуб с периапикальным просветлением > 5 мм будет иметь 74% успеха.34 Очевидно, что зуб с периапикальным просветлением > 5 мм значительно снижает вероятность успеха эндодонтического лечения (рис. 12).
Что делать, если зуб ранее подвергался эндодонтическому лечению? Каковы показатели успеха хирургического и нехирургического лечения и меняются ли они со временем? Было обнаружено, что показатели успеха повторного хирургического лечения выше (77,8%) через 2–4 года по сравнению с нехирургическим лечением (70,9%).34 Однако через 4–6 лет нехирургическое повторное лечение показало успех. показатель 83%, в то время как повторное хирургическое лечение показало уровень успеха 71,8%. 34 Дальнейшее снижение в возрасте > 6 лет до 62,9% при повторных оперативных вмешательствах. 34 Отсутствовали документы, оценивающие нехирургическое повторное лечение через 6 лет. 35 Судя по этому обзору литературы, при выборе между хирургическим и нехирургическим методами лечения для сохранения зубов эндодонтическая хирургия обеспечивает более благоприятный начальный успех, но нехирургическое повторное лечение обеспечивает более благоприятный долгосрочный результат (рис. 13). ).
34 Дальнейшее снижение в возрасте > 6 лет до 62,9% при повторных оперативных вмешательствах. 34 Отсутствовали документы, оценивающие нехирургическое повторное лечение через 6 лет. 35 Судя по этому обзору литературы, при выборе между хирургическим и нехирургическим методами лечения для сохранения зубов эндодонтическая хирургия обеспечивает более благоприятный начальный успех, но нехирургическое повторное лечение обеспечивает более благоприятный долгосрочный результат (рис. 13). ).
Эстетические параметры
Эстетические параметры во многом определяются тем, как удаление или сохранение зуба повлияет на подлежащую кость и драпировку мягких тканей. Необходимо рассмотреть два важных вопроса. Во-первых, если зуб сохранен и необходима операция, возможен ли эстетический результат? И, во-вторых, если зуб будет удален, не повлияет ли последующая потеря костной ткани отрицательно на драпировку мягких тканей? В этом разделе будет описано, что считается эстетичным в передней части зубного ряда, и будет предполагаться, что отклонение от этого считается «неэстетичным».
Пропорции зуба
Позволяет ли ретенция или удаление зуба сохранить пропорции зуба в соотношении высоты к ширине от 75% до 86%36? Если ответ положительный, то продолжайте. Если ответ отрицательный, то необходимо выполнить ортодонтические или пародонтальные процедуры, или и то, и другое, чтобы поместить зуб или костный гребень в правильное эстетическое положение (рис. 14 и рис. 15).
Расположение/симметрия десневого края
Сохранит ли удаление или сохранение зуба симметричность десны? Симметрия десны определяется как воображаемая линия, которая должна быть коллинеарной, соединяющей центральные резцы и клыки, и параллельной межзрачковой линии или горизонту, если межзрачковая линия наклонена. В идеале эта линия также должна быть параллельна режущему краю и изгибу нижней губы. 37 Десневой край латерального резца должен быть на одном уровне или коронарнее этой линии не более чем на 3 мм (Рисунок 16). 38 Если эти параметры не соблюдены, то необходимо выполнить ортодонтические или пародонтологические процедуры, или и то, и другое, чтобы разместить зуб в правильном эстетическом положении.
Сосочек
Kockich и соавт. изучали эстетическую асимметрию сосочков в двусторонних и односторонних ситуациях. 37 Результаты показали, что ортодонты расценивали непривлекательным одностороннее несоответствие высоты сосочка, когда оно было на 0,5–1 мм больше в корональной части, чем соседние сосочки. Стоматологи общего профиля оценили уменьшение высоты сосочка на 0,5 мм как непривлекательное (рис. 17 и рис. 18). Напротив, группа неспециалистов не заметила существенной разницы в привлекательности даже при оценке максимального 2-миллиметрового отклонения высоты папиллярного соска, указанного в исследовании.
Результаты двусторонней папиллярной асимметрии показали, что группа ортодонтов оценила равномерное уменьшение высоты папиллярных сосочков на 1 мм от клыка к клыку как менее привлекательную, чем идеальная улыбка с нормальной высотой папиллярных сосочков. Группе непрофессионалов потребовалось уменьшение высоты сосочка на 1,5 мм, прежде чем они оценили ее как значительно менее привлекательную. Стоматологи не смогли обнаружить значительного уменьшения высоты сосочка даже при равномерном уменьшении на 2 мм.
Стоматологи не смогли обнаружить значительного уменьшения высоты сосочка даже при равномерном уменьшении на 2 мм.
Результаты этого исследования дают клиницистам некоторые относительные рекомендации. Папиллярная высота должна оцениваться как на двусторонней, так и на односторонней основе. Если ретенция или удаление зуба вызовет изменение симметрии в одностороннем порядке более чем на 2 мм, он будет расценен как непривлекательный. В двусторонней ситуации широкая публика находит расхождение более 1,5 мм непривлекательным, но стоматолог общей практики не считает расхождение непривлекательным даже при 2 мм. В тех случаях, когда высота сосочков будет одинаково короткой, клиницист должен знать, что то, что он считает привлекательным — расхождение в 2 мм — может показаться пациенту непривлекательным, потому что они менее терпимы к расхождению.
Заключение
Существует множество факторов, которые необходимо учитывать при принятии решения о сохранении или удалении и замене зуба протезом, который лучше служит пациенту. Клиницист всегда должен помнить о том, чтобы представить варианты и вероятные показатели успеха, чтобы помочь пациенту сделать вывод о том, что лучше для него. Рекомендации, обсуждаемые в этой статье, дадут клиницисту отправную точку в каждой из основных клинических категорий: структурной, пародонтальной, эндодонтической и эстетической. По этим параметрам клиницист сможет определить, является ли зуб слишком высоким риском ретенции. Оттуда для пациента может быть создан план лечения, который включает методы лечения, которые увеличат шансы на долгосрочный успех будущего протеза.
Клиницист всегда должен помнить о том, чтобы представить варианты и вероятные показатели успеха, чтобы помочь пациенту сделать вывод о том, что лучше для него. Рекомендации, обсуждаемые в этой статье, дадут клиницисту отправную точку в каждой из основных клинических категорий: структурной, пародонтальной, эндодонтической и эстетической. По этим параметрам клиницист сможет определить, является ли зуб слишком высоким риском ретенции. Оттуда для пациента может быть создан план лечения, который включает методы лечения, которые увеличат шансы на долгосрочный успех будущего протеза.
Каталожные номера
1. Spear FM. Реставрационные соображения при принятии решения о восстановлении или удалении эндодонтически пролеченных зубов. Продвинутая эстетика и междисциплинарная стоматология. 2007;3(1):2-10.
2. млн лет назад PS, Nicholls JI, Junge T, et al. Усталость от нагрузки зубов с различной длиной феррула, восстановленных с помощью волокнистых штифтов, сердечников из композитных материалов и цельнокерамических коронок. J Протез Dent. 2009;102(4):229-234.
J Протез Dent. 2009;102(4):229-234.
3. Запад JD. Эндодонтическая предсказуемость — восстановление или удаление: что выбрать? В: Коэн М., изд. Междисциплинарное планирование лечения: принципы, дизайн, реализация. 1-е изд. Ганновер-Парк, Иллинойс: Издательство Quintessence; 2008: 123-164.
4. Gargiulo AW, Wentz F, Orban F. Размеры и соотношение зубодесневого соединения у человека. J Пародонтология. 1961;32:261-267.
5. Вацек Дж.С.: Размеры зубодесневого соединения человека. Int J Восстановительная стоматология для пародонтологии. 1994;14(2):154-165.
6. Падбери А. младший, Эбер Р., Ван Х.Л. Взаимодействие между десной и краем реставрации. J Клиника пародонтологии. 2003;30(5):379-385.
7. Планчунас Л., Пурьене А., Мацкевичене Г. Хирургическое удлинение клинической коронки зуба. Стоматология. 2006;8(3):88-95.
8. Голдберг П.В., Хиггинботтом, Флорида, Уилсон Т.Г. Пародонтологические аспекты восстановительной и имплантационной терапии. Пародонтол 2000 . 2001; 25:100-109.
9. Кокич В.Г. Дополнительная роль ортодонтического лечения. В: Newman MG, Takei HH, Klokkevold PR и др., ред. Клиническая пародонтология. 10-е изд. Сент-Луис, Миссури: Elsevier; 2006: 856-870.
10. Пенни Р.Э., Краал Дж.Х. Соотношение коронки и корня: его значение в восстановительной стоматологии. J Протез Dent. 1979, 42(1)34-38.
11. Tonetti MS, Claffey N. Достижения в области прогрессирования пародонтита и предложение определений случая пародонтита и прогрессирования заболевания для использования в исследованиях факторов риска. Консенсусный отчет Группы С о 5-м Европейском семинаре по пародонтологии. J Clin Пародонтология. 2005;32 (Приложение 6):210-213.
12. Ренверт С. , Перссон ГР. Систематический обзор использования остаточной глубины зондирования, кровотечения при зондировании и статуса фуркации после начальной терапии пародонта для прогнозирования дальнейшего прикрепления и потери зубов. J Клиника пародонтологии. 2002;29 (Приложение 3):82-89.
, Перссон ГР. Систематический обзор использования остаточной глубины зондирования, кровотечения при зондировании и статуса фуркации после начальной терапии пародонта для прогнозирования дальнейшего прикрепления и потери зубов. J Клиника пародонтологии. 2002;29 (Приложение 3):82-89.
13. Беккер В., Беккер Б.Э., Берг Л.Е. Лечение пародонта без поддерживающей терапии. Ретроспективное исследование у 44 пациентов. J Пародонтол .1984;
55(9):505-509.
14 . Hill RW, Ramfjord SP, Morrison EC и др. Сравнение четырех видов пародонтологического лечения за два года. J Пародонтология. 1981;52(11):655-662.
15. Авила Г., Галиндо-Морено П., Соэрен С. и др. Новый процесс принятия решения о сохранении или удалении зуба. J Пародонтология. 2009;80(3):476-491.
16. Checci L, Montevecchi M, Gatto MR, et al. Ретроспективное исследование потери зубов у 92 пролеченных пациентов с пародонтитом. J Clin Пародонтология. 2002;29(7):651-656.
J Clin Пародонтология. 2002;29(7):651-656.
17. DeVore CH, Duckworth JE, Beck FM, et al. Потеря костной массы у пациентов с пародонтитом без частого ухода за пародонтом. J Пародонтология. 1986;57(6):354-359.
18. Hirschfeld L, Wasserman B. Долгосрочное исследование потери зубов у 600 пролеченных пародонтологических пациентов. J Пародонтология. 1978;49(5):225-237.
19. Lindhe J, Nyman S. Влияние контроля зубного налета и устранения хирургических карманов на установление и поддержание здоровья пародонта. Продольное исследование периодонтальной терапии в случаях запущенного заболевания. J Clin Пародонтология. 1975;2(2):67-79.
20. Lindhe J, Nyman S. Долгосрочное ведение пациентов, лечившихся от прогрессирующего заболевания пародонта. Дж. Клин Пародонтолог. 1984;11(8):504-514.
21. Кортеллини П., Лабриола А., Тонетти М.С. Регенеративная пародонтотерапия при внутрикостных дефектах: современное состояние. Минерва Стоматол. 2007;56(10):519-539.
Минерва Стоматол. 2007;56(10):519-539.
22. Hamp SE, Nyman S, Lindhe J. Пародонтологическое лечение многокорневых зубов. Результат через 5 лет. J Clin Пародонтология. 1975;2(3):126-135.
23. Huynh-Ba G, Kuonen P, Hofer D, et al. Влияние периодонтальной терапии на выживаемость и частоту осложнений многокорневых зубов с поражением фуркаций после периода наблюдения не менее 5 лет: систематический обзор. J Клиника пародонтологии. 2009;36(2):164-176.
24. Нидлман И. Как долго выживают при лечении многокорневые зубы с поражением фуркаций? Вмятина на основе Evid. 2010;11(2):38-39.
25. Мерфи К.Г., Гансолли Дж.К. Направленная регенерация тканей для лечения пародонтальных внутрикостных и фуркационных дефектов. Систематический обзор. Энн Пародонтолог. 2003;8(1):266-302.
26 . Скулеан А., Николидакис Д., Шварц Ф. Регенерация тканей пародонта: комбинации барьерных мембран и трансплантационных материалов – биологическая основа и доклинические данные: систематический обзор. J Clin Пародонтол . 2008;35(8 Дополнение):106-116.
J Clin Пародонтол . 2008;35(8 Дополнение):106-116.
27. Jepsen S, Eberhard J, Herrera D, et al. Систематический обзор направленной регенерации тканей при дефектах периодонтальной фуркации. Каков эффект направленной регенерации тканей по сравнению с хирургической обработкой при лечении дефектов фуркации? J Клиника пародонтологии. 2002;29(Приложение 3):103-116.
28. Hovey LR, Jones AA, McGuire M, et al. Применение тканевой инженерии пародонта с использованием производного эмалевого матрикса и кожного заменителя, полученного из фибробластов человека, для стимуляции заживления периодонтальной раны при дефектах фуркации III класса. J Пародонтология. 2006;77(5):790-799.
29. Palito DB, Joly JC, de Lima AF, et al. Клиническая и рентгенологическая оценка лечения дефектов фуркации III класса с использованием НТР с неорганическим костным матриксом и без него. J Клиника пародонтологии. 2003;30(1):1-8.
30. Джонсон Г.К., Гутмиллер Дж.М. Влияние курения сигарет на пародонтоз и лечение. Пародонтол 2000. 2007;44:178-194.
31. Палмер Р.М., Уилсон Р.Ф., Хасан А.С. и др. Механизмы действия и факторы окружающей среды — табакокурение. J Clin Пародонтология. 2005;32(Приложение 6):180-195.
32. Джонсон Г.К., Хилл М. Курение сигарет и пародонтальный пациент. J Пародонтология. 2004;75(2):196-209.
33. Mattson JS, Cerutis DR. Сахарный диабет: обзор литературы и стоматологические последствия. Compend Contin Educ Dent. 2001;22(9):757-764.
34. Farzaneh M, Abitbol S, Lawrence HP, et al. Результат лечения в эндодонтии — исследование в Торонто. Фаза II: начальное лечение. Дж Эндод. 2004;30(5):302-309.
35. Naito T. Хирургическое или нехирургическое лечение зубов с существующими пломбами? Вмятина на базе Evid .



