Чем опасен пародонтит тяжелой формы?
- зубы подвижны и находятся на грани выпадения,
- питание нарушено – приходится отказываться от твердой пищи, что только усугубляет проблему,
- неприятный запах изо рта и некрасивая улыбка нарушают привычный ритм вашей жизни. Заметили, что стали меньше общаться?
- страдают органы ЖКТ, печень, почки, мочеполовая и сердечно-сосудистая системы,
- повышен риск развития инфекционных заболеваний,
- патология усугубляет сахарный диабет, болезни сердца и кроветворной системы – терапия этих заболеваний может проходить безрезультатно.

Пародонтит тяжелой формы, к сожалению, необратим. Заболевание может быть лишь стабилизировано благодаря значительным усилиям врачей-стоматологов, врачей общей практики и узких специалистов. И половина успеха зависит от действий самого пациента.

Специфические признаки запущенной формы пародонтита
Данная форма пародонтита может быть только генерализованной, то есть распространённой по всему ряду. Симптоматика выражена очень ярко – заболевание может протекать как в хронической вялотекущей форме, так и в острой. В этом случае происходит обострение заболевания – усиливается гноетечение и связанный с этим запах изо рта, ухудшается общее самочувствие, боль усиливается и возникает даже при жевании мягкой пищи. Зуд, жжение, отказ от еды, повышенная температура тела, озноб и лихорадка приводят к резкому ухудшению жизни, постоянным стрессам и нарушению работы многих органов. Ситуация у многих пациентов стабилизируется только после полного удаления зубов, которые, как правило, на данной стадии выпадают уже самостоятельно.
| Наименование | Описание |
|---|---|
| Симптомы и внешние проявления | Десны могут быть как ярко-красными, так и белесыми из-за нарушения их питания. Наблюдается зуд, жжение, сильная боль даже при незначительном давлении (например, если задеть их языком). Зубы болезненно реагируют на горячее/холодное, поскольку их корни, которые ранее были прикрыты десной, теперь почти полностью оголены. Наблюдается сильная подвижность – зубы «расползаются» по ряду, при этом держатся, по сути, только за счет большого количества твердого зубного камня |
| Неприятный запах изо рта | Гнилостный из-за скопления большого количества камня и гноя в пародонтальных карманах |
| Пародонтальные карманы | Глубина – более 5 мм. Обильное скопление налета, твердого камня по всей окружности зубов – за счет него зубы и удерживаются в лунках |
| Наличие гноя | В большом количестве под деснами |
| Оголение зубных корней | Больше чем на 1/2 высоты корней |
| Патологическая подвижность зубов | II и III степени – зубы подвижны во всех направлениях, могут прокручиваться вокруг своей оси. Наблюдается движение по вертикали – такие зубы могут выпадать из лунок при жевании или даже во время разговора |
| Состояние костной ткани | Ярко выраженная потеря альвеолярной кости более чем на 1/2 высоты зубного корня |
| Общее состояние пациента | Слабость, возможно повышение температуры тела, наблюдаются психологические проблемы из-за нарушения внешнего вида зубов, постоянной болезненности при употреблении пищи. Нарушается прикус из-за неравномерной потери зубов, височно-челюстной сустав «щелкает» и болит, может быть затруднено движение нижней челюсти |
Пародонтит тяжелой степени тяжести – это одно из самых серьезных стоматологических заболеваний, которое оказывает крайне негативное влияние на весь организм, начиная от изменения психоэмоционального состояния до нарушения функционирования многих органов – почек, печени, сердца, кроветворной системы. Происходит обострение сахарного диабета, а его лечение на фоне запущенного пародонтита может не дать нужного эффекта – известны случаи, когда после удаления зубов уровень сахара с 12 ммоль снижался до 7-8, то есть после полной остановки течения воспалительного процесса в полости рта.
В некоторых классификациях также принято выделять еще одну стадию – это обостренная форма хронического или запущенного пародонтита. Она тесно перекликается с III стадией, но в отличие от нее имеет более ярко выраженные симптомы и последствия для больного. Характеризуется обильным гноетечением из пародонтальных карманов, острой болью и постоянным зудом, жжением, сильной подвижностью зубов – они могут выпадать даже во время еды. Возникает на фоне резкого ухудшения состояния здоровья, при падении иммунитета – развитии инфекционных или бактериальных инфекций, обострении сердечно-сосудистых заболеваний, сахарного диабета. На фоне этого неблагополучного состояния пациент впадает в крайне стрессовое состояние.
Диагностика заболевания: как достоверно определяется III стадия пародонтита
Все изменения на данной стадии полностью визуализируются, поэтому главная задача диагностических мероприятий – определить степень резорбции костной ткани и понять, будет ли лечение успешным, то есть нужно ли пытаться сохранить зубы или проще провести ух удаление с очищением лунок и одновременной установкой имплантов.
Пациент обязательно сдает клинический анализ крови, а также посев на аэробную микрофлору – врачу необходимы эти данные для выявления возбудителя воспалительного процесса, назначения препаратов, а также для оценки того, насколько губительны последствия пародонтита для всего организма.
Как и при лечении любой другой стадии пародонтита, диагностика проводится дважды – до начала и через год после курса лечения для оценки достигнутых результатов.
- визуальный осмотр, сдача всех необходимых анализов, непосредственное общение с пациентом – врачу очень важно узнать о регулярности ухода за зубами, используемых средствах, а также тенденции развития заболевания, периодичности обострения. Обязательно берется посев на микрофлору из содержимого карманов для правильного подбора антибиотиков – не широкого спектра, а именно тех препаратов, которые будут действовать на конкретного возбудителя. Все анализы для вашего удобства уже включены в стоимость комплексных предложений и сдаются непосредственно в клинике,
- инструментальный осмотр с целью измерения глубины десневых карманов, количества отложений на поверхности зубов и под деснами. По факту такой диагностики выставляются пародонтальные индексы, которые заносятся в карту пациента – они позволяют не только выявить стадию пародонтита в данный момент, но и оценить результативность проведенного лечения,
- компьютерная томография – обязательный этап диагностики заболевания. Позволяет определить деструкцию костной ткани не в одной проекции, как на панорамном снимке, а в объеме.
Подробнее о диагностике пародонтита читайте в нашей отдельной статье.

«Можно ли вылечить запущенный пародонтит? На этот вопрос однозначно ответить нельзя – мы проводим тщательную диагностику в первую очередь для того, чтобы определить, насколько эффективны будут наши действия по сохранению зубов. Если мы понимаем, что лечение не позволит нам купировать пародонтит и имплантацию провести будет нельзя, а значит не получится сохранить функциональность всей челюстной системы, мы рекомендуем удалить больные зубы и провести комплексную имплантацию. Такой подход будет более разумным – не нужно вкладывать деньги в лечение, которое не даст нужного результата, ведь имплантация позволит избавиться от пародонтита раз и навсегда. А вы при этом получите красивые и полностью рабочие зубы, о которых давно мечтали».
Тарабановская Марина Игоревна,стоматолог-терапевт, пародонтолог,
стаж работы более 8 летзаписаться на прием
Как быстро развивается пародонтит III стадии?
Пародонтит запущенной, тяжелой формы или III стадии, фактически, уже достиг пика своего развития. Единственное, что вас теперь ждет – это прогрессирование подвижности зубов, их смещение и прокручивание внутри лунок, а в дальнейшем – потеря. Если I стадия развивается достаточно медленно, то на II и III потерять все зубы можно буквально за несколько месяцев, особенно если не предпринимать никаких действий.
Соответственно, прогрессируют и все последствия данного состояния – жевать становится еще труднее, боль усиливается, те зубы, которые остались в полости рта, получают экстремальную нагрузку (ведь жуете вы именно ими), а значит еще быстрее выходят из строя. То есть жизнь уже на самом деле становится просто невыносимой.
Ни при каких обстоятельствах не нужно отчаиваться, терять надежду на восстановление эстетики зубного ряда и махать на себя рукой – мол, «и так похожу, пока зубы совсем не рассыпятся». Такой подход усугубит клиническую картину, приведет к удорожанию и продолжительности лечения.
Особенности лечения тяжелой стадии пародонтита
Отметим сразу – запущенный пародонтит вылечить полностью невозможно, а восстановить разрушенные ткани можно лишь до 30-40%. Вам важно понимать, что на данной стадии одним годом лечение скорее всего не ограничится – терапия будет долгой и достаточно сложной, необходимо приложить большие усилия для сохранения результата лечения.
Плюсы комплексного лечения пародонтита в Smile-at-Once
- восстановление состояния и внешнего вида десен,
- восстановление разрушенной костной ткани,
- сохранение собственных зубов,
- полный курс всех манипуляций для гарантированного успеха лечения,
- стоимость «под ключ» – вы точно знаете, за что платите, никаких скрытых платежей,
- безопасные препараты для стимуляции роста собственных иммунных сил организма.
 Мы знаем, как лечить пародонтит!
Мы знаем, как лечить пародонтит!
Даже на запущенной стадии можно попытаться сохранить зубы и восстановить разрушенные ткани. Начните действовать прямо сейчас – дорога каждая минута! Бесплатная консультация и диагностика
Акцент в лечении данной формы делается на удалении отложений, фиксации подвижных зубов (шинирование проводится ДО кюретажа десен, поскольку после чистки зубы могут выпасть из лунок – как мы уже отмечали, чаще всего их удерживает массивный твердый камень). Кроме того, главным отличием является добавление в комплекс современных биоматериалов, стимулирующих рост клеток как десневой, так и костной ткани. Препараты позволяют восполнить потерянный объем костной ткани за счет стимулирования роста собственных клеток организма.
| Наименование | Описание |
|---|---|
| Комплексная диагностика | Визуальный и инструментальный осмотр, компьютерная томография, анализы крови и посев на микрофлору – минимум 2 раза в год до и после курса лечения |
| Гигиена полости рта, удаление отложений | Самая базовая манипуляция – проводится при помощи ультразвука, аппаратной и ручной полировки поверхности зубов, воздушно-абразивной и лазерной обработки. При запущенном пародонтите проводится в основном поверхностно, предваряя открытый кюретаж десен, удаляя зубные отложения и делая зубы чистыми для того, чтобы можно было наложить на них шину и удалить уже более глубокие отложения. В середине и в конце курса проводится для поддержания результата |
| Подбор средств гигиены и обучение правилам ее проведения | Набор всех необходимых средств для поддержания гигиены полости рта уже включен в стоимость комплексного лечения и будет выдан вам сразу после проведения гигиенической чистки. Врач также проведет инструктаж – как пользоваться средствами максимально эффективно и безопасно |
| Шинирование зубов | Накладывается тонкая эстетичная нить на группу зубов. Обязательно проводится ДО кюретажа десен, иначе после удаления налета есть риск выпадения зубов |
| Открытый кюретаж десен с использованием мембран из плазмы крови | Это хирургическая операция (проводится под местной анестезией), во время которой десна отслаивается от поверхности зуба – так врачу удается увидеть и удалить глубоко расположенные грануляции, провести полировку корней. В том числе используется лазер, который обеспечивает более качественное и безопасное очищение поверхности. Одновременно применяются APRF-мембраны, полученные из плазмы крови пациента, для ускорения процесса заживления после хирургического вмешательства |
| Терапия регенерирующими препаратами | Проводится для восполнения объема разрушенных десневой и костной ткани. Применяются биоактивные материалы, стимулирующие рост собственных клеток организма. Для костной ткани – SureOss и коллагенновой мембраны BioGude Perio, для десневой и периодонта – Emdogain® от Straumann |
| Инъекции гиалуроновой кислоты | Применение препаратов Revident и Revident+ для снятия воспаления, восполнения объема десневой ткани, закрытия рецессии, повышения тонуса тканей |
| Наложение пародонтологической повязки | С охлаждающим действием для нормализации обменных процессов и насыщения клеток десневой ткани питательными веществами. Проводится на регулярной основе в течение всего курса лечения |
| Инъекционная терапия | С включением индивидуально подобранных витаминов, лекарственных препаратов и тромбоцитарной плазмы крови пациента (плазмолифтинг) |
| Лазерная терапия | Как для удаления отложений и полировки поверхности, так и с целью антибактериальной обработки десен, купирования воспалительного процесса |
| Наблюдение у врача-пародонтолога | Ежемесячно на протяжении года, пока длится курс лечения |
Подробнее обо всех методиках лечения пародонтита читайте в нашей отдельной статье.
Почему нельзя ставить съемные и мостовидные протезы на фоне запущенного пародонтита
Убыль костной ткани и расширение лунок при пародонтите создают весьма неоднозначную ситуацию: с одной стороны длительное консервативное лечение на поздних стадиях редко бывает эффективным, с другой – протезирование также затруднено, а проблему отсутствия зубов нужно решать. При этом не каждый метод лечения подойдет.
Почему не подходят зубные мосты?
Зубы с пародонтитом ослаблены и находятся на грани выпадения – использовать их в качестве опоры под протез категорически нельзя. Мост будет подвижным вместе с теми зубами, на которых он крепится. Риски высокие, даже если перед этим было проведено комплексное и длительное лечение.
Почему не подходят съемные протезы?
На самом деле после курса лечения пародонтита (или ближе к его середине после снятия острого воспаления) съемные протезы вполне можно поставить для решения проблемы частичного отсутствия зубов. Но только на непродолжительное время, т.к. при долгосрочном использовании они приводят ко множеству проблем:
- не останавливают атрофию кости, а только усугубляют этот процесс,
- оказывают повышенное давление на десны, могут провоцировать их воспаление, что крайне нежелательно на фоне курса терапии,
- будут требовать регулярной коррекции, поскольку при лечении происходит восстановление разрушенных тканей, а значит уровень кости с десной будет меняться – протезы перестанут плотно прилегать, будут смещаться, болтаться,
- при частичном отсутствии зубов их не на чем крепить – как и в случае с мостовидными протезами, живые зубы для опор лучше не использовать, особенно если они подвижны,
- если зубы удалены разрозненно, то съемные протезы и вовсе не получится протезы, минимальный сегмент – это 2-3 подряд отсутствующих зуба.
То есть съемные протезы могут провоцировать развитие пародонтита и свести на нет все результаты курса комплексного лечения. Кроме того, к ним сложно привыкнуть – больше половины пациентов они не устраивают ни по эстетике, ни по функциональности.
Можно ли проводить имплантацию на фоне запущенного пародонтита
Имплантация с сохранением живых зубов при данной форме заболевания проводится крайне редко, но не исключается. В целом это оценивается на этапе первичной диагностики – врач будет понимать, каких результатов можно добиться комплексным лечением, есть ли смысл тратить время и средства на терапию или лучше сразу удалить подвижные зубы, заменив их на импланты, остановив таким образом процесс воспаления раз и навсегда.
Важно также понимать настрой самого пациента – сохранять зубы стоит, если вы готовы бороться за свои родные зубы до конца, если готовы к тому, что в течение ближайшего года необходимо минимум раз в месяц посещать пародонтолога и регулярно проходить лечение, а после установки имплантов придется усилить гигиену и подобные курсы станут для вас обыденностью.
Пародонтит – это инфекция. Не идите на поводу у тех врачей, которые предлагают провести имплантацию без комплексного лечения. Разовой чистки, кюретажа или шинирования недостаточно, воспаление будет прогрессировать, а значит велики риски его перехода на ткани вокруг импланта. Отторжение в такой ситуации гарантировано – вы потеряете деньги, время, нервы и будете вынуждены повторно проходить имплантацию, но уже 100% с удалением живых зубов и скорее всего с подсадкой костной ткани, т.к. своя собственная разрушена.

Таким образом, имплантацию при данной форме пародонтита с сохранением своих зубов можно проводить при соблюдении следующих параметров:
- если есть, что сохранять – если у вас осталось всего 3-4 зуба, вкладывать время и средства нет никакого смысла,
- если по итогам диагностики мы понимаем, что получится вывести заболевание в период стойкой ремиссии и риски имплантации за счет этого будут сведены к минимуму,
- если вы готовы к длительному лечению и выполнению всех рекомендаций своего врача в области изменения образа жизни, питания, проведения гигиены полости рта.
Почему мы чаще всего рекомендуем удалять зубы с пародонтитом
Наши родные зубы – это очаг воспалительных процессов. Они имеют пористую структуру, поэтому именно на них в первую очередь оседают все микробы, оказывающие разрушительное воздействие на ткани пародонта. Если рядом с таким зубами ставить импланты с активной поверхностью, пусть даже самые резистентные, которые в своем составе имеют химические элементы, способствующие оздоровлению костных клеток (такие, как SLActive® от Straumann и TiUnit® или TiUltra® от Nobel Biocare), они все равно не способны справиться с массированной атакой со всех сторон и атрофией костной ткани. То есть сохраняя родные зубы мы рискуем потерять все результаты имплантации.
Так что если зубов осталось немного, они разрушены и поражены заболеваниями, то смысла их сохранять уже нет – гораздо проще провести удаление с одновременной заменой на импланты, после чего будет достаточно проводить регулярную гигиену полости рта (самостоятельно и у стоматолога-гигиениста) и фактически забыть о проблемах с зубами навсегда. Ведь нет зубов – нет и воспаления.
Мы категорически не рекомендуем проведение имплантации на одной челюсти, если на второй есть очаги генерализованного пародонтита тяжелой и острой стадии – даже несмотря на то, что нет непосредственного контакта, это все равно опасно. Наш организм – это единое целое, что уж говорить о полости рта. Патогенные микроорганизмы будут циркулировать вместе со слюной, поэтому воспаление тканей вокруг установленных имплантов – это лишь вопрос времени. Ни о каком пожизненном сроке службе в такой ситуации говорить нельзя.
Не экономьте на своем здоровье и не бойтесь удалять зубы, если в этом действительно есть необходимость. Вы сможете вновь красиво улыбаться, у вас пропадет неприятный запах изо рта, сможете жевать без боли, вам не придется постоянно обращаться к стоматологу и пародонтологу – имплантация действительно поможет решить вопрос с зубами раз и навсегда!
Пациенты достаточно часто обращаются в нашу клинику с проблемами пародонтита, который в силу ряда причин молодеет и становится серьезной проблемой уже для пациентов возрастной категории 35 лет и старше.
Основная задача доктора — максимально сохранить зубы пациента. Но иногда речь заходит об удалении. При пародонтите, особенно поздно выявленном и запущенном, нам иногда приходится прибегать к оперативному вмешательству.
Давайте рассмотрим эту проблему поподробнее.
Пародонтит бывает двух типов – локализованный и генерализованный.
Когда и почему удаляем зубы при локализованном пародонтите?
Если говорить о локализованном пародонтите, то он возникает либо за счет перегрузки зуба, повышенной нагрузке на него в процессе жевания. Либо в виду отсутствия с одной стороны жевательных зубов, в результате чего пациент постоянно жует другой стороной.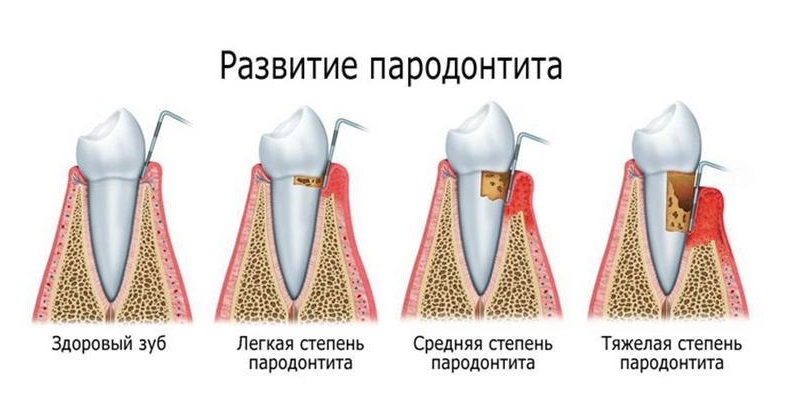
И пациент теряет зуб по причине того, что костная ткань вокруг этого зуба рассасывается — лизируется. И зуб фактически начинает болтаться в разных направлениях. Если это вовремя не обнаружить, не выявить, то, к сожалению, мы вынуждены удалить такой зуб.
Также причиной локализованного пародонтита может явиться некачественная пломба по контакту с соседним зубом: когда у нас нависает край пломбы. При жевании зубы у пациента всегда, в принципе, подвижны. И во время жевательного движения зуба возникает травма десны. Постоянное обновление такой травмы последующим жевательным движением с выступающей по краям пломбой создает хронический очаг воспаления. И в результате этой травмы костная ткань постепенно начинает также рассасываться.
К тому же, может присоединиться микрофлора полости рта, пища – они вызовут кариес корня. То есть тут уже в результате может развиться кариес корня зуба и, если мы вовремя его не выявим, зуб придется удалять.
Теперь перейдем к проблеме генерализованного пародонтита.
Когда удаляются зубы при генерализованном пародонтите?
Что касается генерализованного пародонита, это тот пародонтит, который поражает все зубы на одной или обеих челюстях. Это уже гораздо сложнее.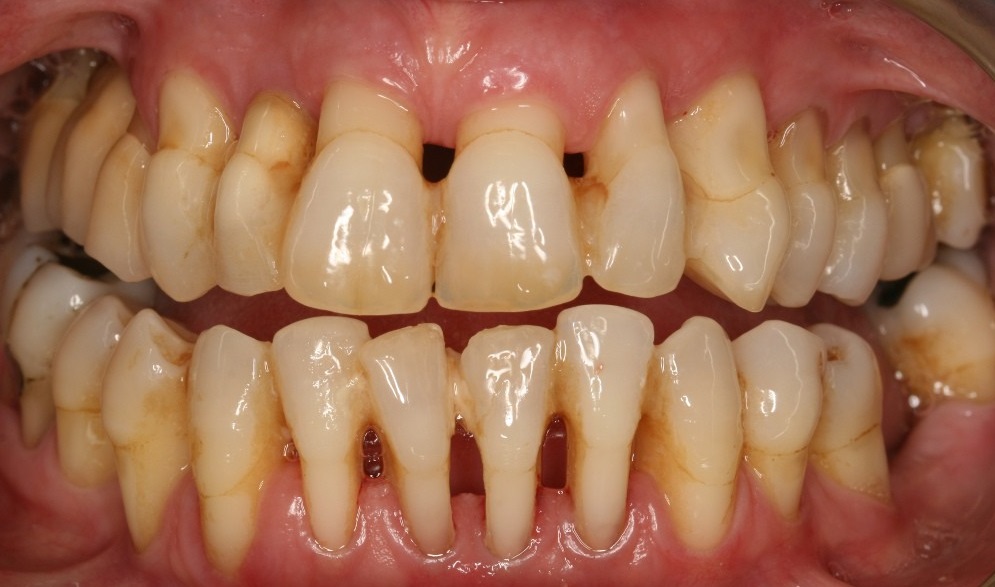
В результаты мы имеем подвижность многих зубов, происходит убыль кости, костной ткани у многих зубов и, соответственно, решить такую проблему труднее.
Если вовремя обнаружить начало развития генерализованного пародонтита, то проблему можно стабилизировать, сохранить имеющиеся зубы в полости рта. В этом случае нам нужно подключать всех специалистов — как гигиениста, так и ортопеда (чтобы не было повышенных окклюзионных контактов), ортодонта (если зубы имеют какие-либо сильные наклоны, неправильные положения при перегрузке – чтобы ее устранить) и терапевта.
В случае, если своевременно эта проблема была пациентом не замечена, ситуация была упущена и зубы находятся в костной ткани буквально «на нескольких миллиметрах», тогда мы уже говорим об удалении таких зубов. В таком случае пациенту вместе с удалением может быть предложена одномоментная имплантация, но для такой процедуры будет необходимо провести тщательную диагностику, а также выявить предпочтения пациента, его пожелания, согласовать все процедуры с коллективом врачей в протоколе междисциплинарного подхода. После чего можно приступать к восстановлению зубного ряда.
Пародонтоз – одно из серьёзнейших заболеваний полости рта, которое часто протекает на фоне других недугов. Поражение пародонта и риск потери зубов – тяжёлые последствия для организма, не говоря уже о том, что болезнь быстро переходит в хроническую форму, и человек нуждается в постоянном и дорогостоящем лечении. Тем не менее, если купировать симптомы и приступить к терапии на ранней стадии, шанс на выздоровление остаётся высоким.
Содержание статьи
Причины развития пародонтоза

Развитие пародонтоза
К соматическим факторам, из-за которых возникает болезнь, относят:
- сахарный диабет декомпенсированного типа;
- патологически повышенная кислотность полости рта;
- атеросклеротические и ревматические заболевания;
- проблемы со щитовидной железой;
- туберкулёз, ВИЧ-инфекция и СПИД.
Типичные стоматологические причины пародонтоза:
- не до конца вылеченный пародонтит, глубокий кариес или периодонтит;
- плохая гигиена полости рта;
- запущенный зубной камень и налёт на эмали;
- искривления прикуса, которые привели к травмам зубов;
- врождённые дефекты уздечки языка и губ.
Ежегодно публикуются исследования о прямой связи пародонтоза и заядлого курения. Результаты для курильщиков с многолетним стажем неутешительны – вредная привычка минимум в 3-4 раза увеличивает риск тяжёлых форм заболевания и полного выпадения зубов.
Симптомы пародонтоза
У болезни несколько ключевых проявлений:
- неприятный запах изо рта даже при соблюдении ежедневной гигиены;
- кровоточивость дёсен и опухание вокруг пародонтальных карманов;
- пришеечная часть зубов обнажается, они кажутся длиннее;
- зубы начинают расшатываться.
Также стоматологи выделяют три стадии пародонтоза:
- Лёгкое покраснение десен, при чистке возникает зуд.
- Между зубами чаще начинает застревать пища, дёсны кровоточат, появляется болезненное ощущение во время еды.
- Разрушаются ткани пародонта, кровотечение неконтролируемое, подвижность на последней стадии.
Выпадение зуба – последствие неправильного лечения или его отсутствия. Современные методики позволяют быстро диагностировать заболевание и назначить необходимую терапию.
Как лечат пародонтоз?

Лечение пародонтоза
Стандартная схема лечения состоит из нескольких шагов:
- Первичный осмотр у стоматолога – визуальное выявление проблемы, оценка общего состояния полости рта.
- Прицельный рентгеновский снимок или панорамная компьютерная томография челюсти.
- Чистка от налёта и камня, лечение сопутствующих заболеваний, включая кариес.
- Удаление омертвевших тканей из области пародонта.
- При необходимости – шинирование зубов, чтобы снизить подвижность.
- Если зуб спасти нельзя, его удаляют, а протезирование назначается через несколько месяцев после окончательного выздоровления.
Помимо кабинетных процедур назначается длительный медикаментозный курс, куда входят:
- Метилурацил – ускоряет регенерацию поражённых тканей.
- Лидаза – улучшает кровообращение дёсен.
- ФиБС – борется с воспалительными процессами в тканях.
- Поливитаминные комплексы внутримышечно – для общего укрепления организма.
В случаях, когда на фоне пародонтоза началось инфицирование тканей, необходимо пропить антибиотики. Их подбирают индивидуально, как сам препарат, так и дозировку. Часть препаратов вводится инъекционно, чтобы максимально ускорить процесс выздоровления.
На время терапии обычные аптечные ополаскиватели не помогут. Лучше заменить их антисептическим отваром ромашки, листьев ежевики или календулы. Полоскать им рот можно практически без ограничений после каждого приёма пищи.
Физиотерапия при пародонтозе
Дополнительная мера – физиолечение, оно ускорит заживление дёсен и пародонта. Стоматологи назначают несколько аппаратных методик:
- Лечение пародонтоза лазером – он эффективно прочищает десенные карманы и обладает антибактериальным эффектом.
- Электрофорез – через микротоки в ткани десны доставляется глюконат кальция. Он восстанавливает костную ткань, когда зубы спасены от удаления.
- Гидромассаж и орошения дёсен – в зависимости от составов, оказывают антисептический и тонизирующее воздействие.
- Магнитная терапия – снижает отёчность мягких тканей.
- Диадинамотерапия – тонус кровоснабжения, повышение эластичности капилляров.
Противопоказания для физиотерапии – острая стадия воспаления и наличие кисты и пародонтального абсцесса. В таких ситуациях сначала нужно устранить первопричину, и только потом врач приступает к аппаратному лечению.
Профилактика пародонтоза

Профилактика пародонтоза
Чтобы уменьшить риск развития заболевания и избежать хирургического вмешательства, стоматологи советуют придерживаться нескольких правил:
- Ежедневная гигиена – залог здоровых зубов и дёсен. В идеале чистка должна быть после каждого приёма пищи, нужно активнее пользоваться нитью, а не зубочистками, подобрать подходящий по составу ополаскиватель.
- Ирригатор – надёжное средство для прочистки пародонта, у флагманских моделей в комплекте идут специальные насадки. Заправлять его достаточно чистой фильтрованной водой, а компактный корпус позволит брать прибор на работу или учёбу.
- Старайтесь избегать повышенной жевательной нагрузки, ударов и травм. Особенно это касается профессиональных спортсменов с ежедневными тренировками.
- Добавьте в ежедневный рацион больше фруктов и овощей, кисломолочных продуктов, белого мяса, приготовленного на пару. Обогащённые кальцием продукты помогают укрепить зубы и дёсны.
- Минимум дважды в год посещайте стоматолога, своевременно лечите кариес и воспаления мягких тканей, не доводя до осложнений.
Поставьте свою оценку статье.
ОтправитьМожно ли вылечить пародонтоз полностью
Содержание статьи
Пародонтоз – это крайне неприятное заболевание, при котором происходит ослабление и разрушение тканей десен вокруг зуба. В результате обнажается шейка зуба, сам зуб сильно расшатывается, хотя и удерживается в лунке, десна кровоточит и очень болезненна. Если болезнь не лечить, десны начинают загнаиваться.
Заболевание носит не воспалительный характер. Многие часто путают его с пародонтитом,
полагая, что это одно и то же. Такое мнение не верно. Если пародонтоз можно считать завершающей стадией гингивита, то пародонтит – завершающая стадия пародонтоза. Лечить их нужно разными методами. При пародонтозе десна не гноится, а зуб не выпадает.

Здоровые десны (справа) и парадантоз (справа)
При пародонтите образуется десневой карман. В этом кармане скапливаются бактерии, которые начинают активно размножаться – все это приводит к нагноению. На обнаженной шейке зуба также скапливаются налет и бактерии, зуб расшатывается все сильнее и в итоге выпадает. Остановить этот процесс можно, но очень сложно. Вылечить полностью пародонтит очень трудно. Тогда как пародонтоз можно если не излечить, то хотя бы предупредить его переход на следующую стадию.
Почему развивается пародонтоз
Пародонтоз не относится к заразным заболеваниям, то есть подхватить его в общественном транспорте нельзя или от заболевшего домочадца нельзя. Есть предположения, что пародонтоз, точнее, предрасположенность к нему, передается по наследству. Но может эта болезнь развиться и независимо от наследственности, как следствие других системных заболеваний в организме.
 Основными причинами являются нарушения обменных процессов – именно их и нужно лечить в первую очередь. Пародонтоз часто диагностируется у пациентов, страдающих дисфункцией щитовидной железы или сахарным диабетом. Патологии пищеварительной и сердечно-сосудистой систем, авитаминоз, рахит, иммунодефицит также могут стать причиной ослабления десен.
Основными причинами являются нарушения обменных процессов – именно их и нужно лечить в первую очередь. Пародонтоз часто диагностируется у пациентов, страдающих дисфункцией щитовидной железы или сахарным диабетом. Патологии пищеварительной и сердечно-сосудистой систем, авитаминоз, рахит, иммунодефицит также могут стать причиной ослабления десен.
Гингивит – заболевание десен, лечению которого часто не уделяется должного внимания. А между тем именно гингивит, если его не вылечить, часто перерастает в пародонтоз.
Как распознать болезнь
Большинство пациентов, оказавшись на приеме у стоматолога с жалобами на проблемы с деснами, получают диагноз «пародонтоз средней тяжести». Пародонтоз на ранней стадии развития, как правило, обнаруживается случайно, при плановом осмотре или лечении другого стоматологического заболевания.
Сложность в том, что на начальной стадии процесс в мягких тканях уже идет, а пациент при этом ничего не ощущает – ни болей, ни дискомфорта. Выявить заболевания можно только при тщательном осмотре и с помощью рентгенограммы. При визуальном осмотре стоит обратить внимание на такие симптомы:
- бледность десен из-за нарушения кровотока в мягких тканях;
- время от времени возникающий в тканях зуд;
- шейки зубов обнажаются.
 Зубы в пришеечных участках становятся очень чувствительны к горячему, холодному сладкому, кислому, механическому воздействию.
Зубы в пришеечных участках становятся очень чувствительны к горячему, холодному сладкому, кислому, механическому воздействию.
При этом десна не увеличиваются и не кровоточат, нет десневых карманов и скоплений гноя, налет на зубах умеренный, не превышающий норму. И самое главное – зуб крепко держится в лунке.
Стадии развития пародонтоза
От того, на какой стадии находится заболевание, зависит то, как его будут лечить. Потому так важна диагностика. Различают такие этапы в течении болезни:
- Начальная стадия – иногда десны начинают зудеть и пульсировать. Пациент может периодически ощущать непонятный дискомфорт, но не придает ему значения и вспоминает об этом симптоме позже, при опросе врача. На этой стадии болезнь можно вылечить одними физиотерапевтическими процедурами и диетотерапией.
- Средняя стадия. Десневые ткани заметно ослаблены. Альвеолярные отростки уменьшаются, шейка зуба начинает оголяться – зубы визуально кажутся длиннее. Пациент может испытывать проблемы при пережевывании пищи – зубы чувствительны к температурам, кусочки продуктов задерживаются в щелях между зубами и десной. Десны кровоточат при чистке и надкусывании пищи. Лечить болезнь сложнее, иногда требуется хирургическое вмешательство.
- Тяжелая стадия. Шейка зуба полностью обнажена и очень чувствительна. На десне начинают образовываться язвы и эрозии, которые загнаиваются, зубы расшатываются и смещаются.
Лечить пародонтоз на последней стадии очень трудно, болезнь вот-вот перейдет в пародонтит. Но ситуация не безнадежна, если действовать быстро, грамотно и последовательно.

Методы лечения пародонтоза
Заболевание, возникающее вследствие других инфекций, требует всегда комплексного, длительного лечения. Необходимо не только устранить его симптоматику и возможные осложнения, но и первопричину. При лечении пародонтоза требуются консультации и наблюдение таких специалистов:
- иммунолог;
- эндокринолог;
- невролог;
- гастроэнтеролог;
- терапевт.
Лечение должно быть построено таким образом, чтобы устранялось местное воспаление десен, ткани восстанавливались, при этом повышались защитные силы организма, и купировался основной воспалительный процесс.
Используются такие методы:
- Физиотерапевтический – с его помощью останавливают размножение бактерий и стимулируют процесс регенерации тканей.
- Ортопедические – посредством специальных конструкций можно зафиксировать шатающиеся зубы, а съемные протезы помогают снять нагрузку с пораженных зубов, пока их функциональность не восстановится.
- Хирургические методы. Если в ротовой полости появились патологические новообразования, их требуется удалить.
- Вакуумотерапия улучшает кровообращение, а значит, питание и восстановление тканей.
- Лазерная терапия. Применяется все чаще ввиду своей безболезненности, безопасности и низкой степени травматизации – швы и рубцы отсутствуют.
- Медикаменты. Если причиной болезни стала вирусная или другая инфекция, без курса лечения антибиотиками не обойтись. Назначаются также обезболивающие препараты, поливитаминные комплексы с высоким содержанием витамина С и кальция. Часто необходим курс инъекций витаминов группы В. И, конечно же, следует принимать препараты, повышающие иммунитет организма.
При заболевании средней тяжести обычно проводится кюретаж десневых карманов. Что это такое? Врач проводит местную анестезию. Затем специальными инструментами приподнимает десневые ткани и очищает их от скопившегося гноя. С поверхности зубов, в частности, с пришееечных участков, удаляется налет. После этого десна и зуб сближаются, поверхность зуба полируется. Такая процедура дает хороший терапевтический и эстетический эффект. Но, естественно, помимо местного, должно проводиться и системное лечение.
В тяжелых стадиях необходимо удалить сильно поврежденные зубы и провести открытую чистку карманов. Именно в этом случае незаменима лазерная терапия с последующим протезированием.

Пародонтоз в начальной стадии можно успешно лечить диетой, витаминами и народными средствами.
Как лечить пародонтоз народными способами
Лекарственные травы в сочетании с определенными продуктами могут помочь восстановить десны, устранить кровоточивость, укрепить зубы и избавиться от гнилостного запаха изо рта. И хотя вылечить таким способом можно только начальную стадию болезни, многие медики не рекомендуют отказываться от методов альтернативной медицины как хорошего вспомогательного лечения.
- Корень аира. Это очень простой рецепт. Свежий корень нужно очистить, разрезать на кусочки и жевать их в течение дня.
- 20 капель спиртового раствора прополиса разводят в стакане воды. Этой жидкостью нужно полоскать рот несколько раз в день.
- Эффективно снимает боль и воспаление пихтовое масло. Нужно капнуть немного средства на ватный тампон и приложить к пораженным участкам на 10-20 минут. Такие аппликации делают ежедневно 2-3 недели подряд, если требуется курс лечения повторяют через полгода.
- Можно проводить при пародонтозе массаж десен. Лучше это делать таким способом: на кусочек бинта или марли положить чайную ложку густого меда, добавить 10 гр соли. Эту смесь втирать в десны.
К сожалению, несмотря на постоянные исследования в данной области, метода стопроцентного излечения пародонтоза на сегодняшний день не существует. Это заболевание можно только предупредить или же остановить его развитие на определенном этапе.
Если пришлось уже с ним столкнуться, придется смириться с тем, что теперь до конца жизни вашим зубам и деснам необходимы совершенно особые питание, уход и медикаменты в периоды обострения. Хотя в последнее время все чаще используются разнообразные физиотерапевтические и аппаратные методы лечения пародонтоза, которые дают хороший, устойчивый результат. Так что есть надежда, что в скором будущем будет побеждено и это заболевание.
Важно знать:
Пародонтоз – это патология, характеризующаяся обширным поражением пародонта (околозубная ткань) и всех прилегающих связок, помогающее держать зуб. Особенность пародонтоза заключается в оголение корней зуба, в результате чего – это приводит к медленному поражению зубной эмали вредоносными бактериями. Если пародонтоз не лечить, то вы рискуете лишиться всех зубов. Отметим, что терапия данного заболевания требует комплексного подхода и включает качественную гигиену полости рта, укрепление десен, в запущенных случаях используется шинирование зубов и хирургия. Далее мы расскажем о том, что делать в домашних условиях, если при пародонтозе начали шататься зубы.
Почему шатаются зубы: стадии пародонтоза
Специалисты выделяют всего пять основных стадий заболевания:


- первая (начальная) стадия: протекает без каких-либо явных признаков, да и к тому же с точностью определить наличие пародонтоза на первой стадии не может даже врач-стоматолог. Поскольку пациент не жалуется на дискомфорт, и при рентгеновских снимках никаких явных изменений в структуре не происходит. Хотя процесс развития заболевания идет полным ходом;
- промежуточная стадия на ней происходит небольшое опускание мягких тканей. Человек начинает чувствовать неприятные ощущения во время еды либо чистке зубов. Такие признаки наблюдаются не постоянно, а лишь время от времени. И уже при помощи рентгенографии, выявляется патологии зубной ткани. Но вот все связки и прочие соединительные ткани, находятся в здоровом состоянии, а сами зубы неподвижны;
- вторая стадия, шейки зубов оголяются, формируются пародонтальные карманы и трещины во всем зубном ряду. Человек начинает испытывать довольно сильную боль во время еды, появляется кровоточивость десен. Пространство между зубов остается невредим. Но вот на снимках рентгена все же, видно, патологическое развитие альвеолярных отростков;
- третья стадия, на ней начинается незначительная подвижность зубов, альвеолярный отросток понижается на один миллиметр. Корни зубов оголяются практически полностью. Зубы на этой стадии можно сохранить от полного выпадания. Больше информации о том, как лечить оголение корней читайте в этом материале;
- четвертая стадия уже развивается сильная подвижность зубов, зубные шейки оголяются, в прикорневой лунке остается только верхняя часть зуба. На этой стадии зубы в большинстве случаев выпадают.
Четвертая стадия – последняя степень пародонтоза, удаление всего зубного ряда либо половины просто не избежать.
Методы укрепления десен в домашних условиях
Развитие кровоточивости десен и неприятного запаха изо рта – это самый верный признак патологического процесса десен и зубной ткани. Устранить кровоточивость десен, возможно, при помощи следующих лекарственных средств:
|
Полоскание полости рта |
|
| Фурацилин | Лекарственное средство продается в двух медикаментозных формах в виде таблеток и уже готового раствора. Для приготовления раствора необходимо растворить таблетку Фурацилина в одном стакане горячей воды, подождать пока полученный раствор остынет до температуры 30-35 градусов. |
| Мирамистин | Положительный эффект будет наблюдаться, если полоскать рот три раза в сутки, он оказывает противогрибковое действие. |
| Хлоргексидин | Проводить полоскание ротовой полости нужно не менее трех раз в сутки. |
| Содовый раствор | Его легко можно приготовить в домашних условиях. Для этого нужно взять одну столовую ложку обычной пищевой соды и растворить ее в 200 миллилитрах воды комнатной температуры. |
|
Гели для лечения кровоточивости десен |
|
| Асепта гель | Помогает быстро снять воспалительный процесс десен, в составе есть прополис, поэтому людям со склонностью к аллергии на мед лучше всего подобрать другое средство. |
| Солкосерил | Хорошо стимулирует процесс заживления ран, способствует восстановлению мягких тканей. |
| Холисал | Имеет противовоспалительные и анальгетические свойства. |
| Ортофен | Эффективно снимает воспаление и быстро помогает регенерировать раны. |
| Пародиум | В его составе находятся экстракт ревеня, способствует укреплению стенок сосудов, устраняет болезнетворные бактерии и снимает отечность. |
| Левомеколь | Заживляющий гель, так же применятся в качестве аппликаций на десны. |
|
Зубные пасты |
|
| Лесной бальзам | Хорошо борется с кровоточивостью. |
| Лакалут Актив | В составе находится Хлоргексидин. |
| Асепта | Имеет полностью растительную основу. |
Можно ли сохранить зуб при сильном шатании
Основными причинами удаления зубов являются:
- костная ткань поражена более чем на 70%. Происходит шатание зубов, даже при небольшом касании;
- утрата альвеолярного отростка, с остатком верхушки зуба, меньше чем на три миллиметра;
- патологические поражения пульпы зубной ткани, вместе с утратой зуба, более чем наполовину;
- также зубы удаляются, в том случае, когда пародонтоз вызывает сопутствующие заболевания зубного ряда. Больше полезной информации о том, как остановить кровь после удаления зуба смотрите в этой статье.
Практически всегда при пародонтозе проводят кюретаж – это самый распространённый вид.
Пародонтоз не всегда подлежит лечению, даже хирургическим методом.
Хирургическое вмешательство
Во время операции врач-стоматолог удаляет все содержимое, из пародонтальных карманов. Кюретаж не проводится, в случае, когда у человека наблюдается воспалительные процессы пародонта, с сильным гноетечением, из области карманов. В современной стоматологии имеет большую популярность метод вакуумного кюретажа.
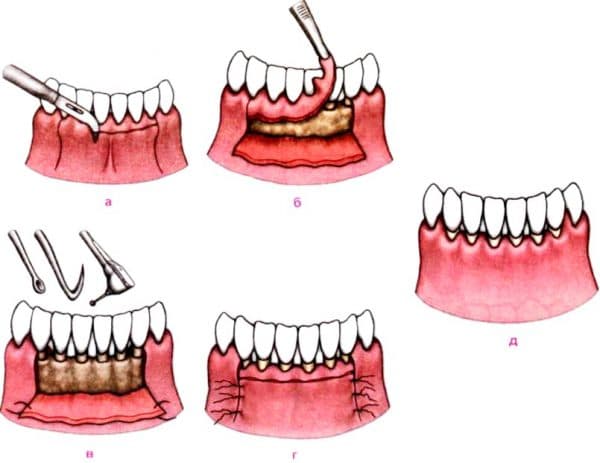

В момент операции, специальным вакуумным аппаратом отсасываются излишки крови и ткани. Но вот сильного давления порой бывает недостаточно, для того чтобы убрать патологические отложения и верхний слой эпителия с внутренней стороны сформированного пародонтального кармана. По этой причине, после такого выскабливания, карманы обрабатывается специальными острыми насадками этого же аппарата. Степень осложнений после хирургического вмешательства во многом зависит от следующих причин:
- От типа использования, материала для накладки швов, растворяющегося или не растворяющегося.
- От того, насколько быстро пройдет процесс регенерации послеоперационной раны.
- От объема всей операции.
- Насколько качественно была выполнена предоперационная подготовка пациента.
Шинирование
Шинирование зубов позволяет укрепить шатающиеся зубы, поскольку такой метод значительно понижает нагрузку на костную ткань, распределяет ее равномерно на здоровую часть зубных рядов.
Данная процедура проводится одним способом, всего их два:
- Несъемное шинирование.
- Съемное шинирование.
При выборе определенной методики в качестве терапии заболевания специалист обязан учитывать несколько основных факторов:
- Стадийность патологии.
- Наличие или, наоборот, отсутствие кровоточивости десен.
- Общее состояние косной ткани, десен.
- Наличие сопутствующих заболеваний (глубокий или средний кариес, гингивит).
- Процент шатающихся зубов.
- Степень поражения зубного ряда.
- Открытость пародонтальных карманов.
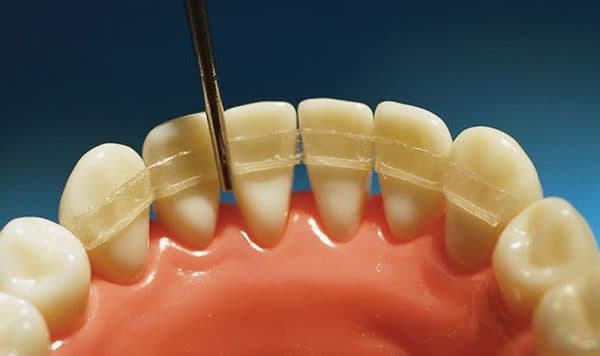

Основные достоинства методики:
- такой метод, хорошо уменьшает подвижность зубов, после проведения процедуры они будут шататься только с позволенной амплитудой. Шинирование уменьшает риск потерять весь зубной ряд.
- лучше всего, чтобы шина была наложена на всю челюсть, поскольку, чем больше процент зубов будет шинировано, тем будет лучше результат от проведения процедуры.
- наложение шина на передние зубы обеспечивает максимальный эффект.
- способ отлично распределяет всю основную нагрузку, не затрагивая область локализации повреждения. Что вследствие здоровые зубы будут больше подвержены нагрузке.
Шинирование выполняет следующие действия:
- Прочность всей конструкции довольно надежная.
- Эффективно предотвращает подвижность.
- Можно проводить все нужные гигиенические процедуры.
- Не травмируют мягкие ткани.
- Наложенные шины незаметны, не портят улыбку.
- Не причиняют даже малейшего дискомфорта.
В каких ситуациях требует удаление зуба
Терапия пародонтоза просто невозможно без проведения санации полости рта. Лечения костной ткани, от кариеса значимый этап. Гнилые зубы в обязательном порядке должны быть удалены, еще до начала лечения пародонтоза. Поскольку на месте поражения кариесом собирается большое количество вредоносных микроорганизмов.
Если не провести удаление, десны будут регулярно восполнены. Без этого этапа начать лечение пародонтоза просто бессмысленно.
Показания к удалению и протезированию
Главное показание к процедуре – это выпадение зубов и наличие большого количества патологий зубного ряда. В современной стоматологии есть огромное количество разных видов протезов для зубов. Определяется с выбором только специалист. Этапы установки протезирования:
- Медикаментозное лечение пародонтоза.
- Качественная чистка зобов, устранение зубного налета и камней.
- Терапия дефектов зубов и прочих воспалительных заболеваний полости рта.
- Пациент должен носит временные протезы, для распределения нагрузки, и полноценного жевания.

Лучше всего при пародонтозе носить съемные протезы, но только такие, что не давят на десны поражённых зубов. Но в зависимости от места локализации и обширности патологических процессов зубного ряда специалист может порекомендовать несъемные протезы, отлично подойдут так называемые мостовидные, на основе металлокерамики, поскольку они не травмируют мягкие ткани. После установки конструкции важно придерживаться гигиенических норм и регулярно проводить профилактику пародонтоза.
Есть большое количество моделей шин и протезов, для фиксации пораженных зубов. Крепятся они с помощью колпачков, коронок и колец.
Видео: как спасти зубы от выпадения
Наглядный пример укрепления зубов при пародонтозе смотрите на видео – можно ли вылечить и сколько потребуется времени:
Выводы
- Пародонтоз – это патологическое поражение пародонта и ближайших его тканей.
- Заболевание делится на характерные стадии развития. С момента выявления патологии важно уделить внимание укреплению десен. Подробней о том, как укрепить зубы и десна при пародонтозе читайте в данной статье.
- Пародонтоз не во всех случаях подлежит лечению.
- При пародонтозе, возможно, протезирование.
1. Состояние десен. При пародонтите наблюдается воспаление тканей, они краснеют, набухают, прибавляют в размере. В процессе пародонтоза Воспаления нет, десна сокращаются в размерах, обретают бело-розовый оттенок.
2. Присутствие кровоточивости и отечности. Если диагностирован пародонтит, кровь и отек сначала появляется во время очищения зубов жесткой щеткой, приеме пищи, а с развитием становится постоянной. При пародонтозе кровоточивость и отечность в начале отсутствует, появляется на последней фазе.
3. Наличие десневых каналов. Если развивается пародонтит их глубина начинается от 3,5 мм, в запущенном состоянии — до 6 мм, при пародонтозе они отсутствуют.
4. Подвижность зубного ряда. Когда диагностирован пародонтоз, этот симптом в течение длительного времени отсутствует, но на последней стадии зуб все таки выпадает. Когда пародонтит, зубной состав расшатывается вследствие воспаления в связочном аппарате.
5. Оголение зубов. Возникает при тяжелом развитии пародонтита из-за появления объемных пародонтальных каналов. В случае пародонтоза появляется всегда из-за того, что сокращается объем десен, вызывает оголение шейки и корня.
6. Неприятный запах изо рта от гниения остатков еды, которая скапливается в каналах, образующихся при пародонтите. Когда развивается пародонтоз, плохо пахнуть изо рта начинает только на последнем этапе.
7. Главные причины недуга. Пародонтит вызывает гингивит в запущенном состоянии, пренебрежение домашней гигиеной полости рта. Пародонтоз проявляется вследствие заболеваний внутренних органов и возрастных изменений.
8. Последствия. При пародонтите быстро расшатываются зубы, они выпадают, происходит деструкция тканей, возникают сложности с имплантацией. В конечном счете обнажаются корни, появляются щели, нарушается эстетика улыбки. Моляры от пародонтоза разрушаются не быстро, но в итоге также выпадают.
Возможна ли имплантация зубов при пародонтите и пародонтозе
К числу наиболее распространенных стоматологических заболеваний относятся пародонтоз и пародонтит. Они сопровождаются воспалительными процессами в области связочного аппарата, что вызывает нарушение нормального питания тканей пародонта, уменьшение объемов челюстной кости и подвижность зубов с их последующим удалением.
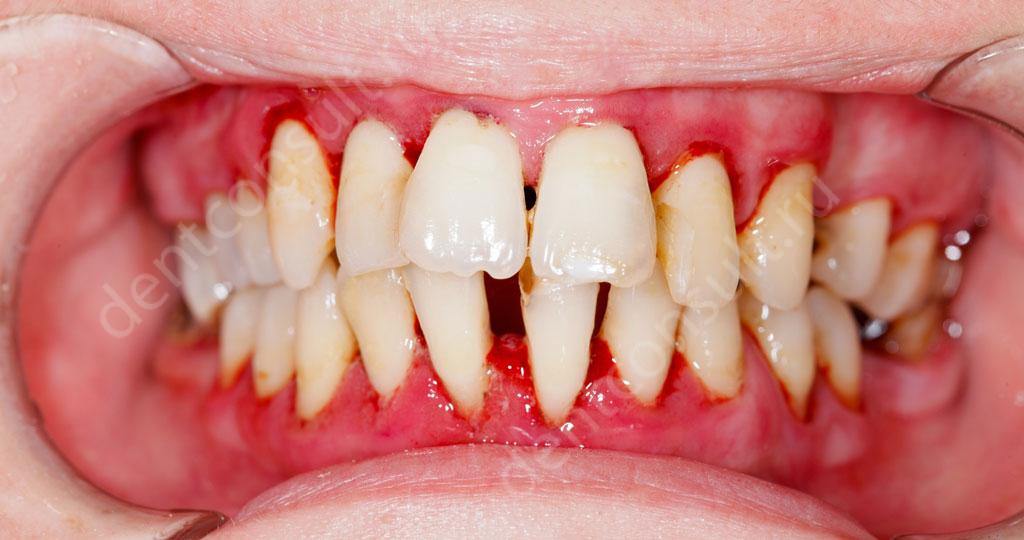

Особенность таких заболеваний в том, что потеря зубов может происходить не только в пожилом возрасте, но и у молодых пациентов в возрасте 30-45 лет. Именно для них вопрос протезирования, а именно – имплантации при пародонтите и пародонтозе, стоит особенно остро.
Чем сопровождаются пародонтит и пародонтоз
Пародонтит – это воспалительный процесс, который локализуется в тканях пародонта (все, что окружает корень зуба). Пародонтоз – это системное нарушение работы организма. В ряде случаев он возникает как самостоятельное явление, а в других ситуациях – как следствие запущенного пародонтита, т.е. как его генерализованная стадия. При пародонтозе явно наблюдается убыль десен, они становятся белесыми и совершенно безжизненными.
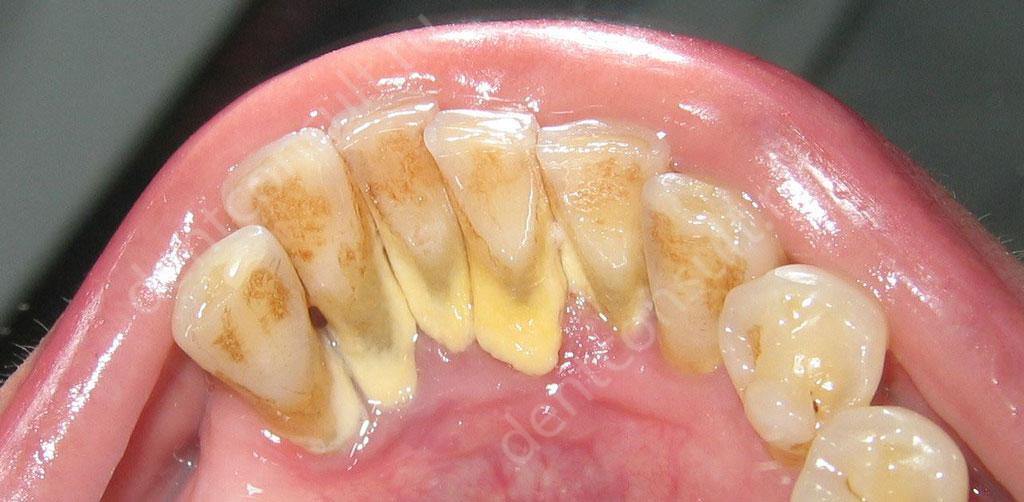

Что касается пародонтита, то он сопровождается следующими проявлениями:
- появление массивного налета на поверхности зубов и под деснами,
- формирование крупных десневых карманов,
- возникновение неприятного запаха из полости рта,
- сокращение объема десны, в результате чего меняется внешний вид зубов – появляются щели возле корней, эмаль заметно темнеет, на корнях образуются кариозные пятна,
- повышенная подвижность зубов из-за разрушения связочного аппарата. В будущем это может привести к их утрате.
Можно ли проводить имплантацию при пародонтозе и пародонтите?
К сожалению, установка имплантов при пародонтите и пародонтозе довольно затруднительна, что объясняется наличием острого воспалительного процесса. Вот с чем могут столкнуться имплантолог и сам пациент:
- костная ткань значительно разрыхляется и атрофируется, а значит для установки имплантов потребуется ее наращивание. Это дополнительное время, деньги и необходимость проведения еще одной (помимо установки имплантов) хирургической операции,
- подвижные зубы нужно удалять, а после – ждать несколько месяцев, пока ткани восстановятся,
- возникают сложности при фиксации имплантов в кости, что обусловлено наличием сильного воспалительного процесса,
- высокий риск отторжения имплантов. Даже если удастся выполнить имплантацию при пародонтите, близость воспаленных тканей будет препятствовать их качественной приживаемости.
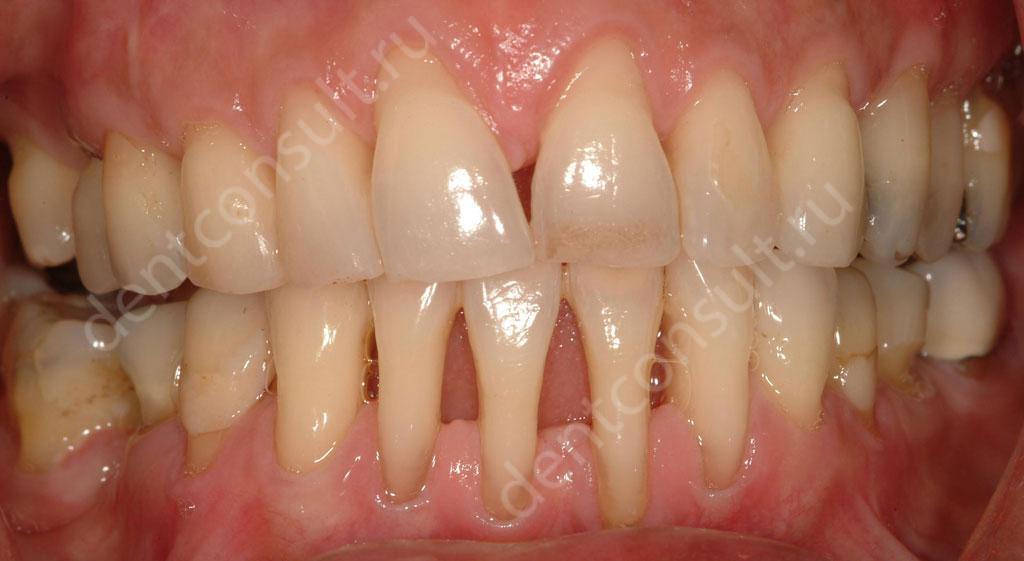

Стоит заметить – все, что перечислено выше, актуально для классической имплантации, когда для установки имплантов с точки зрения объема и состояния кости предъявляются очень высокие требования. Но существуют и альтернативные решения, а именно – одноэтапная имплантация, которая подразумевает немедленную нагрузку протезом.
Варианты имплантации при воспалении тканей пародонта
В основе данной методики лежит мгновенное восстановление жевательных функций зубов и их эстетической привлекательности.
Мнение эксперта
Джутова Аида Владимировна, хирург-имплантолог одной из ведущих московских клиник:
«К сожалению, пока зубы не удалить, пародонтит и пародонтоз не остановить. Эмаль на зубах – пористая, на ней скапливаются бактерии, что приводит к развитию патологических процессов. Поэтому при запущенных формах, когда уже не стоит тратить ни деньги, ни силы, ни время на лечение (как терапевтическое, так и хирургическое), лучше всего провести удаление зубов и их замену на имплантаты. Современные методы позволяют проводить крепление имплантов в глубоких отделах челюстной структуры – в кости, например, скуловой или базальной, которые не подвержены воспалительным процессам. Используются также специальные имплантаты, которые имеют антимикробное покрытие и гладкую шейку, на которой не будет скапливаться налет. Так что метод действительно работает – он совершенно безопасен и позволяет пациентам навсегда закрыть вопрос пародонтита или пародонтоза».
Благодаря имплантации, которая носит название одноэтапной или с немедленной нагрузкой, фактически проводится лечение пародонтита и пародонтоза – воспаленные зубы удаляются и заменяются на импланты. Те, в свою очередь, используют для крепления не воспаленные участки кости. Поэтому фиксируются они надежно и полноценно, а ослабленные зоны пародонта постепенно приходят в норму, ведь отсутствуют зубы, которые вместе с налетом и бактериями были основным источником проблемы.
В некоторых случаях возможна одномоментная имплантация зубов, которая предполагает одновременное удаление зубов и немедленное внедрение имплантатов на их место.
Важной особенностью одноэтапной имплантации с немедленной нагрузкой является то, что устанавливаемый протез имеет, с одной стороны, металлический базис, который объединяет и скрепляет импланты, с другой стороны – эластичную основу, выполненную из акрилового материала. За счет использования такого мягкого материала удалось минимизировать риск возникновения болезненных ощущений у пациента даже при наличии сильных воспалений. Кроме того, между десневыми тканями и протезом остается промежуток, который значительно облегчает гигиену при наличии острого воспаления десен. Все это делает возможным проведение имплантации зубов при пародонтозе и пародонтите.
Сама имплантация с немедленной нагрузкой представлена следующими методиками:
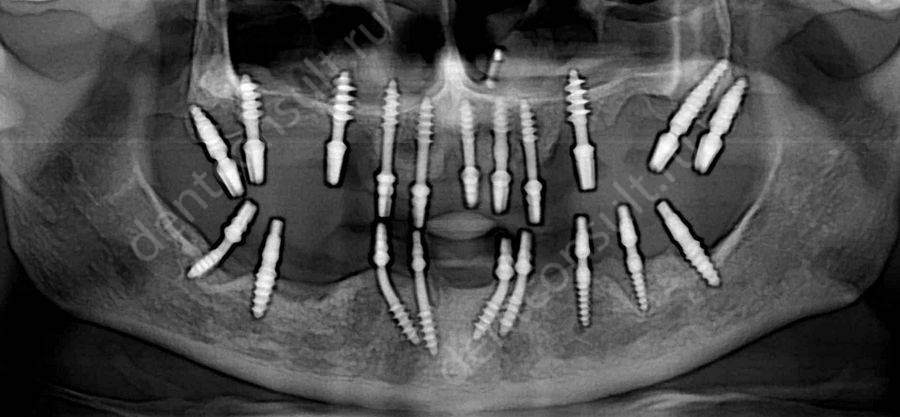
1. Базальная имплантация
Это комплексное решение, которое назначается не только при наличии хронических воспалительных процессов в тканях пародонта, но и при сильной степени атрофии костной ткани. При этом применяется большое число имплантов (8-12на один ряд), которые способствуют более прочной фиксации конструкции и обеспечивают продолжительный эксплуатационный период. В данном случае используются односоставные модели, которые устанавливаются в глубокие слои костной ткани, стерильные и защищенные от атрофии. По сути, это единственный вариант, который подходит при выраженной атрофии кости на фоне воспаленных тканей пародонта.

2. Методика на 6-ти имплантах
Метод all-on-6 является одним из самых эффективных и позволяет провести качественную имплантацию при отсутствии всех зубов в ряду. Использование шести опор-имплантов обеспечивает полноценную поддержку протеза при наличии незначительной атрофии кости и небольших воспалительных очагов в тканях пародонта. При этом установка протеза осуществляется в 3-хдневный период, что также сокращает срок восстановления жевательных функций у пациента.
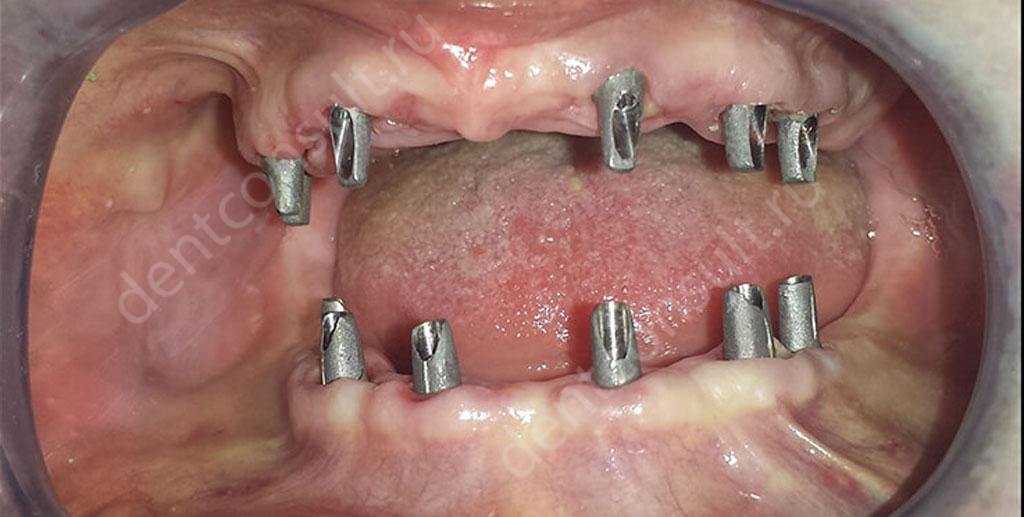

«В свое время мне провели имплантацию по вот этому методу, который на шести имплантанта. Сначала я немного переживала, ведь это вроде как новая методика, но врач все мне подробно объяснил и успокоил. И вообще честно признаться от своего пародонтита я уже устала, так что без доли сомнения отказалась от своих зубов и смело их удалила. В результате все лечение заняло неделю! Неделю! Сам процесс вживления имплантов прошел очень хорошо, я ожидала, что будет больно и тяжело, но ничего такого не было. Возможно, это еще и от врача зависит. В общем, на пятый день после операции мне поставили протез. Я в полном восторге!»
Ирина, 52 года, отзыв с тематического форума
3. Метод all-on-4
Данная методика лечения предполагает применение 4-х опор с целью полного восстановления зубного ряда. Подобный вариант имплантации используется при пародонтите и пародонтозе начальной или средней степени, когда имеет место несильная атрофия кости. Благодаря уникальной технологии размещения имплантов также исключается этап костной пластики. А протез имеет надежную и прочную фиксацию.
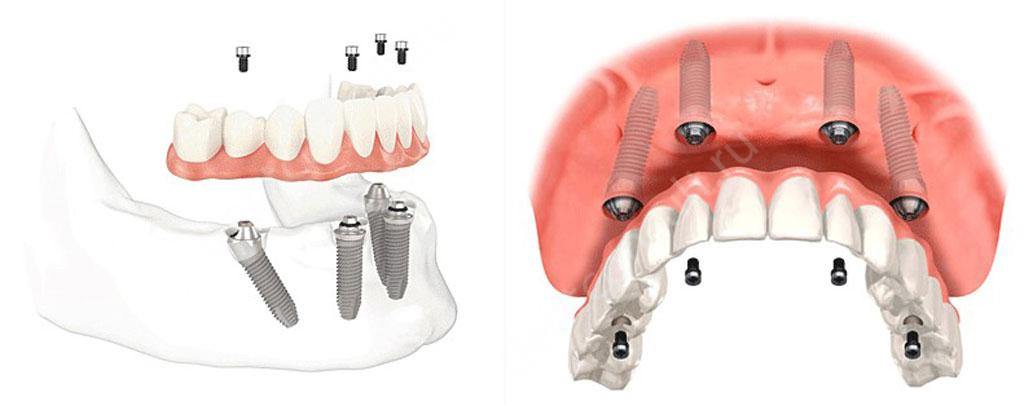

Этот метод был запатентован компаний Nobel Biocare. Сегодня него есть последователи (например, с 2018 года в России аналогичный подход представила фирма Straumann – это концепция Pro Arch). И если еще второй вариант выбрать можно, то вот проводить восстановление на других брендах уже не стоит – у компаний попросту нет столь большого количества клинических исследований, они потратили гораздо меньше времени на тщательность проработки протоколов лечения, у них нет конкретных действий, как поступить врачам в той или иной клинической ситуации. Да и в целом оригинал всегда лучше.
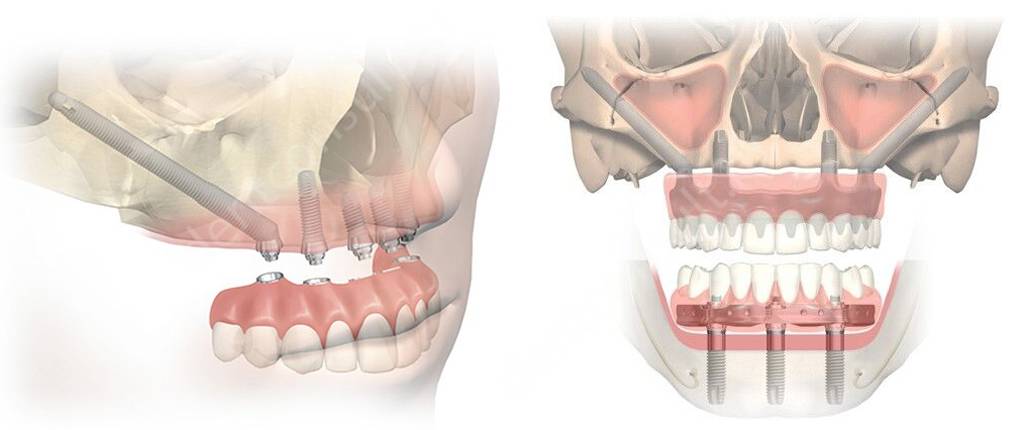
4. Скуловая имплантация
Данная методика является дополнением при проведении всех перечисленных методов. При пародонтите и пародонтозе это тоже вполне успешное решение. Используются уникальные в своем виде имплантанты – они называются скуловыми, потому что крепятся именно в скуловой кости. Соответственно, такой метод может быть применен только на верхней челюсти. Может быть установлено только два скуловых имплантата, а остальные (еще 2, 4 или даже больше) – обычные. А может быть установлено сразу четыре длинных моделей – все зависит от ситуации.

Можно ли проводить двухэтапную имплантацию?
Специалисты не рекомендуют использовать данный вид имплантации при наличии хронического пародонтита, поскольку установка опор производится в те отделы кости, которые наиболее восприимчивы к воспалению. Это может спровоцировать риск отторжения имплантов. Поэтому если одноэтапная имплантация по каким-то причинам может быть проведена, стоит удалить больные и подвижные зубы, пройти серьезную медикаментозную терапию и только после этого пройти консультацию у имплантолога на предмет того, можно ли будет установить классические импланты.
Что касается альтернативных видов лечения. При частичном отсутствии и одновременном наличии расшатанных зубов (удалять которые еще рано) целесообразно установить бюгельную конструкцию. За счет наличия металлической основы, она даст возможность зафиксировать подвижные и вместе с тем позволит восстановить утраченные зубы.
Видео-отзыв пациента об имплантации и протезировании на фоне запущенного пародонтита, за 3 дня!
- По данным Всемирной Организации Здравоохранения (ВОЗ).
Что такое абсцесс зуба?
Зубной абсцесс — это зубное заболевание, которое развивается в результате зубной инфекции, которая создает скопления гноя в области вокруг корня зуба или в деснах. Абсцессы зубов могут быть вызваны либо из-за не леченного кариеса, либо из-за прогрессирующего заболевания десен (периодонтит). Они являются наиболее распространенной причиной, по которой многие пациенты посещают своих стоматологов с сильной зубной болью.
Существует 3 распространенных типа абсцесса зубов в зависимости от области рта, где они образуются:
- Периапикальный абсцесс — Периапикальный абсцесс, который формируется вокруг края корня (вершины) инфицированного зуба, является наиболее типичной формой абсцесса зуба.Это обычно происходит из зараженной ткани пульпы из-за разрушения зуба.
- Пародонтальный абсцесс — В случае пародонтального абсцесса, обычно называемого абсцессом десны, инфекция является результатом тяжелого заболевания десен, и он развивается в десневой или костной ткани, которая окружает пораженный зуб.
- Перикорональный абсцесс , является особой формой зубного абсцесса, который в основном связан с частично пораженными зубами мудрости, и развивается, когда ткань, покрывающая частично прорезанный зуб, становится воспаленной и зараженной (перикоронит).
Все виды абсцессов зубов являются результатом ранее существовавшей инфекции во рту. Образование гноя, которое характеризует абсцесс, является побочным эффектом «битвы» иммунной системы организма с бактериями, вызвавшими инфекцию. Гной — это смесь живых и мертвых белых кровяных клеток и бактерий, клеточных жидкостей и разжиженной мертвой ткани. Первоначальная инфекция может быть вызвана:
- Разрушение зубов. Периапикальный абсцесс зуба развивается, когда кариес в зубе не лечится, пока он не достигнет и не заразит зубную пульпу.Бактериальная инфекция вызывает воспаление и, наконец, гибель тканей зубной пульпы. По мере того, как бактерии растут и размножаются, они достигают за пределы корневых каналов, заражают окружающие ткани и образуют зубную щель вокруг кончика корня. Другие состояния, такие как повреждение (трещина) зуба или ослабленные зубные реставрации, также могут позволить бактериям достичь центра зуба и заразить пульпу зуба, с такими же эффектами при образовании абсцесса, как и разрушение зуба.
- Пародонтоз.Тяжелая болезнь десен заставляет десны отрываться от зубов, создавая глубокие карманы между зубами и деснами. Пародонтальные карманы позволяют бактериям проникать глубоко между зубами и окружающими деснами и костью. Если инфекцию не лечить, будет развиваться периодонтальный абсцесс.
Посмотрите это видео о том, как образуется зубной абсцесс:
Абсцесс, как правило, болезненный, и он выглядит как опухшая область, теплая на ощупь.Кожа, окружающая абсцесс, обычно выглядит розовой или красной. Основными симптомами, связанными с абсцессом зуба, обычно являются:
- сильная, постоянная и постоянная зубная боль.
- отек лица
Другие симптомы абсцесса зубов включают в себя:
- Боль при жевании.
- Чувствительность зубов к теплу, холоду или давлению.
- Видимые фурункулы в деснах возле зуба (фурункулы)
- Гнойное дренирование во рту
- Зловонный вкус во рту и неприятный запах изо рта (в результате дренирования гноя)
- Покраснение и отечность десен, челюсти или лица
- Трудность полностью открыть рот или глотать.
- Набухшие лимфатические узлы на шее.
Хотя формирование зубного абсцесса всегда сопровождается сильной зубной болью, оно может развиваться в течение длительного времени, прежде чем зубная боль начнется, обнаруживая его существование.
Чем больше гноя накапливается, тем выше давление, и абсцесс становится все более болезненным. Иногда гной находит путь через ткань к поверхности, образуя видимый бугорок на десне, покрывающей корень (флюс). Кипение может затем разорваться, позволяя гною стечь во рту.Если образуется такой дренажный канал (свищ), абсцесс становится хроническим.
Каждый раз, когда абсцесс опорожняется во рту, боль часто значительно уменьшается, но инфекция сохраняется, и лечение зубов все еще необходимо. В противном случае зуб будет постепенно ухудшаться, поскольку инфекция продолжает распространяться и разрушать ткани пародонта.
Симптомы острой зубной недостаточности, такие как лихорадка, озноб, тошнота, рвота или диарея, означают, что зубная инфекция распространилась на другие ткани или органы.Состояние может стать опасным для жизни; немедленно обратитесь к врачу.
Тип лечения зубного абсцесса зависит от тяжести и степени инфекции. Хотя удаление зуба остается вариантом, оно не единственное, каким оно было до нескольких десятилетий назад. Стоматолог всегда будет пытаться спасти зуб эндодонтическим лечением, прежде чем принимать решение об удалении зуба.
Цели лечения абсцесса зубов — сначала избавить пациента от боли, затем устранить инфекцию и восстановить зуб (если это возможно).Лечение зубных абсцессов проводится стоматологами или эндодонтологами и требует нескольких посещений стоматолога.
Антибиотики
Зубной врач назначит антибиотики за несколько дней до начала лечения абсцесса зуба, особенно при сильном отеке. Однако антибиотик не очистит гной или не устранит инфекцию до тех пор, пока гной не слит. Использование антибиотиков в течение нескольких дней после дренирования гноя также может помочь устранить любую оставшуюся инфекцию.
облегчение боли
Дренаж гноя снимает давление со стороны тканей вокруг абсцесса зуба, обеспечивая значительное облегчение при острой боли. Дренирование абсцесса является первым этапом лечения абсцесса зуба. Это может быть сделано либо через отверстие, выполненное через верхнюю часть зуба в случае периапикального абсцесса, либо через разрез десны в случае периодонтального абсцесса.
Если вы не можете немедленно посетить стоматолога, вы можете попробовать следующее для временного обезболивания:
- Положите пакет со льдом за щеку, чтобы облегчить боль и уменьшить воспаление лица.
- Примите обезболивающее без рецепта, чтобы противостоять боли.
- Прополощите рот теплым раствором морской воды, чтобы очистить рот, улучшить дренаж и снять некоторые боли. Это также рекомендуется несколько раз в день в течение нескольких дней после лечения абсцесса зубов (особенно при абсцессах десен).
Лечение корневых каналов
Выполнение терапии корневых каналов (эндодонтическое лечение) в большинстве случаев может вылечить инфекцию и сохранить зуб.Процедура включает удаление бактерий и инфицированных тканей из пульпарной камеры и корневых каналов. Затем зуб запечатывается и восстанавливается пломбой или коронкой.
Удаление зуба
Удаление зуба становится необходимым, когда зуб сильно поврежден и его невозможно спасти с помощью лечения корневого канала. Современная стоматология рассматривает удаление зубов только как последний вариант, а не как альтернативу лечения корневых каналов. Извлеченный зуб из-за абсцесса зуба следует заменить на зубной мост или зубной имплантат.
Абсцесс зуба может вызвать серьезные осложнения для здоровья, которые в некоторых тяжелых случаях могут стать опасными для жизни. Наиболее распространенные осложнения абсцессов зубов включают в себя:
- Потеря зуба
- Распространение инфекции на мягкие ткани (лицевой целлюлит)
- Распространение инфекции на кость челюсти (остеомиелит нижней челюсти или верхней челюсти)
- Синусит — распространение инфекции от корней верхних моляров до полостей синуса.
- Распространение инфекции на другие части тела, что приводит к тромбозу кавернозного синуса (отечность и свертывание крови в венах за глазами), эндокардиту, пневмонии или другим расстройствам
- Абсцессы зубов, которые распространяются на пол рта или шею (стенокардия Людвига), могут стать опасными для жизни, блокируя дыхательные пути и вызывая затруднения дыхания.
Симптомы зубной недостаточности, такие как лихорадка, озноб, тошнота, рвота или диарея, являются признаками серьезных осложнений абсцесса зубов; немедленно обратитесь к врачу. За годы до Второй мировой войны и открытия пенициллина, пациенты нередко умирали от осложнений зубных инфекций.
,кошек и зубной боли Ветеринар стоит
Джен Хеллер Meservey
Стоматологические заболевания чрезвычайно распространены у кошек. Американское ветеринарное стоматологическое общество сообщает, что около 70 процентов кошек страдают от стоматологических заболеваний к тому времени, когда им исполнилось 3 года, и вероятность возрастает с возрастом. Чрезмерное разрушение зубного камня и зубного налета или зуб может привести к болезненным зубным проблемам у кошек. Эти проблемы могут также привести к другим заболеваниям сердца, печени и почек, многие из которых могут быть смертельными.
Ветеринарные эксперты сходятся во мнении, что регулярный уход за полостью рта необходим для того, чтобы помочь вашей кошке жить долгой и здоровой жизнью. По словам д-ра Кэрол Макконнелл, вице-президента и главного ветеринарного врача VPI, в статье о ветеринарном страховании домашних животных «Кошкам и собакам нужны дантисты, тоже:»
«Большинство людей регулярно чистят зубы и ухаживают за зубами, потому что они знают, что состояние зубов может быть болезненным и дорогостоящим… В идеале такое мышление должно означать, как люди заботятся о зубах своих питомцев.”
Лечение стоматологических заболеваний у кошек также может быть дорогостоящим. В 2011 году держатели полисов VPI подали более 8,5 миллионов долларов США в качестве компенсации за стоматологическую помощь, и более 1000 из них были направлены на абсцессы зубов. Тем не менее, при надлежащем профилактическом уходе вы можете избежать более высоких затрат на хирургическое вмешательство и удаление зубов при возможных проблемах с зубами.
Признаки кошачьих зубных болей
В отличие от людей, кошки не могут сказать вам, когда им больно, и они часто будут продолжать есть и вести себя нормально.Некоторые кошки с зубными заболеваниями едят, жуя одну сторону рта, чтобы не повредить пораженную сторону, или проглатывая сухую пищу целиком, чтобы избежать жевания полностью.
Незаметные изменения в поведении, например, прятание под кроватью, могут указывать на то, что кошка страдает от зубного заболевания. Другие симптомы могут включать в себя:
- Зловонное дыхание
- Лапать в рот
- Груминг реже или совсем не
- Чувствительность к прикосновению
- красные и воспаленные десны
- Открытые корни зубов
- Слюни
- свободные зубы
Многие из этих симптомов также могут быть признаками других медицинских проблем у кошек, поэтому важно, чтобы их осмотрел ветеринар, если вы заметили какие-либо изменения в поведении.Иногда у кошки вообще могут отсутствовать какие-либо симптомы, поэтому регулярные осмотры являются ключом к ранней диагностике и лечению.
,В целом распространенность заболеваний пародонта (десен) у взрослых снизилась с начала 1970-х годов до последнего (1999-2004 гг.) Национального обследования здоровья и питания. Несмотря на это улучшение, значительные различия остаются в некоторых группах населения.
В таблицах 1 и 2 представлена информация о заболеваниях пародонта для взрослых в возрасте от 20 до 64 лет и для отдельных групп населения.
Определения исследований заболеваний пародонта не обязательно совпадают с общим определением заболевания десен, которое может включать как гингивит (воспаление десен без потери костной ткани и тканей), так и периодонтит (как определено ниже):
Для целей эпидемиологического исследования заболевание пародонта определяется очень специфично.Для человека, имеющего заболевание пародонта, он или она должен иметь, по меньшей мере, один периодонтальный участок с потерей прикрепления 3 миллиметра или более и глубиной кармана 4 миллиметра или более. Умеренное заболевание пародонта определяется как наличие по меньшей мере двух зубов с потерей межпроксимальной привязанности 4 миллиметра или более ИЛИ по меньшей мере двух зубов с глубиной кармана 5 миллиметров или более в межпроксимальных участках. Тяжелое заболевание пародонта определяется как наличие, по меньшей мере, двух зубов с потерей межпроксимального прикрепления 6 миллиметров или более, и, по меньшей мере, одного зуба с глубиной кармана 5 миллиметров или более в межпроксимальных участках.
Распространенность заболеваний пародонта (Таблица 1)
- 8,52% взрослых в возрасте от 20 до 64 лет имеют заболевание пародонта.
- У пожилых людей, взрослых чернокожих и латиноамериканцев, нынешних курильщиков и людей с более низкими доходами и меньшим уровнем образования чаще встречаются заболевания пародонта.
Распространенность тяжелых заболеваний пародонта (Таблица 2)
- 5,08% взрослых от 20 до 64 лет имеют заболевания пародонта средней или тяжелой степени.
- У пожилых людей, взрослых чернокожих и латиноамериканцев, нынешних курильщиков и людей с более низким доходом и меньшим уровнем образования чаще встречаются заболевания пародонта средней или тяжелой степени.
Таблица 1: Взрослые, распространенность заболеваний пародонта
| Характеристика | процентов с заболеванием пародонта * |
|---|---|
| Возраст | |
| От 20 до 34 лет | 3.84 |
| от 35 до 49 лет | 10,41 |
| от 50 до 64 лет | 11,88 |
| Секс | |
| мужской | 10,65 |
| женщина | 6,40 |
| Раса и этническая принадлежность | |
| Белый, не латиноамериканский | 5.82 |
| Черный, неиспаноязычный | 16,81 |
| мексиканский американец | 13,76 |
| Статус бедности (доходы по сравнению с федеральным уровнем бедности) | |
| Менее 100% | 13,95 |
| 100% до 199% | 15,34 |
| Больше 200% | 5,96 |
| Образование | |
| Меньше чем средняя школа | 17.33 |
| Средняя школа | 9,34 |
| Больше, чем средняя школа | 5,78 |
| История курения | |
| Текущий Курильщик | 14,74 |
| Бывший курильщик | 7,61 |
| Никогда не курил | 5,94 |
| Всего | 8.52 |
Источник данных: Национальное обследование здоровья и питания (NHANES) является важным источником информации о здоровье полости рта и стоматологической помощи в Соединенных Штатах с начала 1970-х годов. В таблицах с 1 по 4 представлены последние данные NHANES (собранные в период с 1999 по 2004 год), касающиеся заболеваний пародонта у взрослых.
* Заболевание пародонта определяется как наличие по меньшей мере одного участка пародонта с потерей прикрепления 3 миллиметра или более и глубиной кармана 4 миллиметра или более.
Таблица 2: Взрослые, распространенность умеренных или тяжелых заболеваний пародонта
| Характеристика | Процент с заболеваниями пародонта средней или тяжелой степени * |
|---|---|
| Возраст | |
| От 20 до 34 лет | (недостаточно данных) |
| от 35 до 49 лет | 5.00 |
| от 50 до 64 лет | 10,73 |
| Секс | |
| мужской | 6,74 |
| женщина | 3,46 |
| Раса и этническая принадлежность | |
| Белый, не латиноамериканский | 4,15 |
| Черный, неиспаноязычный | 8.30 |
| мексиканский американец | 6,43 |
| Статус бедности (уровень доходов по сравнению с федеральным уровнем бедности) | |
| Менее 100% | 9,92 |
| 100% до 199% | 9,42 |
| Больше 200% | 3,50 |
| Образование | |
| Меньше чем средняя школа | 11.64 |
| Средняя школа | 5,65 |
| Больше, чем средняя школа | 3,11 |
| История курения | |
| Текущий Курильщик | 11,14 |
| Бывший курильщик | 4,62 |
| Никогда не курил | 2,34 |
| Всего | 5.08 |
Источник данных: Национальное обследование здоровья и питания (NHANES) является важным источником информации о здоровье полости рта и стоматологической помощи в Соединенных Штатах с начала 1970-х годов. В таблицах с 1 по 4 представлены последние данные NHANES (собранные в период с 1999 по 2004 год), касающиеся заболеваний пародонта у взрослых.
* Использование определения CDC-AAP среднего и тяжелого периодонтита. Умеренное заболевание пародонта определяется как наличие, по крайней мере, двух зубов с потерей межпроксимальной привязанности 4 миллиметра или более, ИЛИ, по крайней мере, двух зубов с глубиной кармана 5 миллиметров или более в межпроксимальных участках. ,Тяжелое заболевание пародонта определяется как наличие, по меньшей мере, двух зубов с потерей межпроксимального прикрепления 6 миллиметров или более, и, по меньшей мере, одного зуба с глубиной кармана 5 миллиметров или более в межпроксимальных участках.
,