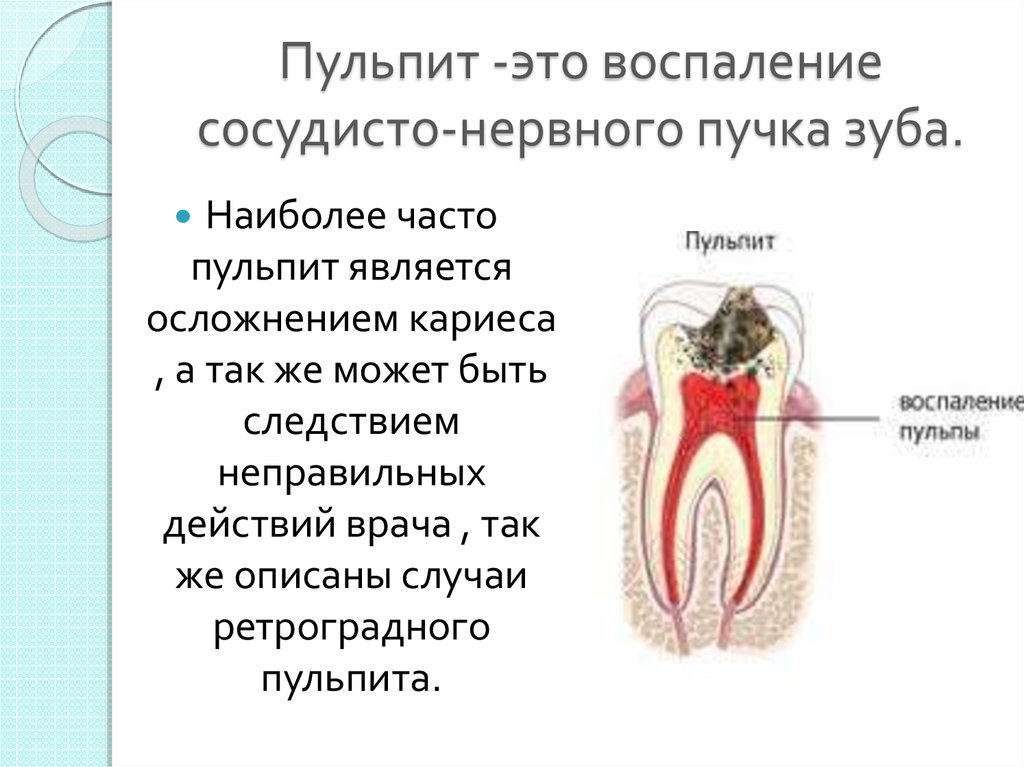
как лечить и какие симптомы
Консультация врача
Заболевание зубов имеет широкое распространение у взрослого и детского населения, особенно хронический периодонтит. Его лечение связано с воспалением корня и прилегающей к нему десны.
Коварность заболевания состоит в том, что оно практически бессимптомно. Его протекание разрушает костную ткань корня зуба, на её верхушке может образоваться абсцесс или кистозный нарост. Самому больному его определить довольно сложно, однако отдельные признаки могут указывать на наличие проблемы, определить которые может только врач.
Причины появления периодонтита и возможность перехода его в хроническую форму
Чаще всего заболевание возникает во время кариеса, когда в полости зуба появляются дырочки. Затем ткани, окружающие больной зуб, воспаляются. Если сразу не начать лечение, можно потерять зуб или получить тяжёлое осложнение, связанное с челюстным остеомиелитом, одонтогенным абсцессом, сепсисом.
Самым тяжёлым осложнением является периодонтит, при котором разрушаются нервы, происходит разложение соединительной связки для удержания зуба в челюсти. Развитию периодонтита способствует:
- распространение в корневом канале инфекции;
- не долеченный кариес или пульпит;
- неправильное лечение;
- сниженный иммунитет, интоксикация, тяжёлые инфекционные болезни.
Что приводит к появлению заболевания
Причины развития появления болезни делят на такие категории:
- Инфекция. Проникновение патогенных микроорганизмов в ткань через корневые каналы при запущенном пульпите, некачественного пломбирования каналов, попадания инфекции под коронки.
- Травма. Болезнь может развиться после ушиба в челюсть. Причиной бывает высоко поднятая пломба или вредная привычка перекусывания зубами твёрдых предметов (в т.ч. проволоки).
- Лекарство. Распространённой причиной бывает лечение зубных нервов мышьяком или фенолом, которые попадают в периодонт, аллергическая реакция организма на медпрепараты.

Виды хронического заболевания
Замедленный хронический периодонтит способствует развитию следующих видов болезни:
- Фиброзной. Поражённая ткань становится уплотнённой, на ней имеется большое количество рубцов. Болей практически нет, или у них несистемный характер. Обострений не бывает. Развивается, как осложнение после пульпита. Обнаружить воспалительный процесс можно только на снимке рентгенограммы.
- Гранулирующей. Сопровождается слабой болью и неприятным ощущением. Возле больного зуба появляется чувство тяжести, распирания. Десна покрывается свищами, через которые выходит гной. Если хронический гранулирующий периодонтит лечение получает не в полном объёме, костная ткань быстро и беспорядочно разрушается, периодонт разрастается.
- Гранулематозной. Болезнь получает развитие после полученной травмы или пульпита. Воспалительный процесс ослабляет иммунную систему организма, что приводит к образованию у очага поражения твёрдой капсулы – гранулемы, в которой ткань постепенно разрушается.
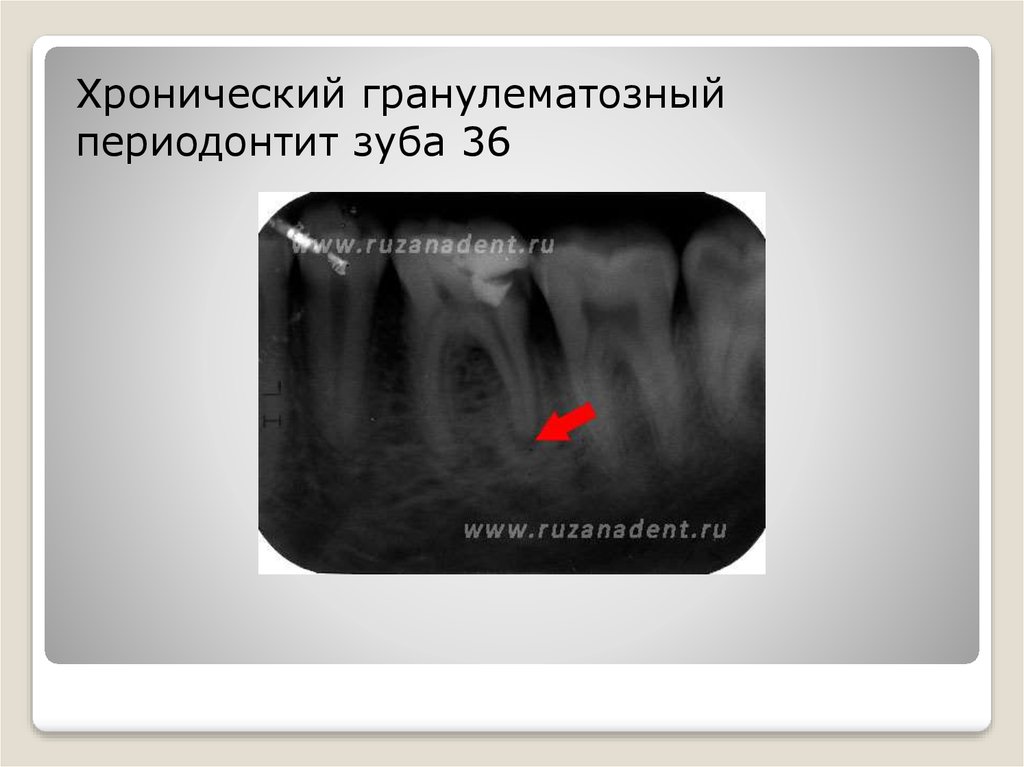
Признаки заболевания
Когда развивается хронический периодонтит, симптомы определяются:
- подвижностью зубов;
- отёчностью дёсен или щёк;
- острой болью во время приёма пищи;
- вокруг корня появляется гной, который оказывает давление на мягкие ткани десны. В нём развиваются вредные микробы.
Симптомы болезни
Развивается заболевание обычно без симптомов, поэтому пациент длительное время не обращается за помощью к доктору. В итоге возникает обострение хронического периодонтита, лечение болезни, когда она запущена, проводится у стоматолога-хирурга.
Для избегания проведение этой сложной процедуры в то время, когда хронический периодонтит в стадии обострения, нужно обращать внимание на следующие факты:
- периодическую боль зубов во время смыкания челюсти;
- визуальное увеличение зубов;
- изменение окраса и состояния дёсен;
- ночного нытья десны и повышения температуры тела;
- ослабление организма.

Диагностика периодонтита
Обычно периодонтит путают с глубоким кариесом, пульпитом или остеомиелитом. Пациенты жалуются на болевые ощущения в конкретных зубах по время приёма пищи, беспричинной ноющей или пульсирующей боли.
Диагностика периодонтита основывается:
- на ощущении больного;
- проведении обследования полости рта;
- рентгенодиагностики;
- обследования на компьютерном томографе.
Дальнейшее оптимальное лечение хронических периодонтитов проводится на основании данных диагностики.
Лечение и профилактика
Когда у пациента выявляют хронический периодонтит, лечение проводят в зависимости от стадии заболевания терапевтическим или хирургическим методом.
Консервативный способ лечения заключен в следующем:
- Очистка корневого канала от остатка пломбы.
- Отвод экссудата с применением антисептического раствора.
При хроническом заболевании возможно применение физиотерапевтических процедур: электрофореза, фонфореза, стерилизации каналов бактерицидным лазером.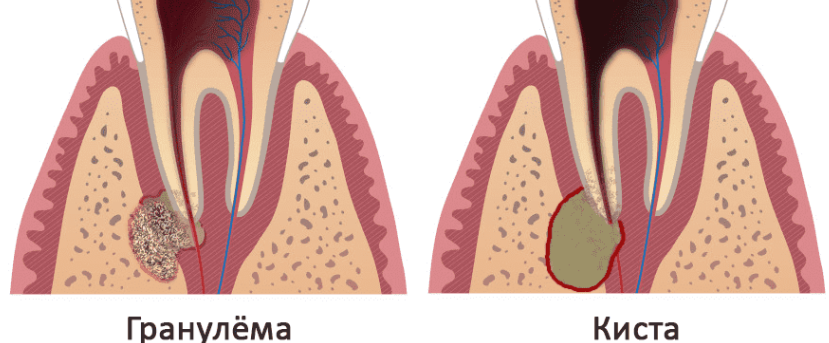 Полезна общеукрепляющая терапия, проведения лечения препаратами, ускоряющими процесс регенерации ткани, использование иммунномодуляторов.
Полезна общеукрепляющая терапия, проведения лечения препаратами, ускоряющими процесс регенерации ткани, использование иммунномодуляторов.
В случае раннего начала лечения структура зуба восстанавливается без его удаления.
Если лечение заболеваний не достигает нужного эффекта, применяется хирургический метод – полное удаление зуба.
Профилактика периодонтита заключается в повышенном внимании к таким факторам:
- правильному соблюдению гигиены в ротовой плоскости по предотвращению появления зубного налёта;
- регулярным визитам к стоматологу;
- правильному рациону питания, отдающему предпочтение овощам, фруктам, продуктам с высоким содержанием кальция.
Осознанное отношение к своему здоровью, ведение правильного образа жизни способствует возможности избежать серьёзных проблем в будущем. Профилактика ротовой полости позволит всегда иметь здоровые зубы и красивую улыбку.
Консультация врача
№15 Вопрос-ответ: воспаление корня зуба
Всегда ли воспалительный процесс на корне зуба влечет за собой удаление или же возможно лечение?
Начать ответ на этот вопрос нужно с факта: воспаление на верхушке корня возникает крайне редко, если нет кариесогенных процессов, и возникает часто, если начальный, средний, а затем и глубокий кариес поражает сосудистый нервный пучок в корне зуба. Если это заболевание не лечить, то оно переходит в воспаление на верхушке корня зуба, которое на снимке предстает в виде горошины. Далее воспаление увеличивается, переходит в резорбцию костной ткани внутри альвеолярного отростка, и только когда воспалительный процесс доходит уже до надкостницы, пациент чувствует отек, сильную боль и острую необходимость в лечении. До этого момента заболевание (как правило, это гранулема либо кистогранулема) является хроническим процессом, который практически не беспокоит. И, отвечая на поставленный вопрос, можно однозначно сказать, что до определенного момента на это воспаление можно воздействовать и его можно вылечить.
Если это заболевание не лечить, то оно переходит в воспаление на верхушке корня зуба, которое на снимке предстает в виде горошины. Далее воспаление увеличивается, переходит в резорбцию костной ткани внутри альвеолярного отростка, и только когда воспалительный процесс доходит уже до надкостницы, пациент чувствует отек, сильную боль и острую необходимость в лечении. До этого момента заболевание (как правило, это гранулема либо кистогранулема) является хроническим процессом, который практически не беспокоит. И, отвечая на поставленный вопрос, можно однозначно сказать, что до определенного момента на это воспаление можно воздействовать и его можно вылечить.
Хронический периодонтит излечивается в 60–70 % случаев, то есть вероятность возобновления заболевания достаточно высока. Именно поэтому мы считаем, что заболевание обязательно должно быть выявлено и может быть вылечено именно на ранних стадиях. В этом случае опасность рецидива – возобновления заболевания – минимальна.
Когда на верхушке корня образуется киста или кистогранулема, возможность лечения (с хорошим процентом успешности) снижается, и врачи фиксируют огромное количество случаев, когда к лечению добавляется хирургическое вмешательство. Но даже когда через костные слои киста или кистогранулема удаляется, это зачастую не приводит к 100%-му результату излечения, и вероятность рецидива достаточно высока.
Но даже когда через костные слои киста или кистогранулема удаляется, это зачастую не приводит к 100%-му результату излечения, и вероятность рецидива достаточно высока.
В итоге краткий ответ на вопрос звучит так: вылечить можно, но только на ранних стадиях и с не самым высоким процентом успешности. Именно поэтому так важно не довести начавшийся процесс воспаления до запущенной стадии, для чего нужно вовремя прийти на прием к своему стоматологу.
Записаться на консультацию:
Нажимая на кнопку «Получить консультацию», я даю согласие на обработку персональных данных в соответствии с политикой обработки персональных данных
№15 Главный врач
Здравствуйте, дорогие друзья!Считается, что здоровье гораздо больше зависит от наших привычек и питания, чем от врачебного искусства.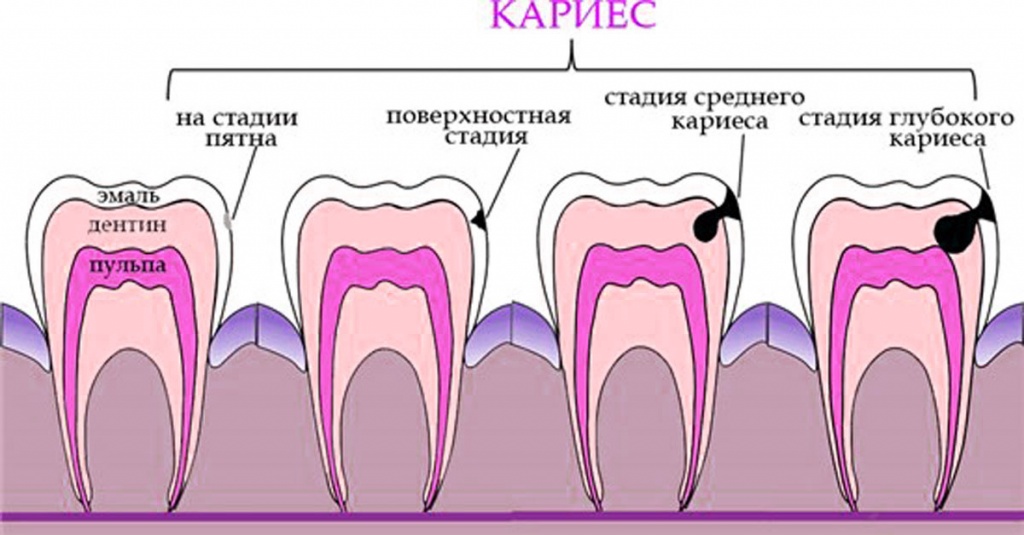 Мы с этим согласны, поэтому предлагаем вам свои наблюдения над тем, как привычки меняют нас, помогают отдалить или исправить некоторые проблемы; а также расскажем еще много интересного.
Мы с этим согласны, поэтому предлагаем вам свои наблюдения над тем, как привычки меняют нас, помогают отдалить или исправить некоторые проблемы; а также расскажем еще много интересного.
№15 Дорого-дешево: удаление зубов перед установкой брекетов
Если попытаться красиво разместить на маленькой книжной полке 16 книг, которые по размеру там никак не помещаются, результат вас не обрадует. То же самое – с зубами!
Воспаление зубов — комплексный стоматолог Сан-Франциско
Понимание воспаления зубов
Воспаление зубов может повлиять на ваше общее состояние здоровья. Когда вы порезаетесь и образуется струп, это пример воспалительного процесса в действии. В то время как ваше тело обычно очень хорошо исцеляет себя, к сожалению, во многих ситуациях естественная воспалительная реакция фактически усугубляет проблему!
Воспаление во рту может привести к циклу разочарований, который невозможно решить без помощи квалифицированного стоматолога.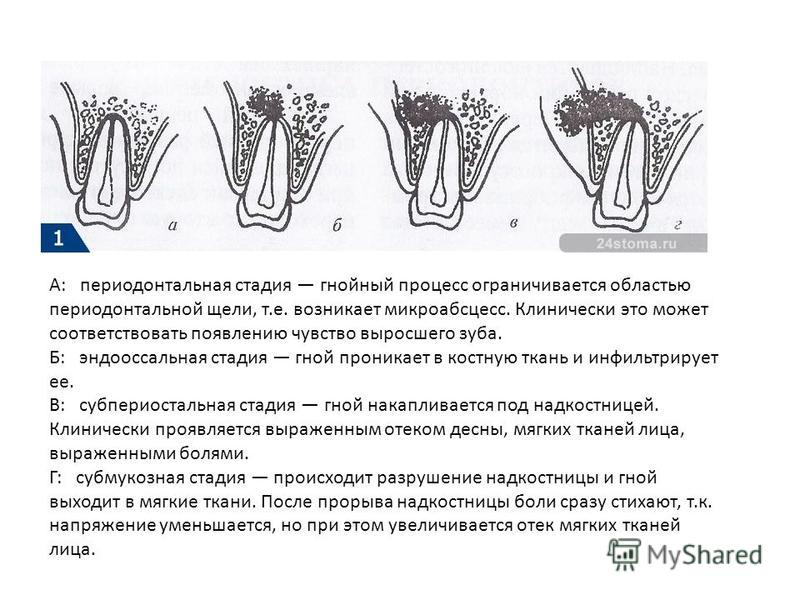 Воспалительные процессы во рту приводят к:
Воспалительные процессы во рту приводят к:
- Кариес
- Полости
- Болезни десен
- Потеря зубов и костей
Как опытный дантист, я хочу рассказать вам о воспалительном процессе и о том, как он может повлиять на вашу жизнь и здоровье зубов.
Бактерии и воспаление зубов
Во рту всегда будут бактерии. Устранение всего этого нежелательно и невозможно. Вместо этого мы хотим помочь вам максимизировать количество здоровых «хороших» бактерий во рту и свести к минимуму количество «плохих» бактерий, вызывающих кариес.
Размножение плохих бактерий приводит к повреждению тканей во рту. Ваше тело отвечает воспалительной реакцией, которая является началом порочного круга кариеса и заболеваний десен. Вы можете управлять бактериями во рту с помощью:
- Соблюдая здоровую сбалансированную диету, богатую листовой зеленью и с низким содержанием сахара и кислоты
- Регулярная чистка зубов щеткой и зубной нитью в домашних условиях
- Посещение стоматолога для осмотра и чистки для удаления зубного камня и налета
Запрос на встречу
Новое предложение пациента
Получите свой первый экзамен
, цифровые рентгеновские снимки и очистку
все для $ 407
Запрос о встрече
Связаться с нами
.
 будет расти на корабле, путешествующем по воде, зубной камень неизбежен, независимо от того, насколько хорошо или как часто вы чистите зубы и пользуетесь зубной нитью. Чтобы предотвратить инфекцию, кариес и болезни, вы должны обратиться к стоматологу, которому вы доверяете, чтобы удалить зубной камень.
будет расти на корабле, путешествующем по воде, зубной камень неизбежен, независимо от того, насколько хорошо или как часто вы чистите зубы и пользуетесь зубной нитью. Чтобы предотвратить инфекцию, кариес и болезни, вы должны обратиться к стоматологу, которому вы доверяете, чтобы удалить зубной камень. Symptoms of Dental Inflammation
Stained, Discolored, or Chipped Teeth
Bleeding, Red, Receding or Swollen Gums
Chronic Bad Breath (Halitosis)
Боль в зубах или деснах
Последствия невылеченного воспаления десен
Если воспаление зубов не лечить, ваше тело теряет способность к естественному самоизлечению. Со временем, поскольку воспаление десен, вызванное бактериями во рту, продолжается, вы будете испытывать:
- Кариес и кариес . Более 95% взрослых страдают от кариеса в какой-то момент своей жизни, но этого можно избежать с помощью диеты и надлежащего ухода за зубами.

- Болезнь десен – Рот – это ворота в тело. Современные исследования показывают, что невылеченное заболевание десен увеличивает риск сердечных заболеваний и диабета.
- Потеря зубов – Потеря зубов приводит к потере костной массы. Вы не сможете нормально жевать, и ваше лицо приобретет впалый вид.
Лучший способ обрести естественную, красивую и здоровую улыбку — профилактическое стоматологическое обслуживание в Green Dentistry.
Отличие Green Dentistry
В Green Dentistry мы стремимся строить отношения с нашими пациентами на протяжении всей жизни, чтобы помочь им чувствовать себя уверенно в своей улыбке сегодня и на долгие годы вперед. Мы хотим, чтобы наши пациенты чувствовали себя уверенно в работе, которую мы делаем вместе, чтобы подарить им не только красивую улыбку, но и функциональность и здоровье полости рта на всю жизнь. Мы также гордимся тем, что возвращаем деньги нуждающимся людям и окружающей нас среде. Мы рады сделать вас новым членом нашей целостной семьи по уходу за зубами.
Мы рады сделать вас новым членом нашей целостной семьи по уходу за зубами.
Ваш комфорт имеет значение для нас
Наш стоматолог Union Square в Сан-Франциско позаботится о том, чтобы наш офис был местом, где вы можете расслабиться и поставить свое здоровье и благополучие на первое место, позволяя себе восстановиться и восстановиться. Мы предоставляем нашим пациентам ряд спа-услуг для облегчения дискомфорта и улучшения релаксации, таких как:
- Ароматерапия
- Шейные бинты и одеяла с подогревом
- Лечение эфирными маслами и кристаллами
- Наушники с шумоподавлением
Записаться на прием
Новый пациент? Мы посадим дерево в вашу честь
Мы верим в «зеленую стоматологию с зеленым пальцем». Давайте работать вместе, чтобы помочь улучшить окружающую среду и бороться с изменением климата.
Каждый год ваше дерево будет:
- Производить 260 фунтов свежего кислорода
- Удаление из атмосферы более 25 фунтов углерода
- Обеспечение тени и среды обитания для птиц, белок и других животных
Помогите нам изменить мир к лучшему!
Лучшая стоматологическая помощь в районе залива Сан-Франциско!
Мы с нетерпением ждем возможности приветствовать вас и помочь вам на пути к удивительной улыбке и здоровью на всю жизнь!
Запросите встречу сегодня!
Звоните (415) 433-0119
Запись на прием
Свяжитесь с нами
Доктор Намми Патель и ее команда в Green Dentistry в центре Сан-Франциско, Калифорния, предоставляют качественные стоматологические услуги с комплексным подходом. Они предлагают своим пациентам исключительный уход и услуги в области косметической стоматологии, лечения Invisalign, лазерной стоматологии, лечения апноэ во сне, общей комплексной стоматологии и многого другого. Они даже предлагают своим пациентам седативную стоматологию. Они обслуживают пациентов по всему району залива. SF Green Dentist находится в нескольких минутах ходьбы от центра города, финансового района и почтового индекса 9.4108, 94109, 94103, 94104 и 94133.
Они предлагают своим пациентам исключительный уход и услуги в области косметической стоматологии, лечения Invisalign, лазерной стоматологии, лечения апноэ во сне, общей комплексной стоматологии и многого другого. Они даже предлагают своим пациентам седативную стоматологию. Они обслуживают пациентов по всему району залива. SF Green Dentist находится в нескольких минутах ходьбы от центра города, финансового района и почтового индекса 9.4108, 94109, 94103, 94104 и 94133.
Воспалительная реакция комплекса дентин-пульпа
Структуры мягких тканей находятся в тесном взаимодействии с минерализованной костью, а также с дентином, цементом и эмалью наших зубов. Они подвергаются интенсивному механическому и химическому воздействию, а также плотной микробиологической колонизации. Зубы подвержены повреждениям, чаще всего кариесу, когда микроорганизмы из полости рта разрушают минерализованные ткани эмали и дентина и проникают в мягкую соединительную ткань в сердцевине, пульпу зуба. Тем не менее, пульпа хорошо приспособлена для обнаружения и защиты от бактерий и их продуктов, а также содержит различные сложные защитные механизмы.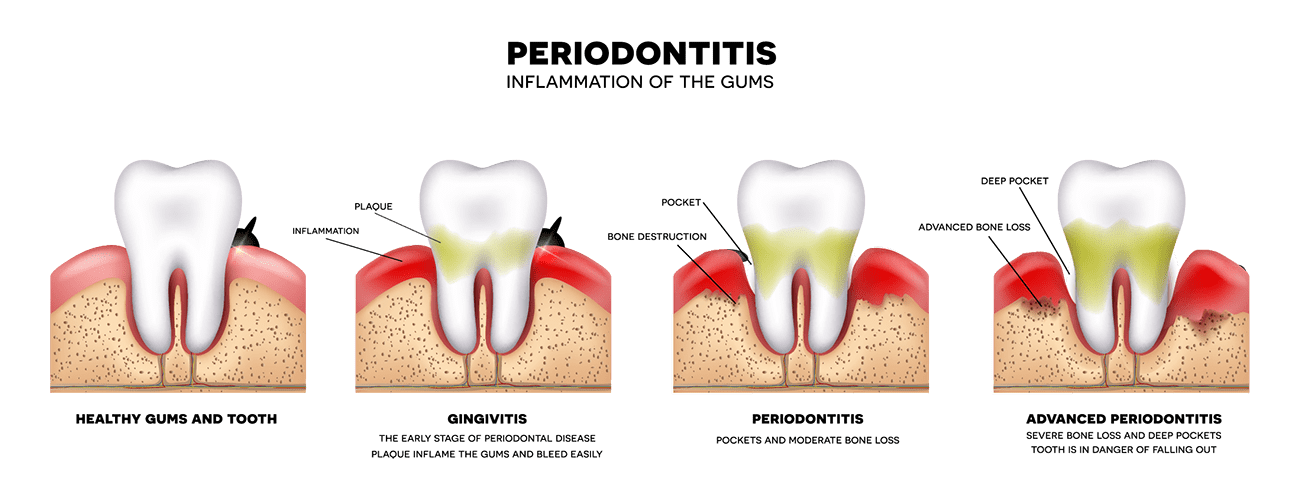 Передний ряд образован слоем одонтобластов, которые выстилают пульповую камеру по направлению к дентину. Эти высокоспециализированные клетки не только образуют минерализованную ткань, но и выполняют важные функции в качестве барьерных клеток. Они распознают патогены на ранней стадии процесса, выделяют антибактериальные соединения и нейтрализуют бактериальные токсины, инициируют иммунный ответ и предупреждают других ключевых игроков защиты хозяина. По мере того, как бактерии приближаются к пульпе, дополнительные типы клеток пульпы, включая фибробласты, стволовые и иммунные клетки, а также сосудистые и нейрональные сети, вносят свой вклад в различные защитные механизмы, а механизмы воспалительной реакции имеют решающее значение для гомеостаза тканей. Тем не менее, без терапевтического вмешательства глубокое кариозное поражение может привести к некрозу тканей, что позволяет бактериям заселить систему корневых каналов и проникнуть в перирадикулярную кость через апикальное отверстие на кончике корня.
Передний ряд образован слоем одонтобластов, которые выстилают пульповую камеру по направлению к дентину. Эти высокоспециализированные клетки не только образуют минерализованную ткань, но и выполняют важные функции в качестве барьерных клеток. Они распознают патогены на ранней стадии процесса, выделяют антибактериальные соединения и нейтрализуют бактериальные токсины, инициируют иммунный ответ и предупреждают других ключевых игроков защиты хозяина. По мере того, как бактерии приближаются к пульпе, дополнительные типы клеток пульпы, включая фибробласты, стволовые и иммунные клетки, а также сосудистые и нейрональные сети, вносят свой вклад в различные защитные механизмы, а механизмы воспалительной реакции имеют решающее значение для гомеостаза тканей. Тем не менее, без терапевтического вмешательства глубокое кариозное поражение может привести к некрозу тканей, что позволяет бактериям заселить систему корневых каналов и проникнуть в перирадикулярную кость через апикальное отверстие на кончике корня. Ткани периодонта и альвеолярная кость реагируют на повреждение воспалительной реакцией, чаще всего образованием апикальной гранулемы. Заживление может наступить после удаления возбудителя, что достигается дезинфекцией и обтурацией пульпового пространства обработкой корневых каналов.
Ткани периодонта и альвеолярная кость реагируют на повреждение воспалительной реакцией, чаще всего образованием апикальной гранулемы. Заживление может наступить после удаления возбудителя, что достигается дезинфекцией и обтурацией пульпового пространства обработкой корневых каналов.
1. Введение
Несмотря на небольшой размер, зубы представляют собой сложные структуры, состоящие из нескольких компонентов с уникальными архитектурными характеристиками и функциями (). Коронка и корень состоят из разных минерализованных тканей, а именно эмали, дентина и цемента, покрывающих мягкие ткани, пульпу зуба. Корень прикрепляет зуб к окружающей костной ткани с помощью коротких, похожих на сухожилия волокон, называемых периодонтальной связкой, которые прикрепляются как к цементу корня, так и к кости.
Рисунок 1. Анатомия и физиология зуба.
Зубы подвержены повреждениям, в основном кариесом, пародонтитом и травмами. Во всех этих случаях микроорганизмы приводят к инфицированию и воспалению.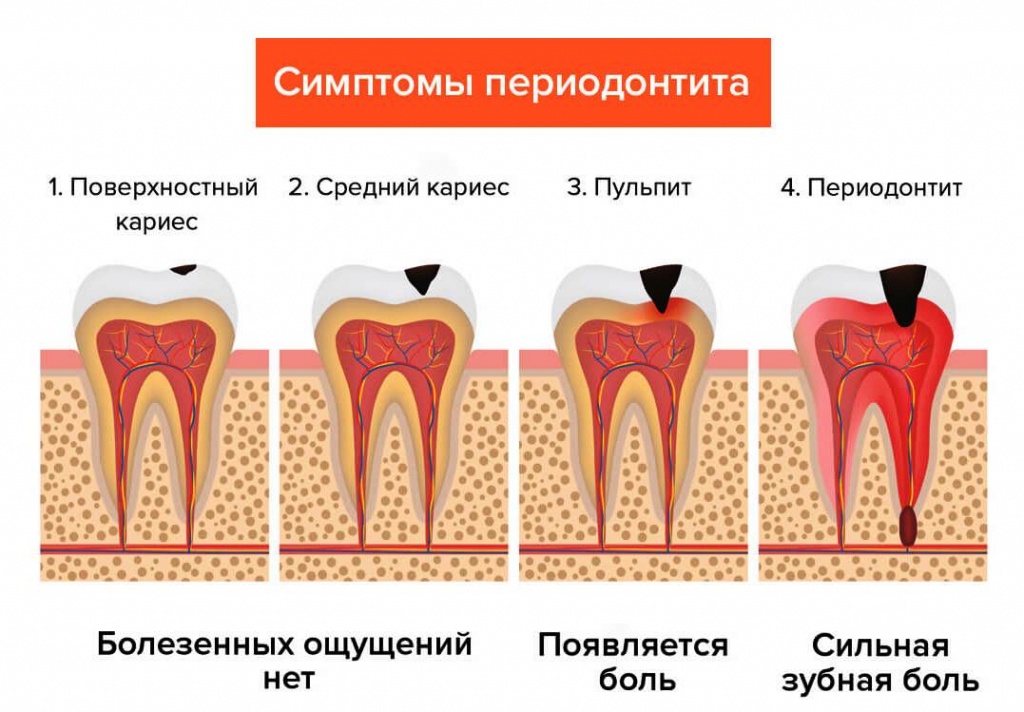 На сегодняшний день в стоматологии доступны передовые методы и материалы, где большинство методов лечения направлено на замену поврежденных или утраченных структур. Тем не менее, ткани полости рта обладают множеством способов распознавания и защиты от патогенов, которые в настоящее время исследуются и понимаются все более подробно. Глубокое понимание иммунных реакций тканей зуба, клеточных и молекулярных ключевых игроков, а также паттернов пространственно-временной защиты позволит улучшить методы диагностики, а также стратегии лечения, которые могут быть более целенаправленными, менее инвазивными и нацеленными на заживление и регенерация тканей, а не замена.
На сегодняшний день в стоматологии доступны передовые методы и материалы, где большинство методов лечения направлено на замену поврежденных или утраченных структур. Тем не менее, ткани полости рта обладают множеством способов распознавания и защиты от патогенов, которые в настоящее время исследуются и понимаются все более подробно. Глубокое понимание иммунных реакций тканей зуба, клеточных и молекулярных ключевых игроков, а также паттернов пространственно-временной защиты позволит улучшить методы диагностики, а также стратегии лечения, которые могут быть более целенаправленными, менее инвазивными и нацеленными на заживление и регенерация тканей, а не замена.
1.1. Анатомия и физиология здоровых тканей зубов
1.1.1. Физиология дентинно-пульпового комплекса
Черепно-лицевые ткани в основном происходят из клеток краниального нервного гребня. Эти клетки развиваются в дорсальной области нервной трубки и затем мигрируют в 1-4 глоточную дугу [1] .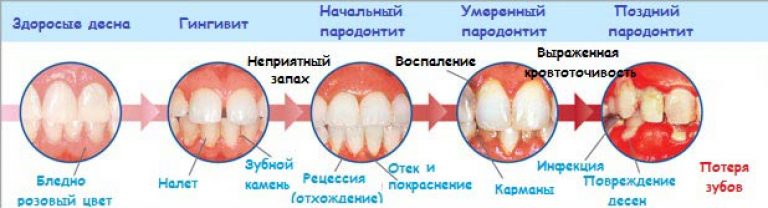 В пульпе зуба клетки, происходящие из краниального нервного гребня нейронов пульпы, играют важную роль в регенерации мезенхимальных клеток пульпы и одонтобластов [2] . Большая часть зубов образована клетками краниального нервного гребня, а именно дентином, цементом, периодонтальной связкой и тканью пульпы, за исключением кровеносных сосудов и эмали [3] .
В пульпе зуба клетки, происходящие из краниального нервного гребня нейронов пульпы, играют важную роль в регенерации мезенхимальных клеток пульпы и одонтобластов [2] . Большая часть зубов образована клетками краниального нервного гребня, а именно дентином, цементом, периодонтальной связкой и тканью пульпы, за исключением кровеносных сосудов и эмали [3] .
Пульпа зуба и окружающий ее дентин (А) образуют единое целое как в плане развития, так и в структурном отношении. Пульпа состоит из мезенхимальной мягкой соединительной ткани; он простирается от центральной камеры внутри коронки зуба в один или несколько корневых каналов до верхушки корня. Во время развития и прорезывания зуба наличие функциональной ткани пульпы является необходимым условием для завершения формирования корня. Пульпа выстлана слоем высокоспециализированных клеток — одонтобластов (В). Эти постмитотические поляризованные клетки секретируют коллагеновый матрикс, который позже минерализуется с образованием дентина.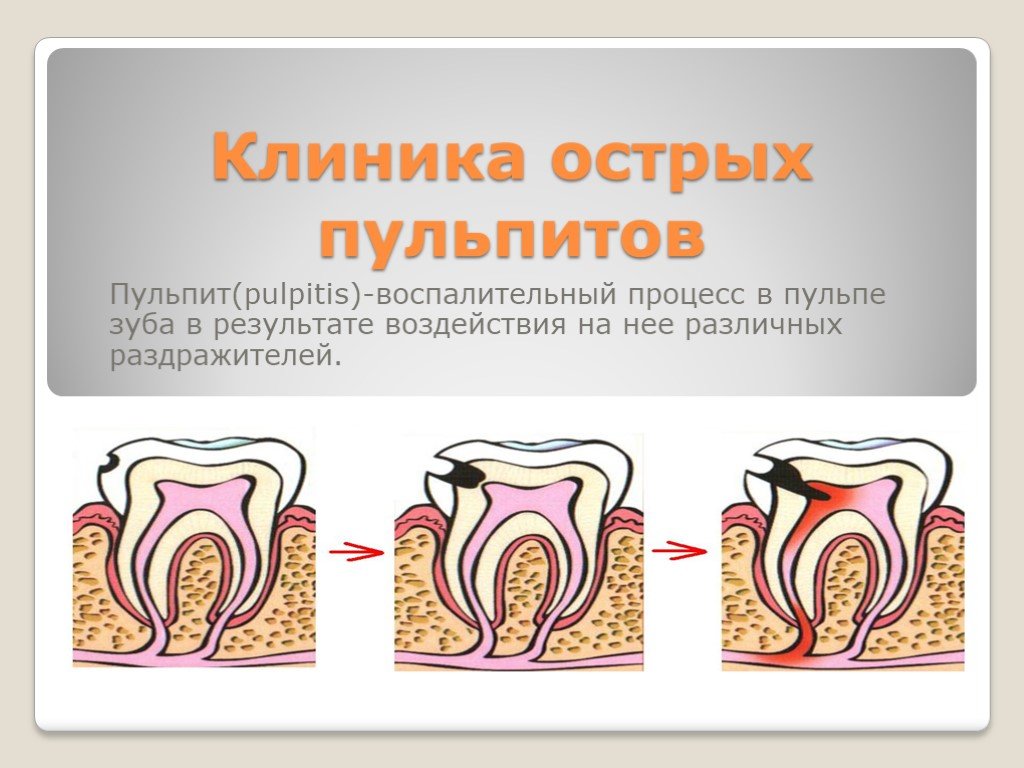 Этот процесс формирования происходит физиологически и непрерывно не только во время развития зуба (первичный дентин), но и в более позднем возрасте (вторичный дентин). Каждая клетка оставляет после себя отросток, который внедряется в минерализованную ткань, придавая дентину трубчатую структуру. Хотя его состав аналогичен составу кости, а одонтобласты имеют много общих характеристик с остеобластами, существует ряд явных отличий. Одонтобласты выделяют дентин направленным образом, а тела клеток не заключены в минерализованную ткань. Таким образом, не происходит физиологического ремоделирования и замены дентина. Благодаря своему происхождению из эктомезенхимы, происходящей из нервного гребня, и их уникальной локализации одонтобласты обладают гораздо большим количеством характеристик, чем только характеристики минерализующихся клеток. Защищенные эмалью и дентином, они первыми вступают в контакт с токсинами и соединениями бактерий полости рта после того, как минерализованный матрикс начал разрушаться, при этом наиболее распространенной причиной является кариес, за которым следует травма зубов.
Этот процесс формирования происходит физиологически и непрерывно не только во время развития зуба (первичный дентин), но и в более позднем возрасте (вторичный дентин). Каждая клетка оставляет после себя отросток, который внедряется в минерализованную ткань, придавая дентину трубчатую структуру. Хотя его состав аналогичен составу кости, а одонтобласты имеют много общих характеристик с остеобластами, существует ряд явных отличий. Одонтобласты выделяют дентин направленным образом, а тела клеток не заключены в минерализованную ткань. Таким образом, не происходит физиологического ремоделирования и замены дентина. Благодаря своему происхождению из эктомезенхимы, происходящей из нервного гребня, и их уникальной локализации одонтобласты обладают гораздо большим количеством характеристик, чем только характеристики минерализующихся клеток. Защищенные эмалью и дентином, они первыми вступают в контакт с токсинами и соединениями бактерий полости рта после того, как минерализованный матрикс начал разрушаться, при этом наиболее распространенной причиной является кариес, за которым следует травма зубов. Таким образом, одонтобласты играют центральную роль в качестве медиаторов процессов воспаления и репарации [4] [5] [6] . Под слоем одонтобластов и прилегающей бесклеточной зоной фибробласты пульпы заселяют внеклеточный матрикс, в основном состоящий из коллагена типа I и III [7] . Сердцевину пульпы пересекают сосудистые и нейрональные сети, которые проникают в зуб через альвеолярную кость через апикальное отверстие. Под слоем одонтобластов можно обнаружить скопление нервных волокон (сплетение Рашкова); они следуют за отростками одонтобластов в дентинные канальцы, образуя дентин и иннервированную ткань. Предполагается, что либо между одонтобластами и нервными волокнами существуют тесные перекрестные помехи, либо сами одонтобласты участвуют в передаче внешних раздражителей [8] . Большая часть ткани пульпы состоит из фибробластов пульпы. Стволовые клетки, присутствующие в пульпе зуба в периваскулярной нише, проявляют как мезенхимальные, так и нейральные характеристики благодаря своему происхождению из эктодермы.
Таким образом, одонтобласты играют центральную роль в качестве медиаторов процессов воспаления и репарации [4] [5] [6] . Под слоем одонтобластов и прилегающей бесклеточной зоной фибробласты пульпы заселяют внеклеточный матрикс, в основном состоящий из коллагена типа I и III [7] . Сердцевину пульпы пересекают сосудистые и нейрональные сети, которые проникают в зуб через альвеолярную кость через апикальное отверстие. Под слоем одонтобластов можно обнаружить скопление нервных волокон (сплетение Рашкова); они следуют за отростками одонтобластов в дентинные канальцы, образуя дентин и иннервированную ткань. Предполагается, что либо между одонтобластами и нервными волокнами существуют тесные перекрестные помехи, либо сами одонтобласты участвуют в передаче внешних раздражителей [8] . Большая часть ткани пульпы состоит из фибробластов пульпы. Стволовые клетки, присутствующие в пульпе зуба в периваскулярной нише, проявляют как мезенхимальные, так и нейральные характеристики благодаря своему происхождению из эктодермы.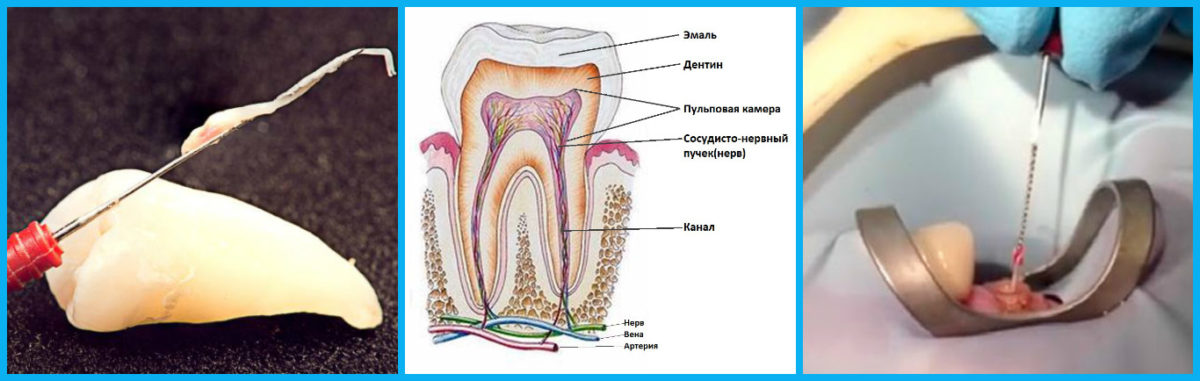 Кроме того, пульпа здоровых зубов снабжена множеством клеток иммунной системы. Недавнее исследование, в котором изучались иммунные клетки в пульпе здорового человека, подтвердило предыдущие отчеты [9] [10] и продемонстрировало, что лейкоциты (кластер дифференцировочных 45-позитивных/CD45+ клеток) присутствуют, но составляют менее 1% от общего популяция клеток [11] . Среди них гранулоциты/нейтрофилы (CD16+ CD15+ CD14-) оказались основной субпопуляцией, за которой следуют CD3+ Т-лимфоциты, CD14+ моноциты и дендритные клетки, тогда как второстепенные субпопуляции включали естественные клетки-киллеры (NK), В-клетки и регуляторные Т-клетки. Трегс) [11] . Эти иммунные клетки, в соответствии с одонтобластами, фибробластами пульпы и стволовыми клетками пульпы, необходимы для инициации иммунологических реакций пульпы зуба на микроорганизмы полости рта.
Кроме того, пульпа здоровых зубов снабжена множеством клеток иммунной системы. Недавнее исследование, в котором изучались иммунные клетки в пульпе здорового человека, подтвердило предыдущие отчеты [9] [10] и продемонстрировало, что лейкоциты (кластер дифференцировочных 45-позитивных/CD45+ клеток) присутствуют, но составляют менее 1% от общего популяция клеток [11] . Среди них гранулоциты/нейтрофилы (CD16+ CD15+ CD14-) оказались основной субпопуляцией, за которой следуют CD3+ Т-лимфоциты, CD14+ моноциты и дендритные клетки, тогда как второстепенные субпопуляции включали естественные клетки-киллеры (NK), В-клетки и регуляторные Т-клетки. Трегс) [11] . Эти иммунные клетки, в соответствии с одонтобластами, фибробластами пульпы и стволовыми клетками пульпы, необходимы для инициации иммунологических реакций пульпы зуба на микроорганизмы полости рта.
Рисунок 2. Пульпа зуба. ( А ) Гистология пульпарно-дентинного комплекса (собственная коллекция). ( B ) Слой одонтобласта, изображенный с помощью сканирующей электронной микроскопии (модифицировано по сравнению с [12] ).
( B ) Слой одонтобласта, изображенный с помощью сканирующей электронной микроскопии (модифицировано по сравнению с [12] ).
1.1.2. Физиология верхушечного периодонта и перирадикулярных тканей
Подобно зубным тканям, скелет лица и большая часть черепно-лицевой соединительной ткани происходят исключительно из клеток краниального нервного гребня [1] [3] . В лицевых костях, в частности в альвеолярной кости, зубы закреплены через периодонтальную связку как часть периодонта, который прикрепляет корневой цемент к окружающей альвеолярной кости. Волокна периодонтальной связки поглощают и передают усилия между зубами и костью во время жевательной функции. Альвеолярная кость подвергается постоянному физиологическому ремоделированию в ответ на окклюзионные силы, которые влияют на количество, плотность и расположение трабекул внутри кости.
Апикальный периодонтит вызывается инфекцией пульпы зуба, которая распространяется на корневую пульпу и приводит к ее некрозу [13] . Потеря ткани пульпы приводит к потере иммунной функции, что позволяет микроорганизмам проникать в альвеолярную кость через систему корневых каналов. Периапикальные поражения могут клинически проявляться как апикальные гранулемы или корешковые кисты, и оба они имеют воспалительное происхождение. При этом одна и та же этиология (некроз пульпы) приводит к разным клиническим патологиям (апикальные гранулемы и корешковые кисты). Корешковые кисты могут разрастаться до больших размеров и приводить к разрушению перирадикулярной ткани пародонта и окружающей кости челюсти [14] . В тяжелых случаях для надлежащего лечения корешковых кист может потребоваться даже резекция непрерывности нижней челюсти.
Потеря ткани пульпы приводит к потере иммунной функции, что позволяет микроорганизмам проникать в альвеолярную кость через систему корневых каналов. Периапикальные поражения могут клинически проявляться как апикальные гранулемы или корешковые кисты, и оба они имеют воспалительное происхождение. При этом одна и та же этиология (некроз пульпы) приводит к разным клиническим патологиям (апикальные гранулемы и корешковые кисты). Корешковые кисты могут разрастаться до больших размеров и приводить к разрушению перирадикулярной ткани пародонта и окружающей кости челюсти [14] . В тяжелых случаях для надлежащего лечения корешковых кист может потребоваться даже резекция непрерывности нижней челюсти.
Эпителий радикулярных кист, скорее всего, происходит из остатков эпителиальных клеток Малассе (ERM). Клетки ERM являются физиологическим компонентом периодонтальной связки и происходят из эпителиального корневого влагалища Гертвига (HERS), которое регулирует формирование корня зуба во время эмбриологического развития [15] . Поскольку HERS подвергается неполной инволюции после завершения развития корня, жизненно важные клетки ERM остаются в пародонтальной связке взрослого организма [15] [16] . Эти клетки ERM имеют решающее значение для физиологии перирадикулярных тканей, поскольку они сохраняют свои характеристики эпителиальных клеток, несмотря на то, что они встроены в мезенхимальный матрикс. Клетки ERM являются критическими для гомеостаза периодонтальной связки и поддержания периодонтального пространства, и они участвуют в предотвращении анкилоза и резорбции корня [15] .
Поскольку HERS подвергается неполной инволюции после завершения развития корня, жизненно важные клетки ERM остаются в пародонтальной связке взрослого организма [15] [16] . Эти клетки ERM имеют решающее значение для физиологии перирадикулярных тканей, поскольку они сохраняют свои характеристики эпителиальных клеток, несмотря на то, что они встроены в мезенхимальный матрикс. Клетки ERM являются критическими для гомеостаза периодонтальной связки и поддержания периодонтального пространства, и они участвуют в предотвращении анкилоза и резорбции корня [15] .
2. Воспалительная реакция пульпы зуба
Описаны и широко изучены воспалительные реакции в пульпе зуба в ответ на различные повреждения, такие как кариес, заболевания пародонта, оперативные вмешательства и травмы зубов. Поскольку ротовая полость сильно заселена микроорганизмами, пульпа зуба способна вызывать врожденные, а затем и адаптивные иммунные реакции для инактивации и борьбы с бактериями и их компонентами, проникающими во время кариозного процесса.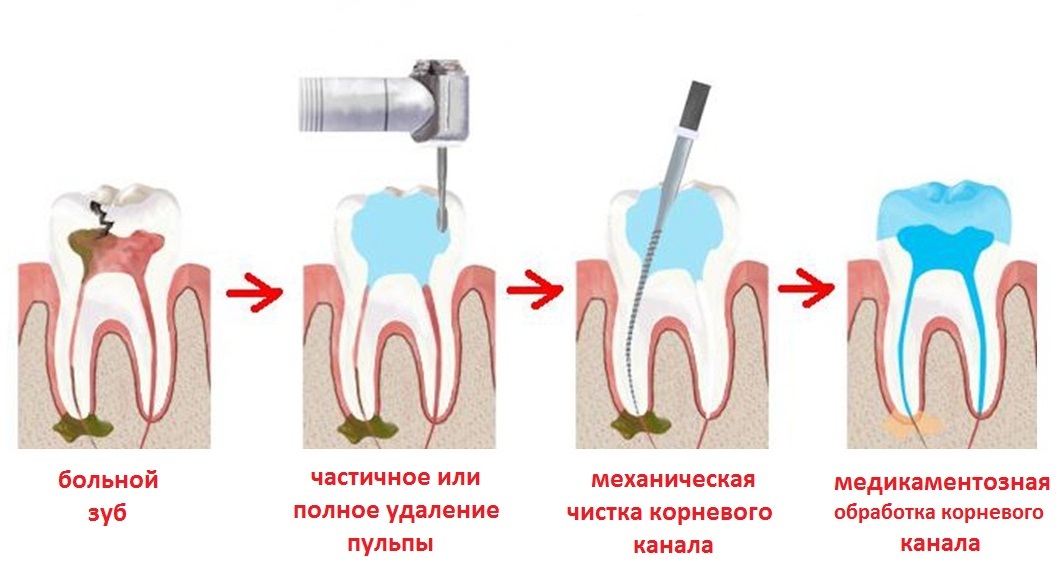 В здоровых зубах защитный слой эмали предотвращает проникновение микроорганизмов через дентин в направлении пульпы. Кроме того, непрерывный отток дентинной жидкости вымывает спорадически мигрирующие бактерии. Кариозная деминерализация эмали, вызванная кислыми метаболитами специфических бактериальных популяций, приводит к нарушению барьера, образованию полостей и деградации дентина грамположительными бактериями, в том числе стрептококками, лактобациллами и актиномицетами, которые в значительной степени преобладают в микрофлоре [17] . Поскольку как диаметр, так и плотность канальцев, обеспечивающих проникновение бактерий, увеличиваются по мере приближения к пульпе, этот процесс ускоряется с увеличением глубины поражения () [18] .
В здоровых зубах защитный слой эмали предотвращает проникновение микроорганизмов через дентин в направлении пульпы. Кроме того, непрерывный отток дентинной жидкости вымывает спорадически мигрирующие бактерии. Кариозная деминерализация эмали, вызванная кислыми метаболитами специфических бактериальных популяций, приводит к нарушению барьера, образованию полостей и деградации дентина грамположительными бактериями, в том числе стрептококками, лактобациллами и актиномицетами, которые в значительной степени преобладают в микрофлоре [17] . Поскольку как диаметр, так и плотность канальцев, обеспечивающих проникновение бактерий, увеличиваются по мере приближения к пульпе, этот процесс ускоряется с увеличением глубины поражения () [18] .
Рисунок 3. Кариозный процесс (собственная коллекция). ( A ) Удаленный зуб с глубоким кариозным поражением: клиническая, рентгенологическая и гистологическая картина. Кариозный процесс привел к деградации эмали и дентина, которые на рентгенограмме видны в виде рентгенопрозрачных участков.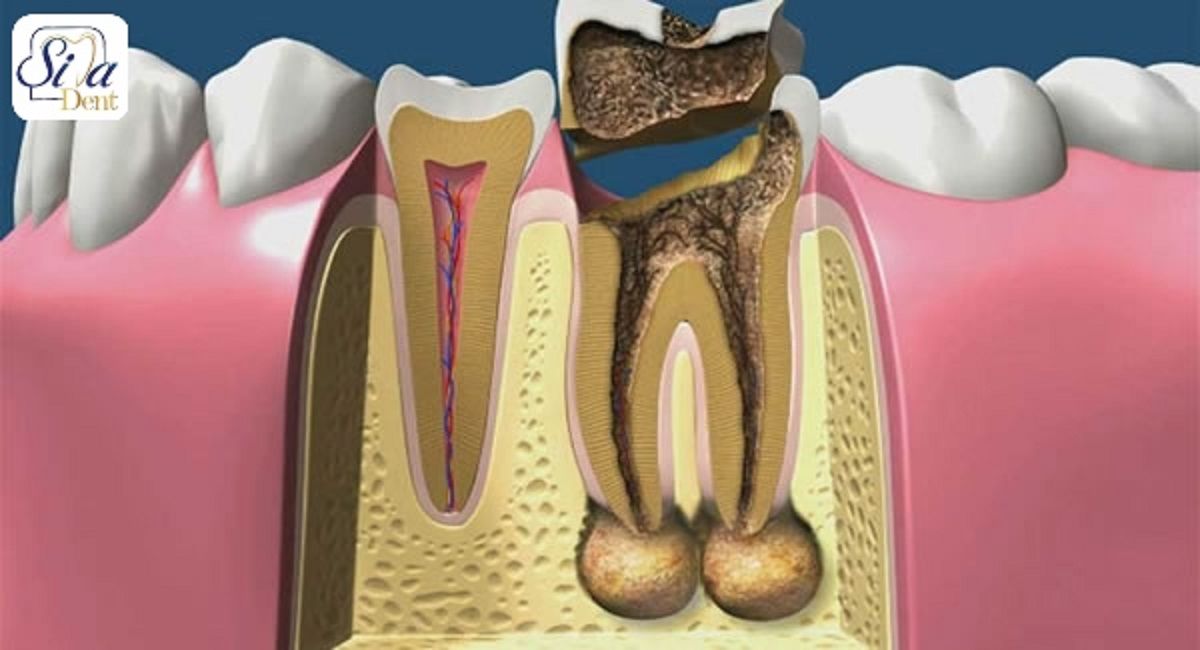 После окрашивания Брауна и Бренна того же зуба в дентинных канальцах видны бактерии (фиолетовые). ( B ) Поверхность дентина с дентинными канальцами в глубоком поражении рядом с пульпой и ( C ) неглубокая полость. ( D ) Проницаемость дентина, представленная гидравлической проводимостью L p , как функция толщины человеческого и бычьего дентина. Точки с вертикальными линиями представляют собой средние значения и стандартное отклонение исходных данных; линии представляют регрессию y против 1/x. (модифицировано из [18] ).
После окрашивания Брауна и Бренна того же зуба в дентинных канальцах видны бактерии (фиолетовые). ( B ) Поверхность дентина с дентинными канальцами в глубоком поражении рядом с пульпой и ( C ) неглубокая полость. ( D ) Проницаемость дентина, представленная гидравлической проводимостью L p , как функция толщины человеческого и бычьего дентина. Точки с вертикальными линиями представляют собой средние значения и стандартное отклонение исходных данных; линии представляют регрессию y против 1/x. (модифицировано из [18] ).
3. Воспалительные реакции в периапикальной кости
Периапикальные поражения считаются иммунологической защитной реакцией хозяина для предотвращения распространения бактериальных инфекций из корневого канала в окружающие ткани [19] ; чаще всего они представляют собой апикальные гранулемы (4). Большинство иммунных клеток в периапикальных поражениях представляют собой лимфоциты и макрофаги 90–186 [20] 90–187 . Микробные компоненты, такие как липополисахариды, вступают в контакт с антигенпрезентирующими клетками (АПК), такими как макрофаги, в периапикальной ткани и индуцируют выработку про- или противовоспалительных цитокинов [19] . Показано, что провоспалительные цитокины, такие как IL-1 и IL-6, могут действовать как факторы роста для клеток ERM и, следовательно, могут способствовать образованию корешковых кист 90–186 [16] 90–187 .
Микробные компоненты, такие как липополисахариды, вступают в контакт с антигенпрезентирующими клетками (АПК), такими как макрофаги, в периапикальной ткани и индуцируют выработку про- или противовоспалительных цитокинов [19] . Показано, что провоспалительные цитокины, такие как IL-1 и IL-6, могут действовать как факторы роста для клеток ERM и, следовательно, могут способствовать образованию корешковых кист 90–186 [16] 90–187 .
Рис. 4. Апикальная гранулема, развившаяся после некроза пульпы (собственная коллекция). ( A ) Окрашивание H&E грануляционной ткани с ( B ) воспалительными клеточными инфильтратами.
Принято считать, что иммунологические пути способствуют образованию корешковых кист в периапикальных поражениях. Тем не менее, защитные процессы хозяина при апикальном периодонтите все еще остаются предметом исследований. В радикулярных кистах макрофаги показали значительно более высокую степень M1-подобной провоспалительной поляризации по сравнению с апикальными гранулемами [21] . Эти клетки могут взаимодействовать с клетками ERM через цитокины и факторы роста и способствовать их пролиферации. Помимо макрофагов, дальнейшие иммунологические различия между корешковыми кистами и апикальными гранулемами включают экспрессию человеческого лейкоцитарного антигена (HLA)-DR, CD83, макрофагального колониестимулирующего фактора (MCSF) и Gal3, который, по-видимому, значительно выше в корешковых кистах, чем в апикальных гранулемах [22] . Согласно некоторым исследованиям, инфильтрация CD4- и CD8-позитивных Т-клеток и соотношение CD4/CD8, по-видимому, не различаются между апикальными гранулемами и корешковыми кистами [22] [23] , тогда как другие описывают повышенную инфильтрацию CD8 в корешковых кистах по сравнению с апикальными гранулемами [24] .
Эти клетки могут взаимодействовать с клетками ERM через цитокины и факторы роста и способствовать их пролиферации. Помимо макрофагов, дальнейшие иммунологические различия между корешковыми кистами и апикальными гранулемами включают экспрессию человеческого лейкоцитарного антигена (HLA)-DR, CD83, макрофагального колониестимулирующего фактора (MCSF) и Gal3, который, по-видимому, значительно выше в корешковых кистах, чем в апикальных гранулемах [22] . Согласно некоторым исследованиям, инфильтрация CD4- и CD8-позитивных Т-клеток и соотношение CD4/CD8, по-видимому, не различаются между апикальными гранулемами и корешковыми кистами [22] [23] , тогда как другие описывают повышенную инфильтрацию CD8 в корешковых кистах по сравнению с апикальными гранулемами [24] .
Эти данные показывают, что развитие апикального периодонтита по направлению к апикальным гранулемам или корешковым кистам можно контролировать иммунологически, например, путем изменения поляризации макрофагов. Было показано, что образование радикулярной кисты связано с повышенной M1-подобной провоспалительной поляризацией инфильтрирующих макрофагов [21] . Повышенная воспалительная активность может способствовать образованию корешковых кист и усилению резорбции кости. Таким образом, использование материалов для пломбирования корней с противовоспалительными свойствами, таких как комплекс минеральных триоксидов (MTA), может противодействовать развитию корешковых кист и должно быть проанализировано в доклинических исследованиях [22] .
Было показано, что образование радикулярной кисты связано с повышенной M1-подобной провоспалительной поляризацией инфильтрирующих макрофагов [21] . Повышенная воспалительная активность может способствовать образованию корешковых кист и усилению резорбции кости. Таким образом, использование материалов для пломбирования корней с противовоспалительными свойствами, таких как комплекс минеральных триоксидов (MTA), может противодействовать развитию корешковых кист и должно быть проанализировано в доклинических исследованиях [22] .
4. Разрешение воспалительных реакций
4.1. Заживление пульпы зуба
Хотя иммунный ответ пульпы зуба задействует различные механизмы для защиты мягких соединительных тканей, обширные повреждения не могут быть восстановлены. В то время как протеазы обеспечивают прохождение иммунных клеток, они также растворяют внеклеточный матрикс, и иммунные клетки наносят вред не только вторгающимся микроорганизмам, но и соседним клеткам. Интенсивная и продолжительная стимуляция приводит к хроническому воспалению, преждевременному старению и ослаблению защитных механизмов [25] [26] или при деградации тканей, что позволяет бактериям заселить систему корневых каналов и мигрировать в перирадикулярные ткани через апикальное отверстие.
Интенсивная и продолжительная стимуляция приводит к хроническому воспалению, преждевременному старению и ослаблению защитных механизмов [25] [26] или при деградации тканей, что позволяет бактериям заселить систему корневых каналов и мигрировать в перирадикулярные ткани через апикальное отверстие.
Удаление патогенов с помощью терапевтического вмешательства может привести к разрешению воспаления, элиминации оставшихся токсинов, секреции противовоспалительных сигналов и образованию третичного дентина [6] . По-видимому, глубина кариозного поражения является критическим фактором, при котором полная реакция организма наблюдается при поражениях, где остаточный слой дентина менее 0,5 мм [27] . Кроме того, играет роль скорость прогрессирования, когда быстро распространяющиеся поражения характеризуются не только различной консистенцией и цветом, но и различной микробиотой 90–186 [28] 90–187 . При медленно прогрессирующих поражениях отложение минералов может задерживать вторжение бактерий и ограничивать повреждение тканей 90–186 [6] 90–187 .
Однако существует тесная связь между воспалением и восстановлением, которая была обнаружена при наблюдении, что кортикостероиды могут препятствовать заживлению после инфаркта миокарда [29] , и многие провоспалительные медиаторы воспаления пульпы могут оказывать различные эффекты [30] , в зависимости от их концентрации. Такие соединения, как TGF-β и TNF-α, а также бактериальные компоненты могут способствовать процессам репарации при низких концентрациях, тогда как при более высоких концентрациях они вызывают вредные эффекты. Кроме того, дифференцировка стволовых клеток может контролироваться различными провоспалительными медиаторами 90–186 [31] 90–187 .
Не только начальная воспалительная реакция, но и репаративная фаза характеризуется миграцией различных иммунных клеток. Кроме того, нервные волокна прорастают под местом повреждения [32] направляется фибробластами пульпы посредством активации комплемента и секреции мозгового нейротрофического фактора (BDNF), который усиливает рост нейритов [33] .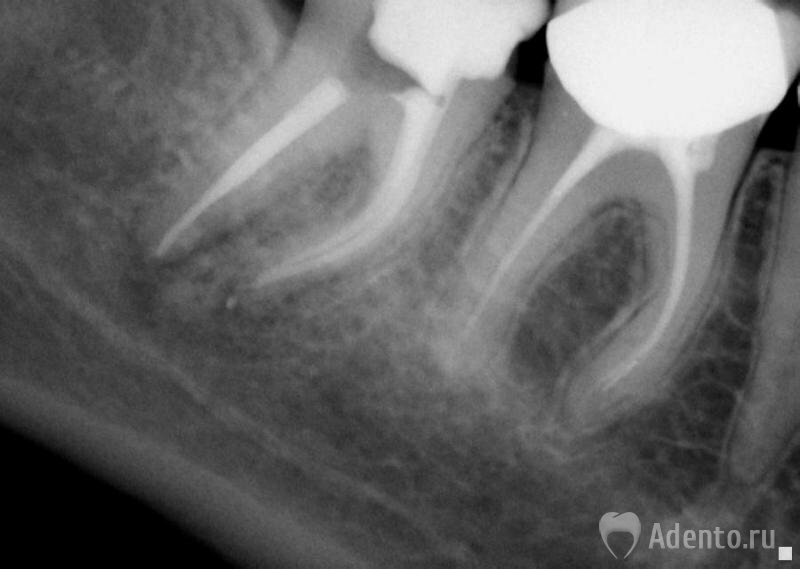 Другие нейротрофические факторы, такие как SP, VIP, CGRP и NPY, также могут играть роль во время регенеративных процессов, поскольку они способствуют ангиогенезу и стимулируют отложение третичного дентина [34] [35] . И фактор роста нервов (NGF), и BDNF экспрессируются в клетках пульпы; предполагается, что они усиливают дифференцировку одонтобластов и, таким образом, дентиногенез [36] [37] [38] .
Другие нейротрофические факторы, такие как SP, VIP, CGRP и NPY, также могут играть роль во время регенеративных процессов, поскольку они способствуют ангиогенезу и стимулируют отложение третичного дентина [34] [35] . И фактор роста нервов (NGF), и BDNF экспрессируются в клетках пульпы; предполагается, что они усиливают дифференцировку одонтобластов и, таким образом, дентиногенез [36] [37] [38] .
Тем не менее, в зависимости от интенсивности раздражителя и степени повреждения пульпы восстановление и заживление могут оказаться невозможными, а хроническое воспаление и, в конечном итоге, некроз пульпы могут быть долгосрочными последствиями.
4.2. Заживление перирадикулярной кости
Поскольку микроорганизмы, попадающие в перирадикулярную кость через апикальное отверстие, вызывают воспалительную реакцию и, как следствие, поражение кости, этот процесс необходимо обратить вспять, чтобы добиться заживления.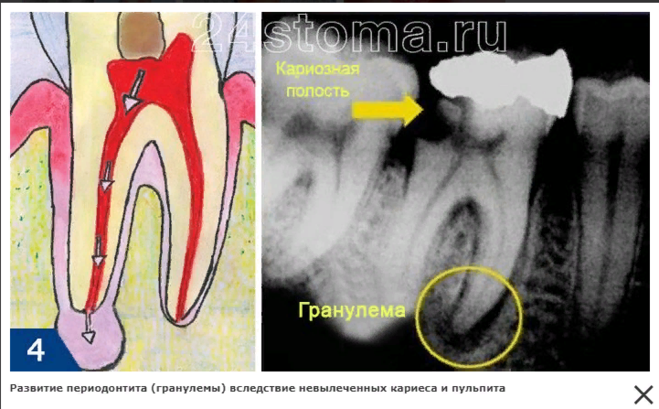 Во время эндодонтического лечения антибактериальные стратегии направлены на устранение или, по крайней мере, резкое уменьшение количества микроорганизмов в системе корневых каналов, чтобы обеспечить заживление, которому больше не препятствует инфекция. Процесс заживления начинается с воспаления и завершается клиренсом иммуногена/патогена, вызывающего тканевую реакцию [39] . Таким образом, целостность и нормальная функция перирадикулярной кости могут быть восстановлены. Хронические или системные состояния негативно влияют на лечебный потенциал. Сахарный диабет может быть модулирующим фактором эндодонтических инфекций и может нарушать процесс заживления периапикальных тканей 90–186 [40] 90–187 . Гипергликемия повышает уровни маркеров системного воспаления [41] и изменяет различные функции иммунной системы [42] [43] . У крыс с диабетом наличие эндодонтической инфекции и периапикальных поражений приводит к увеличению количества нейтрофилов, лимфоцитов и лейкоцитов, а уровень резорбции костей при эндодонтических поражениях был выше у диабетических крыс по сравнению с нормогликемическими крысами 90–186 [44] 90–187 .
Во время эндодонтического лечения антибактериальные стратегии направлены на устранение или, по крайней мере, резкое уменьшение количества микроорганизмов в системе корневых каналов, чтобы обеспечить заживление, которому больше не препятствует инфекция. Процесс заживления начинается с воспаления и завершается клиренсом иммуногена/патогена, вызывающего тканевую реакцию [39] . Таким образом, целостность и нормальная функция перирадикулярной кости могут быть восстановлены. Хронические или системные состояния негативно влияют на лечебный потенциал. Сахарный диабет может быть модулирующим фактором эндодонтических инфекций и может нарушать процесс заживления периапикальных тканей 90–186 [40] 90–187 . Гипергликемия повышает уровни маркеров системного воспаления [41] и изменяет различные функции иммунной системы [42] [43] . У крыс с диабетом наличие эндодонтической инфекции и периапикальных поражений приводит к увеличению количества нейтрофилов, лимфоцитов и лейкоцитов, а уровень резорбции костей при эндодонтических поражениях был выше у диабетических крыс по сравнению с нормогликемическими крысами 90–186 [44] 90–187 .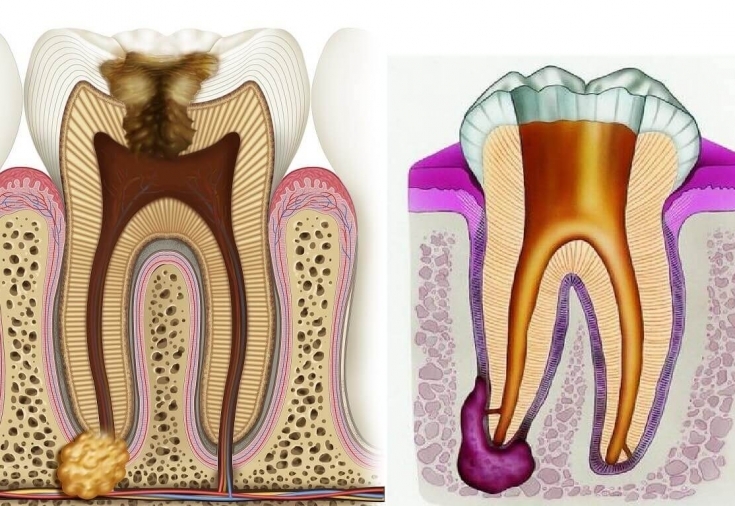
4.3. Стволовые клетки в ремонте и регенерации
Важным источником клеток во время регулярного обновления тканей, а также во время восстановления является пул резидентных стволовых клеток в пульпе зуба. Стволовые клетки мезенхимальной пульпы зуба могут быть получены из постоянных зубов [45] а также молочных зубов [46] , кроме того из апикального сосочка несформированных зубов с незавершенным корнеобразованием [47] . Стволовые клетки в пульпе зуба располагаются в периваскулярной нише [48] и остаются в состоянии покоя до тех пор, пока не рекрутируются в место повреждения при хемотаксическом сигнале, они мигрируют и дифференцируются в минерализующийся тип клеток, напоминающий одонтобласты [49] . Однако стволовые клетки пульпы также экспрессируют TLR и способны распознавать патогены [50] , но также может рекрутироваться после активации макрофагами [51] .
В то время как кариозные поражения являются наиболее частой причиной воспалительных реакций, травматическое воздействие, например, после переломов коронки, также может обнажить пульпу в полости рта и, таким образом, позволить микроорганизмам получить доступ к пульповой камере.