Удаление зуба при беременности
Содержимое:
- Можно ли удалять зубы в положении.
- Как влияют сроки удаления зуба на беременность.
- Удаление зуба мудрости во время беременности: риски и осложнения.
- Удаление нерва зуба при беременности.
- Удаление зуба при беременности: анестезия и лекарства.
- Что делать после удаления зуба при беременности.
- Как предотвратить удаление зубов при беременности.
Жизнь беременной женщины часто омрачается стоматологическими проблемами. В этот период зубы страдают из-за нехватки кальция, снижения уровня иммунитета, рыхлости десен, связанной с нарушением гормонального баланса и других причин. Поверхностный и средний кариес можно безопасно лечить на любом сроке. Лечение глубокого кариеса, пульпита, экстракция зубной единицы проводятся только по строгим показаниям стоматолога при согласовании с гинекологом.
Так как многие медикаменты в период вынашивания ребенка запрещены, будущие мамы отказываются лечить или удалять зубы, терпят боль до родов. Но во многих случаях такая мера не оправдана. Проводить лечение или экстирпацию можно и нужно, главное, делать это правильно.
Анестезию делают с помощью местных препаратов, которые имеют минимальное количество побочных эффектов и не оказывают негативное влияние на плод. Однако операцию выполняют только в том случае, если есть острая необходимость.
Показания к экстракции:
- пульпит, периодонтит, при которых инфицируются соседние ткани;
- глубокий кариозный очаг, затрагивающий корень;
- киста или злокачественные новообразования;
- рост восьмерки, осложненный воспалением или если она давит на соседний маляр;
- перелом зубного корня;
- быстрое развитие пародонтоза, который не поддается терапевтическому лечению.

Если беременная испытывает боли при жевании, то она не сможет полноценно питаться, что приводит к дефициту питательных элементов. Такое положение негативно сказывается на ее организме, формировании и росте плода.
Каждый случай врач рассматривает индивидуально. Если возможно, переносит операцию на более удобное время.
При сильном воспалении, болях не всегда удается отложить хирургическое вмешательство. Если есть показания к экстракции зубной единицы, то возможность проведения процедуры обязательно согласовывается с терапевтом и гинекологом. При этом важен срок вынашивания ребенка. Каждый триместр имеет определенные ограничения и возможные осложнения для матери и плода.
Возможность проведения экстирпации по срокам:
- Первый триместр. Идет формирование плаценты, закладка органов и систем ребенка, поэтому любые медицинские манипуляции выполняются с предельной осторожностью и только по строгим показаниям.
 В этот период противопоказаны большинство препаратов, а проведение операции без них невозможно. Лекарства, рентгенография, компьютерная томография оказывают негативное воздействие на плод, вызывая различные аномалии. Некоторые медикаменты провоцируют выкидыш. Даже лечение глубокого кариеса может быть отложено на более поздний срок. Однако бывают ситуации, которые не позволяют избежать удаления больного зуба. Если есть сильные боли, воспалительные процессы, то это приводит к гипертонусу матки, нервным срывам, распространению инфекции в другие органы, инфицированию плода. В этом случае стоматолог может провести операцию, несмотря на противопоказания.
В этот период противопоказаны большинство препаратов, а проведение операции без них невозможно. Лекарства, рентгенография, компьютерная томография оказывают негативное воздействие на плод, вызывая различные аномалии. Некоторые медикаменты провоцируют выкидыш. Даже лечение глубокого кариеса может быть отложено на более поздний срок. Однако бывают ситуации, которые не позволяют избежать удаления больного зуба. Если есть сильные боли, воспалительные процессы, то это приводит к гипертонусу матки, нервным срывам, распространению инфекции в другие органы, инфицированию плода. В этом случае стоматолог может провести операцию, несмотря на противопоказания. - Второй триместр. Через 3 месяца плод сформирован, а плацента хорошо защищает. На этом сроке разрешаются многие виды лечения, в том числе экстракция, кроме сложных случаев с восьмеркой. Стресс матери, медикаменты не так сильно влияют на ребенка и беременность. Могут безопасно применяться местные анестетики. Перед проведением компьютерной томографии или рентгена женщина надевает специальный защитный фартук.
- Третий триместр. Хирургическое вмешательство крайне нежелательно. Хоть плод стал более крепким физически, плацента к этому времени истончается и хуже защищает его. Кроме того, период опасен преждевременными родами. Стрессовое состояние, боль могут спровоцировать сокращение матки. Начиная с тридцать четвертой недели практически любое лечение прекращается.
На любом сроке экстракцию проводят при гнойном воспалении, которое нельзя вылечить терапевтическими методами. Кроме того, если беременная терпит сильную боль, постоянно пребывает в стрессе, то это может плохо влиять на психику ребенка.
Операция на третьем маляре является самой сложной. Сама по себе процедура имеет высокую вероятность развития осложнений, особенно на нижней челюсти. Для извлечения корня нижнего крайнего маляра необходимо разрезать десну и удалять часть кости, что является более травматичным хирургическим вмешательством, чем простая процедура.
После экстирпации восьмерки может повышаться температура тела, возникать сильные боли в челюстях, голове, шее, горле, отечность лица и другие негативные явления. Восстановительный период долгий и болезненный. По этим причинам операцию проводят только в крайних случаях: при риске распространения инфекции, либо сильных, непрекращающихся болях.
Восстановительный период долгий и болезненный. По этим причинам операцию проводят только в крайних случаях: при риске распространения инфекции, либо сильных, непрекращающихся болях.
Если есть возможность потерпеть до родов или хотя бы до 2 триместра, то экстракцию восьмерки откладывают.
Депульпацию делают при глубоком кариесе, когда патогенная микрофлора проникла в корневой канал и поразила пульпу. Для лечения необходима местная анестезия, поэтому процедуру не рекомендуется выполнять в 1 триместре.
Для того чтобы оставить зубную единицу живой, нерв стараются вылечить. При поражении большей части пульпы, ее полностью удаляют. Если нерв лечат терапевтическим методом, то беременной следует регулярно посещать стоматолога, так как возможен рецидив заболевания.
В современных клиниках не применяют мышьяк, который абсолютно противопоказан женщинам в положении. Для лечения используют безопасные препараты с натуральными компонентами.
Для проведения хирургического вмешательства необходима анестезия. Общий наркоз недопустим. Обезболивание лидокаином и аналогичными анестетиками с адреналином тоже не проводится в отношении беременных. Препараты способны вызвать судороги, мышечную слабость, сильную аллергическую реакцию, снизить артериальное давление.
Современные обезболивающие лекарства содержат минимум адреналина, не содержат сосудосуживающих компонентов, которые вызывают гипертонус матки. При местном применении практически не всасываются в кровь, поэтому безопасны для плода.
Среди допустимых медикаментов можно выделить наиболее безопасные:
- Ультракаин;
- Альфакаин;
- Артифрин;
- Примакаин;
- Убистезин.

Если при хирургическом вмешательстве разрезается десневая ткань, то необходима антибиотикотерапия. Беременным обычно выписывают Амоксиклав, оказывающий антибактериальное, бактерицидное действие. Для снижения жара могут назначить минимальную дозировку Парацетамола.
Для полоскания рта применяют Хлоргексидин, Мирамистин, Ромазулан — безопасные антисептические средства.
Даже если процедура прошла успешно, без боли, то в восстановительный период могут развиться осложнения. Очень важно чтобы после экстирпации сформировался и прочно закрепился сгусток крови. Он защищает образовавшуюся полость с оголенной костью и нервными окончаниями от инфицирования бактериями и попадания пищи.
Естественная «пробка» может оторваться в случае:
- прилипания к ватному тампону (ставится после операции), если его держать слишком долго;
- вылизывания лунки языком;
- применения трубочки для питья;
- вновь открывшегося кровотечения.

Если кровяной сгусток выпадет, то потребуется новое вмешательство хирурга. В противном случае возникнет воспалительный процесс, опасный осложнениями.
В день операции не рекомендуется утомляться. После процедуры нужно пойти домой и отдохнуть. Кушать можно через 3 — 4 часа. Еда должна быть комфортной температуры, мягкой или жидкой. Следует исключить острую, грубую пищу, которая травмирует мягкие ткани. Нельзя курить, так как никотин сужает сосуды и препятствует заживлению.
Полоскать ротовую полость можно на второй день. В качестве антисептика применяют аптечные препараты, отвары лекарственных растений, водный раствор с солью, содой. Лекарственные средства предотвратят развитие инфекции и ускорят заживление раны. Полоскание должно быть аккуратным и не интенсивным, иначе оторвется сгусток крови.
При чистке зубов место операции обходят. Следует применять зубную щетку с мягкими щетинками.
До затягивания раны нельзя перегревать организм или нагружать физически. В противном случае может возобновиться кровотечение.
В противном случае может возобновиться кровотечение.
Полное обследование и лечение у стоматолога следует пройти еще на этапе планирования зачатия. Но даже в этом случае нет гарантии, что стоматологические проблемы не проявятся во время вынашивания ребенка. После постановки на учет, беременная должна регулярно посещать стоматолога. При выявлении заболеваний на раннем этапе, их можно безопасно и безболезненно вылечить.
Необходимо запомнить и тщательно соблюдать все рекомендации врача по профилактике болезней зубочелюстной системы. После зачатия состав слюны, гормональный фон меняются, возникает дефицит макро-, микроэлементов, витаминов. Часто диагностируют гингивит, который развивается на фоне рыхлости десен и сниженного иммунитета. В это время очень важно правильно питаться и проводить полноценную гигиену полости рта.
Во втором триместре можно безопасно устранить выявленные проблемы. После профессиональной гигиены у стоматолога защита зубов значительно улучшается, поэтому не стоит пренебрегать этой процедурой.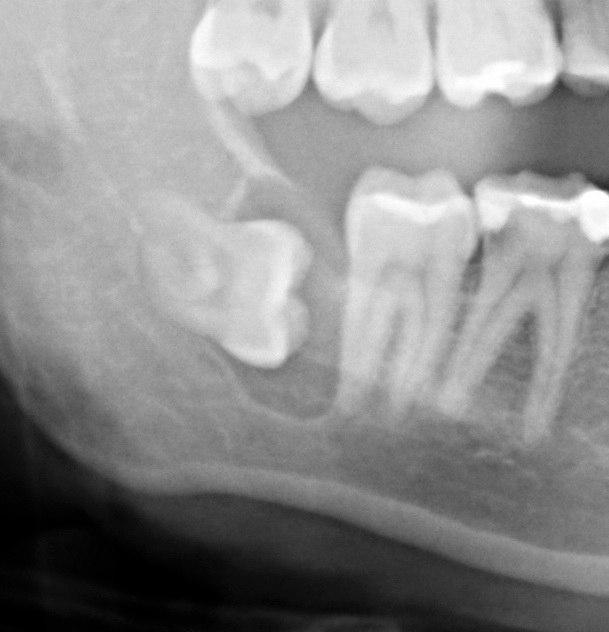
симптомы, причины, диагностика, лечение периокоронита зуба мудрости в «СМ-Стоматология»
Главная Пациентам Заболевания ПерикорнитПерикоронит возникает во время прорезывания зубов мудрости: воспаляются десневые мягкие ткани, которые окружают еще непрорезавшийся зуб. При несвоевременном обращении к стоматологу возможны серьезные осложнения.
Симптомы
Перикоронит зуба мудрости всегда сопровождается появлением так называемого десневого капюшона, и данное название в целом отражает особенность заболевания. Зуб начинается прорезываться, однако ему мешают мягкие ткани, расположенные над ним. Визуально заметно, как воспаленная и отекшая десна нависает над зубом. Это мешает нормальному смыканию зубных рядов. Пациент, пережевывая пищу, надкусывает мягкие ткани, только усугубляя проблему. Чтобы избежать осложнений, следует при первых же симптомах обратиться к квалифицированному стоматологу.
Обычно симптомы нарастают постепенно:
- пациента беспокоит острая боль, отдающая в ухо;
- становится трудно пережевывать пищу из-за несмыкания зубных рядов;
- ткани десны отекают, меняют оттенок на более темный;
- могут воспаляться расположенные рядом лимфоузлы;
- между десной и зубом могут наблюдаться гнойные выделения.
Острый гнойный перикоронит диагностируют в 60-70% случаев прорезывания нижних зубов мудрости. Нередко случается перикоронит у детей — он сопровождает появление молочных зубов или их смену на постоянные.
Причины
Заболевание развивается вследствие:
- затрудненного, длительного прорезывания зуба;
- постоянного травмирования мягких тканей десны, покрывающих прорезывающийся зуб;
- проникновения в десневые ткани болезнетворных бактерий, вызывающих гнойное воспаление;
- скопления в десневом капюшоне остатков пищи, что способствует размножению вредных микроорганизмов.
Диагностика
В «СМ-Стоматология» пациентов с симптомами перикоронита принимают врачи-стоматологи высшей категории, способные решить проблему с минимальным травматизмом. После осмотра ротовой полости пациент проходит рентгеновскую диагностику на современном аппарате Vatech. Обследование позволит врачу определить положение прорезывающегося зуба, оценить состояние тканей и разработать наиболее правильный план действий.
Лечение перикоронита в «СМ-Стоматология»
Лечение чаще всего проводит хирург. В «СМ-Стоматология» применяют зубосохраняющий подход в лечении, поэтому если есть возможность устранить проблему, избежав удаления зуба, врач приложит к этому все усилия.
Необходимо вскрыть «десневой капюшон» и очистить ткани от гнойных скоплений. Затем врач ушивает десну, накладывает мягкий тампон с лекарственным препаратом, ускоряющим заживление. По желанию пациента возможно применение богатой тромбоцитами массы, делающей восстановление максимально быстрым. Затем стоматолог назначит противовоспалительные и обезболивающие лекарства и детально расскажет о правилах ухода за ранкой. Это наиболее простой вариант лечения, однако он возможен в случае, если прорезывающийся зуб мудрости развивается нормально.
Затем стоматолог назначит противовоспалительные и обезболивающие лекарства и детально расскажет о правилах ухода за ранкой. Это наиболее простой вариант лечения, однако он возможен в случае, если прорезывающийся зуб мудрости развивается нормально.
Если же зуб растет неправильно, например под углом, сдвигает соседний зуб, травмирует его, то лучше все же удалить его. Иначе он станет причиной еще более крупных проблем, осложнений. В таких случаях проводят удаление ретинированного зуба мудрости с последующим наложением швов на десну.
При возникновении первых симптомов перикоронита не затягивайте с обращением за квалифицированной помощью, чтобы избежать осложнений. Заполните заявку на сайте «СМ-Стоматология» (прием круглосуточно) или запишитесь к стоматологу по телефону: +7 (495) 777-48-06 — запись ведется ежедневно с 9:00 до 21:30.
Хотите, мы Вам перезвоним?
В каких случаях нужно удаление зуба мудрости ➡Клиника Весовой
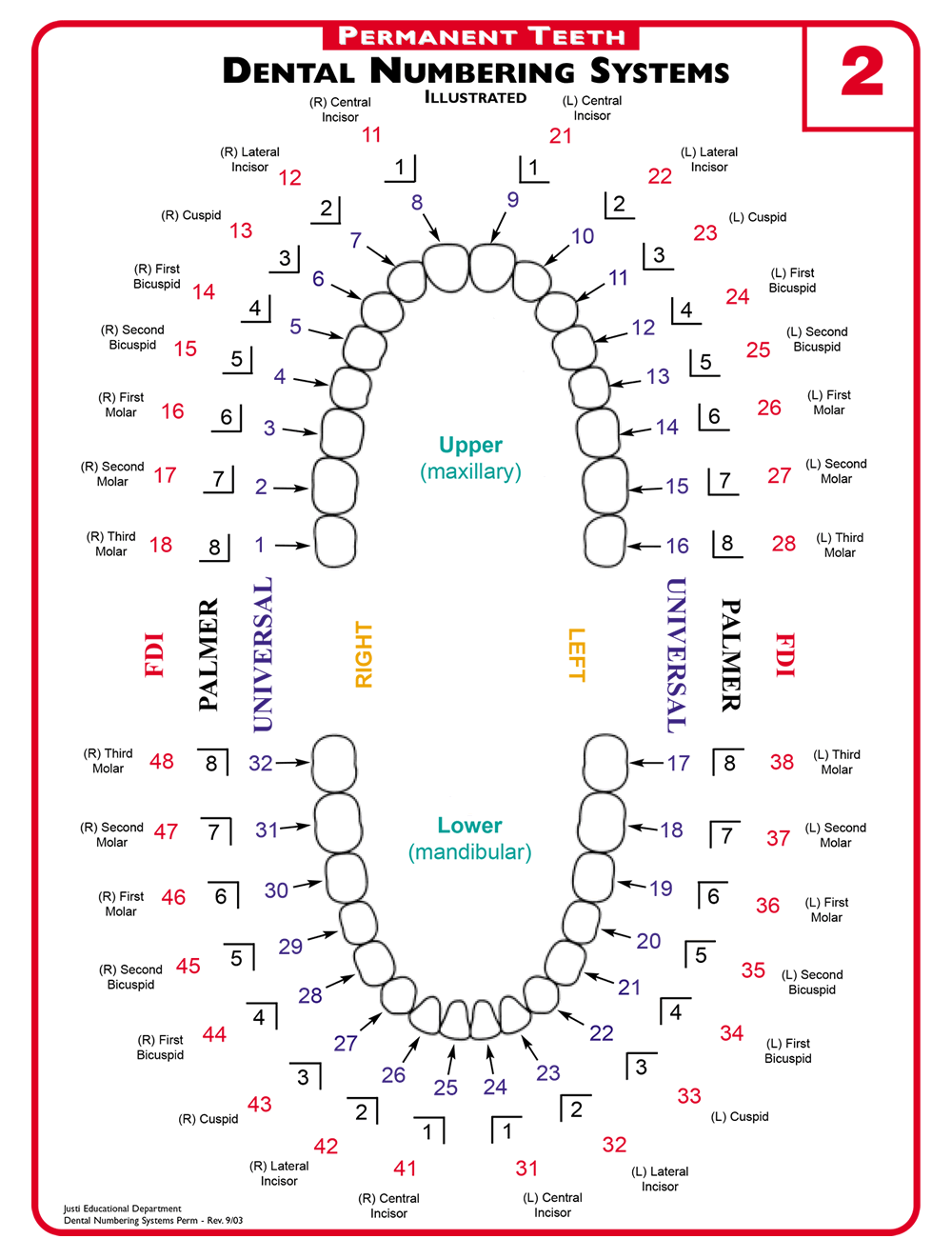
Зубы мудрости или же третьи моляры, так же называемые восьмерками по их расположению в верхней и нижней челюстях, прорезываются чаще всего в возрасте 18-25 лет в количестве 4-х единиц, имеют полиморфную форму, не стандартизированное количество корней и зубных каналов. В некоторых случаях зубы мудрости вовсе не прорезываются, тем временем растут в челюсти под десной. Поскольку зубы мудрости прорезываются последними, когда формирование костной ткани челюсти уже завершилось, прикус уже так же сформирован, их рост во многом зависит именно от прикуса и наличия свободного места в зубном ряду. Размер челюстей у человека в ходе эволюции уменьшился из-за смены способа питания, употребления более мягкой пищи, термической обработанной. Таким образом, места в зубных рядах стало меньше. Кроме того, во время роста зуб мудрости сталкивается с препятствиями в виде соседних зубов и меняет направление роста, в том числе и на горизонтальное. Поэтому расположение и наклон зубов мудрости часто не соответствует норме и приходится прибегать у процедуре удаление зуба мудрости. Так, расположение зубов разделяют на:
В некоторых случаях зубы мудрости вовсе не прорезываются, тем временем растут в челюсти под десной. Поскольку зубы мудрости прорезываются последними, когда формирование костной ткани челюсти уже завершилось, прикус уже так же сформирован, их рост во многом зависит именно от прикуса и наличия свободного места в зубном ряду. Размер челюстей у человека в ходе эволюции уменьшился из-за смены способа питания, употребления более мягкой пищи, термической обработанной. Таким образом, места в зубных рядах стало меньше. Кроме того, во время роста зуб мудрости сталкивается с препятствиями в виде соседних зубов и меняет направление роста, в том числе и на горизонтальное. Поэтому расположение и наклон зубов мудрости часто не соответствует норме и приходится прибегать у процедуре удаление зуба мудрости. Так, расположение зубов разделяют на:
- Вертикальное. Это и есть вариант нормы. Такие зубы полностью прорезываются и если находятся в прикусе, то нормально функционируют и практически ничем не отличаются от соседних зубов.
 Следует отметить, что восьмерки требуют особенно внимательного ухода, поскольку доступ к ним весьма ограничен и неудобен. Ежедневная чистка может вызывать рвотный рефлекс в связи с расположением зубов мудрости в глубине ротовой полости. Это не означает, что восьмерки можно не чистить, а наоборот, к гигиене следует приспособиться. В таком случае третьи моляры будут нормально существовать и выполнять жевательную функцию.
Следует отметить, что восьмерки требуют особенно внимательного ухода, поскольку доступ к ним весьма ограничен и неудобен. Ежедневная чистка может вызывать рвотный рефлекс в связи с расположением зубов мудрости в глубине ротовой полости. Это не означает, что восьмерки можно не чистить, а наоборот, к гигиене следует приспособиться. В таком случае третьи моляры будут нормально существовать и выполнять жевательную функцию. - Наклонное. Зуб растет под неправильным углом, смещен в сторону щеки, языка либо же повернут вокруг своей оси. Углы аномального наклона зубов могут значительно отличаться, от небольшого отклонения от продольной оси до расположения в верхней части ветви нижней челюсти. Расположенные под наклоном зубы могут не полностью прорезываться через десну и оставаться частично или даже полностью в толще челюсти. Такой зуб может оказывать давление на соседние зубы и повредить его корни или же способствовать скоплению зубного налета и развитию кариеса. Частично утопленные, не полностью прорезанные зубы травмируют десну.
 Они могут быть причиной образования пародонтальных карманов и воспалительных процессов в десне, надкостнице и кости. Удаление зуба мудрости в таком случае является необходимым для сохранения целостности вторых моляров, активно задействованных в процессах пережевывания пищи.
Они могут быть причиной образования пародонтальных карманов и воспалительных процессов в десне, надкостнице и кости. Удаление зуба мудрости в таком случае является необходимым для сохранения целостности вторых моляров, активно задействованных в процессах пережевывания пищи. - Горизонтальное. Такое расположение зуба может быть вызвано сложностями прорезывания вследствие уже сформированной кости плотной структуры в этом месте, а так же разворотом зуба во время роста. Горизонтально расположенный зуб может прорезываться, а может полностью находится в толще костной ткани челюсти, не выполняя при этом своих функций, но оказывая негативное влияние на расположенный рядом моляр. В этом случае так же рекомендуется удаление зуба мудрости.
Аномальное расположение сформировавшегося зуба и задержка прорезывания, как правило, возникают вследствие аномального положения зубного зачатка или же воздействия эндогенных и экзогенных факторов. В зависимости от способа расположения и прорезывания аномалии зубов классифицируют следующим образом:
- Ретинированные зубы – непрорезавщиеся, находящиеся в толще костной ткани зубы;
- Полуретинированные зубы – не полностью прорезавшиеся через костную ткань или слизистую оболочку челюсти зубы;
- Дистопированные зубы – прорезавшиеся или же ретинированные, а так же полуретинированные зубы, расположенные за пределами зубной дуги.
Многие пациенты задаются вопросом, удалять ли зубы мудрости. Наличие вышеперечисленных аномалий рано или поздно приводит к последствиям, выражающимся болезнями ротовой полости, поэтому удаление зуба мудрости, который негативно влияет на соседние зубы и десна, полностью оправдано. Окончательно разобраться, нужно ли удалить зуб мудрости, помогут стоматологи клиники профессора Весовой. Записаться на прием к доктору и удалить восьмерку можно по телефону 0442909230.
Нужно ли лечить кариес, если зуб не болит? -Новости
Каждому известно, что такое кариес и, безусловно, не раз приходилось отправляться на прием к стоматологу. Но нередко пациенты уверены, что лечение зубов не требуется до тех пор, пока они не заболят и не будут причинять неудобства. Вот если кариес распространился и стал хорошо заметным, а зуб болит – теперь только пора пойти к врачу, а раньше времени суетиться не стоит, да и деньги тратить тоже. Но такую позицию нельзя не считать ошибочной и опасной, ведь кариес представляет собой не просто проблему, а является заболеванием, требующим незамедлительного лечения, иначе можно столкнуться с весьма серьезными последствиями.
Почему лечение кариеса, если зуб не болит, все-таки необходимо?
Когда зубы поражены кариесом, они могут дать о себе знать в самый неподходящий момент. Представьте ситуацию: у Вас отпуск, и Вы собираетесь посетить другую страну или уже там находитесь, либо уехали в другой город или захотели отдохнуть на природе, и ближайшая стоматологическая клиника от Вас на расстоянии нескольких часов езды, а зуб сильно болит, щека опухает, и никакие препараты не снимают симптом. Как быть? Безусловно, было бы лучше лечить зубы еще на начальном этапе развития кариеса, пока они не начали воспаляться, до появления острой боли или даже кисты. Сложившаяся ситуация требует срочного поиска стоматолога. Естественно, в случае пребывания в чужом государстве, городе, стоить услуги будут гораздо выше, а насколько качественный и долговечный результат Вы получите, можно только гадать.
Одна из важных причин, почему лечить кариес, когда зубы не болят, весьма необходимо — возможные последствия несвоевременного лечения.
Что происходит в полости рта, когда не лечат больной зуб:
- Кариес распространяется на здоровые зубы и можно потерять весь зубной ряд
- Это сопровождается воспалительными процессами в организме
- Страдает желудок и сердечно-сосудистая система
- Образуется киста, которая может повлечь заражение крови либо онкологическое заболевание
Наряду с серьезными проблемами для пациентов неизбежен неприятный запах изо рта, появляются психологические проблемы (человек чувствует себя неуверенно, он зажат, подвержен стрессам), которые обусловлены неэстетическим видом зубного ряда. Именно поэтому лечить зубы необходимо, даже если они не болят и не причиняют дискомфорта.
Если предупредить или избежать кариеса не удается, надо лечить его при появлении первых признаков, не затягивая с визитом к специалисту. К тому же, благодаря современной стоматологии доступно безболезненное лечение зубов. Как? В современной стоматологии используется медикаментозная седация. За проведением всех процедур наблюдает анестезиолог, при этом никакую боль, страх или дискомфорт Вы не испытаете.
За проведением всех процедур наблюдает анестезиолог, при этом никакую боль, страх или дискомфорт Вы не испытаете.
Лечение на начальной стадии быстрее и дешевле
При лечении кариеса на начальной стадии его развития анестезия не требуется, поскольку процедура сама по себе безболезненная, а стоить пломба будет меньше из-за использования небольшого количества материала. К тому же, Вы потратите гораздо меньше времени: пломбировать маленькую дырочку в зубе доктор будет 15-30 минут, в то время как лечить весь зуб и устанавливать большую пломбу ему придется не менее часа. Все зависит от того, в каком состоянии зубной ряд и какова степень сложности проводимых операций.
Теперь Вы узнали, почему необходимо лечить кариес, даже когда зубы не болят. Предупредить серьезные заболевания полости рта и сохранить здоровым зубной ряд на долгие годы можно, если своевременно лечить зубы. И нельзя пренебрегать правилами гигиены и профилактическими осмотрами у стоматолога. Красота Вашей улыбки во многом зависит от Вас самих!
Почему болит зуб после удаления: причины, советы как уменьшить боль
Удаление зубов, является не самой приятной процедурой для человека. Но бывают случаи, когда без нее не обойтись, ведь если вовремя не удалить поврежденный зуб, он может распространить инфекцию на другие зубы и десны. И тогда последствия будут на много плачевнее чем просто удаление 1 зуба.
Но бывают случаи, когда без нее не обойтись, ведь если вовремя не удалить поврежденный зуб, он может распространить инфекцию на другие зубы и десны. И тогда последствия будут на много плачевнее чем просто удаление 1 зуба.
Сложное удаление зубов проходит под анестезией, доктор делает укол в десну или в нерв, который иннервируют зубы. После чего необходимо подождать пока подействует анестетик, и только потом доктор приступает к удалению зуба.
Заживление лунки зуба на десне
Процесс заживления лунки, после удаления зуба составляет около 3-4 недель. Всё зависит от размера лунки и особенностей организма. Полное восстановление костной ткани, происходит примерно через 6 месяцев после удаления.
Процесс заживления можно разделить на этапы:
- Через 1-2 часа после удаления зуба, в месте где он был расположен начинает формироваться кровяной покров как на обычных ранках. Поэтому в первые 2 часа не рекомендуется подвергать зуб никакому воздействию.
 В том числе употребление пищи, горячей и холодной воды;
В том числе употребление пищи, горячей и холодной воды; - Через 2-3 суток снижается отёчность десны и болевой синдром;
- Спустя 3-4 дня на месте удаления начинает формироваться грануляционная ткань;
- На 5-6 сутки данная ткань начинает разрастаться, отёчность и боль в большинстве случаев утихают и спадают на нет;
- Через неделю после удаления, лунка зарастает;
- Далее идет активный процесс заживления, и если нет никаких осложнений, то к 3 месяцу костная ткань насыщается минералами, и этап восстановления считается практически завершенным;
- Через шесть месяцев после удаления, десна полностью заживает;
Почему болит зуб после удаления
Боль после удаления зуба вполне обычное явление, и проявляется в большинстве случаев в какой-либо форме. Боль в месте удаления разделяется на несколько типов. Мы расскажем о каждом из видов боли.
Ноющая боль после удаления зуба
Данный вид зубной боли является самой распространенной, и наблюдается практически у всех пациентов, которые перенесли удаление зуба. Первая боль проявляется после окончания действия анестезии, и продолжает примерно двое суток. По своему характеру данная боль напоминает ноющий характер. В некоторых случаях испытывается боль при открытии рта, это связанно с тем что десны и жевательные мышцы подверглись стрессу и воспалились, в связи с удалением зуба.
Первая боль проявляется после окончания действия анестезии, и продолжает примерно двое суток. По своему характеру данная боль напоминает ноющий характер. В некоторых случаях испытывается боль при открытии рта, это связанно с тем что десны и жевательные мышцы подверглись стрессу и воспалились, в связи с удалением зуба.
Сильная боль после удаления зуба
Данный вид боли обычно проявляется после удаления ретинированных и дистопированных зубов. При их удалении вскрывается больший объем слизистой, и сама операция по удалению длится дольше по сравнению с обычным удалением. Из-за этого воздействие на ротовую полость значительно больше, воспаление проявляется в большей мере.
Фантомная боль после удаления зуба
После сложной операции по удалению, в редких случаях может проявляться фантомная боль. Это происходит по причине, прорастания нервных волокн в ткани. Данный вид зубной боли проявляется у людей со слабым иммунитетом, или аутоиммунными заболеваниями организма.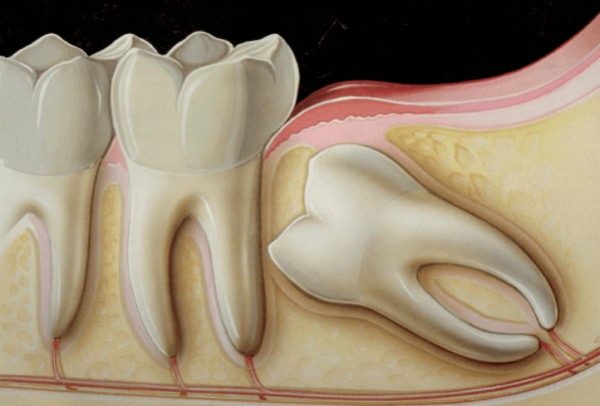
В следствии прорастания нервных волокн, место удаления становится очень чувствительным. При пережевывании мягкой пищи, сильная боль может переходить на другие зубы.
Что делать если зубная боль очень сильная?
В большинстве случаев зубная боль является обычной вещью, после удаления зуба. Но в редких случаях сильная боль сигнализирует о возможных нарушениях в восстановительном процессе. Возможно развитие инфекции или некачественное удаление зуба. Патологические изменения, а также остаток корня или части зуба на месте удаления. Для определения причины необходима консультация стоматолога.
Если вы не в состоянии терпеть зубную боль или ваш организм имеет повышенный болевой порог, вы можете прибегнуть к народным методам. Это могут быть травяные отвары или настройки. Можно наложить холодный компресс, обязательно на внешнюю сторону щеки. Если народные средства не помогают, и болевые ощущения очень сильные. И вы решили прибегнуть к лекарственным средствам, обязательно проконсультируйтесь с доктором или фармацевтом. Чтобы не навредить своему организму.
Чтобы не навредить своему организму.
В случаях, когда боль не проходит спустя 5-6 дней после удаления зуба.
А также наблюдается повышенная температура или болевой синдром усиливается, необходимо проконсультироваться со стоматологом. Возможно у вас возникли осложнения.
Если у вас сильная зубная боль и вы не знаете почему у вас болит зуб после удаления.
Вы можете записаться к нам на прием, и мы вам обязательно поможем.
С уважением, Стоматология Аполлония Дентал Клиник.
Коронка Bi-metall мелкий зуб (38х38 мм) WILPU 3103800101 — цена, отзывы, характеристики, 1 видео, фото
Коронка Bi-metall мелкий зуб WILPU 3103800101 применяется совместно с дрелями, перфораторами и стационарными станками. Предназначена для сверления в безударном режиме заготовок и изделий из стали или нержавеющей стали. Зубья изготовлены из быстрорежущей стали с содержанием кобальта. Коронка обладает максимальной производительностью и высоким рабочим ресурсом.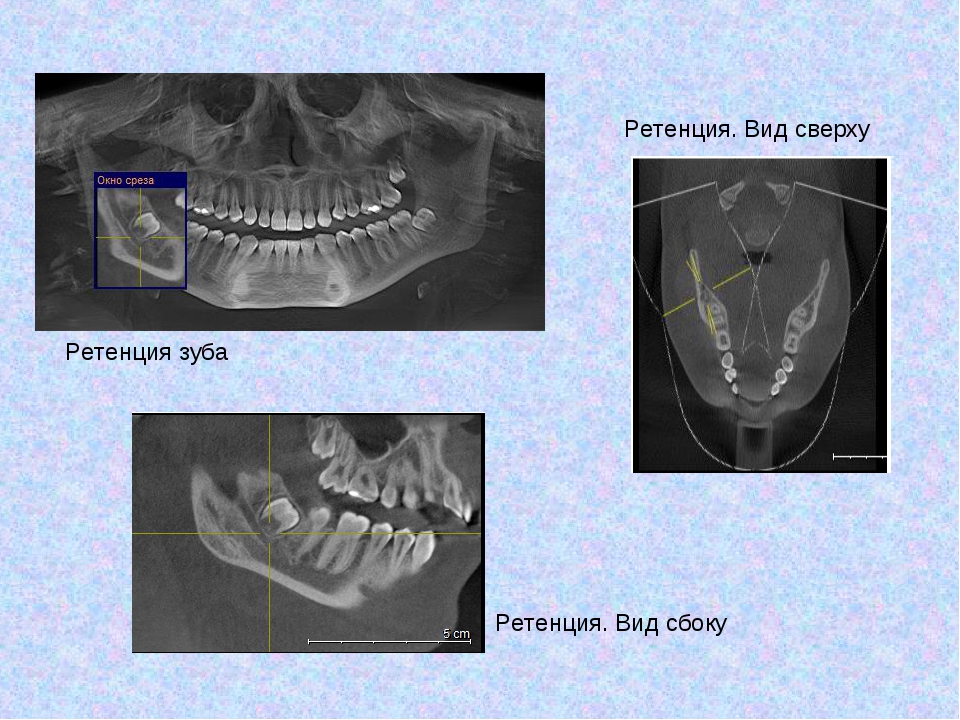 Зубья имеют особую заточку, что даёт усиленный захват материала и обеспечивает оптимальный отвод продуктов пиления.
Зубья имеют особую заточку, что даёт усиленный захват материала и обеспечивает оптимальный отвод продуктов пиления.
- Диаметр, мм 38
- Соединение коронки 5/8 дюйма
- Max глубина сверления, мм 38
- Количество 1
- Держатель в комплекте нет
- Центрирующее сверло в комплекте нет
Этот товар из подборок
Параметры упакованного товара
Единица товара: Штука
Вес, кг: 0,09
Длина, мм: 44
Ширина, мм: 43
Высота, мм: 80
Произведено
- Германия — родина бренда
- Германия — страна производства*
- Информация о производителе
Указанная информация не является публичной офертой
На данный момент для этого товара нет расходных материаловЗубы мудрости | Новая Стоматология
Что это за зубы и нуждаемся ли мы в них?
Зубы мудрости или восьмерки — одна из самых популярных тем в стоматологии. Одни специалисты считают, что они совсем не нужны, и рекомендуют удалять как можно раньше, другие — что моляры нужно оставлять.
Начнём с некоторых часто задаваемых вопросов
Почему зубы мудрости так называются?
Всё очень просто. Восьмые зубы как правило прорезаются в возрасте от 18 до 25 лет. В сознательном возрасте, достаточно поздно, в сравнении с остальными зубами. Коротко говоря если стал таким мудрым,тогда получай зубы мудрости в виде проблем с прикусом и перикоронарита — на! Да, иногда мудрение человека начинается с боли и страданий, связанных с зубами мудрости.
Почему зубы мудрости у кого-то прорезаются, а у кого-то нет?
Потому что кто-то мудрый, а кто-то не очень. Шутка.
Шутка.
Для начала, следует уточнить, что зубы мудрости есть у подавляющего большинства людей, и их отсутствие от рождения — очень-очень большая редкость. Родиться без зубов мудрости и их зачатков, это как выиграть джекпот — срочно купите лотерейный билетик, ибо вы — везучий человек.
Нужны ли нам эти зубы?
Восьмёрки — это, своего рода, атавизм. Напоминание о том, что миллионы лет назад наши предки питались сырым мясом, мамонтами и прочей живностью.
В связи с этим челюсти наших предков были значительно больше и шире, и даже Николай Валуев на их фоне выглядел бы слегка женственным. И все тридцать два зуба в таких челюстях помещались замечательно, все были счастливы.
Однако, в процессе эволюции люди стали разумнее, научились обрабатывать пищу, жарить мясо и необходимость в больших челюстях и массивном жевательном аппарате отпала, люди стали изящнее и гламурнее. Их жевательные мышцы и челюсти тоже. А вот количество зубов не изменилось. И иногда они просто не помещаются в наших челюстях .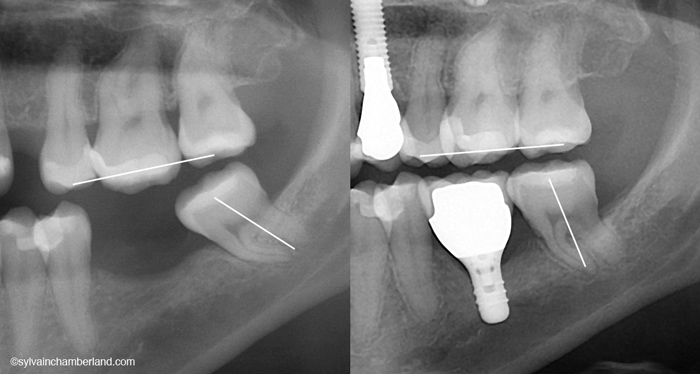 Так восьмёрки стали «ненужными» зубами.
Так восьмёрки стали «ненужными» зубами.
Когда удалять?
В странах СНГ восьмые зубы принято удалять только при определенных показаниях а именно :
- Наличие разрушений, которые не подлежат стандартному лечению – пломбированию. Учитывая то, что «восьмерка» не принимает участия в процессе жевания пищи, при наличии разрушений ее придется удалить.
- Недопрорезывание. В такой ситуации большая часть моляра находится в костной ткани, что может вызвать ухудшение состояния пациента.
- Третий моляр находится под уклоном в сторону языка или щеки и может стать причиной их травмирования. Кроме возникновения травм в полости рта рост зуба под уклоном может вызвать злокачественные образования и нарушение прикуса.
- Недостаточность места в зубном ряду для прорезывания «восьмерки». В таком случае не стоит сомневаться, можно ли удалять зуб мудрости, даже если он растет ровно. При недостатке места в зубном ряду его прорезывание приведет к скученности остальных зубов.

- Наклон третьего моляра вперед в отношении остальных элементов зубного ряда. Такой процесс грозит смещением всех зубов, а также головной болью и болезненными ощущениями в области челюсти.
- Ущемление тройничного нерва, спровоцированное неправильным положением третьего моляра и его воспалением..
- Непроходимость каналов – серьезная причина для удаления «восьмерки». При непроходимости каналов у специалиста нет возможности добраться до проблемных мест и провести их очищение от инфекции.
Рекомендации по уходу за раной, после удаления зуба:
- Воздержаться от приема пищи в течение 2-3 часов после удаления;
- Не принимать алкоголь, сауну в день операции;
- Не прикасаться к лунке языком и какими-либо предметами;
- Не принимать горячую пищу;
- Не полоскать рот;
- Чистите зубы через сутки после операции.
Что такое зубы мудрости?
Зубы мудрости также называют третьими коренными зубами. Они расположены на тыльной стороне верхней и нижней челюстей и являются последними зубами, которые появляются в полости рта. Обычно они появляются в возрасте от 17 до 25 лет; однако у некоторых людей зубы мудрости прорезываются даже в 40-50 лет. Это причина, по которой эти зубы называются зубами мудрости, поскольку они появляются во время фазы жизни, называемой «веком мудрости».
Обычно они появляются в возрасте от 17 до 25 лет; однако у некоторых людей зубы мудрости прорезываются даже в 40-50 лет. Это причина, по которой эти зубы называются зубами мудрости, поскольку они появляются во время фазы жизни, называемой «веком мудрости».
Анатомия зубов. Кредит изображения: Vectomart / Shutterstock
Зубы мудрости сквозь века
Первобытный человек употреблял более грубую и волокнистую пищу.Зубы мудрости улучшали жевательные функции и помогали пережевывать неочищенное вегетарианское мясо и мясо грубого приготовления. Со временем рацион стал более изысканным и менее грубым. Этот сдвиг в диетических привычках ограничил потребность в зубах мудрости, что, в свою очередь, привело к снижению прорезывания третьих коренных зубов. Из-за меньшей потребности в зубах мудрости в полости рта многие зубы мудрости остаются ретинированными или не прорезываются в зубной дуге. Ретинированные или частично прорезавшиеся зубы мудрости также могут стать источником инфекции для соседних структур или соседних зубов.
Каковы потенциальные неблагоприятные эффекты зубов мудрости?
Зуб мудрости может не прорезаться в полости рта в первую очередь из-за нехватки места. Существуют различные причины, по которым зубы мудрости не прорезываются, например, нехватка места в зубной дуге, толстая кость над зубом мудрости или перевернутые зубы мудрости. В большинстве случаев ретинированные зубы мудрости не вызывают никаких проблем. Однако некоторые люди могут страдать от таких проблем, как воспаление десен, повышенный риск кариеса (из-за сложности чистки) и распространения инфекции на другие зубы.
Кредит изображения: Theowl84 / Shutterstock
Какие проблемы могут возникнуть из-за ретинированного зуба третьего моляра?
Ретинированные или частично прорезавшиеся зубы мудрости могут вызывать различные проблемы со здоровьем полости рта. Крайне важно обратиться к стоматологу, если ретинированные третьи коренные зубы вызывают такие проблемы, как:
- Неправильно расположенные зубы мудрости могут вызвать захват частиц пищи, что приведет к росту бактерий, что может привести к кариесу.
 Неправильно расположенные зубы также могут привести к затруднениям при чистке зубной нитью между зубом мудрости и соседним зубом, что еще больше увеличивает проблемы пародонта и риск кариеса зубов
Неправильно расположенные зубы также могут привести к затруднениям при чистке зубной нитью между зубом мудрости и соседним зубом, что еще больше увеличивает проблемы пародонта и риск кариеса зубов - Частично прорезавшиеся зубы мудрости могут позволить бактериям проходить через десны, что еще больше увеличивает вероятность боли, инфекции и отека десен.Больные могут столкнуться с такими проблемами, как скованность челюстей и ограниченное открывание рта.
- Ретинированные зубы мудрости приобретают пространство в зубной дуге, что может привести к скученности других зубов. Скученность зубов может повлиять на общий эстетический вид и привести к искривлению зубов
- Ретинированные зубы мудрости увеличивают вероятность образования кисты. Это может повредить корни соседних зубов и кость, поддерживающую зубы.
Когда необходимо удаление зуба мудрости?
Обязательно обратитесь к стоматологу, если зубы мудрости вызывают проблемы в полости рта. Ниже приведены некоторые признаки и симптомы, при которых зубы мудрости могут потребовать удаления из полости рта:
- Боль в области вокруг зубов мудрости
- Инфекция в кости или десне, окружающей зуб
- Кисты и опухоли, возникающие из-за ретинированных зубов
- Кариес, который может возникнуть на частично прорезавшихся третьих коренных зубах или соседних зубах
- Проблемы пародонта, такие как карманы, воспаление десен и инфекции
Зубы мудрости также могут потребовать удаления во время ортодонтического лечения.Зубы мудрости занимают место в зубной дуге, тем самым оставляя меньше места для других зубов. После удаления зубов мудрости ортодонт накладывает брекеты на другие зубы; что позволяет правильно расположить смещенные зубы.
Как лечат проблемные зубы мудрости?
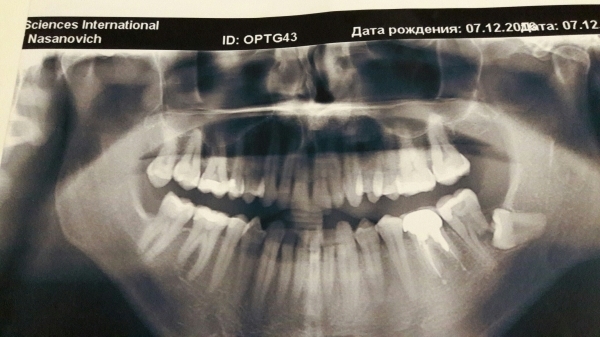
Основным методом лечения ретинированных или смещенных зубов мудрости и кариеса является удаление зуба. Рентген челюсти и зубов помогает определить ретинированный или смещенный зуб мудрости.
Рентген челюсти и зубов помогает определить ретинированный или смещенный зуб мудрости.
Обратиться к стоматологу необходимо при сильной зубной боли, опухшем лице, лихорадке и затруднениях при жевании, глотании или полном открытии рта. Первоначально могут быть назначены ополаскиватель для рта с хлоргексидином, зубная щетка с мягкой щетиной и курс антибиотиков. Как только местное воспаление утихнет, зуб мудрости обычно удаляют или удаляют.
Дополнительная литература
Зуб № 38, полностью прорезанный в ветви нижней челюсти в …
Цель: описать клинические ситуации, в которых использовалась открытая техника после попытки использования закрытой техники в хирургических процедурах по удалению нижних третьих моляров Классификация 1А.Методология. Удаление третьего моляра нижней челюсти было выполнено при. Для исследования были отобраны 73 пациента в возрасте от 18 до 38 лет, группы ASA I и II, с показаниями к удалению полностью прорезавшихся вертикальных третьих моляров по классификации IA. Результаты. В выборку вошли 73 пациента, которым было выполнено 90 операций по удалению вертикальных моляров нижнего 1А. Что касается схемы хирургической техники, из 90 выполненных операций только 22 были выполнены после предыдущего планирования. Из 69 операций, в которых была изменена техника, в 64 были неудачи в отношении вывиха и удаления зуба через лунку, а в 4 были трансхирургические травмы, такие как коронокорешковые переломы, что привело хирурга к трансальвеолярному удалению.Заключение: анатомия корня, ранее оцененная с помощью визуализационных исследований, может напрямую влиять на тип техники, рекомендуемый для удаления нижних третьих моляров по вертикальной классификации IA, необходимо оценить и подвергнуть сомнению классификацию типов корней, чтобы помочь в предоперационном планировании. зуба этого типа, оптимизируя время операции. RESUMO Objetivo: Descrever as situações clínicas em que a técnica aberta foi utilizada após a tentativa de utilizar a técnica fechada em cirúrgicos para extração de terceiros molares inferiores de classificação 1A.
Результаты. В выборку вошли 73 пациента, которым было выполнено 90 операций по удалению вертикальных моляров нижнего 1А. Что касается схемы хирургической техники, из 90 выполненных операций только 22 были выполнены после предыдущего планирования. Из 69 операций, в которых была изменена техника, в 64 были неудачи в отношении вывиха и удаления зуба через лунку, а в 4 были трансхирургические травмы, такие как коронокорешковые переломы, что привело хирурга к трансальвеолярному удалению.Заключение: анатомия корня, ранее оцененная с помощью визуализационных исследований, может напрямую влиять на тип техники, рекомендуемый для удаления нижних третьих моляров по вертикальной классификации IA, необходимо оценить и подвергнуть сомнению классификацию типов корней, чтобы помочь в предоперационном планировании. зуба этого типа, оптимизируя время операции. RESUMO Objetivo: Descrever as situações clínicas em que a técnica aberta foi utilizada após a tentativa de utilizar a técnica fechada em cirúrgicos para extração de terceiros molares inferiores de classificação 1A.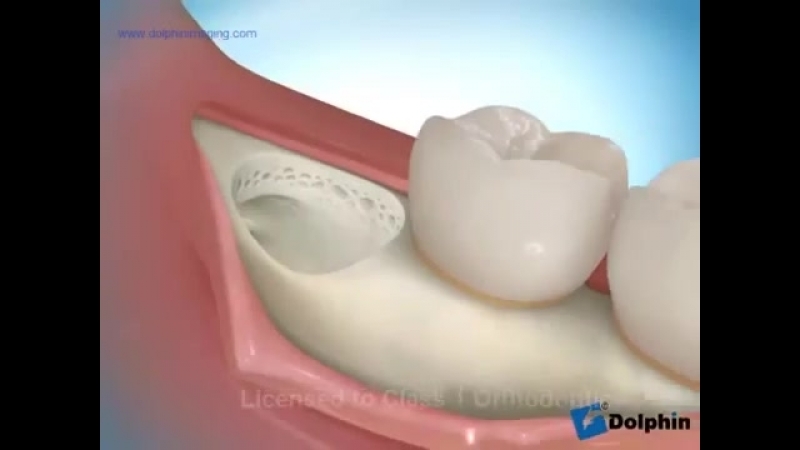 Методология: Как extrações dos terceiros molares inferiores foram realizadas no Departamento Universitário de Cirurgia e Traumatologia Sobral Oral e Maxilofacial de setembro de 2016 a maio de 2019. Setenta e três pacientes de 18 a 38 anos de idade, ASA I extração de terceiros molares da classificação IA вертикальный totalmente irrompida, foram selecionados para pesquisa. Результаты: Aamostra consistiu de 73 pacientes, nos quais foram realizadas 90 extrações de molares verticais 1A inferiores.Com relação ao esquema da técnica cirúrgica, das 90 cirurgias realizadas, apenas 22 seguiram o planejamento anterior. Das 69 cirurgias que tiveram alterações na técnica, 64 tiveram falhas em relação à luxação e remoção do dente via soquete e 4 apresentaram acidentes transcirúrgicos, como fraturas corono-radiculares, levando or cirveção transcirúrgicos. Заключение: корешковая анатомия, предварительная проверка изображения по образцу, под влиянием прямого направления или типа технической информации, рекомендованной для удаления нижних нижних слоев анатомии из классификационной вертикальной плоскости IA, требуется предварительная оценка и вопрос определения параметров классификационного исследования.
Методология: Как extrações dos terceiros molares inferiores foram realizadas no Departamento Universitário de Cirurgia e Traumatologia Sobral Oral e Maxilofacial de setembro de 2016 a maio de 2019. Setenta e três pacientes de 18 a 38 anos de idade, ASA I extração de terceiros molares da classificação IA вертикальный totalmente irrompida, foram selecionados para pesquisa. Результаты: Aamostra consistiu de 73 pacientes, nos quais foram realizadas 90 extrações de molares verticais 1A inferiores.Com relação ao esquema da técnica cirúrgica, das 90 cirurgias realizadas, apenas 22 seguiram o planejamento anterior. Das 69 cirurgias que tiveram alterações na técnica, 64 tiveram falhas em relação à luxação e remoção do dente via soquete e 4 apresentaram acidentes transcirúrgicos, como fraturas corono-radiculares, levando or cirveção transcirúrgicos. Заключение: корешковая анатомия, предварительная проверка изображения по образцу, под влиянием прямого направления или типа технической информации, рекомендованной для удаления нижних нижних слоев анатомии из классификационной вертикальной плоскости IA, требуется предварительная оценка и вопрос определения параметров классификационного исследования. -operatório deste tipo de dente, otimizando o tempo cirúrgico.Palavras-chave: Radiografia Panorâmica, Terceiro Molar, Dente não irrompido, Extração de Dentes.
-operatório deste tipo de dente, otimizando o tempo cirúrgico.Palavras-chave: Radiografia Panorâmica, Terceiro Molar, Dente não irrompido, Extração de Dentes.
Тенденции потери зубов в зависимости от социально-экономического статуса среди шведских женщин в возрасте 38 и 50 лет: повторные перекрестные исследования 1968-2004 | BMC Oral Health
Изучение населения
Популяционное исследование женщин в Гетеборге, Швеция (PSWG), было начато в 1968/69 году как комбинированное медицинское и стоматологическое обследование. В общей сложности 1622 женщины, родившиеся в определенные дни, делимые на шесть и проживающие в Гетеборге, были случайным образом отобраны с использованием процедуры систематической выборки из Регистра налоговой инспекции [19].В начале исследования женщинам было 38, 46, 50, 54 и 60 лет. Всего в стоматологической части исследования приняли участие 1417 женщин, что соответствует 87,4% [13, 19]. Чтобы пригласить участников в исследовательский центр, где проводились все медицинские осмотры, женщинам было отправлено письмо, а затем телефонный звонок. Высокий уровень участия вместе с методом выборки может указывать на то, что выборка была репрезентативной для женщин разных возрастных групп.Тем не менее, следует соблюдать осторожность при обобщении результатов из-за характеристик неучастников.
Высокий уровень участия вместе с методом выборки может указывать на то, что выборка была репрезентативной для женщин разных возрастных групп.Тем не менее, следует соблюдать осторожность при обобщении результатов из-за характеристик неучастников.
Затем исследование было выполнено с тем же дизайном с 12-летними интервалами, т.е. 1980/81, 1992/93 и 2004/05. В стоматологической части этих трех последних исследований общее количество женщин, участвовавших в каждом году исследования, составляло 1198, 994 и 500 (2004/05 г. были включены только 38- и 50-летние женщины) соответственно. Во все последующие обследования были приглашены новые группы 38-летних женщин, а также новые 50-летние с теми же критериями включения, что и в предыдущем обследовании, чтобы гарантировать репрезентативность во всех обследованиях (Таблица 1).В последнее исследование были приглашены женщины в возрасте 50 лет, которые участвовали в предыдущих исследованиях PSWG, даже если они могли переехать за пределы Гетеборга. Подробная информация о процедуре отбора проб была опубликована ранее [19–22].
Подробная информация о процедуре отбора проб была опубликована ранее [19–22].
Это исследование касается сопоставимых возрастных групп женщин, 38 и 50 лет, в Гетеборге с 1968/69 по 2004/05 гг.Количество участников и уровень участия в этих возрастных группах в четырех различных исследованиях приведены в Таблице 1.
Анализ неучастия
Репрезентативность исследовательских групп выявлялась в каждый год исследования путем выполнения анализа неучастия, включая например, информация о смертности, социально-экономическом статусе, количестве зубов и привычках к курению. Эта информация была получена по телефону или по почте, а также из истории болезни стационарных и амбулаторных больных, а также из местных налоговых органов [11, 20, 22].
В 1968/69 году одинокие женщины были перепредставлены среди неучастников. В последующих исследованиях 1980/81 и 1992/93 гг. У большей части неучастников была полная адентия, а среди тех, у кого не было зубов, оставалось значительно меньше зубов [11, 20, 23]. Более высокая доля не участвовавших в исследовании женщин также была курильщицей, но не показала значительных различий в социально-экономическом статусе. В 2004/05 г. доходы неучастников были ниже, а доля иммигрантов была выше [22].
Методы исследования
Участники прошли ряд этапов обследования, в том числе стоматологическое рентгенологическое обследование (панорамная рентгенограмма (ОП)). Женщины ответили на анкеты, касающиеся социально-экономического статуса, а также состояния зубов и их поведения. В 1992/93 и 2004/05 годах также было включено клиническое обследование зубных рядов. Количество зубов оценивали по панорамным рентгенограммам.
Семейное положение определено как несовместное проживание (т. е. одинокий образ жизни, не состоящий в браке, разведенный, овдовевший или состоящий в браке, но не проживающих вместе) или совместное проживание (т.е. сожительство, брак или партнерство).
е. одинокий образ жизни, не состоящий в браке, разведенный, овдовевший или состоящий в браке, но не проживающих вместе) или совместное проживание (т.е. сожительство, брак или партнерство).
Социальный класс был разделен на три категории. В исследованиях 1968/69 и 1980/81 замужние женщины указали род занятий своего мужа, но если они не были замужем, они указали свой род занятий. В 1992/93 и 2004/05 годах в первую очередь указывались занятия женщин. Эта информация была преобразована в соответствии со стандартной системой групп занятости Карлсона [24]: низкая социальная группа (квалифицированные и неквалифицированные рабочие), средняя социальная группа (мелкие работодатели, чиновники более низкого ранга, мастера) и высокая социальная группа (крупные работодатели и чиновники высокого или среднего ранга).
Уровни образования были основаны на годах посещения школы и представлены как: низкий (1–9 лет), средний (10–12 лет) и высокий уровень образования (≥13 лет).
Доход измерялся в тысячах шведских крон (SEK) в год. Значение в 1968/69 году было пересчитано по индексу потребительских цен [25] для сопоставления со значением в 2004/05 году (значение в 2004/05 году было в 7,4 раза выше, чем в 1968/69 году). Однако информация о доходах не была доступна для исследования в 1980/81 и 1992/93 годах.
Значение в 1968/69 году было пересчитано по индексу потребительских цен [25] для сопоставления со значением в 2004/05 году (значение в 2004/05 году было в 7,4 раза выше, чем в 1968/69 году). Однако информация о доходах не была доступна для исследования в 1980/81 и 1992/93 годах.
Этическое одобрение
Региональный совет по этике Швеции одобрил исследования. Участие в исследованиях было добровольным, и все участники предоставили письменное информированное согласие. Чтобы обеспечить максимальную конфиденциальность, мы использовали анонимные формы с характеристиками пациентов и анонимные анкеты для сбора данных.
Статистический анализ
Статистический анализ состоял из описательной статистики и проверки вывода с использованием t-критерия, критерия Манна – Уитни, критерия хи-квадрат, одностороннего дисперсионного анализа, включая апостериорный тест (LSD) и корреляционный анализ Спирмена с использованием SPSS 17.0. Выбранный уровень значимости p <0,05.
Многофакторный анализ проводился с логистической регрессией с использованием различных категорий исходной переменной, числа зубов. Таким образом, количество зубов было отнесено к двоичной переменной; 1+ против 0 зубов (Модель I), 11+ против 0-10 зубов (Модель II), 21+ против 0-20 зубов (Модель III) и 25+ против 0-24 зубов (Модель IV). Годы исследования были включены в модели для анализа временных рядов (линейный тренд во времени). Эта ковариата использовалась как непрерывная переменная с 1968 = 1 до 2004 = 4, что указывает на изменение отношения шансов за двенадцать лет.Другими включенными независимыми переменными были возраст, социальная группа и семейное положение. Возможные условия взаимодействия между линейным трендом во времени и другими переменными не были значимыми (данные не показаны).
Таким образом, количество зубов было отнесено к двоичной переменной; 1+ против 0 зубов (Модель I), 11+ против 0-10 зубов (Модель II), 21+ против 0-20 зубов (Модель III) и 25+ против 0-24 зубов (Модель IV). Годы исследования были включены в модели для анализа временных рядов (линейный тренд во времени). Эта ковариата использовалась как непрерывная переменная с 1968 = 1 до 2004 = 4, что указывает на изменение отношения шансов за двенадцать лет.Другими включенными независимыми переменными были возраст, социальная группа и семейное положение. Возможные условия взаимодействия между линейным трендом во времени и другими переменными не были значимыми (данные не показаны).
Альтернатива установке зубного имплантата?
Аутогенная трансплантация зубов: альтернатива установке зубного имплантата? • Кэмерон М. Л. Клоки , DDS, PhD,
FRCD (C), погружение. ABOMS •
Л. Клоки , DDS, PhD,
FRCD (C), погружение. ABOMS •
• Дейрдре М. Яу , бакалавр наук, DDS •
• Лаура Чано , DDS •
Аннотация
Аутогенная трансплантация зубов или аутотрансплантация — это хирургическое вмешательство.
зуба из одного места во рту в другое у одного и того же человека. Когда-то думал
чтобы быть экспериментальной, аутотрансплантация достигла высоких показателей успеха и является
отличный вариант для замены зуба.Хотя показания к аутотрансплантации
ограничены, тщательный отбор пациентов в сочетании с соответствующей техникой может привести к
исключительные эстетические и функциональные результаты. Одним из преимуществ этой процедуры является то, что
установка протеза с опорой на имплант или другой формы замены зубного протеза
не нужен. В этой статье описаны показания для аутогенного зуба.
трансплантация на примере трех клинических случаев. Обзор рекомендованных хирургических
также обсуждаются техника и показатели успеха.
MeSH Ключевые слова: зуб / трансплантация; потеря зуба
J Can Dent Assoc 2001; 67: 92-6
Эта статья прошла рецензирование.
Самые ранние сообщения о зубе
трансплантации вовлекают рабов в Древнем Египте, которые были вынуждены отдать зубы
их фараоны. 1 Однако аллотрансплантация — трансплантация
зуб от одного человека к другому — в конечном итоге был брошен из-за проблем
гистосовместимости и заменен аутотрансплантацией.Аутогенный зуб
трансплантация, или аутотрансплантация, — это хирургическое вмешательство одного человека в
витальный зуб или зуб, подвергнутый эндодонтическому лечению, из его исходного положения во рту в другой
сайт. 2 Аутогенная трансплантация зубов была впервые хорошо задокументирована в 1954 г.
М.Л. Хейл. Основные принципы его техники соблюдаются и сегодня. 3 The
наука об аутотрансплантации прогрессирует, о чем свидетельствуют высокие показатели успеха
сообщается в исследованиях за последнее десятилетие. 1,4-8 Эти исследования демонстрируют, что
аутотрансплантация — жизнеспособный вариант замены зубов для тщательно отобранных
пациенты.
1,4-8 Эти исследования демонстрируют, что
аутотрансплантация — жизнеспособный вариант замены зубов для тщательно отобранных
пациенты.
Показания
Хотя существует множество причин для аутотрансплантации зубов, потеря зубов в результате
кариес зубов является наиболее частым показанием, особенно когда первые моляры нижней челюсти
вовлечены. Первые моляры прорезываются рано и часто сильно восстанавливаются. Аутотрансплантация
в этой ситуации требуется удаление третьего моляра, который затем может быть перенесен на
место не подлежащего восстановлению первого моляра. 2 Прочие условия, при которых
трансплантация может включать агенез зубов (особенно премоляров и
боковые резцы), травматическая потеря зубов, атопическое прорезывание клыков, резорбция корня,
большие эндодонтические поражения, переломы корня шейки матки, локализованный ювенильный пародонтит как
а также другие патологии. 2,9-11 Успешная трансплантация зависит от конкретных
потребности пациента, донорского зуба и реципиента.
Критерии кандидата
Отбор пациентов очень важен для успеха аутотрансплантации.Кандидаты должны быть здоровы, способны выполнять послеоперационные инструкции и доступны для последующих посещений. Они также должны продемонстрировать приемлемый уровень устной речи. соблюдение гигиены и возможность регулярного ухода за зубами. Самое главное, пациенты должны иметь подходящий реципиентный участок и донорский зуб. Терпеливое сотрудничество и понимание чрезвычайно важно для обеспечения предсказуемых результатов.
Критерии сайта получателя
Наиболее важным критерием успеха для сайта-получателя является адекватность костной опоры.Должна быть достаточная опора альвеолярной кости во всех измерениях. с адекватно прикрепленной кератинизированной тканью для стабилизации трансплантированного зуб. Кроме того, в зоне реципиента не должно быть острой инфекции и хронической инфекции. воспаление. 12
Критерии донорского зуба
Донорский зуб должен располагаться так, чтобы удаление проходило как
по возможности атравматичный. Аномальная морфология корня, из-за которой удаление зуба чрезвычайно затруднено.
сложный и может включать рассечение зубов, противопоказан для этой операции. 1
Донорами могут быть зубы с открытыми или закрытыми вершинами; однако наиболее предсказуемо
результаты достигаются с зубами, имеющими от половины до двух третей завершенного корня
развитие. 1,6,7,9,12-16 Хирургические манипуляции с зубами менее
формирование половины корня может быть слишком травматичным и может повредить дальнейший корень
развитие, задержка созревания или изменение морфологии. Когда развитие корня больше
чем две трети, увеличенная длина может вызвать посягательство на жизненно важные структуры, такие как
верхнечелюстная пазуха или нижний альвеолярный нерв. 13 Кроме того, зуб с
полное или почти полное формирование корня обычно требует лечения корневого канала, в то время как
зуб с открытой вершиной останется жизнеспособным и должен продолжить развитие корня после
трансплантация.
Аномальная морфология корня, из-за которой удаление зуба чрезвычайно затруднено.
сложный и может включать рассечение зубов, противопоказан для этой операции. 1
Донорами могут быть зубы с открытыми или закрытыми вершинами; однако наиболее предсказуемо
результаты достигаются с зубами, имеющими от половины до двух третей завершенного корня
развитие. 1,6,7,9,12-16 Хирургические манипуляции с зубами менее
формирование половины корня может быть слишком травматичным и может повредить дальнейший корень
развитие, задержка созревания или изменение морфологии. Когда развитие корня больше
чем две трети, увеличенная длина может вызвать посягательство на жизненно важные структуры, такие как
верхнечелюстная пазуха или нижний альвеолярный нерв. 13 Кроме того, зуб с
полное или почти полное формирование корня обычно требует лечения корневого канала, в то время как
зуб с открытой вершиной останется жизнеспособным и должен продолжить развитие корня после
трансплантация. В последнем случае успешная трансплантация без необходимости
обычно наблюдается дальнейшее эндодонтическое лечение.
В последнем случае успешная трансплантация без необходимости
обычно наблюдается дальнейшее эндодонтическое лечение.
Отчеты о случаях
Показания к трансплантации зубов обсуждаются в следующих 3 случаях. отчеты.Все 3 пациента поступили на стоматологический факультет Университета Торонто.
Корпус 1
Пациент-ортодонтический мужчина 17 лет был направлен на оральную
Отделение челюстно-лицевой хирургии для оценки непрорезавшегося зуба 47. Панорамный
На рентгенограмме выявлены зубы 47 и 48 с горизонтальным ретинированием (рис.
1 ), полное формирование корня зуба 47 и неполное формирование корня зуба 48.
Считалось, что ортодонтическое восстановление зуба 47 невозможно, и что это будет
трудно привести зуб 48 в идеальное положение с помощью ортодонтического доступа.Как зуб
48 продемонстрировали формирование примерно двух третей корней, считалось, что трансплантация
этого зуба в положение 47 могло решить проблему этого пациента, и зуб был
успешно пересажена.
Корпус 2
Женщина 17 лет, поступившая в клинику неотложной помощи с жалобами на боль. связан с зубом 37. Периапикальная рентгенограмма показала обширное разрушение коронка этого зуба в результате кариеса ( рис.2 ). При обследовании был поставлен диагноз некроз пульпы с периапикальным расширением. Следующий консультации с эндодонтическим и протезно-протезным отделениями, было отмечено, что степень кариеса затруднила бы восстановление зуба, если бы не невозможно. Поскольку рентгенограмма показала, что зуб 38 имеет развитие корня на две трети, принято решение пересадить зуб 38 на место, оставшееся после удаления зуб 37.
Корпус 3
В 1995 г. 11-летняя девочка обратилась с жалобой на
с зубом 46.Пациент не находился под наблюдением до декабря 1998 г., когда она
был направлен в аспирантуру пародонтологической клиники для полного обследования. Терпение
поставлен диагноз локализованный ювенильный пародонтит, рекомендовано удаление 46 зуба
из-за плохого прогноза ( рис. 3 ). В противном случае
общий прогноз был благоприятным; все остальные зубы можно было сохранить и сохранить
длительный период времени. Чтобы справиться с этим, была предложена трансплантация зубов.
проблема пациента.Были сделаны периапикальные рентгенограммы 38 и 48 зубов. Как корень
развитие зуба 48 оказалось больше двух третей ( рис.
4a ) и 38 меньше ( рис. 4b ), зуб
38 был выбран в качестве донорского зуба.
3 ). В противном случае
общий прогноз был благоприятным; все остальные зубы можно было сохранить и сохранить
длительный период времени. Чтобы справиться с этим, была предложена трансплантация зубов.
проблема пациента.Были сделаны периапикальные рентгенограммы 38 и 48 зубов. Как корень
развитие зуба 48 оказалось больше двух третей ( рис.
4a ) и 38 меньше ( рис. 4b ), зуб
38 был выбран в качестве донорского зуба.
Хотя в этих случаях нет возможности долгосрочного наблюдения, шестимесячный послеоперационный рентгенограмма для случая 3 ( рис. 5 ) показывает хорошее заполнение кости на участке-реципиенте продолжалось развитие корней пересаженного зуба, и развитие периодонтальной связки, что характерно для заживляющий аутотрансплантат.
Хирургическая техника
Процедура трансплантации зуба обычно не более травматична для
пациенту, чем удаление ретинированных третьих моляров. В зависимости от предпочтений пациента, местные
одной анестезии или в сочетании с какой-либо формой седации достаточно для
хирургическая процедура. После получения достаточной анестезии зуб реципиента
сайт извлекается и принимающий сокет подготовлен. Окклюзионные и периапикальные рентгенограммы
донорского зуба следует использовать для определения его лабиолингвального и мезиодистального
Габаритные размеры.Многие специалисты используют эту информацию для изготовления акриловой копии
зуб для трансплантации. Эта реплика позволяет им подготовить сайт получателя с помощью
направляющая с размерами, аналогичными требуемым для донорского зуба. Далее донорский зуб
осторожно удаляется, чтобы гарантировать минимальную травму пародонтальной связки. Когда донор
зуб не прорезан, удаление включает подъем лоскута, удаление кости и щадящее удаление
фолликула вокруг макушки.Травматическое повреждение корневой поверхности донора
зуб ухудшит успешность трансплантации из-за неадекватной пародонтальной связки
регенерация. Это важно для интеграции на сайте получателя. 4 Один раз
удален, донорский зуб следует как можно реже трогать, а практикующий
следует осторожно касаться только короны.
После получения достаточной анестезии зуб реципиента
сайт извлекается и принимающий сокет подготовлен. Окклюзионные и периапикальные рентгенограммы
донорского зуба следует использовать для определения его лабиолингвального и мезиодистального
Габаритные размеры.Многие специалисты используют эту информацию для изготовления акриловой копии
зуб для трансплантации. Эта реплика позволяет им подготовить сайт получателя с помощью
направляющая с размерами, аналогичными требуемым для донорского зуба. Далее донорский зуб
осторожно удаляется, чтобы гарантировать минимальную травму пародонтальной связки. Когда донор
зуб не прорезан, удаление включает подъем лоскута, удаление кости и щадящее удаление
фолликула вокруг макушки.Травматическое повреждение корневой поверхности донора
зуб ухудшит успешность трансплантации из-за неадекватной пародонтальной связки
регенерация. Это важно для интеграции на сайте получателя. 4 Один раз
удален, донорский зуб следует как можно реже трогать, а практикующий
следует осторожно касаться только короны. Затем зуб помещается в реципиент.
разъем. Минимальная задержка между экстракцией и трансплантацией важна для обеспечения
поддержание жизнеспособности пародонтальной мембраны.Если дальнейшая корректировка получателя
требуется лунка, донорский зуб легко хранится в исходной лунке.
Затем зуб помещается в реципиент.
разъем. Минимальная задержка между экстракцией и трансплантацией важна для обеспечения
поддержание жизнеспособности пародонтальной мембраны.Если дальнейшая корректировка получателя
требуется лунка, донорский зуб легко хранится в исходной лунке.
Когда пересаженный зуб занимает окончательное положение, проверяется окклюзия и, если необходимо, регулируется с помощью высокоскоростного чистового бора. Зуб должен быть в небольшой инфраокклюзия, чтобы позволить ему прорезаться надлежащим прикусом в течение следующих нескольких месяцев. Когда получено правильное положение, зуб может быть стабилизирован шовной шиной на один до 2 недель. 17 В качестве альтернативы адгезивная смола, светополимеризующаяся смола или можно использовать временный мост из автополимеризующейся смолы и проволочную ленту. 14
Послеоперационные инструкции и последствия аналогичны таковым после удаления
ретинированный зуб. 2 Следует соблюдать мягкую диету в течение нескольких дней после
следует проинструктировать пациента, чтобы он не пережевывал трансплантат. Пациентов следует проинструктировать о соблюдении оптимальной гигиены полости рта.Некоторые исследователи считают
что пациент должен полоскать ротовую полость хлоргексидина глюконатом в качестве дополнения к
гигиена полости рта. 1 Пациентам также можно назначать периоперационные и послеоперационные
антибиотики. 1,4,6,14,17
Пациентов следует проинструктировать о соблюдении оптимальной гигиены полости рта.Некоторые исследователи считают
что пациент должен полоскать ротовую полость хлоргексидина глюконатом в качестве дополнения к
гигиена полости рта. 1 Пациентам также можно назначать периоперационные и послеоперационные
антибиотики. 1,4,6,14,17
Многие врачи рекомендуют осматривать пациентов на следующий день после операции, чтобы
трансплантат сохранил свое новое положение, шина устойчива, припухлость, отек,
образование гематом в пределах нормы. 15 Пациент должен быть
осматривать еженедельно в течение одного месяца, если нет осложнений. Через месяц
Пациента следует осматривать каждые 6 месяцев в течение 2 лет. 18 В этот период
зуб следует обследовать на предмет начала разрушения пульпы, которое рассматривается как внутрипульпное
кальциноз, периапикальное просветление или резорбция корня. Для жизненно важных трансплантатов
развивающиеся зубы с открытыми верхушками, эндодонтическое лечение трансплантата не требуется
поскольку эти зубы можно реваскуляризировать и реинервировать. 2 Однако эндодонтическое
Лечение всегда требуется при пересадке зрелых зубов с полным формированием корней.
Эндодонтическое лечение начинается примерно через месяц после операции с инструментария
каналы и пломбирование гидроксидом кальция. Пломбирование гуттаперчей завершено от 3 до 6
месяцев после трансплантации. 4
2 Однако эндодонтическое
Лечение всегда требуется при пересадке зрелых зубов с полным формированием корней.
Эндодонтическое лечение начинается примерно через месяц после операции с инструментария
каналы и пломбирование гидроксидом кальция. Пломбирование гуттаперчей завершено от 3 до 6
месяцев после трансплантации. 4
Успех
В литературе сообщается об отличных показателях успеха после трансплантации зубов.
при соблюдении соответствующего протокола.Andreasen 5 найдено 95% и 98%
долгосрочные показатели выживаемости при неполном и полном формировании корней 370 пересаженных
премоляры наблюдаются более 13 лет. Лундберг и Исакссон 6 добились успеха в 94% и
84% случаев для открытых и закрытых верхушек соответственно у 278 аутотрансплантированных зубов более 5
лет. Кугельберг 7 добился успеха 96% и 82% для 45 незрелых и
зрелые зубы пересаживаются в область верхних резцов в течение 4 лет. Коэн 1
показали успех в диапазоне 98-99% за 5 лет и 80-87% за 10 лет с
пересаженные передние зубы с закрытыми вершинами. Nethander 4 добился 5-летнего успеха
частота более 90% для 68 зрелых зубов, трансплантированных с помощью двухэтапной техники. Йозефссон 8
обнаружили, что 4-летние показатели успеха 92% и 82% соответственно для премоляров с неполными и
полное формирование корня.
Nethander 4 добился 5-летнего успеха
частота более 90% для 68 зрелых зубов, трансплантированных с помощью двухэтапной техники. Йозефссон 8
обнаружили, что 4-летние показатели успеха 92% и 82% соответственно для премоляров с неполными и
полное формирование корня.
Эти неизменно высокие показатели успеха контрастируют с разными результатами, о которых сообщается. во многих более ранних исследованиях. Шварц и другие 16 дали только успешные результаты. 76,2% через 5 лет и 59 лет.6% через 10 лет. Аналогичным образом Погрель 13 обнаружил, что его Показатель успешности 416 аутотрансплантированных зубов составил 72%. Однако другие исследователи этого эпоха имела более положительные результаты. Кристерсон, 11 например, добился успеха процент 93%, когда 100 аутотрансплантированных премоляров наблюдались в среднем в течение 6,3 года.
Факторы, ведущие к успеху, были тщательно исследованы. Большинство
существенным фактором, определяющим выживаемость трансплантата, является постоянная жизнеспособность
пародонтальная перепонка. В случаях травмирования пародонтальной связки во время
часто отмечается трансплантация, резорбция наружного корня и анкилоз. 1,13
Schwartz 16 пытался связать потерю трансплантата с конкретными прогностическими факторами.
и обнаружили, что процент успеха наиболее высок, когда донорские зубы являются премолярами, от половины до
развитие корня на две трети, минимальные травмы и ограниченное время вне ротовой полости
во время операции. Опыт хирурга также влияет на успех, потому что это
процедура чувствительна к технике.
В случаях травмирования пародонтальной связки во время
часто отмечается трансплантация, резорбция наружного корня и анкилоз. 1,13
Schwartz 16 пытался связать потерю трансплантата с конкретными прогностическими факторами.
и обнаружили, что процент успеха наиболее высок, когда донорские зубы являются премолярами, от половины до
развитие корня на две трети, минимальные травмы и ограниченное время вне ротовой полости
во время операции. Опыт хирурга также влияет на успех, потому что это
процедура чувствительна к технике.
Хотя сохранение зуба и восстановление беззубого промежутка является желательным
исход для пациентов, более конкретные параметры были использованы для измерения здоровья
выживший трансплантат. Эти параметры включают краевое прикрепление пародонта, подвижность,
боль, резорбция корня, развитие корня, чувствительность к перкуссии, глубина десневого кармана,
наличие гингивита и наличие свищей. 4,19,20 Однако эти исследования
трудно сравнивать, потому что каждый использовал разные меры для определения успеха.
Наиболее частой причиной отказа аутотрансплантата является хроническая резорбция корня. 15 В частности, причины потери зубов после трансплантации от наиболее распространенных до реже встречаются воспалительная резорбция, заместительная резорбция (анкилоз), маргинальная пародонтит, верхушечный периодонтит, кариес и травмы. 16 Воспалительный резорбция может стать очевидной через 3 или 4 недели, в то время как резорбция замены может не становятся очевидными через 3 или 4 месяца после трансплантации.Заболеваемость обоими типами резорбция может быть уменьшена при атравматическом удалении донорского зуба и немедленном переносят на реципиент, чтобы свести к минимуму риск повреждения периодонтальной связки. 1
Заключение
Хотя аутотрансплантация не была признана традиционным методом
Процедура замены отсутствующего зуба требует большего внимания. Недавние исследования
наглядно демонстрируют, что аутотрансплантация зубов так же успешна, как и внутрикостная
установка зубных имплантатов. Минимально приемлемые показатели успеха для внутрикостной титановой стоматологии
имплантаты составляют 85% через 5 лет и 80% через 10 лет. 21 Для молодых пациентов,
аутотрансплантация также может рассматриваться как временная мера. Пересадка может
замените отсутствующие зубы, чтобы гарантировать сохранение кости до прекращения роста, а затем, если
При необходимости пациент может стать кандидатом на имплант. 22 С соответствующими
выбор пациента и наличие подходящего донорского зуба и участка реципиента, аутогенного
трансплантацию следует рассматривать как реальный вариант лечения беззубой
Космос.
Минимально приемлемые показатели успеха для внутрикостной титановой стоматологии
имплантаты составляют 85% через 5 лет и 80% через 10 лет. 21 Для молодых пациентов,
аутотрансплантация также может рассматриваться как временная мера. Пересадка может
замените отсутствующие зубы, чтобы гарантировать сохранение кости до прекращения роста, а затем, если
При необходимости пациент может стать кандидатом на имплант. 22 С соответствующими
выбор пациента и наличие подходящего донорского зуба и участка реципиента, аутогенного
трансплантацию следует рассматривать как реальный вариант лечения беззубой
Космос.
Доктор Клоки заведует отделением челюстно-лицевой хирургии в клинике Университет Торонто.
Доктор Яу — стажер-стоматолог в больнице Маунт Синай, Торонто, Онтарио.
Доктор Чано — резидент пародонтологии Университета Торонто.
Для корреспонденции: Д-р Камерон М.Л. Clokie, отделение полости рта и челюстно-лицевой области
Хирургия, Университет Торонто, 124 Эдвард-стрит, Торонто, Онтарио, M5G 1G6. Электронная почта: [email protected].
Электронная почта: [email protected].
У авторов нет заявленной финансовой заинтересованности.
Список литературы
1. Коэн А.С., Шен Т.С., Погрель М.А. Успешная пересадка зубов: аутотрансплантаты и аллотрансплантаты, которые работают. JADA 1995; 126 (4): 481-5.
2. Леффингуэлл CM. Аутогенная трансплантация зубов: терапевтическая альтернатива. Вмятина Surv 1980; 56 (2): 22-3, 26.
3.Хейл М.Л. Аутогенные трансплантаты. Oral Surg Oral Med Oral Pathol 1956; 9: 76-83.
4. Нетандер Г. Состояние пародонта зубов, аутогенно трансплантированных двухэтапная техника. J Periodontal Res 1994; 29 (4): 250-8.
5. Андреасен Дж.О., Паульсен Х.Ю., Ю З., Байер Т., Шварц О. Долгосрочное исследование 370 аутотрансплантированные премоляры. Часть II. Приживаемость зубов и заживление пульпы после трансплантация. Eur J Orthod 1990; 12 (1): 14-24.
6. Лундберг Т., Исакссон С. Клиническое наблюдение 278 аутотрансплантированных зубов. руб.
J Oral Maxillofac Surg 1996; 34 (2): 181-5.
Лундберг Т., Исакссон С. Клиническое наблюдение 278 аутотрансплантированных зубов. руб.
J Oral Maxillofac Surg 1996; 34 (2): 181-5.
7. Кугельберг Р., Тегсьо Ю., Мальмгрен О. Аутотрансплантация 45 зубов на верхние область резцов у подростков. Swed Dent J 1994; 18 (5): 165-72.
8. Josefsson E, Brattstrom V, Tegsjo U, Valerius-Olsson H. Лечение нижней секунды агенез премоляров путем аутотрансплантации: четырехлетняя оценка восьмидесяти пациентов. Acta Odontol Scand 1999; 57 (2): 111-5.
9. Kahnberg KE. Аутотрансплантация зубов: показания к трансплантации с наблюдение за 51 случаем. Int J Oral Maxillofac Surg 1987; 16 (5): 577-85.
10. Тегсьо Ю., Валериус-Олссон Х., Фрихольм А., Ольгарт К. Клиническая оценка внутриальвеолярная трансплантация зубов с переломами корней шейки матки. Свед Дент J 1987; 11 (6): 235-50.
11.Kristerson L, Lagerstrom L. Аутотрансплантация зубов при агенезии или
травматическая потеря резцов верхней челюсти. Eur J Orthod 1991; 13 (6): 486-92.
Eur J Orthod 1991; 13 (6): 486-92.
12. Northway WM, Кенигсберг С. Аутогенная трансплантация зубов: «состояние искусство ». Am J Orthod 1980; 77 (2): 146-62.
13. Погрель М.А. Оценка более 400 аутогенных трансплантаций зубов. J Оральный Maxillofac Surg 1987; 45 (3): 205-11.
14. Акияма Ю., Фукуда Х., Хашимото К. Клиническое и рентгенографическое исследование 25 человек. аутотрансплантация третьих моляров. J Oral Rehabil 1988; 25 (8): 640-4.
15. Робинсон П.Дж., Гроссман Л.И. Трансплантация зубов. В: Робинсон П.Дж., Гернси Л.Дж., ред. Клиническая трансплантация по стоматологическим специальностям. Сент-Луис: C.V. Mosby Co .; 1980. с. 77-88.
16. Шварц О., Бергманн П., Клаузен Б. Аутотрансплантация зубов человека: таблица жизни. анализ прогностических факторов. Int J Oral Surg 1985; 14 (3): 245-58.
17. Андреасен Дж.О., Паулсен Х.Ю., Ю З., Алквист Р., Байер Т., Шварц О. Долгосрочное исследование.
из 370 аутотрансплантированных премоляров. Часть I. Хирургические процедуры и стандартизированные методики
для наблюдения за исцелением. Eur J Orthod 1990; 12 (1): 3-13.
Долгосрочное исследование.
из 370 аутотрансплантированных премоляров. Часть I. Хирургические процедуры и стандартизированные методики
для наблюдения за исцелением. Eur J Orthod 1990; 12 (1): 3-13.
18. Цукибоши М. Аутогенная трансплантация зубов: переоценка. Инт Дж Пародонтология Реставрационная Дент 1993; 13 (2): 120-49.
19. Андреасен Дж.О., Паульсен Х.Ю., Ю З., Шварц О. Долгосрочное исследование 370 аутотрансплантированные премоляры. Часть III. Заживление пародонта после трансплантации. евро J Orthod 1990; 12 (1): 25-37.
20. Andreasen JO, Paulsen HU, Yu Z, Bayer T. Долгосрочное исследование 370 аутотрансплантатов. премоляры. Часть IV. Развитие корней после трансплантации. Eur J Orthod 1990; 12 (1): 38-50.
21.Смит Д.Е., Зарб Г.А. Критерии успеха остеоинтегрированных внутрикостных имплантатов. Дж Prosthet Dent 1989; 62 (5): 567-72.
22. Томас С., Тернер С. Р., Сэнди Р.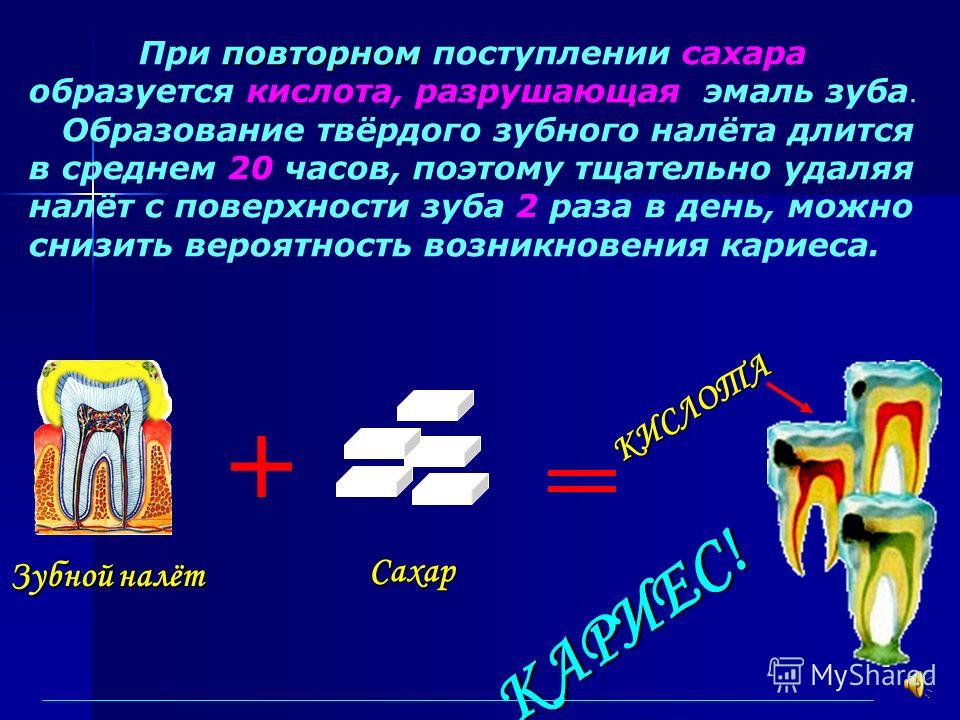 Аутотрансплантация зубов: есть ли роль?
Br J Orthod 1998; 25 (4): 275-82.
Аутотрансплантация зубов: есть ли роль?
Br J Orthod 1998; 25 (4): 275-82.
Ресурсный центр CDA
Ресурсный центр может предоставить участникам любую ссылку перечисленные в этой статье. Члены CDA могут связаться с нами по тел.: 1-800-267-6354 или (613) 523-1770 , доб. 2223; факс: (613) 523-6574 ; электронная почта: [email protected] .Осложнения во время и после хирургического удаления третьих моляров
ВВЕДЕНИЕ
Хирургия третьего моляра — одна из наиболее распространенных процедур, выполняемых в кабинетах челюстно-лицевой хирургии.1-6 Тем не менее, эта процедура требует точного планирования и хирургических навыков. С хирургическими процедурами в целом всегда могут возникнуть осложнения.Сообщенная частота осложнений после удаления третьего моляра составляет от 2,6 до 30,9 процента.1 Спектр осложнений варьируется от незначительных ожидаемых последствий послеоперационной боли и отека до необратимого повреждения нервов, переломов нижней челюсти и опасных для жизни инфекций. Незначительные осложнения обычно определяются как осложнения, которые могут вылечиться без дальнейшего лечения. Серьезные осложнения можно определить как осложнения, которые требуют дальнейшего лечения и могут привести к необратимым последствиям.5,6 Хотя ретинированные третьи моляры могут оставаться бессимптомными в течение неопределенного времени, они могут быть причиной значительной патологии.7 Боль, перикоронит, развитие пародонта на втором моляре, резорбция коронки и / или корня второго моляра, кариес на третьем моляре. или вторые моляры и симптомы ВНЧС связаны с сохранением третьих моляров.2 Могут также возникать более серьезные патологии, такие как инфекции фасциального пространства, спонтанный перелом нижней челюсти и одонтогенные кисты или опухоли.2
Незначительные осложнения обычно определяются как осложнения, которые могут вылечиться без дальнейшего лечения. Серьезные осложнения можно определить как осложнения, которые требуют дальнейшего лечения и могут привести к необратимым последствиям.5,6 Хотя ретинированные третьи моляры могут оставаться бессимптомными в течение неопределенного времени, они могут быть причиной значительной патологии.7 Боль, перикоронит, развитие пародонта на втором моляре, резорбция коронки и / или корня второго моляра, кариес на третьем моляре. или вторые моляры и симптомы ВНЧС связаны с сохранением третьих моляров.2 Могут также возникать более серьезные патологии, такие как инфекции фасциального пространства, спонтанный перелом нижней челюсти и одонтогенные кисты или опухоли.2
В последнее время было проведено множество исследований, в которых выявляются факторы риска интраоперационных и / или послеоперационных осложнений.1,5,6,8-15 Общие интра- и послеоперационные осложнения и побочные эффекты, связанные с удалением третьего моляра, сведены в Таблицу 1. Для практикующего стоматолога общей практики, а также челюстно-лицевого хирурга важно знать со всеми возможными осложнениями. Это улучшает образование пациентов и приводит к раннему распознаванию и лечению. В этом обзоре осложнения считаются редкими или необычными, если частота обычно составляет менее 1 процента. Цель этого систематического обзора — напомнить нам о необычных осложнениях, связанных с операцией на третьем моляре.
Для практикующего стоматолога общей практики, а также челюстно-лицевого хирурга важно знать со всеми возможными осложнениями. Это улучшает образование пациентов и приводит к раннему распознаванию и лечению. В этом обзоре осложнения считаются редкими или необычными, если частота обычно составляет менее 1 процента. Цель этого систематического обзора — напомнить нам о необычных осложнениях, связанных с операцией на третьем моляре.
МЕТОД И МАТЕРИАЛЫ
Исследования были найдены с помощью систематического поиска в электронных базах данных Medline и Кокрановской библиотеки в период с 1990 г. по настоящее время. Кроме того, был проведен ручной поиск ключевых текстов, ссылок и обзоров, относящихся к данной области. Ключевые слова включали термины «третий моляр», «зуб мудрости», «осложнения», «необычный» и «редкий».
Данные были включены, если были выполнены следующие критерии:
1. Исследование касалось интра- или послеоперационных осложнений, связанных с удалением третьих моляров.
Исследование касалось интра- или послеоперационных осложнений, связанных с удалением третьих моляров.
2. Дата публикации должна быть между 1990 и 2013 годами.
3. Текст должен быть опубликован на английском или немецком языке.
Чтобы собрать все важные исследования, ссылки на найденные исследования были перепроверены.
РЕЗУЛЬТАТЫ
Существует множество исследований, в которых рассматриваются стойкие повреждения нижних альвеолярных и язычных нервов и переломы нижней челюсти во время и после удаления третьего моляра нижней челюсти. Несколько других исследований / отчетов включают воспалительные процессы, необычные образования абсцесса и смещение зубов в разных пространствах.Обзор приведен в таблице 2. Все эти осложнения считаются серьезными.
Кроме того, имеются единичные сообщения о случаях, описывающих экстремальные явления, такие как смерть от удушья, вызванная гематомой после операции, опасное для жизни кровоизлияние, доброкачественное пароксизмальное позиционное головокружение, подкожная эмфизема и эмфизема тканевого пространства, субдуральная эмпиема и синдром опоясывающего герпеса. Изученные истории болезни представлены в таблице 3.
Возраст основного пациента среди заболевших составил 28 (SD 12,7) лет.В большинстве случаев осложнение возникло после удаления третьего моляра нижней челюсти. Второе хирургическое вмешательство потребовалось почти во всех случаях. Для того, чтобы найти причину осложнения, во всех случаях требовалась компьютерная томография (КТ) или магнитно-резонансная томография (МРТ). В большинстве случаев первая хирургическая процедура описывалась как сложная, а вмешательство — как обширное или длительное.
ОБСУЖДЕНИЕ
Постоянное повреждение нерва
Постоянное повреждение нижнего альвеолярного или язычного нерва крайне редко, но в целом это хорошо известный риск, связанный с операцией на третьем моляре.Травма язычных или нижних альвеолярных нервов при удалении нижних третьих моляров является одной из наиболее частых причин судебных разбирательств в стоматологии. 16 Тесная анатомическая связь между этими нервами и третьим моляром повышает риск их травмы. Частота этих чрезвычайно редких осложнений варьируется в разных исследованиях, и их трудно определить точно из-за небольшого количества исследуемых. Частота необратимых поражений нижних альвеолярных нервов колеблется от 0% 17,18 до 0.9 процентов; 19 обычно принятый показатель составляет около 0,3 процента.20,21 Частота осложнений при временном повреждении язычного нерва составляет около 0,4 процента22, а при постоянном повреждении язычного нерва он еще ниже2,20
16 Тесная анатомическая связь между этими нервами и третьим моляром повышает риск их травмы. Частота этих чрезвычайно редких осложнений варьируется в разных исследованиях, и их трудно определить точно из-за небольшого количества исследуемых. Частота необратимых поражений нижних альвеолярных нервов колеблется от 0% 17,18 до 0.9 процентов; 19 обычно принятый показатель составляет около 0,3 процента.20,21 Частота осложнений при временном повреждении язычного нерва составляет около 0,4 процента22, а при постоянном повреждении язычного нерва он еще ниже2,20
Перелом нижней челюсти
Немедленный или поздний перелом нижней челюсти — редкое событие, но серьезное осложнение.23 Снижение прочности кости может быть вызвано физиологической атрофией, остеопорозом, патологическими процессами или может быть вторичным по отношению к хирургическому вмешательству .24 Нет достоверных данных о частоте переломов нижней челюсти, а факторы риска четко не изучены. 24 Libersa et al. Обнаружили, что частота случаев составляет 0,0049 процента.25 В исследовании Arrigoni & Lambrecht было проанализировано 3980 удалений третьих моляров. 8 Эта группа выявила уровень осложнений около 0,29%. Пик заболеваемости приходится на пациентов старше 25 лет, средний возраст которых составляет 40 лет. 24-26. Из-за большей жевательной силы у мужчин может быть больше шансов получить поздние переломы.25 Интраоперационные переломы могут возникнуть при неправильном инструментарии и чрезмерном усилии. кость при удалении зуба.Большинство поздних переломов происходит через две-четыре недели после операции во время жевания.51,62
24 Libersa et al. Обнаружили, что частота случаев составляет 0,0049 процента.25 В исследовании Arrigoni & Lambrecht было проанализировано 3980 удалений третьих моляров. 8 Эта группа выявила уровень осложнений около 0,29%. Пик заболеваемости приходится на пациентов старше 25 лет, средний возраст которых составляет 40 лет. 24-26. Из-за большей жевательной силы у мужчин может быть больше шансов получить поздние переломы.25 Интраоперационные переломы могут возникнуть при неправильном инструментарии и чрезмерном усилии. кость при удалении зуба.Большинство поздних переломов происходит через две-четыре недели после операции во время жевания.51,62
Необычные воспалительные процессы и образование абсцесса
В рассмотренных клинических случаях обсуждается распространение воспалительных процессов на атипичные области мозга и шейный отдел. В одном случае поднадкостничный абсцесс орбиты появился у 57-летнего мужчины после удаления третьего моляра левой верхней челюсти без осложнений, 27 что могло быть вызвано распространением инфекции через крыловидно-небную и подвисочную области к нижней глазничной щели. Другая группа представляет субдуральную эмпиему и синдром опоясывающего герпеса (синдром Ханта) 28. В этом случае у 21-летнего мужчины были удалены все четыре третьих моляра. Обнаружен абсцесс, затрагивающий правое крыловидно-нижнечелюстное и суббрюшное пространства и распространяющийся до подвисочной ямки. Несмотря на то, что была начата антибактериальная терапия и дренаж, у него развилась сильная лобная боль и рвота с оценкой комы по Глазго 13 баллов. Магнитно-резонансная томография (МРТ) показала субдуральный скопление в правой височно-теменной области.Ему сделали экстренную трепанацию черепа и субдуральный дренаж.28 Берджесс сообщил о случае эпидурального абсцесса у 20-летней женщины после удаления зуба мудрости.29 Сначала ей поставили диагноз растяжение скелетно-мышечной системы шеи, вызванное осанкой во время операции. Через три дня пациент обратился с жалобой на усиление боли в шее с правой стороны и чувственное онемение правой руки. Через девять дней после операции на МРТ 29 был обнаружен эпидуральный абсцесс справа от C4 / C5 позвонков.
Другая группа представляет субдуральную эмпиему и синдром опоясывающего герпеса (синдром Ханта) 28. В этом случае у 21-летнего мужчины были удалены все четыре третьих моляра. Обнаружен абсцесс, затрагивающий правое крыловидно-нижнечелюстное и суббрюшное пространства и распространяющийся до подвисочной ямки. Несмотря на то, что была начата антибактериальная терапия и дренаж, у него развилась сильная лобная боль и рвота с оценкой комы по Глазго 13 баллов. Магнитно-резонансная томография (МРТ) показала субдуральный скопление в правой височно-теменной области.Ему сделали экстренную трепанацию черепа и субдуральный дренаж.28 Берджесс сообщил о случае эпидурального абсцесса у 20-летней женщины после удаления зуба мудрости.29 Сначала ей поставили диагноз растяжение скелетно-мышечной системы шеи, вызванное осанкой во время операции. Через три дня пациент обратился с жалобой на усиление боли в шее с правой стороны и чувственное онемение правой руки. Через девять дней после операции на МРТ 29 был обнаружен эпидуральный абсцесс справа от C4 / C5 позвонков.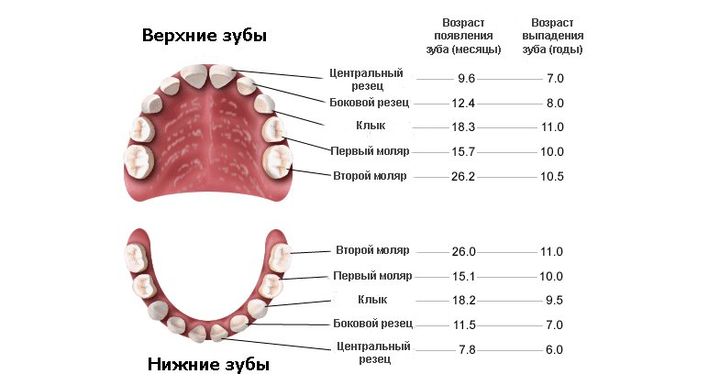 В другом случае абсцесс мозга развился после удаления правого нижнего третьего моляра у 26-летнего мужчины.Ему потребовалась экстренная нейрохирургия и лечение антибиотиками в течение восьми недель.30
В другом случае абсцесс мозга развился после удаления правого нижнего третьего моляра у 26-летнего мужчины.Ему потребовалась экстренная нейрохирургия и лечение антибиотиками в течение восьми недель.30
Смещение третьих моляров и инструментов
Случайное смещение ретенированных третьих моляров, будь то фрагмент корня, коронка или весь зуб, не является обычным явлением во время удаления, но, тем не менее, является хорошо известным осложнением, которое часто упоминается в литературе.31-33,58 Однако имеется лишь ограниченная информация о его заболеваемости и лечении. Смещение зубов / корней нижней челюсти обычно происходит, когда они расположены лингвально, или когда язычная кортикальная пластинка фенестрирована, и при плохой хирургической технике.32 Когда корневой фрагмент «исчезает» во время извлечения, пытаться его извлекать не следует. Необходимо немедленно обратиться к специалисту.34,35 Верхние третьи моляры могут смещаться в подвисочную ямку. 38,39,52,56 В дальнейших отчетах описывается смещение третьего моляра в поднижнечелюстное пространство, 33,38 подъязычное пространство, 39, 40,60 крыловидно-нижнечелюстное пространство, 35,41 латеральное глоточное пространство 42,43 или латеральное шейное пространство. В одном случае симптомы проявились через два месяца.У пациента возник рецидивирующий воспалительный отек в правом поднижнечелюстном пространстве. В течение 14 месяцев тот же стоматолог контролировал лечение антибиотиками. После обширных процедур визуализации и хирургического вмешательства зуб оказался под платизмой. 44 Части стоматологического оборудования или боров также могут быть потеряны в прилегающих тканях. У 35-летней женщины через три недели после удаления зуба 48 возник сильный тризм, отек и боль. В поднижнечелюстном пространстве обнаружен алмазный бор длиной 20 мм.33
38,39,52,56 В дальнейших отчетах описывается смещение третьего моляра в поднижнечелюстное пространство, 33,38 подъязычное пространство, 39, 40,60 крыловидно-нижнечелюстное пространство, 35,41 латеральное глоточное пространство 42,43 или латеральное шейное пространство. В одном случае симптомы проявились через два месяца.У пациента возник рецидивирующий воспалительный отек в правом поднижнечелюстном пространстве. В течение 14 месяцев тот же стоматолог контролировал лечение антибиотиками. После обширных процедур визуализации и хирургического вмешательства зуб оказался под платизмой. 44 Части стоматологического оборудования или боров также могут быть потеряны в прилегающих тканях. У 35-летней женщины через три недели после удаления зуба 48 возник сильный тризм, отек и боль. В поднижнечелюстном пространстве обнаружен алмазный бор длиной 20 мм.33
Дальнейшие необычные осложнения
Moghadam & Caminiti описали нарушение дыхательных путей. 45 У 32-летнего мужчины возник отек мягкого неба из-за кровотечения после удаления зубов 18, 38 и 48. в его стоматологическом кабинете. Компьютерная томография выявила гематому в поднижнечелюстном и латеральном пространстве глотки, что привело к отклонению ротоглотки и сужению дыхательных путей на уровне ротоглотки.Пациент был интубирован в течение двух дней и лечился антибиотиками и высокими дозами стероидов.45 Funayama et. al., 46 сообщают о случае асфиксии, вызванной гематомой после удаления у 71-летнего мужчины. Остановка дыхания произошла через 12 часов после лечения. Гематома затронула поднижнечелюстные, язычные и щечные пространства, что привело к сильному сужению ротоглотки. Wasson et. соавторы сообщили о случае сильного кровотечения во время удаления ретинированного третьего моляра у 60-летнего пациента мужского пола.Более 2 л кровопотери произошли до получения контроля с использованием эмболизации лицевых и нижних альвеолярных артерий.57 В единственном отчете Goshlasby et al. Обсуждалось развитие правостороннего ретробульбарного кровоизлияния после удаления поврежденной правой трети верхней челюсти.
45 У 32-летнего мужчины возник отек мягкого неба из-за кровотечения после удаления зубов 18, 38 и 48. в его стоматологическом кабинете. Компьютерная томография выявила гематому в поднижнечелюстном и латеральном пространстве глотки, что привело к отклонению ротоглотки и сужению дыхательных путей на уровне ротоглотки.Пациент был интубирован в течение двух дней и лечился антибиотиками и высокими дозами стероидов.45 Funayama et. al., 46 сообщают о случае асфиксии, вызванной гематомой после удаления у 71-летнего мужчины. Остановка дыхания произошла через 12 часов после лечения. Гематома затронула поднижнечелюстные, язычные и щечные пространства, что привело к сильному сужению ротоглотки. Wasson et. соавторы сообщили о случае сильного кровотечения во время удаления ретинированного третьего моляра у 60-летнего пациента мужского пола.Более 2 л кровопотери произошли до получения контроля с использованием эмболизации лицевых и нижних альвеолярных артерий.57 В единственном отчете Goshlasby et al. Обсуждалось развитие правостороннего ретробульбарного кровоизлияния после удаления поврежденной правой трети верхней челюсти. моляр. Возникшая в результате гематома вызвала отек правой периорбитальной области и экхимоз с признаками проптоза. Разрез верхней челюсти был расширен, гематома дренирована, кровотечение остановлено. Считалось, что ветвь задней верхней альвеолярной артерии была повреждена во время удаления, и кровотечение было отслежено в орбиту через инфраорбитальную щель.53 Тяжелое интраоперационное или послеоперационное кровотечение — одно из немногих опасных для жизни осложнений, при которых стоматолог может начать лечение. 45
моляр. Возникшая в результате гематома вызвала отек правой периорбитальной области и экхимоз с признаками проптоза. Разрез верхней челюсти был расширен, гематома дренирована, кровотечение остановлено. Считалось, что ветвь задней верхней альвеолярной артерии была повреждена во время удаления, и кровотечение было отслежено в орбиту через инфраорбитальную щель.53 Тяжелое интраоперационное или послеоперационное кровотечение — одно из немногих опасных для жизни осложнений, при которых стоматолог может начать лечение. 45
Грудные осложнения очень редки, но о них сообщалось в литературе.47,48,49,55,61 Sekine et. al., 47 сообщает о случае обширной подкожной эмфиземы с двусторонним пневмотораксом во время удаления левого нижнего третьего моляра у 45-летнего мужчины. Как и во многих случаях эмфиземы, использовался стоматологический наконечник с воздушной турбиной.47-49 Распознать эмфизему средостения после хирургического удаления сложно, поскольку нет абсолютных клинических симптомов и признаков.
Доброкачественное позиционное пароксизмальное головокружение было описано в одном случае после удаления всех третьих моляров 50
ЗАКЛЮЧЕНИЕ
Операция на третьем моляре — очень распространенная процедура, но она связана со многими сопутствующими рисками и осложнениями. К счастью, серьезные осложнения редки, но их необходимо диагностировать и лечить на ранней стадии, чтобы снизить заболеваемость и, возможно, смертность.Для стоматолога общей практики, а также челюстно-лицевого хирурга крайне важно знать все возможные осложнения, связанные с этой процедурой. ОН
Hans Ulrich Brauer, DDS, Dr Med Dent, MA, хирург-стоматолог, Центр стоматологии, имплантологии и челюстно-лицевой хирургии, Лар, Германия. Эл. Почта: [email protected]
Роберт А. Грин, DDS, MD, Msc, FRCD (C), челюстно-лицевой хирург, Стони-Крик, Онтарио. Эл. Почта: [email protected]
Эл. Почта: [email protected]
Брюс Р. Пинн, магистр медицины, DDS, FRCD (C), челюстно-лицевой хирург, Тандер-Бей, Онтарио. Эл. Почта: [email protected]
Oral Health приветствует эту обновленную версию статьи Quimtessence Int 40; 565-72, 2009.
ССЫЛКИ
1. Bui CH, et al. Типы, частота и факторы риска осложнений после удаления третьего моляра. J Oral Maxillofac Surg 2003; 61: 1379-1389.
2.Чьяпаско М. и др. Побочные эффекты и осложнения, связанные с операцией на третьем моляре. Oral Surg Oral Med Oral Pathol 1993; 76: 412-420.
3. Chuang SK, et al. Возраст как фактор риска осложнений операции на третьем моляре. Журнал J Oral Maxillofac Surg 2007; 65: 1685-1692.
4. Фигейредо Р. и др. Инфекции с отсроченным началом после удаления низкого третьего моляра: исследование случай-контроль. Журнал J Oral Maxillofac Surg 2007; 65: 97-102.
Журнал J Oral Maxillofac Surg 2007; 65: 97-102.
5. Jerjes W, et al. Опыт и частота осложнений в хирургии третьего моляра.Head Face Med 2006; 2:14.
6. Kim JC, et al. Незначительные осложнения после операции на третьем моляре: тип, частота и возможные меры профилактики. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2006; 102: 4-11.
7. Hupp JR, et al. Современная челюстно-лицевая хирургия. Глава 9, 5-е издание, Elsevier-Mosby, 2008.
8. Arrigoni J, Lambrecht JT. Komplikationen bei und nach operativer Weisheitszahnentfernung. Schweiz Monatschr Zahnmed 2004; 114: 1271-1279.
9.Блондо Ф., Даниэль Н.Г. Удаление ретинированных третьих моляров нижней челюсти: послеоперационные осложнения и их факторы риска. Дж. Кан Дент Ассош 2007; 73: 325.
10. Чапарро-Авенданьо А.В. и др. Заболеваемость удалением третьего моляра у пациентов от 12 до 18 лет. Med Oral Patol Oral Cir Bucal 2005; 10: 422-431.
Med Oral Patol Oral Cir Bucal 2005; 10: 422-431.
11. Фигейредо Р. и др. Лечение инфекций с отсроченным началом после удаления ретинированного третьего моляра. J Oral Maxillofac Surg 2008; 66: 943-947.
12.Фигейредо Р. и др. Заболеваемость и клинические особенности инфекций с отсроченным началом после удаления третьих моляров нижней челюсти. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2005; 99: 265-269.
13. Kunkel M, et al. Осложнения третьего моляра, требующие госпитализации. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2006; 102: 300-306.
14. Сусарла С.М., Додсон ТБ. Факторы риска трудности удаления третьего моляра. J. Oral Maxillofac Surg 2004; 62: 1363-1371.
15. Voegelin TC, et al.Komplikationen während und nach chirurgischer Entfernung unterer Weisheitszähne. Schweiz Monatschr Zahnmed 2008; 118: 192-198.
16. Sandstedt P, Sörensen S. Neur
сенсорные нарушения тройничного нерва: долгосрочное наблюдение за травматическими повреждениями. Журнал J Oral Maxillofac Surg 1995; 53: 498-505.
17. Blondeau F. Paresthésie: Résultat suite à l’extraction de 455 3e molaires, включая mandibulaires. J Can Dent Assoc 1994; 60: 991-994.
18. Schultze-Mosgau S, Reich RH.Оценка нарушений нижних альвеолярных и язычных нервов после зубочелюстной хирургии и восстановления чувствительности. Int J Oral Maxillofac Surg 1993; 22: 214-217.
19. Кармайкл Ф.А., Макгоуэн Д.А. Частота повреждения нервов после удаления третьего моляра: исследование группы исследований оральной хирургии Западной Шотландии. Br J Oral Maxillofac Surg 1992; 30: 78-82.
20. Руд JP. Необратимое повреждение нижних альвеолярных и язычных нервов при удалении ретинированных третьих моляров нижней челюсти. Сравнение двух методов удаления кости. Бр Дент Дж. 1992; 172: 108-110.
Сравнение двух методов удаления кости. Бр Дент Дж. 1992; 172: 108-110.
21. Valmaseda-Castellón E, et al. Повреждение нижнего альвеолярного нерва после хирургического удаления нижнего третьего моляра: проспективное исследование 1117 хирургических удалений. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2001; 92: 377-383.
22. Мальден, штат Нью-Джерси, Мэйдмент Ю.Г. Повреждение лингвального нерва после удаления зубов мудрости — ретроспективный 5-летний аудит, проведенный стоматологической клиникой. Бр Дент Дж. 2002; 193: 203-205.
23. Wagner KW, et al. Осложненный поздний перелом нижней челюсти после удаления третьего моляра. Quintessence Int 2007; 38: 63-65.
24. Криммель М., Рейнерт С. Переломы нижней челюсти после удаления третьего моляра. Журнал J Oral Maxillofac Surg 2000; 58: 1110-1112.
25. Libersa P, et al. Немедленные и поздние переломы после удаления третьего моляра. Журнал J Oral Maxillofac Surg 2002; 60: 163-165.
Немедленные и поздние переломы после удаления третьего моляра. Журнал J Oral Maxillofac Surg 2002; 60: 163-165.
26. Iizuka T, et al. Переломы нижней челюсти после удаления третьего моляра: ретроспективное клиническое и радиологическое исследование.Int J Oral Maxillofac Surg 1997; 26: 338.
27. Munoz-Guerra MF, et al. Поднадкостничный абсцесс орбиты: необычное осложнение операции на третьем моляре. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2006; 102: 9-13.
28. Ramchandani PL, et al. Субдуральная эмпиема и синдром опоясывающего герпеса (синдром Ханта), осложняющие удаление третьих моляров. Br J Oral Maxillofac Surg 2004; 42: 371.
29. Берджесс Б.Дж. Эпидуральный абсцесс после удаления зубов. Emerg Med J 2001; 18: 231.
30. Revol P, et al. Абсцесс головного мозга и диффузный шейно-лицевой целлюлит: осложнение после удаления третьего моляра. Преподобный Стоматол Чир Максиллофак 2003; 104: 285-289.
Преподобный Стоматол Чир Максиллофак 2003; 104: 285-289.
31. De Biase A, et al. Хирургическое удаление корня третьего нижнего моляра слева после ятрогенного смещения мягких тканей. История болезни. Минерва Стоматол 2005; 54: 389-393.
32.
Huang IY, et al. Смещение третьего нижнего моляра: обзор литературы и предложения по лечению. Журнал J Oral Maxillofac Surg 2007; 65: 1186-1190.
33. Yalcin S, et al. Случайное смещение бора высокоскоростного наконечника во время операции на третьем моляре нижней челюсти: клинический случай. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2007; 105: 29-31.
34. Durmus E, et al. Случайное смещение ретенированных третьих моляров верхней и нижней челюсти. Quintessence Int 2004; 35: 375-377.
35. Huang IY, et al. Хирургическое лечение случайного смещения третьего моляра нижней челюсти в птеригомандибулярное пространство: описание случая. Kaohsiung J Med Sci 2007; 23: 370-374.
Kaohsiung J Med Sci 2007; 23: 370-374.
36. Димитракопулос И., Пападаки М. Смещение третьего моляра верхней челюсти в подвисочную ямку: клинический случай. Quintessence Int 2007; 38: 607-610.
37. Патель М., Даун К. Случайное смещение ретенированных третьих моляров верхней челюсти. Бр Дент Дж 1994; 177: 57.
38. Ozyuvaci H, et al. Случайное смещение третьего моляра нижней челюсти: история болезни. Quintessence Int 2003; 34: 278-280.
39. Koseglu BG, et al. Нижний третий моляр смещен в подъязычное пространство.Челюстно-лицевая радиология 2002; 31: 393.
40. Pippi R, Perfetti G. Языковое смещение всего нижнего третьего моляра. Отчет о случае с предложениями по профилактике и лечению. Минерва Стоматол 2002; 51: 263.
41. Тумулури В., Пунниа-Мурти А. Смещение фрагмента корня третьего моляра в птеригомандибулярное пространство. Aust Dent J 2002; 47: 68-71.
Aust Dent J 2002; 47: 68-71.
42. Esen E, et al. Случайное смещение ретинированного третьего моляра нижней челюсти в латеральное глоточное пространство.Журнал J Oral Maxillofac Surg 2000; 58: 96.
43. Ertas U, et al. Случайное смещение третьего моляра в латеральное пространство глотки. Журнал J Oral Maxillofac Surg 2002; 60: 1217.
44. Gay-Escoda C, et al. Случайное смещение нижнего третьего моляра. Отчет о случае в боковом шейном положении. Oral Surg Oral Med Oral Pathol 1993; 76: 159-160.
45. Moghadam HG, Caminiti MF. Опасное для жизни кровотечение после удаления третьих моляров: история болезни и протокол лечения.Дж. Кан Дент Ассос 2002; 68: 670-674.
46. Funayama M, et al. Смерть от асфиксии, вызванная постэкстракционной гематомой. Am J Forensic Med Pathol 1994; 15: 87-90.
47. Sekine J, et al. Двусторонний пневмоторакс с обширной подкожной эмфиземой, проявившейся во время операции на третьем моляре. Отчет о болезни. Int J Oral Maxillofac Surg 2000; 29: 355-357.
Sekine J, et al. Двусторонний пневмоторакс с обширной подкожной эмфиземой, проявившейся во время операции на третьем моляре. Отчет о болезни. Int J Oral Maxillofac Surg 2000; 29: 355-357.
48. Wakoh M, et al. Компьютерная томография эмфиземы после удаления зуба. Dentomaxillofac Radiol 2002; 29: 201-208.
49.Кейпс Дж. О. и др. Двусторонняя шейно-лицевая, подмышечная и передняя средостенная эмфизема: редкое осложнение удаления третьего моляра. Журнал J Oral Maxillofac Surg 1999; 57: 996-999.
50. D’Ascanio L, et al. Доброкачественное пароксизмальное позиционное головокружение: необычное осложнение удаления коренных зубов. Br J Oral Maxillofac Surg 2007; 45: 176-177.
51. Wagner KW, et al. Осложненный поздний перелом нижней челюсти после удаления третьего моляра. Quintessence Int. 2007; 38: 63-65.
52. Sverzut CR, et al. Удаление третьего корня верхней челюсти, случайно смещенного в подвисочную ямку, с помощью интраорального доступа под местной анестезией: отчет о случае. Журнал J Oral Maxillofac Surg 2009; 67: 316-1320.
Удаление третьего корня верхней челюсти, случайно смещенного в подвисочную ямку, с помощью интраорального доступа под местной анестезией: отчет о случае. Журнал J Oral Maxillofac Surg 2009; 67: 316-1320.
53. Goshtasby P, et al. Ретробульбарная гематома после удаления третьего моляра: история болезни и обзор. Журнал J Oral Maxillofac Surg 2010; 68: 461-464.
54. Hobson DTG, et al. Беременность осложнилась повторным абсцессом головного мозга после удаления инфицированного зуба. Акушерский гинекол 2011; 118: 467-470.
55. Gonzalez-Garcia R, et al. Нисходящий некротический медиастинит после удаления зубов. Рентгенологические особенности и особенности хирургического лечения. J. Craniomaxillofac Surg 2011; 39: 335-339.
56. Shahakbari R, et al. Первое сообщение о случайном смещении третьего моляра нижней челюсти в подвисочное пространство. Журнал J Oral Maxillofac Surg 2011; 69: 1301-1303.
57. Wasson M, et al. Обескровливающее кровотечение после удаления третьего моляра: отчет о случае и обсуждение материалов и методов селективной эмболизации.Журнал J Oral Maxillofac Surg 2012; 70: 2271-2275.
58. Ozer N, et al. Удаление третьего моляра верхней челюсти, перемещенного в крыловидную ямку через интраоральный доступ. Case Rep Dent 2013; 2013: 392148.
59. Kawashima W, et al. Смерть от асфиксии, связанная с постэкстракционной гематомой у
пожилого мужчины. Forensic Sci Int 2013; 228: e47-49.
60. Aznar-Arasa L, et al. Ятрогенное смещение корней третьего моляра нижней челюсти в подъязычное пространство: отчет о 6 случаях. J Oral Maxillofac Surg 2012; 70: e107-115.
61. Chen CH, et al. Осложнения пневмоторакса, пневмомедиастинума и пневмокарда, возникшие в случае удаления зуба мудрости. Рев Порт Пневмол 2012; 18: 194-197.
62. Grau-Manclus V, et al. Переломы нижней челюсти, связанные с хирургическим удалением ретинированных третьих моляров нижней челюсти: отчет об 11 случаях. Журнал J Oral Maxillofac Surg 2011; 69: 1286-1290.
Говорите как ваш стоматолог — Ежедневные стоматологические условия
Вы когда-нибудь задумывались о том, о чем говорит ваш дантист, когда зачитывает кучу случайных чисел? Эти цифры действительно играют важную роль в стоматологии каждый день.Канадская система нумерации зубов используется всеми стоматологами и их персоналом вместе с терминами для описания различных аспектов и поверхностей зуба!
Рот разделен на четыре части, которые мы называем квадрантами. Это упрощает общение внутри стоматологической бригады.
Постоянный прикус :
Квадрант 1 — верхний правый
Квадрант 2 — верхний левый
Квадрант 3 — нижний левый
Квадрант 4 — нижний правый
Первичная прикуса :
Квадрант 5 — верхний правый
Квадрант 6 — верхний левый
Квадрант 7 — нижний левый
Квадрант 8 — нижний правый
Если вы стоите перед кем-то лицом к лицу, тогда квадрант 1 — это ваш левый верхний угол, но для них их квадрант 1 — верхний правый — звучит достаточно просто, правда?
Теперь, когда вы разобрались с частями рта, давайте выпрямим все зубы (это не каламбур).
В постоянном прикусе по восемь зубов в каждом квадранте. Зубы 1 и 2 — это резцы, 3 — клыки, 4 и 5 — оба премоляра, а 6, 7 и 8 — все моляры. 6 -й моляр — ваш первый, 7 -й — ваш второй моляр, а 8 -й — ваш зуб мудрости или третий моляр. При этом во всем постоянном прикусе 32 зуба — вы ведь знаете, да?
После этого определить зуб станет очень просто! Все номера зубов представляют собой комбинацию квадранта и номера зуба.Например, зуб номер 14 будет правым верхним (квадрант 1) премоляром (зуб номер 4). Что читается как «один четыре» вместо «четырнадцать». А как насчет второго нижнего левого моляра? Это будет зуб 38!
Когда у вас есть система нумерации, это еще не все! Стоматологи также описывают зуб или пломбу по его поверхности. Это все поверхности, которые вы можете услышать от своего стоматолога:
M — мезиально, передняя часть зуба
D — дистально, задняя часть зуба
O — окклюзионный, верхушка зуба
B — щечная, внешняя поверхность зуба (щечная сторона)
L — язычная, внутренняя поверхность зуба (язычная сторона)
Наконец, ниже приведены некоторые общие термины, которые вы можете услышать при посещении стоматолога!
Молочные зубы — молочные зубы
Постоянный прикус — зубы взрослого
Maxilla — верхняя челюсть
Нижняя челюсть — нижняя челюсть
Височно-нижнечелюстной сустав (ВНЧС) — сустав, соединяющий основание черепа и нижнюю челюсть
Нёбо — Нёбо
Cusp — Заостренная или приподнятая часть зуба
Interproximal — Между зубами
Эмаль — Внешний слой коронки естественного зуба, покрывающий второй слой, называемый дентином
Пульпа — Внутренний слой зуба, где находится нерв, отвечающий за ощущения в зубе
Камни — Зубной налет, застывший на зубах, который можно удалить только стоматологическим инструментом
Удаление зубного камня — Завершено на приеме по гигиене полости рта, где зубной налет и камень удаляются с помощью стоматологических инструментов
Распад — Также известный как кариес или кариес, это разрушение структуры зуба
Композит — стоматологический полимерный материал, используемый для пломб, иначе известный как пломба «белого / цвета зуба»
Корневой канал — Стоматологическая процедура удаления пульпы зуба
Crown — Возможно, вы слышали, что это называется «колпачок». Это искусственная коронка, сделанная из фарфора, комбинации фарфора и металла или золота, которая изготавливается по индивидуальному заказу и фиксируется на натуральном зубе
Это искусственная коронка, сделанная из фарфора, комбинации фарфора и металла или золота, которая изготавливается по индивидуальному заказу и фиксируется на натуральном зубе
| Код | Дисплей | Определение |
| 0 | Полость рта | Полость рта. |
| 1 | 1 | Постоянные зубы Верхнечелюстная правая. |
| 2 | 2 | Постоянные зубы Верхнечелюстная левая. |
| 3 | 3 | Постоянные зубы Нижняя челюсть правая. |
| 4 | 4 | Постоянные зубы Нижняя челюсть левая. |
| 5 | 5 | Молочные зубы Верхнечелюстная правая. |
| 6 | 6 | Молочные зубы Верхнечелюстная левая. |
| 7 | 7 | Молочные зубы Нижняя челюсть правая.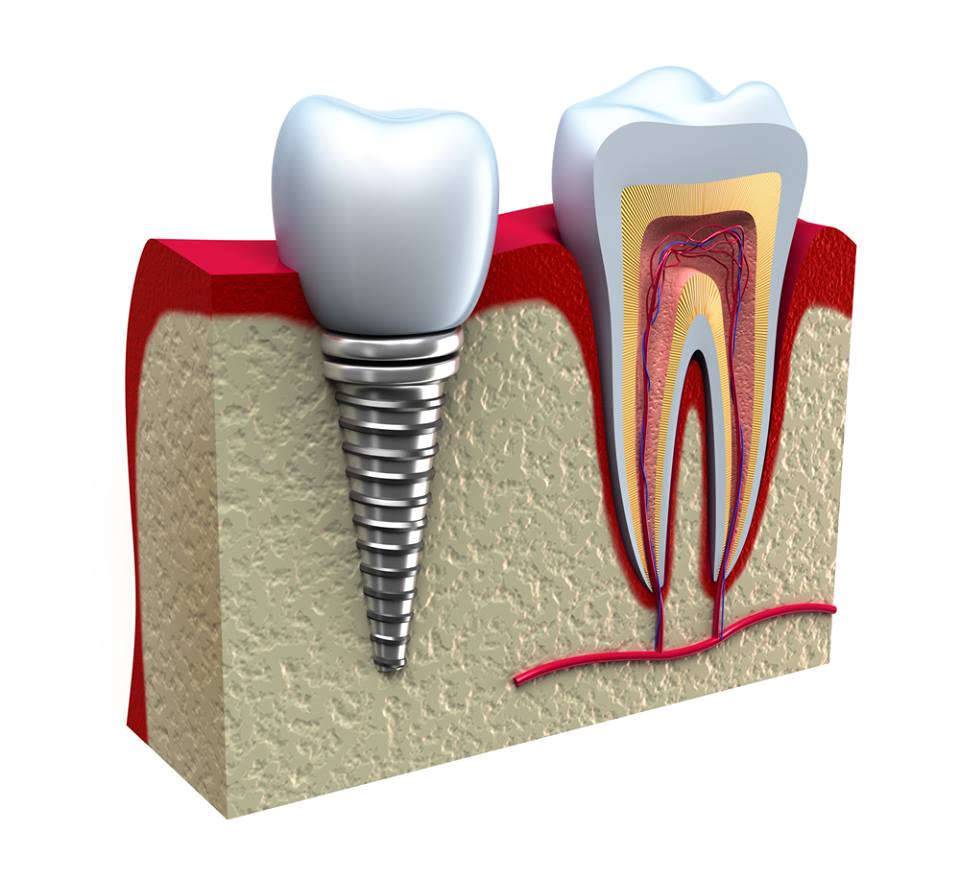 |
| 8 | 8 | Молочные зубы Нижняя челюсть левая. |
| 11 | 11 | Верхний правый зуб 1 от центральной оси, постоянный прикус. |
| 12 | 12 | Верхний правый зуб 2 от центральной оси, постоянный прикус. |
| 13 | 13 | Верхний правый зуб 3 от центральной оси, постоянный прикус. |
| 14 | 14 | Верхний правый зуб 4 от центральной оси, постоянный прикус. |
| 15 | 15 | Верхний правый зуб 5 от центральной оси, постоянный прикус. |
| 16 | 16 | Верхний правый зуб 6 от центральной оси, постоянный прикус. |
| 17 | 17 | Верхний правый зуб 7 от центральной оси, постоянный прикус. |
| 18 | 18 | Верхний правый зуб 8 от центральной оси, постоянный прикус. |
| 21 | 21 | Верхний левый зуб 1 от центральной оси, постоянный прикус. |
| 22 | 22 | Верхний левый зуб 2 от центральной оси, постоянный прикус. |
| 23 | 23 | Верхний левый зуб 3 от центральной оси, постоянный прикус. |
| 24 | 24 | Верхний левый зуб 4 от центральной оси, постоянный прикус. |
| 25 | 25 | Верхний левый зуб 5 от центральной оси, постоянный прикус. |
| 26 | 26 | Верхний левый зуб 6 от центральной оси, постоянный прикус. |
| 27 | 27 | Верхний левый зуб 7 от центральной оси, постоянный прикус. |
| 28 | 28 | Верхний левый зуб 8 от центральной оси, постоянный прикус. |
| 31 | 31 | Нижний левый зуб 1 от центральной оси, постоянный прикус. |
| 32 | 32 | Нижний левый зуб 2 от центральной оси, постоянный прикус. |
| 33 | 33 | Нижний левый зуб 3 от центральной оси, постоянный прикус. |
| 34 | 34 | Нижний левый зуб 4 от центральной оси, постоянный прикус. |
| 35 | 35 | Нижний левый зуб 5 от центральной оси, постоянный прикус. |
| 36 | 36 | Нижний левый зуб 6 от центральной оси, постоянный прикус. |
| 37 | 37 | Нижний левый зуб 7 от центральной оси, постоянный прикус. |
| 38 | 38 | Нижний левый зуб 8 от центральной оси, постоянный прикус. |
| 41 | 41 | Нижний правый зуб 1 от центральной оси, постоянный прикус. |
| 42 | 42 | Нижний правый зуб 2 от центральной оси, постоянный прикус. |
| 43 | 43 | Нижний правый зуб 3 от центральной оси, постоянный прикус. |
| 44 | 44 | Нижний правый зуб 4 от центральной оси, постоянный прикус. |
| 45 | 45 | Нижний правый зуб 5 от центральной оси, постоянный прикус.
|
