Перикоронарит: причины, симптомы, лечение
Что это? Перикоронарит – это заболевание десен, которое возникает в момент прорезывания зуба. Чаще всего образуется вокруг зуба мудрости и может привести к очень печальным последствиям, вплоть до абсцессов и поражений костной ткани.
Как лечить? Существуют разные формы и стадии перикоронарита, однако точный диагноз определяет только врач. В зависимости от этого будет сформирована и стратегия лечения, которая может быть как хирургической, так и медикаментозной.
В этой статье:
- Суть и причины развития перикоронарита
- Виды и стадии перикоронарита
- Симптомы перикоронарита
- Диагностика перикоронарита
- Методы лечения перикоронарита
- Последствия отсутствия лечения и профилактика перикоронарита
Суть и причины развития перикоронарита
Перикоронарит (перикоронит) представляет собой воспаление десен, обычно сопровождаемое их отеком и болезненными ощущениями. Перикоронарит чаще всего возникает при прорезывании зубов мудрости, хотя он может фиксироваться и при замене молочных зубов на постоянные.
Перикоронарит чаще всего возникает при прорезывании зубов мудрости, хотя он может фиксироваться и при замене молочных зубов на постоянные.
Одна из причин подобных осложнений – неправильное развитие зубного ряда, когда росту нового зуба мешает недостаток свободного пространства. Это бывает связано с индивидуальными особенностями строения челюсти, и предпосылками к перикоронариту являются следующие факторы:
- неправильный прикус и вызванное этим смещение зубов, мешающих друг другу;
- природная несоразмерность – крупные зубы и сравнительно небольшие челюстные дуги;
- наличие очень плотной костной ткани в местах прорезывания зубов, например кортикальной пластины;
- другие аномалии челюсти и зубного ряда;
- толстая десневая ткань;
- большое количество налета в карманах десны;
- позднее прорезывание зубов при полностью сложившемся зубном ряде;
- плохое гигиеническое состояние ротовой полости;
- частые стрессы.
Виды и стадии перикоронарита
Выделяется несколько разновидностей перикоронарита в зависимости от течения заболевания и типа воспалительных процессов.
По форме протекания перикоронарит может быть острым и хроническим.
- При остром перикоронарите симптомы имеют ярко выраженный характер: пациента мучают боли в месте прорезывания зуба, и воспалительные процессы развиваются очень быстро, что вызывает проблемы с жеванием и глотанием пищи, а порой даже открывание рта сопровождается болезненными ощущениями.
- Хроническая форма характеризуется приглушенной симптоматикой: небольшие покраснения и отеки тканей десны, незначительное увеличение лимфатических узлов, болевые ощущения слабые или отсутствуют. Также на развитие заболевания может указывать появление неприятного запаха изо рта.
Начать можно с изучения бесплатной подборки материалов, которую подготовили специалисты нашей клиники для спасения ваших зубов от разрушения:
- 7 критических ошибок, которые приводят к потере зубов Ценные рекомендации наших специалистов, о которых вы даже не догадывались
- 10 советов по выбору клиники Основные критерии, которые нужно обязательно соблюдать
- 9 этапов имплантации зубов за 1 день Подробно рассказываем как подготовиться, и как проходит имплантация
- 5 важных шагов в уходе за деснами И о чем постоянно забывают сказать стоматологи
Не мечтайте, а действуйте: сохраните свои зубы здоровыми, порадуйте себя и окружающих привлекательной улыбкой! Успейте скачать подборку материалов бесплатно, скоро мы уберем ее из открытого доступа:
DOC 2,3 мб
PDF 46,4 мб
Уже скачали 12 381
Кроме того, некоторые специалисты выделяют промежуточную форму болезни – подострый перикоронарит.
Тип воспаления позволяет определить три вида перикоронарита – катаральный, язвенный и гнойный.
- Катаральная форма представляет собой более легкий клинический случай: воспалительные процессы присутствуют, лимфоузлы увеличены, однако гнойных выделений нет, и боль в десне возникает только при жевании или пальпации. Дальнейшее развитие болезни зависит от оперативности медицинского вмешательства – при запоздалом лечении возможны осложнения и переход перикоронарита в язвенную или гнойную форму.
- Язвенный перикоронарит – воспалительные процессы охватывают не только место прорезывания зуба, но и соседние участки десны, формируются язвочки, боль может наблюдаться даже без прикосновения к воспаленной зоне.
- Гнойная форма характеризуется тем, что влияет на общее состояние пациента: воспаление затрагивает значительную часть мягких тканей полости рта, включая нёбо и щечные области, язвы прорываются с выделением гноя, лимфоузлы сильно увеличены, болезненные ощущения приобретают постоянный характер и усиливаются при любом движении челюстями, причем боль часто передается в ухо или висок, температура повышается до 38,0 °С, больной чувствует слабость.

Симптомы перикоронарита
Наиболее заметным проявлением перикоронарита служит возникновение болевого синдрома в месте прорезывания зуба, при том что нередко возможна иррадиация боли – распространение ощущений за пределы пораженного воспалением участка десны. При легкой форме перикоронарита боли могут отсутствовать в спокойном состоянии и давать о себе знать только во время жевания и глотания.
При неблагоприятном развитии заболевания воспалительные процессы переходят на окружающие ткани. Основным источником распространения воспалений является капюшон десны, прикрывающий коронку растущего зуба сверху. Сложнее всего, если прорезывающийся зуб занимает неправильное положение и растет под наклоном: в этом случае он не только повреждает десну и костную ткань, но и может давить на корни соседних зубов, вызывая их смещение, а в худшем случае даже разрушение.
Перикоронарит зуба приводит к повышению местной температуры в области десны, но в отдельных случаях и общая температура тела может достигать субфебрильных отметок (до 38 ⁰С). Часто при этом заболевании увеличиваются подчелюстные и околоушные лимфоузлы. Воспаление может повлечь гнойные процессы, сопровождающиеся выделением неприятного запаха изо рта.
Часто при этом заболевании увеличиваются подчелюстные и околоушные лимфоузлы. Воспаление может повлечь гнойные процессы, сопровождающиеся выделением неприятного запаха изо рта.
Пренебрежение лечением вызывает поднадкостничный абсцесс, проявляющийся в скапливании и постоянном выделении гноя. Одновременно с этим будут усиливаться болезненные ощущения, даже при простом открывании рта. В последующем болезнь способна дать осложнения в виде флегмон и остеомиелитов – гнойных воспалений, затрагивающих не только мягкие, но и костные ткани.
Диагностика перикоронарита
Выявление перикоронарита производится врачом-стоматологом на основе стандартных диагностических методов:
- по показаниям пациента определяются возможные причины и условия возникновения болезни;
- осмотр ротовой полости и инструментальное обследование пораженной заболеванием области;
- пальпация мягких тканей очага патологии с целью определить его размеры и подвижность, проверить наличие болезненных ощущений, а также слизистых или гнойных выделений;
- пальпация наружных тканей области шеи и нижней части головы, включая определение состояния региональных лимфоузлов;
- оценка степени открытия ротовой полости и проверка наличия или отсутствия спазма жевательной мышцы;
- в случае необходимости могут использоваться компьютерная томография или ортопантомография.

Для вас подарок! В свободном доступе до 23.03
3 ошибки в уходе за зубами, которые портят всё
Из-за этих ошибок зубы начинают разрушаться на 12 лет раньше
Чтобы получить файл, укажите e-mail: Введите телефон для доступа к файлу:
Файл скачали 100 500 человек
Я подтверждаю согласие на обработку персональных данных
С учетом того, что воспалительные процессы и боли в десне могут указывать на различные стоматологические заболевания, большое значение имеет дифференциальная диагностика, позволяющая отделить перикоронарит от других болезней (например, острого гнойного пульпита или хронического периодонтита).
Основным отличительным признаком служит то, что пульпит и периодонтит поражают полностью прорезавшийся зуб, поврежденный кариесом; в случае же с перикоронаритом источником проблем является непрорезавшийся зуб.
Отличается также и характер боли: при пульпите болезненные ощущения, как правило, более острые и способны охватывать всю челюсть, но слабо реагирующие на движение челюстных мышц; боль же при перикоронарите обычно локализована в области одного зуба, однако при этом нередко наблюдается спазм жевательной мышцы и затрудненное открывание рта.
Очаг воспаления тоже способен указать на диагноз: в случае с периодонтитом он находится в глубине десны, в проекции верхушки зубного корня, а перикоронарит в первую очередь поражает верхнюю часть – капюшон десны. Максимально точную картину могут дать рентгенографические методы: по снимку сразу будет видно, какое положение занимает зуб, находящийся внутри десны.
Методы лечения перикоронарита
Хирургическое лечение
В ряде случаев самый эффективный метод — хирургическое вмешательство.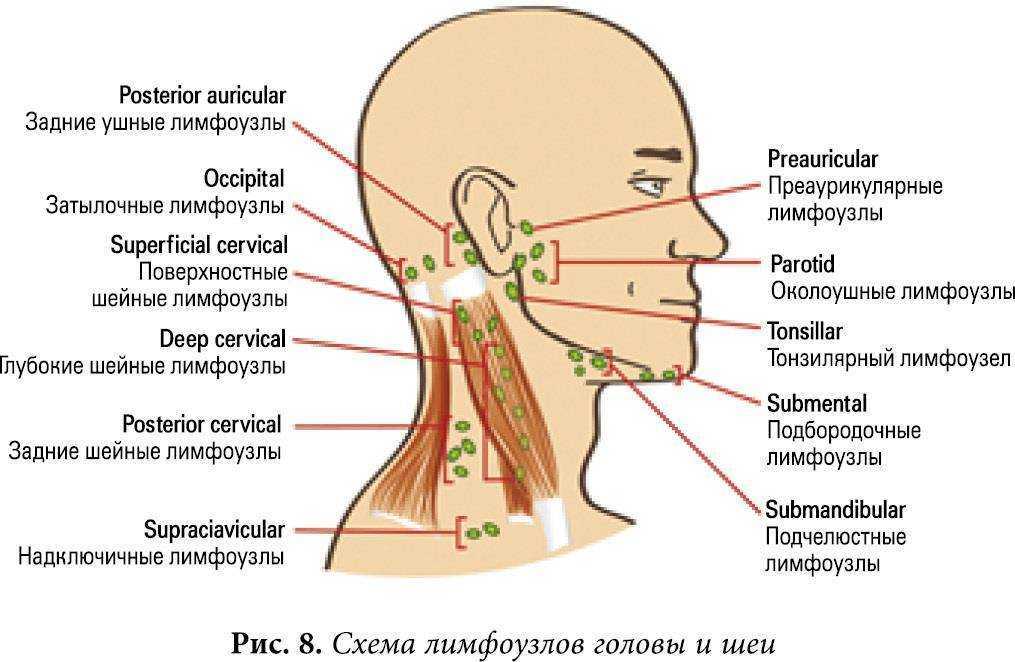 Если перикоронарит связан с заменой молочных зубов на коренные, обычно иссекается наддесневой капюшон, чтобы устранить препятствия для роста зуба. Однако если патология касается зубов мудрости, то возможен вариант с удалением самого зуба, особенно если для него действительно нет достаточного пространства.
Если перикоронарит связан с заменой молочных зубов на коренные, обычно иссекается наддесневой капюшон, чтобы устранить препятствия для роста зуба. Однако если патология касается зубов мудрости, то возможен вариант с удалением самого зуба, особенно если для него действительно нет достаточного пространства.
Иссечение капюшона освобождает путь для прорезывания зуба, позволяет убрать поврежденные мягкие ткани и с помощью раствора антисептика устранить патогенную микрофлору. Успешность процедуры зависит от следующих факторов:
- здоровое состояние прорезывающегося зуба;
- правильное положение зуба – коронкой к десне;
- наличие в зубном ряду пространства, достаточного для расположения еще одной единицы.
Если эти условия соблюдены и прорезыванию зуба мешает только десневая ткань, то иссечение капюшона обычно не вызывает сложностей. При наличии зуба, поврежденного кариесом или кистой, иссечение капюшона выполняется, однако вопрос о его сохранении далее решается врачом в зависимости от клинической ситуации.
Если же зуб растет неправильно и в своем дальнейшем движении он затронет соседние или вызовет нарушение прикуса, то это обычно является показанием к его экстракции. Это наиболее легкий способ избежать осложнений в последующем. С учетом того, что «восьмерки» не несут особой функциональной нагрузки и практически не участвуют в пережевывании пищи, их удаление не повлечет для пациента каких-либо негативных последствий.
Правда, в одном случае зубы мудрости могут приобрести значение – если они в дальнейшем будут использоваться как опора для ортодонтических конструкций, что, впрочем, встречается не слишком часто. Поэтому если зуб мудрости не способен занять правильное положение, то самый безопасный вариант – избавиться от него.
В целом, показаниями для удаления зуба, вызвавшего перикоронарит, являются:
- неэффективность или усугубление сделанного ранее иссечения десневого капюшона;
- нехватка на челюсти места для зуба;
- дистопированный зуб – то есть имеющий неправильную форму или аномальное направление роста;
- повторное формирование десневого капюшона;
- нецелесообразность прорезывания данного зуба.

Экстракция ретинированного зуба, который еще не полностью прорезался, является более сложной процедурой, чем обычное удаление. Если зуб глубоко залегает, то может потребоваться даже пьезоскальпель.
Эта небольшая хирургическая операция проводится под местной анестезией: после экстракции зуба образовавшаяся полость промывается раствором антисептика, а в конце процедуры на разрезанную десну накладываются швы. Полное восстановление обычно занимает до двух недель.
Беременность является противопоказанием к хирургическому лечению, которое применяется лишь как крайняя мера, если консервативная терапия не дает положительного результата. В этом случае, чтобы свести угрозы здоровью матери и плода к минимуму, хирургическое вмешательство лучше проводить в стационаре, и с ходом лечения следует ознакомить специалиста-гинеколога.
Лечение лазером
Наиболее современный метод лечения – лазерная терапия, не требующая разрезания десны и предусматривающая обработку пораженного участка лучом.
Преимущества:
- возможность воздействия через мягкие ткани;
- минимальный риск осложнений от такого лечения;
- луч оказывает на десну противовоспалительное, бактериологическое и обезболивающее воздействие;
- лазерная терапия вызывает приток крови и способствует регенерации тканей;
- отсутствие болезненных ощущений и необходимости использования анестезии.
Лазерная терапия обычно длится 7-10 сеансов; противопоказанием к применению лазера является наличие онкологических заболеваний.
Медикаментозное лечение
Медикаментозная терапия, как правило, используется либо для лечения перикоронарита в легкой форме, когда есть основания полагать, что зуб прорежется без каких-либо патологий, либо в ходе восстановления после хирургического вмешательства. На ранних стадиях заболевания пациентам рекомендуются противовоспалительные и обезболивающие средства – чаще всего в виде полоскания рта специальными препаратами.
После операции назначается прием болеутоляющих средств, антибиотиков и мазей для ускорения регенерации десневой ткани. В ходе реабилитации нужно полоскать ротовую полость антисептиками после каждого приема пищи.
В ходе реабилитации нужно полоскать ротовую полость антисептиками после каждого приема пищи.
Антибиотики актуальны, если в десне наблюдались гнойно-воспалительные процессы. Регенерирующие мази/гели способствуют заживлению мягких тканей в месте рассечения. Кроме того, в первые дни после операции могут наблюдаться болевые ощущения, повышенная температура, что снимается соответствующими препаратами.
В случае появления признаков перикоронарита (воспаление десны, болезненные ощущения и т. п.) не стоит пытаться снять симптомы, самостоятельно принимая лекарственные средства. В первую очередь необходимо обратиться к специалисту, который поставит диагноз и назначит оптимальное лечение.
Последствия отсутствия лечения и профилактика перикоронарита
Порой пациенты полагают, что, перетерпев боль, они дождутся прорезывания зуба, и на этом их проблемы закончатся. На самом деле перикоронарит требует лечения, иначе он может вызвать осложнения и привести к другим заболеваниям ротовой полости. Дело в том, что патогенная микрофлора способна остаться в ткани десны, и воспалительные процессы пойдут вглубь, охватывая даже костные ткани.
Дело в том, что патогенная микрофлора способна остаться в ткани десны, и воспалительные процессы пойдут вглубь, охватывая даже костные ткани.
Возможные осложнения после недолеченного перикоронарита:
- язвенный гингивит;
- околочелюстная флегмона;
- периостит;
- ретромолярный абсцесс;
- остеомиелит.
Хирурги-стоматологи настоятельно рекомендуют при первых симптомах перикоронарита обращаться в специализированные клиники, ведь только врач может назначить верное лечение и предотвратить наступление негативных для здоровья и жизни человека последствий.
Меры профилактики заболевания:
- Удаление зубов мудрости при наличии аномалий их развития.
- Правильный и регулярный уход за полостью рта.
- Своевременные визиты к стоматологу.
Если у вас режется зуб и в десне возникли отеки, проявляются болезненные ощущения, то следует посетить стоматолога и убедиться, что прорезывание идет нормально и вероятность патологии отсутствует. Только обращение к врачу и своевременное начало лечения обеспечат благоприятный прогноз даже при начавшемся заболевании и позволят избежать осложнений.
Только обращение к врачу и своевременное начало лечения обеспечат благоприятный прогноз даже при начавшемся заболевании и позволят избежать осложнений.
Материал основан на исследованиях:
- Шиллинбург. Якоби. Бракетт. Основы препарирования зубов. Для изготовления литых металлических, металлокерамических и керамических реставраций
- Наоши Шито. Хирургия пародонта. Клинический атлас
- Ральф Беллиззи/ Роберт Лушин. Клинический атлас эндодонтической хирургии
5 признаков того, что у вас могут быть осложнения при зубе мудрости
by qui | 30 августа 2017 г. | Заархивировано
Зубы мудрости — это последние четыре из 32 зубов, которые прорезываются последними. По мнению экспертов, эти зубы обычно появляются в возрасте от 17 до 25 лет. Когда одному из этих зубов не хватает места, чтобы прорезаться должным образом, он считается ретинированным. Зубы могут искривляться, наклоняться или смещаться при попытке прорезаться.
Существуют различные степени ретенции зубов мудрости, определяемые по расположению зубов в челюсти. Сдавление мягких тканей происходит, когда коронка зуба проткнула кость, но десна все еще скрывает часть зуба. Когда зуб частично прорезался, но часть зуба остается вдавленной в челюстную кость, это считается частичной ретенцией. Полное защемление происходит, когда зуб полностью заключен в челюстную кость.
Сдавление мягких тканей происходит, когда коронка зуба проткнула кость, но десна все еще скрывает часть зуба. Когда зуб частично прорезался, но часть зуба остается вдавленной в челюстную кость, это считается частичной ретенцией. Полное защемление происходит, когда зуб полностью заключен в челюстную кость.
Ретинированные зубы мудрости не всегда проявляются симптомами, а это значит, что вы могли иметь ретинированные зубы и даже не знать об этом. Если симптомы действительно возникают, это часто является результатом инфицирования или отека десны на верхней части зуба.
Симптомы могут включать:
- Боль или ригидность челюсти вблизи ретинированного зуба.
- Боль или раздражение из-за того, что зуб входит под неправильным углом и трется о язык, щеку, верхнюю или нижнюю часть рта.
- Инфицированная припухлость лоскута ткани десны, образовавшаяся над ретенированным зубом, частично проломившим десну.
Скученность окружающих зубов.
- Кариес или заболевание десен, если недостаточно места для достаточной чистки зуба мудрости и соседних зубов.
- Некоторые люди испытывают ригидность челюстей или увеличение лимфатических узлов на шее.
Если у вас возникли какие-либо из этих симптомов ретинированного зуба мудрости, как можно скорее обратитесь к стоматологу. Ретинированные зубы мудрости, которые не лечатся, могут привести к заболеваниям десен и кариесу. Вы также можете повредить окружающие зубы, включая инфекцию и скученность зубов. В некоторых крайних случаях ретинированные зубы мудрости могут вызывать кисты или даже опухоли.
Регулярные визиты к стоматологу и рентген могут помочь обнаружить пораженные зубы на ранней стадии, прежде чем они начнут проявлять симптомы. В большинстве случаев стоматолог порекомендует операцию по удалению пораженных зубов.
Другие статьи: Советы по защите детей от стоматологических травм
Что вызывает осложнения при прорезывании зубов мудрости?
Здоровые зубы мудрости в правильном положении обычно не вызывают проблем.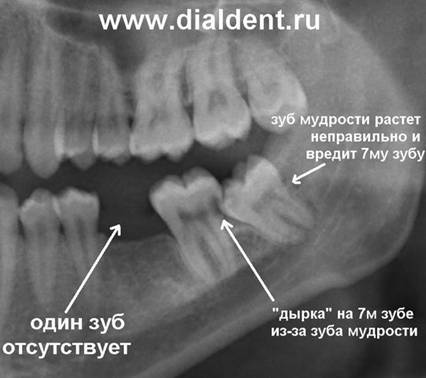 Однако у вас могут возникнуть проблемы, если произойдет одно из следующих событий:
Однако у вас могут возникнуть проблемы, если произойдет одно из следующих событий:
- Зубы мудрости проталкиваются сквозь десны только частично из-за нехватки места. Это может привести к нарастанию над ними лоскута ткани десны. Лоскут может задерживать кусочки пищи и вызывать инфекцию десен.
- Они идут криво или направлены не в ту сторону.
- Твоя челюсть недостаточно велика, чтобы дать им место. Зубы мудрости могут застрять или застрять в челюсти и не прорваться через десны.
- Они так далеко у вас во рту или переполнены, что у вас возникают проблемы с очисткой вокруг них.
- Образуется киста. Это может повредить кость или корни.
Другие статьи: Страхование от несчастных случаев и стоматологическое страхование: Вы застрахованы?
Большинство проблем с зубами мудрости возникают у людей в возрасте от 15 до 25 лет. Люди старше 30 лет обычно не имеют проблем, требующих удаления зубов мудрости.
Вы ищете стоматолога? Что ж, новым пациентам всегда рады в кабинете доктора Джейсона Харви.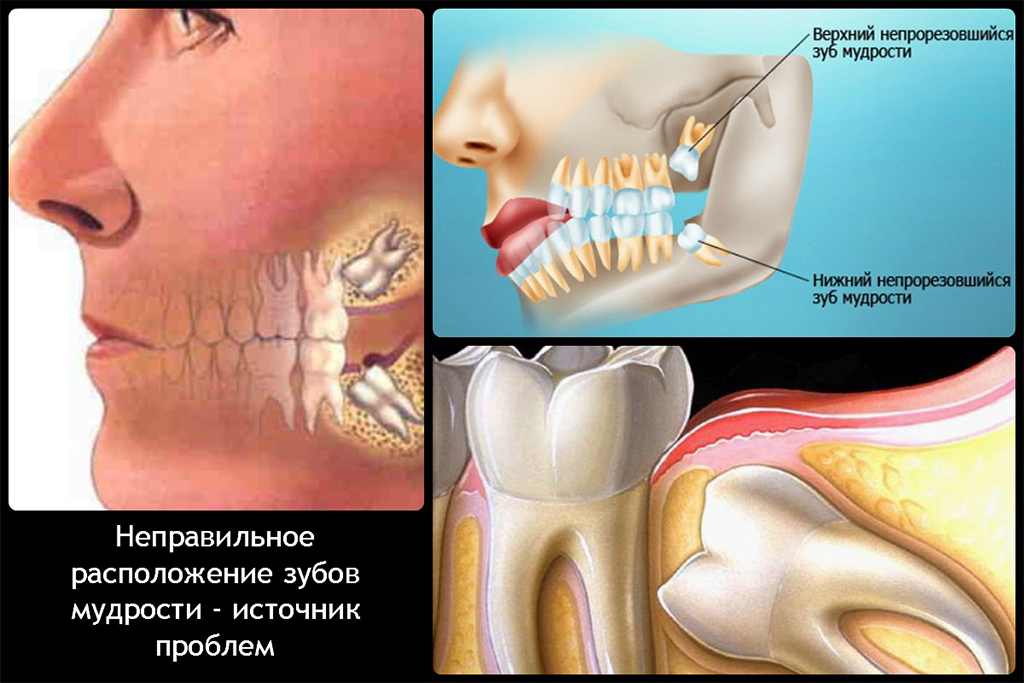 Мы обязуемся относиться к вам с таким же уважением и заботой, как и к каждому из наших уважаемых клиентов.
Мы обязуемся относиться к вам с таким же уважением и заботой, как и к каждому из наших уважаемых клиентов.
Могут ли зубы мудрости вызвать увеличение лимфатических узлов на шее?
Зубы мудрости — это четыре коренных зуба в задней части рта. Часто зубы мудрости удаляют в возрасте 18-24 лет, потому что зубы могут быть ненужными и обычно ретинируются. Есть много причин, по которым доктор Хоуз может рекомендовать удаление зуба мудрости. Одна из причин заключается в том, что ваши зубы ретинированы, что приводит к опуханию лимфатических узлов на шее. В этом сообщении блога мы обсудим возможность опухания лимфатических узлов, вызванного ретинированными зубами мудрости, а также процедуру удаления зубов мудрости и время восстановления. Продолжайте читать, чтобы узнать больше о зубах мудрости.
Почему опухают лимфатические узлы при удалении зуба мудрости?
Одним из признаков того, что стоматологу необходимо удалить зуб мудрости, является увеличение лимфатических узлов.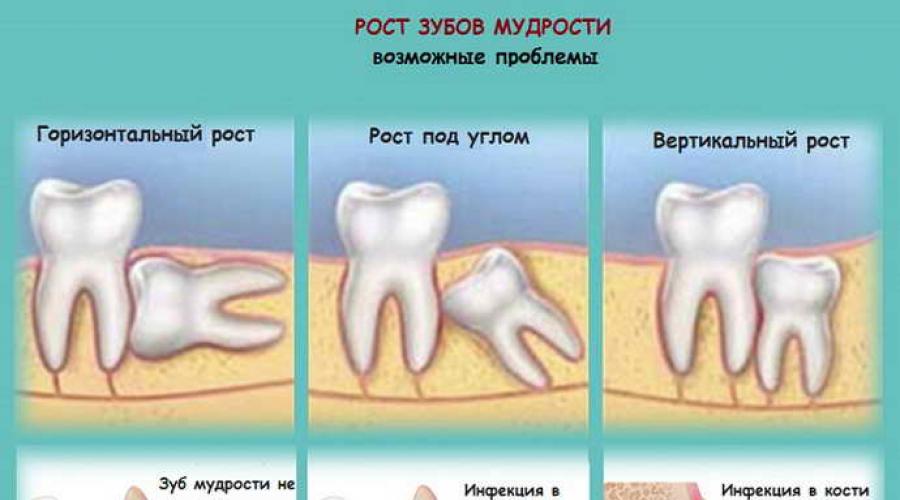 Во-первых, давайте обсудим, что такое лимфатические узлы. Лимфатические узлы расположены по всему телу. Они работают, чтобы очистить организм от бактерий и вирусов. Пациенты часто думают, что лимфатические узлы находятся вокруг головы и шеи. Вокруг головы и шеи расположено много лимфатических узлов, и именно эти лимфатические узлы поражаются при поражении зубов мудрости. Если у вас опухли лимфатические узлы на шее, это может означать, что у вас инфицирован ретинированный зуб мудрости, который необходимо удалить.
Во-первых, давайте обсудим, что такое лимфатические узлы. Лимфатические узлы расположены по всему телу. Они работают, чтобы очистить организм от бактерий и вирусов. Пациенты часто думают, что лимфатические узлы находятся вокруг головы и шеи. Вокруг головы и шеи расположено много лимфатических узлов, и именно эти лимфатические узлы поражаются при поражении зубов мудрости. Если у вас опухли лимфатические узлы на шее, это может означать, что у вас инфицирован ретинированный зуб мудрости, который необходимо удалить.
Симптомы опухших лимфатических узлов от зубов мудрости
Некоторые симптомы опухших лимфатических узлов включают болезненность и боль вокруг лимфатического узла. Отек, еще один признак воспаления и поражения лимфатических узлов, может быть размером с горошину или фасоль. Вы также можете испытывать системные симптомы, такие как насморк, лихорадка и ночная потливость. Позвоните в наш офис сегодня, если вы испытываете какие-либо из этих симптомов, но у вас все еще есть зубы мудрости.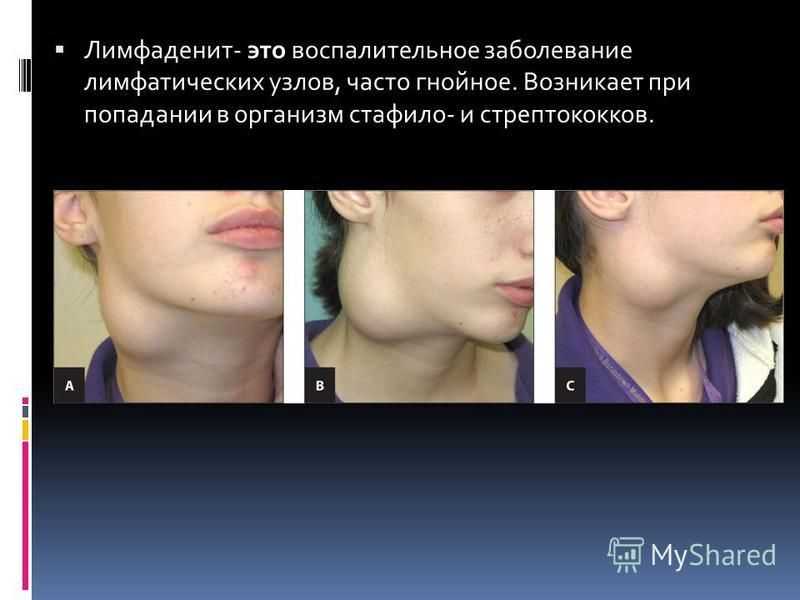 Мы можем помочь вам определить, следует ли нам удалять зубы мудрости.
Мы можем помочь вам определить, следует ли нам удалять зубы мудрости.
Как удаляют зубы мудрости?
Процедура удаления зубов зависит от положения зуба. Если у вас ретинированы зубы мудрости и опухли лимфатические узлы на шее, доктор Хоуз проведет серьезную операцию по удалению зубов мудрости. Он поднимет десны с зубов мудрости во время операции, чтобы обнажить зуб. Затем он вытащит зуб мудрости из лунки. Наконец, доктор Хоуз наложит швы на эту область.
Больно ли удалять зубы мудрости?
При удалении зуба мудрости не должно быть боли. Тем не менее, вы можете почувствовать легкое давление. Перед началом удаления доктор Хоуз обезболит область вокруг зуба. Он также даст вам успокоительные препараты, которые помогут вам расслабиться во время процедуры.
Что делать после удаления зуба мудрости?
В день операции расслабьтесь до конца дня. Расслабление даст вашему рту и телу время на восстановление.
