Атипичная одонталгия — диагностическая и терапевтическая дилемма | Пархоменко Е.В., Нартов С.Э., Карпов Д.Ю.
В статье представлены данные о распространенности, классификации, патогенезе, клинических особенностях, диагностике и лечении атипичной одонталгии
Введение
Атипичная одонталгия (АО) — это необычный, труднокурабельный хронический болевой синдром в орофациальной области. Зачастую у клиницистов различных специальностей (стоматологов, неврологов, челюстно-лицевых хирургов) возникают сложности, связанные с диагностикой этого расстройства. Это объясняется отсутствием объективных клинических и рентгенологических признаков патологии
со стороны зубов. Стало известно, что такие часто применяемые стоматологические процедуры, как лечение каналов и экстракция зуба, представляют потенциальный риск развития АО. Сохраняющаяся впоследствии постоянная боль нередко побуждает стоматологов лечить зубы, несмотря на отсутствие каких-либо патологических находок. Такая терапия часто парадоксально усугубляет боль, а не облегчает ее. Сам по себе диагноз АО может быть крайне сложным в постановке и обычно является диагнозом исключения. Пациенты с трудом принимают такое заключение и назначаемое лечение, зачастую они меняют врачей, у них применяются различные инвазивные методы лечения. Это нередко приводит к обострению боли, а удаление зубов оказывается безрезультатным.
Такая терапия часто парадоксально усугубляет боль, а не облегчает ее. Сам по себе диагноз АО может быть крайне сложным в постановке и обычно является диагнозом исключения. Пациенты с трудом принимают такое заключение и назначаемое лечение, зачастую они меняют врачей, у них применяются различные инвазивные методы лечения. Это нередко приводит к обострению боли, а удаление зубов оказывается безрезультатным.
Терминология и диагностические критерии АО длительно остаются предметом обсуждения среди специалистов [5]. Высказывается мнение, что это название не является подходящим, поскольку оно не дает информации о механизмах боли [6, 7].

Международная ассоциация по изучению боли (The International Association for the Study of Pain — IASP) определила АО как «интенсивную пульсирующую боль» в зубе без серьезной патологии [8].
Классификация АО
Согласно 3-му изданию Международной классификации головной боли (МКГБ-3, 2018), в настоящее время это состояние считается подтипом персистирующей идиопатической боли (13.11 Persistent idiopathic facial pain), относящейся к разделу «Болевые расстройства краниальных нервов и другие лицевые боли». Тем не менее следует отметить, что в МКГБ-3 отсутствуют четко сформулированные диагностические критерии [9].
J. Marbach и К. Raphael в 2000 г. разработали диагностические критерии АО [10]:
Боль локализуется в области лица или описывается пациентом как зубная боль.
Боль описывается как постоянная, тупая, глубокая. Менее 10% пациентов описывают эпизоды спонтанных острых болей, которые накладываются на вышеописанную тупую боль.
После пробуждения отмечается кратковременный (от секунд до минут) период отсутствия боли. Других безболевых периодов нет.
Боль развивается (или продолжается) в течение месяца после эндодонтического лечения или удаления зубов, других медицинских процедур или травм в области лица.
В области стоматологического (или другого) вмешательства (обычно на коже лица, но иногда и в полости рта) значительно снижен порог болевой чувствительности (гипералгезия). В окружающей (большей по площади) зоне часто отмечается менее выраженная гипералгезия.
Боль и парестезии не нарушают сон.
Рентгенологические или лабораторные исследования не выявляют других возможных источников боли.
Примечание: нет зависящих от пола различий по частоте встречаемости. Потеря молочных зубов не приводит к возникновению фантомных зубных болей.
Международным консорциумом темпоромандибулярных расстройств (TMD) были предложены диагностические критерии стойкого дентоальвеолярного болевого расстройства [3].
 По мнению Y. Abiko et al., эти критерии могут быть адаптивными для АО [11].
По мнению Y. Abiko et al., эти критерии могут быть адаптивными для АО [11].Диагностические критерии стойкого дентоальвеолярного болевого расстройства:
Постоянная интенсивная боль по крайней мере 8 ч в день ≥15 дней в месяц в течение ≥3 мес.
Боль определяется в соответствии с критериями IASP (включая дизестезию).
Максимальная боль локализована в определенной дентоальвеолярной области.
Результаты других методов исследования (стоматологический, неврологический осмотр), КТ и/или МРТ не дают дополнительной информации.
При наличии идентифицированного травматического поражения тройничного нерва, согласно МКГБ-3, это состояние также может считаться подформой «13.1.2.3. Болевая посттравматическая тригеминальная невропатия, ранее используемый термин — Anaesthesia dolorosa» [9]. Это односторонняя лицевая или оральная боль после травмы тройничного нерва в сочетании с другими симптомами и/или клиническими признаками дисфункции тройничного нерва.

Диагностические критерии болевой посттравматической тригеминальной невропатии:
Наличие в анамнезе оперативных вмешательств на ипсилатеральной стороне лица и/или в ротовой полости, в сочетании с критерием С.
Имеется идентифицированное травматическое воздействие на тройничный нерв, с клинически выраженными позитивными (гипералгезия, аллодиния) и/или негативными (гипестезия, гипоалгезия) признаками дисфункции тройничного нерва.
Связь с травмой подтверждается следующими критериями:
Боль локализуется в зоне распределения того же
тройничного нерва.
Боль развивается в течение 3–6 мес. после травматического события.
Нет более подходящего соответствия другому диагнозу МКГБ-3.
Эпидемиология
АО встречается у женщин и мужчин различных возрастных групп, но существуют эпидемиологические данные о преобладании среди пациентов женщин в возрасте 40 лет [1, 4, 12–15]. В литературе не описаны случаи АО у детей [1].
В литературе не описаны случаи АО у детей [1].
АО может возникнуть в результате деафференциации волокон тройничного нерва после связанных с зубами процедур или может иметь идиопатическое происхождение.
В анамнезе у многих пациентов имеется указание на стоматологические манипуляции, которые в настоящее время считаются триггерами и факторами риска развития этого состояния. По имеющимся данным, распространенность АО среди пациентов, которым проводилось стоматологическое лечение, составляет 3—6% [1, 16]. Лечение корневых каналов и экстракция зубов являются обычными инвазивными процедурами, которые могут приводить к повреждению терминальных ветвей тройничного нерва. В литературе описаны случаи АО после травмы лица или блокады нижнего альвеолярного нерва [17]. Однако развитию заболевания стоматологические манипуляции предшествовали не во всех случаях.
 Отсутствующая или поздняя диагностика атипичной АО приводит к неоправданной экстракции одного и более зубов, необоснованным операциям, а также к неадекватному медикаментозному лечению.
Отсутствующая или поздняя диагностика атипичной АО приводит к неоправданной экстракции одного и более зубов, необоснованным операциям, а также к неадекватному медикаментозному лечению.
Патофизиология
Одной из главных причин затруднений в диагностике и лечении АО является недостаточное понимание основных патофизиологических механизмов этого расстройства. В то же время наиболее обоснованная из существующих гипотеза свидетельствует, что АО — это вызванная деафферентацией невропатическая боль.
Предполагают, что при инструментальном удалении пульпы происходит повреждение нервных волокон у верхушки корня зуба, приводящее к нарушению или прерыванию периферических афферентных импульсов. При этом деафферентацией называется соматосенсорный дефицит, вызванный недостаточными афферентными импульсами. Другой возможной причиной АО может быть образование травматической невромы в апикальном периодонте.
Известны также некоторые психологические факторы, определяющие предрасположенность человека к развитию хронической боли после лечения и экстракции зуба.
Согласно имеющимся данным, в патофизиологии АО могут участвовать несколько механизмов:
Повышенная экспрессия натриевых каналов в регенерирующих нервных волокнах приводит к усиленной генерации потенциалов действия и эфаптической (без участия медиатора) передачи нервных импульсов к ядрам тройничного нерва.
Высокая частота потенциалов действия и усиленное высвобождение нейротрансмиттеров приводят к центральной сенсибилизации в ЦНС.
Недостаток эндогенной антиноцицептивной модуляции способствует усилению и хронизации боли.
Различные соматосенсорные аномалии, такие как аллодиния, гипералгезия и усиление боли при термическом, механическом и/или химическом раздражении, являются клиническими проявлениями описанных процессов [18].

Клинические проявления
Основная жалоба пациентов — боль в области одного или нескольких зубов или зубной лунки, возникающая после экстракции зуба. Как правило, боль локализуется в нейроанатомической области, где расположен зуб, но неприятное ощущение может распространяться на другие области иннервации тройничного нерва. Пациенты часто испытывают трудности в описании локализации боли.
Боль может варьировать от легкой до интенсивной, нередко меняется со временем, иногда захватывает всю верхнюю или нижнюю челюсть. Обычно АО отмечается в молярах и премолярах, чаще в верхней челюсти, чем в нижней (соотношение 8:2) [11, 19, 20]. По характеру боль может быть полиморфной, но в большинстве случаев описывается как тупая, ноющая, давящая, пульсирующая, глубокая и непароксизмальная [21]. На фоне постоянной боли отмечаются приступы, длящиеся от нескольких минут до нескольких часов и суток (в этом отличие от кратковременных атак простреливающей боли при тригеминальной невралгии).
Течение заболевания, как правило, длительное, и анамнез может насчитывать несколько лет. Диагностические затруднения иногда вызывают пациенты, у которых АО в дебюте напоминала тригеминальную невралгию, а характерный клинический паттерн появился с опозданием.
Из-за отсутствия органических причин АО часто рассматривается как психогенное заболевание, но связь между этим заболеванием и психологическими факторами в настоящее время должным образом не установлена. Некоторые эксперты, напротив, считают, что психологические проблемы являются вторичными по отношению к хронической боли [8].
 В то же время многие исследования подтверждают связь АО с депрессией [22], соматоформным болевым расстройством [23], тревожным расстройством [19], ипохондрией [8].
В то же время многие исследования подтверждают связь АО с депрессией [22], соматоформным болевым расстройством [23], тревожным расстройством [19], ипохондрией [8].В недавнем исследовании A. Miura et al. показано, что около половины пациентов с АО имели сопутствующие психические нарушения (46,2%). Наиболее распространенными были депрессивные (15,4%) и тревожные расстройства (10,1%), биполярное расстройство (3,0%), шизофрения (1,8%). Стоматологические вмешательства в качестве пускового механизма АО указывались у 56,7% пациентов [24].
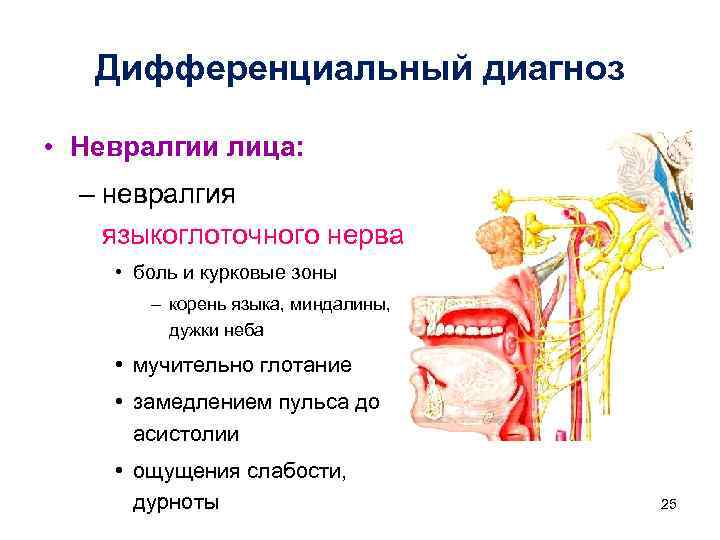
Дифференциальная диагностика
Дифференциальную диагностику АО необходимо проводить с другими заболеваниями, проявления которых локализованы в дентоальвеолярной области.
К числу заболеваний, с которыми важно дифференцировать АО, относят: одонтогенную боль, невралгию тройничного нерва, постгерпетическую невралгию, миофасциальный болевой синдром лица, дисфункцию височно-нижнечелюстного сустава и синуситы (табл. 1, 2) [10, 25, 26]. АО часто ошибочно принимается за нормальное течение послеоперационного периода или последствия челюстно-лицевой травмы.
1, 2) [10, 25, 26]. АО часто ошибочно принимается за нормальное течение послеоперационного периода или последствия челюстно-лицевой травмы.
Лечение
Терапия АО является трудной задачей для врача и иногда становится испытанием для пациента. Практика показывает, что пациент зачастую с трудом принимает диагноз АО, что приводит к многочисленному поиску альтернативных «органических» причин боли, а использование инвазивных стоматологических методов лечения лишь усугубляет проблему.
С учетом отсутствия четкого представления о патофизиологии АО лечение базируется на предполагаемых концепциях посттравматической дентоальвеолярной нейропатии в условиях дисфункции антиноцицептивной системы, сопряженной с психическими расстройствами — тревогой и депрессией. Мультидисциплинарный подход к ведению данной категории больных представляется наиболее рациональным [24].
Вся имеющаяся информация о лечении АО базируется на результатах единичных рандомизированных контролируемых исследований (РКИ), описаниях отдельных клинических случаев, согласованном мнении экспертов, а в лечении используются препараты, применяемые для лечения нейропатической боли [27].
После постановки диагно за АО важно предоставить пациенту информацию о заболевании, предупредив инвазивные методы лечения, включая экстракцию зубов, т. к. подобные процедуры в большинстве случаев неэффективны и утяжеляют болевой синдром. Ведение дневника боли пациентом считается полезным, т. к. позволяет детальнее оценить динамику симптомов на фоне лечения, а также выявить триггеры боли, что особенно важно при изменении терапии [27, 28].
Топическая (местная) анестезия. Использование смеси лидокаина 6% + прилокаина, особенно в сочетании с местным применением (аппликацией) капсаицина 0,025% (не зарегистрирован в РФ) 2 р./сут по 3 мин на протяжении 4-х нед., показало свою эффективность для лечения АО [29, 30].
Местная анестезия лидокаином показала значительное, но неполное облегчение боли у пациентов с АО, эффект отмечался через 15–125 мин после введения препарата и был непродолжительным [31]. Клинически значимый результат наблюдался у пациентов с более выраженными проявлениями периферической невропатии, наличием аллодинии, что может свидетельствовать о вариативности патогенетической реакции АО [11]. По некоторым данным, медикаментозная блокада шейных симпатических ганглиев с фентоламином (не зарегистрирован в РФ) была эффективна при нейропатической орофациальной боли, и это может говорить о вкладе автономной нервной системы в патогенез боли [27, 32].
По некоторым данным, медикаментозная блокада шейных симпатических ганглиев с фентоламином (не зарегистрирован в РФ) была эффективна при нейропатической орофациальной боли, и это может говорить о вкладе автономной нервной системы в патогенез боли [27, 32].
Ботулинический токсин типа А (БТА), данные об эффективности которого приводят M.L. Cuadrado et al., применяли для лечения рефрактерной АО. Четырем пациентам (двум женщинам и двум мужчинам) проводились инъекции в мягкие ткани десны, у некоторых — в твердое небо и верхнюю губу. Общая доза составляла 15–30 ЕД на процедуру, все пациенты получали значительное облегчение при полном или почти полном уменьшении боли. Анальгетический эффект проявлялся после латентного периода от 3 до 14 дней и сохранялся в течение 2–6 мес. О каких-либо значимых побочных явлениях не сообщалось [33].
В недавнем открытом исследовании у 9 пациентов также отмечался положительный эффект при использовании onabotulinumtoxin A, у всех больных в группе исследования отмечалось 50% уменьшение болевого синдрома, медиана снижения максимальной боли после лечения по Цифровой рейтинговой шкале боли составила 6 баллов. Отмечалось отсроченное наступление терапевтического эффекта продолжительностью 2–15 дней, длительность эффекта составила, как и в прошлом исследовании, от 2 до 6 мес. Значимых нежелательных эффектов также не отмечалось [34].
Отмечалось отсроченное наступление терапевтического эффекта продолжительностью 2–15 дней, длительность эффекта составила, как и в прошлом исследовании, от 2 до 6 мес. Значимых нежелательных эффектов также не отмечалось [34].
Трициклические антидепрессанты (ТЦА) оказались эффективны при АО, как и при некоторых других орофациальных болях, при этом эффект потенцировали нейролептики — фенотиазины (перфеназин или трифлуоперазин). Чаще всего применялся амитриптилин в дозе 25–100 мг/сут [17, 35, 36]. Из других ТЦА описывают эффективное использование имипрамина, нортриптилина (не зарегистрирован в РФ) [36].
Селективные ингибиторы обратного захвата серотонина и норадреналина (СИОЗСН). Механизм анальгетического действия аналогичен таковому ТЦА, но СИОЗСН обладают лучшим профилем безопасности. Эффективность милнаципрана была продемонстрирована в исследовании М. Ito et al. (2010) у 36 пациентов с хронической орофациальной болью (синдром «горящего рта» (СГР) и АО). Доза милнаципрана титровалась от 15 мг до 100 мг/сут. Боль оценивали с использованием визуальной аналоговой шкалы, а симптомы депрессии — с использованием шкалы оценки депрессии Гамильтона в начале исследования и в течение 1, 2, 4, 6, 8, 10 и 12 нед. лечения. Лечение милнаципраном привело к значительному уменьшению хронической боли в орофациальной области независимо от одновременных симптомов депрессии [37]. Схожие результаты были получены в отношении дулоксетина у больных с хронической орофациальной болью (АО и СГР), при этом анальгетический эффект также был не связан с депрессивным действием [38, 39].
Доза милнаципрана титровалась от 15 мг до 100 мг/сут. Боль оценивали с использованием визуальной аналоговой шкалы, а симптомы депрессии — с использованием шкалы оценки депрессии Гамильтона в начале исследования и в течение 1, 2, 4, 6, 8, 10 и 12 нед. лечения. Лечение милнаципраном привело к значительному уменьшению хронической боли в орофациальной области независимо от одновременных симптомов депрессии [37]. Схожие результаты были получены в отношении дулоксетина у больных с хронической орофациальной болью (АО и СГР), при этом анальгетический эффект также был не связан с депрессивным действием [38, 39].
Антиконвульсанты (противосудорожные препараты) активно используются при многих нейропатических болевых синдромах в орофациальной области [28]. По данным систематического обзора об эффективности антиконвульсантов для лечения орофациальной боли, габапентин оказывал положительный эффект при хроническом болевом синдроме с вовлечением жевательных мышц [40, 41]. Местное применение клоназепама было эффективно при СГР [42], ламотриджин уменьшал боль при рефрактерной невралгии тройничного нерва [43], карбамазепин зарекомендовал себя как препарат первой линии при невралгии тройничного нерва [28, 44].
Что касается АО, то в настоящее время недостаточно данных об эффективности противосудорожных препаратов при данном расстройстве, несмотря на предполагаемый механизм нейропатии. Некоторые эксперты высказывают мнение, что лучший ответ на терапию при АО следует ожидать от антидепрессантов, а не от антиконвульсантов [11]. Опиоидные наркотические анальгетики, такие как оксикодон, меперидин, морфий с контролируемым высвобождением и метадон (не зарегистрирован в РФ), показали только умеренный эффект при АО и поэтому должны использоваться только при неэффективности других средств [27].
В одном рандомизированном плацебо-контролируемом перекрестном исследовании было показано облегчение боли у пациентов с АО при внутривенном введении S-кетамина и фентанила [45].
Заключение
Таким образом, АО остается диагнозом исключения, допускающим установление лишь после тщательного обследования и исключения других локализованных в орофациальной области заболеваний.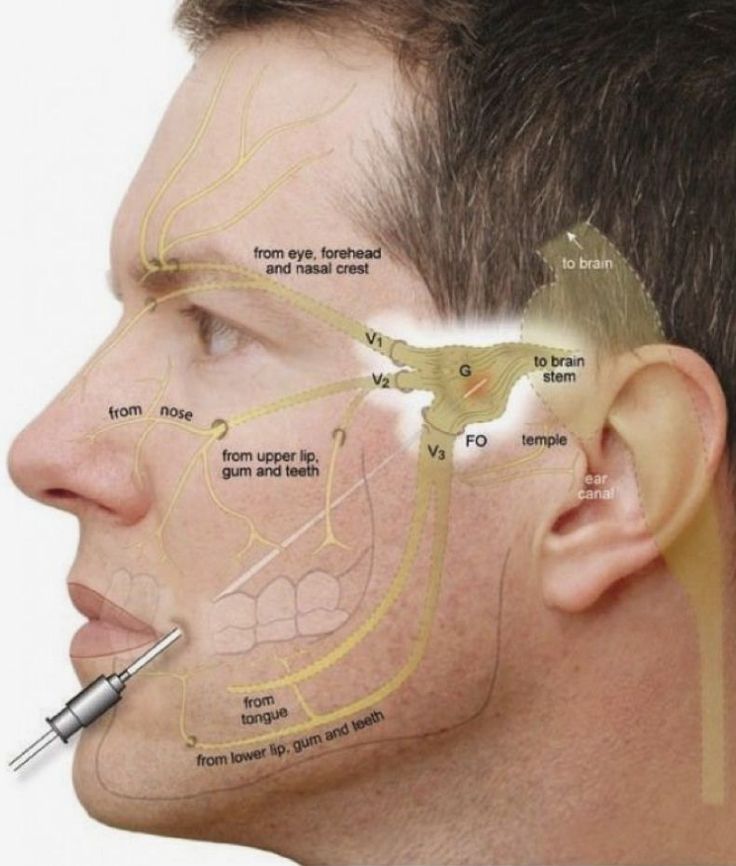 Стоматологи и неврологи должны понимать важность ранней диагностики АО и направления таких труднокурабельных пациентов к специалистам по боли. Необходимо предоставить информацию пациенту о негативном влиянии дальнейших стоматологических инвазивных процедур на течение заболевания, подобную ситуацию можно описать шахматным термином «цуцванг», когда любой ход игрока ведет к ухудшению его позиции.
Стоматологи и неврологи должны понимать важность ранней диагностики АО и направления таких труднокурабельных пациентов к специалистам по боли. Необходимо предоставить информацию пациенту о негативном влиянии дальнейших стоматологических инвазивных процедур на течение заболевания, подобную ситуацию можно описать шахматным термином «цуцванг», когда любой ход игрока ведет к ухудшению его позиции.
Неврит тройничного нерва: причины, симптомы и лечение
Неврит тройничного нерва – это заболевание воспалительного характера, вовлекающее ветвь, отвечающую за иннервацию лица и зубов. Причин развития патологического процесса множество. Сложность в том, что неврит нужно лечить сразу, как только появились первые симптомы нарушения. В противном случае могут развиться осложнения, избавиться от которых будет крайне сложно.
Что такое тройничный нерв?
Тройничный нерв проходит по боковой стороне лица, относится к группе черепных нервов и считается самым крупным по своей функциональности. Он иннервирует кожу и мышцы лица, зубы, ткани челюсти и даже контролирует работу слюнных желез.
Он иннервирует кожу и мышцы лица, зубы, ткани челюсти и даже контролирует работу слюнных желез.
Важно отметить, что многие пациенты путают лицевой нерв и тройничный. Лицевой также относится к группе черепных, но он менее крупный, проходит поверхностно и отвечает за иннервацию поверхностно расположенных тканей, то есть несет ответственность за мимику. Он тоже может воспалиться, но клиника будет иная.
Также встречается такое понятие, как тройничный нерв зуба. Это тоже ошибочное название, так как в зубах нет тройничного нерва. Но он проходит максимально близко к корням зубов и в некоторых случаях может быть поврежден в ходе той или иной процедуры, например удаления.
Невралгия и неврит тройничного нерва
Сразу стоит отметь, что неврит и невралгия отличаются. Оба заболевания вовлекают тройничный нерв, но механизм развития нарушения различный. Неврит – это воспалительный процесс, на что указывает и название патологии. Невралгия – это нарушение функции определенной ветви в результате сопутствующих болезни либо воздействия извне. Поэтому структурные изменения отмечаются именно при неврите, а при невралгии таких нарушений нет.
Поэтому структурные изменения отмечаются именно при неврите, а при невралгии таких нарушений нет.
Примечательно, что обе патологии могут развиваться одновременно. Но неврит врачи считают более опасным, так как он поражает всю структуру тканей, а при запущенных случаях может привести к необратимым изменениям.
Определить поражение тройничного нерва можно в ходе диагностики. Она достаточно сложная и длительная. В первую очередь, назначается рентгенограмма и КТ. Тоже эффективной является электромиография. Для выявления выраженности воспаления показаны лабораторные исследования крови и мочи.
Причины воспаления тройничного нерва
Спровоцировать воспаление может огромное количество причин. Их все можно разделить на несколько групп:
- Инфекционные процессы. Особенно часто возникает заболевание нервных ветвей на фоне туберкулеза, гриппа. Хронические патологии тоже могут стать провоцирующим фактором. Реже патология развивается на фоне аллергической реакции или опухолей в головном мозге.
 При последних возможно сдавление ветки.
При последних возможно сдавление ветки. - Травмы. Это может быть травма основания черепа либо челюсти в результате удара. Это приводится к разрыву или повреждению ветки.
- Стоматологические заболевания. Особенно большая группа. Вызвать воспаление может запущенная форма пульпита, пародонтита, формирование кист за пределами апекса. Все эти нарушения сопровождаются воспалительным процессом, который может распространиться на окружающие ткани, в том числе и тройничный нерв. Здесь же стоит упомянуть повреждение ветки нерва в ходе удаления корня, установки импланта или протеза.
- Иные факторы. В некоторых случаях нерв может начать болеть на фоне выраженного стресса, после переохлаждения, отравления, на фоне снижения иммунитета.
Симптомы воспаления тройничного нерва
Уже из названия понятно, что нерв имеет три ветки. Редко воспаление вовлекает сразу все ответвления. Наиболее часто поражается периферия верхнечелюстной ветки. Это объясняет тот факт, что на заболевание может указывать такой симптом, как боль во время пережевывания пищи или во время чистки зубов.
Болевой синдром дополняется изменением работы лицевых мышц. Может отмечаться снижение чувствительности и только на последних стадиях возникает парез мышц лица, что объясняется атрофией нерва.
Помимо перечисленного, пациенты могут отмечать признаки общей интоксикации. Это повышение температуры, до субфебрилитета и слабость. Кроме того, возможно снижение слуха, нарушение вкуса, повышенное слюноотделение, слезоточивость. В случае, если температура была в пределах нормы в течение определенного времени, но начинает нарастать, можно заподозрить распространение воспаления на окружающую область и прогрессирование патологии.
Боль при неврите тройничного нерва
Как правило, боль локализуется там, где расположен пораженный нерв. Она очень выраженная, резкая. В то же время, в редких случаях, когда, например, на фоне простуды воспаляется весь тройничный нерв, боль будет ноющей, но постоянной и изматывающей. Особенно часто такая ситуация наблюдается, если болезнь уходит в хроническую форму. В некоторых случаях боль может локализоваться исключительно в области зуба. При этом пациент начинает подозревать зубные болезни. Только врач сможет определить зону поражения нерва и подобрать метод лечения.
В некоторых случаях боль может локализоваться исключительно в области зуба. При этом пациент начинает подозревать зубные болезни. Только врач сможет определить зону поражения нерва и подобрать метод лечения.
Тригеминальная невропатия, как и любое поражение нервной системы, требует обязательного обращения к врачу. Приступ может протекать как со слабо выраженной болью, так и с ярким симптомами, когда боль не успокаивается ни одним препаратом. Нередко заболевание становится причиной обращения пациентов в стоматологическую клинику с желанием удалить зуб. В то же время, удаление не дает никаких изменений. Опытный врач сможет отличить неврит от зубной боли, соответственно, лечить обе патологии придется разными способами.
При воспалении нерва, как правило, назначаются лекарственные препараты. Это анальгетики, спазмолитики, противовоспалительные средства. Используются они как местно, так и в форме инъекций. Отличный результат дают блокады. Но одним методом ограничиваться нельзя. Эффективными будет физиолечение. Проводить терапию нужно длительно. Только так можно будет вылечить патологию и восстановить чувствительность и иннервацию на участке.
Эффективными будет физиолечение. Проводить терапию нужно длительно. Только так можно будет вылечить патологию и восстановить чувствительность и иннервацию на участке.
Невралгия тройничного нерва | нидирект
Невралгия тройничного нерва — это внезапная сильная лицевая боль (поражающая лицо). Его часто описывают как острую стреляющую боль или как удар током в челюсть, зубы или десны. Обратитесь к своему терапевту, если вы испытываете частые или постоянные лицевые боли, а стоматолог исключил какие-либо стоматологические причины.
Симптомы невралгии тройничного нерва
Основным симптомом невралгии тройничного нерва являются внезапные приступы сильной острой стреляющей боли в лице. Это может длиться от нескольких секунд до двух минут.
Боль часто описывается как мучительная, похожая на удар током.
Невралгия тройничного нерва обычно поражает одну сторону лица. В редких случаях это может поражать обе стороны, хотя и не одновременно.
Боль может быть в зубах, нижней челюсти, верхней челюсти, щеке и, реже, во лбу или в глазу.
После того, как основная сильная боль прекратилась, вы можете почувствовать легкую боль или чувство жжения. У вас также может быть постоянная пульсация, боль или жжение между приступами.
Вы можете испытывать регулярные приступы боли в течение нескольких дней, недель или месяцев. Иногда боль может полностью исчезнуть и не возвращаться в течение нескольких месяцев или лет. Этот период известен как ремиссия.
В тяжелых случаях невралгии тройничного нерва приступы могут повторяться сотни раз в день, периоды ремиссии могут отсутствовать.
Триггеры симптомов
Приступы невралгии тройничного нерва могут быть вызваны определенными действиями или движениями, такими как:
- Talking
- Улыбка
- Чув
- Чисти зубы
- Промывание лица
- Светлый штрих
- Брить
- вибрация, например, при ходьбе или в поездке на машине
Боль может возникать спонтанно без какого-либо триггера.
Жизнь с невралгией тройничного нерва может быть очень сложной. Это может оказать значительное влияние на качество жизни человека, приводя к таким проблемам, как потеря веса, изоляция и депрессия.
Когда обращаться за медицинской помощью
Обратитесь к врачу общей практики, если вы испытываете частые или постоянные лицевые боли. Это особенно важно, если стандартные обезболивающие, такие как парацетамол и ибупрофен, не помогают, а стоматолог исключил какие-либо стоматологические причины.
Ваш врач общей практики попытается выявить проблему. Они спросят о ваших симптомах и исключат состояния, которые могут быть причиной вашей боли.
Диагностика невралгии тройничного нерва может быть затруднена, и для подтверждения диагноза может потребоваться несколько лет.
Причины невралгии тройничного нерва
Невралгия тройничного нерва обычно вызывается компрессией тройничного нерва. Это нерв внутри черепа, который посылает ощущения боли и прикосновения от вашего лица, зубов и рта в ваш мозг.
Компрессия тройничного нерва обычно вызывается сдавлением соседним кровеносным сосудом части нерва внутри черепа.
В редких случаях невралгия тройничного нерва может быть вызвана повреждением тройничного нерва в результате основного заболевания, такого как рассеянный склероз (РС) или опухоль.
Обычно приступы боли вызываются действиями, предполагающими легкое прикосновение к лицу, такими как умывание, прием пищи и чистка зубов.
Они также могут быть вызваны ветром – даже легким ветерком или кондиционированием воздуха – или движением лица или головы. Иногда боль может возникать вообще без какого-либо триггера.
Кто болеет
Неясно, сколько людей страдает невралгией тройничного нерва, но считается, что это редкость.
Невралгией тройничного нерва чаще страдают женщины, чем мужчины. Обычно это начинается в возрасте от 50 до 60 лет. Это редко встречается у взрослых моложе 40 лет.
Лечение невралгии тройничного нерва
Невралгия тройничного нерва обычно является длительным заболеванием. Периоды ремиссии часто становятся короче с течением времени. Большинство случаев можно контролировать с помощью лечения, по крайней мере, в некоторой степени. Ваш врач общей практики или невролог обсудит с вами варианты лечения.
Периоды ремиссии часто становятся короче с течением времени. Большинство случаев можно контролировать с помощью лечения, по крайней мере, в некоторой степени. Ваш врач общей практики или невролог обсудит с вами варианты лечения.
Существует ряд небольших хирургических процедур, которые можно использовать для лечения невралгии тройничного нерва, но они, как правило, эффективны только в течение нескольких лет.
Постгерпетическая невралгия
Постгерпетическая невралгия является более распространенным типом нервных болей, которые обычно развиваются в области, ранее пораженной опоясывающим лишаем.
- Узнайте больше о невралгии тройничного нерва на веб-сайте NHS
Другие полезные ссылки
- Как пользоваться услугами здравоохранения
Помогите улучшить эту страницу — отправьте отзыв
Для использования этой формы у вас должен быть включен JavaScript.
Что ты хочешь делать?сообщить о проблеме
оставить отзыв
задать вопрос
Сообщить о проблемеКакую проблему вы нашли на этой странице? (Отметьте все подходящие варианты)
Ссылка, кнопка или видео не работают
Орфографическая ошибка
Информация отсутствует, устарела или неверна
Я не могу найти то, что ищу
Другая проблема
сообщения
Расскажите нам подробнее о проблеме с веб-сайтом nidirect.
Введите свой отзыв
О чем ваш вопрос?Выберите тему для своего вопроса: — Выберите -Рыболовная ловляПреимуществаСвидетельства о рожденииСиний значокКарьераКомпенсация в связи с дорожной проблемойДетское содержаниеСвидетельства о гражданском партнерствеКоронавирус (COVID-19)Свидетельство о вакцинации против COVIDПроверки судимостей (AccessNI)Свидетельства о смертиПособие на содержание образованияПрава на трудоустройствоHigh Street Spend Local SchemeСвидетельства о бракеПрямой счет на автомобильный транспортПаспортУведомления о штрафахПенсииSmart — исторические записи с оценкой стоимости и дорог вопрос о другом
Что делать дальше
Нейропатическая лицевая или зубная боль
- Опубликовано 15 апреля 2021 г.
- Значок / Бирюзовый / print@1x Распечатать
В чем причина моей боли?
Нейропатическая боль — это хроническое болевое состояние, которое относится ко всем болям, инициированным или вызванным поражением или дисфункцией нервной системы. Невралгия тройничного нерва, атипичная одонталгия (фантомная зубная боль), синдром жжения во рту, травматические невропатии, постгерпетическая невралгия и комплексный регионарный болевой синдром являются нейропатическими болевыми состояниями в орофациальной области. Когда вы впервые испытываете боль в лице, вполне логично, что вы или ваш врач заподозрите проблему с зубами как причину боли. Чтобы быстро поставить правильный диагноз, необходимо определить, есть ли у вас проблемы с зубами или невропатическая лицевая боль.
Невралгия тройничного нерва, атипичная одонталгия (фантомная зубная боль), синдром жжения во рту, травматические невропатии, постгерпетическая невралгия и комплексный регионарный болевой синдром являются нейропатическими болевыми состояниями в орофациальной области. Когда вы впервые испытываете боль в лице, вполне логично, что вы или ваш врач заподозрите проблему с зубами как причину боли. Чтобы быстро поставить правильный диагноз, необходимо определить, есть ли у вас проблемы с зубами или невропатическая лицевая боль.
Классическая невралгия тройничного нерва связана с патологическим контактом кровеносных сосудов и нервов в зоне входа корешка тройничного нерва в ствол головного мозга. Типичные болевые симптомы характеризуются внезапными приступами колющей боли. Атипичная одонталгия, также известная как фантомная зубная боль или невропатическая орофациальная боль, характеризуется хронической болью в зубе или зубах или в месте, где зубы были удалены или после эндодонтического лечения, без установления причины. Со временем боль может распространяться на более широкие области лица или челюсти.
Со временем боль может распространяться на более широкие области лица или челюсти.
Боль называется «атипичной», потому что это другой тип боли, чем типичная зубная боль. Типичная зубная боль приходит и уходит и усиливается при воздействии на зуб горячей или холодной пищи или питья и/или при жевании или прикусывании пораженного зуба. Существует идентифицируемая причина, такая как кариес, заболевание пародонта или травма зуба, и боль предсказуемо уменьшается при лечении пораженного зуба.
Атипичная одонталгия
При атипичной одонталгии боль описывается как постоянная пульсирующая или ноющая боль в зубе, зубах или месте удаления, которая является стойкой и непрекращающейся и на которую существенно не влияет воздействие горячей или холодной пищи или питья , или жевать или кусать. Боль может или не может быть облегчена инъекцией местного анестетика. Интенсивность боли может варьироваться от очень легкой до очень сильной.
Как правило, нет никакой идентифицируемой причины, объясняющей боль, и она часто возникает после или связана с каким-либо стоматологическим вмешательством в анамнезе, например, с удалением корневого канала или удалением зуба. Иногда боль может возникать без всякой причины. Боль ощущается в зубе или зубах и сохраняется, несмотря на лечение, направленное на облегчение боли, такое как пломбирование, корневой канал или даже удаление. Это часто создает неприятную и запутанную ситуацию как для пациента, так и для стоматолога и может привести к все большему и большему количеству стоматологических процедур, ни один из которых не является эффективным для облегчения боли.
Иногда боль может возникать без всякой причины. Боль ощущается в зубе или зубах и сохраняется, несмотря на лечение, направленное на облегчение боли, такое как пломбирование, корневой канал или даже удаление. Это часто создает неприятную и запутанную ситуацию как для пациента, так и для стоматолога и может привести к все большему и большему количеству стоматологических процедур, ни один из которых не является эффективным для облегчения боли.
Диагноз атипичной одонталгии ставится после того, как тщательный сбор анамнеза, клиническое обследование и рентгенологическая оценка не позволили выявить причину боли. После постановки диагноза можно использовать лекарства, чтобы уменьшить уровень боли.
Что вызывает атипичную одонталгию?
Причина атипичной одонталгии неизвестна, поэтому некоторые клиницисты называют боль «идиопатической». По всей вероятности, это, вероятно, связано с целым рядом факторов, которые могут включать генетическую предрасположенность, возраст и пол. Это чаще встречается у женщин, чем у мужчин, и чаще всего встречается в возрастной группе среднего и старшего возраста. Некоторые исследования обнаружили связь между атипичной одонталгией и депрессией и тревогой, однако значение этой связи неясно. Действительный патологический механизм, по-видимому, представляет собой дисфункцию или «короткое замыкание» нервов, передающих болевые ощущения от зубов и челюстей, вызванное какими-либо стоматологическими или оральными манипуляциями. Области мозга, обрабатывающие болевые сигналы, претерпевают молекулярные и биохимические изменения, которые приводят к стойкому ощущению боли при отсутствии идентифицируемой причины боли.
Это чаще встречается у женщин, чем у мужчин, и чаще всего встречается в возрастной группе среднего и старшего возраста. Некоторые исследования обнаружили связь между атипичной одонталгией и депрессией и тревогой, однако значение этой связи неясно. Действительный патологический механизм, по-видимому, представляет собой дисфункцию или «короткое замыкание» нервов, передающих болевые ощущения от зубов и челюстей, вызванное какими-либо стоматологическими или оральными манипуляциями. Области мозга, обрабатывающие болевые сигналы, претерпевают молекулярные и биохимические изменения, которые приводят к стойкому ощущению боли при отсутствии идентифицируемой причины боли.
Атипичная одонталгия лечится с помощью различных лекарств. Для лечения этого состояния использовалось множество различных лекарств; однако чаще всего используются трициклические антидепрессанты. В дополнение к трициклическим препаратам могут быть назначены другие препараты, используемые для лечения хронических болевых состояний, такие как габапентин, баклофен и дулоксетин. Как правило, лечение успешно уменьшает боль, но не устраняет ее полностью.
Как правило, лечение успешно уменьшает боль, но не устраняет ее полностью.
Поскольку точная причина этой проблемы неизвестна, трудно сказать, является ли это постоянным состоянием. Есть случаи, когда боль проходит спонтанно, а также случаи, когда боль постепенно стихает и исчезает после длительного лечения лекарствами. Однако есть много случаев, которые сохраняются и требуют постоянного использования лекарств. Диагностику и лечение лучше всего проводить стоматолог с высшим образованием и знакомым с проблемой, например, специалист по оральной медицине или орофациальной боли.
Нейропатические причины боли во рту
Языкоглоточная невралгия (GPN или GN) является относительно редким состоянием, встречающимся менее чем у одного человека из 100 000. Языкоглоточный нерв является 9-м черепным нервом. Он отвечает за ощущение языка и горла, а также за движения, такие как глотание и рвотный рефлекс, наряду с другими. «Glosso-» означает относящийся к языку; «глоточный» означает относящийся к глотке или горлу. Боль при ГПН обычно сильная, кратковременная, внезапная и повторяющаяся боль в ухе, основании языка, миндалинах или под углом челюсти. Подробнее
Боль при ГПН обычно сильная, кратковременная, внезапная и повторяющаяся боль в ухе, основании языка, миндалинах или под углом челюсти. Подробнее
Невралгия тройничного нерва Эпизоды могут начинаться как короткие легкие приступы и прогрессировать, вызывая более длительные и более частые приступы жгучей боли. Боль при ТН описывается как внезапная, интенсивная, «колющая» или «шоковая». Эта боль может возникать практически в любом месте между челюстью и лбом, в том числе во рту. Эта боль обычно возникает только на одной стороне лица и может включать подергивание лица (отсюда и термин «тик»). Постоянная ноющая, жгучая боль, которая также может возникать до перехода в спазмоподобную боль. Многие люди сообщают, что их приступы TN со временем становятся более интенсивными и частыми, иногда с безболезненными периодами между ними. ТН часто путают с зубной болью. Подробнее
Синдром жжения во рту (BMS), также известный как глоссодиния, является относительно редким состоянием, которое вызывает ощущение жжения во рту без очевидной причины. Это чувство часто сравнивают с большим глотком горячего супа или кофе; также может ощущаться кипение, жжение, сухость, покалывание, шероховатость/песок или жжение. Подробнее
Это чувство часто сравнивают с большим глотком горячего супа или кофе; также может ощущаться кипение, жжение, сухость, покалывание, шероховатость/песок или жжение. Подробнее
Теги к этому посту
Поделиться на facebook
Поделиться по электронной почте
Поделиться в твиттере
Просмотреть последние статьи
Блог- 16 апреля 2021 г.
Подготовьтесь к вспышкам боли в лице и узнайте, как лучше избегать приступов боли в лице и справляться с ними, когда они случаются.
Вебинары- 29 апреля 2021 г.
Доктор Стивен Чанг из Медицинского центра Стэнфордского университета и член Медицинского консультативного совета FPA рассматривает варианты лучевой терапии невропатической лицевой боли.
Вебинары- 24 июня 2021 г.
Доктор Лиза Скотт-Морроу обсуждает методы преодоления нейропатической боли тройничного нерва.
Вебинары- 1 июля 2021 г.
Доктор Ларри Арбайтман ответит: что такое верхняя шейная хиропрактика? Чем он отличается от традиционных методов хиропрактики? Узнайте о связи между верхним шейным отделом позвоночника и лицевой болью, исследованиях и тематических исследованиях, о том, что вы можете ожидать от UCC и как вы можете интегрировать его в свой план медицинского обслуживания. Вы также сможете задать доктору Арбайтману свои вопросы во время этой прямой трансляции.
Блог- 15 апреля 2021 г.
Поддержание здоровья зубов важно для людей с лицевой болью. Эти шаги помогут вам перестать избегать посещения стоматолога.
Блог- 12 апреля 2021 г.
Дизестезия — это хроническая боль или дискомфортное ощущение, возникающее в центральной нервной системе.
Блог- 16 апреля 2021 г.
Микроваскулярная декомпрессия — это хирургическое лечение невропатической лицевой боли. Узнайте, подходит ли вам МВД.
Узнайте, подходит ли вам МВД.
Вебинары- 29 апреля 2021 г.
Доктор Джеффри Коэн обсуждает нехирургические методы лечения.
Вебинары- 24 июня 2021 г.
Доктор Марк Лински обсуждает, как диагностировать лицевую боль и лечить лицевую боль у детей.
Вебинары- 13 июля 2021 г.
Доктор Гэри Стэнтон объясняет, как иглоукалывание может помочь справиться с болью при ТН.
Блог- 15 апреля 2021 г.
Д-р Марк Лински приводит четыре ключевых момента о детской невралгии тройничного нерва.
Блог, Тематика- 13 апреля 2021 г.
Узнайте, может ли невралгия тройничного нерва дать вам право на получение пособия по инвалидности.
Блог- 27 апреля 2021 г.
Что такое невропатии тройничного нерва? Узнайте о причинах боли в лице и о том, что вы можете сделать.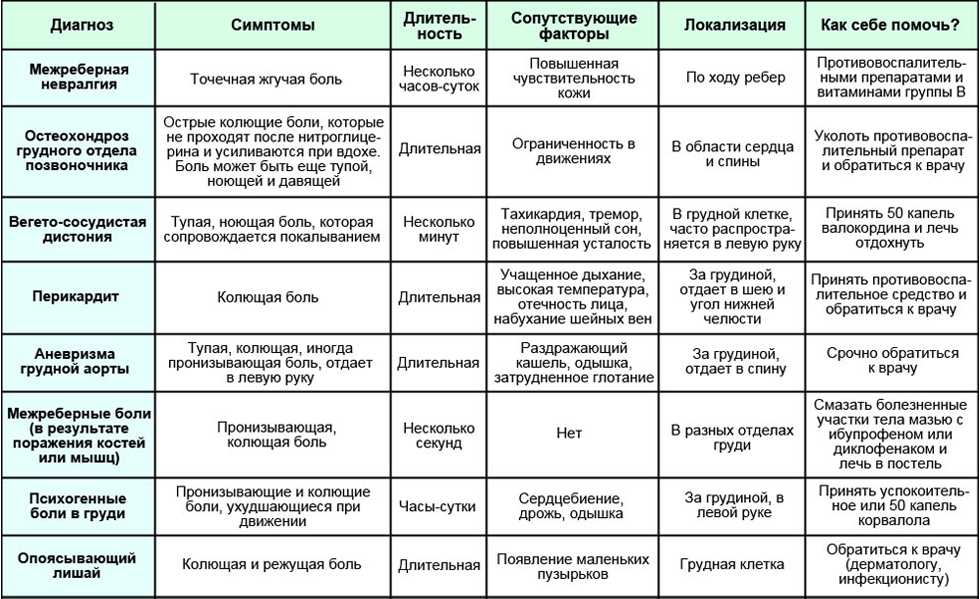
Вебинары- 29 апреля 2021 г.
На этом вебинаре д-р Джеффри Браун, председатель Медицинского консультативного совета FPA, рассказывает о самых частых вопросах пациентов и их близких, касающихся невралгии тройничного нерва.
Вебинары- 24 июня 2021 г.
Доктор Майкл Лим обсуждает различные методы диагностики и лечения лицевой боли.
Блог- 27 сентября 2021 г.
Могут ли гормоны влиять на лицевую боль? У некоторых женщин боли в лице меняются в разные периоды менструального цикла, при приеме или прекращении приема гормональных противозачаточных средств, […]
Блог, Тематика- 13 апреля 2021 г.
Получите советы о том, как справиться с болью на публике, чтобы по-прежнему получать удовольствие от общения с семьей, друзьями, любимым человеком или в одиночестве.
Блог-
28 апреля 2021 г.
Председатель правления FPA Дэвид Мейерс приветствует вас на нашем новом веб-сайте.
Вебинары- 29 апреля 2021 г.
Доктор Раймонд Секула, профессор нейрохирургии Медицинской школы Университета Питтсбурга и директор программы лечения заболеваний черепно-мозговых нервов в UPMC, а также член Медицинского консультативного совета FPA рассматривает проблемы, которые могут усложнить уход за людьми с нейропатическая лицевая боль.
Вебинары- 24 июня 2021 г.
Доктор Майкл Лим дает обзор невралгии тройничного нерва.
Вебинары- 15 октября 2021 г.
Доктор Гэри Стэнтон объясняет, как иглоукалывание может помочь справиться с болью при ТН.
Блог- 13 апреля 2021 г.
Когда сильная лицевая боль требует неотложной помощи, это руководство проинформирует врачей о том, как вас лечить.
Блог-
28 апреля 2021 г.
Медицинские расстройства, поражающие лицевой нерв, могут быть причиной вашей боли. Узнайте больше об основных состояниях, которые вызывают боль в лице.
Вебинары- 29 апреля 2021 г.
Доктор Джеффри Браун, председатель Медицинского консультативного совета Ассоциации лицевой боли, берет интервью у доктора Хоссейна Ансари о медицинских причинах невропатической лицевой боли.
Вебинары- 24 июня 2021 г.
Доктор Рэймонд Ф. Секула-младший объясняет процедуру микрососудистой декомпрессии, вариант лечения невралгии тройничного нерва.
Вебинары- 15 ноября 2021 г.
Доктор Майкл Лим обсуждает плюсы и минусы различных хирургических вариантов лечения ТН.
Блог- 16 апреля 2021 г.
Лицевая боль может вызывать страхи и сомнения. Узнайте, как взять под контроль свою жизнь с лицевой болью.
Блог-
28 апреля 2021 г.
Беспокойство по поводу того, что вы можете позволить себе лекарства, отпускаемые по рецепту, в то время как вы испытываете боль, усиливает разочарование и страх у людей с лицевой болью.
Блог- 18 июня 2021 г.
Нейропатическая лицевая боль диагностируется почти исключительно на основании индивидуального описания симптомов. Доктор Ким Бурчил разработал список вопросов, чтобы помочь врачам точно определить, какая классификация может описывать […]
Вебинары- 24 июня 2021 г.
Джанет Дитслер обсуждает, как лицевая боль может повлиять на брак и семейную жизнь.
Блог- 8 апреля 2022 г.
Узнайте, может ли невралгия тройничного нерва дать вам право на получение пособия по инвалидности.
Блог- 16 апреля 2021 г.
Боль в лице можно описать многими словами… но если бы вам нужно было выбрать только одно, что бы это было? YPC недавно поделился тем, как бы мы описали TN одним словом и как мы планируем преодолеть TN.
Вебинары- 29 апреля 2021 г.
Д-р Джули Пилицис, заведующая кафедрой неврологии и экспериментальной терапии, профессор нейрохирургии, неврологии и экспериментальной терапии Медицинского центра Олбани и член Медицинского консультативного совета FPA, представляет обзор невралгии тройничного нерва и других невропатических лицевых болей.
Вебинары- 21 июня 2021 г.
Две участницы сообщества лицевой боли, Элли Кубик и Джоди Ирвин, делятся своим опытом материнства и борьбы с лицевой болью.
Вебинары- 24 июня 2021 г.
Доктор Джули Пилицис обсуждает способы уменьшить вашу боль до управляемого уровня.
Блог- 26 апреля 2022 г.
Джеффри А. Браун, доктор медицинских наук, FACS, FAANS Во-первых, несколько основных требований: их много, но это тоже главное. Врачи, получившие образование в Соединенных Штатах, получают степень доктора медицины […]
Блог-
16 апреля 2021 г.
Узнайте о комплексной оценке орофациальной боли и станьте образованным пациентом.
Вебинары- 29 апреля 2021 г.
Д-р Дерек Штайнбахер, директор отделения черепно-лицевой хирургии Йельского университета, заведующий отделением челюстно-лицевой хирургии и стоматологии, член Медицинского консультативного совета FPA, анализирует мигрень, нарушения ВНЧС и зубную боль.
Вебинары- 24 июня 2021 г.
Доктор Вольфганг Лидтке обсудит с доктором Джеффри Брауном медикаментозное лечение невропатической боли тройничного нерва.
Вольфганг Лидтке, доктор медицины, доктор философии. является председателем неврологии Научного совета по глобальному развитию Regeneron Pharmaceuticals. До этого он был профессором кафедр неврологии, анестезиологии и нейробиологии; Лечащий врач в неврологических клиниках и клиниках инновационной терапии боли Duke, обслуживает пациентов более 17 лет.
Вебинары-
24 июня 2021 г.
